Concentration log Pharmacokinetics PK Concentration vs time Concentration




















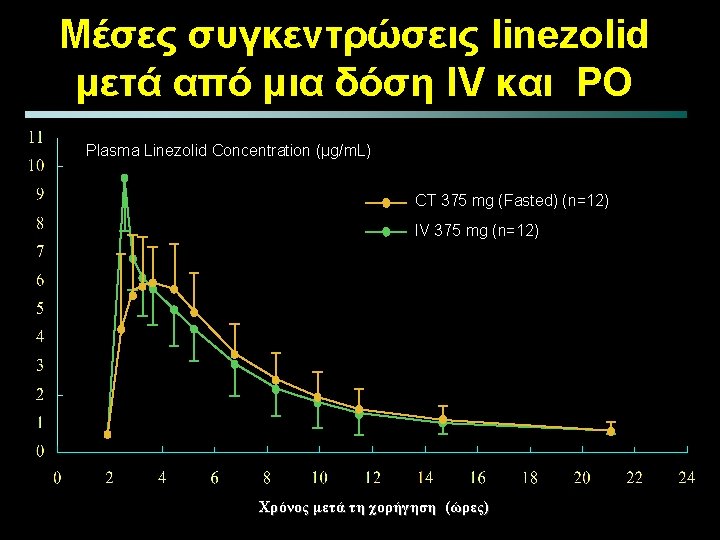




















- Slides: 72



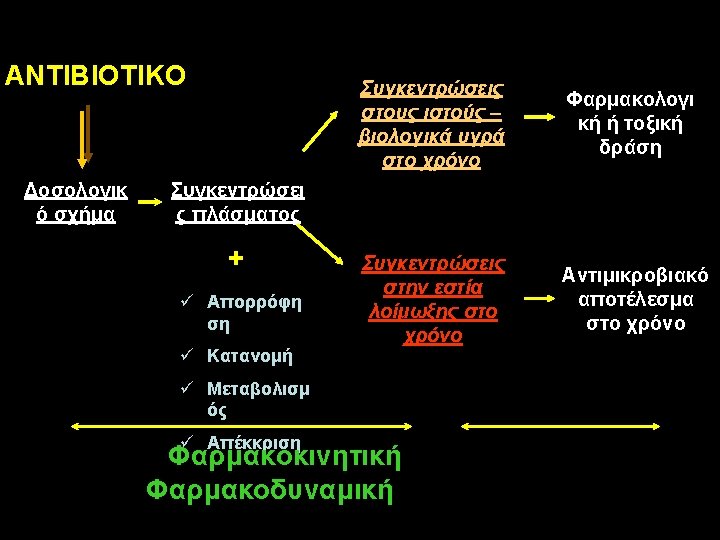
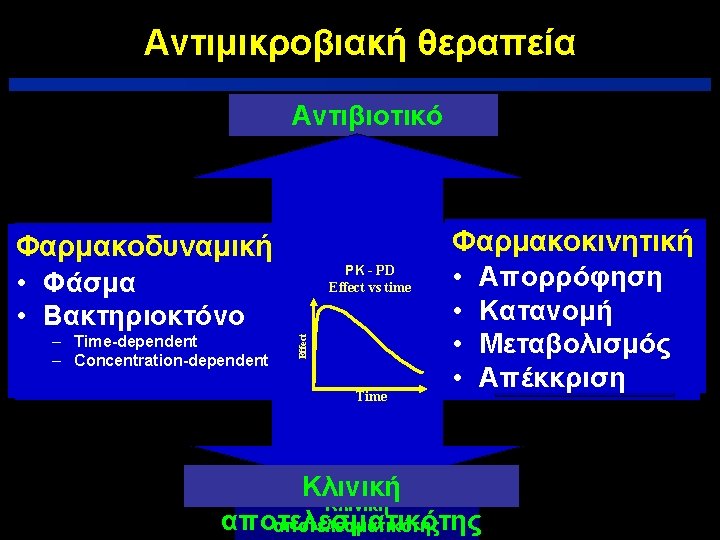
Αντιμικροβιακή θεραπεία Αντιβιοτικό Concentration (log) Φαρμακοκινητική Pharmacokinetics (PK) Concentration vs time • Απορρόφηση • Κατανομή • Μεταβολισμός • Απέκκριση Concentration – Time-dependent – Concentration-dependent PK - PD Effect vs time Effect Φαρμακοδυναμική Pharmacodynamics Concentration vs effect • Φάσμα • Βακτηριοκτόνο Time Κλινική αποτελεσματικότης Time




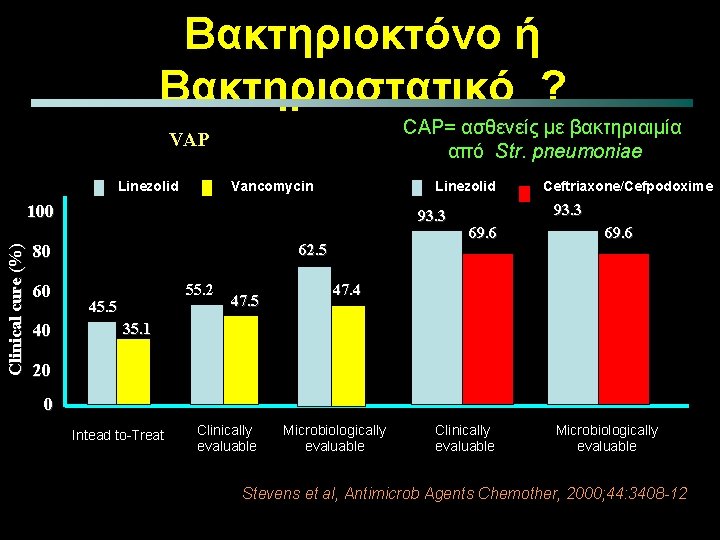
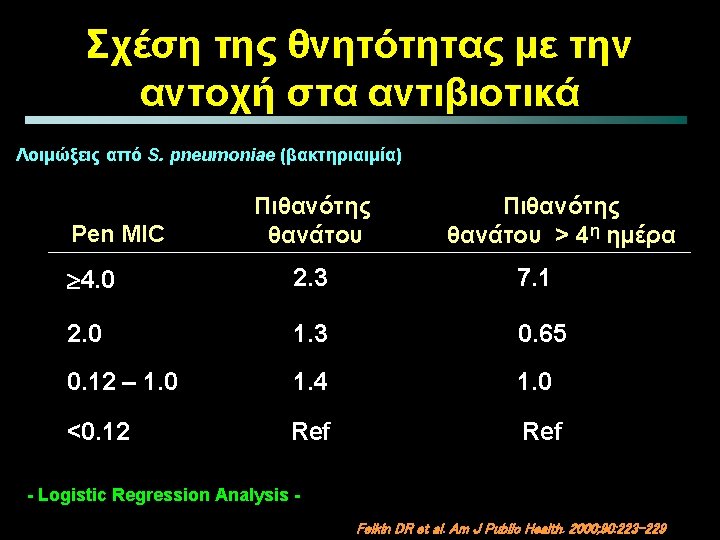
Βακτηριοκτόνο ή Βακτηριοστατικό ? CAP= ασθενείς με βακτηριαιμία από Str. pneumoniae VAP Linezolid Vancomycin Linezolid Clinical cure (%) 100 93. 3 62. 5 80 60 40 55. 2 45. 5 47. 5 Ceftriaxone/Cefpodoxime 93. 3 69. 6 47. 4 35. 1 20 0 Intead to-Treat Clinically evaluable Microbiologically evaluable Stevens et al, Antimicrob Agents Chemother, 2000; 44: 3408 -12


Gram (+) παθογόνα - Κοινότητα και ΜΕΘ • Str. pneumoniae • • MDR pneumococci Staphylococcus spp. MRSA VRE

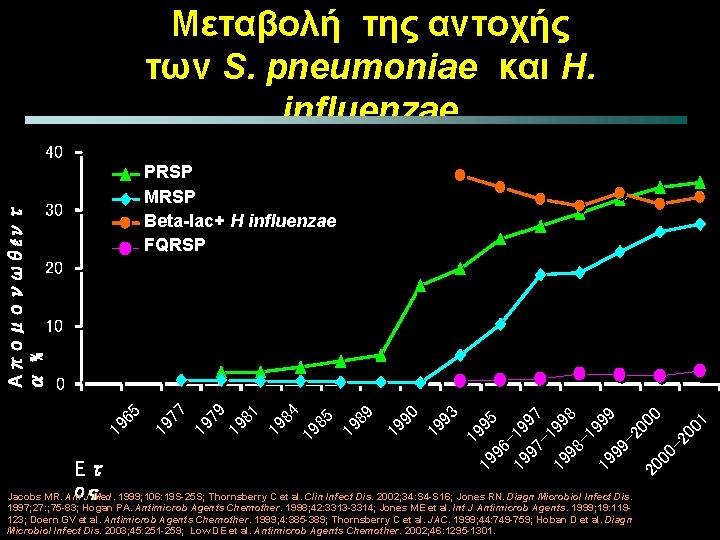
Μεταβολή της αντοχής των S. pneumoniae και H. influenzae PRSP MRSP Beta-lac+ H influenzae FQRSP 30 20 10 1 19 995 96 19 -19 97 97 19 199 98 8 -1 19 99 -2 00 20 0 00 -2 00 1 3 19 9 0 19 9 9 19 8 5 19 8 4 19 8 1 9 19 8 19 7 19 6 7 0 5 Απομονωθέντ α % 40 Ετ ος Jacobs MR. Am J Med. 1999; 106: 19 S-25 S; Thornsberry C et al. Clin Infect Dis. 2002; 34: S 4 -S 16; Jones RN. Diagn Microbiol Infect Dis. 1997; 27: ; 75 -83; Hogan PA. Antimicrob Agents Chemother. 1998; 42: 3313 -3314; Jones ME et al. Int J Antimicrob Agents. 1999; 19: 119123; Doern GV et al. Antimicrob Agents Chemother. 1999; 4: 385 -389; Thornsberry C et al. JAC. 1999; 44: 749 -759; Hoban D et al. Diagn Microbiol Infect Dis. 2003; 45: 251 -259; Low DE et al. Antimicrob Agents Chemother. 2002; 46: 1295 -1301.

In vitro αντοχή του S. pneumoniae στη πενικιλλίνη Worldwide 24. 1% (n=7183) Canada 11. 6% France 38. 4% Germany 2. 1% USA 16. 5% Japan 39. 3% Mexico 20. 0% Spain 28. 5% S Africa 61. 4% *Penicillin resistance (MIC 2 µg/m. L 1. Data on file (PROTEKT Global Study Report 2003– 2004). NJ, USA; 2. Data on file (PROTEKT US Study Report 2003– 2004, Bridgewater, NJ, USA

In vitro αντοχή του S. pneumoniae στις μακρολίδες Worldwide 37. 6% (n=7183) Canada 20. 1% France 53. 1% Germany 21. 9% USA 29. 1% Japan 82. 2% Mexico 27. 6% Spain 33. 4% S Africa 58. 7% *Macrolide-resistant S. pneumoniae = erythromycin resistance (MIC 1 µg/m. L) Data on file (PROTEKT Global Study Report 2003– 2004) Bridgewater, NJ, USA

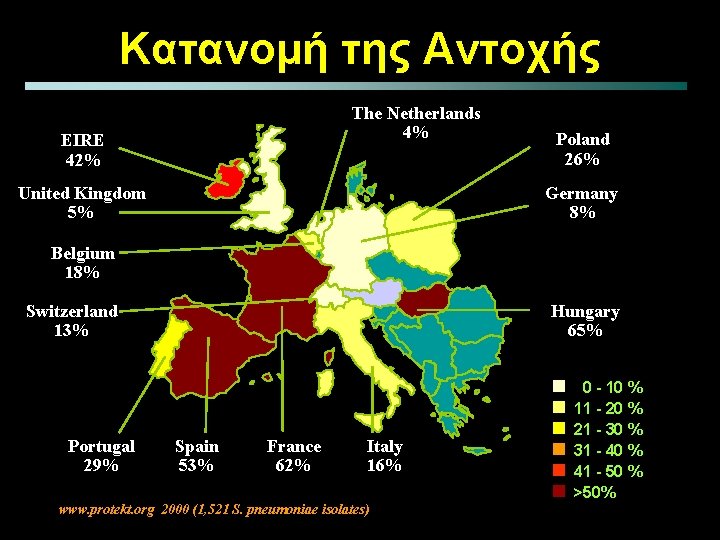
Κατανομή της Αντοχής The Netherlands 4% EIRE 42% United Kingdom 5% Poland 26% Germany 8% Belgium 18% Switzerland 13% Portugal 29% Hungary 65% Spain 53% France 62% Italy 16% www. protekt. org 2000 (1, 521 S. pneumoniae isolates) n n n 0 - 10 % 11 - 20 % 21 - 30 % 31 - 40 % 41 - 50 % >50%

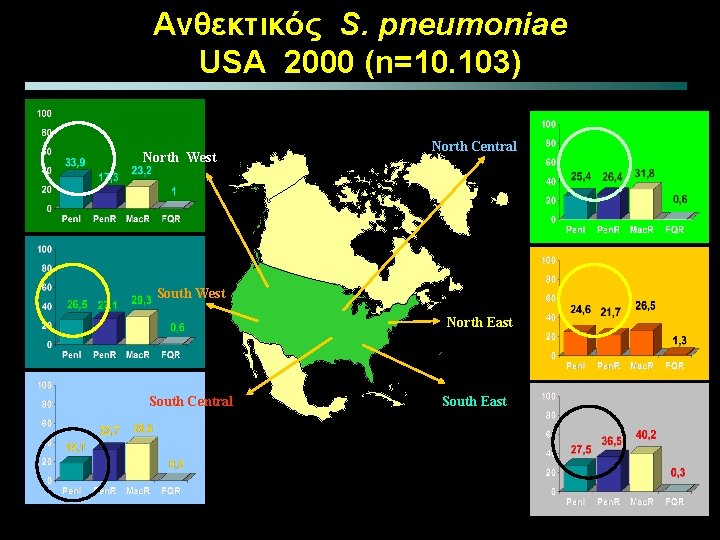
Ανθεκτικός S. pneumoniae USA 2000 (n=10. 103) North West North Central South West North East South Central South East


Νεότερα αντιβιοτικά έναντι Str. pneumoniae και MDR pneumonococci


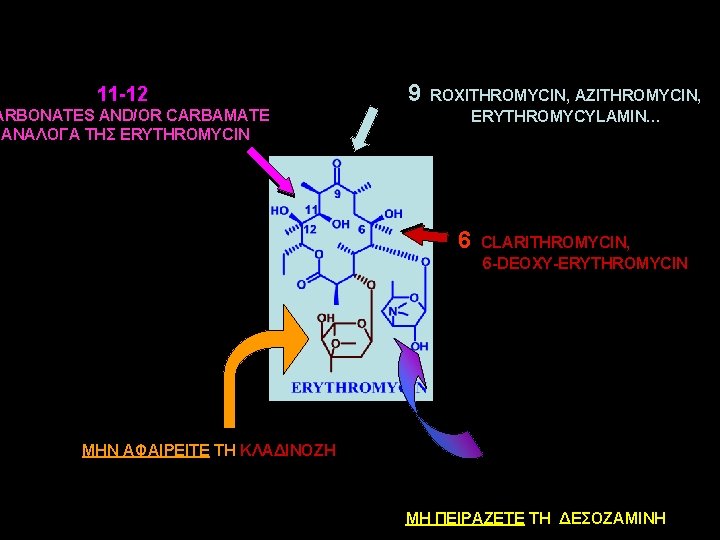
11 -12 ARBONATES AND/OR CARBAMATE ANAΛΟΓΑ ΤΗΣ ERYTHROMYCIN 9 ROXITHROMYCIN, AZITHROMYCIN, ERYTHROMYCYLAMIN… 6 CLARITHROMYCIN, 6 -DEOXY-ERYTHROMYCIN ΜΗΝ ΑΦΑΙΡΕΙΤΕ ΤΗ ΚΛΑΔΙΝΟΖΗ ΜΗ ΠΕΙΡΑΖΕΤΕ ΤΗ ΔΕΣΟΖΑΜΙΝΗ

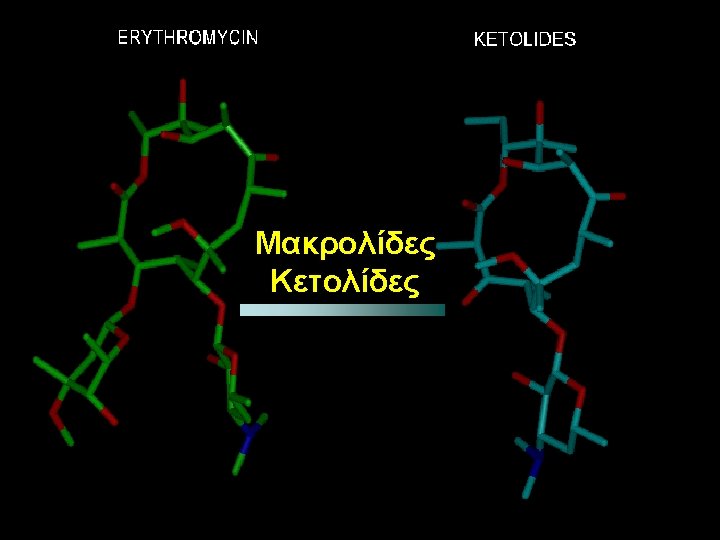
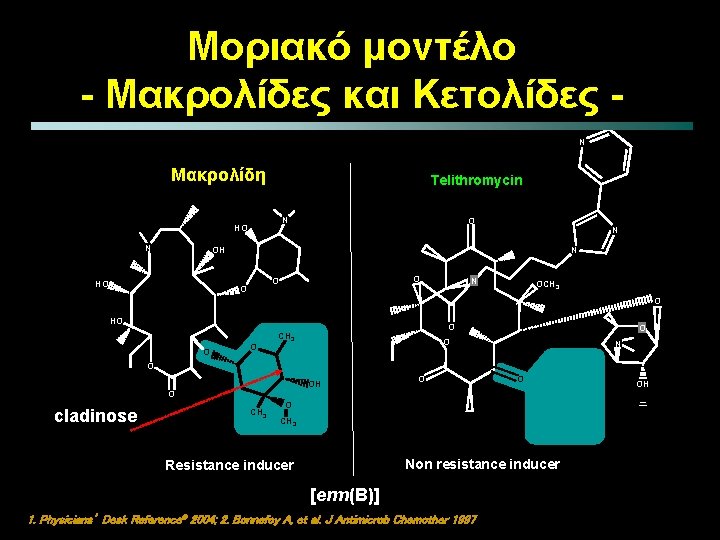
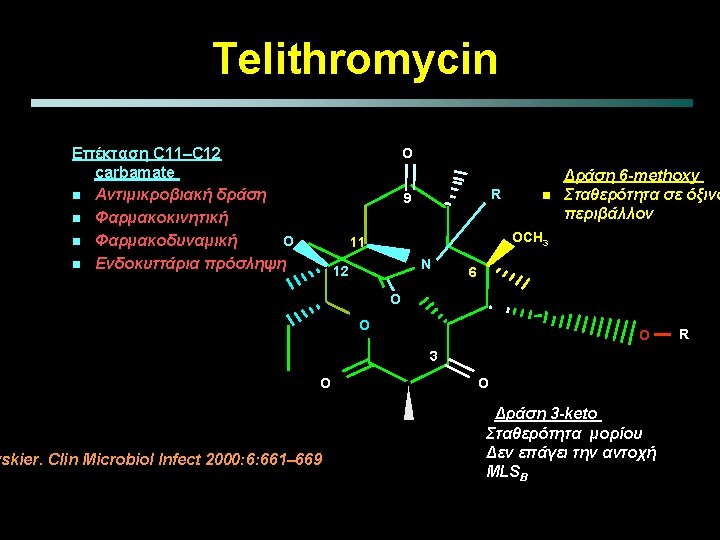
Μοριακό μοντέλο - Μακρολίδες και Κετολίδες N Μακρολίδη Telithromycin N HO N N OH HO O N OCH 3 O HO O CH 3 O O N O OH O O O cladinose CH 3 O CH 3 Non resistance inducer Resistance inducer [erm(B)] 1. Physicians’ Desk Reference® 2004; 2. Bonnefoy A, et al. J Antimicrob Chemother 1997 OH


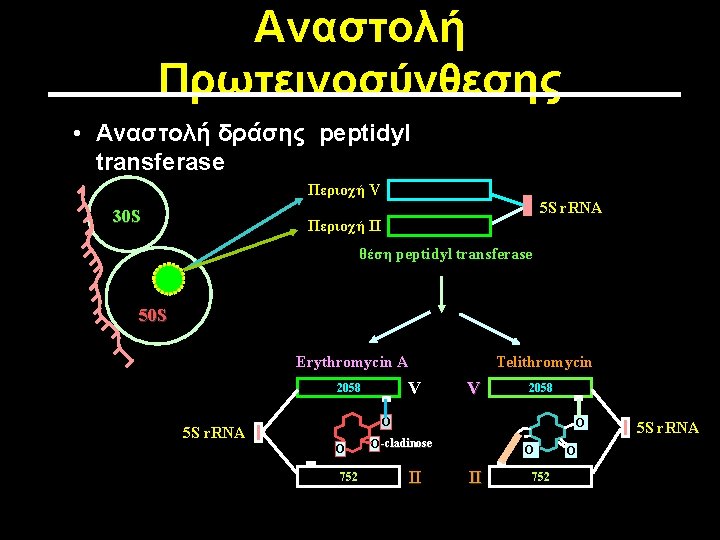
Αναστολή Πρωτεινοσύνθεσης • Αναστολή δράσης peptidyl transferase Περιοχή V 5 S r. RNA 30 S Περιοχή II θέση peptidyl transferase 50 S Erythromycin A Telithromycin V 2058 O 5 S r. RNA O 752 O O -cladinose II O II 752 O 5 S r. RNA



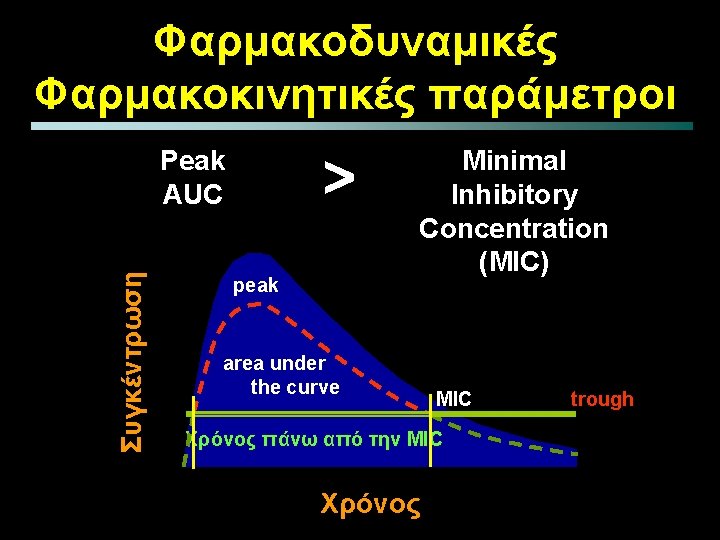
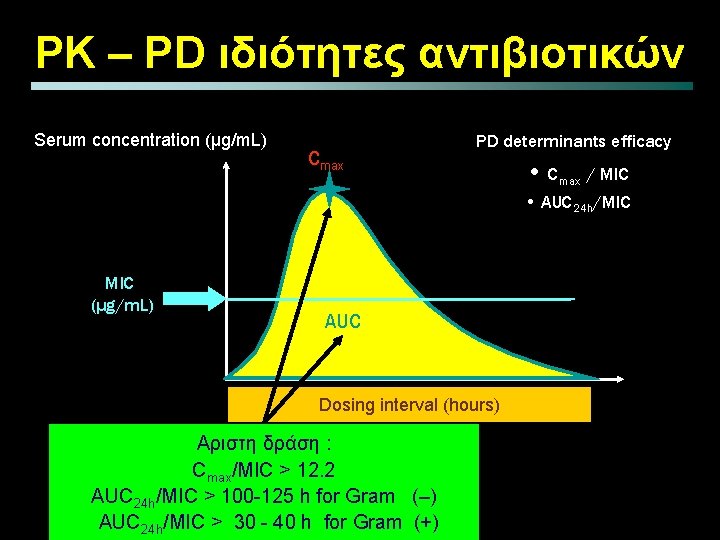
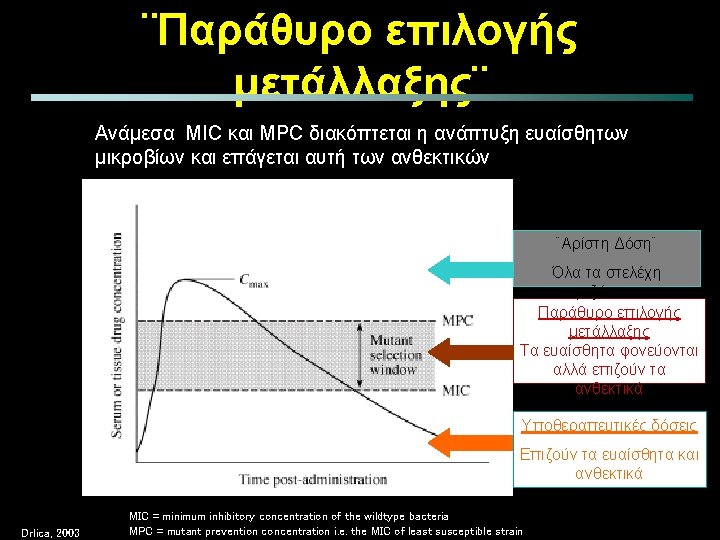
PK – PD ιδιότητες αντιβιοτικών Serum concentration (µg/m. L) Cmax PD determinants efficacy • Cmax / MIC • AUC 24 h/MIC (µg/m. L) AUC Dosing interval (hours) Αριστη δράση : Cmax/MIC > 12. 2 AUC 24 h/MIC > 100 -125 h for Gram (–) AUC 24 h/MIC > 30 - 40 h for Gram (+)

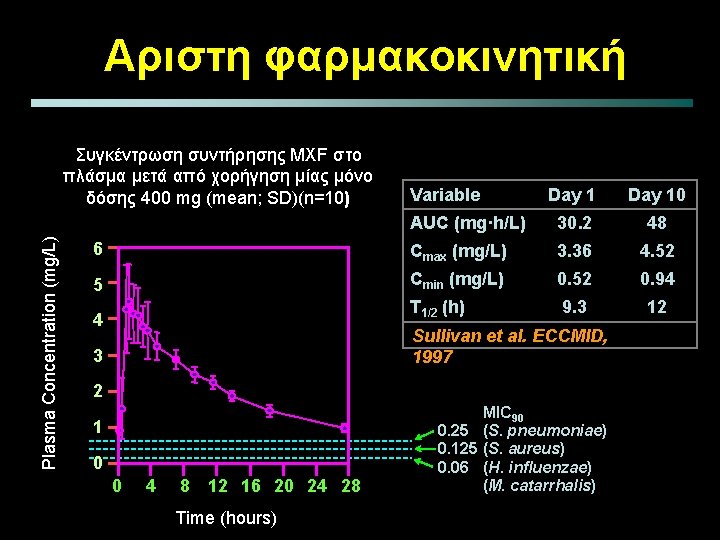
Aριστη φαρμακοκινητική Plasma Concentration (mg/L) Συγκέντρωση συντήρησης MXF στο πλάσμα μετά από χορήγηση μίας μόνο δόσης 400 mg (mean; SD)(n=10) Day 10 AUC (mg·h/L) 30. 2 48 6 Cmax (mg/L) 3. 36 4. 52 5 Cmin (mg/L) 0. 52 0. 94 T 1/2 (h) 9. 3 12 4 Variable Sullivan et al. ECCMID, 1997 3 2 1 0 0 4 8 12 16 20 24 28 Time (hours) MIC 90 0. 25 (S. pneumoniae) 0. 125 (S. aureus) 0. 06 (H. influenzae) (M. catarrhalis)

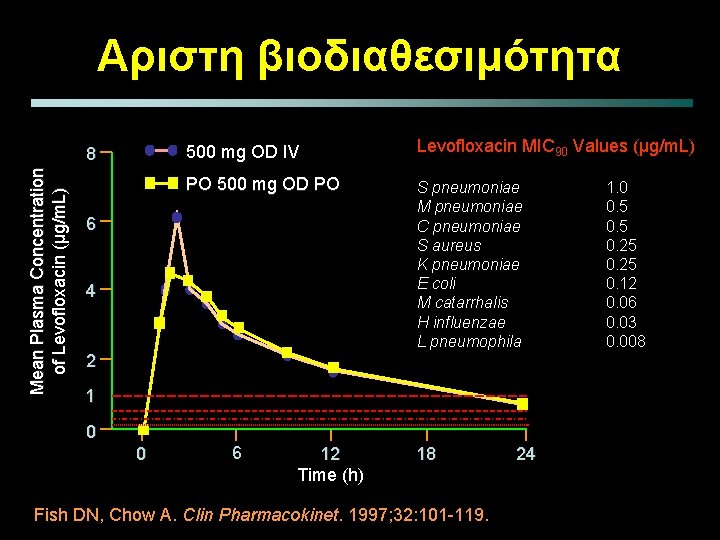
Αριστη βιοδιαθεσιμότητα Mean Plasma Concentration of Levofloxacin (µg/m. L) 8 500 mg OD IV Levofloxacin MIC 90 Values (µg/m. L) PO 500 mg OD PO S pneumoniae M pneumoniae C pneumoniae S aureus K pneumoniae E coli M catarrhalis H influenzae L pneumophila 6 4 2 1 0 0 6 12 Time (h) 18 Fish DN, Chow A. Clin Pharmacokinet. 1997; 32: 101 -119. 2 24 1. 0 0. 5 0. 25 0. 12 0. 06 0. 03 0. 008

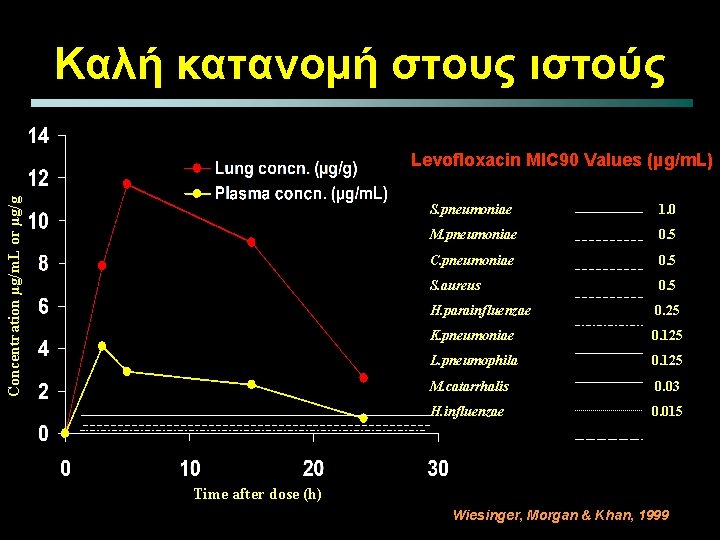
Καλή κατανομή στους ιστούς Concentration µg/m. L or µg/g Levofloxacin MIC 90 Values (µg/m. L) S. pneumoniae 1. 0 M. pneumoniae 0. 5 C. pneumoniae 0. 5 S. aureus 0. 5 H. parainfluenzae 0. 25 K. pneumoniae 0. 125 L. pneumophila 0. 125 M. catarrhalis 0. 03 H. influenzae 0. 015 Time after dose (h) Wiesinger, Morgan & Khan, 1999

Διείσδυση σε φλεγμονώδη ιστό • • • PF= pleural fluid AUCPF / AUCblood AUC= area under the curve Moxiflo 1. 37 vs Levo 1. 13 Χρόνος εξισορρόπησης επιπέδων PF/αίμα Moxiflo 3. 9 h vs Levo 4. 4 h Cmax, PF moxifloxacin 2. 77 microg. m. L(-1) σε Tmax, PF 6 h Cmax, blood 4. 81 microg. m. L(-1)1 h Liapakis et al, ERJ 2004; 24(3): 296 -300

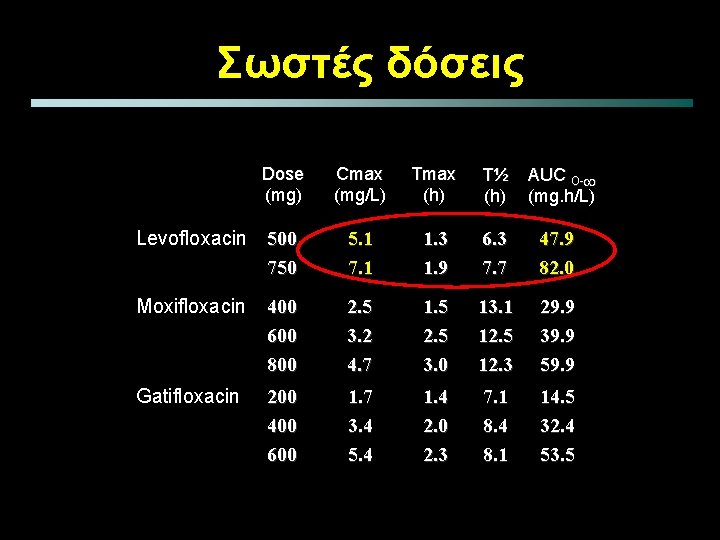
Σωστές δόσεις Dose (mg) Cmax (mg/L) Tmax (h) T½ (h) AUC O- (mg. h/L) Levofloxacin 500 750 5. 1 7. 1 1. 3 1. 9 6. 3 7. 7 47. 9 82. 0 Moxifloxacin 400 600 800 2. 5 3. 2 4. 7 1. 5 2. 5 3. 0 13. 1 12. 5 12. 3 29. 9 39. 9 59. 9 Gatifloxacin 200 400 600 1. 7 3. 4 5. 4 1. 4 2. 0 2. 3 7. 1 8. 4 8. 1 14. 5 32. 4 53. 5

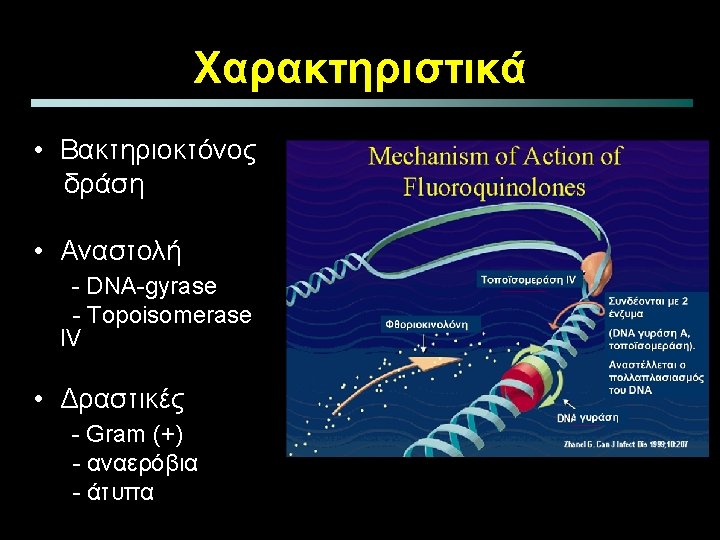
Quinolones Νέες (Αναπνευστικού) vs Παλαιών • moxifloxacin • ciprofloxacin • levofloxacin • ofloxacin υπερτερούν σε – Gram (+) - E. coli – enterococcus - Proteus – αναερόβια - Pseudomonas (? ) – Chlamydia spp. – Mycoplasma spp.




Gram (+) παθογόνα - Κοινότητα και ΜΕΘ • Str. pneumoniae • • MDR pneumococci Staphylococcus spp. MRSA VRE

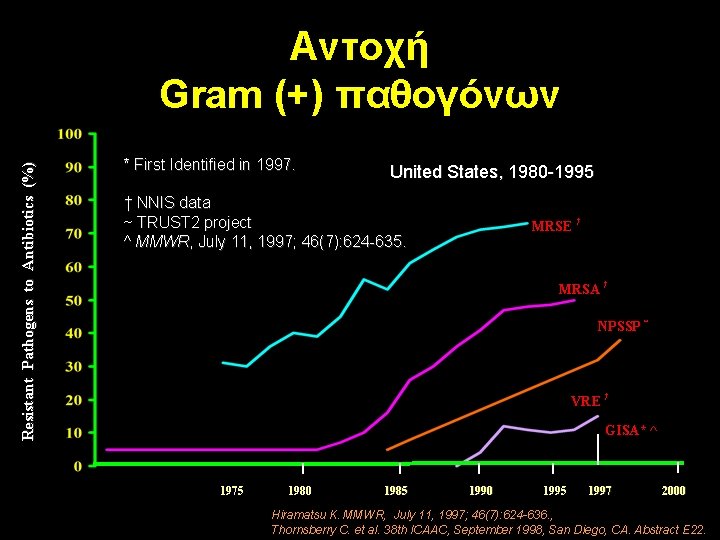
Resistant Pathogens to Antibiotics (%) Αντοχή Gram (+) παθογόνων * First Identified in 1997. United States, 1980 -1995 † NNIS data ~ TRUST 2 project ^ MMWR, July 11, 1997; 46(7): 624 -635. MRSE † MRSA † NPSSP ~ VRE † GISA* ^ 1975 1980 1985 1990 1995 1997 2000 Hiramatsu K. MMWR, July 11, 1997; 46(7): 624 -636. , Thornsberry C. et al. 38 th ICAAC, September 1998, San Diego, CA. Abstract E 22.

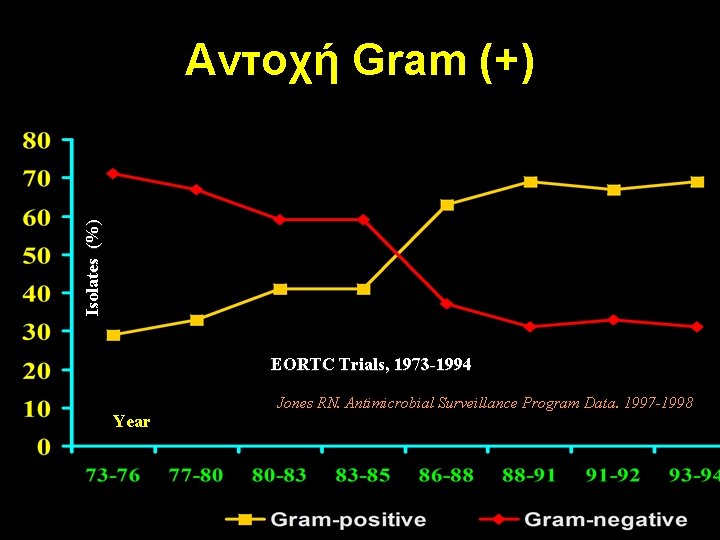
Isolates (%) Αντοχή Gram (+) EORTC Trials, 1973 -1994 Year Jones RN. Antimicrobial Surveillance Program Data. 1997 -1998.

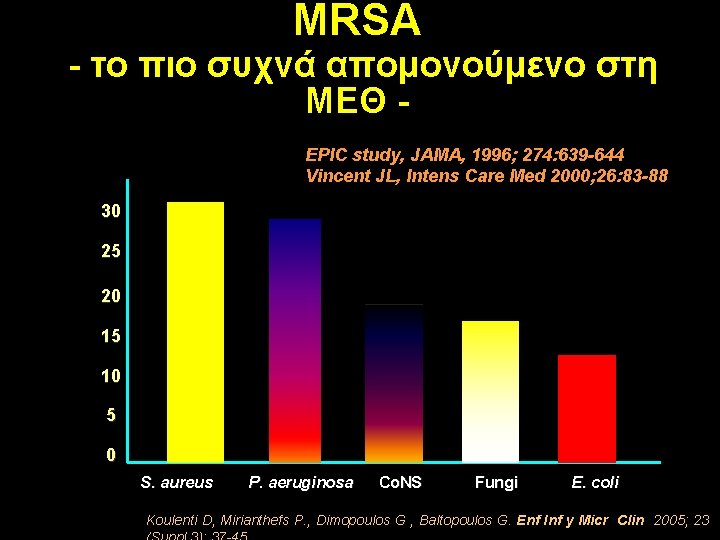
MRSA - το πιο συχνά απομονούμενο στη ΜΕΘ EPIC study, JAMA, 1996; 274: 639 -644 Vincent JL, Intens Care Med 2000; 26: 83 -88 30 25 20 15 10 5 0 S. aureus P. aeruginosa Co. NS Fungi E. coli Koulenti D, Mirianthefs P. , Dimopoulos G , Baltopoulos G. Εnf Inf y Micr Clin 2005; 23

Αντιβιοτικά με δράση έναντι άλλων Gram (+) S. aureus MRSA VRE E. faecalis Nafcillin/Oxacillin - - Ampicillin Amp/Sulb, Pip/Tazo - - Cephalosporins - - Amp/Sulb, Pip/Tazo - Carbapenems - - - Fluoroquinolones - - - Vancomycin Clindamycin - - - Quin / Dalfopr Quin /Dalfopr Quin/Dalfopr - Linezolid Daptomycin






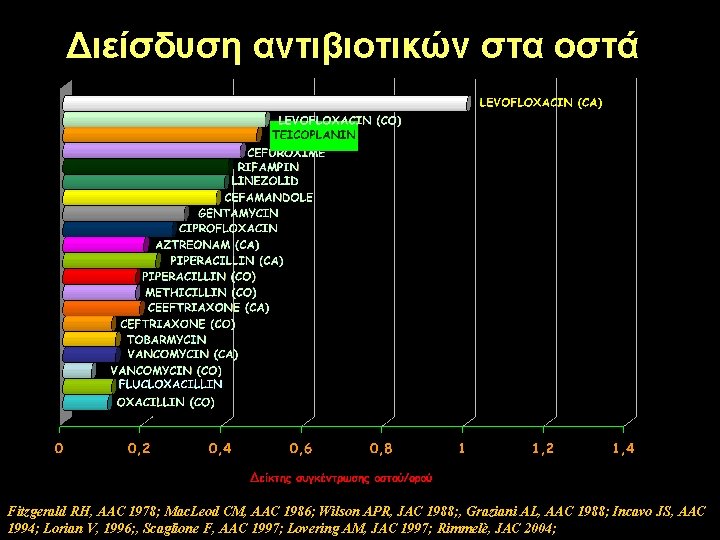
Διείσδυση αντιβιοτικών στα οστά Fitzgerald RH, AAC 1978; Mac. Leod CM, AAC 1986; Wilson APR, JAC 1988; , Graziani AL, AAC 1988; Incavo JS, AAC 1994; Lorian V, 1996; , Scaglione F, AAC 1997; Lovering AM, JAC 1997; Rimmelè, JAC 2004;


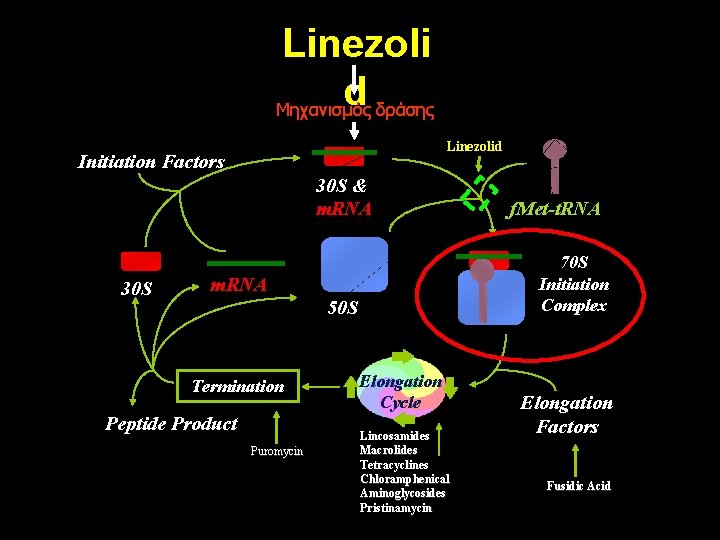
Linezoli d Μηχανισμός δράσης Linezolid Initiation Factors 30 S & m. RNA 30 S 70 S Initiation Complex m. RNA 50 S Termination Peptide Product Puromycin f. Met-t. RNA Elongation Cycle Lincosamides Macrolides Tetracyclines Chloramphenical Aminoglycosides Pristinamycin Elongation Factors Fusidic Acid


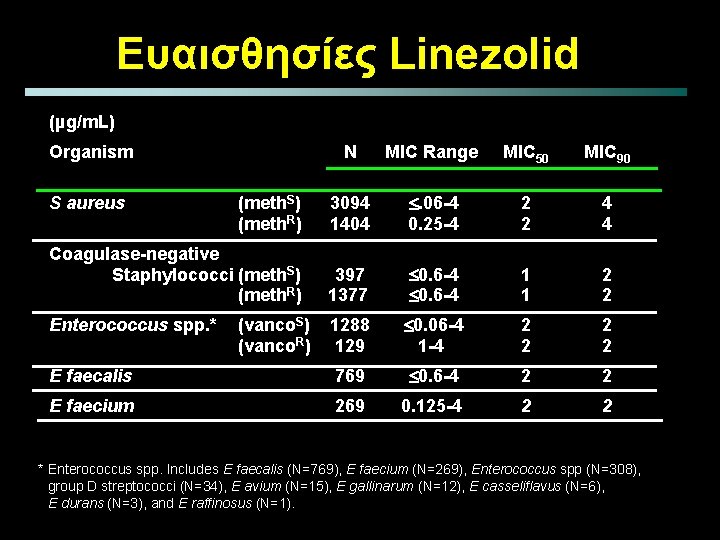
Ευαισθησίες Linezolid (µg/m. L) Organism N MIC Range MIC 50 MIC 90 (meth. S) (meth. R) 3094 1404 . 06 -4 0. 25 -4 2 2 4 4 Coagulase-negative Staphylococci (meth. S) (meth. R) 397 1377 0. 6 -4 1 1 2 2 1288 129 0. 06 -4 1 -4 2 2 E faecalis 769 0. 6 -4 2 2 E faecium 269 0. 125 -4 2 2 S aureus Enterococcus spp. * (vanco. S) (vanco. R) * Enterococcus spp. Includes E faecalis (N=769), E faecium (N=269), Enterococcus spp (N=308), group D streptococci (N=34), E avium (N=15), E gallinarum (N=12), E casseliflavus (N=6), E durans (N=3), and E raffinosus (N=1).

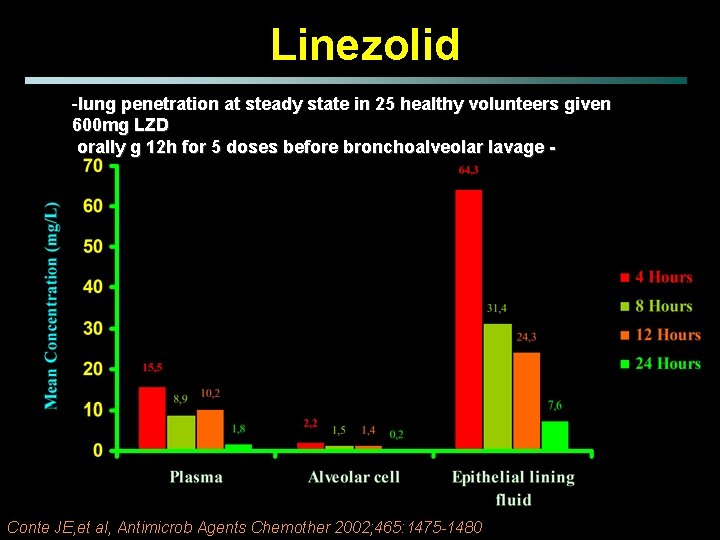
Linezolid -lung penetration at steady state in 25 healthy volunteers given 600 mg LZD orally g 12 h for 5 doses before bronchoalveolar lavage - Conte JE, et al, Antimicrob Agents Chemother 2002; 465: 1475 -1480

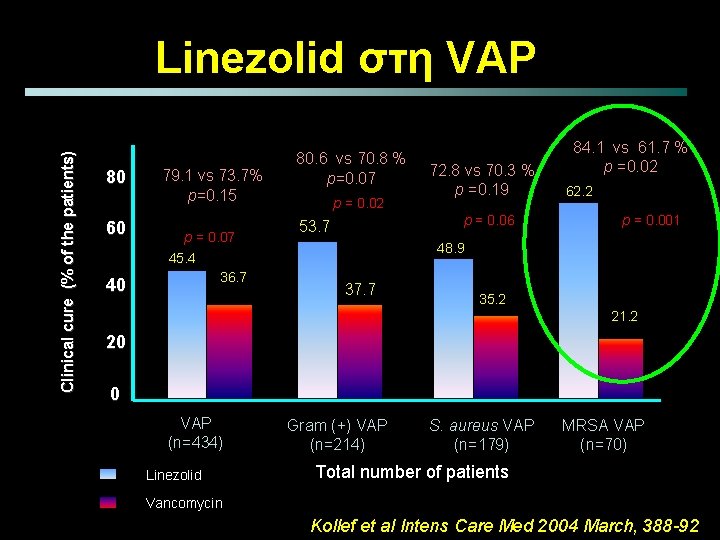
Clinical cure (% of the patients) Linezolid στη VAP 80 60 40 79. 1 vs 73. 7% p=0. 15 p = 0. 07 45. 4 36. 7 80. 6 vs 70. 8 % p=0. 07 p = 0. 02 72. 8 vs 70. 3 % p =0. 19 p = 0. 06 53. 7 84. 1 vs 61. 7 % p =0. 02 62. 2 p = 0. 001 48. 9 37. 7 35. 2 21. 2 20 0 VAP (n=434) Linezolid Gram (+) VAP (n=214) S. aureus VAP (n=179) MRSA VAP (n=70) Total number of patients Vancomycin Kollef et al Intens Care Med 2004 March, 388 -92






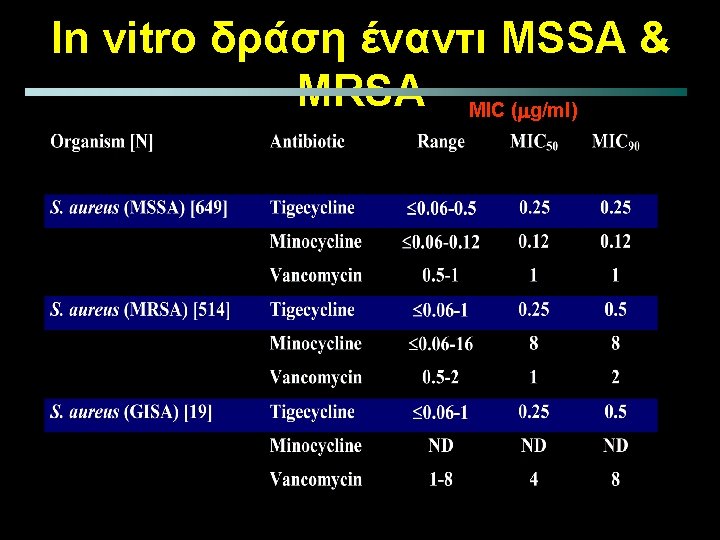
In vitro δράση έναντι MSSA & MRSA MIC (mg/ml)


Συνδυασμοί • ± gentamicin - vancomycin + nafcillin or oxacillin - vancomycin + ampicillinsulbactam • Ασθενείς αλλεργικοί στη Πενικιλλίνη - vancomycin + TMP-SMX +

Μονοθεραπεία vs Συνδυασμού - πειραματικά μοντέλα • Λοίμωξη σε προσθετικό υλικό από MRSA • S. aureus ενδοκαρδίτις Vancomycin + rifampicin Quinupristin/dalfopristin + rifampicin Zarouk V et al, Antimicrob Agents Chemother 2001; 45: 1244 -8 Aubry-Damon et al, Antimicrob Agents Chemother 1998; 42: 2590 -4

Νέα αντιβιοτικά έναντι Gram (+) Σε κλινικές δοκιμές • Ceftobiprole • DX-619, WCK 771 - Ευρέως φάσματος cephalosporin - Quinolones με δράση έναντι ανθεκτικού Staphylococcus - Diaminopyrimidine • Προκλινικές Iclaprim δοκιμές - Quinoline-napthyridine - Νέες quinolones - Αναστολείς του πεπτιδίου της deformylase - Νεές lincosamides, oxazolidone, lipopeptide και παράγωγα cephalosporin


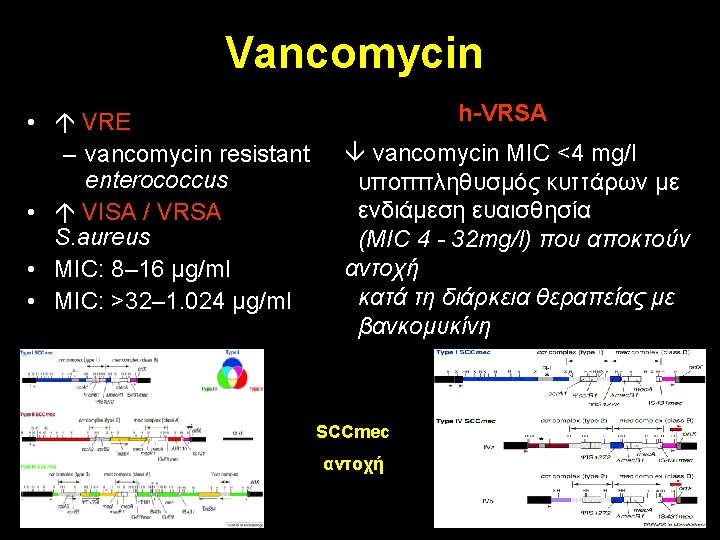
Ημισυνθετικά Glycopeptides Παράγωγο Προέλευση Δράση Ενδείξεις Ημιπερίοδος ζωής Dalbavancin Oritavancin Telavancin teicoplanin vancomycin Gram (+), MRSA c. SSSIs, BSI, VRE c. SSSIs, VRE 7 ημέρες 159 ώρες άπαξ ημερησίως 2 δόσεις / εβδομάδα c. SSSIs= Skin/ Skin and Soft Tissues infections, BSI = bloodstream infections, VRE=Vancomycin Resistant Enterococci 7 ώρες BSI,


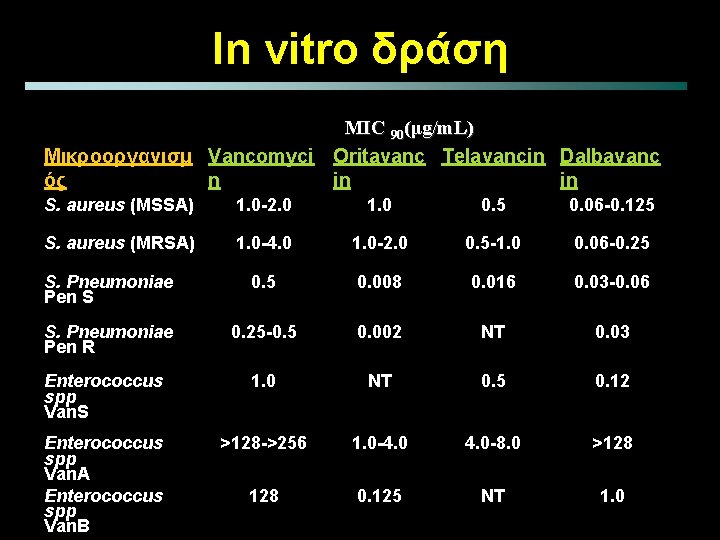
In vitro δράση MIC 90(μg/m. L) Μικροοργανισμ Vancomyci Oritavanc Telavancin Dalbavanc ός n in in S. aureus (MSSA) 1. 0 -2. 0 1. 0 0. 5 0. 06 -0. 125 S. aureus (MRSA) 1. 0 -4. 0 1. 0 -2. 0 0. 5 -1. 0 0. 06 -0. 25 S. Pneumoniae Pen S 0. 5 0. 008 0. 016 0. 03 -0. 06 S. Pneumoniae Pen R 0. 25 -0. 5 0. 002 NT 0. 03 Enterococcus spp Van. S 1. 0 NT 0. 5 0. 12 Enterococcus spp Van. A Enterococcus spp Van. B >128 ->256 1. 0 -4. 0 -8. 0 >128 0. 125 NT 1. 0

Νεότερες Κεφαλοσπορίνες - Ceftobiprole • Pyrrolidinone-3 -ylidenemethyl cephalopsorin • Αναστολή PBP 2 a • Σταθερή στην υδρόλυση από βlactamase • MICs 50% and 90% MRSA Ronald NJ et al, J Antimicrob Chemother 2002; 50: 915 -32 – 2 -4 μg/ml

Ceftobiprole (BAL 5788) • Δραστική έναντι – Streptococcus spp. , Haemophilus influenzae, Moraxella catarrhalis, Neisseria spp. , enterobacteriaceae και αναερόβια • Μέτρια δράση έναντι – non-fermentative Gram-negative και extendedspectrum beta-lactamase (ESBL)- producing Escherichia coli or Klebsiella pneumoniae • Φάση ΙΙΙ κλινικές δοκιμές


Nεότερες Κινολόνες - Iclaprim • Εκλεκτικός αναστολέας – dihydrofolate reductase βακτηριδίων (diaminopyrimidine) • Δράση έναντι Gram-positive και Gram-negative • Ταχέως βακτηριοκτόνο έναντι Gram-positive – methicillin, TMP και vancomycin- resistant S. aureus • Σημαντική post-antibiotic δράση • In vitro συνέργεια με sulfonamides




Asp. IC A web-based registration of Aspergillus in Intensive Care Units Objectives Login username password Background Methods Legal and ethical aspects Data collection Confidentiality Procedures To collect a large series of ICU patients with either Aspergillus colonization or invasive disease, in order to (1) investigate the epidemiology of invasive aspergillosis in ICU patients, and (2) to validate the diagnostic algorithm that discriminates colonization from invasive disease as proposed by Vandewoude et al. Principal investigators S. Blot Intensive Care Dept. , Ghent University Hospital, Ghent, Belgium K. Vandewoude Intensive Care Dept. , Ghent University Hospital, Ghent, Belgium D. Vogelaers Dept. of Infectious Diseases, Ghent University Hospital, Ghent, Belgium J. Rello Dept. of Crit Care, University Hospital Joan XXIII, Tarragona, Spain G. Dimopoulos Dept. of Crit Care , University Hospital “Atticon”, Athens, Greece Other investigators Physicians participating in the survey