Comprendiendo los sistemas cardiorrenometablicos CRM y su interrelacin

Comprendiendo los sistemas cardiorrenometabólicos (CRM) y su interrelación Fecha de preparación: Jul-2020

Índice de contenidos Introducción a los sistemas cardiorrenometabólicos y su interrelación Cambiando los desenlaces de las patologías cardiorrenometabólicas Las patologías cardiorrenometabólicas en las guías de tratamiento para pacientes con DM 2 2

Índice de contenidos Introducción a los sistemas cardiorrenometabólicos y su interrelación Cambiando los desenlaces de las patologías cardiorrenometabólicas Las patologías cardiorrenometabólicas en las guías de tratamiento para pacientes con DM 2 3

Los sistemas cardiorrenometabólicos (CRM) están interrelacionados El corazón es el órgano “metabólicamente más demandante”, y es susceptible a cambios en el volumen y en el metabolismo 1, 2 La regulación del metabolismo energético por el hígado, el páncreas y el tejido adiposo es esencial para un correcto funcionamiento de los órganos, en especial el corazón y los riñones 1– 4 Los riñones desempeñan un papel clave en la homeostasia de la glucosa, y en la regulación de la presión arterial 5, 6 CRM, cardiorrenometabólico 1. Lopashuk GD & Ussher JR. Circ Res 2016; 119: 1173; 2. Song MK et al. J Diabetes Res. 2014; 2014: e 313718. 3. Connell AW et al. J Am Soc Hypertens 2014; 8: 604; 4. de Boer IH & Utzschneider KM. Nephrol Dial Transplant 2017; 32: 588; 5. García-Donaire JA & Ruilope LM. Int J Nephrol 2011; 2011: 975782; 6. Alsahli M & Gerich JE Diabetes Res Clin Pract 2017; 133: 1 4
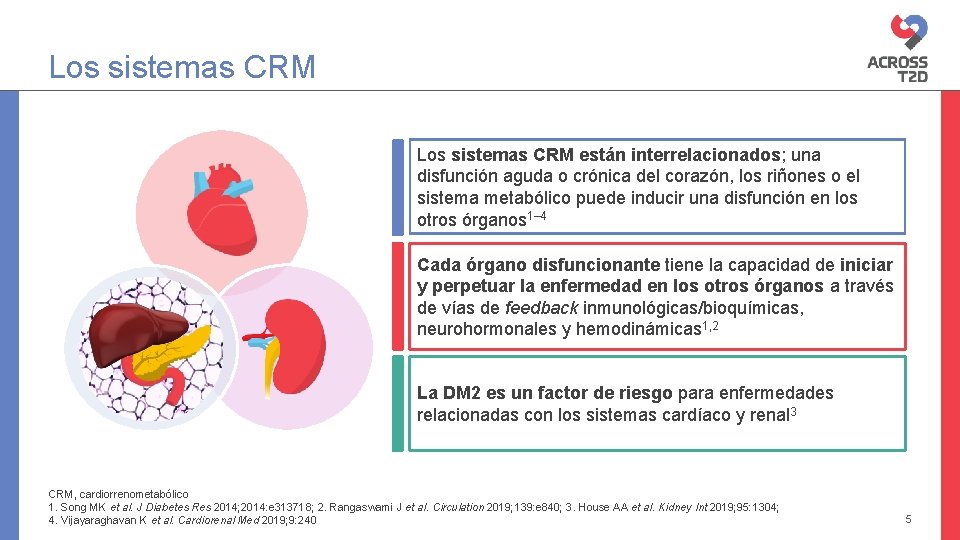
Los sistemas CRM están interrelacionados; una disfunción aguda o crónica del corazón, los riñones o el sistema metabólico puede inducir una disfunción en los otros órganos 1– 4 Cada órgano disfuncionante tiene la capacidad de iniciar y perpetuar la enfermedad en los otros órganos a través de vías de feedback inmunológicas/bioquímicas, neurohormonales y hemodinámicas 1, 2 La DM 2 es un factor de riesgo para enfermedades relacionadas con los sistemas cardíaco y renal 3 CRM, cardiorrenometabólico 1. Song MK et al. J Diabetes Res 2014; 2014: e 313718; 2. Rangaswami J et al. Circulation 2019; 139: e 840; 3. House AA et al. Kidney Int 2019; 95: 1304; 4. Vijayaraghavan K et al. Cardiorenal Med 2019; 9: 240 5
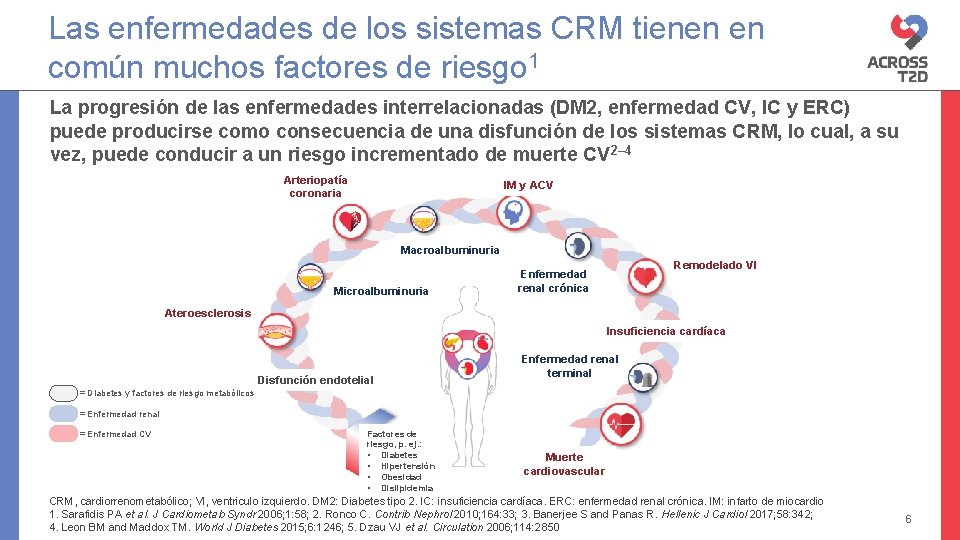
Las enfermedades de los sistemas CRM tienen en común muchos factores de riesgo 1 La progresión de las enfermedades interrelacionadas (DM 2, enfermedad CV, IC y ERC) puede producirse como consecuencia de una disfunción de los sistemas CRM, lo cual, a su vez, puede conducir a un riesgo incrementado de muerte CV 2– 4 Arteriopatía coronaria IM y ACV Macroalbuminuria Microalbuminuria Remodelado VI Enfermedad renal crónica Ateroesclerosis Insuficiencia cardíaca Disfunción endotelial Enfermedad renal terminal = Diabetes y factores de riesgo metabólicos = Enfermedad renal = Enfermedad CV Factores de riesgo, p. ej. : • Diabetes • Hipertensión • Obesidad • Dislipidemia Muerte cardiovascular CRM, cardiorrenometabólico; VI, ventriculo izquierdo. DM 2: Diabetes tipo 2. IC: insuficiencia cardíaca. ERC: enfermedad renal crónica. IM: infarto de miocardio 1. Sarafidis PA et al. J Cardiometab Syndr 2006; 1: 58; 2. Ronco C. Contrib Nephrol 2010; 164: 33; 3. Banerjee S and Panas R. Hellenic J Cardiol 2017; 58: 342; 4. Leon BM and Maddox TM. World J Diabetes 2015; 6: 1246; 5. Dzau VJ et al. Circulation 2006; 114: 2850 6
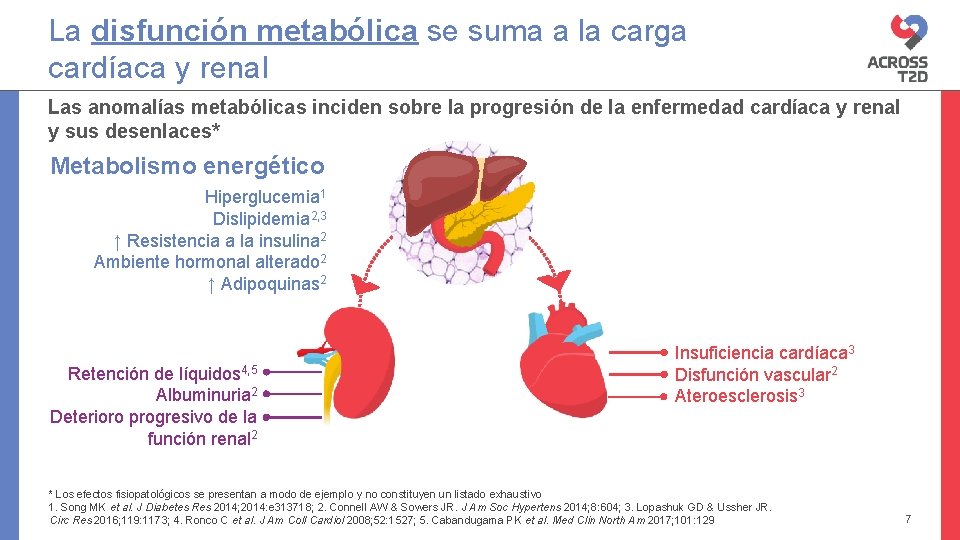
La disfunción metabólica se suma a la carga cardíaca y renal Las anomalías metabólicas inciden sobre la progresión de la enfermedad cardíaca y renal y sus desenlaces* Metabolismo energético Hiperglucemia 1 Dislipidemia 2, 3 ↑ Resistencia a la insulina 2 Ambiente hormonal alterado 2 ↑ Adipoquinas 2 Retención de líquidos 4, 5 Albuminuria 2 Deterioro progresivo de la función renal 2 Insuficiencia cardíaca 3 Disfunción vascular 2 Ateroesclerosis 3 * Los efectos fisiopatológicos se presentan a modo de ejemplo y no constituyen un listado exhaustivo 1. Song MK et al. J Diabetes Res 2014; 2014: e 313718; 2. Connell AW & Sowers JR. J Am Soc Hypertens 2014; 8: 604; 3. Lopashuk GD & Ussher JR. Circ Res 2016; 119: 1173; 4. Ronco C et al. J Am Coll Cardiol 2008; 52: 1527; 5. Cabandugama PK et al. Med Clin North Am 2017; 101: 129 7
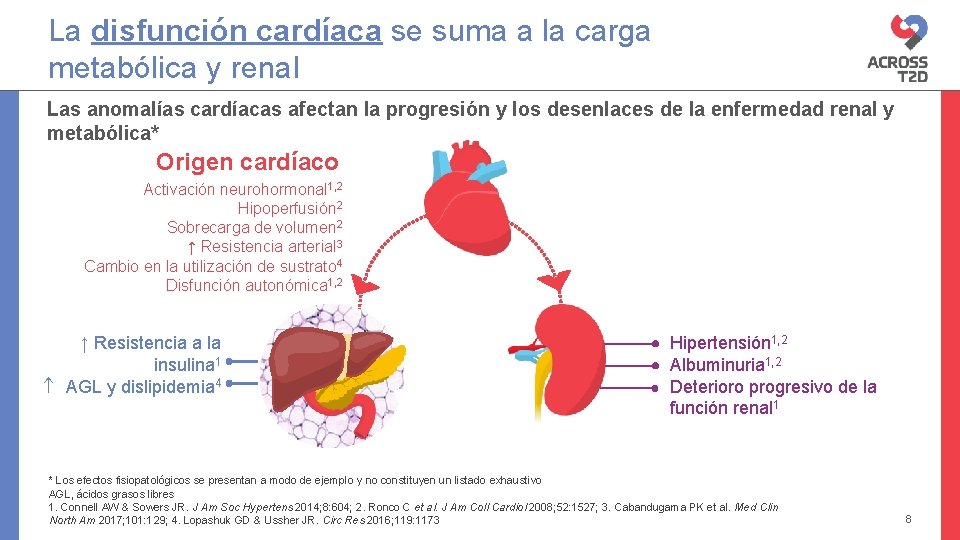
La disfunción cardíaca se suma a la carga metabólica y renal Las anomalías cardíacas afectan la progresión y los desenlaces de la enfermedad renal y metabólica* Origen cardíaco Activación neurohormonal 1, 2 Hipoperfusión 2 Sobrecarga de volumen 2 ↑ Resistencia arterial 3 Cambio en la utilización de sustrato 4 Disfunción autonómica 1, 2 ↑ Resistencia a la insulina 1 AGL y dislipidemia 4 Hipertensión 1, 2 Albuminuria 1, 2 Deterioro progresivo de la función renal 1 * Los efectos fisiopatológicos se presentan a modo de ejemplo y no constituyen un listado exhaustivo AGL, ácidos grasos libres 1. Connell AW & Sowers JR. J Am Soc Hypertens 2014; 8: 604; 2. Ronco C et al. J Am Coll Cardiol 2008; 52: 1527; 3. Cabandugama PK et al. Med Clin North Am 2017; 101: 129; 4. Lopashuk GD & Ussher JR. Circ Res 2016; 119: 1173 8
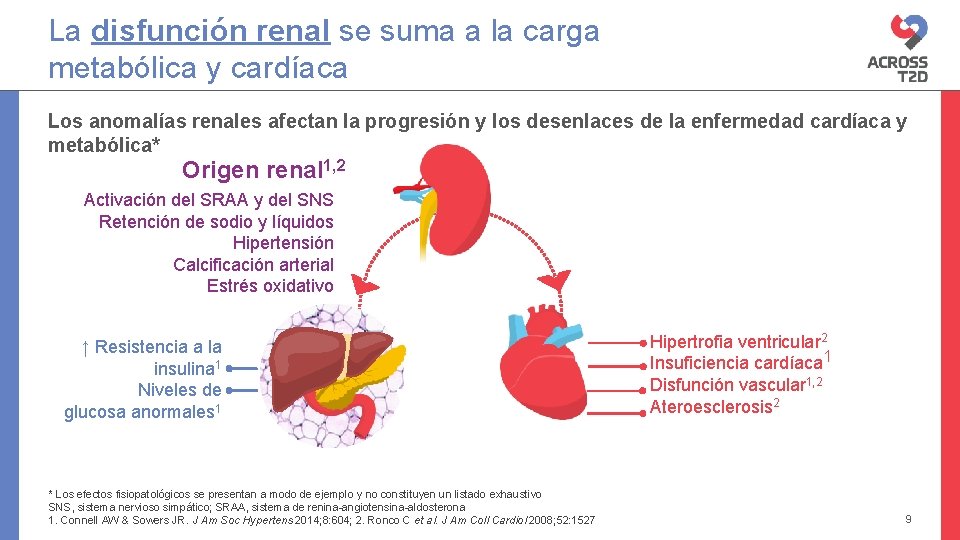
La disfunción renal se suma a la carga metabólica y cardíaca Los anomalías renales afectan la progresión y los desenlaces de la enfermedad cardíaca y metabólica* Origen renal 1, 2 Activación del SRAA y del SNS Retención de sodio y líquidos Hipertensión Calcificación arterial Estrés oxidativo ↑ Resistencia a la insulina 1 Niveles de glucosa anormales 1 * Los efectos fisiopatológicos se presentan a modo de ejemplo y no constituyen un listado exhaustivo SNS, sistema nervioso simpático; SRAA, sistema de renina-angiotensina-aldosterona 1. Connell AW & Sowers JR. J Am Soc Hypertens 2014; 8: 604; 2. Ronco C et al. J Am Coll Cardiol 2008; 52: 1527 Hipertrofia ventricular 2 Insuficiencia cardíaca 1 Disfunción vascular 1, 2 Ateroesclerosis 2 9
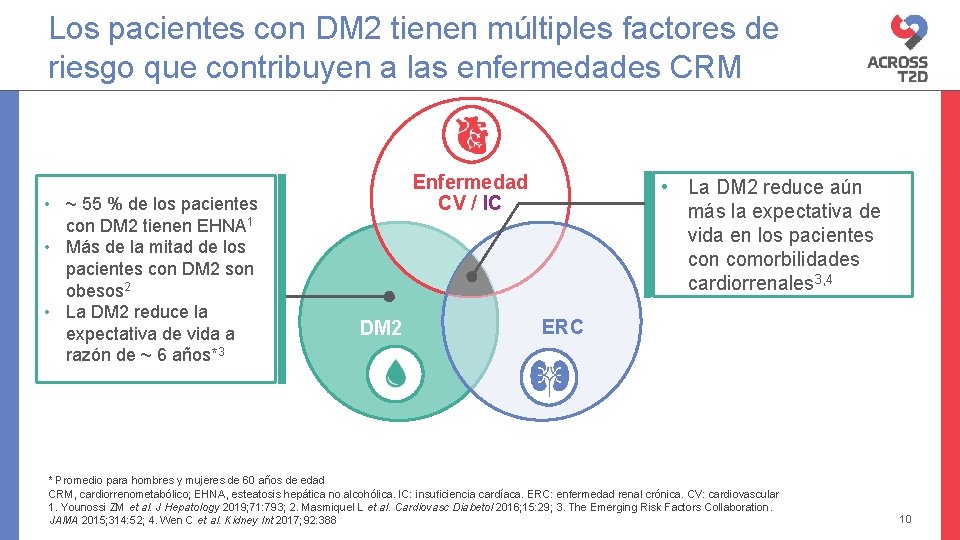
Los pacientes con DM 2 tienen múltiples factores de riesgo que contribuyen a las enfermedades CRM • ~ 55 % de los pacientes con DM 2 tienen EHNA 1 • Más de la mitad de los pacientes con DM 2 son obesos 2 • La DM 2 reduce la expectativa de vida a razón de ~ 6 años*3 Enfermedad CV / IC DM 2 • La DM 2 reduce aún más la expectativa de vida en los pacientes con comorbilidades cardiorrenales 3, 4 ERC * Promedio para hombres y mujeres de 60 años de edad CRM, cardiorrenometabólico; EHNA, esteatosis hepática no alcohólica. IC: insuficiencia cardíaca. ERC: enfermedad renal crónica. CV: cardiovascular 1. Younossi ZM et al. J Hepatology 2019; 71: 793; 2. Masmiquel L et al. Cardiovasc Diabetol 2016; 15: 29; 3. The Emerging Risk Factors Collaboration. JAMA 2015; 314: 52; 4. Wen C et al. Kidney Int 2017; 92: 388 10
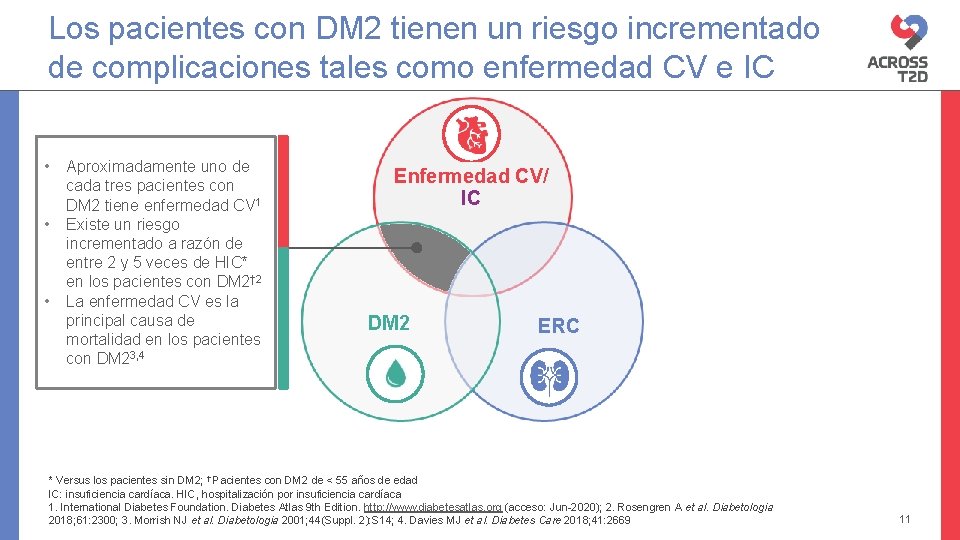
Los pacientes con DM 2 tienen un riesgo incrementado de complicaciones tales como enfermedad CV e IC • • • Aproximadamente uno de cada tres pacientes con DM 2 tiene enfermedad CV 1 Existe un riesgo incrementado a razón de entre 2 y 5 veces de HIC* en los pacientes con DM 2† 2 La enfermedad CV es la principal causa de mortalidad en los pacientes con DM 23, 4 Enfermedad CV/ IC DM 2 ERC * Versus los pacientes sin DM 2; † Pacientes con DM 2 de < 55 años de edad IC: insuficiencia cardíaca. HIC, hospitalización por insuficiencia cardíaca 1. International Diabetes Foundation. Diabetes Atlas 9 th Edition. http: //www. diabetesatlas. org (acceso: Jun-2020); 2. Rosengren A et al. Diabetologia 2018; 61: 2300; 3. Morrish NJ et al. Diabetologia 2001; 44(Suppl. 2): S 14; 4. Davies MJ et al. Diabetes Care 2018; 41: 2669 11
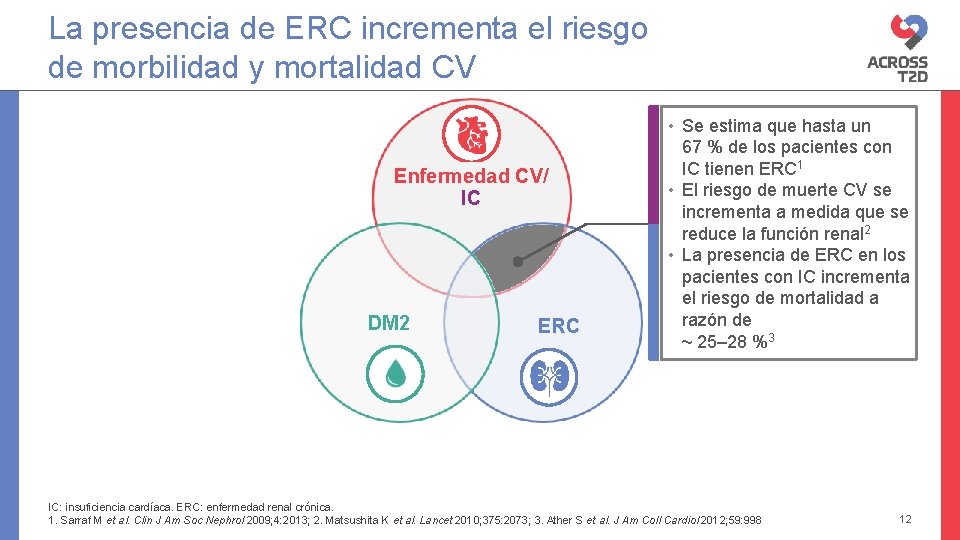
La presencia de ERC incrementa el riesgo de morbilidad y mortalidad CV Enfermedad CV/ IC DM 2 ERC • Se estima que hasta un 67 % de los pacientes con IC tienen ERC 1 • El riesgo de muerte CV se incrementa a medida que se reduce la función renal 2 • La presencia de ERC en los pacientes con IC incrementa el riesgo de mortalidad a razón de ~ 25– 28 %3 IC: insuficiencia cardíaca. ERC: enfermedad renal crónica. 1. Sarraf M et al. Clin J Am Soc Nephrol 2009; 4: 2013; 2. Matsushita K et al. Lancet 2010; 375: 2073; 3. Ather S et al. J Am Coll Cardiol 2012; 59: 998 12
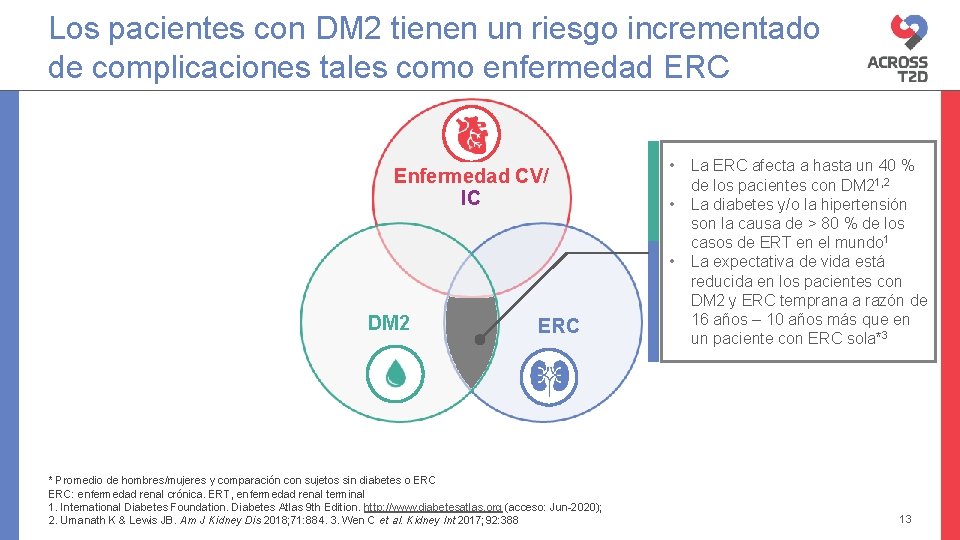
Los pacientes con DM 2 tienen un riesgo incrementado de complicaciones tales como enfermedad ERC Enfermedad CV/ IC • • • DM 2 ERC * Promedio de hombres/mujeres y comparación con sujetos sin diabetes o ERC: enfermedad renal crónica. ERT, enfermedad renal terminal 1. International Diabetes Foundation. Diabetes Atlas 9 th Edition. http: //www. diabetesatlas. org (acceso: Jun-2020); 2. Umanath K & Lewis JB. Am J Kidney Dis 2018; 71: 884. 3. Wen C et al. Kidney Int 2017; 92: 388 La ERC afecta a hasta un 40 % de los pacientes con DM 21, 2 La diabetes y/o la hipertensión son la causa de > 80 % de los casos de ERT en el mundo 1 La expectativa de vida está reducida en los pacientes con DM 2 y ERC temprana a razón de 16 años – 10 años más que en un paciente con ERC sola*3 13

Índice de contenidos Introducción a los sistemas cardiorrenometabólicos y su interrelación Cambiando los desenlaces de las patologías cardiorrenometabólicas Las patologías cardiorrenometabólicas en las guías de tratamiento para pacientes con DM 2 14

El manejo multifactorial de los factores de riesgo CV está bien establecido como estándar de atención para los pacientes con DM 21, 2 Las guías de la ADA y la ESC se centran en la reducción del riesgo de muerte CV en los pacientes con DM 21, 2 Valor objetivo Tratamiento Control de la glucosa Los objetivos son individualizados – para muchos pacientes Hb. A 1 c < 7 %1, 2 • Metformina, inhibidores del SGLT 2*, agonistas de los receptores del GLP-1†, inhibidores de la DPP-4, sulfonilureas, tiazolidinedionas, insulina 1, 2 Reducción de la presión arterial Para los individuos con DM 2 e hipertensión, un valor objetivo de presión arterial de: • < 130/80 mm. Hg si el paciente tiene un riesgo CV más alto‡ 1 • < 140/90 mm. Hg si el paciente tiene un riesgo más bajo de enfermedad CV§ 1 • Bloqueador del SRAA (i. ECA/BRA), bloqueador de los canales de calcio, diuréticos tiazídicos 1, 2 • Se recomienda la terapia dual como tratamiento de primera línea 2 Reducción del colesterol LDL • < 1, 8 mmol/l (< 70 mg/dl) con reducción del LDL-C de ≥ 50 % si el paciente tiene alto riesgo CV 1, 2 • < 2, 6 mmol/l (< 100 mg/dl) si el paciente tiene riesgo CV moderado 2 • Estatinas, ezetimibe o inhibidor de PCSK 91, 2 Descenso de peso y abandono del tabaquismo 1, 2 • Dieta 1, 2 • Actividad física 1, 2 • Terapia conductual 1 Dieta y estilo de vida individualizados Para recomendaciones completas, sírvase consultar las referencias bibliográficas individuales * La empagliflozina, la canagliflozina y la dapagliflozina reducen los eventos CV en los pacientes con diabetes y enfermedad CV o en los pacientes que tienen un riesgo CV muy alto/alto; † La liraglutida, la semaglutida y la dulaglutida reducen los eventos CV en los pacientes con diabetes y enfermedad CV o en los pacientes que tienen un riesgo CV muy alto/alto; ‡ ECVAE existente o riesgo de ECVAE a 10 años de ≥ 15 %; § Riesgo de ECVAE a 10 años < 15 %. BRA, bloqueador de los receptores de angiotensina; ECVAE, enfermedad cardiovascular ateroesclerótica; i. ECA, inhibidor de la enzima convertidora de angiotensina; PCSK 9, proproteína convertasa subtilisina/kexina tipo 9 p ( roprotein convertase subtilisin/kexin type 9); SRAA, sistema de renina-angiotensina-aldosterona 1. American Diabetes Association. Diabetes Care 2020; 43: S 1; 2. Cosentino F et al. Eur Heart J 2020; 7: 255 15
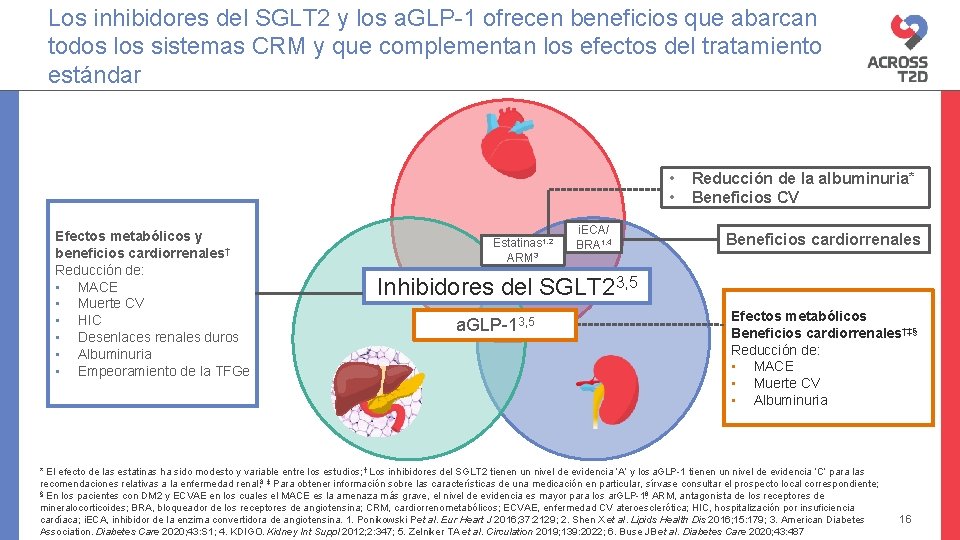
Los inhibidores del SGLT 2 y los a. GLP-1 ofrecen beneficios que abarcan todos los sistemas CRM y que complementan los efectos del tratamiento estándar • • Efectos metabólicos y beneficios cardiorrenales†‡ Reducción de: • MACE • Muerte CV • HIC • Desenlaces renales duros • Albuminuria • Empeoramiento de la TFGe Estatinas 1, 2 ARM 3 i. ECA/ BRA 1, 4 Reducción de la albuminuria* Beneficios CV Beneficios cardiorrenales Inhibidores del SGLT 23, 5 a. GLP-13, 5 Efectos metabólicos Beneficios cardiorrenales†‡§ Reducción de: • MACE • Muerte CV • Albuminuria * El efecto de las estatinas ha sido modesto y variable entre los estudios; † Los inhibidores del SGLT 2 tienen un nivel de evidencia ‘A’ y los a. GLP-1 tienen un nivel de evidencia ‘C’ para las recomendaciones relativas a la enfermedad renal; 3 ‡ Para obtener información sobre las características de una medicación en particular, sírvase consultar el prospecto local correspondiente; § En los pacientes con DM 2 y ECVAE en los cuales el MACE es la amenaza más grave, el nivel de evidencia es mayor para los ar. GLP-1. 6 ARM, antagonista de los receptores de mineralocorticoides; BRA, bloqueador de los receptores de angiotensina; CRM, cardiorrenometabólicos; ECVAE, enfermedad CV ateroesclerótica; HIC, hospitalización por insuficiencia cardíaca; i. ECA, inhibidor de la enzima convertidora de angiotensina. 1. Ponikowski P et al. Eur Heart J 2016; 37: 2129; 2. Shen X et al. Lipids Health Dis 2016; 15: 179; 3. American Diabetes Association. Diabetes Care 2020; 43: S 1; 4. KDIGO. Kidney Int Suppl 2012; 2: 347; 5. Zelniker TA et al. Circulation 2019; 139: 2022; 6. Buse JB et al. Diabetes Care 2020; 43: 487 16
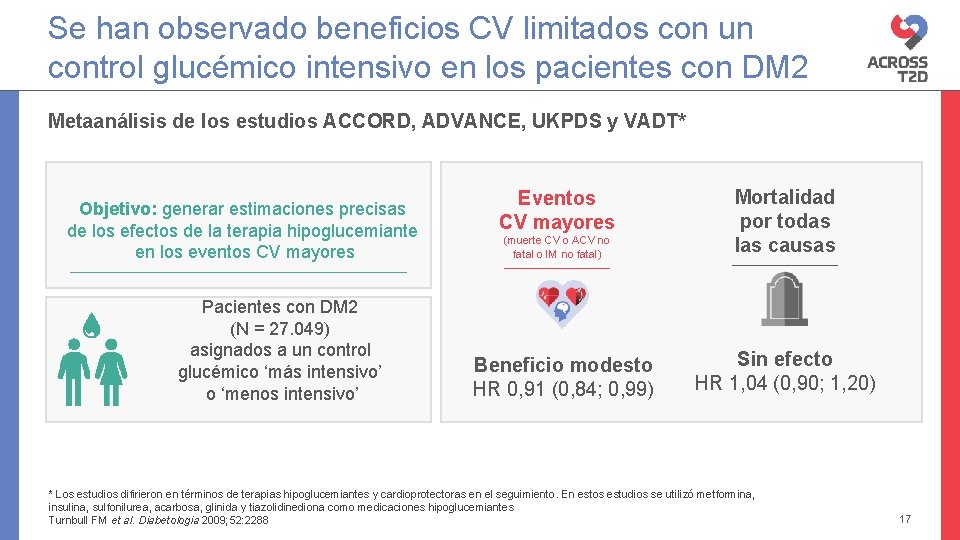
Se han observado beneficios CV limitados con un control glucémico intensivo en los pacientes con DM 2 Metaanálisis de los estudios ACCORD, ADVANCE, UKPDS y VADT* Objetivo: generar estimaciones precisas de los efectos de la terapia hipoglucemiante en los eventos CV mayores Pacientes con DM 2 (N = 27. 049) asignados a un control glucémico ‘más intensivo’ o ‘menos intensivo’ Eventos CV mayores (muerte CV o ACV no fatal o IM no fatal) Beneficio modesto HR 0, 91 (0, 84; 0, 99) Mortalidad por todas las causas Sin efecto HR 1, 04 (0, 90; 1, 20) * Los estudios difirieron en términos de terapias hipoglucemiantes y cardioprotectoras en el seguimiento. En estos estudios se utilizó metformina, insulina, sulfonilurea, acarbosa, glinida y tiazolidinediona como medicaciones hipoglucemiantes Turnbull FM et al. Diabetologia 2009; 52: 2288 17
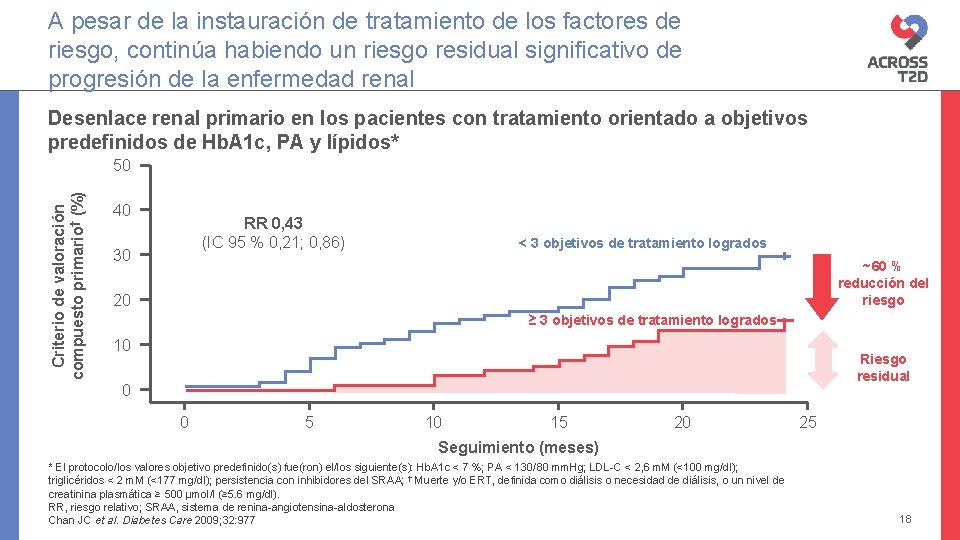
A pesar de la instauración de tratamiento de los factores de riesgo, continúa habiendo un riesgo residual significativo de progresión de la enfermedad renal Desenlace renal primario en los pacientes con tratamiento orientado a objetivos predefinidos de Hb. A 1 c, PA y lípidos* Criterio de valoración compuesto primario† (%) 50 40 RR 0, 43 (IC 95 % 0, 21; 0, 86) 30 < 3 objetivos de tratamiento logrados ~60 % reducción del riesgo 20 ≥ 3 objetivos de tratamiento logrados 10 Riesgo residual 0 0 5 10 15 20 25 Seguimiento (meses) * El protocolo/los valores objetivo predefinido(s) fue(ron) el/los siguiente(s): Hb. A 1 c < 7 %; PA < 130/80 mm. Hg; LDL-C < 2, 6 m. M (<100 mg/dl); triglicéridos < 2 m. M (<177 mg/dl); persistencia con inhibidores del SRAA; † Muerte y/o ERT, definida como diálisis o necesidad de diálisis, o un nivel de creatinina plasmática ≥ 500 µmol/l (≥ 5. 6 mg/dl). RR, riesgo relativo; SRAA, sistema de renina-angiotensina-aldosterona Chan JC et al. Diabetes Care 2009; 32: 977 18
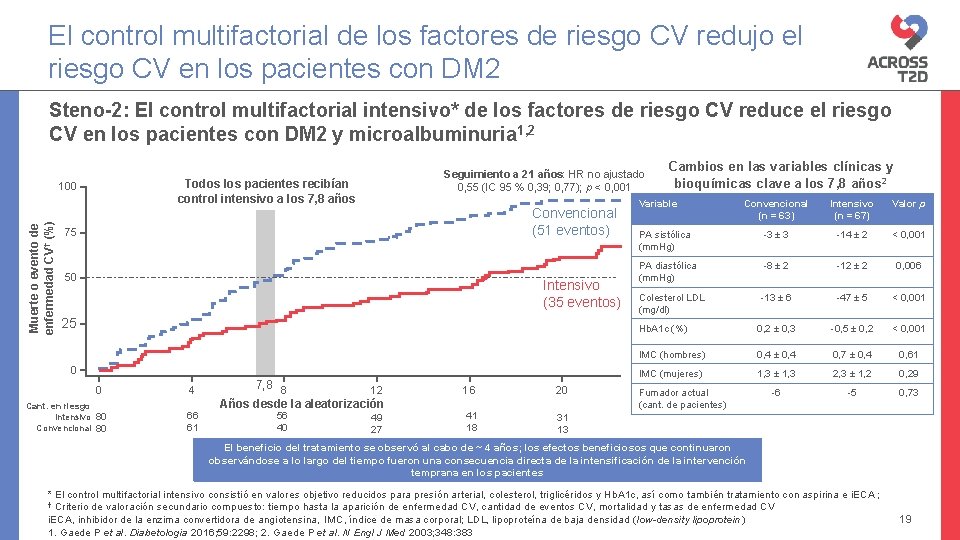
El control multifactorial de los factores de riesgo CV redujo el riesgo CV en los pacientes con DM 2 Steno-2: El control multifactorial intensivo* de los factores de riesgo CV reduce el riesgo CV en los pacientes con DM 2 y microalbuminuria 1, 2 Todos los pacientes recibían control intensivo a los 7, 8 años 100 Muerte o evento de enfermedad CV† (%) Seguimiento a 21 años: HR no ajustado 0, 55 (IC 95 % 0, 39; 0, 77); p < 0, 001 Convencional (51 eventos) 75 50 Intensivo (35 eventos) 25 0 0 Cant. en riesgo Intensivo 80 Convencional 80 4 66 61 7, 8 8 12 Años desde la aleatorización 56 40 49 27 16 20 41 18 31 13 Cambios en las variables clínicas y bioquímicas clave a los 7, 8 años 2 Variable Convencional (n = 63) Intensivo (n = 67) Valor p PA sistólica (mm. Hg) -3 ± 3 -14 ± 2 < 0, 001 PA diastólica (mm. Hg) -8 ± 2 -12 ± 2 0, 006 Colesterol LDL (mg/dl) -13 ± 6 -47 ± 5 < 0, 001 Hb. A 1 c (%) 0, 2 ± 0, 3 -0, 5 ± 0, 2 < 0, 001 IMC (hombres) 0, 4 ± 0, 4 0, 7 ± 0, 4 0, 61 IMC (mujeres) 1, 3 ± 1, 3 2, 3 ± 1, 2 0, 29 -6 -5 0, 73 Fumador actual (cant. de pacientes) El beneficio del tratamiento se observó al cabo de ~ 4 años; los efectos beneficiosos que continuaron observándose a lo largo del tiempo fueron una consecuencia directa de la intensificación de la intervención temprana en los pacientes * El control multifactorial intensivo consistió en valores objetivo reducidos para presión arterial, colesterol, triglicéridos y Hb. A 1 c, así como también tratamiento con aspirina e i. ECA ; † Criterio de valoración secundario compuesto: tiempo hasta la aparición de enfermedad CV, cantidad de eventos CV, mortalidad y tasas de enfermedad CV i. ECA, inhibidor de la enzima convertidora de angiotensina, IMC, índice de masa corporal; LDL, lipoproteína de baja densidad (low-density lipoprotein) 1. Gaede P et al. Diabetologia 2016; 59: 2298; 2. Gaede P et al. N Engl J Med 2003; 348: 383 19

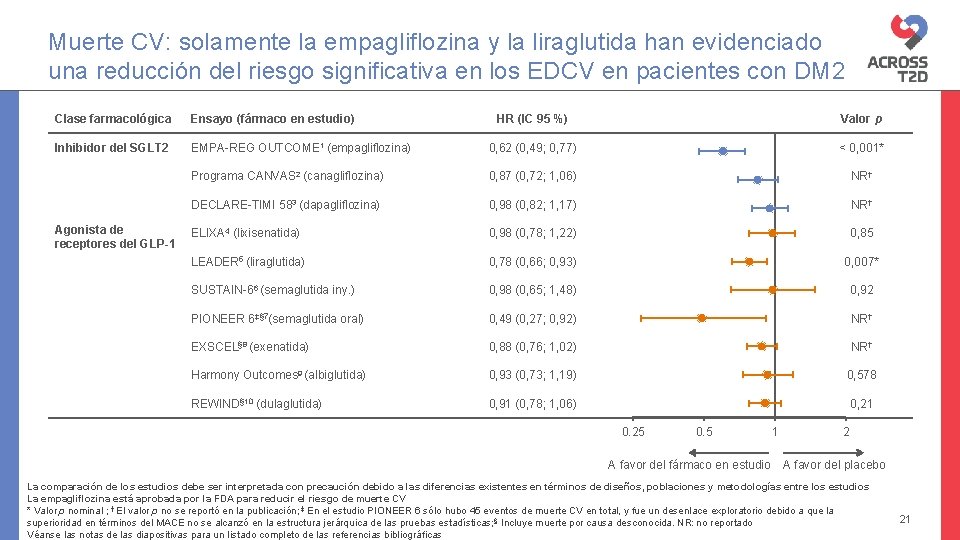
Muerte CV: solamente la empagliflozina y la liraglutida han evidenciado una reducción del riesgo significativa en los EDCV en pacientes con DM 2 Clase farmacológica Ensayo (fármaco en estudio) Inhibidor del SGLT 2 Agonista de receptores del GLP-1 HR (IC 95 %) Valor p EMPA-REG OUTCOME 1 (empagliflozina) 0, 62 (0, 49; 0, 77) < 0, 001* Programa CANVAS 2 (canagliflozina) 0, 87 (0, 72; 1, 06) NR† DECLARE-TIMI 583 (dapagliflozina) 0, 98 (0, 82; 1, 17) NR† ELIXA 4 (lixisenatida) 0, 98 (0, 78; 1, 22) 0, 85 LEADER 5 (liraglutida) 0, 78 (0, 66; 0, 93) 0, 007* SUSTAIN-66 (semaglutida iny. ) 0, 98 (0, 65; 1, 48) 0, 92 PIONEER 6‡§ 7(semaglutida oral) 0, 49 (0, 27; 0, 92) NR† EXSCEL§ 8 (exenatida) 0, 88 (0, 76; 1, 02) NR† Harmony Outcomes 9 (albiglutida) 0, 93 (0, 73; 1, 19) 0, 578 REWIND§ 10 (dulaglutida) 0, 91 (0, 78; 1, 06) 0, 21 0. 25 0. 5 A favor del fármaco en estudio 1 2 A favor del placebo La comparación de los estudios debe ser interpretada con precaución debido a las diferencias existentes en términos de diseños, poblaciones y metodologías entre los estudios La empagliflozina está aprobada por la FDA para reducir el riesgo de muerte CV * Valor p nominal ; † El valor p no se reportó en la publicación; ‡ En el estudio PIONEER 6 sólo hubo 45 eventos de muerte CV en total, y fue un desenlace exploratorio debido a que la superioridad en términos del MACE no se alcanzó en la estructura jerárquica de las pruebas estadísticas; § Incluye muerte por causa desconocida. NR: no reportado Véanse las notas de las diapositivas para un listado completo de las referencias bibliográficas 21
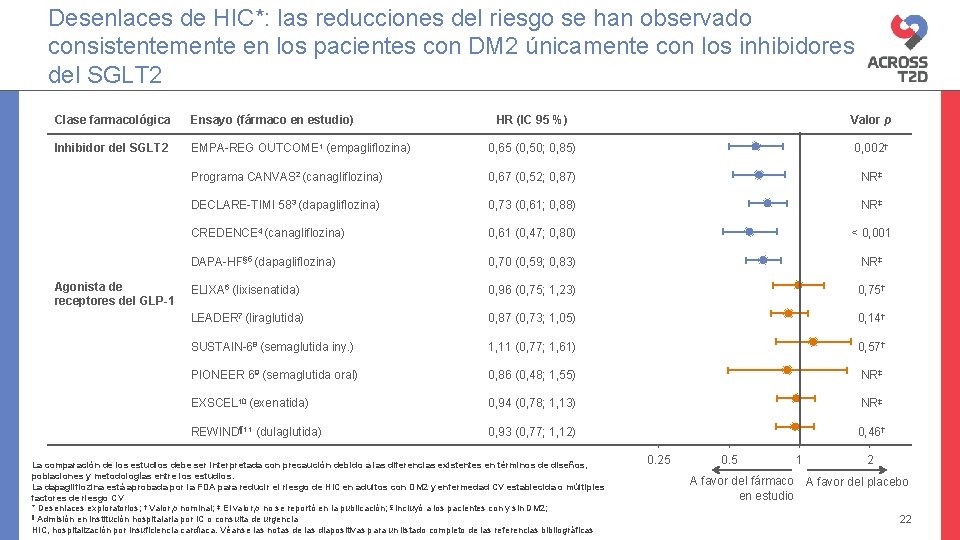
Clase farmacológica Ensayo (fármaco en estudio) Inhibidor del SGLT 2 Agonista de receptores del GLP-1 HR (IC 95 %) Valor p EMPA-REG OUTCOME 1 (empagliflozina) 0, 65 (0, 50; 0, 85) 0, 002† Programa CANVAS 2 (canagliflozina) 0, 67 (0, 52; 0, 87) NR‡ DECLARE-TIMI 583 (dapagliflozina) 0, 73 (0, 61; 0, 88) NR‡ CREDENCE 4 (canagliflozina) 0, 61 (0, 47; 0, 80) < 0, 001 DAPA-HF§ 5 (dapagliflozina) 0, 70 (0, 59; 0, 83) NR‡ ELIXA 6 (lixisenatida) 0, 96 (0, 75; 1, 23) 0, 75† LEADER 7 (liraglutida) 0, 87 (0, 73; 1, 05) 0, 14† SUSTAIN-68 (semaglutida iny. ) 1, 11 (0, 77; 1, 61) 0, 57† PIONEER 69 (semaglutida oral) 0, 86 (0, 48; 1, 55) NR‡ EXSCEL 10 (exenatida) 0, 94 (0, 78; 1, 13) NR‡ REWIND¶ 11 (dulaglutida) 0, 93 (0, 77; 1, 12) 0, 46†
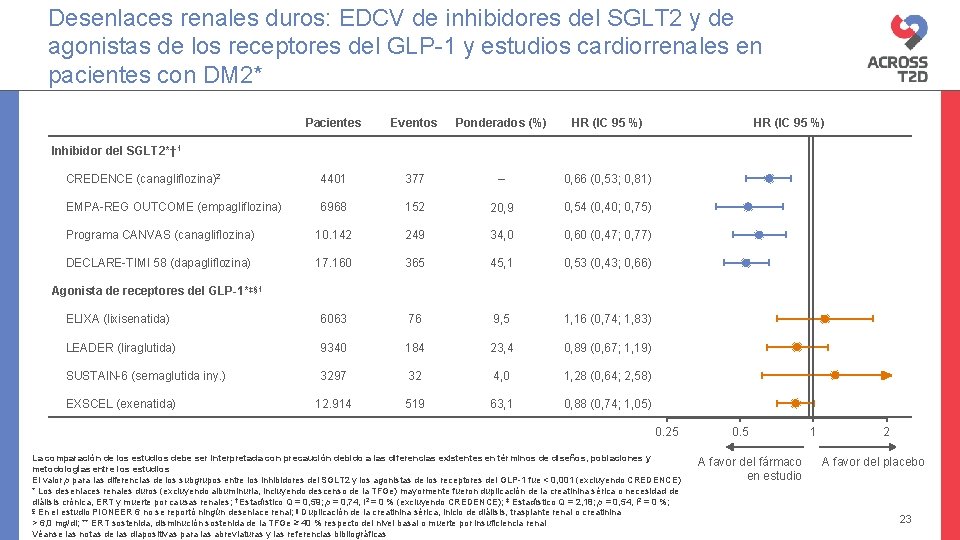
Desenlaces renales duros: EDCV de inhibidores del SGLT 2 y de agonistas de los receptores del GLP-1 y estudios cardiorrenales en pacientes con DM 2* Pacientes Eventos Ponderados (%) HR (IC 95 %) CREDENCE (canagliflozina)2 4401 377 – 0, 66 (0, 53; 0, 81) EMPA-REG OUTCOME (empagliflozina) 6968 152 20, 9 0, 54 (0, 40; 0, 75) Programa CANVAS (canagliflozina) 10. 142 249 34, 0 0, 60 (0, 47; 0, 77) DECLARE-TIMI 58 (dapagliflozina) 17. 160 365 45, 1 0, 53 (0, 43; 0, 66) ELIXA (lixisenatida) 6063 76 9, 5 1, 16 (0, 74; 1, 83) LEADER (liraglutida) 9340 184 23, 4 0, 89 (0, 67; 1, 19) SUSTAIN-6 (semaglutida iny. ) 3297 32 4, 0 1, 28 (0, 64; 2, 58) 12. 914 519 63, 1 0, 88 (0, 74; 1, 05) HR (IC 95 %) Inhibidor del SGLT 2*† 1 Agonista de receptores del GLP-1*‡§ 1 EXSCEL (exenatida) 0. 25 La comparación de los estudios debe ser interpretada con precaución debido a las diferencias existentes en términos de diseños, poblaciones y metodologías entre los estudios El valor p para las diferencias de los subgrupos entre los inhibidores del SGLT 2 y los agonistas de los receptores del GLP-1 fue < 0, 001 (excluyendo CREDENCE) * Los desenlaces renales duros (excluyendo albuminuria, incluyendo descenso de la TFGe) mayormente fueron duplicación de la creatinina sérica o necesidad de diálisis crónica, ERT y muerte por causas renales; † Estadístico Q = 0, 59; p = 0, 74, I 2 = 0 % (excluyendo CREDENCE); ‡ Estadístico Q = 2, 18; p = 0, 54, I 2 = 0 %; § En el estudio PIONEER 6 no se reportó ningún desenlace renal; ¶ Duplicación de la creatinina sérica, inicio de diálisis, trasplante renal o creatinina > 6, 0 mg/dl; ** ERT sostenida, disminución sostenida de la TFGe ≥ 40 % respecto del nivel basal o muerte por insuficiencia renal Véanse las notas de las diapositivas para las abreviaturas y las referencias bibliográficas 0. 5 A favor del fármaco en estudio 1 2 A favor del placebo 23
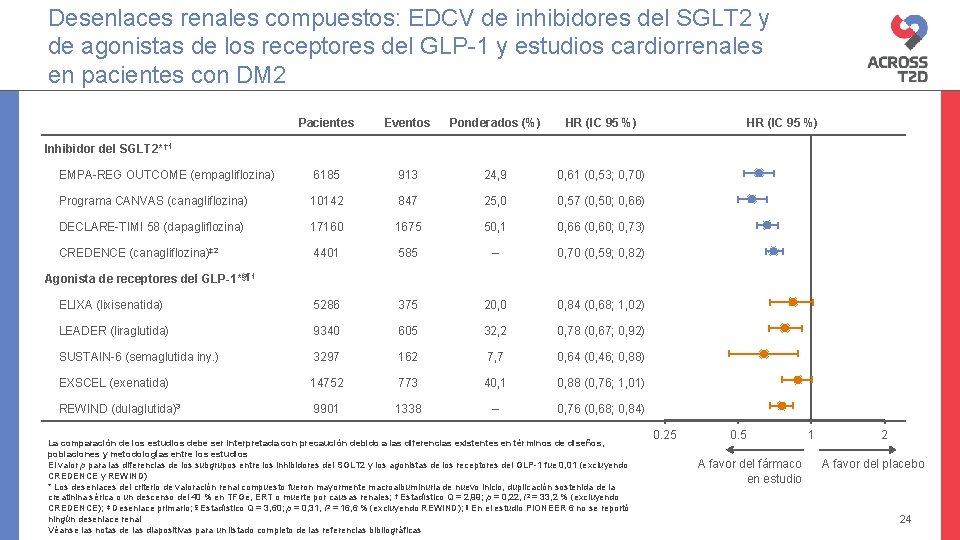
Desenlaces renales compuestos: EDCV de inhibidores del SGLT 2 y de agonistas de los receptores del GLP-1 y estudios cardiorrenales en pacientes con DM 2 Pacientes Eventos Ponderados (%) HR (IC 95 %) EMPA-REG OUTCOME (empagliflozina) 6185 913 24, 9 0, 61 (0, 53; 0, 70) Programa CANVAS (canagliflozina) 10142 847 25, 0 0, 57 (0, 50; 0, 66) DECLARE-TIMI 58 (dapagliflozina) 17160 1675 50, 1 0, 66 (0, 60; 0, 73) CREDENCE (canagliflozina)‡ 2 4401 585 – 0, 70 (0, 59; 0, 82) ELIXA (lixisenatida) 5286 375 20, 0 0, 84 (0, 68; 1, 02) LEADER (liraglutida) 9340 605 32, 2 0, 78 (0, 67; 0, 92) SUSTAIN-6 (semaglutida iny. ) 3297 162 7, 7 0, 64 (0, 46; 0, 88) EXSCEL (exenatida) 14752 773 40, 1 0, 88 (0, 76; 1, 01) REWIND (dulaglutida)3 9901 1338 – 0, 76 (0, 68; 0, 84) HR (IC 95 %) Inhibidor del SGLT 2* † 1 Agonista de receptores del GLP-1*§¶ 1 La comparación de los estudios debe ser interpretada con precaución debido a las diferencias existentes en términos de diseños, poblaciones y metodologías entre los estudios El valor p para las diferencias de los subgrupos entre los inhibidores del SGLT 2 y los agonistas de los receptores del GLP-1 fue 0, 01 (excluyendo CREDENCE y REWIND) * Los desenlaces del criterio de valoración renal compuesto fueron mayormente macroalbuminuria de nuevo inicio, duplicación sostenida de la creatinina sérica o un descenso del 40 % en TFGe, ERT o muerte por causas renales; † Estadístico Q = 2, 99; p = 0, 22, I 2 = 33, 2 % (excluyendo CREDENCE); ‡ Desenlace primario; § Estadístico Q = 3, 60; p = 0, 31, I 2 = 16, 6 % (excluyendo REWIND); ¶ En el estudio PIONEER 6 no se reportó ningún desenlace renal Véanse las notas de las diapositivas para un listado completo de las referencias bibliográficas 0. 25 0. 5 A favor del fármaco en estudio 1 2 A favor del placebo 24
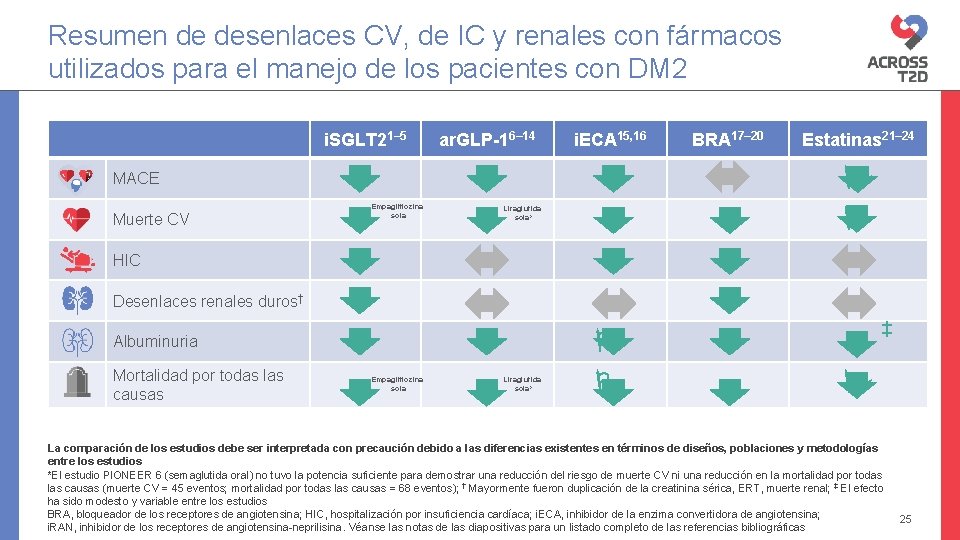
Resumen de desenlaces CV, de IC y renales con fármacos utilizados para el manejo de los pacientes con DM 2 i. SGLT 21– 5 ar. GLP-16– 14 i. ECA 15, 16 Muerte CV Estatinas 21– 24 P P MACE Empagliflozina sola BRA 17– 20 Liraglutida sola* HIC Desenlaces renales duros† Albuminuria Mortalidad por todas las causas Empagliflozina sola Liraglutida sola* P P ‡ P La comparación de los estudios debe ser interpretada con precaución debido a las diferencias existentes en términos de diseños, poblaciones y metodologías entre los estudios *El estudio PIONEER 6 (semaglutida oral) no tuvo la potencia suficiente para demostrar una reducción del riesgo de muerte CV ni una reducción en la mortalidad por todas las causas (muerte CV = 45 eventos; mortalidad por todas las causas = 68 eventos); † Mayormente fueron duplicación de la creatinina sérica, ERT, muerte renal; ‡ El efecto ha sido modesto y variable entre los estudios BRA, bloqueador de los receptores de angiotensina; HIC, hospitalización por insuficiencia cardíaca; i. ECA, inhibidor de la enzima convertidora de angiotensina; i. RAN, inhibidor de los receptores de angiotensina-neprilisina. Véanse las notas de las diapositivas para un listado completo de las referencias bibliográficas 25
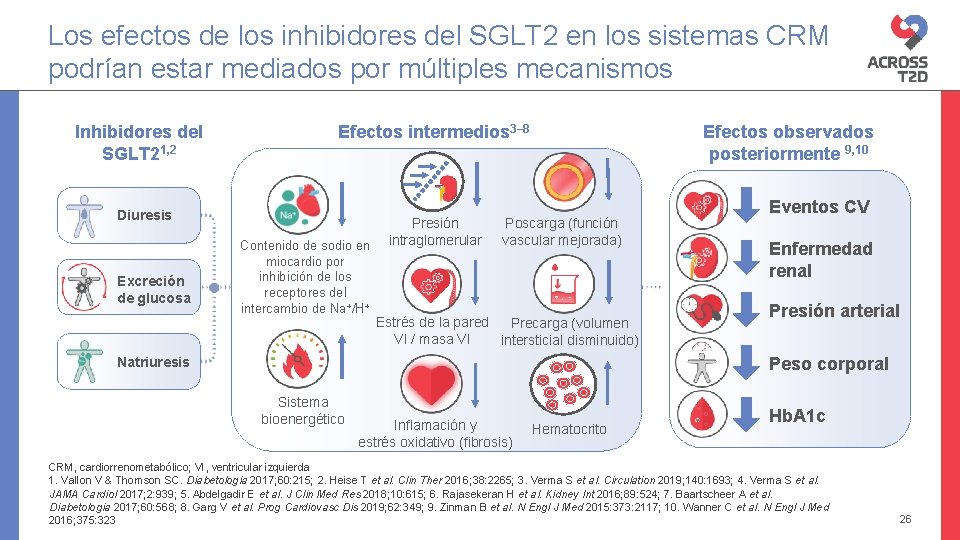
Los efectos de los inhibidores del SGLT 2 en los sistemas CRM podrían estar mediados por múltiples mecanismos Inhibidores del SGLT 21, 2 Efectos intermedios 3– 8 Diuresis Excreción de glucosa Contenido de sodio en miocardio por inhibición de los receptores del intercambio de Na+/H+ Presión intraglomerular Efectos observados posteriormente 9, 10 Poscarga (función vascular mejorada) Estrés de la pared Precarga (volumen VI / masa VI intersticial disminuido) Eventos CV Enfermedad renal Presión arterial Peso corporal Natriuresis Sistema bioenergético Inflamación y estrés oxidativo (fibrosis) Hematocrito Hb. A 1 c CRM, cardiorrenometabólico; VI, ventricular izquierda 1. Vallon V & Thomson SC. Diabetologia 2017; 60: 215; 2. Heise T et al. Clin Ther 2016; 38: 2265; 3. Verma S et al. Circulation 2019; 140: 1693; 4. Verma S et al. JAMA Cardiol 2017; 2: 939; 5. Abdelgadir E et al. J Clin Med Res 2018; 10: 615; 6. Rajasekeran H et al. Kidney Int 2016; 89: 524; 7. Baartscheer A et al. Diabetologia 2017; 60: 568; 8. Garg V et al. Prog Cardiovasc Dis 2019; 62: 349; 9. Zinman B et al. N Engl J Med 2015: 373: 2117; 10. Wanner C et al. N Engl J Med 2016; 375: 323 26
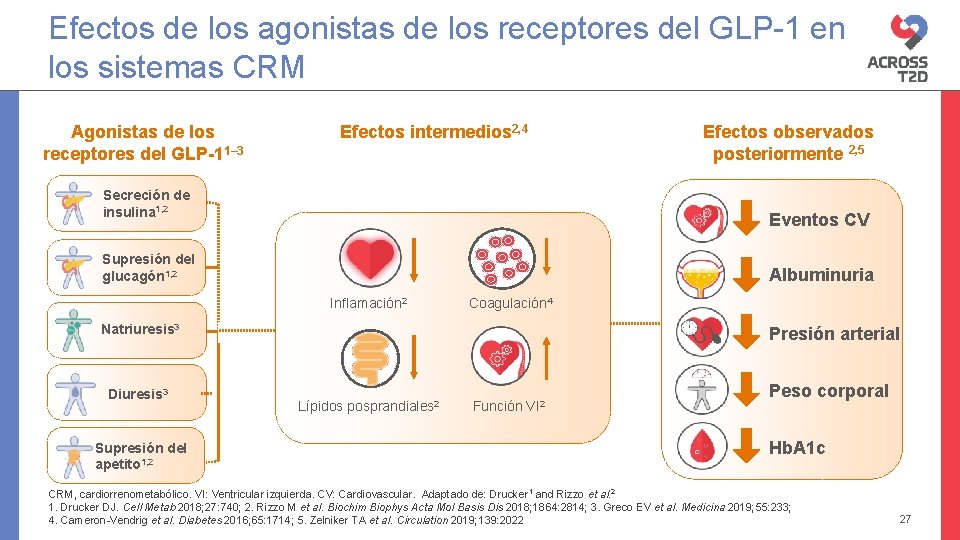
Efectos de los agonistas de los receptores del GLP-1 en los sistemas CRM Agonistas de los receptores del GLP-11– 3 Efectos intermedios 2, 4 Secreción de insulina 1, 2 Eventos CV Supresión del glucagón 1, 2 Albuminuria Inflamación 2 Coagulación 4 Natriuresis 3 Diuresis 3 Supresión del apetito 1, 2 Efectos observados posteriormente 2, 5 Presión arterial Lípidos posprandiales 2 Función VI 2 Peso corporal Hb. A 1 c CRM, cardiorrenometabólico. VI: Ventricular izquierda. CV: Cardiovascular. Adaptado de: Drucker 1 and Rizzo et al. 2 1. Drucker DJ. Cell Metab 2018; 27: 740; 2. Rizzo M et al. Biochim Biophys Acta Mol Basis Dis 2018; 1864: 2814; 3. Greco EV et al. Medicina 2019; 55: 233; 4. Cameron-Vendrig et al. Diabetes 2016; 65: 1714; 5. Zelniker TA et al. Circulation 2019; 139: 2022 27

Índice de contenidos Introducción a los sistemas cardiorrenometabólicos y su interrelación Cambiando los desenlaces de las patologías cardiorrenometabólicas Las patologías cardiorrenometabólicas en las guías de tratamiento para pacientes con DM 2 28
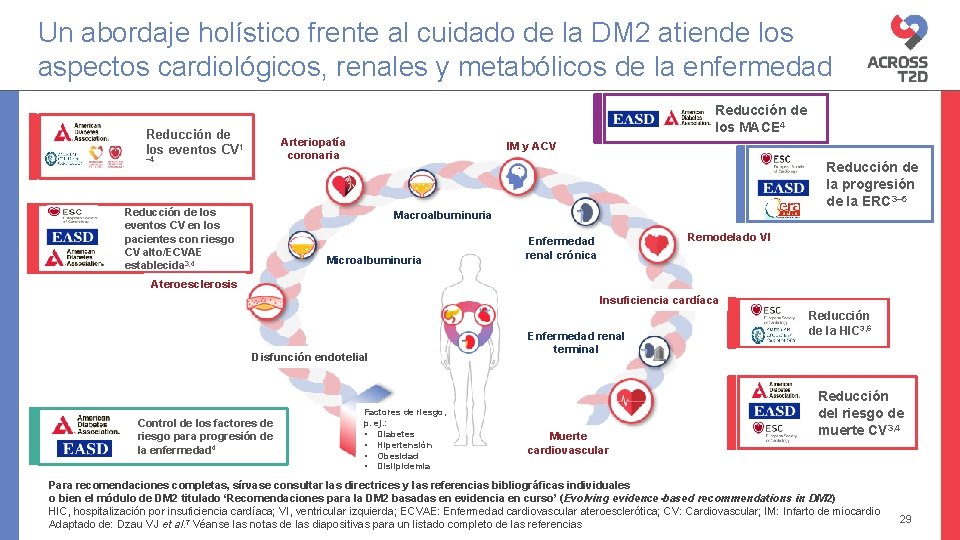
Un abordaje holístico frente al cuidado de la DM 2 atiende los aspectos cardiológicos, renales y metabólicos de la enfermedad Reducción de los MACE 4 Reducción de los eventos CV 1 Arteriopatía coronaria – 4 Reducción de los eventos CV en los pacientes con riesgo CV alto/ECVAE establecida 3, 4 IM y ACV Reducción de la progresión de la ERC 3– 5 Macroalbuminuria Microalbuminuria Remodelado VI Enfermedad renal crónica Ateroesclerosis Insuficiencia cardíaca Disfunción endotelial Control de los factores de riesgo para progresión de la enfermedad 4 Factores de riesgo, p. ej. : • Diabetes • Hipertensión • Obesidad • Dislipidemia Enfermedad renal terminal Muerte cardiovascular Reducción de la HIC 3, 6 Reducción del riesgo de muerte CV 3, 4 Para recomendaciones completas, sírvase consultar las directrices y las referencias bibliográficas individuales o bien el módulo de DM 2 titulado ‘Recomendaciones para la DM 2 basadas en evidencia en curso’ (Evolving evidence-based recommendations in DM 2) HIC, hospitalización por insuficiencia cardíaca; VI, ventricular izquierda; ECVAE: Enfermedad cardiovascular ateroesclerótica; CV: Cardiovascular; IM: Infarto de miocardio Adaptado de: Dzau VJ et al. 7 Véanse las notas de las diapositivas para un listado completo de las referencias 29
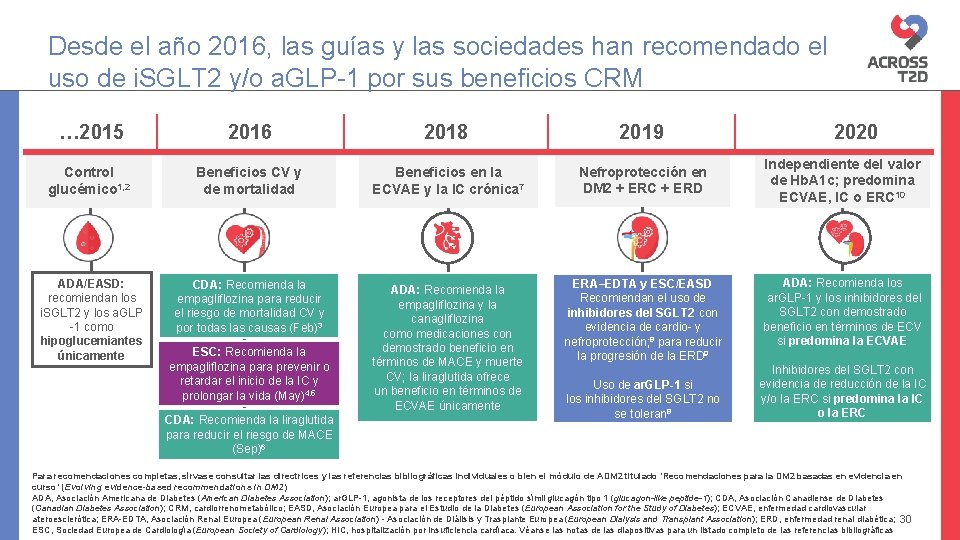
Desde el año 2016, las guías y las sociedades han recomendado el uso de i. SGLT 2 y/o a. GLP-1 por sus beneficios CRM … 2015 2016 2018 2019 Control glucémico 1, 2 Beneficios CV y de mortalidad Beneficios en la ECVAE y la IC crónica 7 Nefroprotección en DM 2 + ERC + ERD ADA/EASD: recomiendan los i. SGLT 2 y los a. GLP -1 como hipoglucemiantes únicamente CDA: Recomienda la empagliflozina para reducir el riesgo de mortalidad CV y por todas las causas (Feb)3 ADA: Recomienda la empagliflozina y la canagliflozina como medicaciones con demostrado beneficio en términos de MACE y muerte CV; la liraglutida ofrece un beneficio en términos de ECVAE únicamente ESC: Recomienda la empagliflozina para prevenir o retardar el inicio de la IC y prolongar la vida (May)4, 5 CDA: Recomienda la liraglutida para reducir el riesgo de MACE (Sep)6 ERA–EDTA y ESC/EASD Recomiendan el uso de inhibidores del SGLT 2 con evidencia de cardio- y nefroprotección; 8 para reducir la progresión de la ERD 9 Uso de ar. GLP-1 si los inhibidores del SGLT 2 no se toleran 8 2020 Independiente del valor de Hb. A 1 c; predomina ECVAE, IC o ERC 10 ADA: Recomienda los ar. GLP-1 y los inhibidores del SGLT 2 con demostrado beneficio en términos de ECV si predomina la ECVAE Inhibidores del SGLT 2 con evidencia de reducción de la IC y/o la ERC si predomina la IC o la ERC Para recomendaciones completas, sírvase consultar las directrices y las referencias bibliográficas individuales o bien el módulo de ADM 2 titulado ‘Recomendaciones para la DM 2 basadas en evidencia en curso’ (Evolving evidence-based recommendations in DM 2) ADA, Asociación Americana de Diabetes (American Diabetes Association); ar. GLP-1, agonista de los receptores del péptido símil glucagón tipo 1 (glucagon-like peptide-1); CDA, Asociación Canadiense de Diabetes (Canadian Diabetes Association); CRM, cardiorrenometabólico; EASD, Asociación Europea para el Estudio de la Diabetes (European Association for the Study of Diabetes); ECVAE, enfermedad cardiovascular ateroesclerótica; ERA-EDTA, Asociación Renal Europea (European Renal Association) - Asociación de Diálisis y Trasplante Europea (European Dialysis and Transplant Association); ERD, enfermedad renal diabética; 30 ESC, Sociedad Europea de Cardiología (European Society of Cardiology); HIC, hospitalización por insuficiencia cardíaca. Véanse las notas de las diapositivas para un listado completo de las referencias bibliográficas
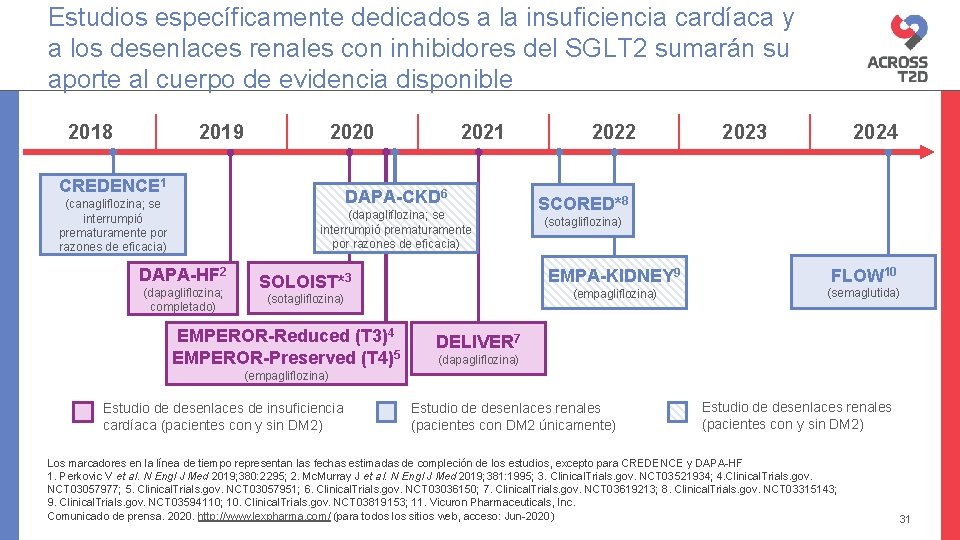
Estudios específicamente dedicados a la insuficiencia cardíaca y a los desenlaces renales con inhibidores del SGLT 2 sumarán su aporte al cuerpo de evidencia disponible 2018 2019 2020 CREDENCE 1 2021 DAPA-CKD 6 (canagliflozina; se interrumpió prematuramente por razones de eficacia) (dapagliflozina; se interrumpió prematuramente por razones de eficacia) DAPA-HF 2 (dapagliflozina; completado) SOLOIST*3 (sotagliflozina) EMPEROR-Reduced (T 3)4 EMPEROR-Preserved (T 4)5 2022 2023 2024 SCORED*8 (sotagliflozina) EMPA-KIDNEY 9 FLOW 10 (empagliflozina) (semaglutida) DELIVER 7 (dapagliflozina) (empagliflozina) Estudio de desenlaces de insuficiencia cardíaca (pacientes con y sin DM 2) Estudio de desenlaces renales (pacientes con DM 2 únicamente) Estudio de desenlaces renales (pacientes con y sin DM 2) Los marcadores en la línea de tiempo representan las fechas estimadas de compleción de los estudios, excepto para CREDENCE y DAPA-HF 1. Perkovic V et al. N Engl J Med 2019; 380: 2295; 2. Mc. Murray J et al. N Engl J Med 2019; 381: 1995; 3. Clinical. Trials. gov. NCT 03521934; 4. Clinical. Trials. gov. NCT 03057977; 5. Clinical. Trials. gov. NCT 03057951; 6. Clinical. Trials. gov. NCT 03036150; 7. Clinical. Trials. gov. NCT 03619213; 8. Clinical. Trials. gov. NCT 03315143; 9. Clinical. Trials. gov. NCT 03594110; 10. Clinical. Trials. gov. NCT 03819153; 11. Vicuron Pharmaceuticals, Inc. Comunicado de prensa. 2020. http: //www. lexpharma. com/ (para todos los sitios web, acceso: Jun-2020) 31

Comprendiendo los sistemas cardiorrenometabólicos y su interrelación: resumen Los sistemas CRM están interrelacionados; la disfunción en un órgano o sistema puede inducir, o contribuir a, una disfunción en los otros 1 La DM 2, la enfermedad CV, la IC y la ERC están interrelacionadas, y la presencia de DM 2 se asocia con progresión de la enfermedad cardíaca y renal 2– 6 Es necesario un abordaje holístico en la atención del paciente con DM 2 para abarcar los aspectos CV, renales y metabólicos de la enfermedad 7 Las guías y las sociedades recomiendan el uso de medicaciones con beneficios CRM, como son los inhibidores del SGLT 2 y los agonistas de los receptores del GLP-1, para el tratamiento de los pacientes con DM 28, 9 CRM, cardiorrenometabólico Véanse las notas de las diapositivas para un listado completo de las referencias bibliográficas 32
- Slides: 32