Complications du Diabte insulinodpendant de lenfant I COMA

Complications du Diabète insulino-dépendant de l’enfant
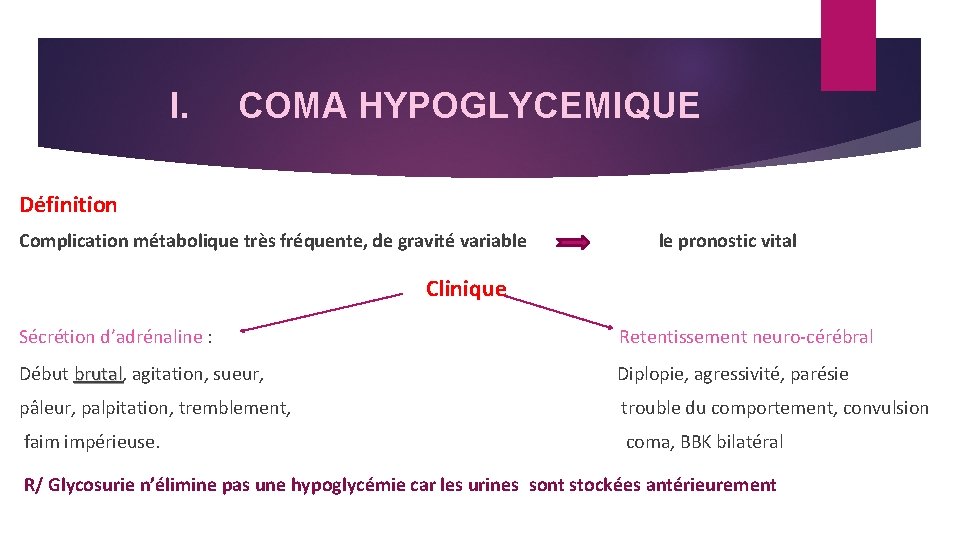
I. COMA HYPOGLYCEMIQUE Définition Complication métabolique très fréquente, de gravité variable le pronostic vital Clinique Sécrétion d’adrénaline : Retentissement neuro-cérébral Début brutal, brutal agitation, sueur, Diplopie, agressivité, parésie pâleur, palpitation, tremblement, trouble du comportement, convulsion faim impérieuse. coma, BBK bilatéral R/ Glycosurie n’élimine pas une hypoglycémie car les urines sont stockées antérieurement

Causes Traitements interrogatoire * Repas est sauté, * Surdosage de l’insuline, * Non adaptation de la dose avant l’ activité physique Hypoglycémie mineure Alimentation sucrée Hypoglycémie sévère 1 mg de glucagon en intra musculaire profonde (1 ampoule =1 mg) ↓ 5 min après si pas de récupération 10 -20 cc de SG 30% relais par 10 cc/Kg/perfusion de 1 h de SG 10% ↓ H 1 si toujours hypoglycémie SG 10% durant 6 H + 2 g/l de gluconate de Na+ + 1, 5 g/l de gluconate K+ ± HHC 2 mg/kg /3 h

II. Acidocétose diabétique Définition Complication métabolique aigue du DID/ carence profonde en Io Mode fréquent de révélation du diabète. (45% clinique Sainte Thérèse) Une hyperglycémie ≥ 2, 50 g/l Une acidose métabolique (PH ˂ 7, 30, HCO 3 - ˂ 15 meq/l) Cétonémie ˃ 7 moml/l Cétonurie massive

Clinique Cétose modérée Syndrome polyuro- polydipsique Reprise de l’énurésie nocturne, asthénie, amaigrissement récent, ↘ du rendement scolaire Signes digestifs +++ : Vomissements, diarrhée et douleur abdominale faisant évoqué un abdomen chirurgical Acidocétose grave Trouble de conscience sans signes de localisation coma calme + RCP en flexion avec ROT conservés Hyperventilation de Kussmaul (respiration à 4 temps) avec une halène acétonémique Signes de déshydratation sévère avec parfois un collapsus Normo ou hyperthermie Diagnostic positif ACD= Début progressif + Glucosurie + Acétonurie + A. métabolique + Hyperglycémie ˃2, 50 g/l

Biologie • Gaz du sang : PH ˂7, 30, HCO 3 - ˂ 15 meq/l, PCO 2 ↘, IRF, ↗TG et Chol, ↗GB • Glycémie ˃ 2, 50 g/l, Cétonémie˃ 7 mmol/l, ↗K+ (en rapport avec l’acidose, le manque en Io et la protéolyse sortie extra cellulaire) • Natrémie variable selon: • les pertes hydrique • la glycémie Appréciation de l’état d’hydratation intra cellulaire Na+ Corrigée (meq/l) = Na+ X [Gly (mg/100) - 100] X 1, 6 100 A RETENIR: CHAQUE GRAMME DE GLYCEMIE AU DELA DE 1 g/l ABAISSE LA NATREMIE DE 1, 6 meq/l. • Osmolarité plasmatique ˃ 350 mosm/l= 2 X Na+ + urée + glycémie mmol/l (Nle =290+5 mosm/l) • Glucosurie + cétonurie, électrolytes ↗ + PH ˂ 5

Diagnostic différentiel a/ Diabétique non connu Encéphalite virale, intoxication aux salicylée Vomissements acétonémique (sécrétion corticosurrénale) : ↗gly, ↘ K+, alcalose metabo b/ Diabétique connu : Coma hypoglycémique : Début brutal, sueurs, convulsions, Babinski + et bilatéral, ↘ gly Coma hyper osmolaire : coma fébrile+ trouble neurologique (nystagmus, hypertonie, BBK bilatéral, raideur méningée) + déshydratation intra et extra cellulaire + Gly ˃ 10 g/l + ↗Na+ d’où hyper osmolarité + Gucosurie sans cétonurie

Prise en charge Buts Interrompre la production de corps cétoniques par une insulinothérapie efficace Eviter la survenue de l’hypo. K+ et de l’œdème cérébral Mise en condition Hospitalisation Recherche des causes déclenchantes : * Infection, traumatisme, intervention chirurgicale, * Mauvaise éducation des malades, sous dosage de l’Insuline, * Prise de corticoïdes, dysfonctionnement d’une pompe à insuline * Déni de la maladie (contexte psychologique chez les adolescents)

Prise en charge (2) § Deux Abord veineux solide bilan : gly, iono sanguin et urinaire, Htes, urée et créatinine, gaz du sang, Diurèse Trait § Mettre sous monitoring cardiovasculaire si coma Arrêt de l’alimentation par voie orale et mise en place d’une sonde gastrique si coma ECG : signes électriques d’hypo K (précoce /biologie) • Surveillance : (FR, FC, TA), état de conscience, état d’hydratation, poids, pouls, TRC, soif, DU et des 24 h, Glycémie (H 0, H 2, H 6 puis toute les 4 H), Ionogr sanguin et urinaire

Insulinothérapie et réhydratation : Recommandations de consensus de l’ISPAD Réhydratation : Obligatoirement réalisée avant l’insulinothérapie H 0 -H 2 H 2 -H 24 Collapsus SSI : 10 cc/kg en 30 min (répéter si pouls faible PH ˂ 7, 20 SBI 14‰ : 5 cc/kg en 30 min Tous/ cas SSI 9‰ : 10 cc/kg/h puis le volume est adapté Selon la Na+ corrigée (SSI 9‰ : 8 cc/kg si Na+ ˂138 meq/l) et enrichi en KCL si pas d’IR organique et pas d’hyper K+. Après 2 H → SG 3 l/m 2 SG 5% + 2 g Nacl , 3 g KCL, 3 g gluconate de Ca++ 0, 5 g sulfate de Mg++. Relais se fait par le SG 10% avec les mêmes électrolytes dès que la glycémie = 2 g/l Perfusion de l’Io rapide par pompe IV continue diluée dans du SSI (1 cc = 1 u d’Io dilué dans 99 cc SSI) à la dose de 0, 1 u /kg/heure (0, 05 u/kg/H si ˂ 5 ans) en Y avec la réhydratation. Si gly ˂1 g/l réduction de 50%. Si glyc˃ 2, 50 g/l Augmentation de 50%

Complications inhérentes au traitement: -Œdème cérébral durant les 1ères 24 Heures, en rapport avec une: * hyperhydratation, • chute trop rapide de la gly • * l’acidose. - Hypo k+ durant les 1ères heures Supplémentation KCL sans ˃ 60 meq/l - Hypoglycémie
- Slides: 11