COME MIGLIORARE LASSISTENZA PROPOSTA DI CARTELLA INFERMIERISTICA AMBULATORIALE

COME MIGLIORARE L’ASSISTENZA PROPOSTA DI CARTELLA INFERMIERISTICA AMBULATORIALE Basso & Fedrigo & Pase SOC Oncologia Radioterapica CRO - Aviano

“SE NON E’ DOCUMENTATO NON E’ STATO FATTO”

DEFINIZIONE “Strumento operativo progettato e gestito dall’infermiere. Raccoglie informazioni utili e individualizzate, indispensabili per elaborare un piano di assistenza che tenga conto del contesto culturale, sociale e assistenziale in cui si sviluppa garantendo la continuità delle prestazioni”. “Strumento operativo e informativo utile per registrare, progettare, gestire, comunicare, valutare e documentare l’assistenza infermieristica” “Strumento informativo che raggruppa tutta una serie di informazioni relative all’assistenza infermieristica destinata alla singola persona assistita, caratterizzata dalla pianificazione assistenziale, che documenta tutte le fasi del processo di nursing. ”

LA DOCUMENTAZIONE INFERMIERISTICA E’ uno strumento a supporto : n del processo di assistenza infermieristica n dei meccanismi di integrazione organizzativa n della visibilità e responsabilità professionale

LA DOCUMENTAZIONE INFERMIERISTICA Quando ben strutturata: n velocizza il passaggio di informazioni n diminuisce il rischio di errore clinico n facilita l’integrazione tra i vari componenti del team n ha valore legale ed è parte integrante della cartella clinica

LA DOCUMENTAZIONE INFERMIERISTICA Deve essere compilata con la massima cura e diligenza seguendo una serie di criteri che rispettino: n la rintracciabilità n la correttezza / precisione n la chiarezza / leggibilità n l’accuratezza n la veridicità n la pertinenza n la completezza

GLI ERRORI: Gli errori più comuni che possono avere conseguenze medicolegali sono: n scritture false n scritture erronee n scritture lacunose

QUALE MODELLO ? Non esistono modelli di documentazione infermieristica valida in assoluto, essi possono essere più o meno strutturati e vanno adeguati: n agli obiettivi che si vogliono raggiungere n alla tipologia del servizio erogato n al momento storico e culturale del gruppo di lavoro

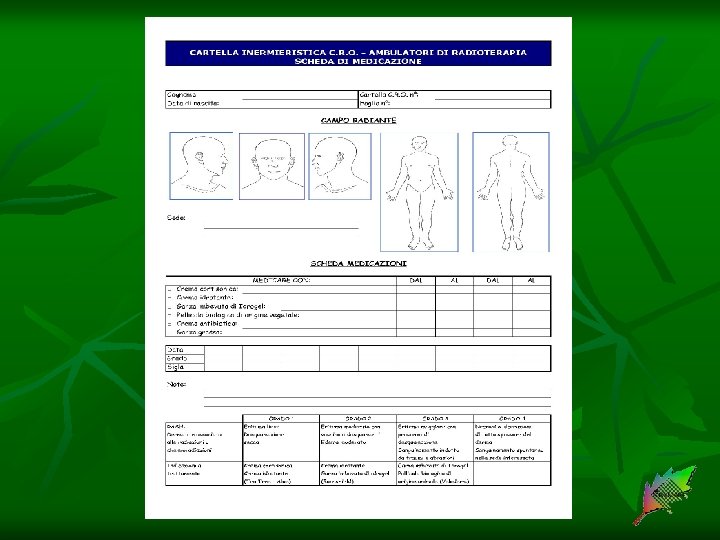
ELABORAZIONE PRATICA Nell’elaborazione pratica della documentazione infermieristica attualmente in uso abbiamo preso in considerazione in particolar modo tre elementi: n n n le informazioni che nella pratica quotidiana siamo tenuti a registrare e scambiarci le tipologie dei documenti nella quale registriamo le informazioni le principali attività svolte nella nostra unità operativa: - trattamento radiante - trattamento radio-chemio associato

L’ANALISI L’analisi di questi elementi ha portato ad una documentazione infermieristica che, se pur articolata, ci permette di seguire tutto il percorso assistenziale del paziente.

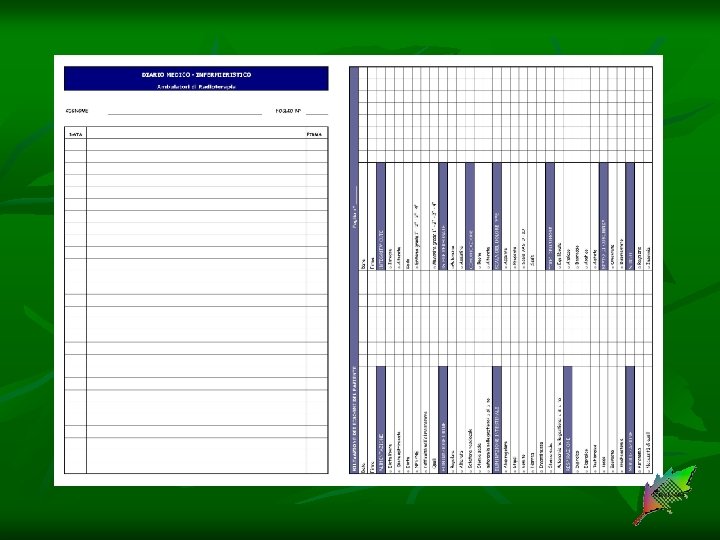

Fase 1 > Identificazione

Fase 2 > Simulazione: competenza medica

Fase 2 > Simulazione: competenza medica
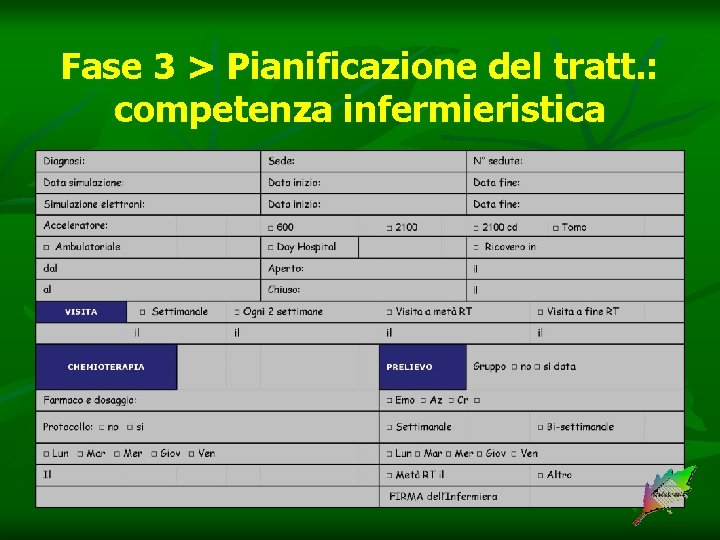
Fase 3 > Pianificazione del tratt. : competenza infermieristica
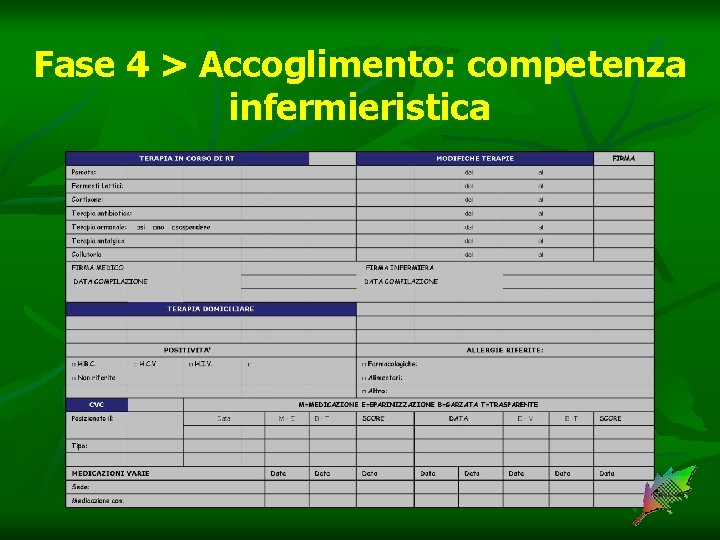
Fase 4 > Accoglimento: competenza infermieristica

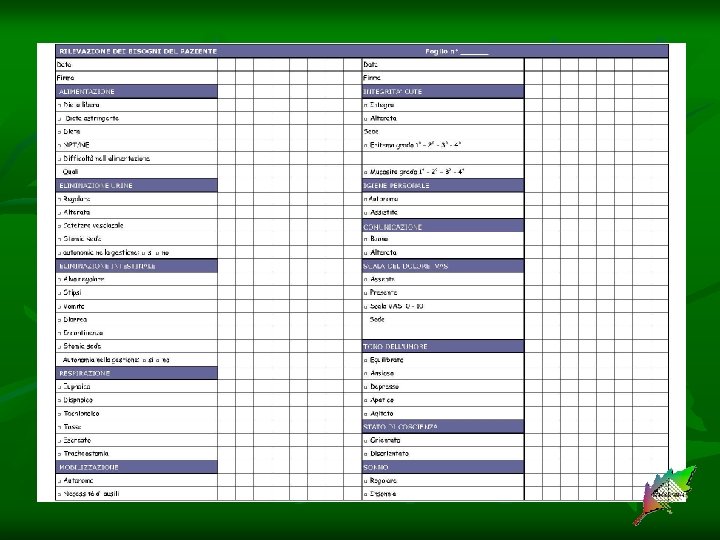
Fase 5 > Trasmissione osservazioni medico infermieristiche

La documentazione infermieristica è un valido supporto al processo di assistenza ma non può sostituire ciò che si realizza nella relazione interpersonale con il destinatario delle cure e con i colleghi.

BIBLIOGRAFIA n n n n n n n M. Casati “la documentazione infermieristica” Mc Graw Hill C. Calamandrei – C. Orlandi “LA dirigenza infermieristica” Mc Graw Hill Loiudice “La gestione del cambiamento in sanità” CSE E. Invernizzi “La comunicazione organizzativa: teorie, modelli e metodi” Giuffré ed. J. Pfiffer – F. Sherwood “Manuale di organizzazione” Angeli M. Polito “La motivazione” Ed. Riuniti AAVV “Il bilancio di competenze” Angeli Pintus, Massei, Filannino “I fattori strategici delle aziende sanitarie” Lauri ed. Morgan “Images” Vaccani, Dal Ponte, Ondoli “Gli strumenti del management sanitario” Carocci ed. O. Bassetti “Guida pedagogica e didattica del professionista” L. Oggero “L’organizzazione come metafora” Angeli P. Clarkson “Gestalt counseling” Sovera D. Goleman “Lavorare con intelligenza emotiva” Direttiva funzione Pubblica 24. 3. 04 M. Knowles “Quando l’adulto impara” P. Rotondi “Persona e organizzazione” V. Kettlizt “Come trattare con i propri collaboratori” G. Baraghini e altri “Le ISO 9000 in sanità / la vision” M. Bruscaglioni “La gestione dei processi nella formazione degli adulti” “Modelli e metodologie o anche clinica nella Laurea Specialistica in Scienze infermieristiche” Smith – Kline Consensus Conference 2002 in Assistenza Infermieristica ricerca 2003, 22, 1 “Nomos versus idios: le condizioni per una pratica infermieristica non schizofrenica” D. Manara in nursing oggi n. 1, 2006 “L’insegnamento universitario della metodologia dell’assistenza infermieristica” di P. Motta in nursing oggi n. 1, 2000 “La cartella infermieristica permette una migliore valutazione dei sintomi nei pazienti oncologici” di Fiocchetti e altri in International Nursing Perspective gen /apr 2006 vol. 6 n. 1 AAVV “Linee guida per la stesura della Cartella Infermieristica” in Neu 3/96, Rivista AN IN “Riflessioni sull’infermieristica e sulla scienza infermieristica” di C. Calamandrei in Nursing Oggi n. 3 2003 “Un dibattito sull’uso del modello Carpenito nella formazione infermieristica” di A. Palese in Assistenza Infermieristica e ricerca 2002, 21, 2 Pasini – Ravizza “La cartella clinica come documento del sistema qualità: esempio pratico” in Ital Heart 2/04 Dlgs 196/03 Codice in materia di protezione dei dati personali e appunti del corso relativo, CRO 11. 5. 05

Come per ogni documento importante dal punto di vista medico-legale, anche nel caso delle registrazioni infermieristiche bisogna:

n n n Controllare che il documento riporti il nome e cognome del paziente e logo/nome dell’istituto senza possibilità di equivoci in tutte le pagine/fogli Scrivere sempre a penna e in modo leggibile Non utilizzare il bianchetto e non incollare fogli bianchi su parti scritte che riportino registrazioni errate e improprie In caso di errore non strappare il foglio ma tracciare una linea sull’errore, scrivere “errore” o “annullato” firmare o siglare, scrivere il dato corretto vicino a ciò che si è cancellato e se non c’è posto indicare chiaramente dove si può reperire il dato corretto Firmare quanto si è scritto con firma leggibile o sigla

n n n Quando si riportano decisioni mediche scrivere il nome del medico In caso di prescrizioni telefoniche a cui non segue lo scritto riportare comunque il fatto in modo dettagliato Scrivere quello che si è effettivamente fatto riportando le reazioni dell’assistito Scrivere in modo che si colga la distinzione tra dati/fatti, osservazioni dell’infermiere, commenti del paziente Se il paziente rifiuta il trattamento o una prestazione riportare l’ora, la motivazione dichiarata e la registrazione della comunicazione al medico

n n n Utilizzare solo simboli e abbreviazioni di uso comune o codificati dall’Azienda Evitare di riportare attività svolte da altri colleghi, o scrivere per i medesimi Scrivere in modo che si colga la distinzione tra dati/fatti, osservazioni dell’infermiere, commenti del paziente Se il paziente rifiuta il trattamento o una prestazione riportare l’ora, la motivazione dichiarata e la registrazione della comunicazione al medico Utilizzare solo simboli e abbreviazioni di uso comune o codificati dall’Azienda Evitare di riportare attività svolte da altri colleghi, o scrivere per i medesimi

LA SCELTA La scelta di questa tipologia di cartella è stata fatta dopo una precisa analisi organizzativa della situazione esistente, tesa ad utilizzare in modo efficace, e coordinato le risorse disponibili al fine di soddisfare i bisogni dell’utente, che ha interessato sia la ridistribuzione delle funzioni sia le caratteristiche delle prestazioni

La cartella infermieristica unica non rappresenta un punto di partenza, ma un punto di arrivo di un percorso che oggi può avviarsi e che sarà concluso solo fra alcuni anni grazie al contributo di tutti.

EVOLUZIONE NEL CAMPO DI RESPONSABILITA’ Legge 42/99: Profilo professionale Ordinamento didattico Codice deontologico = Non si può essere considerati professionisti senza la registrazione scritta delle attività effettuate n

CODICE DEONTOLOGICO “L’infermiere garantisce la continuità assistenziale anche attraverso l’efficace gestione degli strumenti informativi” “L’infermiere assicura e tutela la riservatezza delle informazioni relative alla persona. Nella raccolta , gestione e passaggio dei dati si limita a ciò che è pertinente all’assistenza”

PROFILO PROFESSIONALE DM 739/94 – DM 70/97 Articolo 1, punto 3 “L’infermiere identifica i bisogni di assistenza infermieristica … e formula i relativi obiettivi … pianifica, gestisce / conduce e valuta l’intervento assistenziale infermieristico …” n “Garantisce la correttezza applicazione delle procedure diagnostico - terapeutiche”
- Slides: 31