Cobertura Universal de Salud Desafos para una renovacin

Cobertura Universal de Salud: Desafíos para una renovación de las FESP Dr. Reynaldo Holder Asesor Regional Hospitales y Redes Integradas de Servicios de Salud
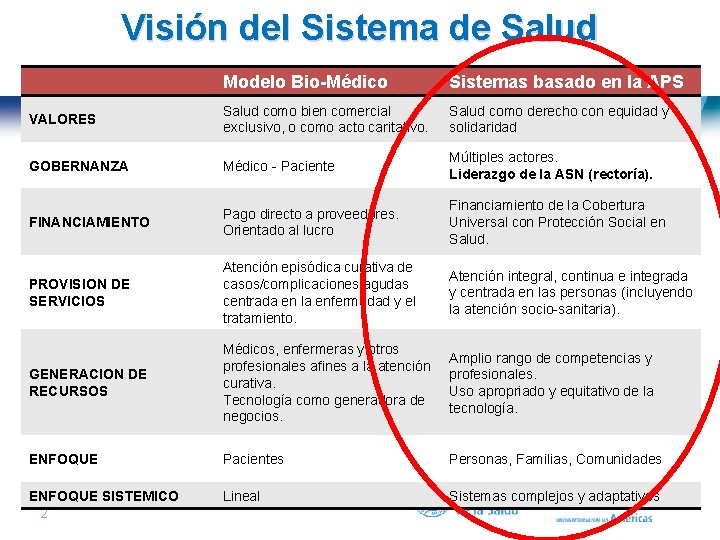
Visión del Sistema de Salud Modelo Bio-Médico Sistemas basado en la APS VALORES Salud como bien comercial exclusivo, o como acto caritativo. Salud como derecho con equidad y solidaridad GOBERNANZA Médico - Paciente Múltiples actores. Liderazgo de la ASN (rectoría). FINANCIAMIENTO Pago directo a proveedores. Orientado al lucro Financiamiento de la Cobertura Universal con Protección Social en Salud. PROVISION DE SERVICIOS Atención episódica curativa de casos/complicaciones agudas centrada en la enfermedad y el tratamiento. Atención integral, continua e integrada y centrada en las personas (incluyendo la atención socio-sanitaria). GENERACION DE RECURSOS Médicos, enfermeras y otros profesionales afines a la atención curativa. Tecnología como generadora de negocios. Amplio rango de competencias y profesionales. Uso apropriado y equitativo de la tecnología. ENFOQUE Pacientes Personas, Familias, Comunidades ENFOQUE SISTEMICO 2| Lineal Sistemas complejos y adaptativos

Sistemas de Salud basados en la Atención Primaria de la Salud • GOBERNANZA: – – Fortalecimiento de la función rectora de la Autoridad Sanitaria Nacional Garantía del Derecho a la Salud Fortalecimiento de la Salud Pública Enfoque de Determinantes de la Salud • Financiamiento: – De todo el sistema y sus componentes • Prestación de Servicios de Salud: rna 3| nza SISTEMA DE SALUD Ge n Re erac cu ió rs n d os e nt o Recursos Humanos para la Salud Medicamentos y Tecnologías Sanitarias be Fi n – – Go ie • Generación de Recursos: de n ió os c ta ci es rvi Pr Se am Modelos de Atención centrados en las Personas Redes Integradas de Servicios de Salud an ci – –

Cobertura Universal de Salud (CUS) • Cobertura Universal de Salud (CUS) significa que todos los individuos tengan acceso a los servicios de calidad que necesitan, sin sufrir dificultades financieras. • CUS es una meta abarcadora de nuestros sistemas de salud, para asegurar que todos –incluidos aquellos mas pobres, vulnerables y excluidos de la sociedad – tengan acceso a servicios de calidad integrados, basados en APS a través de su ciclo de vida. • CUS le da un foco renovado a los Determinantes Sociales de la Salud y al compromiso de otros sectores y de la sociedad civil para promover la salud y el bienestar 4|

PRINCIPIOS DE LA COBERTURA UNIVERSAL • • 5| Derecho a la salud Equidad Universalidad Solidaridad

REQUISITOS PARA LA CUS • • 6| Sistemas de Salud fortalecidos Política de Protección Social en Salud Amplia Participación Social Férrea voluntad política

Sistemas de Salud Fortalecidos • • • 7| Gobernanza Organización de los servicios de salud Recursos Humanos Financiamiento de la Salud Sistemas de Información Acceso a medicamentos y tecnologías.
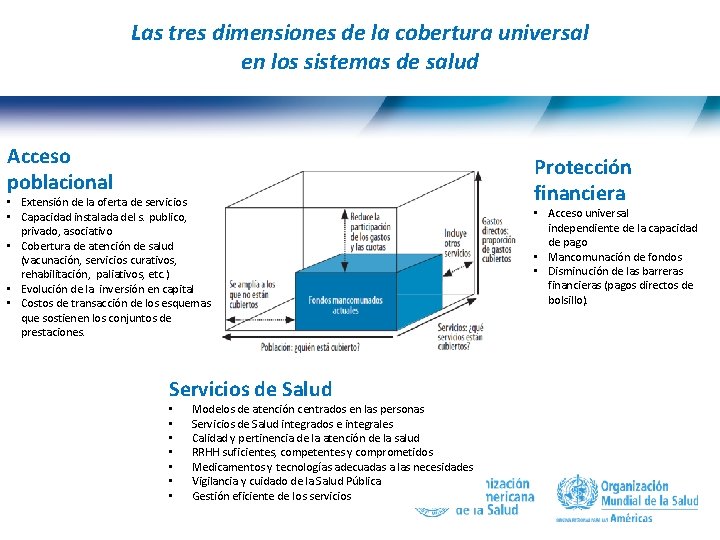
Las tres dimensiones de la cobertura universal en los sistemas de salud Acceso poblacional • Extensión de la oferta de servicios • Capacidad instalada del s. publico, privado, asociativo • Cobertura de atención de salud (vacunación, servicios curativos, rehabilitación, paliativos, etc. ) • Evolución de la inversión en capital • Costos de transacción de los esquemas que sostienen los conjuntos de prestaciones. Servicios de Salud • • 8| Modelos de atención centrados en las personas Servicios de Salud integrados e integrales Calidad y pertinencia de la atención de la salud RRHH suficientes, competentes y comprometidos Medicamentos y tecnologías adecuadas a las necesidades Vigilancia y cuidado de la Salud Pública Gestión eficiente de los servicios Protección financiera • Acceso universal independiente de la capacidad de pago • Mancomunación de fondos • Disminución de las barreras financieras (pagos directos de bolsillo).

¿Qué no es CUS? • NO es para limitar los servicios a las atenciones y tratamientos • NO es solo a cerca de la protección financiera • NO es una estrategia que excluya programas de salud prioritarios • NO es para definir un paquete mínimo de servicios de salud • NO es una estrategia para “privatizar” el sistema de salud • NO es lo mismo que seguro universal de salud 9|
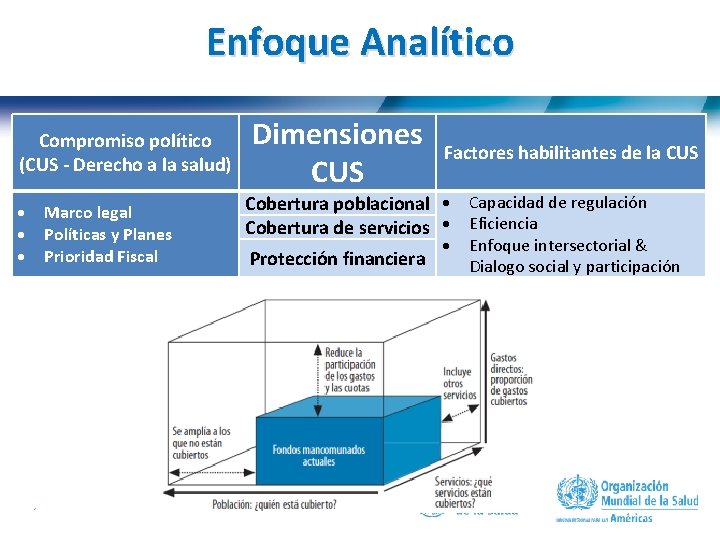
Enfoque Analítico Compromiso político (CUS - Derecho a la salud) Marco legal Políticas y Planes Prioridad Fiscal 10 | Dimensiones CUS Factores habilitantes de la CUS Cobertura poblacional Capacidad de regulación Cobertura de servicios Eficiencia Protección financiera Enfoque intersectorial & Dialogo social y participación

Sistemas de Salud basados en APS Evolución del Marco Estratégico CUS un tema en continuo desarrollo Cobertura Universal IMS 2010 RISS 2009 Renovación de La APS 2005 Alma Ata 1978 11 | Reformas APS IMS 2008 Sistemas de Salud Basados en APS

Evolución de la CUS en los Marcos Conceptuales y Estratégicos de la OPS 12 |

FESP 13 |

CUS y la FESP # 7 FESP 7: Evaluación y promoción del acceso equitativo de la población a los servicios de salud necesarios Definición: v La promoción de la equidad en el acceso efectivo de todos los ciudadanos a los servicios de salud necesarios. v El desarrollo de acciones dirigidas a superar obstáculos de acceso a las intervenciones en materia de salud pública y a facilitar la vinculación de grupos vulnerables a los servicios de salud, sin incluir la financiación de esta atención. v El seguimiento y la evaluación del acceso a los servicios de salud necesarios por medio de proveedores públicos y/o privados, adoptando un enfoque multisectorial, multiétnico y multicultural, que permita trabajar con diversos organismos e instituciones con el fin de resolver las injusticias y desigualdades en la utilización de los servicios. v La estrecha colaboración con instituciones gubernamentales y no gubernamentales con el fin de fomentar el acceso equitativo a los servicios de salud necesarios. 14 |

APS y CUS “La cobertura y el acceso universales son el fundamento de un sistema de salud equitativo” pag. 12 15 |

El Informe sobre la Salud en el Mundo 2008 16 |
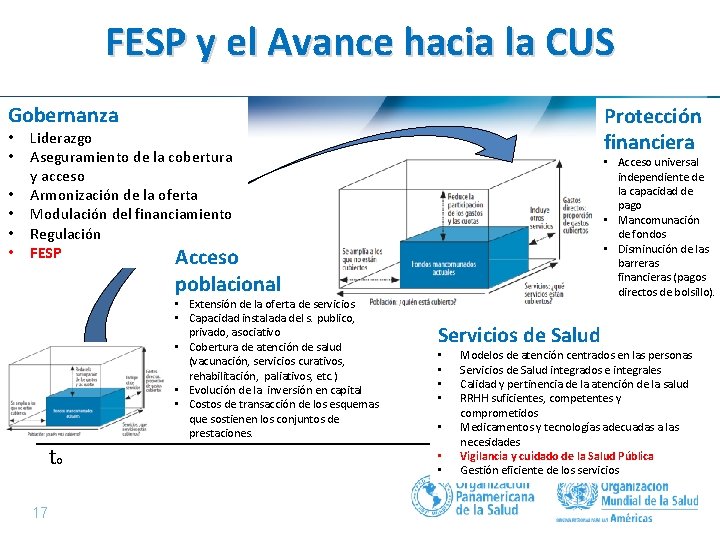
FESP y el Avance hacia la CUS Gobernanza • • • Protección financiera Liderazgo Aseguramiento de la cobertura y acceso Armonización de la oferta Modulación del financiamiento Regulación FESP Acceso • Acceso universal independiente de la capacidad de pago • Mancomunación de fondos • Disminución de las barreras financieras (pagos directos de bolsillo). poblacional • Extensión de la oferta de servicios • Capacidad instalada del s. publico, privado, asociativo • Cobertura de atención de salud (vacunación, servicios curativos, rehabilitación, paliativos, etc. ) • Evolución de la inversión en capital • Costos de transacción de los esquemas que sostienen los conjuntos de prestaciones. t 0 17 | Servicios de Salud • • Modelos de atención centrados en las personas Servicios de Salud integrados e integrales Calidad y pertinencia de la atención de la salud RRHH suficientes, competentes y comprometidos Medicamentos y tecnologías adecuadas a las necesidades Vigilancia y cuidado de la 1 Salud Pública Gestión eficiente de los servicios t

Factores Facilitadores para Avanzar Hacia la CUS 1. Reforzar la gobernanza y la capacidad rectora de la Autoridad Nacional de Salud 2. Redefinir los modelos de atención y organización de los servicios de salud 3. Fortalecer los Recursos Humanos 4. Fortalecimiento de las FESP 5. Mejorar la capacidad de abordar los determinantes sociales de la salud 6. Mejorar los procesos de introducción, control, fiscalización y uso de las tecnologías sanitarias 7. Mejorar el financiamiento y la eficiencia 18 |
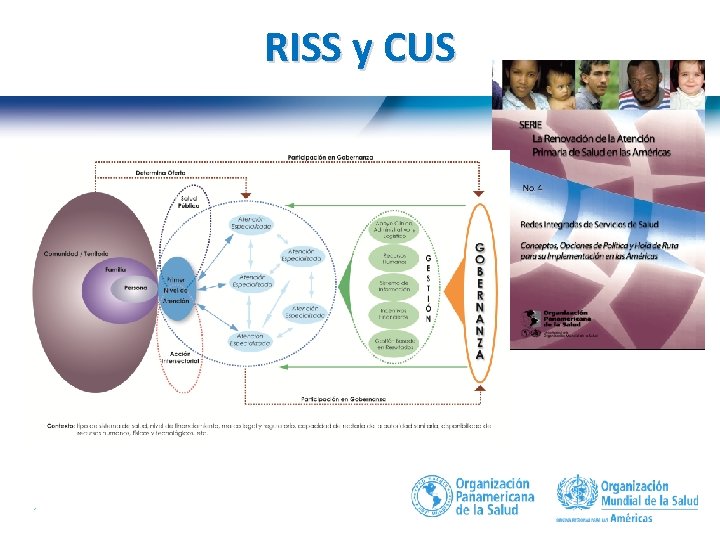
RISS y CUS 19 |

RISS y CUS: Reduciendo ineficiencias • Fortaleciendo el Primer Nivel de Atención y cambiando el eje de los cuidados de los hospitales a las comunidades • Asegurando una mezcla adecuada de prevención, promoción y rehabilitación; y, entre todos los niveles de atención • Entregando atenciones hospitalarias más eficientes • Motivando y re-asignando a los RHS • Haciendo un uso mas racional de las tecnologías sanitarias (incluyendo medicamentos) • Controlando las fugas y desperdicio de recursos 20 |

Desafíos de las FESP “Hasta ahora, las mejoras en el desempeño del sistema han estado centradas, no siempre con éxito, en la reducción de las desigualdades en las condiciones sanitarias y en el acceso a los servicios, en la financiación de la atención de salud, en la reducción de la falta de protección social en materia de salud, en el aumento de la eficacia de las intervenciones sanitarias y en la promoción de la calidad de la asistencia. Sin embargo, los cambios relacionados con el fortalecimiento de la función rectora de las autoridades sanitarias y con su mejora en el ejercicio de la salud pública han recibido mucha menor atención”. La Salud Pública en Las Américas, OPS 2002. 21 |
- Slides: 21