Cluster 8 10 11 Ottobre 2019 De escalation

Cluster 8: 10 -11 Ottobre 2019 De- escalation Beatrice Tiri Maria Enrica Antoniucci Maria Calabrese Raffaella Marocco Rozeen Esvan

De-escalation o streamlining Strategia di ottimizzazione terapeutica che si pone l’obiettivo di ridurre l’esposizione agli antibiotici, attuabile in base ai risultati degli esami microbiologici e alla suscettibilità del germe identificato, a criteri clinici o ad altri test diagnostici, con impatto positivo su: • Fenomeni di resistenza • Infezioni secondarie • Reazioni avverse a farmaci • Costi economici L’esatta definizione non è universale, ma stabilita di studio in studio → Riduzione dello spettro antimicrobico: passaggio da una terapia antibiotica empirica ad una terapia antibiotica mirata → Sospensione di una terapia antibiotica empirica se la diagnosi di infezione non è certa o viene esclusa → Semplificazione da poli-antibioticoterapia a mono-antibioticoterapia → Switching da terapia antibiotica endovenosa a terapia orale (? ) Masterton RG, Crit Care Clin 2011 Mathieu C, Exp Rev Anti-Infect Ther 2018
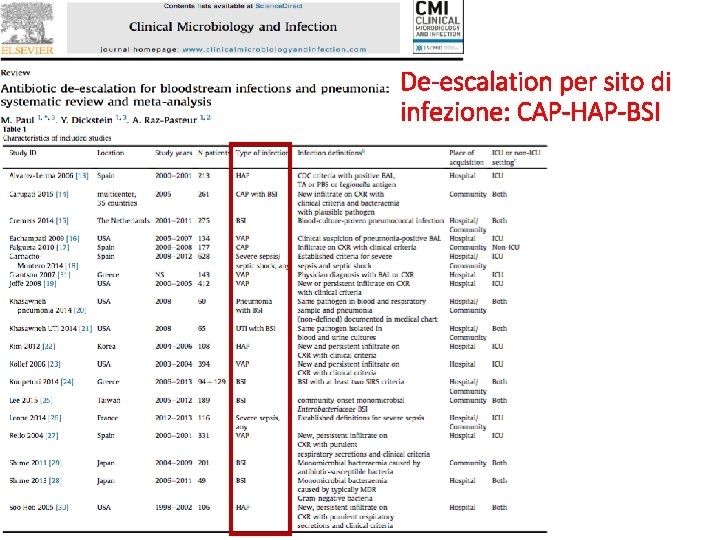
De-escalation per sito di infezione: CAP-HAP-BSI
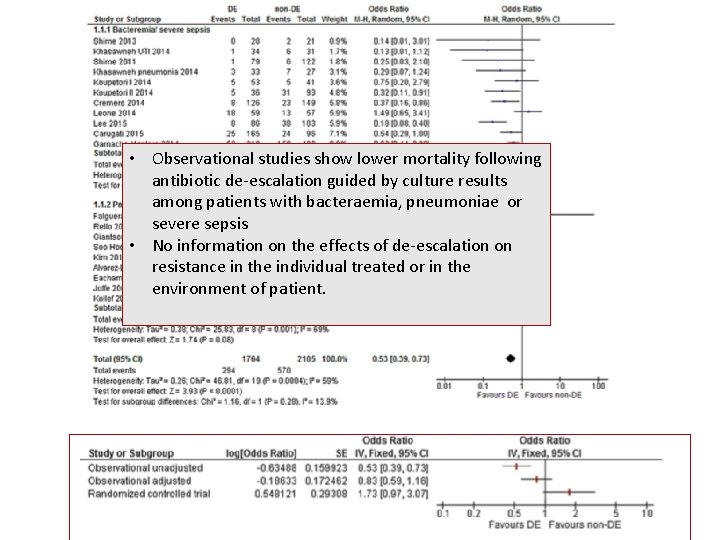
• Observational studies show lower mortality following antibiotic de-escalation guided by culture results among patients with bacteraemia, pneumoniae or severe sepsis • No information on the effects of de-escalation on resistance in the individual treated or in the environment of patient.

Infezioni intraddominali • La De-escalation è una opzione ragionevole anche in infezioni polimicrobiche come le HCIAI 311 patients with HCIAI • Tuttavia i batteri MDR e i bacilli Gram negativi were admitted to the ICU. De-escaltion was applied in non fermentanti rappresentano i maggiori 110 patients(53%) and no ostacoli de-escalation was reported in 96 patients (47%) and • I determinanti chiave per la De-escalation sono unchanged regimen in 31 (15%) microrganismi suscettibili e adeguata terapia empirica.
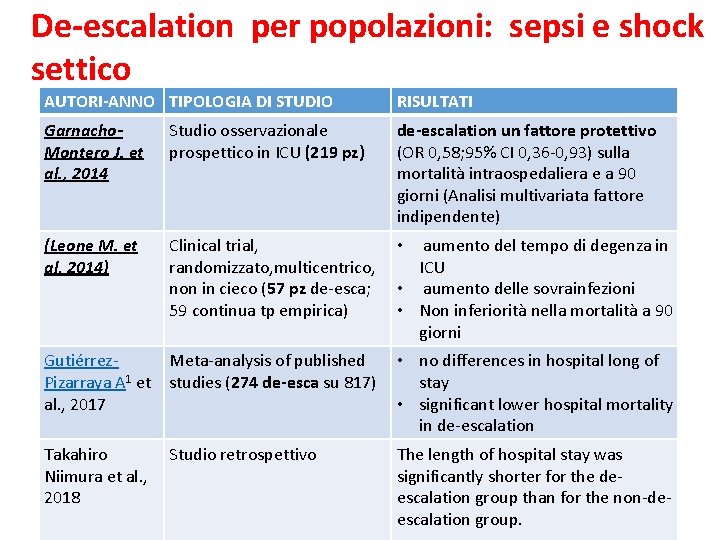
De-escalation per popolazioni: sepsi e shock settico AUTORI-ANNO TIPOLOGIA DI STUDIO RISULTATI Garnacho. Montero J. et al. , 2014 Studio osservazionale prospettico in ICU (219 pz) de-escalation un fattore protettivo (OR 0, 58; 95% CI 0, 36 -0, 93) sulla mortalità intraospedaliera e a 90 giorni (Analisi multivariata fattore indipendente) (Leone M. et al, 2014) Clinical trial, • aumento del tempo di degenza in randomizzato, multicentrico, ICU non in cieco (57 pz de-esca; • aumento delle sovrainfezioni 59 continua tp empirica) • Non inferiorità nella mortalità a 90 giorni Gutiérrez. Meta-analysis of published Pizarraya A 1 et studies (274 de-esca su 817) al. , 2017 • no differences in hospital long of stay • significant lower hospital mortality in de-escalation Takahiro Studio retrospettivo Niimura et al. , 2018 The length of hospital stay was significantly shorter for the deescalation group than for the non-deescalation group.

• Silva BNG et al. , 2018 The Cochrane Meta-analysis “There is no adequate, direct evidence as to whether deescalation of antimicrobial agents is effective and safe for adults with sepsis, severe sepsis or septic shock. This uncertainty warrants further research via RCTs and the authors are awaiting the results of an ongoing RCT testing the deescalation of empirical antimicrobial therapy for severe sepsis. ” …. Tuttavia…. Linee guida della Surviving Sepsis Compaign (trattamento della sepsi e shock settico) affermano che: . . » si dovrebbe ridurre lo spettro della terapia antibiotica empirica nel momento in cui vi è l’identificazione del patogeno e del suo antibiogramma e/o vi sia un miglioramento clinico»
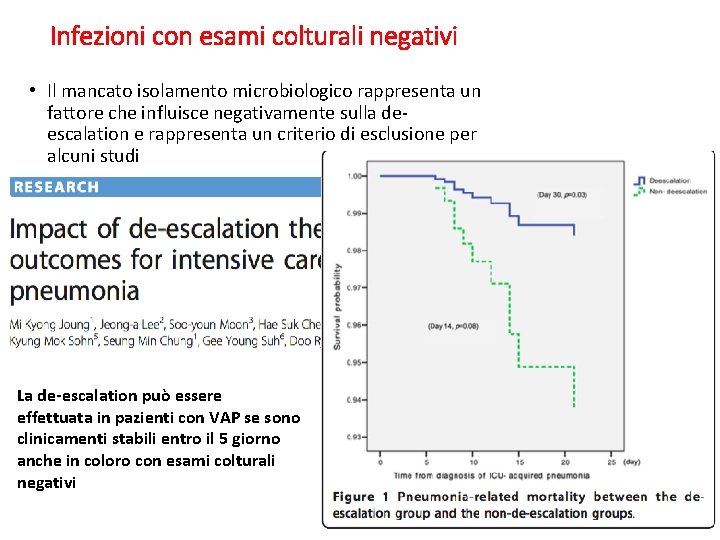
Infezioni con esami colturali negativi • Il mancato isolamento microbiologico rappresenta un fattore che influisce negativamente sulla deescalation e rappresenta un criterio di esclusione per alcuni studi La de-escalation può essere effettuata in pazienti con VAP se sono clinicamenti stabili entro il 5 giorno anche in coloro con esami colturali negativi

Candidemie Empiric antifungal therapy: clinical assesment of risk factors (candida score); markers for invasive candidiasis (beta-D-glucan; culture data from non- sterile sites Initial Antifungal Strategy Reduces Mortality in Critically Ill Patients With Candidemia: A Propensity Score-Adjusted Analysis of a Multicenter Study. Garnacho-Montero J 1, Díaz-Martín A 2, Cantón-Bulnes L 1, Ramírez P 3, Sierra R 4, Arias-Verdú D 5, Rodríguez. Delgado M 6, Loza-Vázquez A 7, Rodriguez-Gomez J 6, Gordón M 3, Estella Á8, García-Garmendia JL 9. Crit Care Med. 2018 Mar; 46(3): 384 -393. OBJECTIVE: The objective of this study was to evaluate the impact of the empirical therapy with fluconazole or an echinocandin on 30 - and 90 -day mortality in critically ill patients with candidemia. The outcome of patients in whom the empirical echinocandin was deescalated to fluconazole was also assessed. MEASUREMENTS AND MAIN RESULTS: A total of 294 patients were diagnosed of candidemia in the participant ICUs. Sixty patients were excluded (other antifungals in the primary therapy or the patient died without empirical antifungal therapy). The study group comprised 115 patients who received fluconazole (30 -day mortality, 37. 4%) and 119 patients treated empirically with an echinocandin (30 -day mortality, 31. 9%). The use of an echinocandin in the empirical therapy was a protective factor for 30 -day (odds ratio, 0. 32; 95% CI, 0. 16 -0. 66; p = 0. 002) and 90 -day mortality (odds ratio, 0. 50; 95% CI, 0. 27 -0. 93; p = 0. 014) in the propensity score- adjusted multivariable analysis. Deescalation of the empirical echinocandin to fluconazole was not associated with a higher mortality or the occurrence of long-term complications. CONCLUSIONS: Empirical use of an echinocandin in critically ill patients with documented candidemia reduces mortality at 30 and 90 days significantly. Deescalation of the empirical echinocandin to fluconazole is safe and effective in fluconazole-susceptible infections.
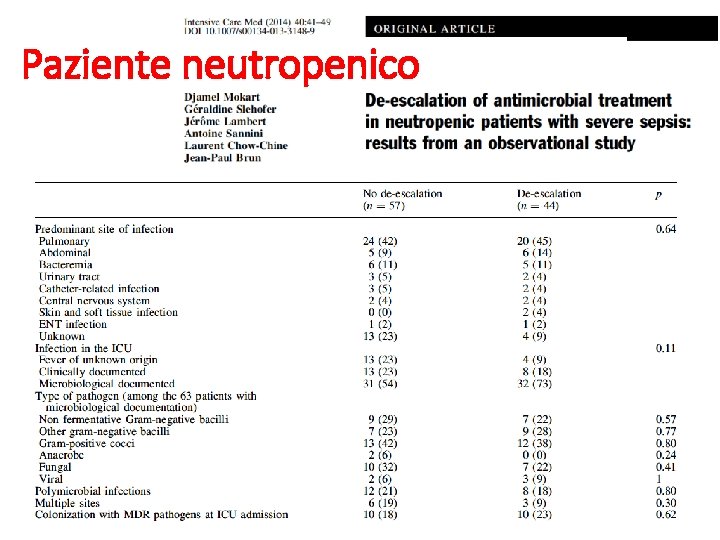
Paziente neutropenico
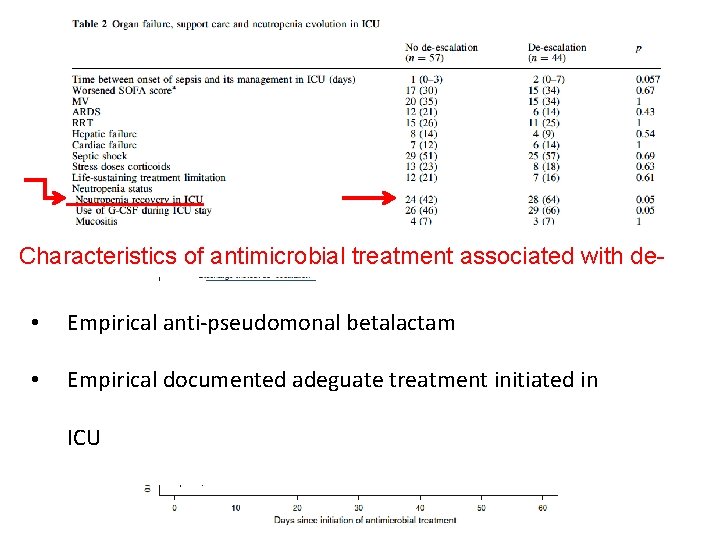
Characteristics of antimicrobial treatment associated with de- • escalation Empirical anti-pseudomonal betalactam • Empirical documented adeguate treatment initiated in ICU

La de-escalation nei programmi di Antibiotic Stewardship • La strategia della de-escalation è supportata da un ampio numero di studi osservazionali, che ne evidenziano la sicurezza • La de-escalation si pone l’obiettivo di ridurre la pressione selettiva e l’emergenza di patogeni MDR, tuttavia mancano dati sul suo reale impatto • Nonostante il basso livello di evidenza, dovrebbe essere inclusa tra le strategie di ogni programma di Antibiotic Stewardship Necessità di protocolli di de-escalation

Take home message • Ruolo importante della de-escalation nei programmi di antibiotic stewarship • Ruolo della terapia empirica ottimale al fine di poter attuare una de-escalation • Dubbi rimangono in caso di esami colturali negativi e limitazioni in caso di candidemie.
- Slides: 13