CHRONIC OBSTRUCTIVE PULMONARY DISEASE RUSTAM AMIRUDDIN Bagian Penyakit

CHRONIC OBSTRUCTIVE PULMONARY DISEASE RUSTAM AMIRUDDIN Bagian Penyakit Dalam FKIK UNTAD SMF Penyakit Dalam RSU UNDATA

Definisi COPD �Suatu kondisi penyakit yang dapat dicegah dan ditangani, dikarakteristikkan dengan keterbatasan aliran udara persisten yang biasanya bersifat progresif dan berhubungan dengan peningkatan respon inflamasi kronik jalan napas dan paru-paru terhadap partikel atau gas yang berbahaya. �Eksaserbasi dan adanya penyakit komorbid berkontribusi terhadap beratnya penyakit pada setiap individu. GOLD Update 2014

oleh karena itu … penanganan PPOK seyogyangya tidak hanya berfokus pada penyembuhan akan tetapi juga pada aspek pencegahan!

Situasi saat ini dan masa mendatang § COPD merupakan penyebab morbiditas dan mortalitas utama di seluruh dunia dan menyebabkan gangguan sistem ekonomi dan sosial yang substansial dan semakin meningkat. § COPD diperkirakan menjadi penyebab kematian utama No. 3 di seluruh dunia pada tahun 2020 o Indonesia merupakan salah satu negara dengan prevalensi merokok tertinggi. o Angka yang tidak terdiagnosis/salah diagnosis masih tinggi. o Tantangan pada compliance pasien. World Health Organization
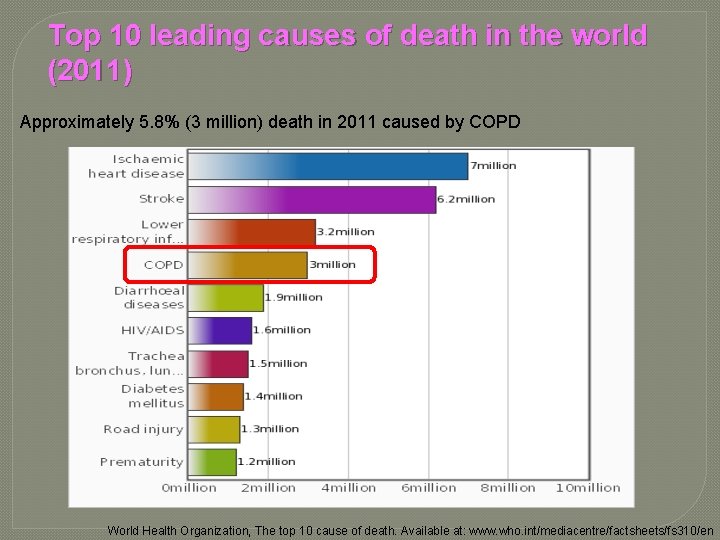
Top 10 leading causes of death in the world (2011) Approximately 5. 8% (3 million) death in 2011 caused by COPD World Health Organization, The top 10 cause of death. Available at: www. who. int/mediacentre/factsheets/fs 310/en
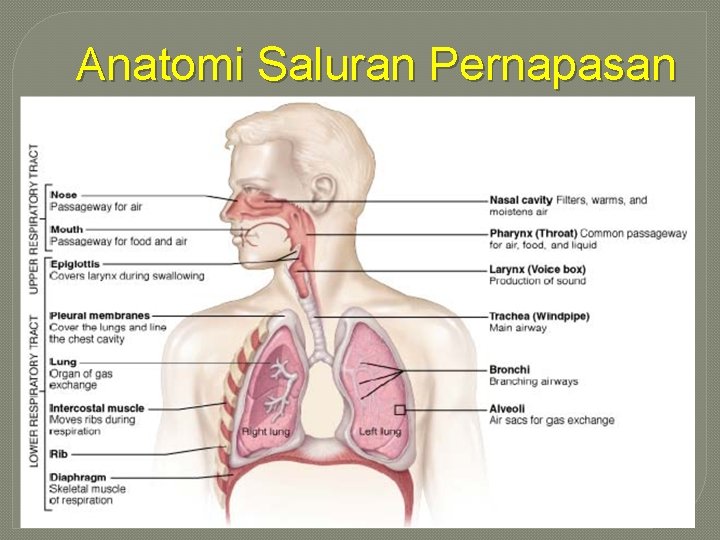
Anatomi Saluran Pernapasan
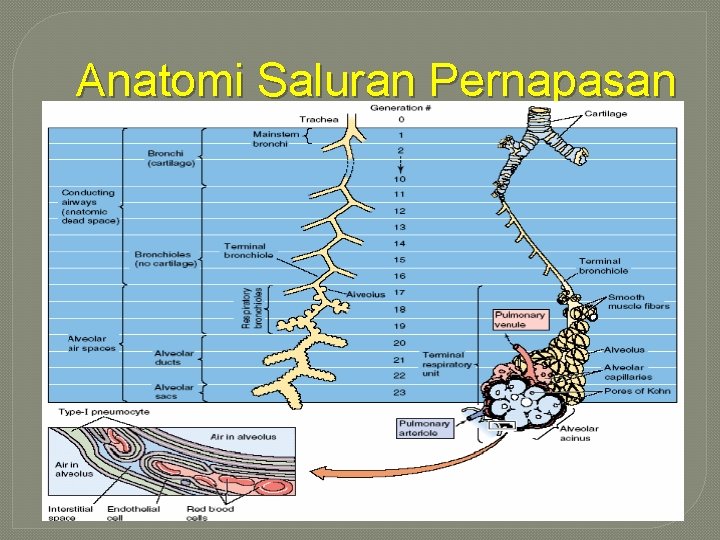
Anatomi Saluran Pernapasan
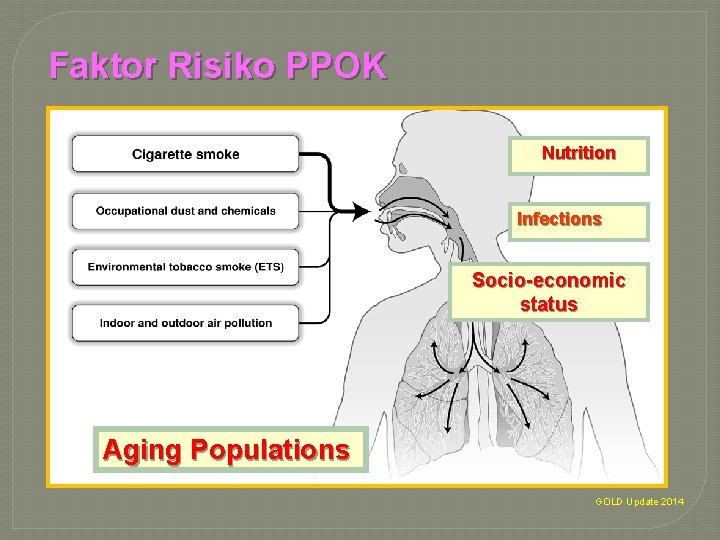
Faktor Risiko PPOK Nutrition Infections Socio-economic status Aging Populations GOLD Update 2014

Faktor Resiko COPD * Tobacco smoke , including cigarette, pipe, cigar, and other types of tobacco smoking popular in many countries, as well as environmental tobacco smoke (ETS) • Indoor air pollution from biomass fuel used for cooking and heating in poorly vented dwellings, a risk factor that particularly affects women in developing countries • Occupational dusts and chemicals (vapors, irritants, and fumes) when the exposures are sufficiently intense or prolonged • Outdoor air pollution also contributes to the lungs’ total burden of inhaled particles, although it appears to have a relatively small effect in causing COPD

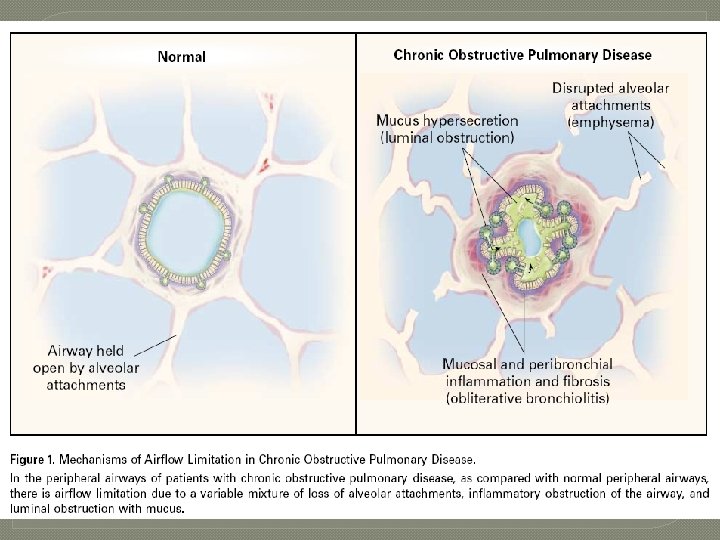
Patogenesis PPOK �Merokok dan partikel gas berbahaya lainnya akan menyebabkan inflamasi jaringan paru. �Respon inflamasi kronik tersebut akan menginduksi: • destruksi jaringan parenkim (menyebabkan emfisema), • Mengganggu perbaikan dan mekanisme pertahanan normal (menyebabkan fibrosis jalan napas). �Perubahan patologi tersebut menyebabkan air trapping dan progressivitas hambatan jalan napas, sehingga menyebabkan sesak napas dan gejala khas PPOK lainnya. GOLD Update 204
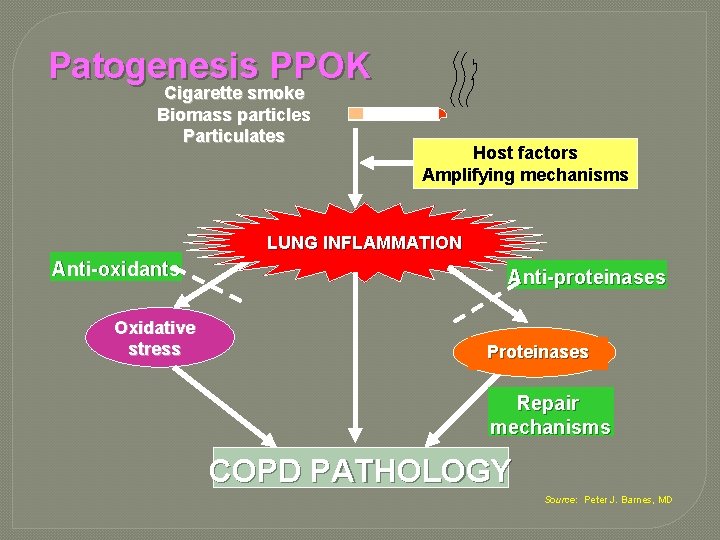
Patogenesis PPOK Cigarette smoke Biomass particles Particulates Host factors Amplifying mechanisms LUNG INFLAMMATION Anti-oxidants Oxidative stress Anti-proteinases Proteinases Repair mechanisms COPD PATHOLOGY Source: Peter J. Barnes, MD

Diagnosis of COPD Global Strategy for Diagnosis, Management and Prevention of COPD SYMPTOMS shortness of breath chronic cough sputum EXPOSURE TO RISK FACTORS tobacco occupation indoor/outdoor pollution SPIROMETRY is Required The presence of a post-bronchodilator FEV 1/FVC < 0. 70 confirms the presence of the persistent airflow limitation and thus of COPD. GOLD 2014
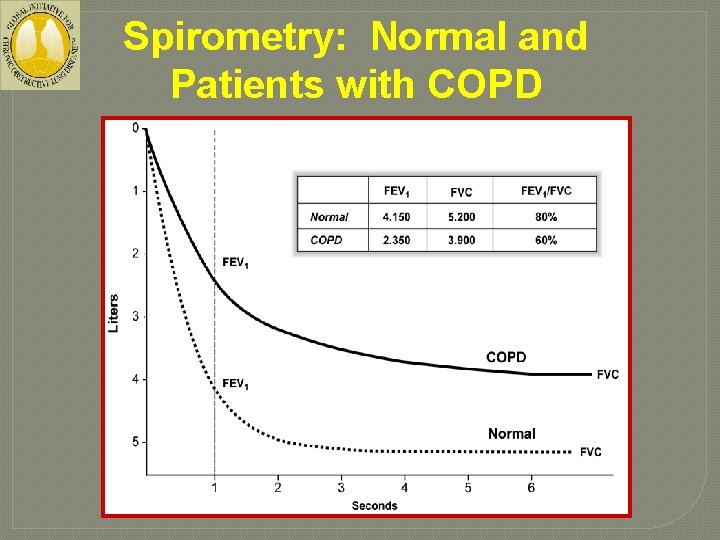
Spirometry: Normal and Patients with COPD

Diagnosis �Secara klinis diagnosis PPOK perlu dipertimbangkan pada : • Pasien yang mengalami sesak napas, batuk kronik atau produksi sputum, dan/atau • Riwayat kontak dengan faktor risiko penyakit ini. �Spirometri diperlukan untuk mendiagnosis pada kondisi klinik: • FEV 1/FVC < 0. 70 post-bronkhodilator yang menunjukkan keterbatasan jalan napas persiten dan PPOK.

Gejala yang lain : � Nyeri dada, dapat berasal dari nyeri pleura atau pneumonia � Kelemahan umum � Berat badan menurun pada PPOK berat karena anoreksia, penurunan intake kalori dan peningkatan metabolisme � Gangguan psikiatri, terutama depresi pada penderita PPOK berat � Osteoporosis sering terjadi pada pasien PPOK akibat rokok & penggunaan glukokortikoid.

Pemeriksaan Fisis � Inspeksi : pursed-lips breathing barrel chest tulang iga mendatar, sela iga melebar � Palpasi : fremitus melemah � Perkusi : hipersonor � Auskultasi: vesikuler melemah ronki atau wheezing

Differential Diagnosis : COPD and Asthma COPD Asthma - Onset in mid-life - Onset early in life (often - Symptoms slowly progressive childhood) - History of tobacco smoking - Symptoms vary widely from or exposure to other types of day to day smoke - Symptoms worse at night/early morning - Allergy, rhinitis, and/or eczema also present - Family history of asthma GOLD 2014

Differensial Diagnosis COPD � Asthma �Congestive Heart Failure �Bronchiectasis �Tuberkulosis �Bronchiolitis Paru

Penilaian PPOK § Penilaian gejala Menggunakan COPD Assessment Test(CAT) atau m. MRC Breathlessness scale COPD Assessment Test (CAT): penilaian 8 -item gangguan status kesehatan pada COPD (http: //catestonline. org). Breathlessness Measurement using the Modified British Medical Research Council (m. MRC) Questionnaire: berhubungan dengan sistem penilaian kesehatan lain dapat meprediksi risiko mortalitas ke depan.

CAT § COPD Assessment Test (CAT): penilaian 8 -item gangguan status kesehatan pada PPOK § (http: //catestonline. or g).

Modified MRC (m. MRC)Questionnaire

Penilaian PPOK �Penilaian derajat keterbatasan jalan napas menggunakan spirometri. Penggunaan spirometri untuk menentukan derajat beratnya PPOK, menggunakan empat derajat pada 80%, 50% dan 30% dari nilai yang diprediksikan Pada pasien dengan FEV 1/FVC < 0. 70: §GOLD 1: Ringan FEV 1 > 80% prediksi §GOLD 2: Sedang 50% < FEV 1 < 80% prediksi §GOLD 3: Berat 30% < FEV 1 < 50% prediksi §GOLD 4: Sangat berat FEV 1 < 30% prediksi *Based on Post-Bronchodilator FEV 1

Penilaian PPOK �Penilaian risiko eksaserbasi menggunakan riwayat eksaserbasi dan spirometri. dua eksaserbasi atau lebih dalam satu tahun terakhir atau FEV 1 < 50 % dari nilai prediksi merupakan indikator risiko tinggi
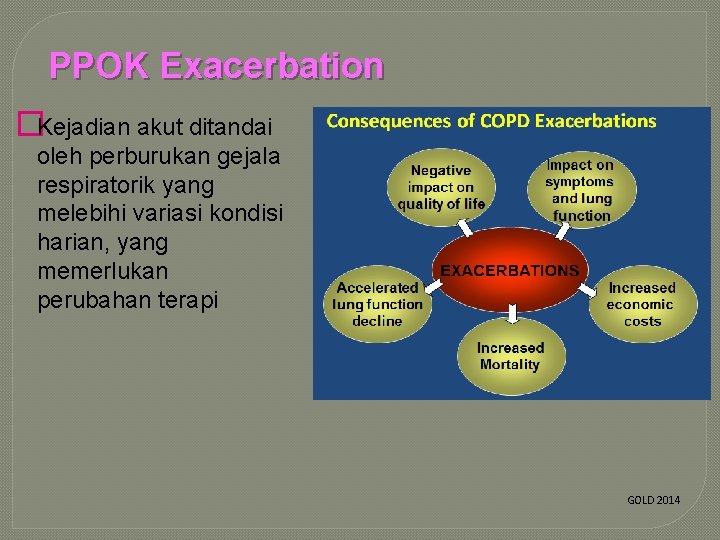
PPOK Exacerbation �Kejadian akut ditandai oleh perburukan gejala respiratorik yang melebihi variasi kondisi harian, yang memerlukan perubahan terapi GOLD 2014

Management of Exacerbations Management of COPD Exacerbations Prevention of COPD Exacerbations - The goal of treatment in COPD exacerbations is to minimize the impact of the current exacerbation and to prevent the development of subsequent exacerbations - Short-acting inhaled beta 2 -agonists with or without short-acting anticholinergics are usually the preferred bronchodilators for treatment of an exacerbation - Smoking cessation - Influenza and pneumococcal vaccines - Knowledge of current therapy including inhaler technique - Treatment with long-acting inhaled bronchodilators, with or without corticosteroids - Phosphodiesterase-4 inhibitors GOLD 2014

Penilaian Comorbid � Penyakit Kardiovaskuler � Osteoporosis � Depresi � Penyakit Metabolik � Keganasan Pada Paru

COPD Management: Manage Stable COPD Goals of Therapy �Relieve symptoms �Improve exercise tolerance �Improve health status �Prevent and treat exacerbations �Prevent disease progression �Reduce mortality Reduce symptoms Reduce risk GOLD 2014
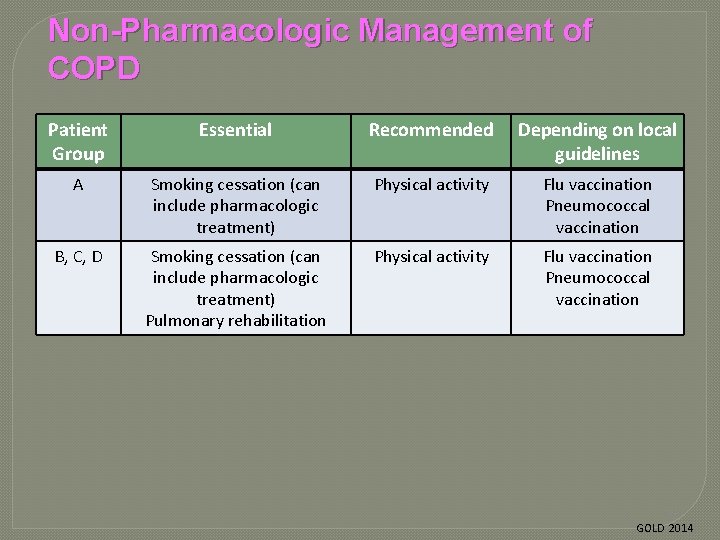
Non-Pharmacologic Management of COPD Patient Group Essential Recommended Depending on local guidelines A Smoking cessation (can include pharmacologic treatment) Physical activity Flu vaccination Pneumococcal vaccination B, C, D Smoking cessation (can include pharmacologic treatment) Pulmonary rehabilitation Physical activity Flu vaccination Pneumococcal vaccination 29 GOLD 2014

Pilihan Terapi �Menghentikan kebiasaan merokok merupakan hal yang paling penting �Sampai saat ini, tidak ada terapi PPOK yang mampu memperbaiki penurunan jangka panjang dari fungsi paru �Terapi farmakologi yang memadai dapat menurunkan gejala klinis PPOK, menurunkan frekuensi dan beratnya eksaserbasi, dan memperbaiki status kesehatan dan toleransi latihan.

Penanganan PPOK stabil: Bronkodilator : �Untuk beta 2 -agonis & antikolinergik, penggunaan agen kerja panjang lebih dipilih dari kerja singkat. �Berdasarkan efikasi dan efek samping, bronkhodilator inhalasi lebih dipilih dari bronkhodilator oral. �Terapi jangka panjang dengan kortikosteroid inhalasi ditambah dengan bronkhodilator kerja panjang direkomendasikan pada pasien dengan risiko tinggi eksaserbasi. �Monoterapi jangka panjang dengan menggunakan kortikosteroid oral atau inhalasi tidak direkomendasikan pada PPOK. �Fosfodiesterase 4 inhibitor untuk Gold 3 dan 4 dengan riwayat exacerbasi �Methilxanthine kurang efektif dan kurang ditoleransi
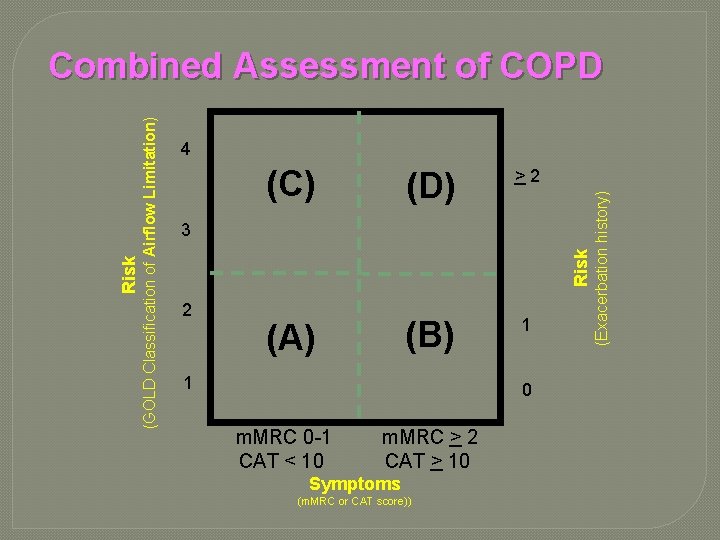
(C) (D) >2 (B) 1 3 2 (A) 1 0 m. MRC 0 -1 CAT < 10 m. MRC > 2 CAT > 10 Symptoms (m. MRC or CAT score)) (Exacerbation history) 4 Risk (GOLD Classification of Airflow Limitation) Risk Combined Assessment of COPD
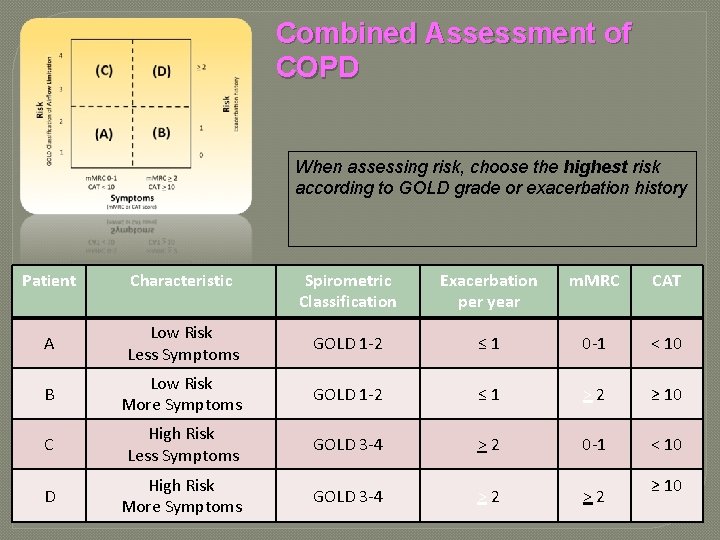
Combined Assessment of COPD When assessing risk, choose the highest risk according to GOLD grade or exacerbation history Patient Characteristic Spirometric Classification Exacerbation per year m. MRC CAT A Low Risk Less Symptoms GOLD 1 -2 ≤ 1 0 -1 < 10 B Low Risk More Symptoms GOLD 1 -2 ≤ 1 > 2 ≥ 10 C High Risk Less Symptoms GOLD 3 -4 > 2 0 -1 < 10 D High Risk More Symptoms GOLD 3 -4 > 2 ≥ 10
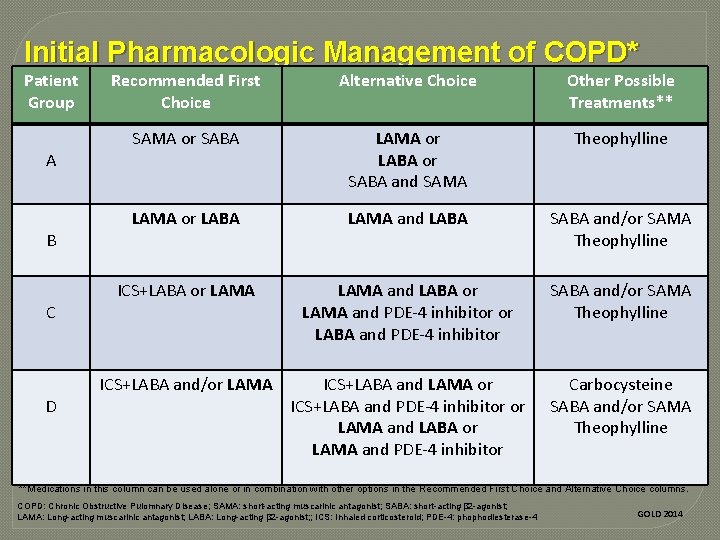
Initial Pharmacologic Management of COPD* Patient Group A B C D Recommended First Choice Alternative Choice Other Possible Treatments** SAMA or SABA LAMA or LABA or SABA and SAMA Theophylline LAMA or LABA LAMA and LABA SABA and/or SAMA Theophylline ICS+LABA or LAMA and PDE-4 inhibitor or LABA and PDE-4 inhibitor SABA and/or SAMA Theophylline ICS+LABA and/or LAMA ICS+LABA and LAMA or ICS+LABA and PDE-4 inhibitor or LAMA and LABA or LAMA and PDE-4 inhibitor Carbocysteine SABA and/or SAMA Theophylline *Medications in each box are mentioned in alphabetic order, and therefore not necessarily in order of preference **Medications in this column can be used alone or in combination with other options in the Recommended First Choice and Alternative Choice columns. COPD: Chronic Obstructive Pulomnary Disease; SAMA: short-acting muscarinic antagonist; SABA: short-acting β 2 -agonist; LAMA: Long-acting muscarinic antagonist; LABA: Long-acting β 2 -agonist; ; ICS: Inhaled corticosteroid; PDE-4: phophodiesterase-4 GOLD 2014
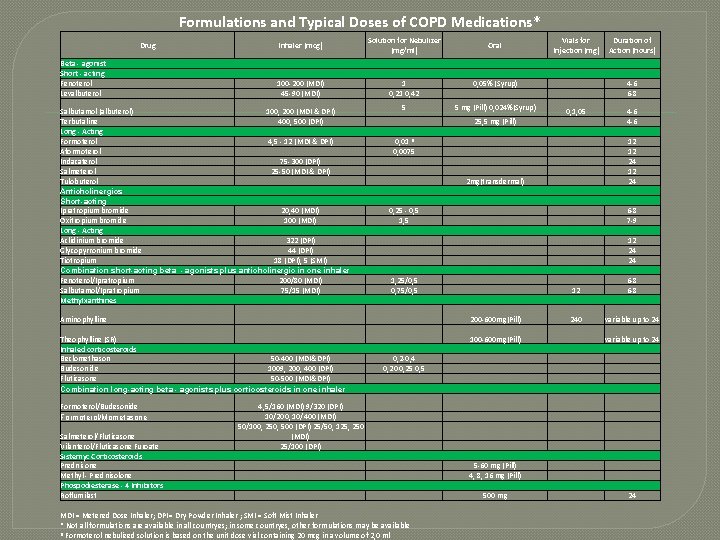
Formulations and Typical Doses of COPD Medications* Drug Beta - agonist Short - acting Fenoterol Levalbuterol Inhaler (mcg) Solution for Nebulizer (mg/ml) Oral Vials for Injection (mg) Duration of Action (hours) 100 -200 (MDI) 45 -90 (MDI) 1 0, 21 0, 42 0, 05% (Syrup) 4 -6 6 -8 5 5 mg (Pill) 0, 024%(Syrup) 25, 5 mg (Pill) 0, 1, 05 4 -6 0, 01 ᶯ 0, 0075 2 mg(transdermal) 12 12 24 0, 25 - 0, 5 1, 5 6 -8 7 -9 12 24 24 1, 25/0, 5 0, 75/0, 5 12 6 -8 200 -600 mg(Pill) 240 variable up to 24 100 -600 mg(Pill) variable up to 24 0, 2 -0, 4 0, 20 0, 25 0, 5 4, 5/160 (MDI) 9/320 (DPI) 10/200, 10/400 (MDI) 50/100, 250, 500 (DPI) 25/50, 125, 250 (MDI) 25/100 (DPI) 5 -60 mg (Pill) 4, 8, 16 mg (Pill) 500 mg 24 Salbutamol (albuterol) 100, 200 (MDI & DPI) Terbutaline 400, 500 (DPI) Long - Acting Formoterol 4, 5 - 12 (MDI & DPI) Aformoterol Indacaterol 75 -300 (DPI) Salmeterol 25 -50 (MDI & DPI) Tulobuterol Anticholinergics Short-acting Ipratropium bromide 20, 40 (MDI) Oxitropium bromide 100 (MDI) Long - Acting Aclidinium bromide 322 (DPI) Glycopyrronium bromide 44 (DPI) Tiotropium 18 (DPI), 5 (SMI) Combination short-acting beta - agonists plus anticholinergic in one inhaler Fenoterol/Ipratropium 200/80 (MDI) Salbutamol/Ipratropium 75/15 (MDI) Methylxanthines Aminophylline Theophylline (SR) Inhaled corticosteroids Beclomethason 50 -400 (MDI&DPI) Budesonide 1009, 200, 400 (DPI) Fluticasone 50 -500 (MDI&DPI) Combination long-acting beta - agonists plus corticosteroids in one inhaler Formoterol/Budesonide Formoterol/Mometasone Salmeterol/Fluticasone Vilanterol/Fluticasone Furoate Sistemyc Corticosteroids Prednisone Methyl - Prednisolone Phospodiesterase - 4 Inhibitors Roflumilast MDI = Metered Dose Inhaler; DPI = Dry Powder Inhaler ; SMI = Soft Mist Inhaler * Not all formulations are available in all countryes; in some countryes, other formulations may be available ᶯ Formoterol nebulized solution is based on the unit dose vial containing 20 mcg in a volume of 2, 0 ml

Pengobatan Tambahan � Vaksin pneumokokal terutama usia > 65 tahun � Antibiotik pada eksaserbasi infeksius � Mucolitik bila sputum kental � Rehabilitasi berupa latihan exercise � Oksigen jangka panjang pada gagal napas kronik � Ventilator (hipercapnea)

Summary �PPOK diperkirakan penyebab utama ketiga kematian di seluruh dunia pada tahun 2020 �Kebutuhan yang tak terpenuhi dalam PPOK, termasuk meningkatkan kontrol gejala, mencegah eksaserbasi, memperlambat perkembangan penyakit, harapan hidup yang lebih baik �Diagnosis klinis PPOK harus dipertimbangkan pada setiap pasien yang memiliki gejala dyspnea, batuk kronis atau produksi dahak yang berlebihan dan riwayat paparan faktor risiko �Tujuan penilaian PPOK adalah menentukan beratnya ringannya penyakit untuk pemilihan terapi yang tepat

Terima kasih

ASTHMA RUSTAM AMIRUDDIN Bagian Penyakit Dalam FKIK UNTAD SMF Penyakit Dalam RSU UNDATA

DEFINISI ASMA �Gangguan inflamasi kronik jalan napas peningkatan kepekaan jalan napas episode mengi berulang, sesak napas, dan batuk terutama malam atau dini hari. �Gejala luas inflamasi obstruksi saluran napas yang bervariasi derajatnya reversibel spontan / pengobatan. 40

Definition of asthma Asthma is heterogeneous disease, usually characterized by chronic airway inflamation. It is defined by the history of respiratory symptoms such as wheeze, shortness of breath, chest tightness and cough that vary over time and in intensity, together with variable expiratory airflow limitation. GINA 2014

FAKTOR RESIKO ASTHMA 1. 2. Host * Genetik : - Gen Atopi - Gen Hiperresponsif * Obesitas * Gender Lingkungan * Alergen (dalam atau luar rumah) * Infeksi * Bahan di tempat kerja * Polusi Udara * Obat dan makanan

PATOGENESIS ASMA �Inflamasi kronik jalan napas menyebabkan pelepasan mediator yang dapat mengaktivasi sel target saluran napas sehingga terjadi : • • • Bronkokonstriksi Kebocoran mikrovaskular Edema Hipersekresi mukus Stimulasi refleks saraf
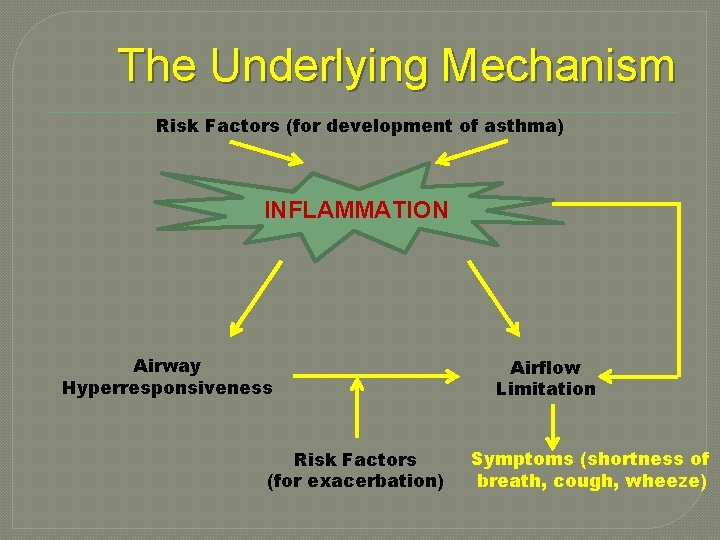
The Underlying Mechanism Risk Factors (for development of asthma) INFLAMMATION Airway Hyperresponsiveness Risk Factors (for exacerbation) Airflow Limitation Symptoms (shortness of breath, cough, wheeze)

Sifat-sifat khas gejala asma v v v (1) gejala timbul berulang-ulang (episodik) (2) timbul waktu/musim tertentu (periodik) (3) berat-ringan gejala berbeda-beda (variabel) (4) dapat sembuh/hilang sendiri spontan atau dengan obat (reversible) (5) ada riwayat asma / alergi lain (atopi) pada pasien atau keluarganya (6) ada berbagai faktor pencetus (trigger)
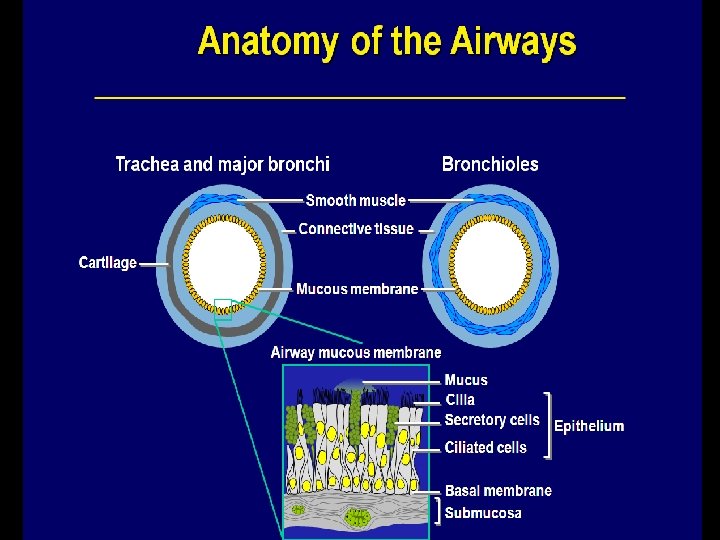
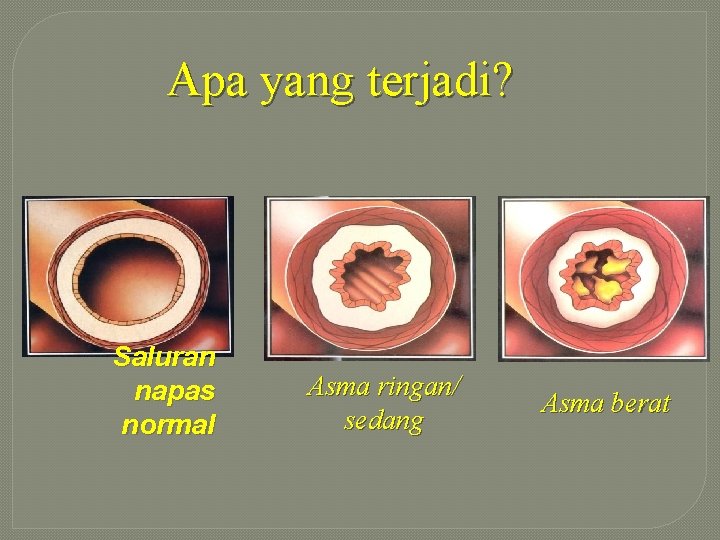
Apa yang terjadi? Saluran napas normal Asma ringan/ sedang Asma berat
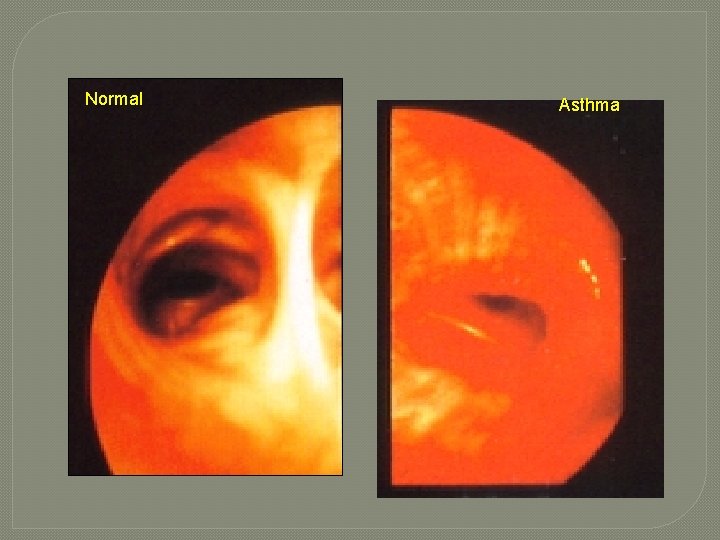
Normal Asthma

TIPE ASMA Ø ASMA ATOPIK (EKSTRINSIK, 70 – 80%) Ø ASMA NON ATOPIK (INTRINSIK, 10 – 15%) Ø ASMA USIA LANJUT, 10% Ø ASMA OKUPATIONAL

DIAGNOSIS ANAMNESIS Serangan sesak nafas berulang disertai mengi? Gangguan berupa batuk pada malam hari? Batuk atau muncul mengi setelah olahraga? Mengi, berat di dada, atau batuk setelah terpapar suatu allergen atau polutan? Gejala berkurang setelah mendapat terapi asma yang adekuat? GINA, 2010. Global strategy for Asthma Management and Prevention updated 2010. Global Initiative for Asthma.

DIAGNOSIS PEMERIKSAAN FISIK Bergantung derajat obstruksi, dari pemeriksaan dapat ditemukan : � Ekspirasi memanjang � Wheezing � Hiperinflasi dada � Pernafasan cepat � Penggunaan otot tambahan nafas � sianosis Sundaru, H. , Sukamto. 2006. Asma Bronkial, Buku Ajar Ilmu Penyakit Dalam Jili I, Edisi IV. Balai Penerbit FKUI, Jakarta hal. 245 -250.
DIAGNOSIS PEMERIKSAAN PENUJANG � Spirometri Diagnostik (reversibilitas) – perbaikan FEV 1 > 15 % setelah inhalasi bronkodilator, atau 10 -14 hari setelah pemberian bronkodilator oral, steroid inhalasi. Evaluasi - Obstruksi saluran nafas ditunjukkan dengan pengurangan rasio FEV 1/FVC (<70%). Chesnutt, M. S. , Murray, J. A. , Prendergast, T. J, 2007. Asthma, Current Medical Diagnosis and Treatment 2008, Mc Graw Hill, California.
DIAGNOSIS PEMERIKSAAN PENUJANG � Peak expiratory flow (PEF) meters • Reversibility : perbaikan PEF > 15 % setelah inhalasi bronkodilator inhalasi, atau 10 – 14 hari setelah pemberian bronkodilator oral, steroid inhalasi. � Variability • Pengukuran PEF harian, variasi > 20 % menyokong asma. Chesnutt, M. S. , Murray, J. A. , Prendergast, T. J, 2007. Asthma, Current Medical Diagnosis and Treatment 2008, Mc Graw Hill, California.
DIAGNOSIS � Pengukuran sputum eosinofilia � Tes provokasi bronkial dengan histamine atau metakolin (Tes positif : penurunan FEV 1 ≥ 20 % setelah terpapar dosis 8 mg/m. L atau kurang) � Pengukuran gas darah arteri Awal : alkalosis respirasi dan peningkatan perbedaan oksigen arteri alveolar Gagal nafas : peningkatan Pa. CO 2 dan asidosis respirasi
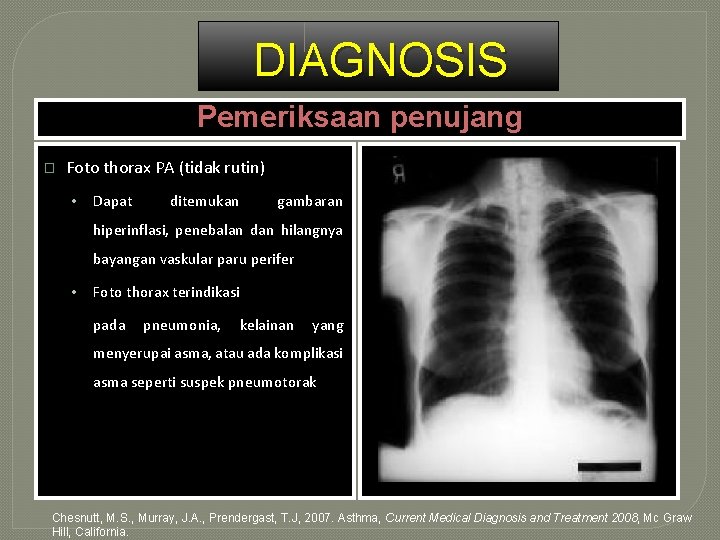
DIAGNOSIS Pemeriksaan penujang � Foto thorax PA (tidak rutin) • Dapat ditemukan gambaran hiperinflasi, penebalan dan hilangnya bayangan vaskular paru perifer • Foto thorax terindikasi pada pneumonia, kelainan yang menyerupai asma, atau ada komplikasi asma seperti suspek pneumotorak Chesnutt, M. S. , Murray, J. A. , Prendergast, T. J, 2007. Asthma, Current Medical Diagnosis and Treatment 2008, Mc Graw Hill, California.
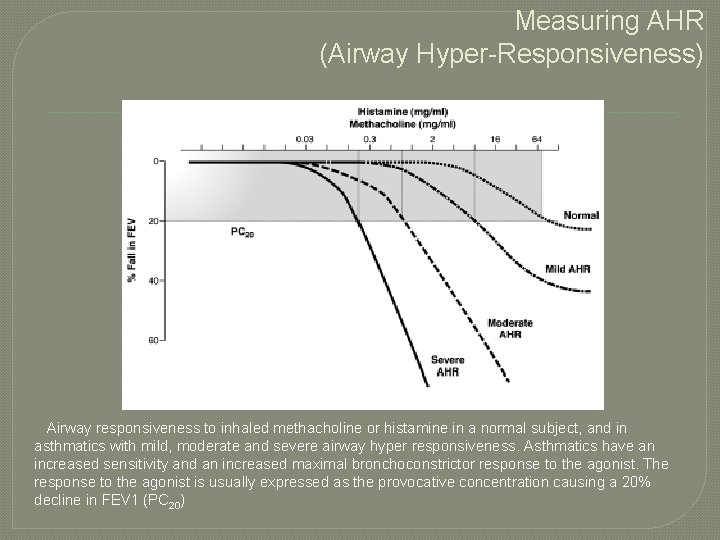
Measuring AHR (Airway Hyper-Responsiveness) Airway responsiveness to inhaled methacholine or histamine in a normal subject, and in asthmatics with mild, moderate and severe airway hyper responsiveness. Asthmatics have an increased sensitivity and an increased maximal bronchoconstrictor response to the agonist. The response to the agonist is usually expressed as the provocative concentration causing a 20% decline in FEV 1 (PC 20)

Differensial Diagnosis � COPD � Bronchiectasi � Congestive Heart Failure � Emboli Paru

GINA assessment of asthma control GINA 2014, Box 2 -2 B © Global Initiative for Asthma
Derajat Asma ringan : terkontrol baik dengan Step 1 atau 2 � Asma sedang : terkontrol baik dengan Step 3 � Asma berat : terkontrol baik dengan Step 4 atau 5 �

TUJUAN PENATALAKSANAAN ASMA ü ü ü ü Menghilangkan dan mengendalikan gejala asma Mencegah eksaserbasi penyakit Meningkatkan faal paru mendekati normal Mempertahankan faal paru Meningkatan kualiti hidup Menghindari efek samping obat Mencegah terjadinya obstruksi yang ireversibel Mencegah kematian karena asma MEMBUAT ASMA MENJADI TERKONTROL
PRINCIPLES IN ASTHMA MANAGEMENT AVOIDANCE Source: Peter J. Barnes, MD
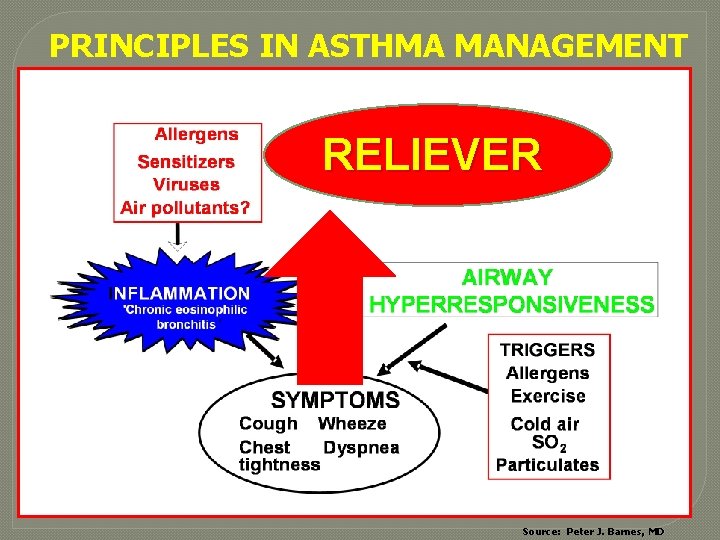
PRINCIPLES IN ASTHMA MANAGEMENT RELIEVER Source: Peter J. Barnes, MD
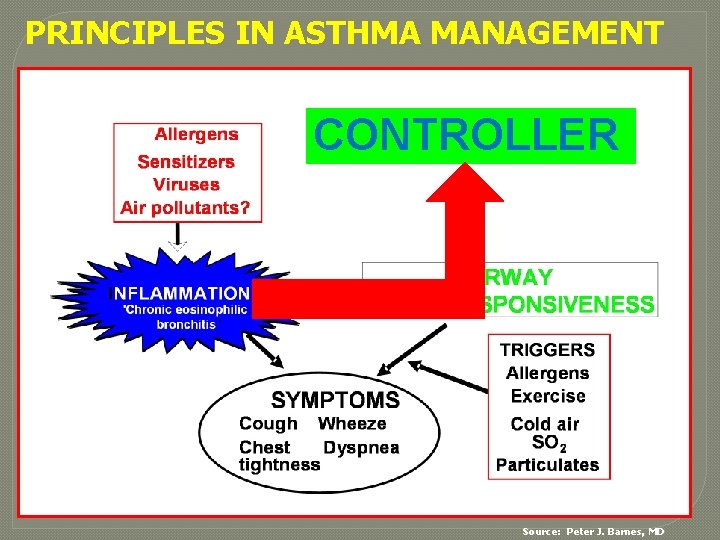
PRINCIPLES IN ASTHMA MANAGEMENT CONTROLLER Source: Peter J. Barnes, MD

Controllers Inhaled & systemic Glucocorticosteroid Prednisolone, betamethasone Beclomethasone, budesonide fluticasone Long acting β 2 -agonist Salmeterol Formoterol Xanthines Theophylline slow released Anti-leukotrienes Montelukast, Zafirlukast Mast cell stabiliser Sodium cromoglycates Combinations Salmeterol/Fluticasone Formoterol/Budesonide Salbutamol/Beclomethasone
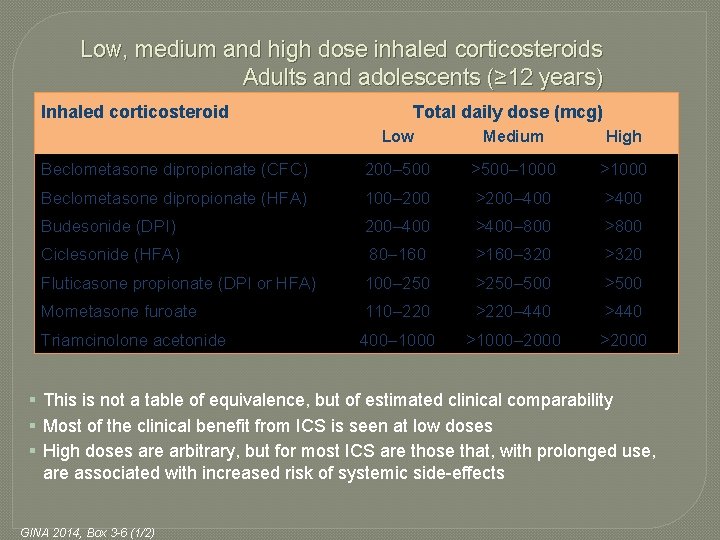
Low, medium and high dose inhaled corticosteroids Adults and adolescents (≥ 12 years) Inhaled corticosteroid Total daily dose (mcg) Low Medium High Beclometasone dipropionate (CFC) 200– 500 >500– 1000 >1000 Beclometasone dipropionate (HFA) 100– 200 >200– 400 >400 Budesonide (DPI) 200– 400 >400– 800 >800 Ciclesonide (HFA) 80– 160 >160– 320 >320 Fluticasone propionate (DPI or HFA) 100– 250 >250– 500 >500 Mometasone furoate 110– 220 >220– 440 >440 Triamcinolone acetonide 400– 1000 >1000– 2000 >2000 § This is not a table of equivalence, but of estimated clinical comparability § Most of the clinical benefit from ICS is seen at low doses § High doses are arbitrary, but for most ICS are those that, with prolonged use, are associated with increased risk of systemic side-effects GINA 2014, Box 3 -6 (1/2)
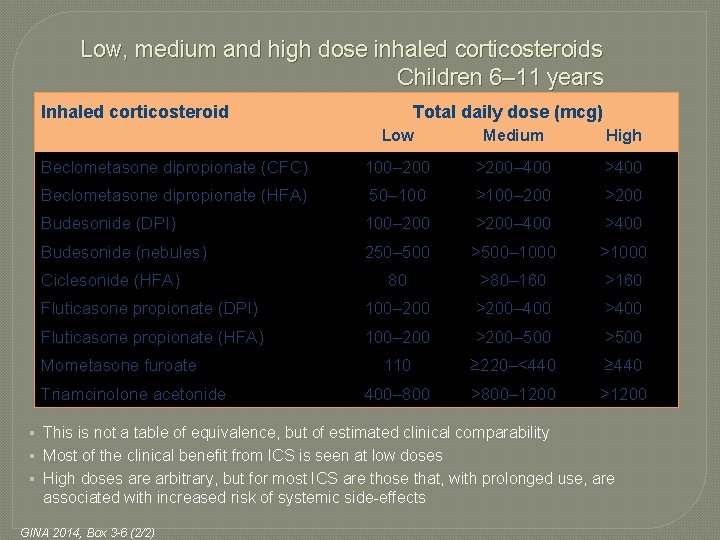
Low, medium and high dose inhaled corticosteroids Children 6– 11 years Inhaled corticosteroid Total daily dose (mcg) Low Medium High Beclometasone dipropionate (CFC) 100– 200 >200– 400 >400 Beclometasone dipropionate (HFA) 50– 100 >100– 200 >200 Budesonide (DPI) 100– 200 >200– 400 >400 Budesonide (nebules) 250– 500 >500– 1000 >1000 80 >80– 160 >160 Fluticasone propionate (DPI) 100– 200 >200– 400 >400 Fluticasone propionate (HFA) 100– 200 >200– 500 >500 110 ≥ 220–<440 ≥ 440 400– 800 >800– 1200 >1200 Ciclesonide (HFA) Mometasone furoate Triamcinolone acetonide § This is not a table of equivalence, but of estimated clinical comparability § Most of the clinical benefit from ICS is seen at low doses § High doses are arbitrary, but for most ICS are those that, with prolonged use, are associated with increased risk of systemic side-effects GINA 2014, Box 3 -6 (2/2)

KLASIFIKASI INTERMITEN (BULANAN) PERSISTEN RINGAN (MINGGUAN) PERSISTEN SEDANG (HARIAN) GEJALA FUNGS PARU Gejala < 1 kali perminggu FEV 1 atau PEF: Eksaserbasi singkat Gejala kali perbulan Gejala malam > 1 kali≤ 2 perminggu, tapi < 1 Variabilitas < 20% FEV 1 atau PEF: kali perhari ≥ 80% prediksi variabilitas 20 - Eksaserbasi dapat mengganggu Gejala setiap hari 30% FEV 1 atau PEF : Penggunaan harian inhalasi β 2 agonis 60 - 80% prediksi kerja cepat variabilitas >30% aktifitas dan tidur Gejala pada malam hari > 2 kali PERSISTEN BERAT (KONTINYU) ≥ 80% prediksi perbulan Gejala terus-menerus Eksaserbasi mengganggu aktifitas dan FEV 1 atau PEF : tidur Eksaserbasi sering ≤ 60% prediksi Gejala Aktifitaspada fisik malam terbatashari > 1 kali variabilitas >30% perminggu Gejala pada malam hari sering
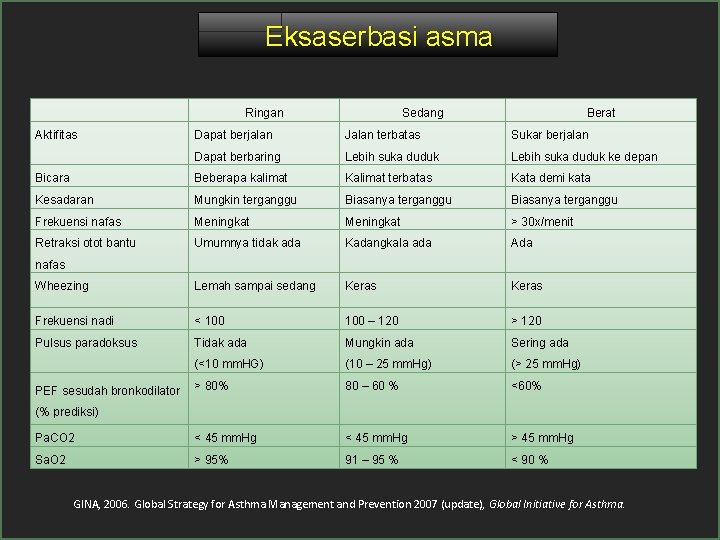
Eksaserbasi asma Ringan Aktifitas Sedang Berat Dapat berjalan Jalan terbatas Sukar berjalan Dapat berbaring Lebih suka duduk ke depan Bicara Beberapa kalimat Kalimat terbatas Kata demi kata Kesadaran Mungkin terganggu Biasanya terganggu Frekuensi nafas Meningkat > 30 x/menit Retraksi otot bantu Umumnya tidak ada Kadangkala ada Ada Wheezing Lemah sampai sedang Keras Frekuensi nadi < 100 – 120 > 120 Pulsus paradoksus Tidak ada Mungkin ada Sering ada (<10 mm. HG) (10 – 25 mm. Hg) (> 25 mm. Hg) > 80% 80 – 60 % <60% Pa. CO 2 < 45 mm. Hg > 45 mm. Hg Sa. O 2 > 95% 91 – 95 % < 90 % nafas PEF sesudah bronkodilator (% prediksi) GINA, 2006. Global Strategy for Asthma Management and Prevention 2007 (update), Global Initiative for Asthma.
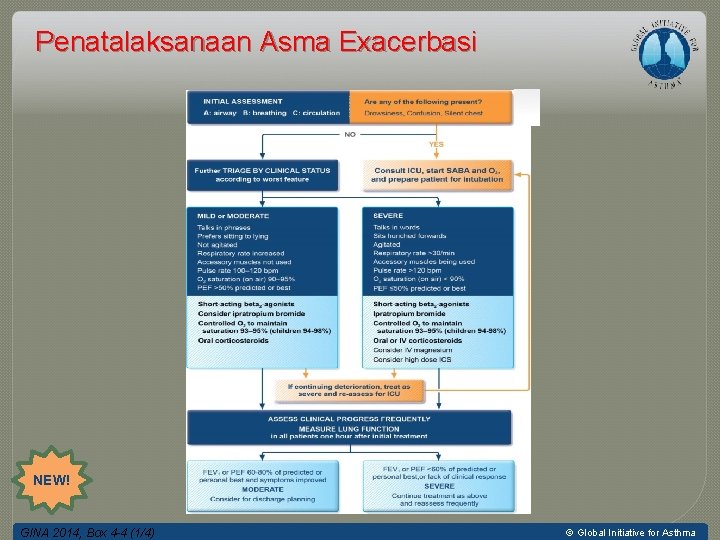
Penatalaksanaan Asma Exacerbasi NEW! GINA 2014, Box 4 -4 (1/4) © Global Initiative for Asthma

Pengobatan Tambahan � Stop merokok � Olahraga � Diet Sehat, turunkan berat badan � Hindari polusi udara � Hindari alergen � Hindari obat yang memperburuk asma (NSAID) � Vaksinasi pneumokokus

TERIMA KASIH T
- Slides: 71