Choroby ukadu krenia w praktyce lekarza rodzinnego Dr

Choroby układu krążenia w praktyce lekarza rodzinnego Dr Piotr Michoń

Choroby układu krążenia - podział �Nagłe zatrzymanie krążenia �Miażdżyca �Choroba niedokrwienna serca �Zaburzenia rytmu serca i przewodzenia �Wady serca �Choroby m. sercowego , wsierdzia i osierdzia �Nowotwory serca �Niewydolność serca �Nadciśnienie tętnicze �Nadciśnienie płucne �Choroby aorty i tętnic obwodowych �Choroby naczyń żylnych �Omdlenia

Miażdżyca To przewlekła choroba zapalna tętnic, cechująca się tworzeniem charakterystycznych zmian w ścianie naczyń , z naciekami zapalnymi , gromadzeniem lipidów i włóknienia Inicjacja miażdżycy: uszkodzenie śródbłonka przez różne czynniki: - Dym tytoniowy - Stres oksydacyjny -> wolne rodniki - Niektóre przeciwciała - Niektóre zakażenia – chlamydie , wirusy HSV - Zaawansowane produkty glikacji - Zmodyfikowane cząsteczki LDL

Definicje grup ryzyka sercowo‑naczyniowego Ryzyko bardzo duże choroba sercowo‑naczyniowa udokumentowana metodami inwazyjnymi lub nieinwazyjnymi (EKG, koronarografia, metody medycyny nuklearnej, echokardiografia obciążeniowa, ultrasonograficzne obrazowanie blaszek miażdżycowych w tętnicach szyjnych), przebyty ostry zespół wieńcowy, zabieg rewaskularyzacji tętnic, niedokrwienny udar mózgu lub przemijające niedokrwienie mózgu, lub choroba tętnic obwodowych cukrzyca (typu 1 lub 2) z co najmniej jednym czynnikiem ryzyka sercowo‑naczyniowego i/lub powikłaniami narządowymi (takimi jak wydalanie albumin z moczem w przedziale 30– 300 mg/d) ciężka przewlekła choroba nerek (GFR < 30 ml/min/1, 73 m 2) 10‑letnie ryzyko zgonu z powodu chorób układu krążenia obliczone za pomocą skali Pol‑SCORE wynoszące ≥ 10% Ryzyko duże znacznie zwiększone wartości pojedynczych czynników ryzyka, np. hipercholesterolemia rodzinna lub ciężkie nadciśnienie tętnicze cukrzyca bez czynników ryzyka sercowo‑naczyniowego ani powikłań narządowych (niektórzy pacjenci z cukrzycą typu 1 bez istotnych czynników ryzyka i powikłań mogą być w grupie małego lub umiarkowanego ryzyka) umiarkowana przewlekła choroba nerek (GFR 30– 59 ml/min/1, 73 m 2) 10‑letnie ryzyko zgonu z powodu chorób układu krążenia obliczone za pomocą skali Pol‑SCORE wynoszące ≥ 5%, ale <10% Ryzyko umiarkowane 10‑letnie ryzyko zgonu z powodu chorób układu krążenia obliczone za pomocą skali Pol‑SCORE wynoszące ≥ 1%, ale <5% Ryzyko małe 10‑letnie ryzyko zgonu z powodu chorób układu krążenia obliczone za pomocą skali Pol‑SCORE wynoszące <1%
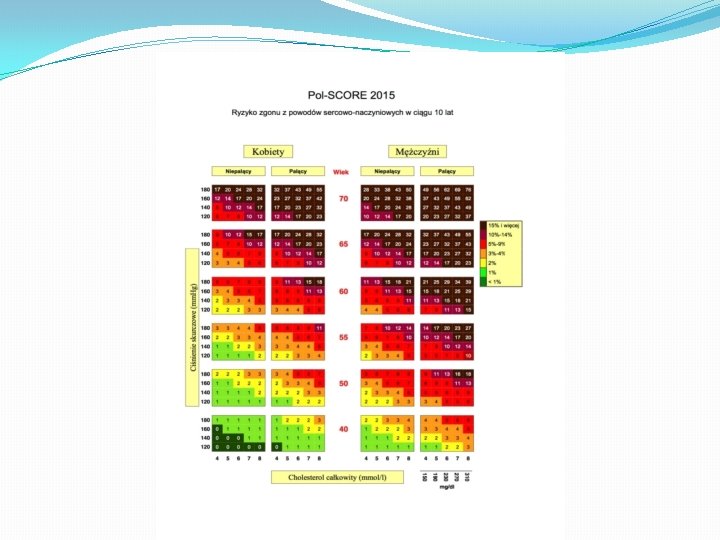

Rekomendacje dotyczące docelowego stężenia LDL‑C Ryzyko małe LDL-C < 115 mg/dl (3 mmol/l) Ryzyko umiarkowane LDL-C < 115 mg/dl (3 mmol/l) Ryzyko duże LDL- C < 100 mg/dl (2, 6 mmol/l) lub redukcja o ≥ 50%, jeśli wyjściowa wartość wynosi 100– 190 mg/dl (2, 6– 4, 9 mmol/l) Ryzyko bardzo duże LDL-C < 70 mg/dl (1, 8 mmol/l) lub redukcja o ≥ 50%, jeśli wyjściowa wartość wynosi 70– 135 mg/dl (1, 83, 5 mmol/l)

Leki hipolipemizujące stosowane w Polsce Statyny Fibraty Bloker białka NPC 1 L 1 - Ezetymib

Choroba niedokrwienna serca To wszystkie stany niedokrwienia mięśnia sercowego bez względu na patomechanizm Podział: A/ Stabilne zespoły wieńcowe B/ Ostre zespoły wieńcowe : - bez lub „z” uniesieniem ST

Ch. NS – objawy kliniczne- POZ BÓL W KLP !!! Cechy: Typowe: Charakter ucisku , dławienia lub gniecenia Umiejscowiony zamostkowo , z promieniowaniem do szyji , żuchwy , nadbrzusza, ramion Wywołany przez wysiłek fizyczny i ustępuje w spoczynku Niezmienny zależnie od pozycji ciała Ustepuje po NTG s. l. zwykle w czaie 1 -3 min Cechy nietypowe Ból ostry , kłujący , związany z cyklem oddechowym Ból nad koniuszkiem serca Ból przy zmianie pozycji ciała Ból stały trwający kilka godzin Ból kilkusekundowy RÓWNOWAŻNIKI – „ MASKI „ DŁAWICY 1/ Duszność wysiłkowa 2/ zmęczenie 3/ ból brzucha, nudności

Ch. NS – POZ -> Badania pomocnicze �Badania laboratoryjne : � Profil lipidowy, glikemia , morfologia , kreatynina , jonogram testy tarczycowe, markery martwicy m. sercowego �Ekg spoczynkowe �Ekg wysiłkowe �Ekg Holterowskie �Echokardiografia serca (Ukg) �Scyntygrafia serca �Koronarografia �Rtg klatki piersiowej �TK serca i naczyń �NMR �PET �Postępowanie diagnostyczne: - Próba wysiłkowa Ekg - Próba farmakologiczna - Koronarografia

Ch. NS – POZ – leczenie Redukcja czynników ryzyka miażdżycy : - palenie tytoniu - otyłość - dyslipidemia - zaburzenia glikemiczne - nadciśnienie tętnicze Leczenie chorób nasilających Ch. NS – anemie , zaburzenia cz. tarczycy, zaburzenia rytmu serca Leczenie przeciwpłytkowe Leczenie p/niedokrwienne+ leki poprawiające rokowanie (trening kardio – 5 x 30 -60 min dziennie)
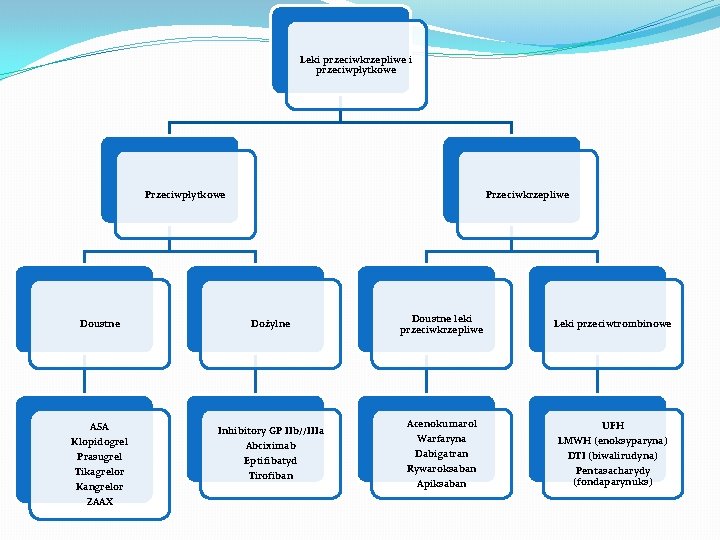
Leki przeciwkrzepliwe i przeciwpłytkowe Przeciwkrzepliwe Doustne Dożylne ASA Inhibitory GP IIb//IIIa Abciximab Eptifibatyd Tirofiban Klopidogrel Prasugrel Tikagrelor Kangrelor ZAAX Doustne leki przeciwkrzepliwe Leki przeciwtrombinowe Acenokumarol UFH Warfaryna Dabigatran Rywaroksaban Apiksaban LMWH (enoksyparyna) DTI (biwalirudyna) Pentasacharydy (fondaparynuks)

Piramida modyfikacji agregacji płytek Intensywna terapia p/płytkowa ASA Preparat ZAAX Prawidłowa dieta – pomidory, czosnek Aktywność fizyczna, ruch, modyfikacja stylu życia

Rejestracja nowych doustnych leków przeciwkrzepliwych w Europie Lek Nazwa handlowa Rejestracja w AF Dabigatran Pradaxa tak Rywaroksaban Xarelto tak Apiksaban Eliquis tak Ponadto w zakrzepicy żył głębokich i zatorowości płucnej oraz wskazaniach ortopedycznych po wymianie stawu kolanowego oraz biodrowego

Nadciśnienie tętnicze - POZ RR optymalne < 120 i < 80 RR prawidłowe 120 -129 i/lub 80 -84 RR wysokie prawidłowe 130 -139 i/lub 85 -89 Nadciśnienie tt stopeń 1: 140 -159 i/lub 90 -99 Nadciśnienie tt stopień 2: 160 -179 i/lub 100 -109 Nadcisnienie tt stopień 3: > 180 i/lub > 110 Nadcisnienie izolowane skurczowe > 140 i/lub < 90

HA -> POZ Pomiary ciśnienia tętniczego – dzienniczek pacjenta Badania laboratoryjne Ekg Rtg klatki piersiowej Badania dna oka

HA –POZ -> kryteria rozpoznania Określenie wysokości RR Ustalenie przyczyny nadciśnienia tt(pierwotne czy wtórne) Ocena innych czynników ryzyka sercowonaczyniowego Wykrycie ewentualnych powikłań narządowych HA i chorób towarzyszących Ocena całkowitego ryzyka sercowo-naczyniowego
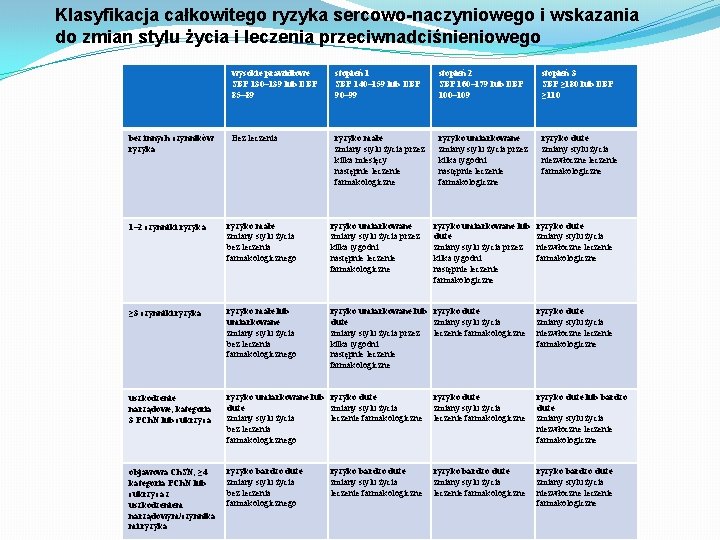
Klasyfikacja całkowitego ryzyka sercowo-naczyniowego i wskazania do zmian stylu życia i leczenia przeciwnadciśnieniowego bez innych czynników ryzyka wysokie prawidłowe SBP 130– 139 lub DBP 85– 89 stopień 1 SBP 140– 159 lub DBP 90– 99 stopień 2 SBP 160– 179 lub DBP 100– 109 stopień 3 SBP ≥ 180 lub DBP ≥ 110 Bez leczenia ryzyko małe zmiany stylu życia przez kilka miesięcy następnie leczenie farmakologiczne ryzyko umiarkowane zmiany stylu życia przez kilka tygodni następnie leczenie farmakologiczne ryzyko duże zmiany stylu życia niezwłoczne leczenie farmakologiczne 1– 2 czynniki ryzyka ryzyko małe zmiany stylu życia bez leczenia farmakologicznego ryzyko umiarkowane zmiany stylu życia przez kilka tygodni następnie leczenie farmakologiczne ≥ 3 czynniki ryzyka ryzyko małe lub umiarkowane zmiany stylu życia bez leczenia farmakologicznego ryzyko umiarkowane lub ryzyko duże zmiany stylu życia przez leczenie farmakologiczne kilka tygodni następnie leczenie farmakologiczne uszkodzenie narządowe, kategoria 3 PCh. N lub cukrzyca ryzyko umiarkowane lub ryzyko duże zmiany stylu życia leczenie farmakologiczne bez leczenia farmakologicznego ryzyko duże zmiany stylu życia leczenie farmakologiczne ryzyko duże lub bardzo duże zmiany stylu życia niezwłoczne leczenie farmakologiczne objawowa Ch. SN, ≥ 4 kategoria PCh. N lub cukrzyca z uszkodzeniem narządowym/czynnika mi ryzyka ryzyko bardzo duże zmiany stylu życia bez leczenia farmakologicznego ryzyko bardzo duże zmiany stylu życia leczenie farmakologiczne ryzyko bardzo duże zmiany stylu życia niezwłoczne leczenie farmakologiczne ryzyko bardzo duże zmiany stylu życia leczenie farmakologiczne ryzyko umiarkowane lub duże zmiany stylu życia przez kilka tygodni następnie leczenie farmakologiczne ryzyko duże zmiany stylu życia niezwłoczne leczenie farmakologiczne

Dodatkowe czynniki ryzyka: płeć męska, wiek (M ≥ 55 lat, K ≥ 65 lat), palenie tytoniu, dyslipidemia (cholesterol całkowity >4, 9 mmol/l [190 mg/dl] i/lub cholesterol LDL >3, 0 mmol/l [115 mg/dl], i/lub cholesterol HDL <1, 0 mmol/l [40 mg/dl] u mężczyzn i <1, 2 mmol/l [46 mg/dl] u kobiet, i/lub triglicerydy >1, 7 mmol/l [150 mg/dl]), stężenie glukozy w osoczu na czczo 5, 6– 6, 9 mmol/l (102– 125 mg/dl), nieprawidłowa tolerancja glukozy, otyłość (BMI ≥ 30 kg/m 2), otyłość brzuszna (obwód talii u osób rasy białej: M ≥ 102 cm, K ≥ 88 cm), przedwczesna choroba sercowo-naczyniowa w wywiadzie rodzinnym (M <55 lat, K <65 lat) Ch. SN: choroba naczyniowomózgowa (udar niedokrwienny, krwotok mózgowy, napad przemijającego niedokrwienia mózgu), choroba niedokrwienna serca (zawał serca, dławica piersiowa, rewaskularyzacja wieńcowa), niewydolność serca (także z zachowaną frakcją wyrzutową), objawowa choroba tętnic obwodowych kończyn dolnych, zaawansowana retinopatia (wybroczyny lub wysięki, obrzęk tarczy nerwu wzrokowego) Bezobjawowe (subkliniczne) uszkodzenia narządowe: ciśnienie tętna (u osób w wieku podeszłym) ≥ 60 mm Hg, cechy przerostu lewej komory w EKG (wskaźnik Sokołowa i Lyona >3, 5 m. V; R w a. VL >1, 1 m. V; iloczyn Cornell >244 m. V × ms) lub echokardiogramie (LVMI: M >115 g/m 2, K >95 g/m 2), zgrubienie ściany tętnicy szyjnej (IMT 0, 9 mm) lub blaszka miażdżycowa, prędkość szyjno-udowej fali tętna >10 m/s, wskaźnik kostkowo-ramienny (ABI) <0, 9, PCh. N z e. GFR 30– 60 ml/min/1, 73 m 2, albuminuria 30– 300 mg/24 h lub stosunek albumina/kreatynina (najlepiej w porannej próbce moczu) 30– 300 mg/g (3, 4– 34 mg/mmol)

HA –POZ -> leczenie przewlekłe Zmiana stylu życia Stosowanie leków hipotensyjnych Zwalczanie innych czynników ryzyka sercowonaczyniowego – w razie wskazań leczenie hipolipemizujące i leczenie przeciw płytkowe

HA –POZ -> leki hipotensyjne �Diuretyki �Beta blokery – Nedal (nebiwolol) �Blokery kanału wapniowego –Isoptin (werapamil) �Inhibitory konwertazy (ACEI) –Prestarium (ramipril) �Blokery receptora angiotensynowego (ARB) sartany �Alfa 1 blokery - doksazosyna �Leki działające ośrodkowo – rezerpina , metyldopa �Inhibitory reniny –aliskiren �Leki bezpośrednio zmniejszające napięcie ściany tętniczek - dihydralazyna

Omdlenia To przejściowa utrata przytomności spowodowana zmniejszeniem perfuzji OUN. Wystarczy przerwanie przepływu mózgowego na 6 -8 sek lub zmniejszenie ilości tlenu dostarczanego do mózgu o 20%. Omdlenie ma gwałtowny początek, ustępuje zwykle samoistnie i szybko (< 20 sek)

Klasyfikacja 1/ Omdlenie odruchowe �- odruch wazo-wagalny �-omdlenie sytuacyjne �- nadwrażliwość zatoki tt. szyjnej 2/ omdlenie w przebiegu hipotensji ortostatycznej 3/ omdlenie kardiogenne - Arytmia - - uszkodzenie serca - 4/ Omdlenie związane z chorobami naczyń mózgowych
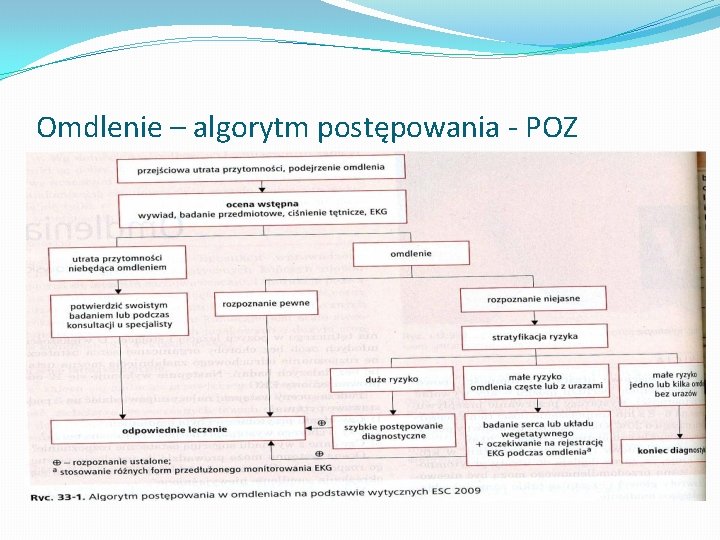
Omdlenie – algorytm postępowania - POZ

Dziękuję za uwagę
- Slides: 25