Choroby metaboliczne wrodzone Rok akademicki 20082009 K Pawelec

Choroby metaboliczne wrodzone Rok akademicki 2008/2009 K. Pawelec

Choroby metaboliczne wrodzone Wszystkie choroby genetyczne w których uchwytne odchylenia biochemiczne są wynikiem mutacji monogenowej. Mutacja prowadzi do zmian w produkcji białka (enzymu, nośnika) którego brak lub zmiana aktywności prowadzi do upośledzenia danej reakcji czy procesu metabolicznego

Objawy kliniczne występujące w genetycznych chorobach metabolicznych Uszkodzenie czynności wątroby: żółtaczka, zburzenia krzepnięcia Hepatomegalia i hepatosplenomegalia Wymioty Zaćma, zwichnięcie soczewki Zmętnienie rogówki Zwyrodnienie barwnikowe siatkówki „ Wiśniowa „ plamka na dnie oka Dysmorfia twarzy

Objawy kliniczne występujące w genetycznych chorobach metabolicznych Anomalie układu kostnego Zespół Fanconiego-De Toniego-Debrego Kardiomiopatia Kamica nerkowa Niedokrwistość Zespół Rey’a Wyprysk skórny Zespoły wad wrodzonych Epizody intoksykacji

Objawy kliniczne występujące w genetycznych chorobach metabolicznych Opóźnienie rozwoju umysłowego Drgawki Wiotkość Makrocefalia Postępujące zmiany demielinizacyjne Postępujące uszkodzenie OUN Neuropatia obwodowa

Objawy biochemiczne stwierdzane w genetycznych chorobach metabolicznych Hipoglikemia Kwasica metaboliczna Hiperamonemia Acydemia mleczanowa Hiperurikemia

Objawy biochemiczne stwierdzane w genetycznych chorobach metabolicznych Zaburzenia krzepnięcia i hiperbilirubinemia Wzrost kinazy kreatyniny Substancje redukujące w moczu Ketonuria Neutropenia

Badania wykonywane w celu rozpoznania chorób metabolicznych Pełna morfologia Mocznik Elektrolity Luka anionowa Gazometria krwi Glukoza Mleczany Wskaźniki biochemiczne czynności wątroby substancje redukujące w moczu Ciała ketonowe w moczu Mleczany w płynie m-r

Nieprawidłowy zapach moczu i ciała w chorobach metabolicznych Mysi fenyloketonuria (kwas fenylooctowy) Syropu klonowego choroba syropu klonowego(MSUD) Kapusty, zjełczałego masła tyrozynemia typ I Spoconych stóp acydemia izowalerianowa Kwaśny acydemia metylomalonowa Kociego moczu 3 -metylokrotonyloglicynuria Siarkowy cystynuria Rybi trimetyloaminuria, dimetyloglicynuria

Nieprawidłowy kolor moczu w chorobach metabolicznych Czarnobrązowy alkaptonuria Czerwonobrązowy mioglobinuria, hemoglobinuria Czerwony porfirie Pomarańczowy zespół Lescha-Nyhana (moczany)

Diagnostyka wrodzonych chorób metabolicznych Nadmiar metabolitu będącego substratem zablokowanej reakcji biochemicznej (fenyloalanina w fenyloketonurii) Patologiczne metabolity w wyniku reakcji alternatywnych (kwas fenylopropionowy w fenyloketonurii) Brak produktu zablokowanej reakcji (tyrozyny w fenyloketonurii) Oznaczenie aktywności enzymatycznej lub wykazanie nieobecności białka Wykazanie mutacji genowej

Diagnostyka wrodzonych chorób metabolicznych Testy przesiewowe Phenistix (fenyloketonuria) substancje redukujące w moczu Test Meyera (cystynuria i homocystynuria) Chromatografie AA metodą jakościową i półilościową w surowicy o moczu (aminoacydemie i aminoacydurie) Chromatografia monocukrów w moczu (fruktozemia, galaktozemia) Oligosacharydy w moczu (choroba Pompego) Mukopolisacharydy (mukopolisacharydozy)

Diagnostyka wrodzonych chorób metabolicznych Testy wysokospecjalistyczne Ilościowe oznaczanie AA w surowicy i moczu metodą chromatografii (fenyloketonuria) - substancje redukujące w moczu Badanie profilu kwasów organicznych w moczu metodą chromatografii gazowej ( kwasice organiczne) Aktywność enzymów w erytrocytach (galaktozemia) Aktywność enzymów w leukocytach ( choroby liposomalne)

Diagnostyka wrodzonych chorób metabolicznych Testy wysokospecjalistyczne Aktywność enzymów w limfocytach ( zaburzenia oksydacji kwasów tłuszczowych) Aktywność enzymów w tkankach ( fenyloketonuria) Testy obciążeniowe Badanie mutacji genowej Badanie rodzinne w kierunku heterozygoty

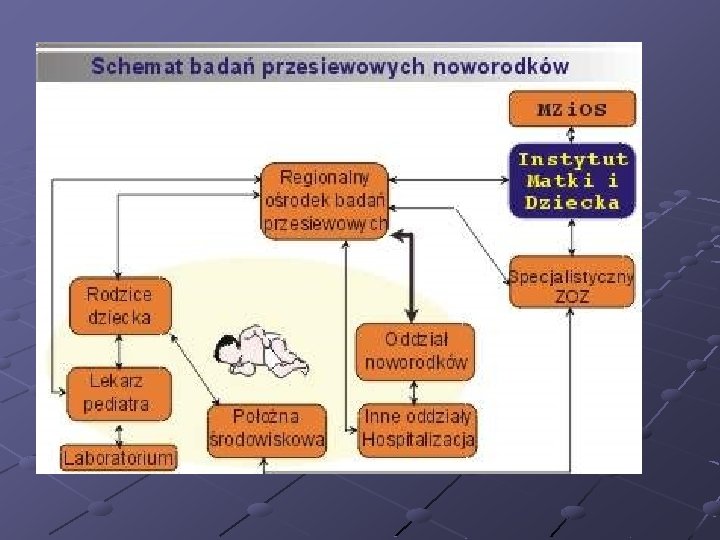
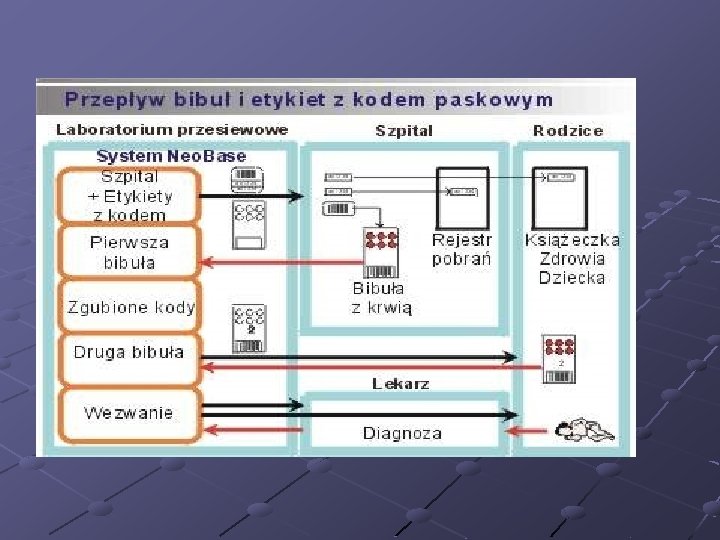
Leczenie i zapobieganie wrodzonym chorobom metabolicznym Eliminacja substratu z pokarmów poprzez stosowanie odpowiedniej diety Substytucyjne podanie produktu reakcji Próby uzupełnienia brakującego enzymu Przeszczep Testy skriningowe (nie mogą dawać wyników fałszywie ujemnych) w Polsce fenyloketonuria i niedoczynność tarczycy w okresie noworodkowym ( 5 doba) Poradnictwo genetyczne


Choroby metaboliczne Zaburzenia przemiany węglowodanów Zaburzenia metabolizmu aminokwasów Acydemie organiczne Hiperamonemie wrodzone Zaburzenia beta-oksydacji kwasów tłuszczowych

Choroby metaboliczne Hiperlipidemie Choroby mitochondrialne Choroby liposomalne Choroby peroksymalne

Zaburzenia przemiany węglowodanów Galakotozemia klasyczna Dziedziczna nietolerancja fruktozy Glikogenozy

Galaktoza Galaktozemia klasyczna Mutacja genu urydylilotransferazy galaktozo-1 fosforanu ( 70% mutacja zmienia sens odczytu Q 188 R) Po karmieniu mlekiem ( matki lub krowim) wymioty biegunka, hepatosplenomegalia, żółtaczka, kwasica, zaburzenia krzepnięcia, hipoglikemia, cukromocz, pogorszenie stanu ogólnego, uszkodzenie OUN i kanalika proksymalnego, zaćma.

Galaktozemia klasyczna Badanie przesiewowe przy urodzeniu w suchej kropli – ilościowe oznaczenie aktywności enzymu: urydylilotransferazy galaktozo-1 fosforanu ( w erytrocytach, fibroblastach) gdy transfuzja krwi badanie dopiero po 3 miesiącach na diecie eliminacyjnej Podwyższony poziom galaktozy w moczu i krwi (gdy podawana laktoza), hipoglikemia, kwasica mleczanowa, podwyższony poziom transaminaz, zaburzenia krzepnięcia, dodatni test w moczu na substancje redukujące.

Galaktozemia klasyczna Dieta – wyłączenie laktozy na całe życie Preparaty mlekozastępcze : sojowe, hydrolizaty kazeiny Po diecie znaczna poprawa stanu ogólnego i ustąpienie objawów Mimo diety odległe następstwa: niedobory wzrostu, zaburzenia rozwoju intelektualnego i mowy, niewydolność hormonalna jajników

Fruktoza Dziedziczna nietolerancja fruktozy (HFIhereditary fructose intolerance) mutacja genu aldolazy B- fruktozo-1 -fosforanu, gen zlokalizowany na chromosomie 9 q 13 -32, najczęstsze mutacje (A 149 P-67% alleli i AQ 174 D 16% alleli) Objawy podobne do galaktozemii, pojawiają się dopiero po podaniu soków, owoców, sacharozy i miodu, rzadko przed 3 mż

Dziedziczna nietolerancja fruktozy (HFI) Wymioty, zahamowanie rozwoju psychoruchowego i fizycznego, uszkodzenie nerek i wątroby Hipoglikemia, kwasica, ostre lub przewlekłe objawy intoksykacji, uszkodzenie kanalika proksymalnego z objawami zespołu Fanconiego-De Toniego-Debrrego, w moczu substancje redukujące ( fruktoza) często rozpoznawane zakażenie z bakteriemią

Dziedziczna nietolerancja fruktozy (HFI) Oznaczenie aktywności enzymu w wątrobie lub ostrożne wykonanie testu obciążenia fruktozą (objawowa hipoglikemia i kwasica mleczanowa) Dieta eliminacyjna bez fruktozy. U pacjentów występuje awersja do słodkich pokarmów, owoców , jarzyn. Pacjenci z HFI nie mają próchnicy zębów.

Glikogenoza typu I Glikogenozy typu III i VI (IX) Inne glikogenozy

Glikogenoza typu I Deficyt glukozo-6 -fosfatazy (GSC Ia - glicogen storage disease, von Gierke) Glikogenoza typu Ib- brak swoistej traslokazy i glukoza-6 -fosforan nie przedostaje się do mikrosomów markerem tego typu jest neutropenia z ropniami przewodu pokarmowego i martwiejące zapalenie jelita. Patomechamizm spowodowany hipoglikemią (niski poziom insuliny, zwiększenie poziomu glukagonu, kortyzolu, insuliny, hormonu wzrostu)

Glikogenoza typu I Objawy: bóle brzucha ( powiększenie wątroby i nerek), zahamowanie wzrostu, przyrost masy ciała, policzki „jak u lalki”, hipoglikemia po 1 -2 godz od posiłku, kwasica metaboliczna, hiperlipoproteoinemia, hiperurikemia, ketonuria Rozpoznanie: glukagon podany dożylnie (0, 03 mg/kg) brak wzrostu glukozy -płaska krzywa cukrowa, obciążenie glukozą - krzywa cukrzycowa, badanie aktywności glukozo-6 fosfatazy w bioptacie wątroby typ Ia, translokazy w typie Ib ( świeża tkanka)

Glikogenoza typu I Leczenie: utrzymanie normoglikemii (60120 mg%) - częste karmienie, roztwór glukozy iv, starsze dzieci -dodawanie do posiłków skrobi kukurydzianej Przeszczep wątroby Rokowanie 1/3 niemowląt i małych dzieci ginie z powodu hipoglikemii i zakażeń ( typ Ib)

Zaburzenia metabolizmu aminokwasów Fenyloketonuria Tyrozynemia typu I Albinizm Klasyczna homocystynuria Choroba syropu klonowego

Fenyloalanina Fenyloketonuria ((PKU)brak aktywności hydrolazy fenyloalaniny ( brak przejścia w tyrozynę) Pierwsze objawy w 3 mż - zahamowany rozwój psychoruchowy, wymioty, wysypki skórne, jaśniejsza karnacja skóry, drgawki nadpobudliwość, hipotonia mięśniowa, małogłowie „mysi zapach„

Fenyloalanina Podwyższony poziom fenyloalaniny w surowicy ( <20 mg%) i w moczu łącznie z kwasem fenylopropionowym (z chlorkiem żelaza - zielony kolor moczu ) Gen zlokalizowany na chromosomie 12 częstość występowania 1: 7500 -8000 Test przesiewowy Guthriego(do 1997) - inhibicja bakterii ( fenyloalanina pobudza bakterie do wzrostu) od 1997 test ilościowy kolorymetryczny firmy IBL wszystkie noworodki krew na bibułę

Fenyloalanina Potwierdzenie rozpoznania po (+) teście przesiewowym w specjalnych ośrodkach do 2 mż Leczenie : dieta eliminacyjna najpóźniej od 3 mż, mieszanki mlekozastępcze bez zmniejszenia podaży białka(Nofelan, Nofemix, Lofenale) Poziom fenyloalaniny w czasie diety 3 -7 mg% w surowicy , dieta przez całe życie. Gdy za mało AA: zahamowanie wzrostu, niedokrwistości biegunki, zgon.

Fenyloalanina Matka z fenyloketurią w ciąży poziom AA <10 mg%, częste poronienia Fenyloketonuria matczyna : opóźnienie umysłowe, małogłowie, i/lub wrodzona wada serca Inne postaci fenyloketonurii: złośliwa hiperfenyloalaninemia - deficyt tetrahyrobiopteryny (BH 4)- objawy nie odróżnienia od PKU ale nie ustępują po klasycznej diecie ( oznaczenie neopteryny i biopteryny w moczu, test obciążeniowy BH 4, ) Rokowanie ostrożne mimo wczesnego rozpoznania i wprowadzenia leczenia substytucyjnego neurotrasmiteramii

Fenyloalanina Hiperfenylolaninemia łagodna - częściowe obniżenie aktywności hydroksylazay fenyloalaniny Podwyższenie poziomu fenyloalaniny <20 mg% Zwykle nie wymaga ścisłej diety Może prowadzić do fenyloketonurii matczynej Hiperfenyloalaninemia przejściowa - okresowe zwiększenie stężenia fenyloalaniny w surowicy i moczu noworodka- opóźnienie dojrzałości enzymatycznej

Tyrozyna Tyrozynemia typu I Albinizm

Tyrozynemia typu I deficyt hydrolazy fumaroacetioctanu, gromadzi się bursztynyloaceton- bezpośrednio uszkadza narządy ( wątroba, nerki) Ostra tyrozynemia pierwsze m-ce życia, szybki zgon, uszkodzenie wątroby( żółtaczka wodobrzusze, zaburzenia krzepnięcia, hipoglikemia), uszkodzenie kanalika nerkowego, (białkomocz, hiperfosfaturia, glikozuria, aminoacyduria- z. F-De T-D)

Tyrozynemia typu I Postać przewlekła ciężka krzywica witamio-D zależna, przewlekła neuropatia obwodowa, ( obraz podobny do porfirii) W 30% przypadków rozrost nowotworowy w wątrobie carcinoma hepatocellulare Rozpoznanie podwyższony poziom w surowicy i moczu tyrozyny, w moczu kwas parahydroksyfenylopirogronowy (PHPP i jego pochodne) Podstawa rozpoznania wykrycie bursztynylooctanu w surowicy i moczu - GC-MS- (gas chromatographymass spectrometry)

Tyrozynemia typu I Leczenie podawanie inhibitora oksydazy PHPP preparat NTBC , który zapobiega gromadzeniu się bursztynyloacetonu w wątrobie i nerkach, preparat nasila hipertyrozynemię i musi być stosowany z ograniczeniem spożycia tyrozyny i fenyloalaniny W czasie leczenia może dochodzić do powikłań skórno-ocznych (odkładanie kryształków tyrozyny w tkankach) monitorowanie poziomu AA w surowicy , , okresowo alfa-fetoproteinę w surowicy (co 3 -4 m-ce) USG brzucha , TK, ewentualnie przeszczep wątroby

Metionina Klasyczna homocystynuria - brak aktywności enzymu syntetyzującego cystationinę z homocysteiny i seryny. Upośledzenie dojrzewania kolagenuzburzenia układu kostnego z osteoporozą, zwichnięcie soczewek, zakrzepy w naczyniach, w niektórych postaciach choroby skuteczne jest leczenie vit B 6

Klasyczna homocystynuria Pacjenci mają jasną karnację, delikatną skórę, są szczupli, spłaszczenie kręgów, koślawość kolan, zniekształcenie klatki piersiowej, chód kaczkowaty, rozwój umysłowy niekiedy upośledzony Rozpoznanie: test Meyera z cyjanonitroprusydkiemczerwone zabarwienie na obecność aminkwasów siarkowych, zwiększone stężenie homocysteiny i metioniny, a zmniejszone cystyny w surowicy i moczu Ostateczne rozpoznanie deficyt aktywności syntetazy cystationiny w wątrobie lub fibroblastach skóry. Należy ocenić witaminozależność podejmując próbę leczenia Vit B 6

Leucyna, izoleucyna, walina Choroba syropu klonowego (MSUD- maple syrup urine disease) Zaburzenia dekarboksylacji ketokwasów pochodzących z dezaminacji leucyny, izoleucyny i waliny powoduje to ciężki zespół u noworodka - intoksykacji - zgon lub ciężkie upośledzenie rozwoju psychoruchowego

Choroba syropu klonowego W klasycznej postaci MSUD noworodek zdrowy w 1 tyg ż pogorszenie stanu og (wiotkość, drżenia, senność, śpiączka), hipoglikemia, ketony w moczu, kwasica metaboliczna, zgon we wczesnym niemowlęctwie Postać przerywana MSDU w różnym wieku : utrata przytomności, drgawki, ataksja, infekcje w stanach zwiększonego katabolizmu Wariant MSDU zależny od wit B 1 -zmniejszona aktywność dekarboksylazy rozgałęzionych ketokwasów do wiązania konenzymu tej reakcji

Choroba syropu klonowego Rozpoznanie - podwyższony poziom leucyny , waliny i izoleucyny i zwiększone wydalanie AA w moczu metodą GC-MS i testy enzymatyczne w w leukocytach, mocz - zapach karmelu zawsze sprawdzić w MSDU czy objawy ustępują po vit B 1 Dieta eliminacyjna i zbilansowana W pierwszym okresie dializy , Gdy leczenie późno uszkodzenie OUN

Choroby lizosomalne U podstaw tych chorób leży w odkładaniu nadmiaru wielkocząsteczkowych związków w lizosomach z powodu braku aktywności jednego z enzymów, dziedziczenie autosomalne recesywne Postępujące uszkodzenie komórek poprzez powiększone lizosomy, spichrzanie obejmuje : układ nerwowy, kostny, narządy miąższowe, rogówkę tkankę podskórną,

Choroby lizosomalne W zależności od rodzaju spichrzanej substancji wyróżnia się: Mukopolisacharydozy, Sfingolipidozy, Gangliozydozy, Sulfatydozy, Sialidozy, Spichrzanie glikoprotein

Choroby lizosomalne Lipidoza - choroba Gauchera Deficyt beta-glukozydazy glukozyloceramidu, postać bez objawów neurologicznych -typ 1 dorosłych przebieg przewlekły, hepatosplenomegalia, hipersplenizm, niedokrwistość, żółtaczka, osteoporoza) postać neuropatyczna typ 2 - niemowlęcy (objawy w pierwszych miesiącach życia, szybki zgon, narastające uszkodzenie OUN, wyniszczenie) postać neuropatyczna typ 3 -młodzieńczy powolny przebieg

Choroby lizosomalne Lipidoza - choroba Gauchera Leczenie sztucznie zmodyfikowany enzym ludzkiej beta glukozydazy (ceradaza) skuteczny w postaciach bez objawów neurologicznych , nie przenika do płynu m-r Pierwsza choroba lizosomalna z leczeniem przyczynowym.

Hiperlipidemie Zwiększone stężenie lipoprotein w surowicy- przedwczesna miażdżyca naczyń, zawał, zatory, udary mózgu, dziedzicznei monogenowe, dominujące Przykłady Rodzinna hipercholesterolemia Deficyt lipazy lipoproteinowej

Rodzinna hipercholesterolemia Upośledzenie wiązania receptorowego lipoprotein LDL Częstość występowania heterozygot 1: 500 Objawy kliniczne w dzieciństwie tylko u homozyt (1: 1 mln)- żółtaki skóry, ścięgien, choroba wieńcowa, nadciśnienie, zgon przed 20 rż Heterozygoty nie mają objawów klinicznych w dzieciństwie rozpoznanie na podstawie >220 mg% cholesterol u dziecko i jednego z rodziców, u homozyt >600 mg% Ostateczne rozpoznanie -zmniejszone

Rodzinna hipercholesterolemia Ostateczne rozpoznanie -zmniejszone powinowactwo receptorów LDL w hodowli fibroblastów skóry lub badanie DNA w kierunku mutacji genu receptora, Diagnostyka prenatalna - płyn owodniowy Leczenie utrzymanie wartości cholesterolu poniżej 220 mg% ( ograniczenie spożywania tłuszczów-1520 g/dobę, cholestyramina 0, 6 g/kg/dobę), u homozygot - inhibitory reduktazy kwasu hydroksymetyloglutarowego (HMGA) -wastatyna, kwas nikotynowy, selektywna plazmafereza, przeszczep wątroby

Choroby peroksymalne U podstaw tych chorób leży nieprawidłowa biosynteza komórkowych organelii zawierajacych katalazę tzw: peroksysomów lub brak poszczególnych enzymów tych organelli : enzymów peroksymalnych ( uczestniczą w beta oksydacji kwasów tłuszczowych o bardzo długich łańcuchach -VLCFA)

Zespół Zellwegera Zespół mózgowo-wątrobowo-nerkowy Ujawnia się przy urodzeniu Wysokie czoło, duże ciemię, niedorozwój łuków brwiowych, zmarszczka nakątna, hipotonia mięśni, drgawki , upośledzony rozwój psychoruchowy, hepatomegalia zaburzenie gospodarki żelazem, zwyrodnienie barwnikowe siatkówki- zgon w 1 rż Zwiększone stężenie kwasów tłuszczowych o długim łańcuchu(VCFA) brak peroksysomów ( biopsja wątroby)

Choroba Lescha-Nyhana Deficyt fosforybozylotransferazy hipoksantynoguaninowej (HGPRT) enzymu uczestniczącego w metaboliźmie puryn cecha recesywna sprzężona z chromosomem X u chłopców w 3 -4 mż opóźnienie rozwoju psychruchowego, mocz pomarańczowy, kamica nerkowa, ubytki tkanek Podwyższony poziom kwasu moczowego , aktywność HGPRT w krwinkach czerwonych

Choroba Wilsona Zwyrodnienie wątrobowo- soczewkowe Dziedziczenie autosomalne recesywne Upośledzone wiązanie miedzi w surowicy, obniżenie poziomu ceruloplazminy (poniżej 20 mg%), odkładanie miedzi w tkankach i zwiększone wydalanie. Postępujące uszkodzenie wątroby, drżenia, dysartia, ruchy choreoatetotyczne (po 10 rż) Pierścień Kaysera-Feischera Penicylamina – usuwa nadmiar miedzi i zapobiega gromadzeniu, Sole miedzi doustne w celu zmniejszenia wchłaniania jelitowego

Mukowiscydoza Torbielowate zwłóknienie trzustki (cystis fibrosis) Dziedziczenie autosomalne recesywne Gen mukowiscydozy kodujący białko CFTR (budowa kanału chlorowego)- ramię długie chromosomu 7 Patogeneza- lepkość śluzu, zaburzenie transportu chloru

Mukowiscydoza Zmiany niedodmowo- rozedmowe i zapalne płuc, Zmiany torbielowate trzustki z upośledzeniem wydzielania enzymów trawiennych i przewlekłymi zaburzeniami wchłaniania Zespół zagęszczonej żółci i zwłóknienie wątroby, Zwiększona zawartość chlorków w pocie, Postać: płuca, brzuszna i mieszana

Mukowiscydoza Test potowy – zwiększona zawartość chlorków pocie, Identyfikacja mutacji genu CFTR- biologia molekularna, Korelacja genotypu z postacią kliniczną Antybiotykoterapia, fizykoterapia, uzupełnianie enzymów trzustkowych, płyny, amilorid (transport sodu) Lokalna terapia genowa
- Slides: 60