Chn thng ct sng BS HOANG TRONG AI

Chấn thương cột sống BS HOANG TRONG AI QUOC, KHOA CẤP CỨU, BỆNH VIỆN TRUNG ƯƠNG HUẾ, VIETNAM 2011

Mục tiêu • Mô tả cấu trúc giải phẫu và sinh lý cột sống • Đánh giá một bệnh nhân nghi ngờ có CTCS. • Nhận biết các dạng thường gặp của CTCS và hình ảnh XQ. • Qui tắc NEXUS và Canada. • Nhận biết gãy cột sống vững và mất vững. • Kiểm soát hợp lý CTCS trong những giờ đầu.

Tổng quan CTCS, dù có hay không có thương tổn thần kinh phải luôn được nghĩ tới ở bệnh nhân: • Đa chấn thương. • Chấn thương vùng trên xương đòn. Tuổi, giới: – 65 -80% ở nam giới. – 60% ở tuổi 16 -30. Cơ chế (theo tỉ lệ giảm dần) – Tai nạn xe máy – Té ngã – Vết thương xuyên thấu – Tai nạn trong thể thao

Tổng quan • 40% các trường hợp CTCS có thương tổn thần • • • kinh đi kèm với tổn thương tuỷ sống thoáng qua hoặc vĩnh viễn. Nhiều trường hợp chấn thương đốt sống mà không có tổn thương tuỷ. 10 -15% có các tổn thương khác ở xa cột sống hoặc ở các đống sống xa. Các đốt sống bị dễ tổn thương nhất. – C 5 -C 7 – C 1 -C 2 – T 12 -L 2
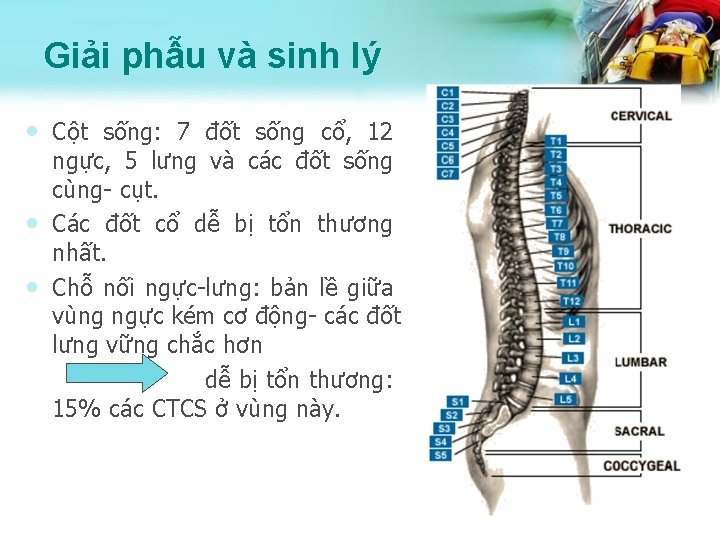
Giải phẫu và sinh lý • Cột sống: 7 đốt sống cổ, 12 • • ngực, 5 lưng và các đốt sống cùng- cụt. Các đốt cổ dễ bị tổn thương nhất. Chỗ nối ngực-lưng: bản lề giữa vùng ngực kém cơ động- các đốt lưng vững chắc hơn dễ bị tổn thương: 15% các CTCS ở vùng này.
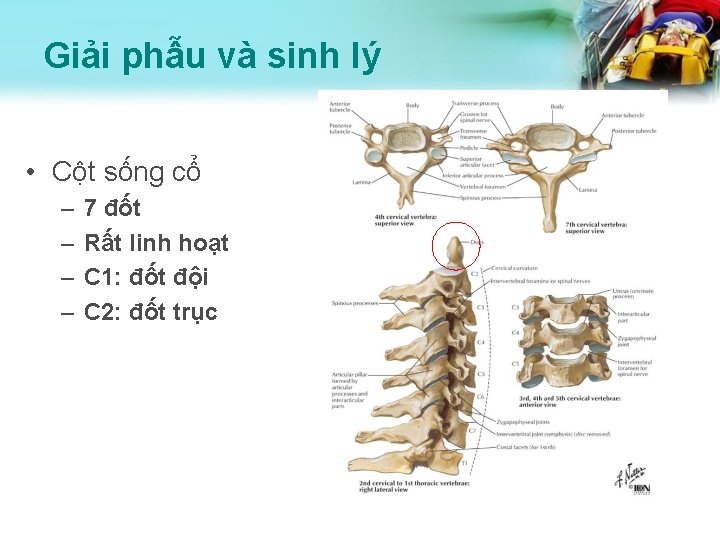
Giải phẫu và sinh lý • Cột sống cổ – – 7 đốt Rất linh hoạt C 1: đốt đội C 2: đốt trục
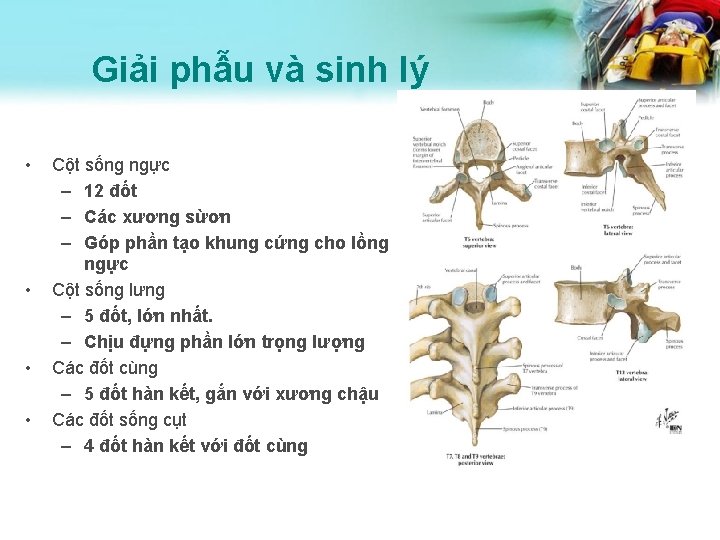
Giải phẫu và sinh lý • • Cột sống ngực – 12 đốt – Các xương sừơn – Góp phần tạo khung cứng cho lồng ngực Cột sống lưng – 5 đốt, lớn nhất. – Chịu đựng phần lớn trọng lượng Các đốt cùng – 5 đốt hàn kết, gắn với xương chậu Các đốt sống cụt – 4 đốt hàn kết với đốt cùng
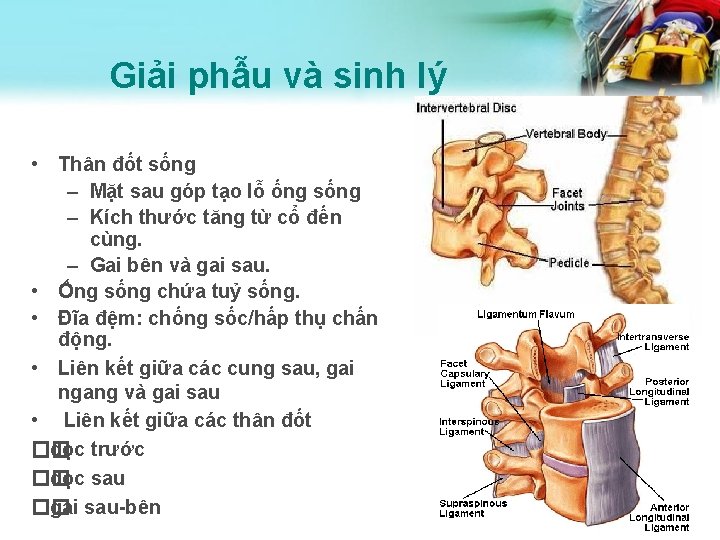
Giải phẫu và sinh lý • Thân đốt sống – Mặt sau góp tạo lỗ ống sống – Kích thước tăng từ cổ đến cùng. – Gai bên và gai sau. • Ống sống chứa tuỷ sống. • Đĩa đệm: chống sốc/hấp thụ chấn động. • Liên kết giữa các cung sau, gai ngang và gai sau • Liên kết giữa các thân đốt �� dọc trước �� dọc sau �� gai sau-bên

Giải phẫu và sinh lý Tuỷ sống Chấm dứt ở L 1 Có 3 cột có thể đánh giá được trên lâm sàng. - Cột tuỷ- vỏ. - Cột đồi thị- tuỷ. - Cột sau. Tổn thương tuỷ hoàn toàn: không có cảm giác và vận động dưới vị trí tổn thương. Tổn thương tuỷ không hoàn toàn: vẫn còn 1 phần chức năng cảm giác và vận động, tiên lượng phục hồi tốt hơn.
Giải phẫu và sinh lý Tuỷ sống – Tuỷ ngực và lưng : Các sợi thần kinh giao cảm. – Tuỷ cổ và cùng: các sợi thần kinh phó giao cảm.

Giải phẫu và sinh lý Các đường dẫn truyền tuỷ sống – Cột tuỷ-đồi thị (Trước bên) • Chuyển các xung động tk cảm giác đau, nhiệt và sờ. • Bắt chéo ở tuỷ. Cột bên: dẫn truyền xung động đau và nhiệt. Cột trước: các xung động sờ và áp lực.
Giải phẫu và sinh lý Các đường dẫn truyền tuỷ sống • Hệ thống dẫn truyền đi lên (tiếp nhận) – Cột sau • Truyền các xung động cảm giác bên trong, vị trí, áp lực, rung và phân biệt hai điểm. • Bắt chéo ở hành tuỷ từ bên này sang bên kia đến bán cầu não.

Anatomy and physiology Spinal Cord Pathways • Hệ thống dẫn truyền vận động đi xuống (phản hồi) – Dẫn truyền các xung động vận động từ não đến cơ thể. – Bó tháp: Vỏ- tuỷ và vỏ- hành tuỷ. • Bó vỏ- tuỷ – Tạo các vận động tự phát và các hoạt động cơ xương. – Bắt chéo ở hành tuỷ. - Bó ngoại tháp
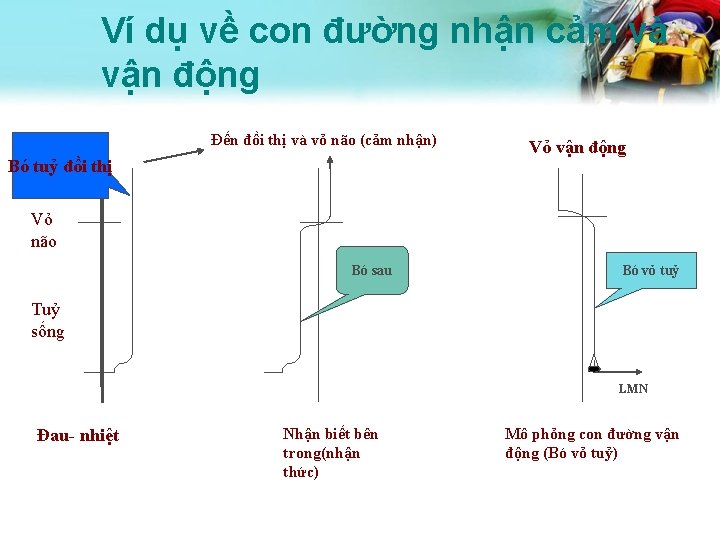
Ví dụ về con đường nhận cảm và vận động Đến đồi thị và vỏ não (cảm nhận) Bó tuỷ đồi thị Vỏ vận động Vỏ não Bó sau Bó vỏ tuỷ Tuỷ sống LMN Đau- nhiệt Nhận biết bên trong(nhận thức) Mô phỏng con đường vận động (Bó vỏ tuỷ)

Các sợi thần kinh tuỷ sống • 31 đôi bắt nguồn từ tuỷ sống. • Dẫn truyền cảm giác và vận động. • Tên gọi là mức tuỷ sống mà nó bắt nguồn. – – – Cổ 1 -8 Ngực 1 -12 Lưng 1 -5 Cùng 1 -5 Cụt 1

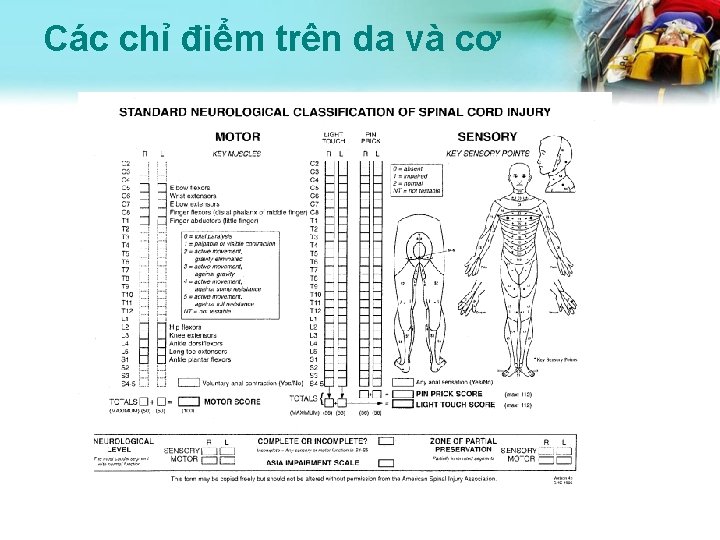
Các chỉ điểm trên da và cơ
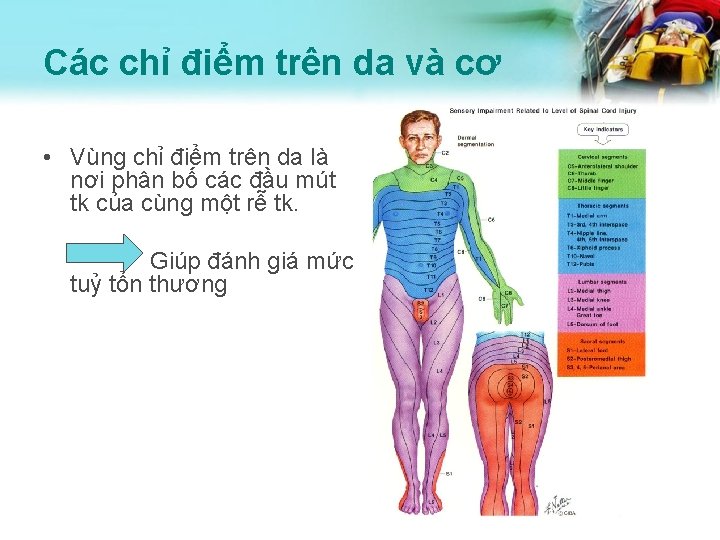
Các chỉ điểm trên da và cơ • Vùng chỉ điểm trên da là nơi phân bố các đầu mút tk của cùng một rễ tk. Giúp đánh giá mức tuỷ tổn thương

Các chỉ điểm trên da và cơ • • • C 5: cơ delta/nhị đầu C 6: duỗi cổ tay C 7: duỗi khuỷu C 8: gấp ngón tay T 1: dạng ngón tay L 2: gấp đùi L 3: duỗi gối L 4: gấp cổ chân L 5: duỗi ngón chân cái S 1: duỗi cổ chân
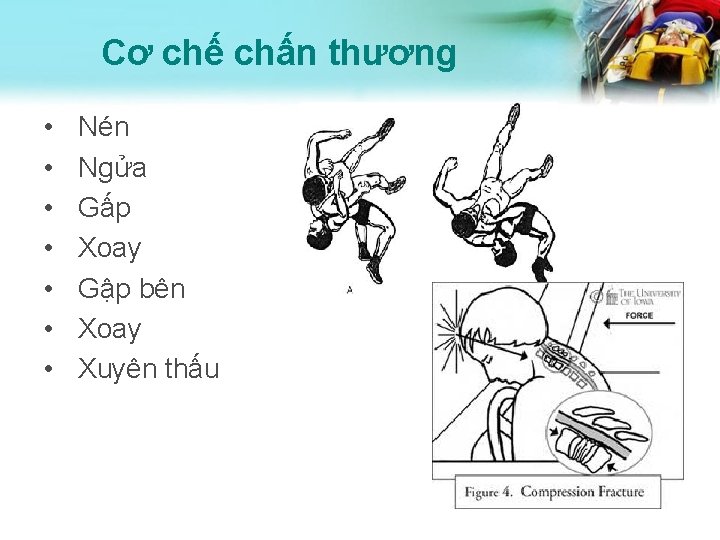
Cơ chế chấn thương • • Nén Ngửa Gấp Xoay Gập bên Xoay Xuyên thấu
Đánh giá lâm sàng • Nhìn và sờ: từ chẩm tới cụt – – Sự gồ lên của các đốt sống Lỗ hổng hoặc gián đoạn (cả 2 đều hiếm gặp) Phù nề và trầy xứơc Co cứng của các cơ liên quan • Khám thần kinh – Cảm giác – Vận động – Phản xạ
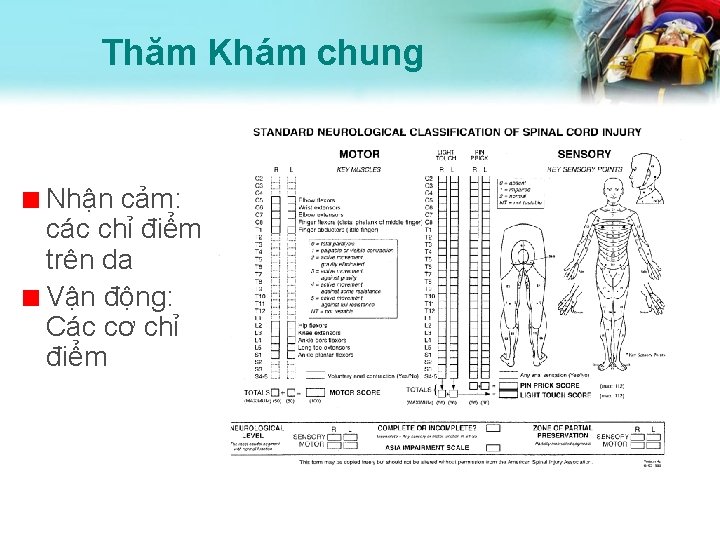
Thăm Khám chung Nhận cảm: các chỉ điểm trên da Vận động: Các cơ chỉ điểm

Thăm khám • ABCs – Đường thở và/hoặc tổn thương thông khí • Không có khả năng duy trì đường thở • Không thở • Thở bằng cơ hoành – Thương tổn tim mạch • Sốc thần kinh – Hạ HA và chậm nhịp tim – Da ấm và khô • Giảm tưới máu • Tình trạng thần kinh: – Mức độ tỉnh táo

Các tổn thương của tuỷ sống • Tổn thương nguyên phát – Xảy ra ở thời điểm chấn thương – Có thể gây nên • Ép tuỷ • Tổn thương trực tiếp • Ngăn cản dòng máu đến tuỷ • Tổn thương thứ phát – Xảy ra sau tổn thương nguyên phát – Có thể gây nên • Sưng nề/viêm • Thiếu máu • Di chuyển mảnh vỡ

Các tổn thương của tuỷ sống • Chấn động tuỷ và giập tuỷ – Mất tạm thời các chức năng qua trung gian tuỷ • Chèn ép tuỷ – Giải ép cần được làm để giảm thiểu tổn thương vĩnh viễn (có thể có) • Rách tuỷ – Tổn thương vĩnh viễn phụ thuộc vào mức độ tàn phá • Chảy máu – Có thể gây thiếu máu cục bộ
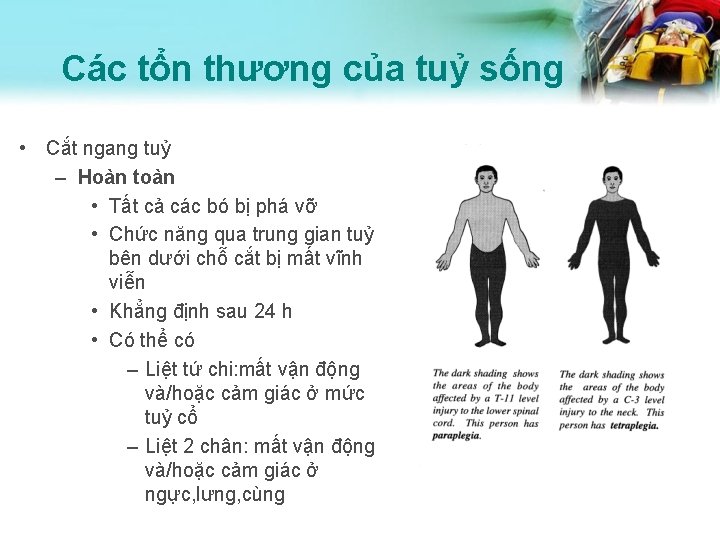
Các tổn thương của tuỷ sống • Cắt ngang tuỷ – Hoàn toàn • Tất cả các bó bị phá vỡ • Chức năng qua trung gian tuỷ bên dưới chỗ cắt bị mất vĩnh viễn • Khẳng định sau 24 h • Có thể có – Liệt tứ chi: mất vận động và/hoặc cảm giác ở mức tuỷ cổ – Liệt 2 chân: mất vận động và/hoặc cảm giác ở ngực, lưng, cùng
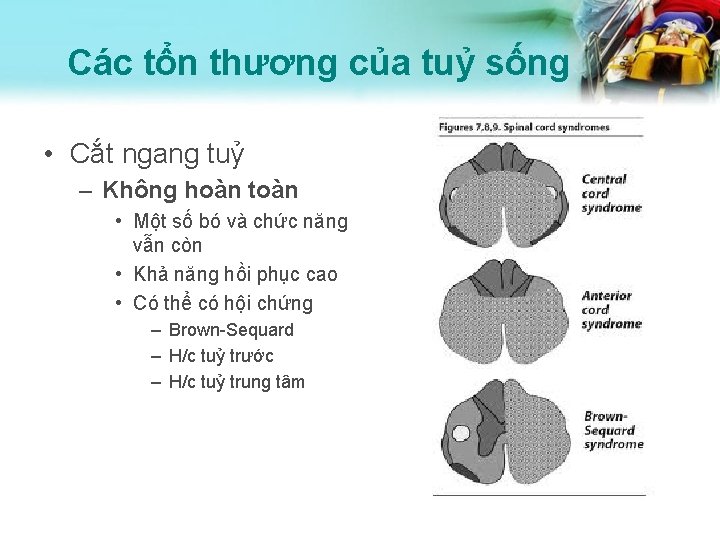
Các tổn thương của tuỷ sống • Cắt ngang tuỷ – Không hoàn toàn • Một số bó và chức năng vẫn còn • Khả năng hồi phục cao • Có thể có hội chứng – Brown-Sequard – H/c tuỷ trước – H/c tuỷ trung tâm

Hội chứng Brown Sequard • Tổn thương tuỷ không hoàn toàn – Tổn thương một bên tuỷ (cắt ngang 1 nửa) – Thường do xuyên thấu hoặc trật khớp đốt sống – Tàn phá toàn bộ các bó cùng bên – Tiên lượng phục hồi khác nhau
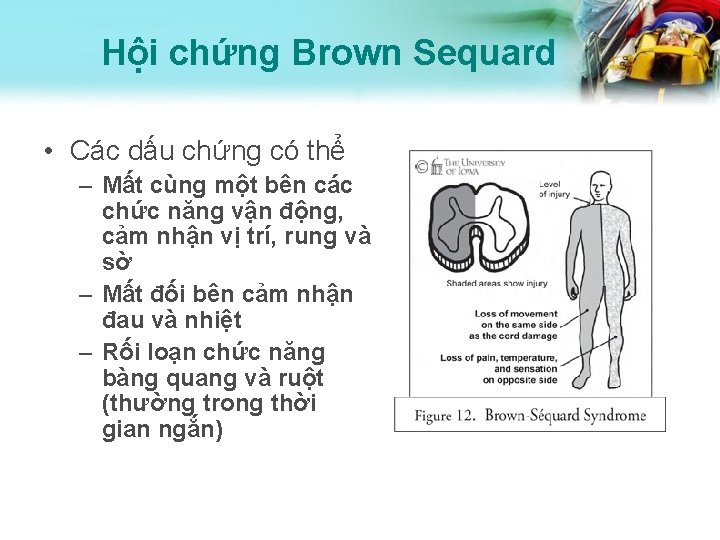
Hội chứng Brown Sequard • Các dấu chứng có thể – Mất cùng một bên các chức năng vận động, cảm nhận vị trí, rung và sờ – Mất đối bên cảm nhận đau và nhiệt – Rối loạn chức năng bàng quang và ruột (thường trong thời gian ngắn)
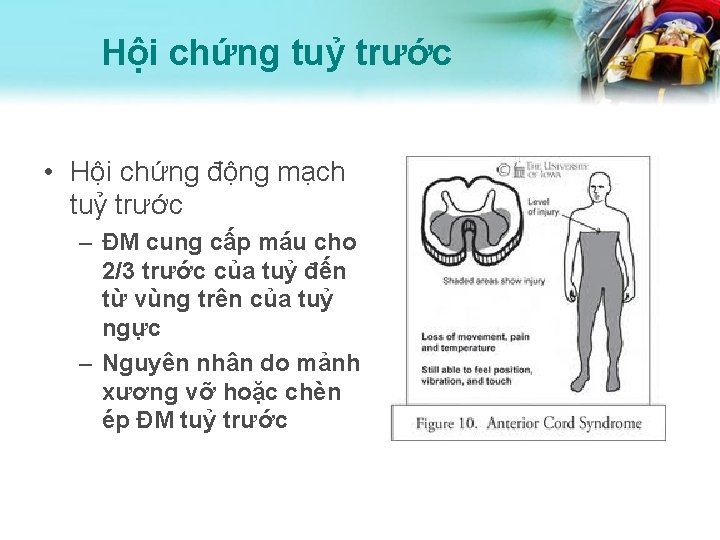
Hội chứng tuỷ trước • Hội chứng động mạch tuỷ trước – ĐM cung cấp máu cho 2/3 trước của tuỷ đến từ vùng trên của tuỷ ngực – Nguyên nhân do mảnh xương vỡ hoặc chèn ép ĐM tuỷ trước

Hội chứng tuỷ trước • Các dấu chứng có thể – Mất chức năng vận động và chức năng cảm giác nhiệt , châm kim- ở các mức độ khác nhau. – Mất chức năng vận động và cảm giác đau, cảm giác nhiệt, cảm giác sờ. – Cảm giác vị trí và cảm giác rung duy trì.
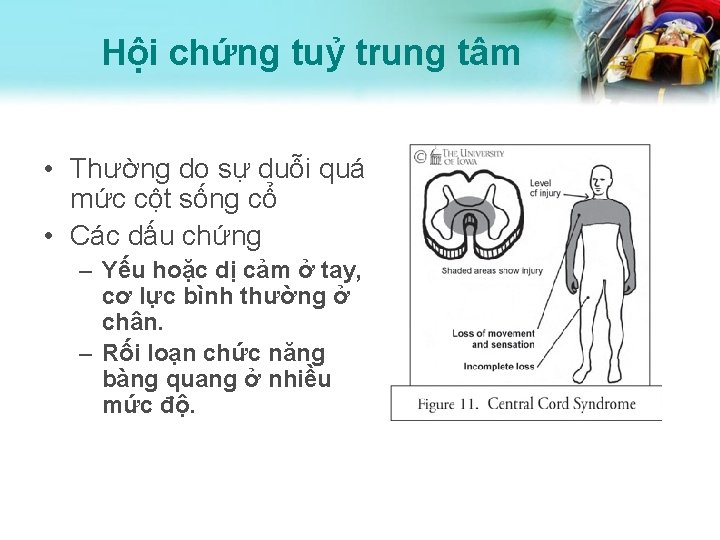
Hội chứng tuỷ trung tâm • Thường do sự duỗi quá mức cột sống cổ • Các dấu chứng – Yếu hoặc dị cảm ở tay, cơ lực bình thường ở chân. – Rối loạn chức năng bàng quang ở nhiều mức độ.
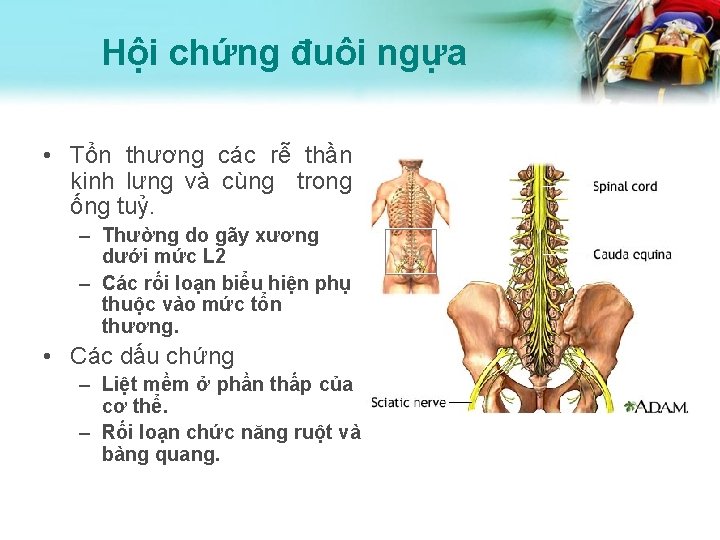
Hội chứng đuôi ngựa • Tổn thương các rễ thần kinh lưng và cùng trong ống tuỷ. – Thường do gãy xương dưới mức L 2 – Các rối loạn biểu hiện phụ thuộc vào mức tổn thương. • Các dấu chứng – Liệt mềm ở phần thấp của cơ thể. – Rối loạn chức năng ruột và bàng quang.

Sốc tuỷ • Tạm thời mất chức năng tự động của tuỷ ở mức tổn thương Thường là hậu quả của tổn thương tuỷ cổ hoặc tuỷ ngực cao. • Các ảnh hưởng có thể thoáng qua và hồi phục sau vài giờ-vài tuần • Biểu hiện – Liệt mềm từ ngọn đến vị trí tổn thương. – Mất chức năng tự động tuỷ • HA thấp hoặc thấp tương đối • Giãn mạch • Mất kiểm soát bàng quang và ruột • Cương cứng • Mất điều hoà nhiệt • Da ấm, hồng và khô dưới vị trí tổn thương • Nhịp tim tương đối chậm

Hội chứng tăng phản xạ tự động • Ở bệnh nhân chấn thương tuỷ (thường ở mức cao hơn T-6) sau vài tuần đến vài tháng – Là sự thích nghi của hệ thống mạch máu đối với việc mất trương lực giao cảm – Làm HA trở lại bình thường • Biểu hiện – Tăng HA kịch phát, có thể gây đau đầu dữ dội – Rối loạn thị lực – Chảy mồ hôi và đỏ da ở trên mức tổn thương – Xung huyết mũi – Buồn nôn – Chậm nhịp tim – Căng bàng quang hoặc trực tràng

Ảnh hưởng lên các hệ thống cơ quan khác • Giảm thông khí vì liệt: ü Các cơ liên sườn ü Cơ hoành • Mất cảm giác đau có thể che lấp tổn thương: – Chấn thương bụng– không có chướng bụng hay phản ứng thành bụng – Chấn thương bên dưới

Mức độ tổn thương thần kinh ü Tổn thương trên T-1 ------- liệt tứ chi ü Tổn thương dưới mức T-1 -------liệt 2 chân • Liệt hoàn toàn • Liệt không hoàn toàn • Dấu hiệu tổn thương không hoàn toàn có thể là: ü Bất kỳ sự nhận cảm nào (bao gồm cả cảm giác vị trí) or hoặc vận động tự chủ ở phần chi bên dưới. ü Duy trì vận động hoặc cảm giác hậu môn (Sacral sparing)

Hình thái • • Chấn thương cột sống có thể được mô tả như Gãy xương Trật khớp gãy xương Tổn thương tuỷ sống không có biểu hiện bất thường trên XQ (SCIWORA) Tổn thương xuyên thấu Các tổn thương có thể vững hoặc không vững Tất cả các bệnh nhân có biểu hiện tổn thương trên XQ và có dấu hiệu thần kinh nên được xem như chấn thương CS mất vững cho tới khi được chứng minh.

Xét nghiệm hình ảnh • Bệnh nhân nào cần XQ cột sống cổ ? • Hai qui tắc giúp tiếp cận ü NEXUS -The National Emergency X- Radiograph Utilization Study ü Qui tắc chụp CS cổ Canada (Canadian C-Spine rules)

Hình ảnh: NEXUS • Nghiên cứu hồi cứu giúp xác định qui tắc quyết định chụp XQ CS cổ ở bệnh nhân chấn thương • Hoffman, N Engl J Med 2000; 343: 94 -99

NEXUS • Tiêu chuẩn NEXUS: 1. Không có sưng nề ở dọc cột sống, mặt sau 2. Không có dấu hiệu thần kinh khu trú 3. Tỉnh táo (GCS = 15) 4. Không có bằng chứng ngộ độc (thuốc hoặc rượu) 5. Không có tổn thương/đau gây nhầm lẫn

NEXUS • Bất kỳ bênh nhân nào có đủ 5 tiêu chuẩn trên đều được xem như có nguy cơ thấp về chấn thương CS cổ và như vậy không cần XQ CS cổ • Bệnh nhân có ít nhất 1 tiêu chuẩn trên: XQ được chỉ định ở các tư thế trước –sau, bên và bộc lộ mõm nha

Kết quả của nghiên cứu NEXUS • 34, 069 bn được đưa vào nghiên cứu • 818 bn có tổn thương có ý nghĩa trên XQ CS cổ • 810 bn được phát hiện bởi qui tắc • 8 bn được xác định như có nguy cơ thấp nhưng thực tế có tổn thương trên XQ

NEXUS • • • Độ nhạy 99% Giá trị dự báo âm tính 99. 8% Đặc hiệu 12. 9% Giá trị dự báo dương tính 2. 7% Nghiên cứu được tiếp nhận tốt

Qui tắc Canada về cột sống cổ Nghiên cứu tiến cứu trong đó bn được đánh giá 20 dấu hiệu lâm sàng chuẩn hoá như một tiêu chuẩn cần có để chụp XQ CS cổ. Stiell I. JAMA. 2001; 286: 1841 -1846

Các qui tắc như sau…. . 1. Có yếu tố nguy cơ cao nào để chụp XQ không? • Tuổi>65 • Cơ chế chấn thương nguy hiểm • Dị cảm Nếu CÓ -> XQ

Các qui tắc như sau…. . • • • 2. Có bất kỳ yếu tố nguy cơ thấp nào cho phép tiến hành một số đánh giá cần tới sự vận động? Tông vào sau đuôi xe trong tai nạn xe cộ Ngồi được ở phòng cấp cứu Đi lại được ở bất kỳ lúc nào Xuất hiện đau muộn ở cổ Không có sưng nề ở dọc CS cổ NẾU KHÔNG CÓ -> XQ

Các qui tắc như sau…. . 3. Bệnh nhân có khả năng tự vận động cổ hay không? NẾU CÓ -> KHÔNG XQ

Kết quả của nghiên cứu Cananda về CS cổ • 8, 924 bệnh nhân • Độ nhạy 100 % cho việc phát hiện 151 trường hợp chấn thương CS cổ quan trọng về lâm sàng • Độ đặc hiệu 42. 5 % • Được cho là qui tắc có độ nhạy cao trong việc cảnh báo và khu trú các bệnh nhân chấn thương.
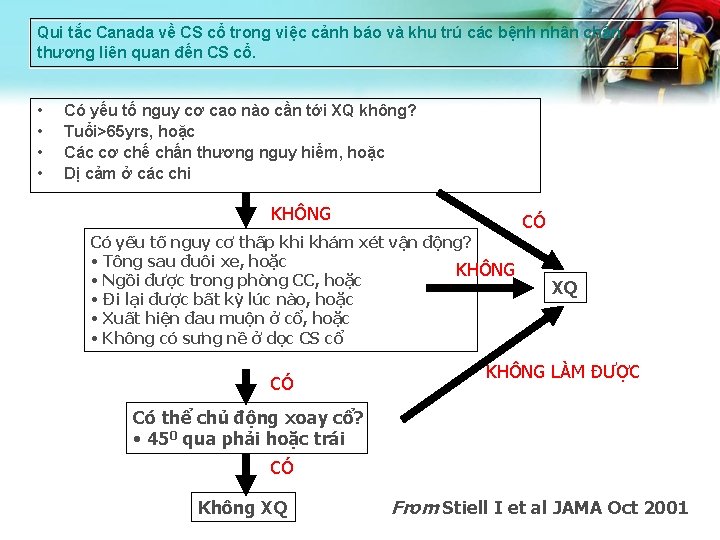
Qui tắc Canada về CS cổ trong việc cảnh báo và khu trú các bệnh nhân chấn thương liên quan đến CS cổ. • • Có yếu tố nguy cơ cao nào cần tới XQ không? Tuổi>65 yrs, hoặc Các cơ chế chấn thương nguy hiểm, hoặc Dị cảm ở các chi KHÔNG Có yếu tố nguy cơ thấp khi khám xét vận động? • Tông sau đuôi xe, hoặc KHÔNG • Ngồi được trong phòng CC, hoặc • Đi lại được bất kỳ lúc nào, hoặc • Xuất hiện đau muộn ở cổ, hoặc • Không có sưng nề ở dọc CS cổ CÓ CÓ XQ KHÔNG LÀM ĐƯỢC Có thể chủ động xoay cổ? • 450 qua phải hoặc trái CÓ Không XQ From Stiell I et al JAMA Oct 2001

NEXUS Vs Qui tắc CS cổ của CANADA? Cả hai đều có: • Giá trị dự báo âm tính tuyệt vời trong việc loại trừ các bệnh nhân được xem là có nguy cơ thấp. • Giá trị dự báo dương tính kém vì hầu hết các bệnh nhân “không có nguy cơ thấp” thì lại không có gãy xương.

Đánh giá chấn thương CS cổ ở bệnh nhân tỉnh táo, có triệu chứng 1. XQ CS cổ được chỉ định cho tất cả các bệnh nhân không hội đủ tiêu chuẩn cho việc đánh giá lâm sàng như mô tả trên. 2. Các XN hình ảnh cần được chuẩn và được đọc bởi một BS lâm sàng kinh nghiệm

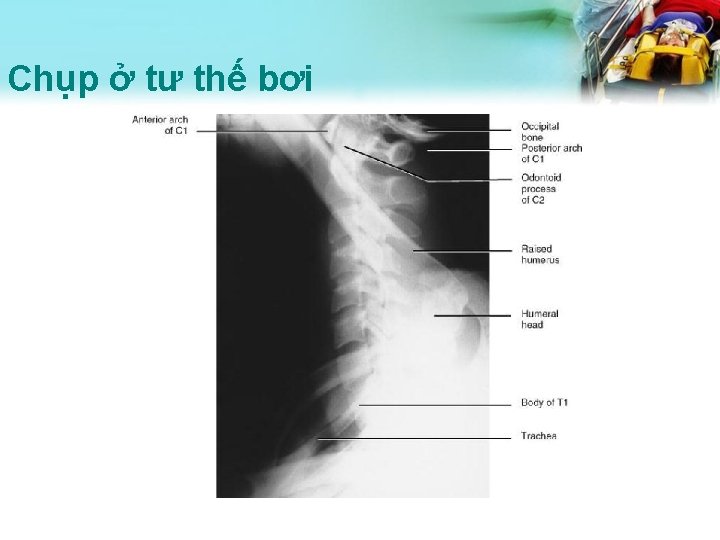
Các Xét nghiệm cột sống cổ • Các XN đầu tiên: – Phim thường qui– bên, thẳng và mỏm nha, • Lý tưởng: chéo và tư thế bơi (nếu cần) – CT- Tốt hơn XQ thường qui trong đánh giá gãy xương/trật khớp nhưng kém trong tổn thương dây chằng. • Các XN hình ảnh khác – MRI- Rất tốt cho tổn thương mô mềm /dây chằng. – Phim gập-ngửa cổ- để đánh giá độ vững (có thể thay cho MRI nếu không có MRI hoặc chống chỉ định)

Phim thường qui • 3 kiểu phim tiêu chuẩn: bên, trước-sau và há miệng. • Phim bên: phải lấy nền chẩm đến bờ trên T 1. • Một mình phim bên thường không đủ và sẽ mất # 15% các chấn thương CS cổ • Nếu phần thấp của CS cổ khó thấy, kéo căng hai tay xuống để chụp giúp bộc lộ – Chụp tư thế bơi • Nếu không được: CT scan ở vị trí đó

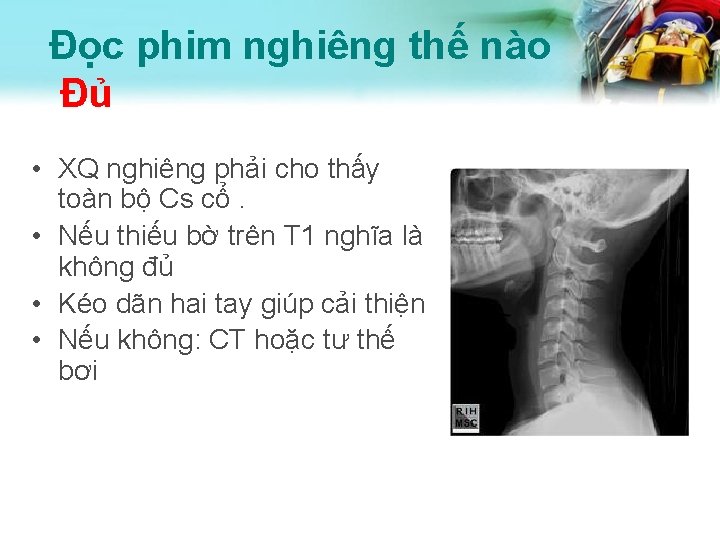
Đọc phim nghiêng thế nào Đủ • XQ nghiêng phải cho thấy toàn bộ Cs cổ. • Nếu thiếu bờ trên T 1 nghĩa là không đủ • Kéo dãn hai tay giúp cải thiện • Nếu không: CT hoặc tư thế bơi
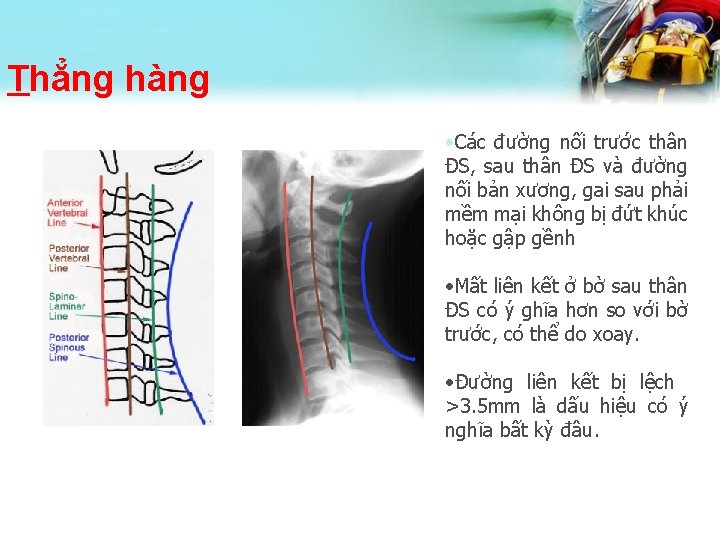
Thẳng hàng • Các đường nối trước thân ĐS, sau thân ĐS và đường nối bản xương, gai sau phải mềm mại không bị đứt khúc hoặc gập gềnh • Mất liên kết ở bờ sau thân ĐS có ý ghĩa hơn so với bờ trước, có thể do xoay. • Đường liên kết bị lệch >3. 5 mm là dấu hiệu có ý nghĩa bất kỳ đâu.
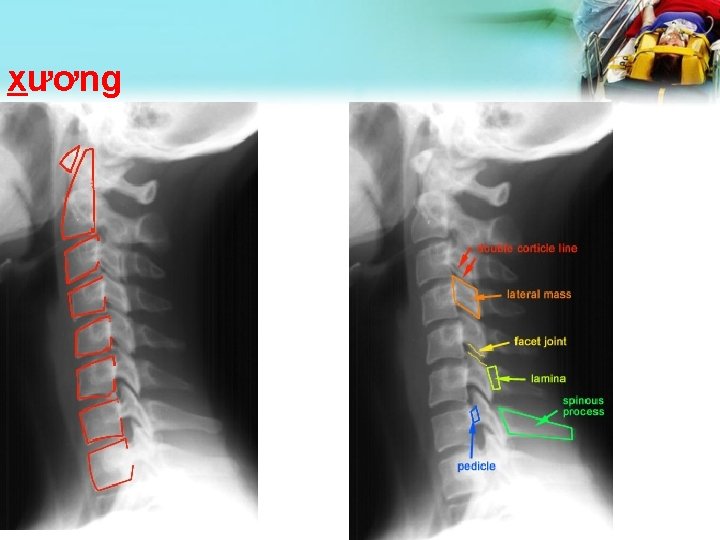
xương
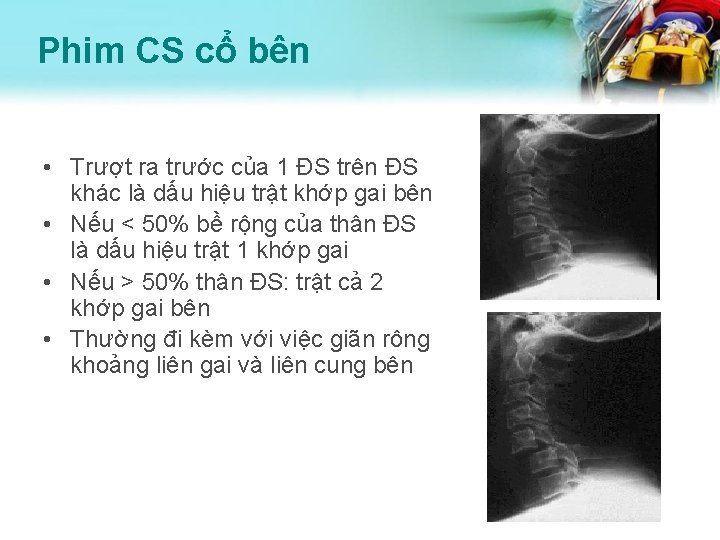
Phim CS cổ bên • Trượt ra trước của 1 ĐS trên ĐS khác là dấu hiệu trật khớp gai bên • Nếu < 50% bề rộng của thân ĐS là dấu hiệu trật 1 khớp gai • Nếu > 50% thân ĐS: trật cả 2 khớp gai bên • Thường đi kèm với việc giãn rông khoảng liên gai và liên cung bên
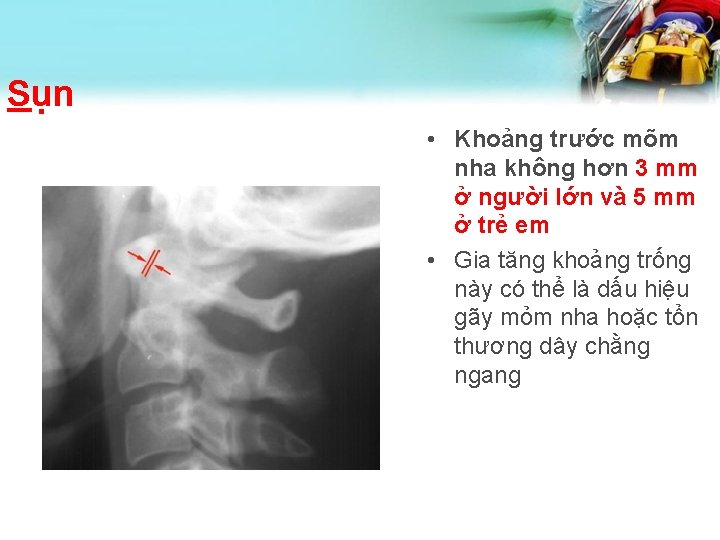
Sụn • Khoảng trước mõm nha không hơn 3 mm ở người lớn và 5 mm ở trẻ em • Gia tăng khoảng trống này có thể là dấu hiệu gãy mỏm nha hoặc tổn thương dây chằng ngang
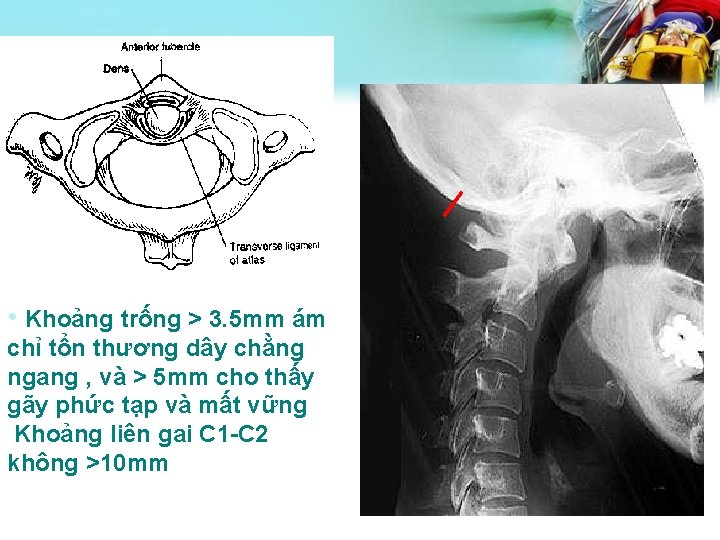
• Khoảng trống > 3. 5 mm ám chỉ tổn thương dây chằng ngang , và > 5 mm cho thấy gãy phức tạp và mất vững Khoảng liên gai C 1 -C 2 không >10 mm
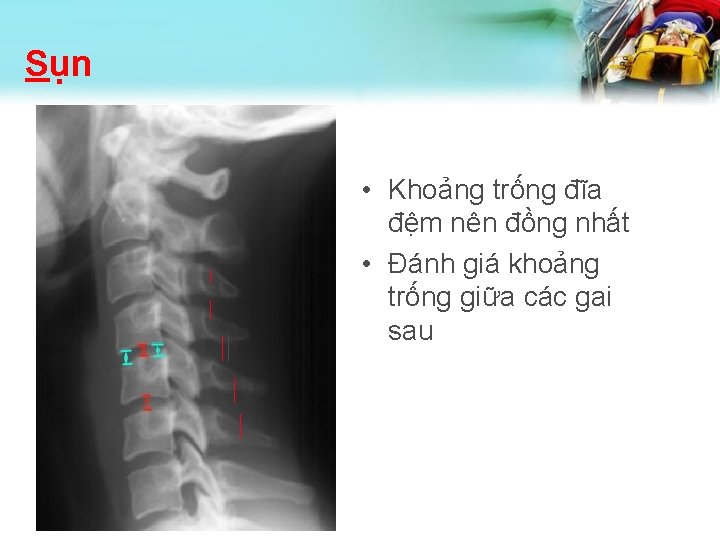
Sụn • Khoảng trống đĩa đệm nên đồng nhất • Đánh giá khoảng trống giữa các gai sau

Khoảng trống đĩa đệm • Kiểm tra thân ĐS và đĩa đệm có thể cho thấy xẹp hoặc vỡ • Bình thường các thân ĐS có hình khối tương tự nhau về kích thước và hình dáng đối với ĐS trên và dưới. (ngoại trừ C 1/C 2) • ĐS hình nêm hoặc vỡ phần trước dưới gợi ý gãy xương do đè nén. • Xẹp phần trước hơn 40% thân ĐS bình thường cho thấy vỡ thân ĐS có mảnh vỡ đi vào ống tuỷ.

Khoảng trống đĩa đệm • Mất khoảng trống giữa 2 thân ĐS có thể là dấu hiệu của thoát vị đĩa đệm. • Phân tích mô mềm trước thân ĐS có thể chẩn đoán CTCS cổ. • Bóng mô mềm được tạo ra bởi mô trước CS và khí quản.
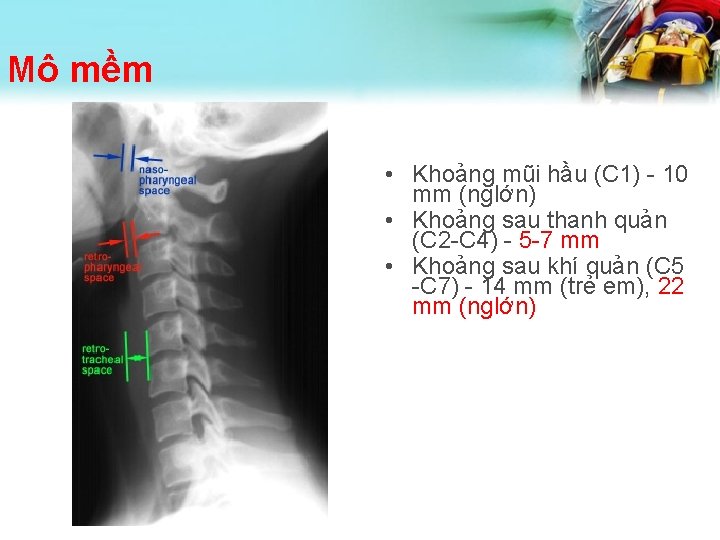
Mô mềm • Khoảng mũi hầu (C 1) - 10 mm (nglớn) • Khoảng sau thanh quản (C 2 -C 4) - 5 -7 mm • Khoảng sau khí quản (C 5 -C 7) - 14 mm (trẻ em), 22 mm (nglớn)
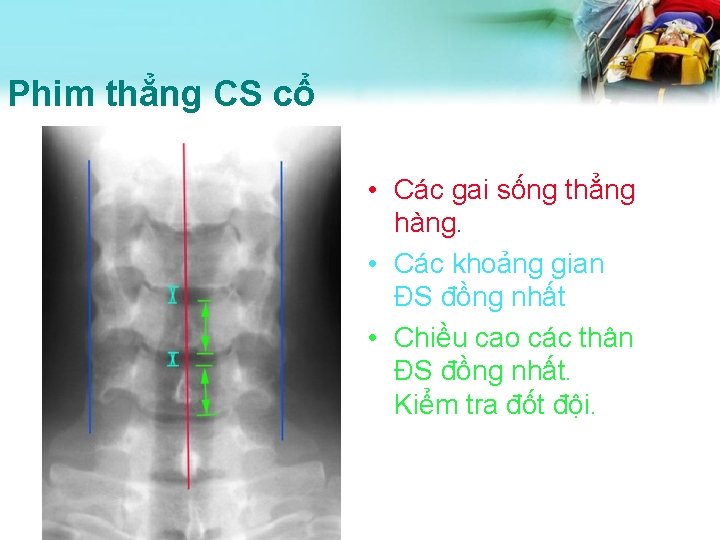
Phim thẳng CS cổ • Các gai sống thẳng hàng. • Các khoảng gian ĐS đồng nhất • Chiều cao các thân ĐS đồng nhất. Kiểm tra đốt đội.
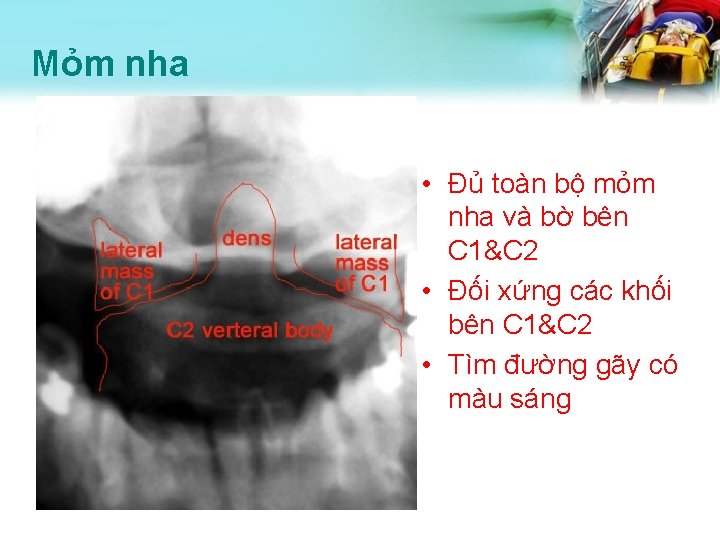
Mỏm nha • Đủ toàn bộ mỏm nha và bờ bên C 1&C 2 • Đối xứng các khối bên C 1&C 2 • Tìm đường gãy có màu sáng

Gãy kiểu Jefferson – Gãy kiểu đè nén vòng C 1 – Kiểu gãy phổ biến nhất của C 1 – Mất vững – Trên phim nghiêng thấy tăng khoảng trống trước mõm nha nếu dây chằng ngang bị tổn thương, phim thẳng thấy di lệch các khối bên của C 1. – Chụp CT
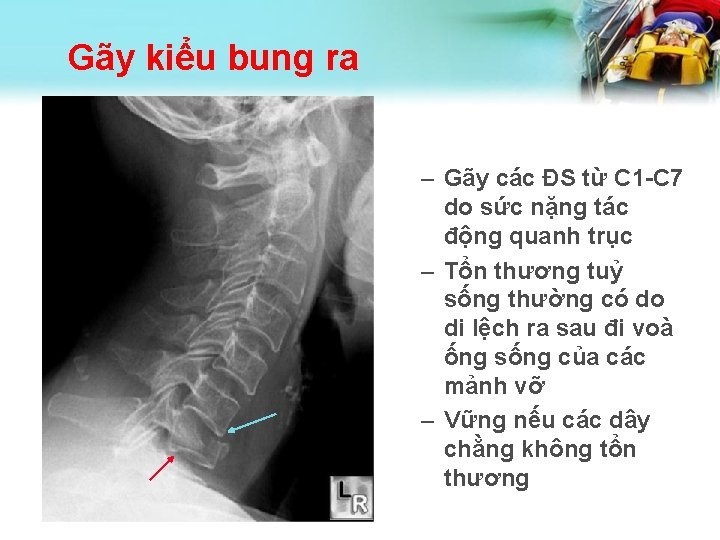
Gãy kiểu bung ra – Gãy các ĐS từ C 1 -C 7 do sức nặng tác động quanh trục – Tổn thương tuỷ sống thường có do di lệch ra sau đi voà ống sống của các mảnh vỡ – Vững nếu các dây chằng không tổn thương
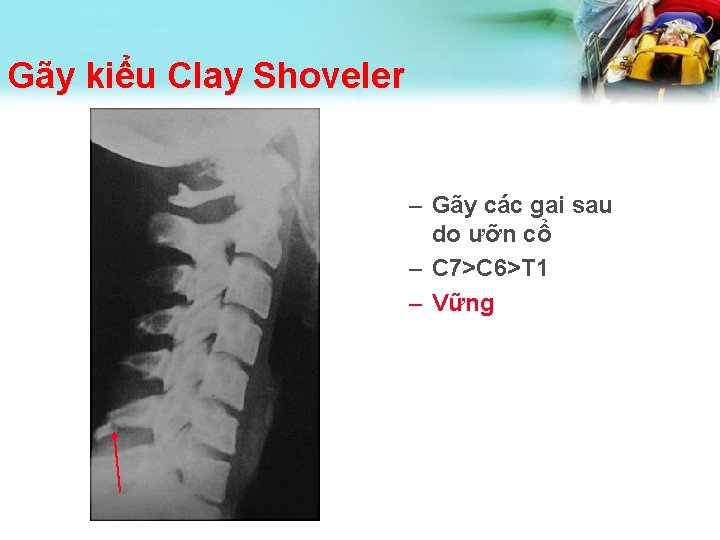
Gãy kiểu Clay Shoveler – Gãy các gai sau do ưỡn cổ – C 7>C 6>T 1 – Vững
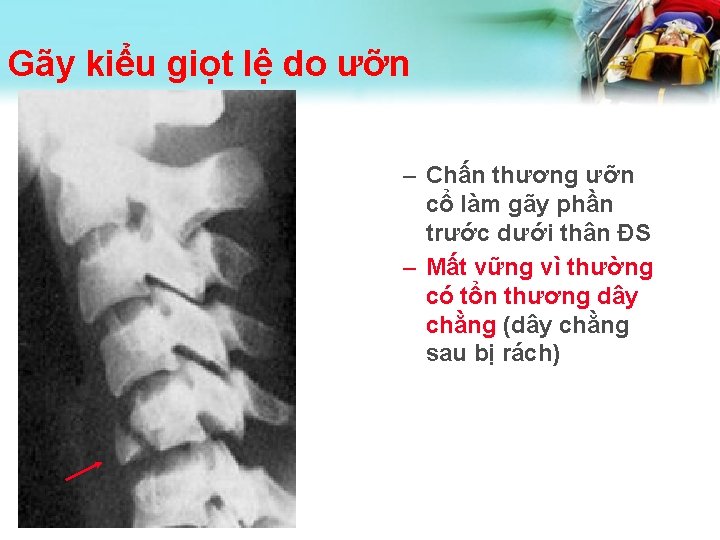
Gãy kiểu giọt lệ do ưỡn – Chấn thương ưỡn cổ làm gãy phần trước dưới thân ĐS – Mất vững vì thường có tổn thương dây chằng (dây chằng sau bị rách)
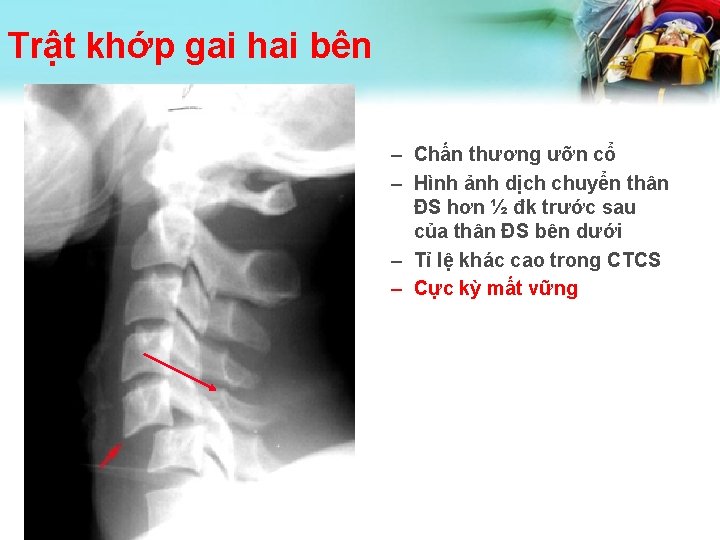
Trật khớp gai hai bên – Chấn thương ưỡn cổ – Hình ảnh dịch chuyển thân ĐS hơn ½ đk trước sau của thân ĐS bên dưới – Tỉ lệ khác cao trong CTCS – Cực kỳ mất vững
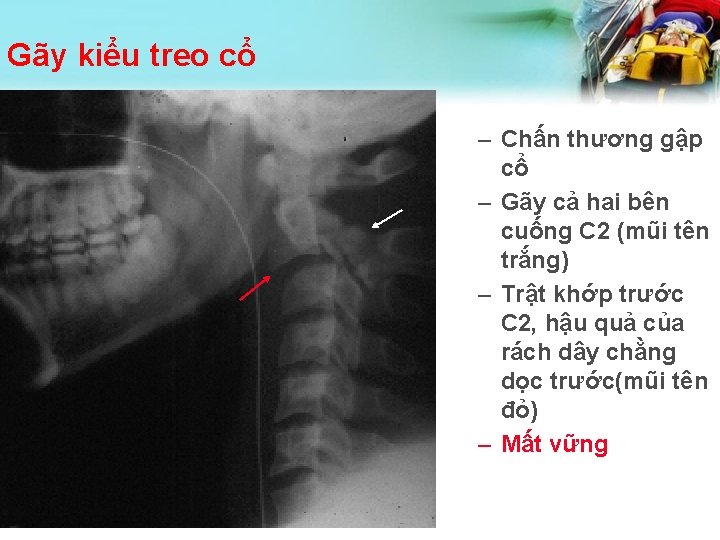
Gãy kiểu treo cổ – Chấn thương gập cổ – Gãy cả hai bên cuống C 2 (mũi tên trắng) – Trật khớp trước C 2, hậu quả của rách dây chằng dọc trước(mũi tên đỏ) – Mất vững

Gãy mõm nha – Cơ chế chấn thương phức tạp – Thường mất vững – Kiểu 1: gãy ngang qua mõm nha • Hiếm – Kiểu 2: gãy qua nền mõm nha • Phổ biến nhất – Kiểu 3: gãy qua nền mõm nha và thân C 2 • Tiên lượng xấu
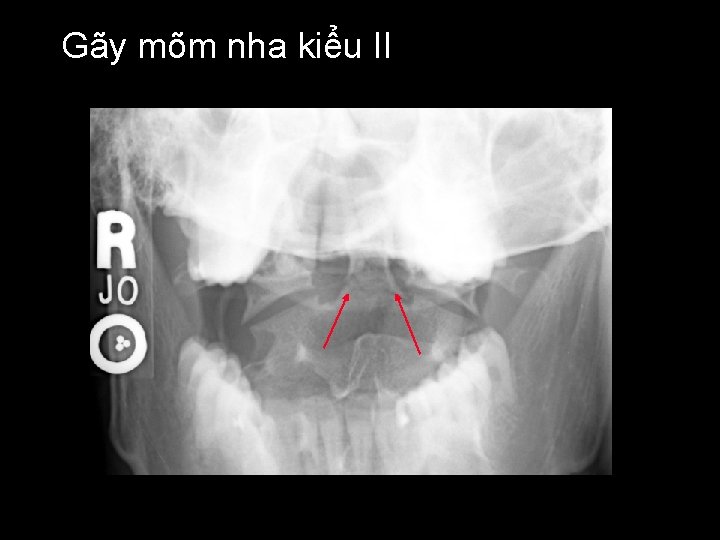
Gãy mõm nha kiểu II
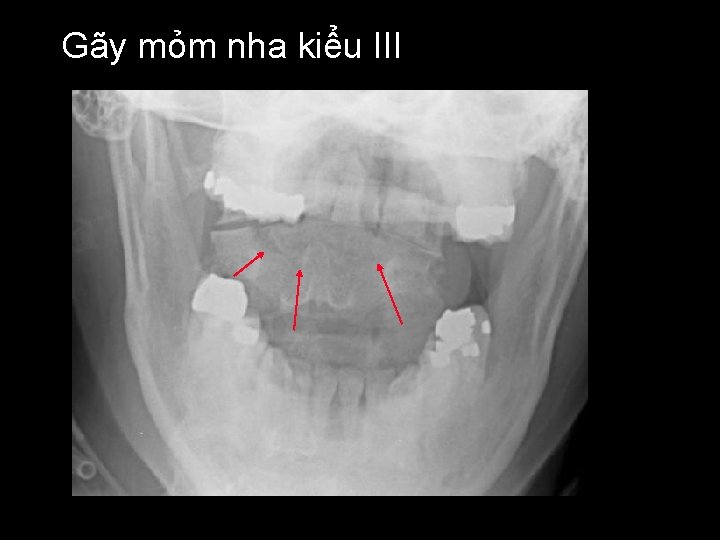
Gãy mỏm nha kiểu III
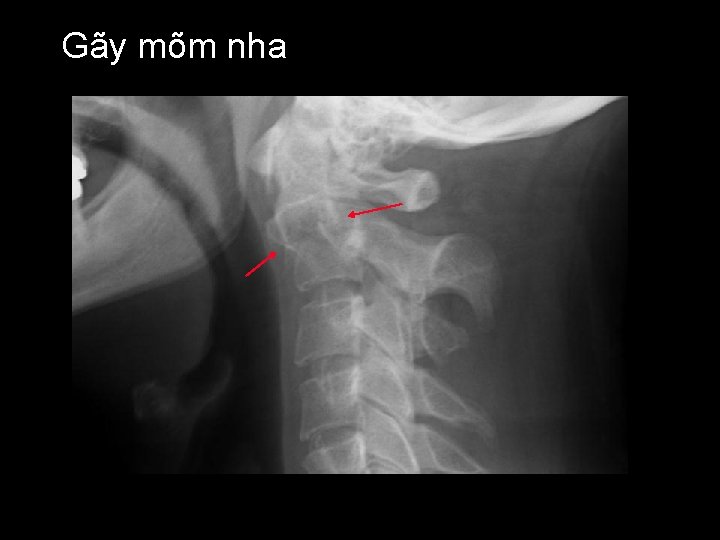
Gãy mõm nha
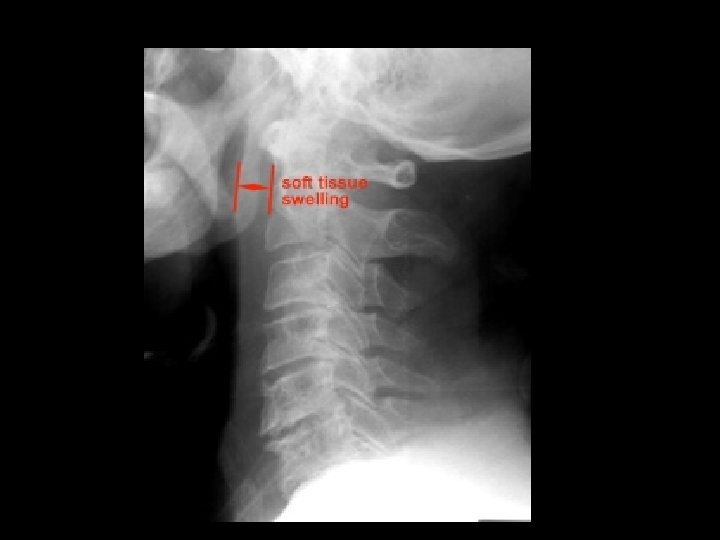
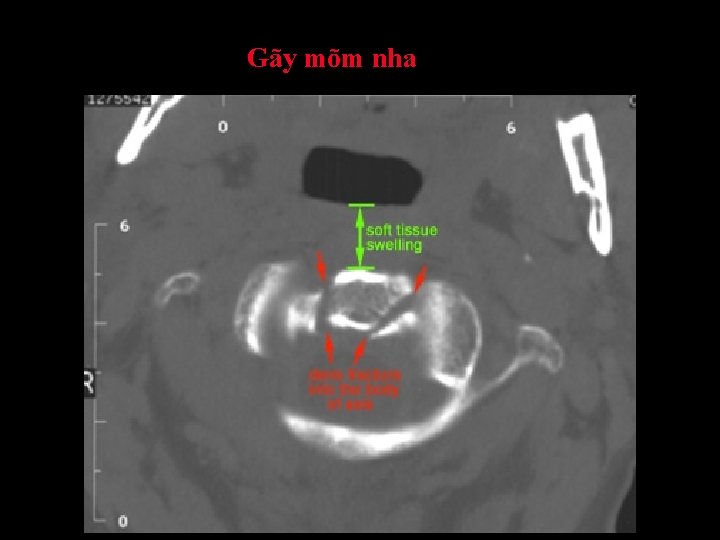
Gãy mõm nha

Gãy vững vs gãy mất vững • Sự ổn định của CS được tạo ra bởi 2 trụ cột thẳng đứng – Trụ trước: thân ĐS, đĩa đệm, các dây chằng dọc trước và sau, các mô sợi. – Trụ sau: các cuống ĐS, các khớp gai, các khớp mấu các bản cung ĐS và phức hợp dây chằng sau • Khi một trong các cột này không bị ảnh hưởng thì vững.

Các gãy xương mất vững • • • Gãy kiểu Jefferson: gãy bung C 2 Trật hoặc gãy hai khớp mấu Gãy mõm nha kiểu II-hoặc III Gãy kèm trật hoặc bán trật ĐS Gãy kiểu Hangman Gãy kiểu giọt lệ
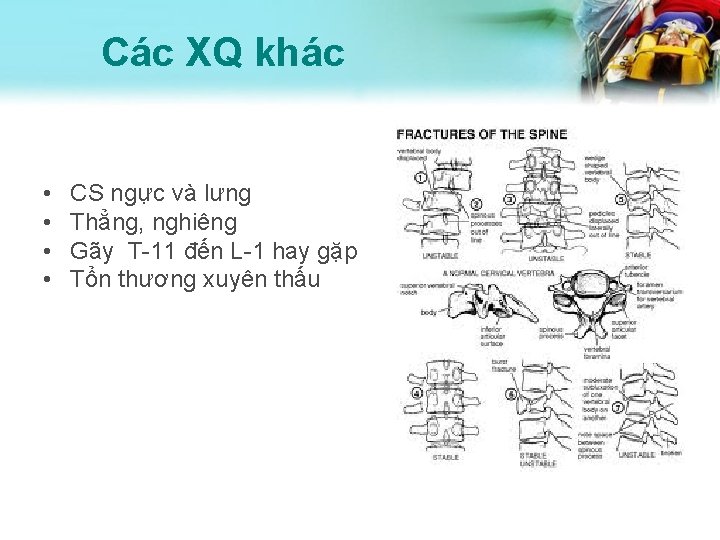
Các XQ khác • • CS ngực và lưng Thẳng, nghiêng Gãy T-11 đến L-1 hay gặp Tổn thương xuyên thấu
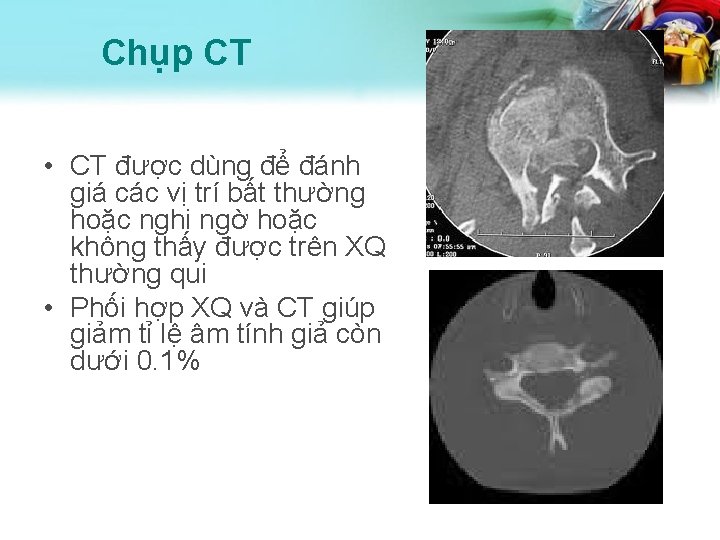
Chụp CT • CT được dùng để đánh giá các vị trí bất thường hoặc nghi ngờ hoặc không thấy được trên XQ thường qui • Phối hợp XQ và CT giúp giảm tỉ lệ âm tính giả còn dưới 0. 1%
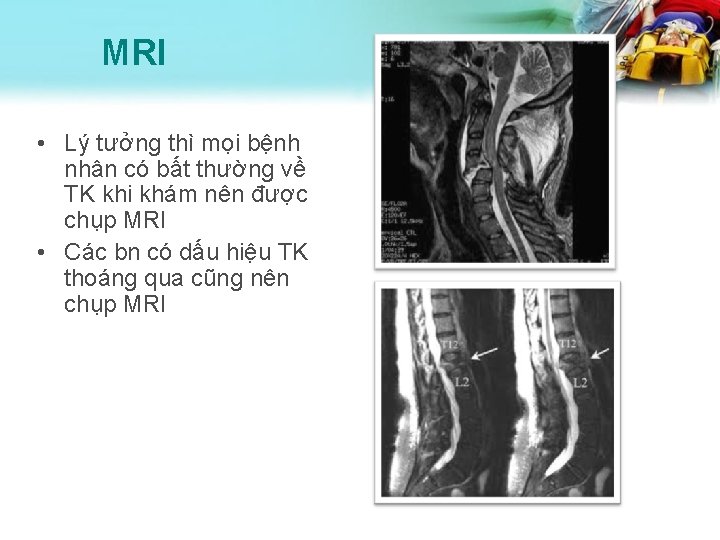
MRI • Lý tưởng thì mọi bệnh nhân có bất thường về TK khi khám nên được chụp MRI • Các bn có dấu hiệu TK thoáng qua cũng nên chụp MRI

Thái độ xử trí CTCS • Mục tiêu trước tiên – Ngăn ngừa tổn thương thứ phát • Ổn định CS ngay từ bước đánh giá đầu tiên – Điều trị CS như một xương dài • Cố định khớp trên và dưới – Lưu ý với những nẹp cố định một phần • Bất động vs Giới hạn vận động

Thái độ xử trí CTCS • Bảo vệ cột sống trong suốt quá trình kiểm soát một bệnh nhân đa chấn thương. • Khoảng 15% các trường hợp chấn thương cột sống có một gãy xương thứ hai trên cột sống. • Lý tưởng nhất là cột sống được cố định ở vị trí trung gian trên mặt phẳng cứng. • Có thể dùng tay cố định hoặc kèm với nẹp cổ , các dụng cụ hỗ trợ đầu, cáng cột sống hoặc dải băng dính.

Thái độ xử trí CTCS trước BV • Bảo vệ => Ưu tiên • Khám xét => Sau • Nẹp cổ cứng • “Log-rolling” Vận chuyển cả khối • Cáng vận chuyển cứng • Xe trượt cứng • Sử dụng băng dính to bản – Cố định vị trí giải phẩu – Hạn chế di chuyển trên cáng

Thái độ xử trí CTCS trước BV • Dụng cụ bất động không nên đặt trước khi làm các thủ thuật cấp cứu sinh tồn. • Nếu cổ không ở vị trí trung gian, có thể chỉnh. • Nếu bệnh nhân hợp tác, cho phép họ tự điều chỉnh. – Nếu bệnh nhân không muốn vận động cổ vì đau- đừng cố chỉnh. • Cố định CS cổ bằng nẹp cứng là ưu tiên số một trong quá trình cứu hộ. • Nẹp CS dài được dùng cho việc cứu hộ từ xe hơi. • Nhanh chóng vận chuyển đến trung tâm chấn thương.

Thái độ xử trí CTCS tại BV • Biện pháp chung – Hạn chế vận động của CS: dụng cụ cố định – ABCs • Tăng Fi. O 2 • Thông khí hỗ trợ nếu cần: Đặt NKQ với sự kiểm soát CS cổ • CĐ dặt NKQ: Suy hô hấp cấp, Glasgow <9, tăng tần số thở kèm hạ oxy máu, VC<10 ml/kg • Đặt đường truyền TM chuyền dịch đảm bảo HA ~ 90100 mm Hg – Tìm các chấn thương khác – Chuyển tới trung tâm chấn thương CS một khi ổn định

Thái độ xử trí CTCS tại BV • Liều cao methylprednisolone: – – – 30 mg/kg bolus 15 phút Sau đó: truyền 5. 4 mg/kg IV/ 23 hours Vẫn có những tranh cãi về lợi ích của corticoid Phải dùng trước 8 h Hầu hết các chấn thương xuyên thấu không được dùng

Lúc nào thì tháo nẹp cố định • • • Không có đau hoặc sưng ở CS Không có yếu liệt thần kinh Bệnh nhân tỉnh táo Không có bằng chứng dùng rượu hoặc thuốc Không có tổn thương làm che lấp

Ghi nhớ: • Duy trì bất động CS cổ cho đến khi CS được đánh giá phù hợp • Các tiêu chuẩn (NEXUS và qui tắc Canada) giúp nhận biết nhu cầu XN hình ảnh CS cổ – Bệnh nhân âm tính với các tiêu chuẩn này có thể rõ ràng về mặt lâm sàng • XQ với phim thường qui hoặc CT – CT tốt hơn phim thường qui

- Slides: 94