CHIRURGIA NELLOSAS PEDIATRICA Dott PIER CARLO FRASCONI DISTURBI

CHIRURGIA NELL’OSAS PEDIATRICA Dott. PIER CARLO FRASCONI
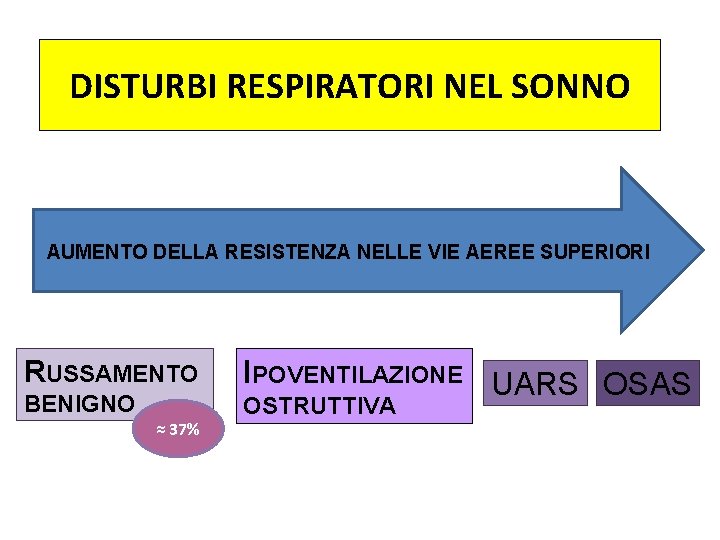
DISTURBI RESPIRATORI NEL SONNO AUMENTO DELLA RESISTENZA NELLE VIE AEREE SUPERIORI RUSSAMENTO BENIGNO ≈ 37% IPOVENTILAZIONE UARS OSAS OSTRUTTIVA

DEFINIZIONE DI OSAS Secondo la definizione dell’American Thoracic Society “La sindrome delle apnee ostruttive nel sonno (OSAS) è definita come un disturbo della respirazione durante il sonno caratterizzato dall'ostruzione parziale prolungata e/o completa ma intermittente delle alte vie aeree (apnee ostruttive) associate a frammentazione del sonno, ipossiemia ed ipercapnia”.
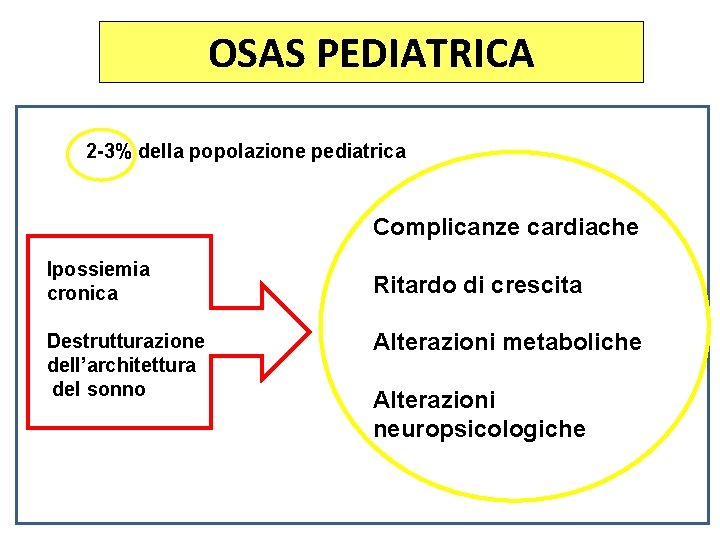
OSAS PEDIATRICA 2 -3% della popolazione pediatrica Complicanze cardiache Ipossiemia cronica Destrutturazione dell’architettura del sonno Ritardo di crescita Alterazioni metaboliche Alterazioni neuropsicologiche

CLASSIFICAZIONE DELL’OSAS In base all’esame polisonnografico l'OSAS può essere così definita: 1. OSAS MINIMA: Indice di disturbo respiratorio 1 -3 eventi/h o russamento continuo per almeno il 50% del sonno associato a desaturazioni di ossigeno >4%, con Sa. O 2 media>97% 2. OSAS LIEVE: Indice di disturbo respiratorio 3 -5 eventi/h, con Sa. O 2 media>95% 3. OSAS MODERATA: Indice di disturbo respiratorio 5 -10 eventi/h, con Sa. O 2 media>95% 4. OSAS SEVERA: Indice di disturbo respiratorio>10 eventi/h o Sa. O 2 media<95%.

CAUSE DI OSAS NEL BAMBINO Restringimento delle vie aeree superiori • Ipertrofia tonsillare 70% • Ipertrofia adenoidea • Struttura faringea • Anomalie cranio-facciali • Obesità Tono muscolare delle vie aeree superiori • Laringomalacia • Cerebropatie • Patologie neuromuscolari Altri fattori • atresia coanale • papillomatosi laringea • reflusso gastro-laringeo • ipotiroidismo • flogosi VAS • ecc.

CHIRURGIA NELL’OSAS PEDIATRICA • • • Chirurgia adeno-tonsillare Chirurgia della tonsilla linguale Chirurgia del palato Chirurgia della regione sopraglottica Chirurgia maxillo-facciale Chirurgia robotica
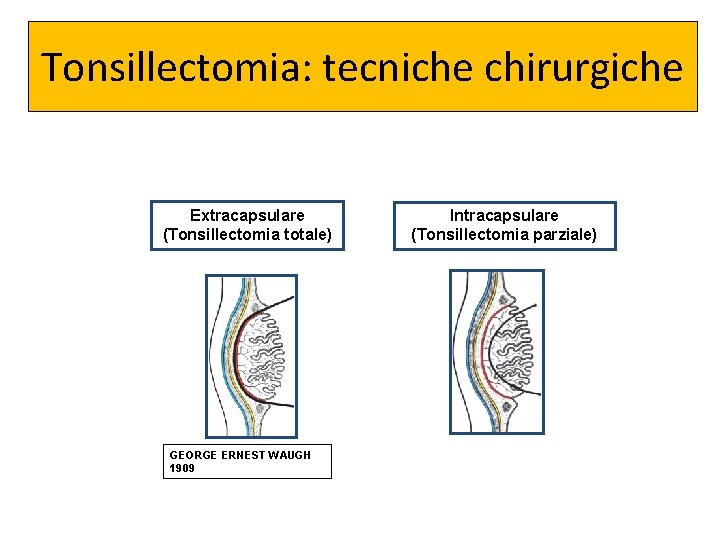
Tonsillectomia: tecniche chirurgiche Extracapsulare (Tonsillectomia totale) GEORGE ERNEST WAUGH 1909 Intracapsulare (Tonsillectomia parziale)
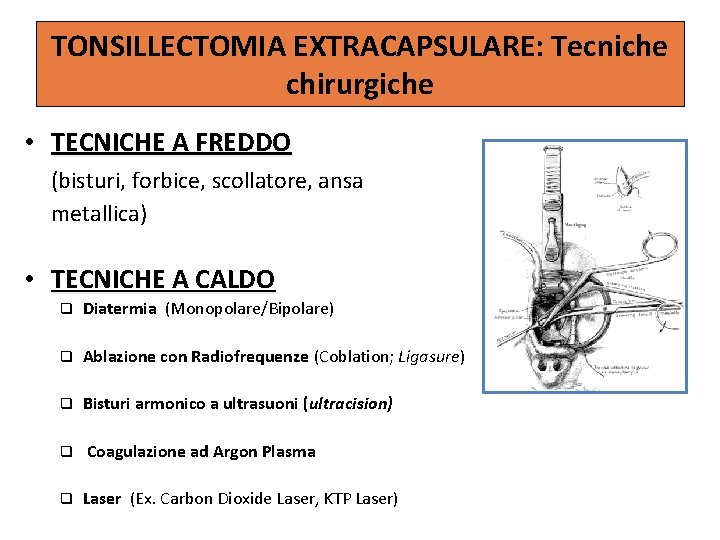
TONSILLECTOMIA EXTRACAPSULARE: Tecniche chirurgiche • TECNICHE A FREDDO (bisturi, forbice, scollatore, ansa metallica) • TECNICHE A CALDO q Diatermia (Monopolare/Bipolare) q Ablazione con Radiofrequenze (Coblation; Ligasure) q Bisturi armonico a ultrasuoni (ultracision) q Coagulazione ad Argon Plasma q Laser (Ex. Carbon Dioxide Laser, KTP Laser)

TONSILLECTOMIA PER ELETTRODISSEZIONE MONOPOLARE Introdotta nel corso degli anni ‘ 30 col solo scopo di controllare l’emostasi, trova la su applicazione nella dissezione tonsillare a partire dagli anni ‘ 60 con l’avvento dei gas anestetici non infiammabili. Agisce con una temperatura pari o superiore a 400°c (carbonizzazione dei tessuti) SVANTAGGI • Ampio danno laterale tissutale per la dispersione di energia (da 240 µm a 15 mm) • Elevato dolore post-operatorio • Rischio di emorragia differita

TONSILLECTOMIA PER MICRODISSEZIONE MONOPOLARE Colorado Micro. Needle / Point Microsurgical Needle Valleylab / Megadyne Micro. Fine Needle: elettrodo a punta fine che concentra la corrente elettrica monopolare in un’area molto ristretta consentendo di mantenere l’intensità della diatermia a bassi livelli (6 -8 -Watts) VANTAGGI • Danno termico limitato • Elevato livello di precisione nella dissezione • Minore ricorso agli analgesici SVANTAGGI • Lieve allungamento dei tempi operatori (circa 3 minuti per lato)

TONSILLECTOMIA CON ASPIRATORE - COAGULATORE Tecnica descritta nel 1982 da Goycoolea, attualmente caduta in disuso. VANTAGGI • consente un’ottima visione del campo operatorio evacuando fumo e sangue in tempo reale SVANTAGGI • Ampia circonferenza dell’elettrodo, causa di danni termici tessutali estesi e di scarsa precisione nel taglio

TONSILLECTOMIA PER ELETTRODISSEZIONE BIPOLARE Inizialmente proposta nel controllo dell’emostasi, è stata successivamente impiegata come metodo di dissezione. VANTAGGI • Dissezione pressochè esangue mediante coagulazione preventiva dei vasi afferenti alla tonsilla • Precisione di coagulo • Ridotta profondità del danno termico tissutale

TONSILLECTOMIA LASER CO 2 / KTP-532 / Nd: Yag-laser VANTAGGI • Simultaneità di taglio ed emostasi SVANTAGGI • Incremento di temperatura con danni termici tissutali laterali fino a 4 mm • Dolore differito e prolungato • Possibilità di coagulare solo piccoli vasi sanguigni

TONSILLECTOMIA LASER- LASER A DIODI Il raggio laser, originato da un diodo laser allo stato solido, viene trasferito attraverso la punta di una fibra ottica flessibile che viene maneggiata con un apposito manipolo alla stregua di un bisturi, dissecando i tessuti per contatto. VANTAGGI • Minore dispersione termica conseguenti minori danni tissutali • Scarsa carbonizzazione • Elevata precisione • Campo operatorio esangue • Minore dolore post-operatorio • Facilità d’impiego

TONSILLECTOMIA CON BISTURI AD ULTRASUONI Utilizza l’Harmonic Scalpel (Ultra. Cision), strumento ad ultrasuoni che agisce trasferendo energia meccanica ai tessuti. La lama in titanio foggiata ad uncino presenta una parte interna concava affilata per taglio e dissezione ed una parte esterna smussa per la coagulazione Le vibrazioni della lama, talmente rapide da risultare impercettibili all’occhio umano, producono un taglio meccanico diretto con separazione dei tessuti VANTAGGI • precisione simile a quella di un bisturi • minimi danni tissutali • Assenza di carbonizzazione • assenza di fumo • facilità d’uso SVANTAGGI • necessità di ricorrere alla diatermia bipolare per il controllo dell’emostasi • costo elevato (lame monouso) • rischio di edemizzare l’ugola in caso di contatto accidentale
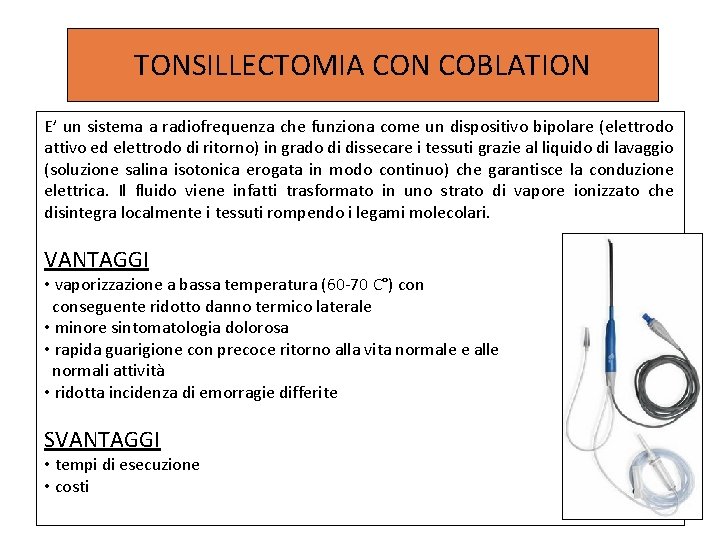
TONSILLECTOMIA CON COBLATION E’ un sistema a radiofrequenza che funziona come un dispositivo bipolare (elettrodo attivo ed elettrodo di ritorno) in grado di dissecare i tessuti grazie al liquido di lavaggio (soluzione salina isotonica erogata in modo continuo) che garantisce la conduzione elettrica. Il fluido viene infatti trasformato in uno strato di vapore ionizzato che disintegra localmente i tessuti rompendo i legami molecolari. VANTAGGI • vaporizzazione a bassa temperatura (60 -70 C°) conseguente ridotto danno termico laterale • minore sintomatologia dolorosa • rapida guarigione con precoce ritorno alla vita normale e alle normali attività • ridotta incidenza di emorragie differite SVANTAGGI • tempi di esecuzione • costi
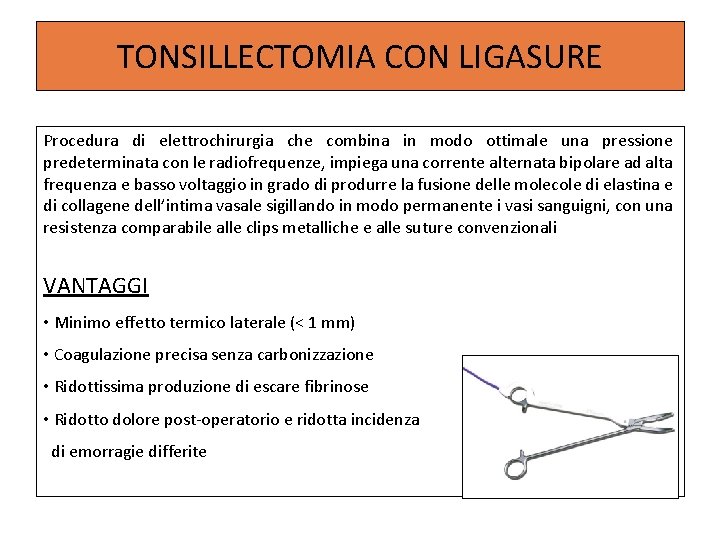
TONSILLECTOMIA CON LIGASURE Procedura di elettrochirurgia che combina in modo ottimale una pressione predeterminata con le radiofrequenze, impiega una corrente alternata bipolare ad alta frequenza e basso voltaggio in grado di produrre la fusione delle molecole di elastina e di collagene dell’intima vasale sigillando in modo permanente i vasi sanguigni, con una resistenza comparabile alle clips metalliche e alle suture convenzionali VANTAGGI • Minimo effetto termico laterale (< 1 mm) • Coagulazione precisa senza carbonizzazione • Ridottissima produzione di escare fibrinose • Ridotto dolore post-operatorio e ridotta incidenza di emorragie differite

TONSILLECTOMIA CON COAUGULAZIONE ALL’ARGON PLASMA Utilizzo di gas argon ionizzato da corrente ad altra frequenza erogata da un elettrodo. Il gas ionizzato funge da conduttore di corrente elettrica tra manipolo e tessuti determinando una zona di coagulazione della profondità media di 1 -2 mm in assenza di processi di carbonizzazione. VANTAGGI: • rapidità dell’intervento • scarso sanguinamento intraoperatorio SVANTAGGI: • costi elevati
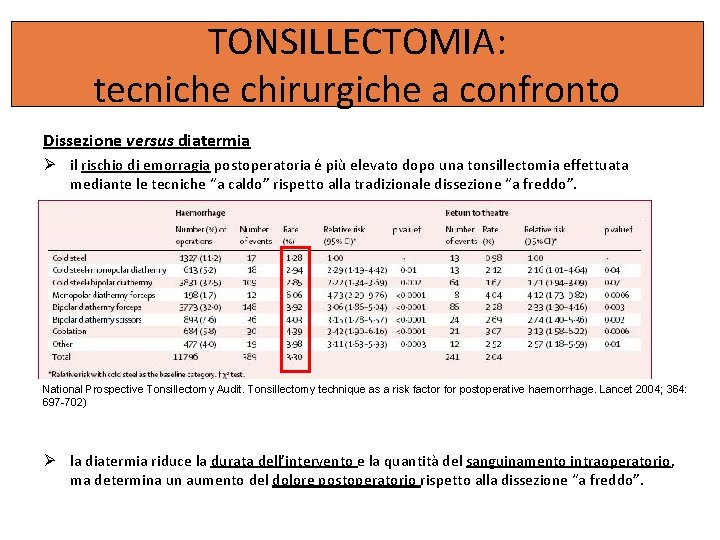
TONSILLECTOMIA: tecniche chirurgiche a confronto Dissezione versus diatermia il rischio di emorragia postoperatoria é più elevato dopo una tonsillectomia effettuata mediante le tecniche “a caldo” rispetto alla tradizionale dissezione “a freddo”. National Prospective Tonsillectomy Audit. Tonsillectomy technique as a risk factor for postoperative haemorrhage. Lancet 2004; 364: 697 -702) la diatermia riduce la durata dell’intervento e la quantità del sanguinamento intraoperatorio, ma determina un aumento del dolore postoperatorio rispetto alla dissezione “a freddo”.

TONSILLECTOMIA: tecniche chirurgiche a confronto Dissection versus diathermy for tonsillectomy. Not enough evidence to show the best way to remove tonsils surgically Tonsillectomy is one of the most common operations. Complications can include bleeding, during or after the operation, and pain. This review compared the effectiveness of two different surgical techniques in reducing these complications. The surgical techniques were diathermy (the use of high-frequency electrical current to cut tissue, remove the tonsil and control blood loss), and traditional cold dissection (where the tonsil is cut away and blood loss then controlled with ties, stitches or diathermy). The review of trials found that there is not enough evidence to demonstrate that diathermy is more effective than dissection. There was some evidence that patients who had diathermy tonsillectomy had less bleeding during the operation but more pain afterwards, however more research is needed. This is a Cochrane review abstract and plain language summary, prepared and maintained by The Cochrane Collaboration, currently published in The Cochrane Database of Systematic Reviews 2009 Issue 1, Copyright © 2009 The Cochrane Collaboration. Published by John Wiley and Sons, Ltd. . The full text of the review is available in The Cochrane Library (ISSN 1464 -780 X).

TONSILLECTOMIA: tecniche chirurgiche a confronto Coblazione versus dissezione a freddo La tecnica con coblazione un rischio più elevato di emorragia secondaria e di ritorno in sala operatoria dopo tonsillectomia rispetto alla dissezione “a freddo”. Non vi sono prove adeguate per determinare se la coblazione sia superiore o meno alle altre tecniche chirurgiche in termini di sanguinamento intraoperatorio, durata dell’intervento, dolore postoperatorio e ritorno alle attività quotidiane e alla normale alimentazione.

TONSILLECTOMIA: tecniche chirurgiche a confronto Bisturi armonico a ultrasuoni (ultracision) La tonsillectomia eseguita con bisturi armonico sembra comportare una riduzione del sanguinamento intraoperatorio rispetto alle tecniche tradizionali. Risultati contrastanti riguardo la durata dell’intervento, il rischio di emorragia, il dolore postoperatorio e la ripresa dell’alimentazione. Costi più elevati del 30 -50% rispetto alla diatermia e alla dissezione “a freddo”.

TONSILLECTOMIA: tecniche chirurgiche a confronto Laser versus diatermia La tonsillectomia laser-assistita non ha di fatto dimostrato alcuna superiorità nei confronti sia della dissezione a freddo che della diatermia. Il dolore che nell’immediato post-operatorio sembra significativamente ridotto, a partire dal 3°-5° giorno diventa più intenso e si prolunga fino a a due settimane di distanza. I più lenti processi riparativi causati dal danno termico favoriscono infezioni sub-cliniche secondarie, giustificando la maggiore incidenza di emorragie differite.

TONSILLECTOMIA: tecniche chirurgiche a confronto Ligasure versus tonsillectomia a freddo Consente una adeguata emostasi con ridotto sanguinamento intraoperatorio, durata inferiore della procedura chirurgica, ridotto dolore postoperatorio.
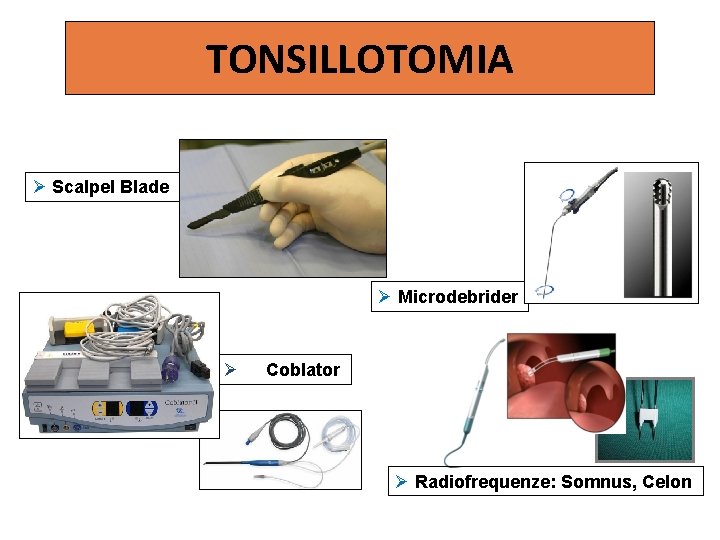
TONSILLOTOMIA Scalpel Blade Microdebrider Coblator Radiofrequenze: Somnus, Celon

TONSILLOTOMIA versus TONSILLECTOMIA VANTAGGI q dolore post-operatorio inferiore, conseguente minor di antidolorifici utilizzo q ridotta incidenza di emorragie secondarie q ridotta incidenza di disidratazione q durata del ricovero minore (riduzione dei costi) q più rapida ripresa delle normali attività e dell’alimentazione q preservazione di tessuto immunocompetente (? ) SVANTAGGI q q ricrescita del tessuto tonsillare nel 16% dei casi conricomparsadei disturbi respiratori flogosi a carico del tessuto tonsillare residuo

TONSILLECTOMIA/TONSILLOTOMIA: tecniche chirurgiche a confronto Wilson YL, Merer DM, Moscatello AL. Comparison of three common tonsillectomy techniques: a prospective randimized, dible blinded clinical study. Laryngoscope, 2009 Jan; 119 (1): 162 -70 Prospective, double-blinded study with follow-up by telephone interview on 156 patients between the ages of 6 months and 22 years randomly assigned to electrocautery, coblator, and microdebrider groups. CONCLUSIONS: Postoperative recovery following intracapsular adenotonsillectomy in children with obstructive sleep apnea is significantly earlier with use of either the coblator or microdebrider versus traditional extracapsular tonsillectomy with electrocautery. Microdebrider and coblator were comparable in all other areas except for shorter operative time and less cost for the microdebrider. Gan K, Tomlinson C, El-Hakim H. Post-operative bleeding is less after partial intracapsular tonsillectomy than bipolar total procedure. Int J Pediatr Otorhinolaryngol. 2009 Jan 30. OBJECTIVE: To compare bleeding after partial intracapsular tonsillectomy (PIT) and bipolar diathermy tonsillectomy (BDT) on 600 patients. Twenty (6. 8%) BDT patients experienced post-tonsillectomy bleeding, compared to three (0. 98%) of PIT patients CONCLUSION: PIT results in significantly less post-tonsillectomy bleeding than BDT. These findings favor partial over total techniques with respect to reducing this important complication.

ADENOIDECTOMIA Viene abitualmente effettuata per via orofaringea mediante curette, diatermia a suzione o radiofrequenze. Può essere effettuata per via nasale sotto visione endoscopica Non vi sono prove sufficienti che dimostrino differenze tra le diverse tecniche di adenoidectomia oggi disponibili in termini di profilo costo-efficacia e di sicurezza.
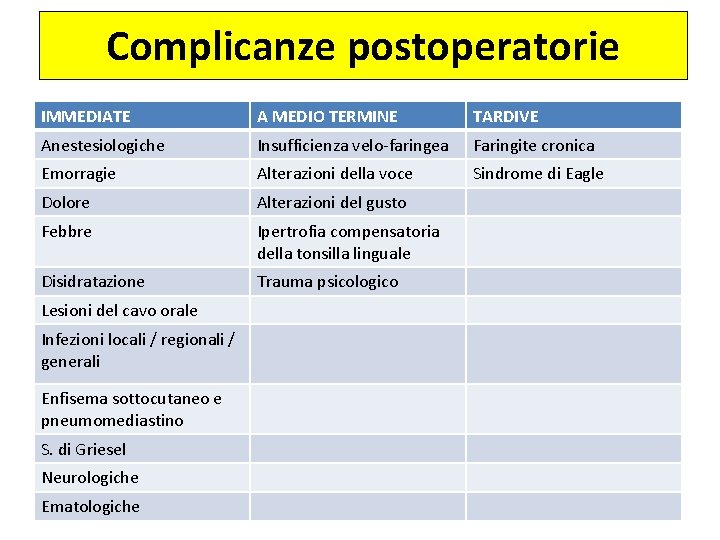
Complicanze postoperatorie IMMEDIATE A MEDIO TERMINE TARDIVE Anestesiologiche Insufficienza velo-faringea Faringite cronica Emorragie Alterazioni della voce Sindrome di Eagle Dolore Alterazioni del gusto Febbre Ipertrofia compensatoria della tonsilla linguale Disidratazione Trauma psicologico Lesioni del cavo orale Infezioni locali / regionali / generali Enfisema sottocutaneo e pneumomediastino S. di Griesel Neurologiche Ematologiche

COMPLICANZE PERIOPERATORIE NELL’OSAS Raza A, Malik HS, Fazal N, Saeed M, Naeem S. Anaesthetic risks in children with obstructive sleep apnea syndrome undergoing adenotonsillectomy. J Coll Physicians Surg Pak. 2009 Feb; 19(2): 73 -6. Objective: To determine the frequency of anaesthetic risks in children having Obstructive Sleep Apnea Syndrome (OSAS), undergoing adenotonsillectomy. Methodology: The study was carried out in 60 children scheduled to undergo adenotonsillectomy and divided into two equal groups of 30 each. Group-1 had obstructive sleep apnoea syndrome and group 2 had children without it. Results: The age ranged from 3 to 10 years. The frequency of difficult intubation was higher in the group-1 than in the control group (16. 6 vs. 3. 3%, odds ratio 5. 8). At the time of induction of anaesthesia desaturation was higher in group-1 (33. 3 vs. 6. 6%, p=0. 021, odds ratio 7). At the time of extubation, desaturation was significantly higher in group-1 (43. 3 vs. 6. 6%, p=0. 002, odds ratio 10. 70). The complications at extubation, for example cough, laryngospasm and postoperative nausea and vomiting were higher in group-1 but not statistically significant. In the postanaesthesia care unit, the frequency of complications and medical interventions were also higher in group-1. More patients of group-1 required oxygen (63. 3 vs. 10%, p < 0. 001, odds ratio 15. 54) and insertion of an oropharyngeal airway (20% vs. nil, p=0. 023) respectively. Conclusion: Children with OSAS, operated for adenotonsillectomy, are at significant risk of certain lifethreatening perioperative anaesthetic complications. Sanders JC, King MA, Mitchell RB, Kelly JP. Perioperative complications of adenotonsillectomy in children with obstructive sleep apnea syndrome. Anesth Analg. 2006 Nov; 103(5): 1115 -21. Sixty-one children with OSAS, confirmed by polysomnography, and 21 children with recurrent tonsillitis were anesthetized using a standard protocol before adenotonsillectomy (ages 2 -16 yr, ASA 1 -3). The number of complications and medical interventions in the perioperative period were recorded and correlated with the presence and severity of OSAS. Children with OSAS had more respiratory complications per operation than non-OSAS children (5. 7 vs 2. 9, P < 0. 0001). Supraglottic obstruction, breath holding, and desaturation on anesthetic induction and emergence were the most common complications. Increased severity of OSAS, low weight, and young age are correlated with an increased rate of complications. Medical intervention was necessary in more children with OSAS during recovery and emergence than in the non-OSAS group (17/61 vs 1/21, P < 0. 05). Both groups of children had similar opioid requirements and time to discharge from the recovery room. These findings suggest that children with OSAS are at risk for respiratory complications after adenotonsillectomy, but that these complications do not prolong the time to discharge.

nze Monitoraggio postoperatorio dei bambini con OSAS FATTORI DI RISCHIO PER COMPLICANZE RESPIRATORIE POSTADENOTONSILLECTOMIA NEI BAMBINI CON OSAS (American Academy of Pediatrics 2002; 109: 704 -712) Età inferiore a 3 anni OSAS severa alla polisonnografia destra, cuore polmonare) Scarsa crescita Obesità Prematurità Infezione respiratoria frequente Anomalie anatomiche Malattie neuromuscolari

Monitoraggio postoperatorio dei bambini con OSAS APPROPRIATEZZA E SICUREZZA DEGLI INTERVENTI DI TONSILLECTOMIA E/O ADENOIDECTOMIA - LINEE GUIDA Data di pubblicazione: marzo 2008 Si raccomanda il monitoraggio pulsiossimetrico con allarme fino al mattino successivo dopo l’intervento di adenotonsillectomia nei bambini con OSAS e: • età inferiore a 3 anni; • nadir preoperatorio Sa. O 2 < 80%; • comorbosità quali asma, obesità, sindrome di Down, anomalie cranio-facciali tra cui retro o micrognazia e disturbi neuromuscolari. I bambini con OSAS e con le caratteristiche cliniche sopra riportate devono essere ricoverati e operati in ospedali dotati di un’unità di terapia intensiva in grado di assistere pazienti pediatrici. Si raccomanda l’effettuazione dell’intervento nelle ore antimeridiane. Vi sono prove limitate che l’effettuazione dell’intervento nelle ore antimeridiane riduca il rischio di desaturazione nei bambini con OSAS.
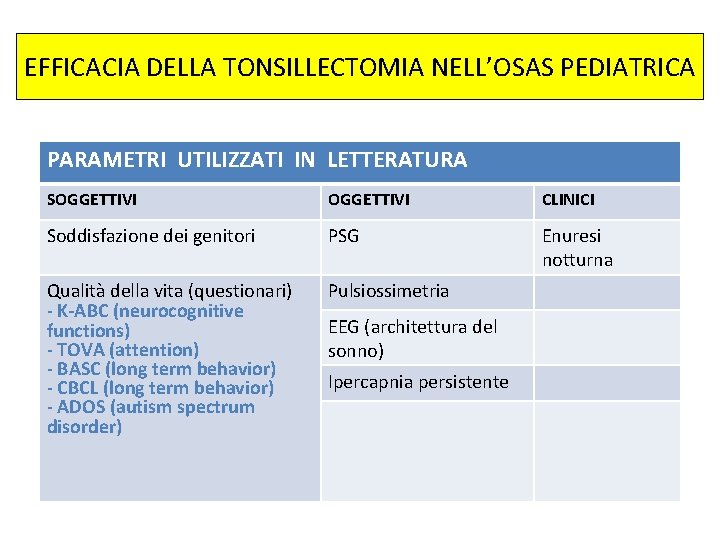
EFFICACIA DELLA TONSILLECTOMIA NELL’OSAS PEDIATRICA PARAMETRI UTILIZZATI IN LETTERATURA SOGGETTIVI CLINICI Soddisfazione dei genitori PSG Enuresi notturna Qualità della vita (questionari) - K-ABC (neurocognitive functions) - TOVA (attention) - BASC (long term behavior) - CBCL (long term behavior) - ADOS (autism spectrum disorder) Pulsiossimetria EEG (architettura del sonno) Ipercapnia persistente
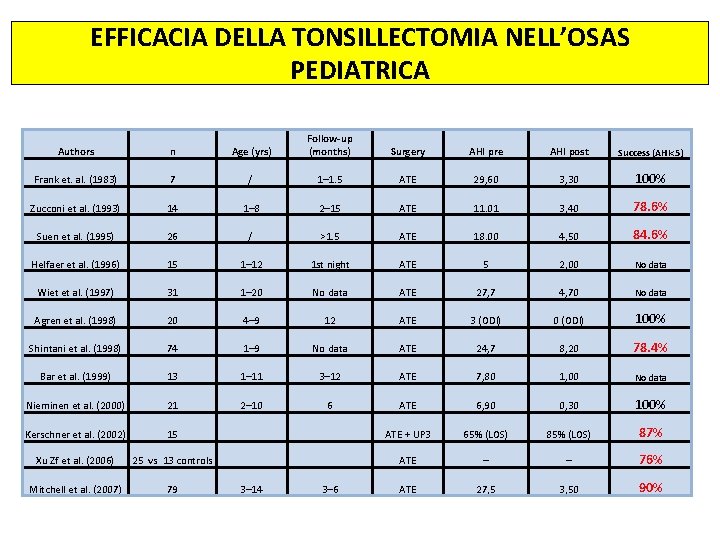
EFFICACIA DELLA TONSILLECTOMIA NELL’OSAS PEDIATRICA Authors n Age (yrs) Follow-up (months) Surgery AHI pre AHI post Success (AHI<5) Frank et. al. (1983) 7 / 1– 1. 5 ATE 29, 60 3, 30 100% Zucconi et al. (1993) 14 1– 8 2– 15 ATE 11. 01 3, 40 78. 6% Suen et al. (1995) 26 / >1. 5 ATE 18. 00 4, 50 84. 6% Helfaer et al. (1996) 15 1– 12 1 st night ATE 5 2, 00 No data Wiet et al. (1997) 31 1– 20 No data ATE 27, 7 4, 70 No data Agren et al. (1998) 20 4– 9 12 ATE 3 (ODI) 0 (ODI) 100% Shintani et al. (1998) 74 1– 9 No data ATE 24, 7 8, 20 78. 4% Bar et al. (1999) 13 1– 11 3– 12 ATE 7, 80 1, 00 No data Nieminen et al. (2000) 21 2– 10 6 ATE 6, 90 0, 30 100% Kerschner et al. (2002) 15 ATE + UP 3 65% (LOS) 87% Xu Zf et al. (2006) 25 vs 13 controls – 76% Mitchell et al. (2007) 79 3– 14 3– 6 3, 50 90% ATE – ATE 27, 5

EFFICACIA DELLA TONSILLECTOMIA NELL’OSAS PEDIATRICA Brietzke SE, Gallagher D. The effectiveness of tonsillectomy and adenoidectomy in the treatment of pediatric obstructive sleep apnea/hypopnea syndrome: a metaanalysis. Otolaryngol Head Neck Surg. 2006 Jun; 134(6): 979 -84. OBJECTIVE: Present and evaluate the currently available literature reporting on the effectiveness of adenotonsillectomy (T/A) in treating obstructive sleep apnea/hypopnea syndrome (OSAHS) in uncomplicated pediatric patients. STUDY DESIGN AND SETTING: Systematic review of the literature and meta-analysis of the reduction of the polysomnogram (PSG)-measured Apnea Hypopnea Index (AHI events/hour) resulting from T/A and the overall success rate of T/A in normalizing PSG measurements (%). RESULTS: Fourteen studies met the inclusion criteria. Mean sample size was 28. All were case series (level 4 evidence). The summary change in AHI was a reduction of 13. 92 events per hour from T/A. The summary success rate of T/A in normalizing PSG was 82. 9%. CONCLUSION/SIGNIFICANCE: T/A is effective in the treatment of OSAHS. However, success rates are far below 100%, which could have far-reaching pediatric public health consequences. EBM RATING: B-2 a.
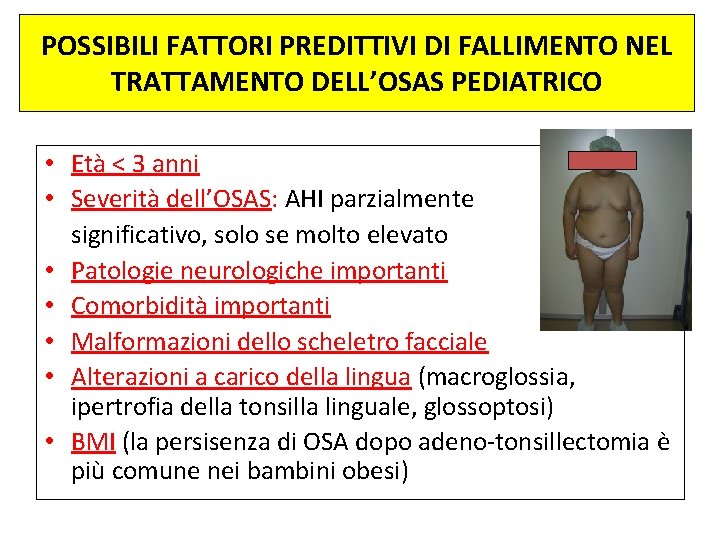
POSSIBILI FATTORI PREDITTIVI DI FALLIMENTO NEL TRATTAMENTO DELL’OSAS PEDIATRICO • Età < 3 anni • Severità dell’OSAS: AHI parzialmente significativo, solo se molto elevato • Patologie neurologiche importanti • Comorbidità importanti • Malformazioni dello scheletro facciale • Alterazioni a carico della lingua (macroglossia, ipertrofia della tonsilla linguale, glossoptosi) • BMI (la persisenza di OSA dopo adeno-tonsillectomia è più comune nei bambini obesi)

ULTERIORI CAUSE DI FALLIMENTO NASO: - ipertrofia dei turbinati (allergia? ) - deviazioni settali RINOFARINGE: - persistenza adenoidea - recidiva adenoidea TONSILLE: - radicalizzazione parziale o monolaterale - recidiva - ipertrofia compensatoria della tonsilla linguale

TONSILLECTOMIA LINGUALE L’ipertrofia linguale è spesso causa di OSAS residua dopo intervento di adenotonsillectomia. La tonsillectomia linguale può essere effettuata con diverse tecniche chirurgiche: dissezione con strumento da taglio, laser, aspirazione con diatermia, crioterapia, dissezione con ultrasuoni coagulante, coblator, elettrocauterio, microdebrider. • L’aspirazione diatermica carbonizza i tessuti ma grazie alla punta malleabile consente un ottimo accesso alla tonsilla linguale per via transorale. • La tecnica laser offre il vantaggio di alta precisione, buona emostasi, chiusura dei vasi linfatici e teoricamente buon controllo dell’edema e del dolore post operatorio. • L'utilizzo dell'elettrocauterio monopolare è da evitare per via della stimolazione della muscolatura linguale. • Il microdebrider è la tecnica più utilizzata per via di una bassa incidenza di sanguinamenti secondari e per una conservazione maggiore delle strutture neurovascolari della base della lingua.

TONSILLECTOMIA LINGUALE: letteratura Barakate. M. Lingual tonsillectomy: a rewiew of 5 years experience and evolution of surgical technique. Otolaryngology Head and Neck Surgery 2008 222 -227 Studio effettuato su 26 bambini di età compresa fra i 4 e i 16 anni, 24 dei quali sottoposti a tonsillectomia linguale per OSA (nel 75% dei casi, residua dopo intervento di adenotonsillectomia o di sola adenoidectomia). La tecnica chirurgica ha previsto l'utilizzo dell'aspiratore diatermico, del microdebrider e del Laser CO 2. Un solo bambino affetto da ipertrofia severa della tonsilla linguale ha richiesto una tacheotomia preventiva. I risultati ottenuti sono stati buoni in termini di risoluzione del problema, del controllo del dolore e del sanguinamento post intervento. Gli Autori concludono esprimendo una preferenza per l'utilizzo del microdebrider curvo sotto controllo videolaringoscopico. Brendan A, Kluszynski BA, Matt BH. Lingual tonsillectomy in a child with obstructive sleep apnea: a novel technique. Laryngoscope. 2006 Apr; 116(4): 668 -9. Case report . Tonsillectomia linguale eseguita con Laser CO 2 su un bambino di 5 anni con OSAS residuo dopo intervento di adenotonsillectomia + sopraglottoplastica effettuata all'età di 2 anni con successiva revisione , non compliante alla CPAP. Non vengono descritte complicanze emorragiche nè edema post-operatorio. Riduzione dell’AHI da un valore pre-operatorio di 15. 9 ad un valore post-operatorio di 4. 3.

SOSPENSIONE DELLA BASE LINGUA Paludetti G, Zampino G, Della Marca G, Di Girolamo S, Scarano E, Rigante M. The tongue-base suspension using Repose bone screw system in a child with Simpson-Golabi-Behmel syndrome. Case report. Int J Pediatr Otorhinolaryngol. 2003 Oct; 67(10): 1143 -7. Descrizione di un case report : bambino con Sindrome di Simpson-Golabi-Behmel affetto da OSAS severa, sottoposto a sospensione della base lingua con metodo Repose. L’indice di disturbo respiratorio RDI calcolato con esame polisonnografico si riduce di circa il 50% passando da 42 (valore pre-operatorio) a 22 (valore post-operatorio). Con questa tecnica si riesce a prevenire efficacemente il collasso della base lingua, evitando la tracheotomia o un aumento della morbilità causata da una procedura più invasiva. Inoltre non interferisce con la crescita cranio-facciale del paziente e la futura occlusione.

CHIRURGIA VELO-FARINGEA AUTORE N° casi % SUCCESSO Merrel JA e coll. 2007 USA 16 ~ 30% (AT o T più faringoplastica laterale in pz. Down) Kerschner JE e coll. 2002 USA 15 87% (AT+UPPP in pz. con OSA + patol. neurologiche associate; possibile peggioramento a lungo termine) Wiet GJ e coll. USA 48 54% (AT o T+UPPP: AHI post-op. <5; pz. eterogenei con patol. mediche associate) Kosko JR e coll. 1995 USA 15 80% (UPPP classica o modificata in pz. OSA con patol. neurologiche associate) Montoya-Martinez P. e coll. 1993 FRANCIA 18 76% (velo-palatoplastica di avanzamento) Seid AB e coll. USA 1990 10 80% (AT + UPPP in pz. con insuff. Mentale)

SOPRAGLOTTOPLASTICA DEFINIZIONE Il termine comprende qualsiasi procedura che modifichi la regione sopraglottica al fine di rimuovere le ostruzioni. Include: - divisione delle pliche ari-epiglottiche - rimozione della mucosa ridondante - escissione delle cartilagini cuneiformi o corniculate - resezione di parte dell’epiglottide STRUMENTAZIONE - bisturi a freddo / microforbici - Laser CO 2 - Microdebrider
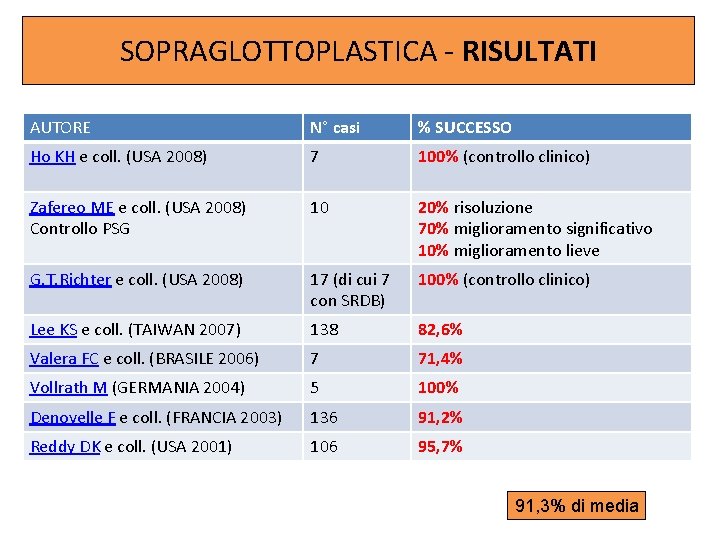
SOPRAGLOTTOPLASTICA - RISULTATI AUTORE N° casi % SUCCESSO Ho KH e coll. (USA 2008) 7 100% (controllo clinico) Zafereo ME e coll. (USA 2008) Controllo PSG 10 20% risoluzione 70% miglioramento significativo 10% miglioramento lieve G. T. Richter e coll. (USA 2008) 17 (di cui 7 con SRDB) 100% (controllo clinico) Lee KS e coll. (TAIWAN 2007) 138 82, 6% Valera FC e coll. (BRASILE 2006) 7 71, 4% Vollrath M (GERMANIA 2004) 5 100% Denoyelle F e coll. (FRANCIA 2003) 136 91, 2% Reddy DK e coll. (USA 2001) 106 95, 7% 91, 3% di media

CHIRURGIA MAXILLO-FACCIALE La chirurgia maxillo-facciale viene chiamata in causa in casi selezionati di OSAS pediatrico, in cui il restringimento dello spazio oro-faringeo sia legato a malformazioni dello scheletro facciale (micrognatia, retrognatia, anchilosi dell’ATM secondaria a traumi/infezioni/patologie sistemiche). La tecnica più utilizzata è la DISTRAZIONE MANDIBOLARE, proposta per la prima volta nel 1992 da Mc Carthy, e consistente in un allungamento graduale e controllato della mandibola stabilito sulla base di criteri cefalometrici. I risultati sembrano mantenersi stabili a distanza di tempo, come confermano i lavori in letteratura con follow-up fino a 4 -7 anni. Possibili complicanze: • consolidamento prematuro del callo osseo, • ascesso della guancia, cellulite facciale, • erosione del labbro inferiore per contatto col chiodo, • paralisi del VII n. c. , • anchilosi dell’ATM.
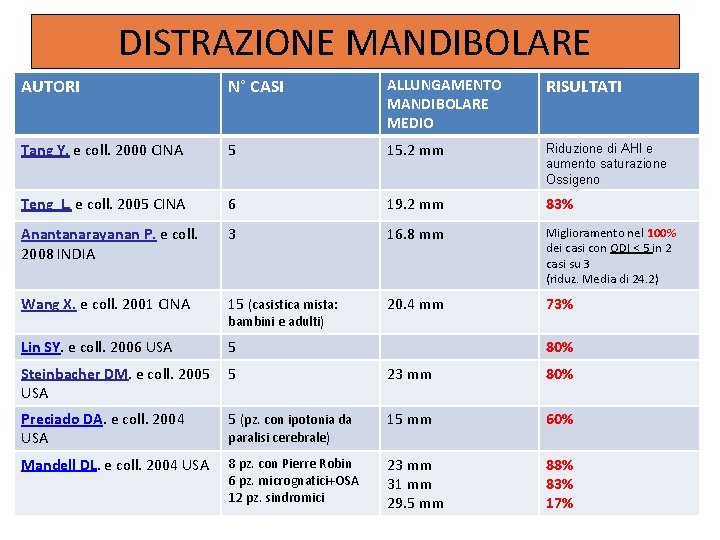
DISTRAZIONE MANDIBOLARE AUTORI N° CASI ALLUNGAMENTO MANDIBOLARE MEDIO RISULTATI Tang Y. e coll. 2000 CINA 5 15. 2 mm Riduzione di AHI e aumento saturazione Ossigeno Teng L. e coll. 2005 CINA 6 19. 2 mm 83% Anantanarayanan P. e coll. 2008 INDIA 3 16. 8 mm Miglioramento nel 100% dei casi con ODI < 5 in 2 casi su 3 (riduz. Media di 24. 2) Wang X. e coll. 2001 CINA 15 (casistica mista: 20. 4 mm 73% Lin SY. e coll. 2006 USA 5 bambini e adulti) 80% Steinbacher DM. e coll. 2005 5 USA 23 mm 80% Preciado DA. e coll. 2004 USA 5 (pz. con ipotonia da 15 mm 60% Mandell DL. e coll. 2004 USA 8 pz. con Pierre Robin 6 pz. micrognatici+OSA 12 pz. sindromici 23 mm 31 mm 29. 5 mm 88% 83% 17% paralisi cerebrale)

CHIRURGIA ROBOTICA Il robot chirurgico fornisce la capacità di manipolare gli strumenti alla sua estremità distale con grande precisione e maggiore libertà di movimento, fornendo inoltre una visione tridimensionale eccellente con percezione della profondità. Il fattore limitante è rappresentato dalle dimensioni delle per quanto riguarda l'applicazione e il successo dell’approccio transorale nella chirurgia delle vie respiratorie. Ulteriori progressi nella tecnologia del dispositivo faciliterà l'integrazione della chirurgia robotica nel progresso della chirurgia endoscopica minimamente invasiva delle vie aeree. Non esistono ancora in letteratura lavori relativi all’utilizzo del robot Da Vinci nella chirurgia dell’osas pediatrica. L’unico articolo pubblicato riporta l’utilizzo del robot nel trattamento della schisi laringea. Rahbar R, Ferrari LR, Borer JG, Peters CA. Robotic surgery in the pediatric airway: application and safety. Arch Otolaryngol Head Neck Surg. 2007 Jan; 133(1): 46 -50; discussion 50. Department of Otolaryngology and Communication Disorders, Anesthesia, and Urology, Children's Hospital Boston, Harvard Medical School, Boston, Mass, USA. Chirurgia laringea sperimentale effettuata su 4 laringi pediatriche di cadavere e su 5 pazienti vivi affetti da schisi laringea L'uso del robot chirurgico su laringe di cadavere permette grande destrezza e precisione, manipolazione delicata dei tessuti, buona visione tridimensionale e sutura endolaringea relativamente facile. Impossibilità di utilizzo del robot chirurgico per la riparazione di schisi laringea su 3 pazienti vivi a causa del limitato accesso transorale. Negli altri due pazienti, uno con una schisi laringea di tipo 1 ed uno con una schisi laringea di tipo 2, la riparazione transorale robotizzata è stata eseguita con grande successo.

CONCLUSIONI • L’adeno-tonsillectomia è un formidabile strumento terapeutico nell’OSAS pediatrica, tuttavia la percentuale di successo è inferiore al 100% • I genitori devono essere informati sulla percentuale di successo attesa e sulla possibilità di un fallimento terapeutico • Fattori predittivi di un possibile fallimento vanno tenuti ben presenti • Una chirurgia di revisione e / o il completamento con terapia medica devono essere considerate come possibili alternative • Interventi chirurgici maggiori vanno considerati in casi selezionati di comorbidità • Una valutazione sistematica dell’ outcome terapeutico sarebbe auspicabile in tutti i casi gestiti • La PSG è raccomandata come gold standard
- Slides: 48