CDI megelzs az egszsggyi intzmnyekben dr Brcz Karolina

CDI megelőzés az egészségügyi intézményekben dr Böröcz Karolina epidemiológus

Rövid történeti áttekintés • A CDI-vel kapcsolatos „mérföldkövek” az elmúlt 60 évben – 1950: Staphylococcus enterocolitis – 1974: “Clindamycin” colitis – 1978: C. difficile, mint a pseudomembranous colitis okozója – 1981: Vancomycin alkalmazása a CDI kezelésében (FDA/USA) – 1982: Metronidazol alkalmazása a CDI kezelésében (FDA/USA) – 1984: Enzim immunoassay (EIA) a C. difficile kimutatására – 2000: CDI járvány az USÁ-ban – 2003: CDI járvány Kanadában – 2005: Járványok Európában

A CDI változó epidemiológiája • A CDI súlyossága a 2000 -es évek óta növekvőnek tűnik – Morbiditás és mortalitás egyaránt jelentősen nő – Elsősorban sporadikus eü. ellátással összefüggő fertőzések és nosocomiális járványok előfordulása • A korábban alacsony kockázatúnak tartott csoportokban is növekszik a CDI gyakorisága – Területen szerzett fertőzések – Megelőző antibiotikum használat, kórházi tartózkodás nem igazolható – Egyéb kockázati tényezők szerepe: gyomorsavcsökkentők, immunológiai változások (peripartum állapot), …

A változó epidemiológia feltételezett főbb háttere • Új, hipervirulens törzs felbukkanása és gyors elterjedése Észak-Amerikában, majd Európában – 027 PCR-ribotípus – 2000 előtt az USÁ-ban izolált törzsek <1%-a – Géndeléció miatt a toxintermelés negatív szabályozása csökkent – Fokozott A és B toxin-termelés in vitro – Toxintermelés hosszabb időtartamon át in vivo – Binary toxin (az A és B toxin hatását potenciálhatja) – Fokozott sporuláció, fluorokinolon rezisztencia • Antibiotikum alkalmazás szerepe (fluorokinolonok) • Egyéb tényezők?

Clostridium difficile • • • Gram-pozitív, obligát anaerob, spórás A enterotoxin, B cytotoxin, binary toxin Nosocomiális enterális pathogén Faeco-orális terjedés Antibiotikum használattal összefüggő hasmenés, colitis • Súlyos fertőzés: PMC, toxikus megacolon • Hipervirulens törzsek (027 PCR-ribotípus)

Forrás: www. wormsandgermsblog. com

Hipervirulens törzsek • 2000 -es évek elejétől kezdve súlyosabb lefolyású megbetegedések • Pl. 027, vagy 078 PCR-ribotípus • Toxin A/B expressziójának negatív szabályozása géndeléció miatt csökkent vagy hiányzik, így a törzsek fokozott toxintermelésre képesek. • In vitro a 027 PCR-ribotípus 16 -szor több toxin A-t és 23 -szor több toxin B-t termelt, mint más C. difficile törzsek. • Sporulációjuk fokozott gyorsabb terjedés • A 027 PCR-ribotípusú törzsek terjedése leginkább a fluoroquinolonok széles körű alkalmazásával hozható összefüggésbe, körükben a fluoroquinolon-rezisztencia előfordulása nagyobb arányú.
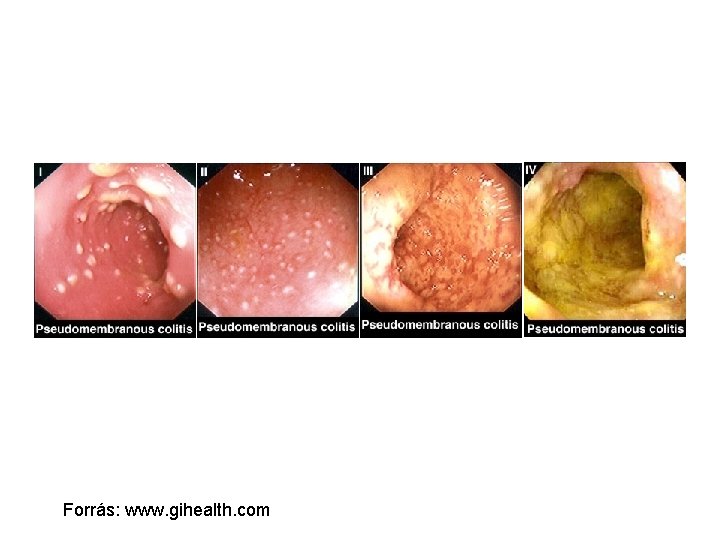
Forrás: www. gihealth. com
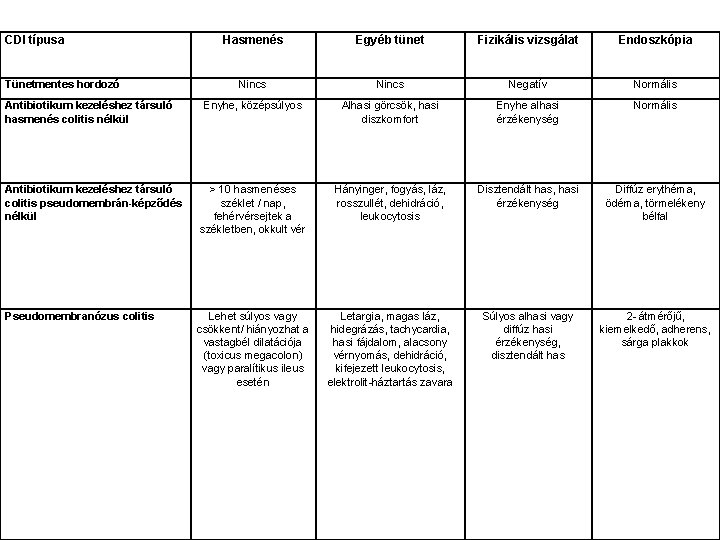
CDI típusa Hasmenés Egyéb tünet Fizikális vizsgálat Endoszkópia Nincs Negatív Normális Enyhe, középsúlyos Alhasi görcsök, hasi diszkomfort Enyhe alhasi érzékenység Normális Antibiotikum kezeléshez társuló colitis pseudomembrán-képződés nélkül > 10 hasmenéses széklet / nap, fehérvérsejtek a székletben, okkult vér Hányinger, fogyás, láz, rosszullét, dehidráció, leukocytosis Disztendált has, hasi érzékenység Diffúz erythéma, ödéma, törmelékeny bélfal Pseudomembranózus colitis Lehet súlyos vagy csökkent/ hiányozhat a vastagbél dilatációja (toxicus megacolon) vagy paralítikus ileus esetén Letargia, magas láz, hidegrázás, tachycardia, hasi fájdalom, alacsony vérnyomás, dehidráció, kifejezett leukocytosis, elektrolit-háztartás zavara Súlyos alhasi vagy diffúz hasi érzékenység, disztendált has 2 - átmérőjű, kiemelkedő, adherens, sárga plakkok Tünetmentes hordozó Antibiotikum kezeléshez társuló hasmenés colitis nélkül

A CDI epidemiológiája Magyarországon • Fertőzőbeteg-jelentő rendszer – Járványok – Enteritis infectiosa, kórokozó: C. difficile [1998 -2012] • Nemzeti Nosocomiális Surveillance Rendszer (NNSR) – Nozokomiális járványok – Egészségügyi ellátással összefüggő CDI: • 2009. nov. : • 2011. márc. : • 2012. máj. : Önkéntes jelentés az NNSR MRK modulba Jelentés Országos Tisztifőorvosi körlevélben elrendelve (jelentés módja a CDI Módszertani levélben) Jogszabály által előírt, kötelező jelentés • Az eü. ellátással összefüggő fertőzések és antimikrobiális szer alkalmazás európai pont prevalencia vizsgálata (EU PPV) – Magyarországon 2012. májusában – 29 kórház (országosan reprezentatív minta)
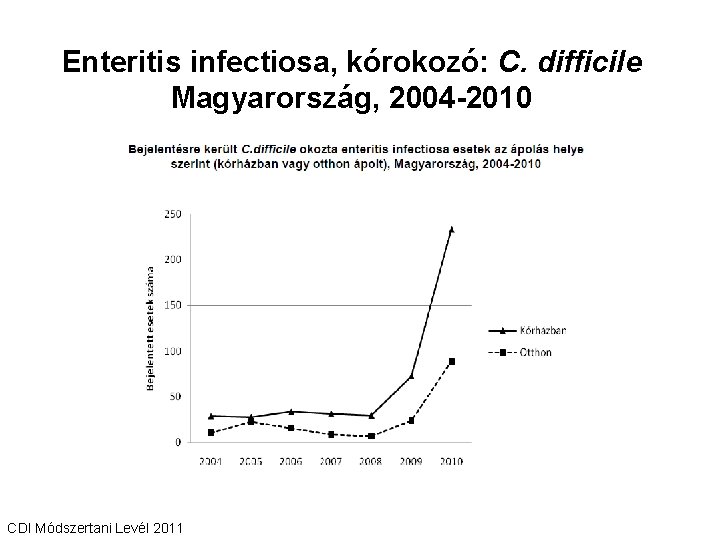
Enteritis infectiosa, kórokozó: C. difficile Magyarország, 2004 -2010 CDI Módszertani Levél 2011
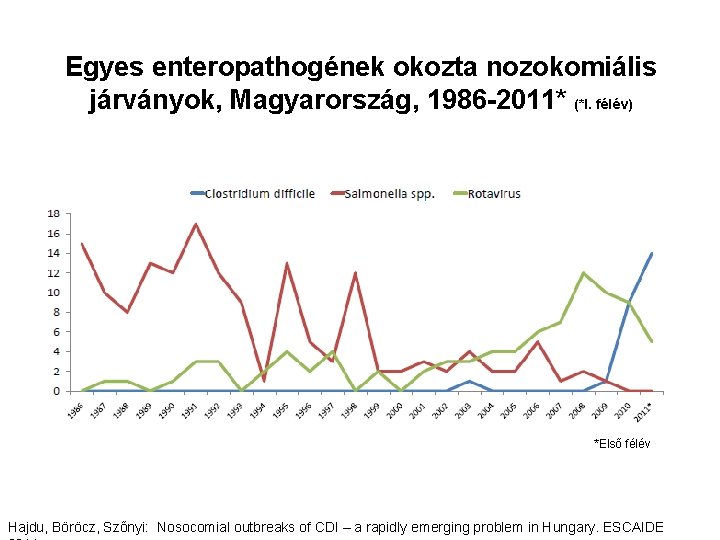
Egyes enteropathogének okozta nozokomiális járványok, Magyarország, 1986 -2011* (*I. félév) *Első félév Hajdu, Böröcz, Szőnyi: Nosocomial outbreaks of CDI – a rapidly emerging problem in Hungary. ESCAIDE

C. difficile okozta nozokomiális járványok • A 2011. I. félévéig bejelentett 25 nozokomiális CDI járvány elemzése • Ápolt: 267 eset / 2466 exponált (10, 8%) 18 haláleset (6, 7%) • Eü. dolgozó: 3 eset / 731 exponált (0, 4%) • Medián esetszám: 10 eset (tartomány: 2– 27) • Medián időtartam: 27 nap (tartomány: 5– 84) • Terjedés: direkt és indirekt kontaktus • Osztályok: belgyógy (40%), hosszú ápolás (12%), sebészet (12%), neurol/pszich (12%), ITO (4%), egyéb (20%) • PCR-ribotípus: 027 (két járvány) Hajdu, Böröcz, Szőnyi: Nosocomial outbreaks of CDI – a rapidly emerging problem in Hungary. ESCAIDE

Egészségügyi ellátással összefüggő CDI, Magyarország (NNSR), 2011 -2012* • Bejelentett esetszám: – 2011. év: – 2012. év: 1803 (tisztított adat) 4506 (*előzetes adat) • Jelentő intézmények – 2011. év: – 2012. év: 69 fekvőbeteg-intézmény 81 telephelye 84 fekvőbeteg-intézmény 100 telephelye • CDI esetszám / intézmény: – 2011. év: – 2012. év: min 1, max 225 (átlag: 26, medián: 7) min 1, max 619 (átlag: 52, medián: 15, 5) • Összhalálozás: – 2011. év: 367 (20%) – 2012. év: 1008 (22%) NNSR 2011. évi jelentés, NNSR 2012. évi előzetes adatok
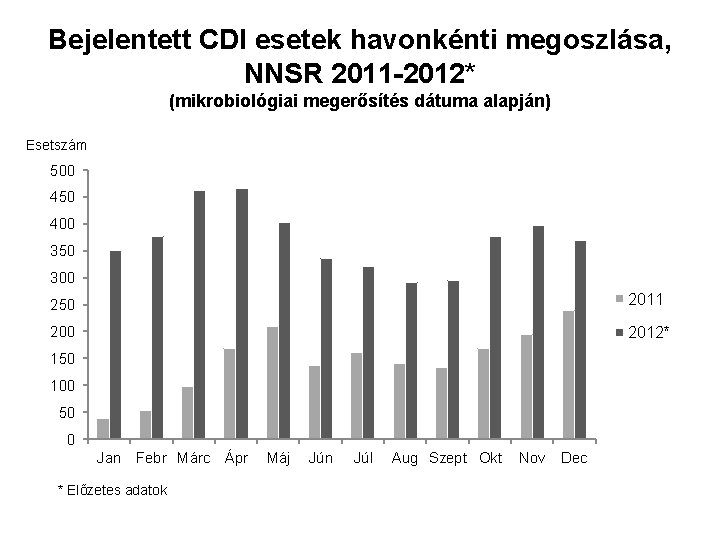
Bejelentett CDI esetek havonkénti megoszlása, NNSR 2011 -2012* (mikrobiológiai megerősítés dátuma alapján) Esetszám 500 450 400 350 300 250 2011 200 2012* 150 100 50 0 Jan Febr Márc Ápr * Előzetes adatok Máj Jún Júl Aug Szept Okt Nov Dec

Főbb hazai surveillance eredmények, NNSR CDI • • • 2, 5 x ↑ bejelentett esetszám (2011 vs 2012) Az esetek 80%-a idősebb mint 60 éves (30% ≥ 80 éves!) Nő > férfi Belgyógyászat, infektológia, tüdőgyógyászat, ITO A súlyosabb klinikai megjelenési formák (pl. PMC) relatíve ritkák (<4%), de ennek ellenére is magas letalitás (20%) • Megelőző AB alkalmazás, kórházi tartózkodás gyakori • Jelentős regionális és intézményi különbségek az incidenciában • Behurcolt vs saját intézményben szerzett fertőzések aránya igen változó

A CDI incidenciáját lehetségesen befolyásoló tényezők intézményi szinten • Betegpopuláció – – Alapbetegség súlyossága Egyéb HAI-k gyakorisága Behurcolt CDI aránya Osztálytípusok • Betegellátás gyakorlata – Gyógyszerfelírási gyakorlat (AB, savcsökkentők) – A CDI (gyanújának) felismerése és a válaszlépések • Eü. személyzet attitűdje – Kontakt izolációs óvintézkedések betartásának foka, compliance • C. difficile mikrobiológiai igazolása – Mintavétel, mintaküldés – Alkalmazott teszt • Környezeti kontamináció – Fertőtlenítés módja
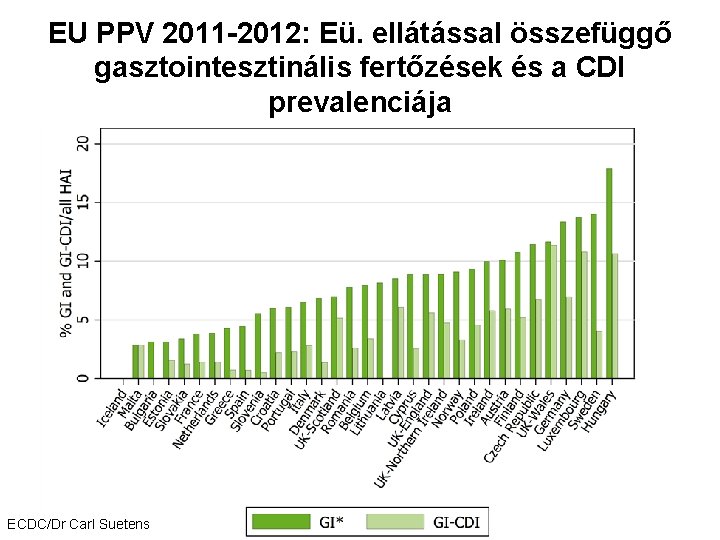
EU PPV 2011 -2012: Eü. ellátással összefüggő gasztointesztinális fertőzések és a CDI prevalenciája ECDC/Dr Carl Suetens
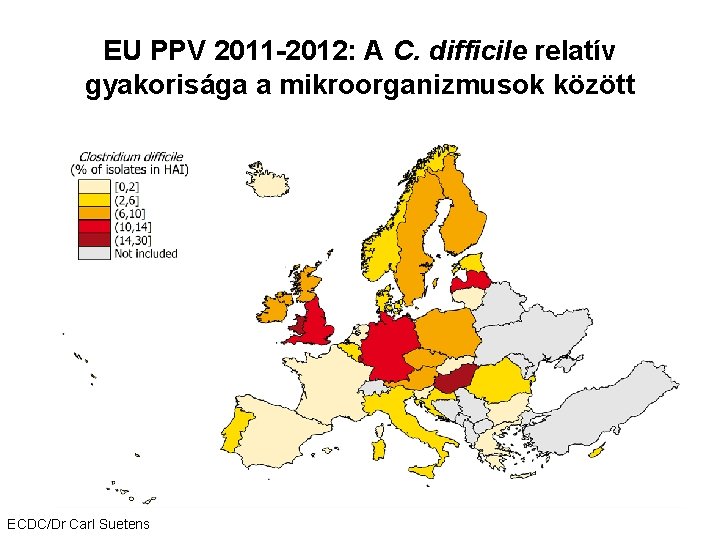
EU PPV 2011 -2012: A C. difficile relatív gyakorisága a mikroorganizmusok között ECDC/Dr Carl Suetens

Megjegyzés a nemzetközi és hazai epidemiológiai adatok értelmezéséhez • A célzott surveillance rendszerek, standard esetdefiníciók csak a betegség megváltozott epidemiológiája után kerültek kialakításra, kevés pontos adat, illetve ismeret van a korai epidemiológiai változásokról. • Torzítás a fokozott figyelem és esetek hirtelen egyre jobb azonosítása és jelentése miatt. az adatokban mutatkozó igen drámai emelkedés valószínűleg túlbecsüli a kezdeti növekedés valós ütemét • Változatos megközelítések a mikrobiológiai diagnosztikában: különböző targetek pl. toxin, enzim, gén, és módszerek alkalmazása, eltérő szenzitivitással és specificitással érzékenyebb módszerek alkalmazása látszólag magasabb incidenciához vezet, pedig csak az azonosítás jobb

Patogenezis • C. difficile infekció kialakulását legalább három esemény határozza meg: – a normál bélflóra egyensúlyának felborulása (kolonizációs rezisztencia ↓), – toxintermelő C. difficile törzzsel való találkozás (expozíció), és – a fogékony egyénre jellemző kockázati tényező(k). • Vastagbél epithelsejtjei toxinok az intracelluláris térbe gyulladásos kaszkád

Lappangási idő • Pontosan nem ismert. • A tünetek megjelenhetnek már az antibiotikum-kezelés kezdetének másnapján, de leggyakrabban a kezelés első hetében alakulnak ki. • A betegek 20%-ánál a hasmenés az antibiotikum-terápia befejezése után 6 -8 héttel kezdődik.

Fertőzés forrása • Tünetes beteg, illetve a tünetmentes hordozó. • Egészséges felnőtt lakosság székletében ~3%-ban. • Hospitalizált betegeknél 16 -35% a hordozás aránya. HÁI lakóknál ~7%. • A kolonizáció és a fertőzés gyakorisága jelentősen magasabb 65 éves kor felett.

Terjedés módja • Direkt és indirekt kontaktus • Szennyezett felületek, berendezési tárgyak, kórtermek/ intézmények közötti betegmozgás • Minden tárgy, eszköz vagy anyag (pl. elektromos rectalis hőmérő, mosdatótál), mely széklettel kontaminálódhat, szóba jöhet a C. difficile spórák terjesztőjeként. • A C. difficile spórák elsősorban az ápolószemélyzet keze révén kerülhetnek egyik betegről a másikra.

Kockázati tényezők • • Idős kor (>65 év); Antibiotikum-expozíció (kiválthatja egyetlen adag, de hosszú antibiotikum-terápia is) – leggyakrabban: ampicillin, amoxicillin, clindamycin, 3. generációs cephalosporinok. A 027 PCR-ribotípusú törzs okozta CDI leginkább a fluoroquinolonok széles körű alkalmazásával hozható összefüggésbe, • • Kemoterápia, következményes neutropenia és/vagy mucositis; Hasi-sebészeti beavatkozások (gasztrointesztinális műtét, beöntés, szondatáplálás, endoszkópia); Súlyos fokú alapbetegség (gyulladásos bélbetegség, diabetes mellitus, daganatos vagy haematológiai megbetegedések, krónikus máj- és/vagy vesebetegség); Csökkent védekezőképesség; Savcsökkentő kezelések (protonpumpa gátlók, hisztamin-2 receptor blokkolók, nem-szteroid gyulladáscsökkentők); Korábbi C. difficile fertőzés az anamnézisben; Kórházban vagy idősotthonban való hosszabb tartózkodás.

Diagnosztika I. • CDI gyanú hasmenéses székletminta labor • Hagyományos mintavételi tartály, transzport 4ºC-on. • Direkt A és B toxin kimutatás (pl. ELISA, EIA), izolált törzs levestenyészetéből toxinkimutatás (lehetőleg egyidejűleg) • A laborban a toxin-pozitív székletmintát/törzset meg kell őrizni. • Retrospektív tipizálásra lehet szükség – adekvát kezelésre nem reagáló, intenzív terápiát igénylő, colectomiát igénylő vagy fatális megbetegedés, ill. járvány esetén

Diagnosztika II. Humán Patogén Anaerob Baktériumok Nemzeti Referencia Laboratóriumba (Szeged) kell küldeni a kitenyészett törzset, vagy ha a küldő laboratóriumban egyáltalán nincs lehetőség a C. difficile tenyésztésre, akkor a beteg székletmintáját az alábbi esetekben: – egy adott osztályon, adott időszak alatt CDI halmozódás figyelhető meg, – idősek otthonában/zárt közösségben/szociális otthonban előforduló CDI halmozódás esetén, – súlyos, adekvát terápiára nem javuló CDI esetén, – többszöri CDI rekurrencia/reinfekció esetén, – toxicus megacolon esetén, – fluoroquinolon- vagy metronidazol-rezisztens törzs esetén, – igazolt CDI-t követő 1 hónapon belüli exitus esetén, ha a törzset a laboratórium megőrizte.

Terápia 2. táblázat: A Clostridium difficile fertőzés kezelésének összefoglalása Klinikai definíció Első, enyhe vagy közepes epizód Klinikai adatok f vs szám ≤ 15000/ µl kreatinin ≤ 150 µmol/l Ajánlott kezelés Metronidazol 3 x 500 mg szájon át 10 -14 napi g Első, súlyos epizód f vs szám ≥ 15000/ µl kreatinin ≥ 150 µmol/l Vancomycin 4 x 500 mg szájon át 10 -14 napig Első, súlyos szövődményes epizód Hypotonia, vagy shock, ileus, megacolon Vancomycin 4 x 500 mg szájon vagy szondán át + metronidazol 3 x 500 mg iv. + vancomycin beöntésben Ugyanaz a kezelés, mint első alkalommal Relaps zus második alkalommal Vancomycin szájon át fokozatosan csökkentve, vagy intermittálva

A CDI megelőzése


Megelőzés • Beavatkozás két úton lehetséges, melyek együttes alkalmazása a leghatékonyabb: – megfelelő infekciókontroll módszerek alkalmazásával, – megfelelő antibiotikum-politikával (az antibiotikumok megfontolt, célzott alkalmazása, minél szűkebb hatásspektrummal).

Antibiotikumok megfelelő alkalmazása I. • A CDI-s beteg bármilyen, nem C. difficile irányú antibiotikum-terápiáját a lehető leghamarabb be kell fejezni. • Az antibiotikumok megfontolt alkalmazása szükséges: a terápiát célzottan, minél szűkebb hatásspektrumú készítménnyel kell végezni. • A C. difficile szelektálódását eredményező antibiotikumokat (pl. cephalosporinok, fluoroquinolonok, clindamycin) csak indokolt esetben szabad alkalmazni.

Antibiotikumok megfelelő alkalmazása II. • A terápiás ajánlás alapján helyi CDI terápiás protokollt kell kialakítani, és a protokoll gyakorlati alkalmazását ellenőrizni kell. • A compliance ellenőrzése lényeges betegbiztonsági mutató. • Lehetőség szerint minden CDI- esetről, de különösen a súlyos, illetve a halmozódás részeként előforduló esetek kezeléséről infektológussal konzultálni kell. • Az infektológussal történt konzultáció tényét dokumentálni kell.

Infekciókontroll módszerek

Korai diagnózis • • Minden nosocomiális hasmenés esetén gondolni kell C. difficile fertőzésre. Klinikai gyanú alapján hasmenéses székletminta laborba küldése (toxinkimutatás és/vagy tenyésztés). Hasmenéses tünetekkel a kórházba felvett beteg székletét vizsgálni kell C. difficile irányába, ha legalább egy igazolt CDI kockázati tényező fennáll. „Silent CDI”: Kolonoszkópia, labor, képalkotó vizsgálat

NEM SZÜKSÉGES • • • CDI diagnózis esetén ismételt székletvizsgálat (kivéve relapszus gyanú esetén egyéb okok kizárása) Tünetmentesek vizsgálata (beteg tünetmentes kórtermi kontaktjai, tünetmentes eü. dolgozók) Terápia/gyógyulás után „felszabadító” vizsgálat

Surveillance I. • Igazolt (súlyos) CDI esetén járványügyi kivizsgálás (3. sz. melléklet) • Teljeskörű kórházi CDI surveillance (toxinkimut. , tenyésztés eredményei labor!) • Incidencia arányszámok képzése osztályonként/kórházra – Behurcolt és „saját” új CDI esetek/ 1000 ápolási nap – „Saját” új CDI esetek/ 1000 ápolási nap • Letalitás – Adott időintervallum alatt CDI-ben meghalt beteg / összes CDI-s beteg

Surveillance II. • Az intézményi osztály-specifikus CDI surveillance felhasználható – az infekciókontroll intézkedések ellenőrzésére; a helyi CDI infekciókontroll, – a terápiás protokollban foglaltak betartásának vizsgálatára; – a helyi CDI terápiás protokoll klinikai auditjára • CDI arányok, szövődmények (beleértve a relapsust) és a fertőzés súlyosságának változásai új törzs(ek) megjelenése • Bejelentendő az NNSR-be

Képzés, kommunikáció • Klinikai tünetek, kockázati tényezők, terjedési mód, ill. a szükséges infekciókontroll intézkedések • Eü. dolgozók, takarító személyzet oktatása • Betegek, hozzátartozók oktatása (5. sz. melléklet) • Háziorvos értesítése (6. sz. melléklet)
A terjedés kockázatának csökkentése

Izoláció I. • Mihamarabb és helyben (nem kell fertőző osztályra helyezni a beteget) • Egyágyas, komfortos kórteremben • Kohorsz izoláció lehetséges (kijelölt WC, szoba-WC szükséges) • CDI-s beteg vizsgálatait lehetőség szerint a kórteremben kell elvégezni. • Fennjáró beteg, lehetőség szerint, a kórtermet ne hagyja el.

Izoláció II. • Más helyen történő betegvizsgálat: – a helyet előzetesen értesíteni kell; – a CDI-s beteg vizsgálatát lehetőség szerint utolsóként kell elvégezni; – törekedni kell a várakozási idők minimalizálására és arra, hogy a CDI-s beteg a várakozókkal kontaktusba ne kerüljön; – megfelelő sporocid hatás-spektrummal bíró környezetfertőtlenítés; – a beteg szállítása során a standard izoláció szabályait kell követni. Betegkocsit, hordágyat utána lemosásos vagy letörléses módszerrel fertőtleníteni kell.

Izoláció III. • Lehetőség szerint külön ápolószemélyzet • Elkülönítés a tünetek megszűnte után 48 órával feloldható. • Ha a C. difficile okozta hasmenés rendeződik, a beteg hosszú ápolási idejű intézménybe áthelyezhető. • A CDI-ből gyógyult beteg átadása/felvétele más betegellátó (pl. hosszú ápolási idejű) intézménybe nem köthető negatív C. difficile székletvizsgálati eredményhez.

Kézhigiéne I. • CDI-s beteg bármely ellátásához kesztyű használata • Esetleges kontamináció esetén, kesztyű/védőruha levételkor, ill. betegszoba elhagyása előtt kézmosás (dörzsölve – spórák!) – egyfázisú kézfertőtlenítőszerrel (9. sz. melléklet) vagy – nem fertőtlenítő hatású folyékony szappannal, majd alkoholos kézbedörzsölés

Kézhigiéné II. • Igazoltan C. difficile fertőzésben szenvedő vagy arra gyanús beteg ellátása során az alkoholos kézbedörzsölés kézfertőtlenítési technikájának kizárólagos alkalmazása nem megengedett.

Védőruházat • Kesztyű! • Hasmenéses beteg ellátása köpenyben és kötényben • Levetett védőruházat fertőzött textíliának minősül • A levetett, kontaminálódhatott, vagy kontaminálódott, egyszer használatos védőruházatot (védőkesztyűt, védőkötényt) a célra kijelölt helyen, a veszélyes fertőző anyagok gyűjtésére szolgáló műanyagzsákokban kell gyűjteni.

Textíliák fertőtlenítése • A textil védőruházatot (köpeny, ing, nadrág stb. ), valamint a betegek ágyneműjét, törülközőit, hálóruháit, a veszélyes, fertőző anyagok gyűjtésére szolgáló műanyag zsákokba kell összegyűjteni, lezárni és a mosodába szállítani. • A textíliák gyűjtésénél kerülni kell a porképződést. • A textíliákat termo-, vagy kemo-termo dezinfekciós mosással kell tisztítani

Környezet és eszközök fertőtlenítése • Folyamatos és zárófertőtlenítés sporocid hatásspektrumú szerrel • Előny: min. 1000 ppm cc klórtartalmú szer (ppm, parts per million = 1 mg/l) • CDI-s beteg kórtermének padlózatát, leggyakrabban érintett felületeket napi rendszerességgel • Betegkocsi, hordágy, ágytál, szoba-WC (kiürítés után minden alkalommal) • CDI-s beteg ellátása során használt dg. , ther. vagy ápolási eszközök

Diagnosztikus, terápiás, ill. ápolási eszközök • Ha lehetséges, egyszer használatos eszközöket kell használni. • Az eszközöket (pl. vérnyomásmérő mandzsetta) személyre szólóan kell biztosítani és használni. • Az eszközöket a használatukat követően azonnal gondosan meg kell tisztítani, majd sporocid hatásspektrummal rendelkező fertőtlenítőszerrel kell fertőtleníteni. • A lázmérőket nem szabad több betegnél használni. A cserélhető higiéniai tokkal rendelkező digitális lázmérők használatát kerülni kell.

Egyéb teendők • A C. difficile fertőzésben meghalt beteg szállítása során a standard izoláció szabályait kell betartani • A tetem plasztik zsákban történő szállítása nem szükséges. • A súlyos fertőzésben meghalt beteg boncolása indokolt, a boncolás során a standard izoláció szabályait kell betartani.

Teendők CDI járványnál I. • • Higiénés intézkedések megerősítése Környezetfertőtlenítés ellenőrzése Antibiotikum alkalmazás gyakorlatának felülvizsgálata Székletminta vagy C. difficile törzs referencia laborba küldése járványügyi összefüggés bizonyítása érdekében. • Izoláció, lehetőség szerint külön ápolószemélyzet • Átmeneti intézkedések (pl. betegelhelyezésre vonatkozóan) • Hasmenésben vagy igazolt C. difficile fertőzésben szenvedő eü. dolgozó a betegellátásban nem vehet részt.

Teendők CDI járványnál II. • Ha külön ápolószemélyzet biztosítása mellett is folytatódik a C. difficile terjedése osztályra/intézménybe új beteg nem vehető fel. • Ha az összes intézkedés betartása mellett is folytatódik a C. difficile terjedése (pl. újranyitott osztály esetén) az osztályt ki kell üríteni; újabb alapos tisztítást, zárófertőtlenítést kell végezni a C. difficile valamennyi potenciális környezeti rezervoárjának megszüntetése céljából.

Egészségügyi ellátással összefüggő CDI • A betegség tünetei a kórházi felvételt követő 48 órán túl vagy a kibocsátást követő 4 héten belül alakulnak ki (egészségügyi intézményben jelentkező, és az egészségügyi ellátással összefüggő nosocomiális fertőzés), • A beteg a jelen kórházi felvételét megelőző 4 héten kórházi vagy ambuláns kezelésben részesült (a területen jelentkező, valójában más egészségügyi intézményből behurcolt fertőzés).
- Slides: 53