CATABOLISME DES PORPHYRINES SYNTHSE DE BILIRUBINE Dr A

CATABOLISME DES PORPHYRINES -SYNTHÈSE DE BILIRUBINE- Dr A GOURI, Email: biochcastel@gmail. com www. biochmed. blogspot. com

PLAN I. INTRODUCTION II. CATABOLISME DE L’HÉME III. EXPLORATION BIOCHIMIQUE IV. ANOMALIES DU CATABOLISME

I. Introduction • Dans des conditions physiologiques normales: Le GR a une durée de vie qui est d'environ de 120 jours • 1– 2 x 108 érythrocytes sont dégradés / heure • Bilirubine = produit final de dégradation de l’hème: Ø de l’hémoglobine +++ (lyse des GR sénescents) = 80% Ø des autres hémoprotéines (cytochromes, catalases…)= 20% • Production quotidienne: 0, 5 mmol/j (300 mg) • Métabolisme débute dans le SRE(Le foie (cellules de Kupffer). Les lymphatiques. La moelle osseuse. La rate) Ø , se termine dans le foie. Ø Augmentation dans le sang couleur jaune des téguments et muqueuses = ICTERE
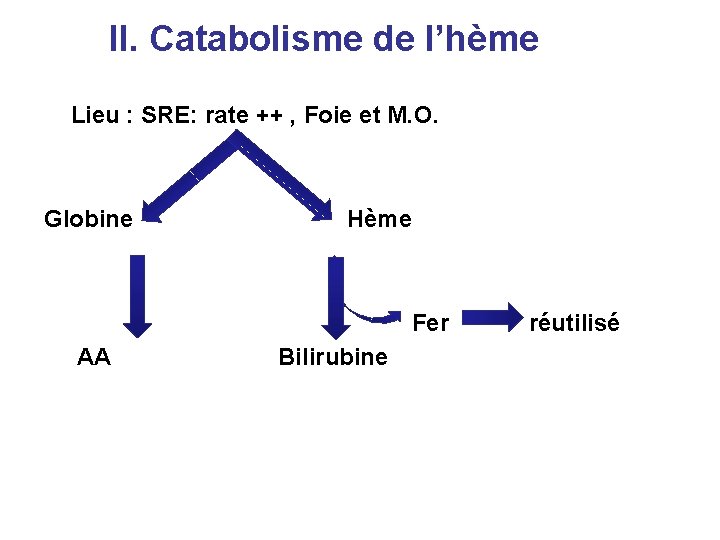
II. Catabolisme de l’hème Lieu : SRE: rate ++ , Foie et M. O. Globine Hème Fer AA Bilirubine réutilisé
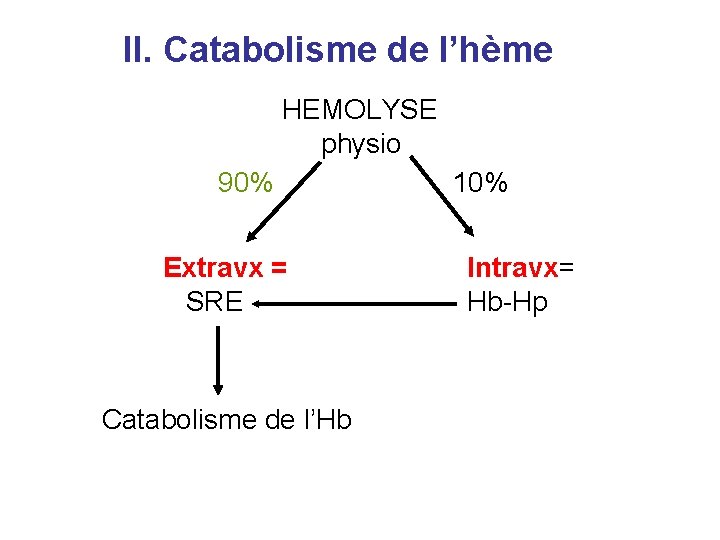
II. Catabolisme de l’hème HEMOLYSE physio 90% Extravx = SRE Catabolisme de l’Hb 10% Intravx= Hb-Hp

II. Catabolisme de l’hème Etapes : 1. Production de la bilirubine 2. Captation par le foie 3. Conjugaison hépatocytaire 4. Excrétion dans la bile
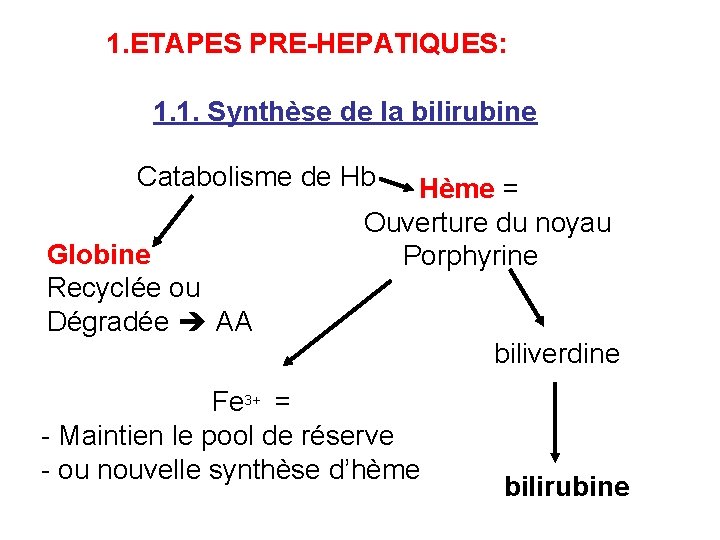
1. ETAPES PRE-HEPATIQUES: 1. 1. Synthèse de la bilirubine Catabolisme de Hb Hème = Ouverture du noyau Globine Porphyrine Recyclée ou Dégradée AA biliverdine Fe 3+ = - Maintien le pool de réserve - ou nouvelle synthèse d’hème bilirubine
Heme (Fe 2+) Hème oxygénase (HOX) RE NADPH + 02 Oxydation et ouverture du cycle au niveau du pont C 0 + Fe 3+ + NADP+ M V M P M M V 2 3 0 4 NADPH γ N H 1 N H N Biliverdine 0 Biliverdine réductase M V M P M M V 2 0 N H 3 γ 4 N H H H N H Bilirubine non conjuguée BNC (libre) 1 N H NADP+ 0 Réduction du pont méthylène γ

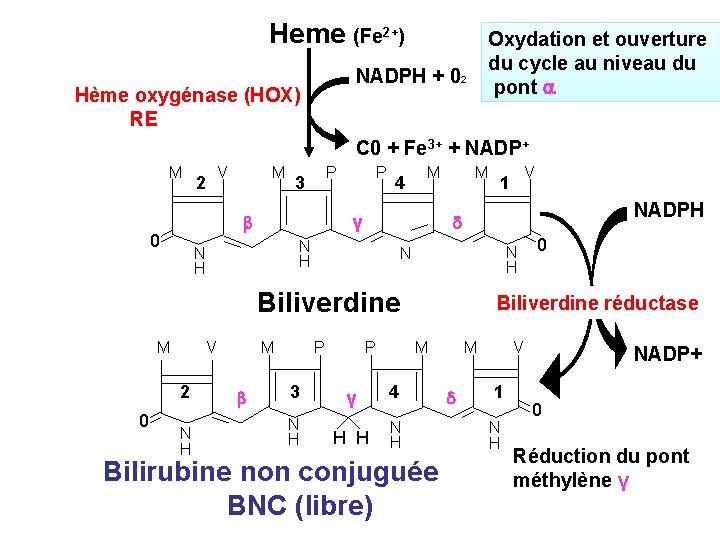
• Le catabolisme de l’hème et de toutes les hémoprotéines se fait dans les fractions microsomiques des cellules du SRE. • Par un système enz complexe = Hème oxygénase (HOX) • Quand l’hème atteint ce système : le fe++ (ferreux) est habituellement oxydé sous la forme Fe+++ (ferrique) constituant l’hémine • Il peut faiblement lié l’albumine méthémalbumine. • Le système HOX est inductible( )ﺗﺤﺮﻳﺾ par le substrat. • Il est logé dans le voisinage du système de transport des électrons. • L’hémine est réduite par 1 molécule de NADPH, H+ (Fe+++ Fe++) ,

• une 2ème moléculede NADPH, H+ permet l’addition de l’O 2 au pont -méthényle entre les noyaux pyrroles I et II de la porphyrine, et le fe++ est de nouveau réoxydé (Fe+++). • Une quantité additionnelle d’O 2 libère l’ion Fe+++ produit le CO une quantité équimoléculaire de biliverdine IX- est formée par ouverture du noyau tétrapyrrolique. • L’hème lui –même participe à cette réaction en tant que catalyseur. • Une biliverdine réductase réduit le pont méthényle entre les pyrroles III et IV en un groupe méthylène pour produire la bilirubine IX- un pigment jaune • Le métabolisme de la BRB se poursuit d’abord dans le foie

1. 2. transport plasmatique Bilirubine non conjuguée libre = • Insoluble dans l’eau • Liposoluble (toxique SNC) • Transportée dans le sang en liaison à l’albumine jusqu’au foie

2. étapes hépatocytaires 2. 1. captation un mécanisme impliquant un transporteur mb 2. 2. Conjugaison • Transport au niveau du RE lisse • conjugaison à 2 (acide glucuronique) = (diglucuronide de bilirubine) = BC • Catalysée par l’UDP-glucuronyl transférase.

UDPG. T BNC diglucuronide de BRB =BC 2(UDPglucuronyl) 2 UDP BC = soluble dans l’eau facilite son excrétion dans la bile avec les autres pigments biliaires 2. 3. élimination dans la bile Par un transporteur : c. MOAT (canalicular multiple organic anion transporter) dans les canalicules intrahepatiques

3. étapes post-hépatiques 3. 1 excrétion dans les canaux biliaires • BC sécrétée dans les canalicules biliaires et atteint l’intestin grêle par les canaux du système biliaire (VBP) 3. 2 transformation dans l’intestin • En urobilinogène(UG) par l’action des enzymes bactériennes dont: § 1 partie dans le sang portal (mais captation hep incomplète, une partie passera dans la circulation excrétée dans les urines = urobiline) § 1 majeure partie de UG intestinal est oxydée dans le côlon en un pigment brun = stercobiline excrétée dans les selles (couleur)

La BRB =BT= présente dans le sang S/F – BNC (95%) liée ALB (non covalente) non filtrée par le glomérule non décelable dans les urines normales – Le reste BC peut être filtrée une bilirubinurie reflète [BC] dans le sg (patho) • La BRB est photosensible • BNC liposoluble toxique +++SNC (nouveau-né= risque d’ictère nucléaire) • Il se forme une 3ème forme de BNC( ) liée de façon covalente à la bilirubine chez des patients présentant une BC au long cours.

III. Exploration 1. Sang = sérum ou plasma • Urgence • Bilirubine totale (dosée)= BNC + BC • BC (directe) dosée • BNC (libre ou indirecte calculée)= BT - BC 2. autres liquides biologiques • Urines = recherche de bilirubine et urobiline • Liquide amniotique = souffrance foetale

3. Valeurs : • Sang : BT < 17 µmol/l BC < 4 µmol/l BNC < 11 µmol/l • Urines: Bilirubine =absence dans urines normales, BC possible mais tjs pathologique Urobiline = 3 -16 µmol/l (test peu sensible) • Liquide amniotique: recherche d’incompatibilité foeto-maternelle (Rhésus)

4. Variations pathologiques § Ictères = coloration jaune des tissus due aux dépôts de BRB § Ictère clinique si x 2, 5 la normale(>50µmol/l ) § Mécanisme de l’hyperbilirubinémie = Ø de la production de la BRB Ø altération de son métabolisme Ø de son excrétion Ø ou une association de ces ≠ facteurs

• Ictère pré-hép = hémolytique: surproduction de BRB Ic à prédominance de BNC • Ictère hep = défaut de - captation - conjugaison - excrétion (Intrahep) Ic mixte à BNC + BC • Ictère post-hep= cholestatiques = retentionnnels: défaut d’excrétion extra-hep toujours d’origine obstructive Ic à prédominance de BC

1. Ictères pré-hépatiques ou hémolytiques • Origine= destruction des GR circulants production de BRB • Ictères à BNC associant modérée de BC BT (max 170 µmol/l) • pigments biliaires : urobilinogène stércobiline + urobiline selles + urines très colorées • Signes d’hyperhémolyse = - effondrement de l’Hp - Fer sérique +Tf - hémoglobinurie • Pas de signes d’atteinte hepatique.

Causes: • Anomalies du GR (corpusculaires): anémies - mb : microsphérocytose, - Hb : hémoglobinopathies : – Drépanocytose= subst du 6ème résidu Glu par Val ( ), – Défaut de synthèse totale ou partielle des Ch ( ), avec synthèse compensatoire de ch ( ) Thalassémie érythropoièse inefficace - enzy: déficit en PK , G 6 PDH

• Anomalies non corpusculaires: Hyperhémolyse d’origine: - Mécanique - Immunologique: Incompatibilté (isoimmunisation) FM antiréshus +(D) - Toxique

2. Ictères hépatocytaires : à BRB mixte § Origine : atteinte hépatique pouvant inclure les 3 étapes majeures du métab § Ictères associant des ≠ formes de BRB avec des % variables selon l’importance et la nature de l’atteinte. § 3ème forme de BNC( ) liée de façon covalente à la bilirubine chez des patients présentant une BC au long cours.

§ L’hyperbilirubinémie peut être due à un excès en BC ou BNC détermination des 2 fractions nécessaires pour le diagnostic (l’ictère néonatal) 2. 1 Ic à prédominance de BNC : Défaut de captation et/ou de conjugaison (déficit en UDPglucuronyl transférase, partiel ou total) , génétique ou iatrogène, prématurité. Sans signes d’hyperhémolyse et sans cholestase

2. 2. Ic à prédominance de BC • Trouble de l’excrétion de la BRB dans les canalicules (VB intrahépatiques) • Relevant d’un processus hépatocytaire métabolique ou obstructif • Hépatites aigues ou chroniques virales ou médicamenteuses • Cirrhoses • Tumeurs hep • Intolérance congénitale au fructose ou au galactose

Accompagnées de: § signes de cytolyse ( aminotransférases) § sans ou avec signes de cholestase intrahep § Signes biologiques et cliniques propres à chaque cause.

Hyperbilirubinémie héréditaires chroniques:

Ictère physiologique du nouveau né Déficit partiel de la conjugaison apparaît au 3ème jour de la naissance et disparaît spontanément au bout d’ 1 semaine à 10 js Ces ictères sont à différenciés des ictères Pathologiques du nouveau né apparaissant à la Naissance ou qqs heures après. Ictère du nouveau né allaité au sein : rare Présence dans le lait de l’allopregnandiol (inhibiteur de l’enzyme de conjugaison)

3. ictères post-hépatiques § Origine: obstruction de la voie biliaire principale reflux de la BC dans le sang. Production de BRB et conjugaison = normales Ictères à BC associe BC delta(30 -50% de la BT) § Signes directs de cholestase: (syndrome de rétention biliaire) § BT > 500 -700µmol/l § Absence d’excrétion de la bilirubine pas de formation de pigments urobilinogène urinaire et fécal (selles décolorées)

§ Bilirubinurie ++ urines foncées § Présence de sels biliaires dans le sang (cholalémie) + urine (cholalurie) urines mousseuses § cholestérol § ENZ : phosphatases alcalines, GGT, 5’nucléotidase , leucine aminopeptidase. § Signes indirects de cholestase § absorption INT de: § VIT lipos (A. D. K. E) synthèse facteur de la coag vit K dépendants § Lipi stéatorrhée

Causes: § lithiases des VBP (cholédoque) § tumeurs de la tête du pancréas ou de la vésicule biliaire § Obstruction d’origine parasitaire

Merci pour votre attention
- Slides: 33