CAT DEVANT UN SYNDROME MNING FBRILE Dr A

CAT DEVANT UN SYNDROME MÉNINGÉ FÉBRILE Dr A, FILALI SERVICE DES MALADIES INFECTIEUSES UNIVERSITE DE CONSTANTINE 3
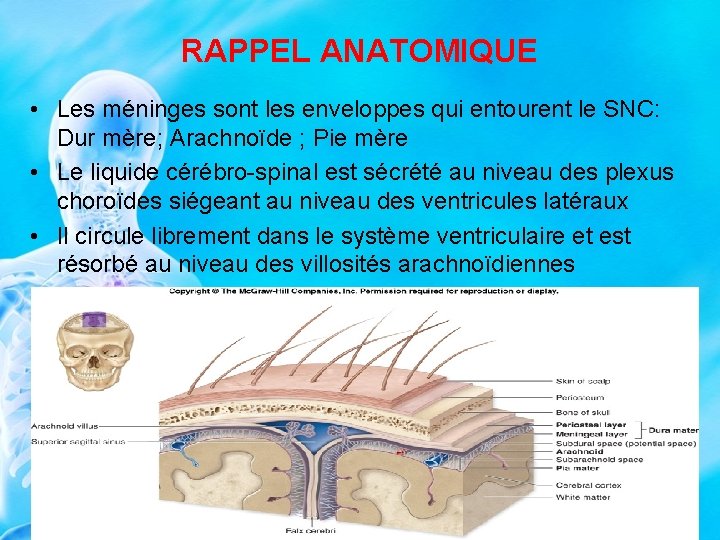
RAPPEL ANATOMIQUE • Les méninges sont les enveloppes qui entourent le SNC: Dur mère; Arachnoïde ; Pie mère • Le liquide cérébro-spinal est sécrété au niveau des plexus choroïdes siégeant au niveau des ventricules latéraux • Il circule librement dans le système ventriculaire et est résorbé au niveau des villosités arachnoïdiennes

INTRODUCTION § Les méningites représentent une inflammation aiguë des méninges et des espaces sous-arachnoïdiens secondaire à un envahissement septique bactérien par contiguïté à partir d’un foyer infectieux craniofacial ou par voie hématogène à partir d’un foyer septique à distance. • L’encéphalite : c’est la présence d’un processus inflammatoire au niveau du cerveau. • La rhombonce phalite : c’est l’inflammation du tronc cérébral. § De nombreux agents pathogènes peuvent être à l’origine, réalisant des tableaux de gravité très variable. § Au sein des méningites bactériennes, les méningites purulentes sont des urgences diagnostiques et thérapeutiques du fait de la mise en jeu du pronostic vital et fonctionnel. § Les méningites virales sont plus fréquentes et souvent bénignes. § Les autres causes parasitaires et fongiques sont rares.
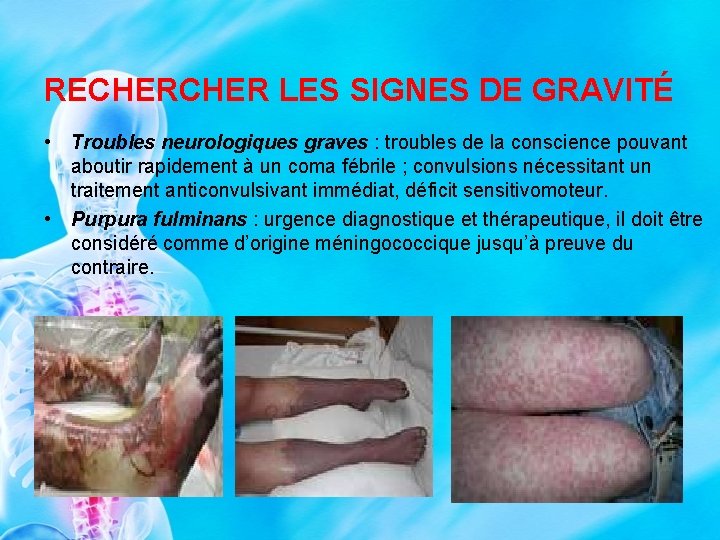
RECHER LES SIGNES DE GRAVITÉ • Troubles neurologiques graves : troubles de la conscience pouvant aboutir rapidement à un coma fébrile ; convulsions nécessitant un traitement anticonvulsivant immédiat, déficit sensitivomoteur. • Purpura fulminans : urgence diagnostique et thérapeutique, il doit être considéré comme d’origine méningococcique jusqu’à preuve du contraire.

RECHER LES SIGNES DE GRAVITÉ • Détresse respiratoire : avec polypnée, tirage multiple et cyanose des extrémités, nécessitant une ventilation mécanique. • Défaillance cardio-circulatoire : associant hypotension artérielle, marbrures des genoux, froideur des extrémités, oligo-anurie nécessitant un remplissage vasculaire.
DIAGNOSTIC POSITIF D’UN SYNDROME MÉNINGÉ FÉBRILE ü Ø Ø Signes généraux : Fièvre élevée atteignant 39 -40°c, Frissons. Tachycardie. Altération de l’état général. Insomnie.

DIAGNOSTIC POSITIF D’UN SYNDROME MÉNINGÉ FÉBRILE ü Signes fonctionnels : trépied méningitique (HIC) Ø Céphalées : constantes, précoces, intenses, rebelles aux antalgiques, exacerbées par la lumière, les bruits, et l’examen médical. Ø Vomissements : inconstants, classiquement en fusée, favorises par les changements de position. Ø Constipation : inconstante.

DIAGNOSTIC POSITIF D’UN SYNDROME MÉNINGÉ FÉBRILE ü Signes physiques : Ø Attitude en chien de fusil

DIAGNOSTIC POSITIF D’UN SYNDROME MÉNINGÉ FÉBRILE ü Signes physiques : Ø Raideur de la nuque : à la flexion et non lors des mouvements de rotation. Ø Signe de Kernig : impossibilité de fléchir les cuisses sans fléchir les genoux.

DIAGNOSTIC POSITIF D’UN SYNDROME MÉNINGÉ FÉBRILE ü Signes physiques : Ø Signe de Brudzinski : flexion de la nuque entraine la flexion involontaire des membres inférieurs ou l’élévation d’un membre inférieur tendu entraine la flexion du membre controlatéral s’il était en extension ou une extension de celui ci s’il était en flexion.

DIAGNOSTIC POSITIF D’UN SYNDROME MÉNINGÉ FÉBRILE ü Signes neurologiques et encéphalitiques : Ø Dans les formes sévères de méningites, les signes neurologiques sont variables donnant un tableau de méningo-encéphalite : ü trouble de la conscience allant de la simple obnubilation au coma ; ü convulsions localisées ou généralisées ; ü signes déficitaires : hémiplégie, paralysie d’un nerf crânien, paresthésie ; ü troubles neuro-végétatifs : respiration irrégulière, variation de la tension artérielle et la température ; ü modification des réflexes ostéo-tendineux.

DIAGNOSTIC POSITIF D’UN SYNDROME MÉNINGÉ FÉBRILE ü Diagnostic difficile si : Ø NOURRISON : Agitation , somnolence Fixité du regard Refus d’alimentation Cris incessants , plaintifs Hypotonie Tension de la fontanelle en dehors des cris Convulsions , trouble de la conscience et Plafonnement du regard → signes tardifs.

DIAGNOSTIC POSITIF D’UN SYNDROME MÉNINGÉ FÉBRILE ü Diagnostic difficile également si : Ø NOUVEAU NÉ : signes de souffrance néonatale +++ Fièvre ou hypothermie Refus de boire Prostration Détresse respiratoire Ictère , hépato-splénomégalie Convulsions Syndrome hémorragique

EXAMENS PARACLINIQUES ü Une fois le syndrome méningé reconnu, il reste à trouver l’étiologie, ceci se base essentiellement sur la ponction lombaire : geste essentiel pour le DG, réalisé immédiatement devant un Sd méningé fébrile avant toute ATBpie. Il faut au moins 3 tubes stériles pour analyse biochimique , microbiologique et cytologique, 2 -5 ml chez l’adulte (40 gouttes) acheminé immédiatement au laboratoire.

EXAMENS PARACLINIQUES ü Contres Indications de la PL : Ø Les signes d’engagement (mydriase unilatérale, hoquet, trouble ventilatoire, mouvements d’enroulement). Ø Instabilité hémodynamique. Ø Les anomalies de l’hémostase préalablement connues, la prise d’un traitement anticoagulant à dose efficace, une suspicion clinique d’un trouble majeur de l’hémostase (saignement actif).

EXAMENS PARACLINIQUES ü TDM cérébrale avant la PL : Ø Ø Ø q Signes de localisation neurologiques et/ou Troubles de la vigilance mesurés par un score de Glasgow ≤ 11 et/ou Crises convulsives récentes ou en cours, focales ou généralisées. Si le scanner montre un effet de masse ou des signes d’engagement, la PL est contre indiquée. q Dans les rares cas où un scanner est indiqué avant la PL, il convient avant le scanner et en urgence de prélever une hémoculture et de commencer immédiatement une première dose de Dexaméthasone immédiatement suivie de l’antibiothérapie.

EXAMENS PARACLINIQUES ü Résultats de la PL : Ø Dans l’heure qui suit la PL +++ Aspect macro : clair , louche , trouble, purulent , eau de riz ou hématique. Ø Etude cytologique Cellularité : nombre d’éléments cellulaires/ml: PNN ou LYMPHOCYTES; Ø Examen bactériologique Examen direct avec coloration de Gram. Culture avec antibiogramme si germe isolé. Recherche d’Ag solubles. Ø Etude biochimique Glycorachie ( normale ≥ 40% glycémie instantanée). Proteinorachie (normale 0, 20 -0, 30 g/l). Chlorurorachie.

EXAMENS PARACLINIQUES ü AUTRES EXAMENS : Ø Hémocultures systématiques Ø Prélèvement porte d’entrée si elle existe (ORL ) Ø NFS : hyperleucocytose Ø CRP élevée Ø Procalcitonine élevée Ø Ionogramme Ø Glycémie Ø Créatinine Ø Radiographie du thorax

EXAMENS PARACLINIQUES ü IMAGERIE CEREBRALE : Ø IRM CERBRALE Ø TDM CEREBRALE Indications : Ø Signes neurologiques nouveaux Ø Altération de l’état de conscience
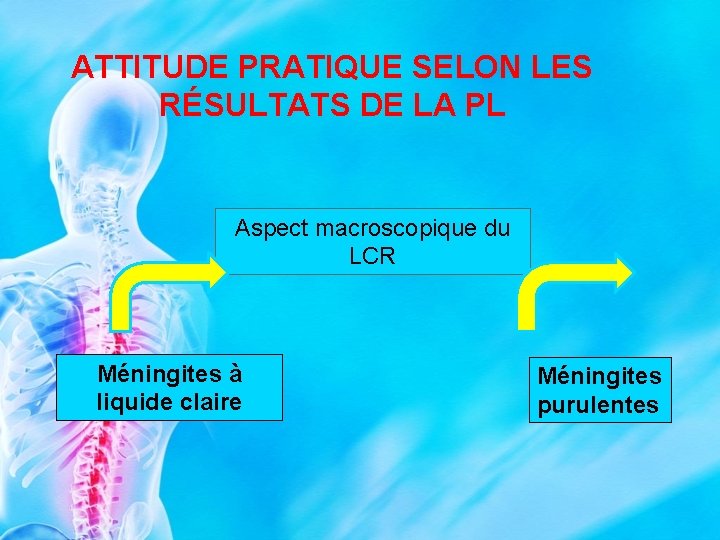
ATTITUDE PRATIQUE SELON LES RÉSULTATS DE LA PL Aspect macroscopique du LCR Méningites à liquide claire Méningites purulentes

MENINGITES A LIQUIDE CLAIR
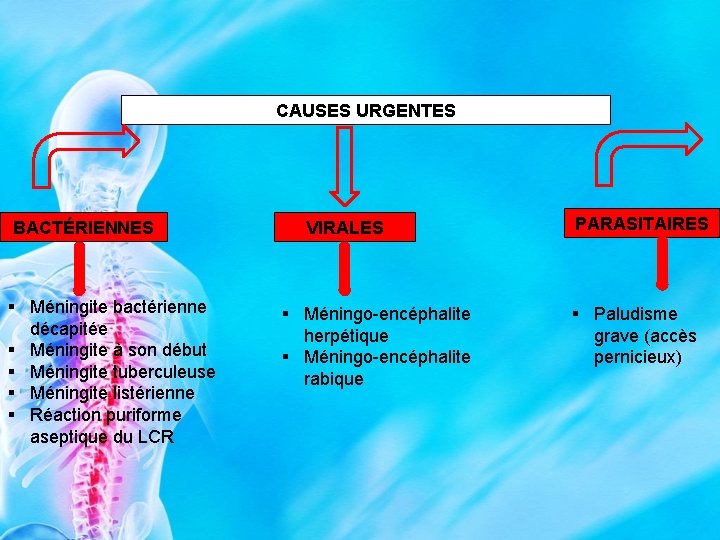
CAUSES URGENTES BACTÉRIENNES § Méningite bactérienne décapitée § Méningite à son début § Méningite tuberculeuse § Méningite listérienne § Réaction puriforme aseptique du LCR VIRALES § Méningo-encéphalite herpétique § Méningo-encéphalite rabique PARASITAIRES § Paludisme grave (accès pernicieux)

CAUSES BACTÉRIENNES q Méningite bactérienne décapitée : • Par un traitement ATB franchissant la barrière méningée : pénicilline G, ampicilline et divers phénicolés et sulfamides. • Il faut recher un foyer infectieux (ORL, cutané). • LCR : hyperprotéinorachie importante, une hypoglycorachie, une hyperlacticorachie. • Aucun germe à l’examen direct et même à la culture. • La formule est volontiers panachée mais contient rarement des polynucléaires altérés d’où l’intérêt d’une CIE qui trouve ici son indication. • Traitement : Ampicilline 200 mg/kg/j en IVD chez l’adulte pendant 10 à 15 jours.

CAUSES BACTÉRIENNES q Méningite bactérienne à son début : § Situation rencontrée au cours des méningites à méningocoque ou au cours des formes graves des méningites purulentes avec bactériémie. Il existe autre que le syndrome méningé, une altération de l’état général, un syndrome infectieux sévère, signes de collapsus, des arthralgies, purpura. § L’antibiothérapie ainsi sera choisie en fonction des circonstances de survenue, l’âge, le terrain et d’une éventuelle porte d’entrée évidente.

CAUSES BACTÉRIENNES q Méningite tuberculeuse : • • • C’est la plus importante, non seulement par sa fréquence qui est très élevée dans notre pays, mais aussi par sa gravité. Le début est insidieux : fébricule, anorexie, amaigrissement, trouble du sommeil, rarement trouble de la conscience. Ce n’est qu’en 2 à 3 semaines plus tard, qu’apparaît la phase d’état avec des signes neuropsychiatriques. L’examen physique retrouve un syndrome méningé avec une note encéphalitique. LCR : au début une formule panachée avec une polynucléose (30 à 50) puis devient par la suite lymphocytaire (500 éléments/mm 3), l’albuminorachie peut être modérée au début, rapidement elle atteint 1 g ou d’avantage. L’hypoglycorachie est quelquefois retardée, rapidement elle est franche < 0, 40 g/l. Le taux de chlorure est également abaissé en raison de l’hyponatrémie.

CAUSES BACTÉRIENNES q Méningite tuberculeuse : • • • Le scanner : dilatation ventriculaire, l’existence d’un tuberculome, un aspect d’arachnoïdite de la base. La radiographie pulmonaire montre une miliaire tuberculeuse. Le fond d’œil : tubercule de Bouchut. Recherche de BK dans le LCR, crachats, urines à l’examen direct et en culture. Débuter le traitement antituberculeux sur des éléments indirects : RHZE pendant 2 mois puis RH pendant 4 à 7 mois. On y associe souvent une corticothérapie pendant un mois dont le but est de prévenir une arachnoïdite de la base avec blocage du LCR. L’évolution peut être : ü Favorable : le traitement antituberculeux transforme l’évolution de la méningite sur le plan clinique et biologique. ü Défavorable : la mort survient dans 15 à 20 % des cas. ü Des complications peuvent survenir : paralysie faciale, strabisme ou séquelles psychiques.
CAUSES BACTÉRIENNES

CAUSES BACTÉRIENNES q Méningite listérienne : • • • Volontiers purulente, mais peut être à liquide clair, survient chez un sujet immunodéprimé. Elle peut se présenter soit comme une méningite aiguë d’allure virale avec une réaction cellulaire faible à prédominance soit lymphocytaire, soit polynucléaire voire panachée, les perturbations biochimiques sont discrètes avec parfois hyperlacticorachie ; soit comme une méningite subaiguë pseudo tuberculeuse lymphocytaire avec hypoglycorachie. Quelque soit le tableau, soit d’emblé, soit secondaire, d’autres signes neurologiques peuvent apparaître : trouble de la conscience, convulsions, paralysie dominée par l’atteinte des structures bulbaires et particulièrement des nerfs crâniens. Au maximum peuvent s’observer des troubles profonds de la conscience avec coma et des désordres neurovégétatifs sévères mettant en jeu le pronostic vital immédiat. Le diagnostic de certitude n’est porté que par l’isolement du germe (Listéria) dans le sang ou le LCR. Vue la gravité de cette atteinte, on doit recourir au traitement au moindre doute à base d’ampicilline et gentamycine pendant 3 semaines, parfois on est amené à l’associer aux antituberculeux si on n’arrive pas à trancher entre les 2 diagnostics.
CAUSES BACTÉRIENNES

CAUSES BACTÉRIENNES q Réaction puriforme aseptique du LCR : • Réaction méningée secondaire à une affection bactérienne au contact des méninges, une thrombophlébite ou un abcès du cerveau, on y pensera si l’on observe des signes neurologiques focalisés, on rechera un œdème au fond d’œil. • LCR : polynucléaires intacts, albuminorachie élevée, glycorachie normale. • Le contexte initial, la survenue de signes neurologiques, l’examen TDM orientent le diagnostic.

CAUSES VIRALES q Méningo-encéphalite herpétique : • • Due à Herpès simplex virus de type I ( primo-infection). Le tableau d’encéphalite : hallucinations auditives, olfactives, visuelles, troubles psychiques, troubles mnésiques et convulsions. LCR : formule lymphocytaire ou panachée, élévation modérée de l’albuminorachie, mais la glycorachie est en règle normale ainsi que la chlorurorachie. EEG : activité de périodicité courte et d’expression focalisée au niveau de la région temporale. TDM : hypodensité temporale avec effet de masse (image de nécrose). Traitement d’urgence : Aciclovir 10 mg/kg/8 H pendant 15 à 21 jours. En l’absence de traitement, le pronostic est toujours fatal.

CAUSES VIRALES q Méningo-encéphalite rabique : Ø Rage spastique ou furieuse : • Forme la plus fréquente, tableau d’excitation psychomotrice majeure caractérisée par : ü trouble du comportement, des hallucinations et convulsions ; ü hyperesthésie cutanée, sensorielle ; ü la soif est vive, les contractions paroxystiques du pharynx provoquent le spasme hydrophobique par le moindre stimulus visuel d’un verre d’eau ou auditif par le bruit d’écoulement d’eau à l’ouverture du robinet ; ü aérophobie : crise spastique déclenchée par le courant d’air ou par le souffle de l’examinateur ; ü une hypersalivation abondante ; ü lutte avec l’entourage et cris lors des tentatives pour faire boire le malade ; ü troubles neurovégétatifs : irrégularité cardio-respiratoire et sueurs abondantes.

CAUSES VIRALES q Méningo-encéphalite rabique : Ø Rage paralytique : • Non fréquente réalisant un syndrome paralytique ascendant, paralysie des membres inférieurs puis troubles sphinctériens, enfin atteinte bulbaire avec paralysie des nerfs crâniens et arrêt cardio-respiratoire. • L’hydrophobie et l’aérophobie ne sont retrouvées que dans la moitié des cas.

CAUSES VIRALES q Méningo-encéphalite rabique : • La PL peut être normale ou montrer une réaction cellulaire modérée à prédominance de lymphocytes avec le plus souvent une normoglycorachie et normoalbuminorachie. • Le diagnostic ne peut être confirmé que par un laboratoire spécialisé à partir des prélèvements salivaires, apposition cornéenne, de LCR, de biopsie cutanée (nuque, menton ou cerveau) par détection du virus par IF et isolement en culture cellulaire. • L’autopsie révèle des lésions spécifiques, les corpuscules de Niger dans les cellules du crâne. • Le traitement est symptomatique, car toute rage déclarée est une rage mortelle.

CAUSES PARASITAIRES q Neuropaludisme ou accès pernicieux : • Dû à un protozoaire Plasmodium falciparum. • Tableau d’encéphalopathie fébrile survenant chez les sujets non immuns. • Début : soit brusque, soit par des manifestations palustres non reconnues comme telles. • Phase d’état : coma d’intensité variable, souvent profond associé à une fièvre à 39 -40°C. Parfois cette encéphalopathie s’accompagne de convulsions notamment chez l’enfant avec parfois des signes méningés.

CAUSES PARASITAIRES q Neuropaludisme ou accès pernicieux : • • • A l’examen : l’hypotonie est généralisée avec aréflexie ostéo-tendineuse, absence de signes neurologiques de focalisation. La sudation est abondante, la respiration stertoreuse, le pouls est rapide, HPM, SPM ainsi qu’un ictère peuvent s’observer. LCR : réaction lymphocytaire avec une hyperprotéinorachie modérée et une normoglycorachie. La PL peut être normale. Le diagnostic : épidémiologie, notion de voyage récent en zone d’endémie palustre. Confirmé par la mise en évidence d’hématozoaire au frottis sanguin et à la goutte épaisse au niveau du sang périphérique. Le traitement urgent : Quinine 25 mg/kg/j pendant 7 jours. Au début du traitement, une dose de charge peut être administrée 16 mg/kg en 4 heures dans une perfusion de SGI sous surveillance de l’ECG. Une chimioprophylaxie est préconisée en cas de voyage en zone d’endémie palustre.
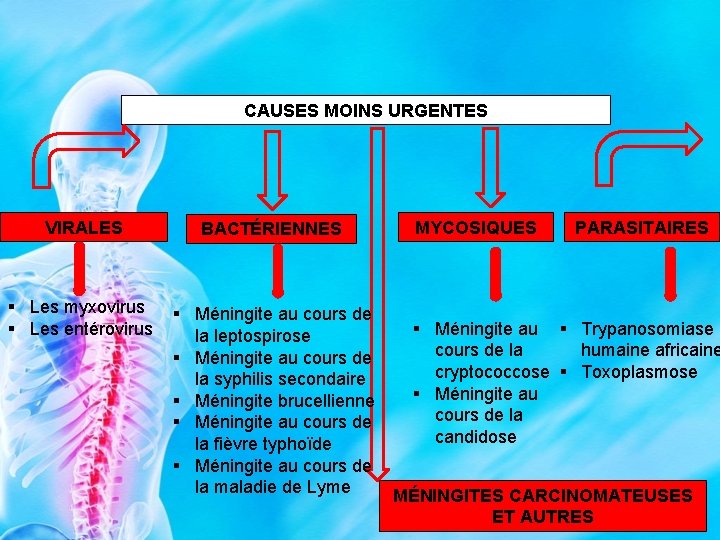
CAUSES MOINS URGENTES VIRALES § Les myxovirus § Les entérovirus BACTÉRIENNES MYCOSIQUES PARASITAIRES § Méningite au cours de § Méningite au § Trypanosomiase la leptospirose cours de la humaine africaine § Méningite au cours de cryptococcose § Toxoplasmose la syphilis secondaire § Méningite au § Méningite brucellienne cours de la § Méningite au cours de candidose la fièvre typhoïde § Méningite au cours de la maladie de Lyme MÉNINGITES CARCINOMATEUSES ET AUTRES

CAUSES VIRALES q Méningites aigues virales : § Sont les plus fréquentes, se rencontrent chez l’adulte et les enfants de tout âge, elles sont rares chez les sujets âgés. § LCR : réaction lymphocytaire pouvant atteindre plusieurs milliers par mm 3, hyperprotéinorachie modérée, glycorachie normale. Seules de rares méningites ourliennes comportent une hypoglycorachie modérée. § Les myxovirus ( virus ourlien, virus de la rougeole, et de la grippe) et les entérovirus (virus de la poliomyélite) sont le plus souvent en cause. § L’évolution est le plus souvent spontanément favorable.

CAUSES BACTÉRIENNES q Méningites au cours de la leptospirose : § Causée par des spirochètes du genre Leptospira, se voit toute l’année avec une recrudescence estivo-automnale. § LCR : réaction lymphocytaire, parfois panaché, hyperprotéinorachie modérée sans hypoglycorachie. § Le traitement repose sur l’amoxicilline 100 mg/kg/j ou ceftriaxone 1 g/j pendant 7 à 10 jours.

CAUSES BACTÉRIENNES q Méningites au cours de la syphilis secondaire : § § • • Évoquée devant la notion de comportement sexuel à risque, d’IST et de description d’un chancre syphilitique dans les antécédents. La syphilis secondaire survient entre le 2 e et le 4 e mois de l’évolution caractérisée par : ü Des signes cliniques précoces : la roséole (éruption maculeuse au tronc) ; les plaques muqueuses (érosions superficielles hautement contagieuses reposant sur des muqueuses voisines du siège de la primo-infection) ; l’alopécie (derrière les oreilles). ü Des signes cliniques tardifs : syphilides ( prédominant aux paumes et aux plantes des pieds, elles sont très contagieuses). ü Autres signes cliniques : syndrome pseudo-grippal, parfois syndrome méningé biologique à réaction lymphocytaire ; polyadénopathies localisées préférentiellement au niveau épitrochléen et des chaînes trapéziennes. Le diagnostic est confirmé par la sérologie : TPHA, VDRL. Le traitement repose sur la pénicilline G : 18 à 24 M UI/j pendant 14 à 21 jours.

CAUSES BACTÉRIENNES q Méningites brucellienne : § § § Rare, se manifestant par une méningite pseudo-tuberculeuse, méningoencéphalite, méningo-myélo-radiculite au contact d’un foyer osseux vertébral. Le LCR est clair avec hyperprotéinorachie, hypercytose (100 à 200 éléments lymphocytaires) et hypoglycorachie. Le diagnostic est orienté par l’épidémiologie, profession exposante, confirmé par les hémocultures et la sérologie de Wright. Le traitement repose sur une trithérapie : rifampicine associée au Cotrimoxazole et, dans les premiers temps, avec un aminoside, 2 à 3 mois de traitement paraissent un minimum. La prévention repose sur des mesures d’hygiène et la vaccination des sujets professionnellement exposés.

CAUSES BACTÉRIENNES q Méningites au cours de la fièvre typhoïde : § Les méningites typhiques sont rares. § La ponction lombaire : LCR clair lymphocytaire dans lequel on peut trouver la salmonelle en cause. § Le traitement repose sur la corticothérapie à forte dose 200 à 600 mg/j d’HHC associée à une antibiothérapie à dose progressive par voie parentérale (ceftriaxone ou fluoroquinolone) pendant 7 à 10 jours. § La prévention repose sur le respect des règles d’hygiène et la vaccination des sujets à haut risque.

CAUSES BACTÉRIENNES q Méningites au cours de la maladie de Lyme : § § Elle se voit au cours de la phase secondaire de la maladie. Elle est rarement clinique : céphalées et une fébricule sont signalées. La méningite doit être objectivée par l’étude du liquide céphalo-rachidien montrant une réaction cellulaire le plus souvent lymphocytaire, accompagnée d’une hyperprotéinorachie modérée sans hypoglycorachie. Le traitement repose sur : ü En 1 re ligne : Ceftriaxone IV 2 g/j pendant 21 à 28 jours. ü En 2 e ligne : Pénicilline G IV 18 -24 M UI/j ou Doxycycline PO 200 mg/j pendant 21 à 28 jours.

CAUSES MYCOSIQUES q Méningites au cours de la cryptococcose : § § § Due à Cryptococcus néoformans, champignon ubiquitaire présent en abondance dans le sol. La contamination est le plus souvent pulmonaire par inhalation de spore. La cryptococcose est une affection qui survient sur des terrains présentant un déficit de l’immunité cellulaire : maladie de Hodgkin, corticothérapie au long cours. Elle a pris toute son ampleur avec l’extension de la pandémie du SIDA lorsque le taux de CD 4 est < 100/mm 3. L’atteinte neuroméningée réalise en général une méningo-encéphalite d’évolution subaiguë pouvant mettre des mois à se constituer.

CAUSES MYCOSIQUES q Méningites au cours de la cryptococcose : § LCR : réaction lymphocytaire ou forme mixte avec hyperprotéinorachie et surtout hypoglycorachie. Le LCR peut être normal sur le plan biochimique et cellulaire au cours du SIDA. § Le diagnostic est évoqué devant la notion d’immunodépression (SIDA), le tableau clinique et les données de la PL. § Le traitement associe AMB (0, 7 -1 mg/kg/j) et 5 -Fluorocytosine (100 mg/kg/j) pendant 15 jours, puis relais par le Fluconazole (400 mg/j) pendant 8 -10 semaines.

CAUSES MYCOSIQUES q Méningites au cours de la candidose : § Elle est rare

CAUSES PARASITAIRES q Méningites au cours de la trypanosomiase africaine (maladie de sommeil) : § Due à un protozoaire flagellé du genre Trypanosoma qui est transmis à l’homme par la piqûre douloureuse d’une glossine ou mouche tsé-tsé. § Le début est marqué par une fièvre intermittente, des polyadénopathies parfois HPM, SPM et des trypanides sur le tronc. § Déjà à cette phase apparait quelques symptômes neurologiques : céphalées, rachialgies, trouble du caractère et du comportement.

CAUSES PARASITAIRES q Méningites au cours de la trypanosomiase africaine (maladie de sommeil) : § En phase d’état : atteinte cortico-méningée avec des périodes d’agitation nocturne contrastant avec la somnolence diurne, puis s’installe des troubles de la sensibilité, des troubles moteurs (convulsions, tremblements, mouvements anormaux), avec perturbation de l’EEG. Une rigidité extrapyramidale hyporéflexie et des anomalies neuroendocriniennes (polydipsie, aménorrhée). § Le traitement comporte une bithérapie : Pentamidine 4 mg/kg/j en IM ou perfusion intraveineuse très lente sur 2 heures et Mélarsoprol 3, 6 mg/kg/j sans dépasser une ampoule par jour en 2 à 4 séries de 3 ou 4 injections à 10 jours d’intervalle.

CAUSES PARASITAIRES q Méningites au cours de la toxoplasmose : § Due à Toxoplasma gandii au cours de la toxoplasmose acquise ou congénitale. § L’atteinte neuroméningée survient généralement au cours des formes graves et dans un contexte d’atteinte multiviscérale ou sur terrain immunodéprimé (VIH). § Le traitement repose sur la Pyriméthamine 0, 75 à 1 mg/kg/j associée à la Sulfadiazine 100 mg/kg/j pour une durée de 3 semaines + acide folinique 25 mg/j.

CAUSES CARCINOMATEUSES ET AUTRES q Méningites carcinomateuses et autres : § Les méningites néoplasiques : spécialement chez le sujet âgé. Le diagnostic est tantôt celui d’une méningite diffuse, tantôt est la découverte de paralysies périphériques essentiellement des nerfs crâniens d’allure extensive. § Connectivites, maladie de Behçet, sarcoïdose : peuvent s’accompagner de méningite à liquide clair.

MENINGITES PURULENTES
MÉNINGITES PURULENTES § § § Méningite à méningocoque Méningite à pneumocoque Méningite à Haemophilus influenzae Méningite à Listéria monocytogenes Méningite à BGN Méningite post neurochirurgie ou post chirurgie ORL § Méningites puriformes aseptiques

MÉNINGITE A MÉNINGOCOQUE § N. meningitidis est un diplocoque à Gram négatif dont il existe plusieurs sérogroupes (A, B, C, Y, W-135). § Porte d’entrée est oro-pharyngée : pharyngite, angine et l’atteinte des méninges se fait par voie hématogène à l’occasion d’une bactériémie. § Clinique : le début est brutal, le syndrome méningé fébrile est franc et complet, les signes de localisation neurologique sont rares, la présence d’éléments purpuriques est un signe très évocateur du diagnostic et leur extension constitue un signe de gravité, un herpès labial plus rarement des arthralgies voire des arthrites peuvent se voir.

MÉNINGITE A MÉNINGOCOQUE § LCR : hypertendu, 10 à 40. 000 polynucléaires et l’aspect varie en fonction de la densité cellulaire : clair à franchement purulent. L’albuminorachie est augmentée, la glycorachie est diminuée. § Le diagnostic est confirmé par la mise en évidence du méningocoque à l’examen direct ou son isolement par culture du LCR ou dans les hémocultures ou encore par la recherche d’Ag solubles. § Évolution : elle est le plus souvent favorable sous traitement, la mortalité est de 10 à 15 % survient essentiellement en cas de purpura fulminans.

MÉNINGITE A MÉNINGOCOQUE § Complications : sont rares à type d’hypoacousie ou surdité uni ou bilatérale, paralysie faciale, oculaire, atrophie cérébrale avec hydrocéphalie, déficit moteur. § Traitement : ü Céfotaxime (200 mg/kg/j) ou Ceftriaxone (75 mg/kg/j) en IV pendant 7 jours. ü Corticothérapie (Dexaméthasone 10 mg/6 heures) pendant 4 jours. § Prophylaxie : les sujets contacts doivent recevoir rifampicine 600 mgx 2/j pendant 2 jours ; si allergie ou contre indication : ceftriaxone 250 mg en IV ou IM en dose unique ou ciprofloxacine 500 mg per os en dose unique. § Vaccination anti-méningocoque A, C, Y et W 135.
MÉNINGITE A PNEUMOCOQUE § Première cause de mortalité des méningites purulentes 20 à 40 %. § L’agent causal : Streptococcus pneumoniae, Cocci à Gram positif très virulent, en diplocoque ou en courte chainette. § Le réservoir est humain. § La porte d’entrée est le plus souvent ORL, l’atteinte des méninges se fait par contiguïté à partir d’un foyer : sinusite, oto-mastoïdite, éthmoïdite. Elle peut se faire par voie hématogène à l’occasion d’une bactériémie à partir d’un foyer viscéral, le poumon le plus souvent.

MÉNINGITE A PNEUMOCOQUE § La méningite à pneumocoque se rencontre à tout âge, mais généralement sur des terrains particuliers : ü Antécédents de méningite, de traumatisme crânien, d’intervention neurochirurgicale, d’infection ORL ; ü Immunodépression, éthylisme, asplénisme, infection VIH, sujet âgé ; ü Brèche ostéo-durale qu’il faudra savoir systématiquement recher et qui peut se manifester par une rhinorrhée ; § La majorité des cas sont hivernaux et surviennent de façon sporadique.

MÉNINGITE A PNEUMOCOQUE § Clinique : le syndrome méningé est souvent franc à début brutal, un purpura est possible mais beaucoup plus rare que dans les méningites à méningocoque. Les formes comateuses sont fréquentes et redoubles, des signes de focalisation sont possibles surtout du fait d’infarctus cérébraux. § LCR souvent purulent ou trouble, il existe une hypercytose à polynucléaires, l’examen direct est souvent positif et l’hyperprotéinorachie est importante et l’hypoglycorachie est profonde. § La recherche d’Ag soluble, si le germe n’a pas été retrouvé à l’examen direct permet le diagnostic.

MÉNINGITE A PNEUMOCOQUE § Évolution : souvent favorable sous traitement précoce et adéquat, cependant la mortalité demeure importante (20 à 30 %). § Complications : les séquelles sont fréquentes, paralysie des nerfs crâniens, hydrocéphalie, convulsions, retard psychomoteur chez l’enfant, troubles psychomoteurs. § Traitement : ü Céfotaxime (300 mg/kg/j) ou Ceftriaxone (100 mg/kg/j) en IV pendant 14 jours. ü Corticothérapie (Dexaméthasone 10 mg/6 heures) pendant 4 jours. § Le vaccin polysaccharidique (pneumocoque 23) permet un taux de protection dans les méningites hématogènes de 80 %. § Traitement efficace des infections ORL joue certainement un rôle dans la prévention de la méningite à pneumocoque.

MÉNINGITE A HAEMOPHILUS INFLUENZAE § L’H. influenzae est un BGN dont la culture requiert des milieux enrichis. § Le réservoir est humain et le germe fait partie de la flore pharyngée du sujet sain. § La méningite est le plus souvent hématogène, due à des bactéries de type b venant du rhinopharynx, elle peut également se produire par contiguïté à partir d’une otite. § Les méningites à H. influenzae sont devenues rares depuis la généralisation de la vaccination. § La maladie se rencontre presque exclusivement chez l’enfant avant 5 ans, en particulier chez le nourrisson.

MÉNINGITE A HAEMOPHILUS INFLUENZAE § Clinique : le début est insidieux, il peut être masqué par des signes fonctionnels ORL concomitants, les convulsions sont plus fréquentes. Le syndrome méningé est présent. § Dans les formes moins typiques, le syndrome infectieux s’associe à des troubles digestifs, respiratoires, des arthralgies et le syndrome méningé est beaucoup plus discret. § LCR : purulent, la concentration des germes dans le LCR peut être la plus élevée de toutes les méningites bactériennes. § Évolution : souvent favorable sous traitement. § La mortalité est faible, la surdité constitue la séquelle la plus fréquente et la plus redoutée.
MÉNINGITE A HAEMOPHILUS INFLUENZAE § Traitement : ü Céfotaxime (200 mg/kg/j) ou Ceftriaxone (75 mg/kg/j) en IV pendant 7 jours. ü Corticothérapie (Dexaméthasone 10 mg/6 heures) pendant 4 jours. § La prophylaxie primaire repose sur la vaccination anti Haemophilus b. § La prophylaxie secondaire repose sur l’administration de rifampicine 20 à 40 mg/kg/j pendant 4 jours sans dépasser 600 mg/j, posologie applicable dès l’âge de 1 mois. Elle s’adresse aux sujets contacts y compris les adultes.

MÉNINGITE A LISTERIA MONOCYTOGENES § Listeria monocytogenes est un bacille à Gram positif à tropisme intracellulaire, pouvant se multiplier à basse température (+ 4°C) et résistant à de nombreux agents physiques et chimiques. § Listeria monocytogenes présent dans l’environnement, peut coloniser temporairement le tube digestif humain à partir d’aliments fortement contaminés : crudités, produits laitiers et fromages non pasteurisés. § L’envahissement du SNC se fait par voie hématogène à l’occasion d’une bactériémie, les lésions prédominent au niveau du tronc cérébral. § La méningite à Listéria monocytogenes peut se voir à tout âge, mais l’âge avancé, la grossesse, l’éthylisme, les déficits immunitaires (corticothérapie, chimiothérapie) sont des facteurs favorisants.

MÉNINGITE A LISTERIA MONOCYTOGENES § Clinique : les méningo-encéphalites sont les plus fréquentes associant, syndrome infectieux, syndrome méningé, des signes neurologiques variés, trouble de la conscience, convulsions et surtout paralysie des nerfs crâniens donnant un tableau de rhomboncéphalite (atteinte du tronc cérébral). § La rhomboncéphalite isolée : forme la plus typique, la plus rare et la plus difficile à diagnostiquer : syndrome infectieux et syndrome méningé discret. Le tableau clinique étant dominé par la paralysie des nerfs crâniens souvent associée à un déficit moteur (hémiplégie, hémiparésie) et des troubles sensitifs centro-latéraux (syndrome alterne). § Les formes méningées pures peuvent se voir dont la symptomatologie est celle d’une méningite bactérienne.

MÉNINGITE A LISTERIA MONOCYTOGENES § LCR : aspect très variable, typiquement panaché (polynucléaires et lymphocytes) mais il peut être purulent ou à prédominance de lymphocytes. L’hyperprotéinorachie et l’hypoglycorachie sont nettes. § Évolution : dépend de l’importance des paralysies, des troubles de la conscience, de l’âge, du terrain sous-jacent. Souvent favorable sous traitement, le pronostic des formes avec troubles de la conscience, paralysies des nerfs crâniens (risque de séquelles) est plus réservé.

MÉNINGITE A LISTERIA MONOCYTOGENES § Traitement : ü Amoxicilline : 200 mg/kg/j pendant 21 jours plus gentamycine 3 à 5 mg/kg/j pendant les 7 premiers jours. ü Les céphalosporines sont inactives dans les infections à listéria. • Des précautions s’imposent chez la femme enceinte et l’immunodéprimé, il faut éviter l’ingestion de produits alimentaires susceptibles d’être contaminés : fromage a pâte molle ou lait cru. • Cuire soigneusement les aliments crus d’origine animale. • Laver les légumes crus et les herbes aromatiques.

MÉNINGITES A BGN § Dans les méningites primitives : ü A E. coli chez le sujet âgé souvent en rapport avec une porte d’entrée urinaire ou digestive. ü A H. influenzae : chez l’adulte presque toujours associée à un déficit de l’immunité, éthylisme, corticothérapie, splénectomie. § Dans les méningites secondaires : ü Post-traumatiques et surtout iatrogènes : intervention neurochirurgicale, ponction ou infiltration à proximité du rachis, injection intrathécale. ü Il s’agit alors souvent de souches multi résistantes, les entérobactéries et le Pseudomonas sont les plus fréquemment en cause.

MÉNINGITES A BGN § Traitement : ü L’antibiothérapie de la méningite primitive à E. coli repose sur le Céfotaxime (200 mg/kg/j) ou Ceftriaxone (75 mg/kg/j) en IV pendant 21 jours. ü Les méningites secondaires à BGN (Klebsiella, Entérobacter, Serratia, Acinetobacter, Pseudomonas), le choix est limité aux C 3 G, imipenème, fluoroquinoles, fosfomycine pendant 3 à 6 semaines. § La prophylaxie repose sur l’antibioprophylxie encadrant le geste chirurgical et les mesures d’asepsie rigoureuse.

MÉNINGITES POST NEUROCHIRURGIE OU POST CHIRURGIE ORL § Outre les BGN, les staphylocoques sont fréquemment impliqués (80 % des méningites postopératoires après dérivation ventriculaire), parmi eux les staphylocoques méti-R représentant une partie de plus en plus importante. § Traitement : association synergique C 3 G (céfotaxime, ceftriaxone) et fosfomycine, efficace même sur les souches Méti-R. Dans le cas contraire l’adjonction de vancomycine en perfusion continue est indiquée.

MÉNINGITES PURIFORMES ASEPTIQUES § LCR : hypercellularité (majorité des polynucléaires), culture stérile. § Il peut s’agir d’une méningite bactérienne décapitée par une antibiothérapie antérieure ou due à un germe fragile ou difficile à mettre en évidence. Dans ces cas, l’analyse du terrain du patient peut aider à sélectionner les hypothèses les plus possibles : ü Alcoolisme : L. monocytogenes, Pneumocoque ; ü Diabète : Pneumocoque, L. monocytogenes, S. aureus ; ü Immunodéprimé : L. monocytogenes ; ü VIH : Pneumocoque ; ü Splénectomisé : Pneumocoque, H. influenzae ; ü Fracture ouverte du crâne : Entérobactérie ; ü Otorrhée, rhinorrhée : Pneumocoque, Entérobactérie, S. aureus ; ü Otite aiguë : Pneumocoque, H. influenzae ; ü Otite chronique : Pneumocoque, Proteus, Pseudomonas.

MÉNINGITES PURIFORMES ASEPTIQUES • Il peut s’agir d’ un processus expansif non infectieux au contact des méninges, un abcès cérébral ou empyème sous-dural, anévrisme mycotique d’une endocardite infectieuse, tumeur intracrânienne. L’IRM s’impose dans tous les cas.
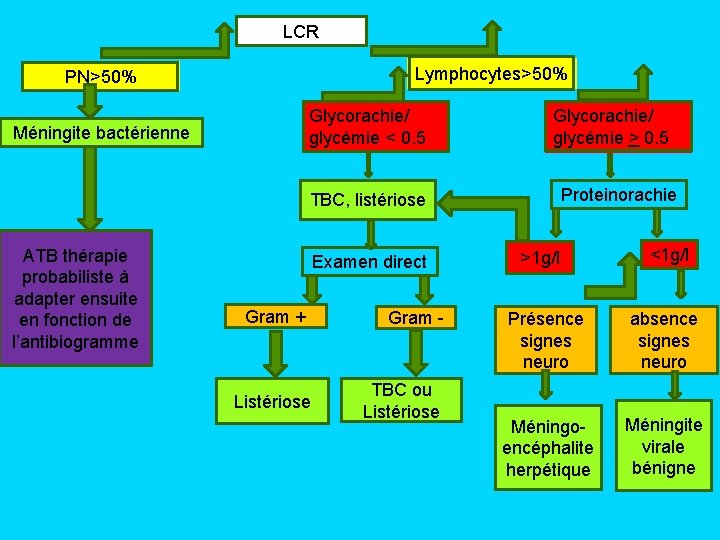
LCR Lymphocytes>50% PN>50% Glycorachie/ glycémie < 0. 5 Méningite bactérienne Glycorachie/ glycémie > 0. 5 Proteinorachie TBC, listériose ATB thérapie probabiliste à adapter ensuite en fonction de l’antibiogramme Examen direct Gram + Listériose Gram - TBC ou Listériose >1 g/l <1 g/l Présence signes neuro absence signes neuro Méningo- encéphalite herpétique Méningite virale bénigne

POINTS ESSENTIELS • Les méningites à liquide clair sont fréquentes, d’étiologies diverses, ce qui rend leur diagnostic difficile. • Il faut savoir que la majorité des étiologies sont d’origine virale d’évolution le plus souvent bénigne en dehors de la méningite herpétique, cependant il ne faut pas méconnaitre les étiologies bactériennes, parasitaires et mycosiques qui peuvent mettre en jeu le pronostic vital et qui nécessitent un traitement d’urgence. • La primo infection par le VIH peut se manifester sous la forme d’une méningite virale, cette étiologie doit être recherchée en cas de conduite à risque.

POINTS ESSENTIELS • Les méningites purulentes restent une pathologie assez fréquente, dont le taux de mortalité est très élevé et les séquelles neurologiques sont importantes et graves. • Le pronostic est lié à la nature de l’agent pathogène, son profil de sensibilité aux antibiotiques, la qualité de la réponse immunitaire et la rapidité de l’établissement d’un diagnostic précis et d’un traitement adéquat. • La surveillance épidémiologique constitue un moyen capital dans la lutte contre ces affections qui sont des maladies à déclaration obligatoire.

BIBLIOGRAPHIE • F. Raffi. Prise en charge thérapeutique des méningites communautaires bactériennes : suite de la conférence de consensus de novembre 2008. Antibiotiques ; 2009 Tome 11 -N 4 : 199 -205. • CMIT. Méningites. In E. PILLY: Vivactis Plus Ed; 2010: 195 -202. • CMIT. Méningites infectieuses. In E. PILLY: Vivactis Plus Ed; 2016: 210 -217.
- Slides: 75