CASO CLNICO Prpura na Infncia Jeanne Braz da

CASO CLÍNICO Púrpura na Infância Jeanne Braz da Silveira Larissa Rávila Sacch de Oliveira INTERNATO EM PEDIATRIA Escola Superior de Ciências da Saúde - ESCS HRAS/HMIB/SES/DF www. paulomargotto. com. br Brasília, 5 de outubro de 2012

IDENTIFICAÇÃO PRRM, 9 anos, natural do Gama, procedente de Luziânia Peso: 46, 5 Kg Informante: mãe

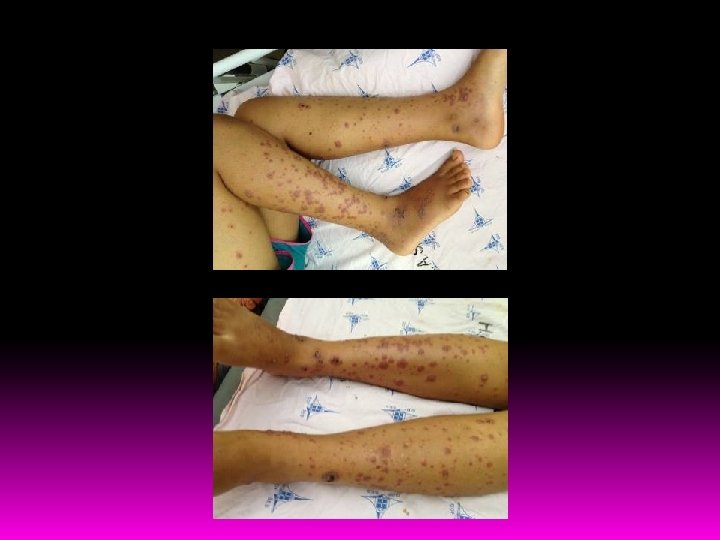
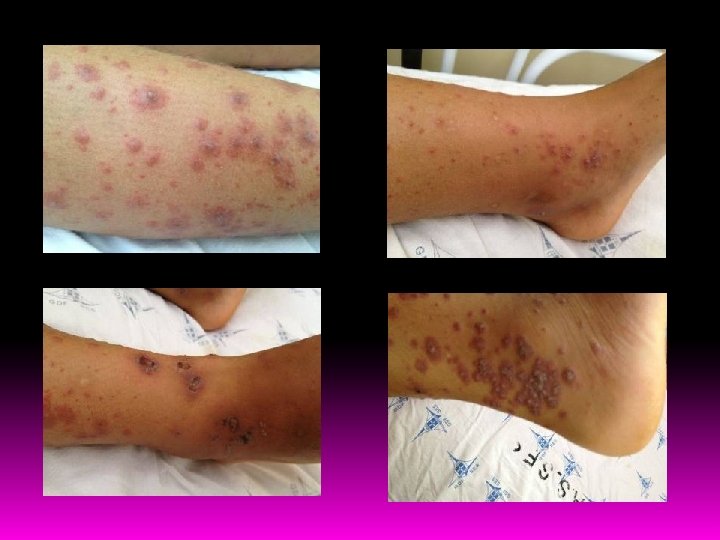
QP/HDA Menor previamente hígida abriu quadro de pápulas eritematosas e pruriginosas em região de tornozelo de MID há 2 semanas. As lesões evoluíram para pústulas e crostas. A mãe iniciou banho com permanganato de potássio nas lesões, porém sem melhora. Há 7 dias a menor começou a apresentar edema dos pés com hiperemia no local das lesões, associados a hiporexia. Há 3 dias a menor evoluiu com o aparecimento de púrpuras em MMII até coxas, bilateralmente, simétricas e pruriginosas. A mãe nega ao longo de todo processo a presença de febre, tosse, adenomegalias, assim como oligúria e outras queixas. Refere dor abdominal leve quando questionada.

ANTECEDENTES Nascida de parto normal, a termo, AIG. A mãe refere que ao longo da gestação apresentou ITUs de repetição e DHEG. No entanto, o parto ocorreu sem intercorrências e a menor e a mãe receberam alta após 24 horas do parto. AME até os 6 meses de vida e complemento até os 5 anos. Trata-se da primeira internação hospitalar. Nega alergias medicamentosas e transfusões prévias e cirurgias. Vacinação em dia. Alimentação variada, porém muito rica em carboidratos.

HISTÓRIA FAMILIAR Pai: hígido Mãe: asma Irmão (parte de pai): asmático

HISTÓRIA SOCIAL Menor reside com os avós, a bisavó e a tia em casa de alvenaria com 6 cômodos, com saneamento básico e água encanada. A família ingere água filtrada. Tem contato com dois cães devidamente vacinados contra raiva. Presença de tabagismo passivo (avós). Mãe refere controle ambiental inadequado – no domicílio possui cortinas e poeira.

EXAME FÍSICO BEG, ativa, reativa, eupneica, hidratada, corada, acianótica, anictérica, afebril. Pele e fâneros: presença de púrpuras em MMII, simétrica, que não desaparecem à digitopressão. Algumas apresentam crostas no centro. Vizualizo lesões até as coxas. Presença de lesões crostosas, enegrecidas em tornozelo de MID. Oroscopia e Otoscopia: sem alterações. AR: MV +, sem ruídos adventícios. Sem sinais de desconforto respiratório. FR: 26 irpm/ Sat. O 2 em aa: 99%. ACV: RCR, em 2 T, BCNF, sem sopros. FC: 108 bpm. ABD: plano, depressível, normotenso, indolor, sem massas ou visceromegalias palpáveis. RHA+ e normais. Traube livre. Extremidades: bem perfundidas, sem edemas. Pulsos palpáveis e cheios.

EXAMES COMPLEMENTARES 23/09/2012 Bioquímica: Ur: 18/ Cr: 0, 6/ Glicemia: 87 Cl: 101/ Na: 141/ K: 4, 4 TGO: 23/ TGP: 23 Hemograma: Hg: 13, 1/ Ht: 38, 4%/ VCM: 88, 9 Leuco: 7. 400/ Seg: 56/ Bast: 0/ E: 0/ B: 0/ M: 5/ L: 38 Plaquetas: 338. 000 VHS: 50 mm/h EAS: sem alterações.
![PÚRPURA TROMBOCITOPÊNICA IMUNE [PTI] Doença hematológica frequente que se caracteriza pela produção de autoanticorpos PÚRPURA TROMBOCITOPÊNICA IMUNE [PTI] Doença hematológica frequente que se caracteriza pela produção de autoanticorpos](http://slidetodoc.com/presentation_image/7c068e15b24d47373fca45f956e1d7aa/image-11.jpg)
PÚRPURA TROMBOCITOPÊNICA IMUNE [PTI] Doença hematológica frequente que se caracteriza pela produção de autoanticorpos dirigidos contra glicoproteínas da membrana plaquetária que leva à sua destruição pelo sistema macrofágicomonocitário, à plaquetopenia e ao distúrbio hemorrágico.

Epidemiologia Incidência de 4 a 6 casos por 100. 000 crianças menores de 15 anos. Igual entre meninos e meninas. Pico nas idades de 2 -6 anos. Principal causa de trombocitopenias em crianças.
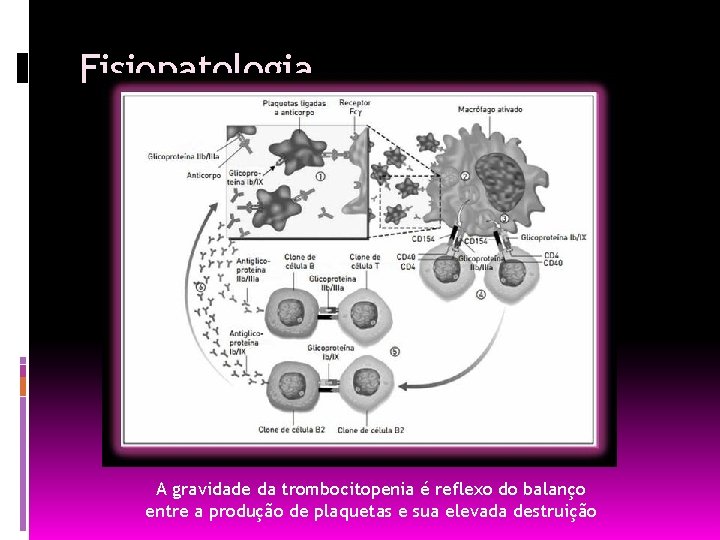
Fisiopatologia A gravidade da trombocitopenia é reflexo do balanço entre a produção de plaquetas e sua elevada destruição

Diagnóstico Trombocitopenia sem causa aparente. . . Investigar na história: Sangramentos (tipo, gravidade e duração) Sintomas sistêmicos, doença viral recente ou exposição a viroses, imunização recente por vírus vivo, infecções recorrentes
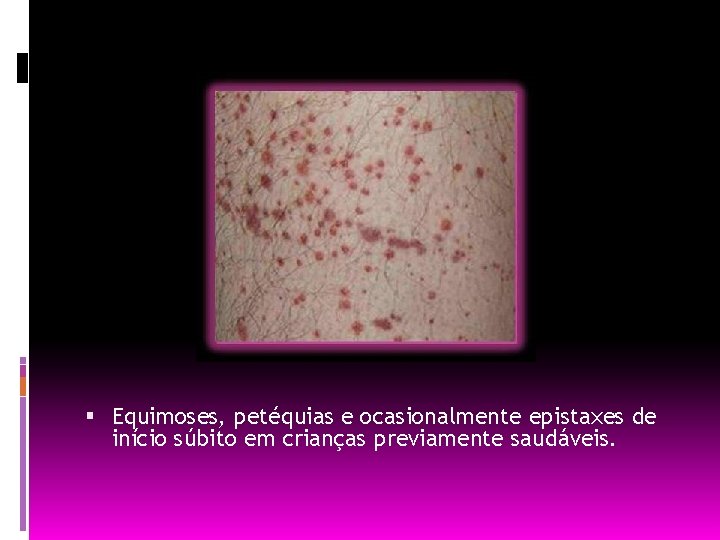
Equimoses, petéquias e ocasionalmente epistaxes de início súbito em crianças previamente saudáveis.

Tratamento A maioria das crianças não requer tratamento. Não reduz mortalidade ou o curso da doença. Objetivo: “prevenir” sangramento no SNC e reduzir perdas sanguíneas em casos prolongados de epistaxes, menorragias, hematúrias e sangramentos do TGI.
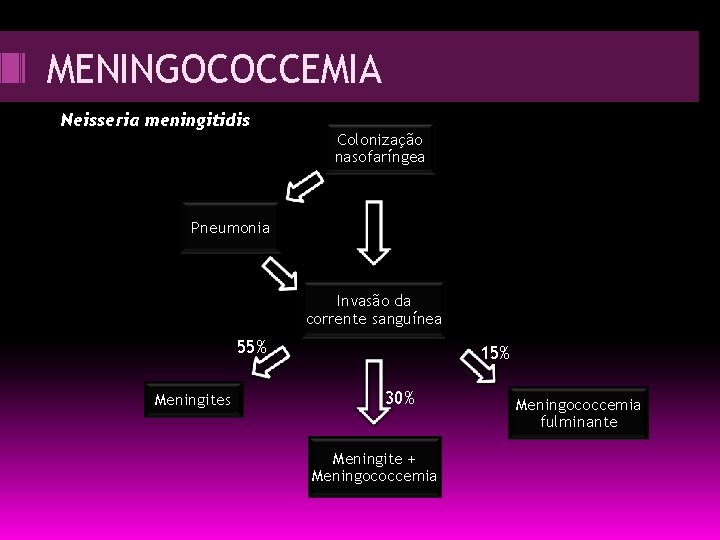
MENINGOCOCCEMIA Neisseria meningitidis Colonização nasofaríngea Pneumonia Invasão da corrente sanguínea 55% Meningites 15% 30% Meningite + Meningococcemia fulminante

6 meses a 5 anos de idade Forma mais rapidamente letal de choque séptico Endotoxina Deposição de fibrina Trombose intravascular S. Waterhouse-Friderichsen – choque irreversível + CIVD com hemorragias cutânea e de mucosa Exantema – 42 - 70% LCR pode ser normal e com cultura negativa
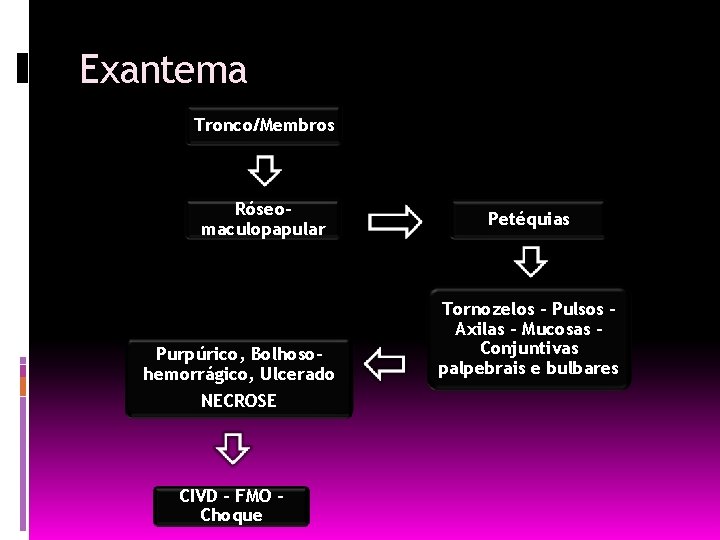
Exantema Tronco/Membros Róseomaculopapular Purpúrico, Bolhosohemorrágico, Ulcerado NECROSE CIVD – FMO Choque Petéquias Tornozelos – Pulsos – Axilas - Mucosas Conjuntivas palpebrais e bulbares
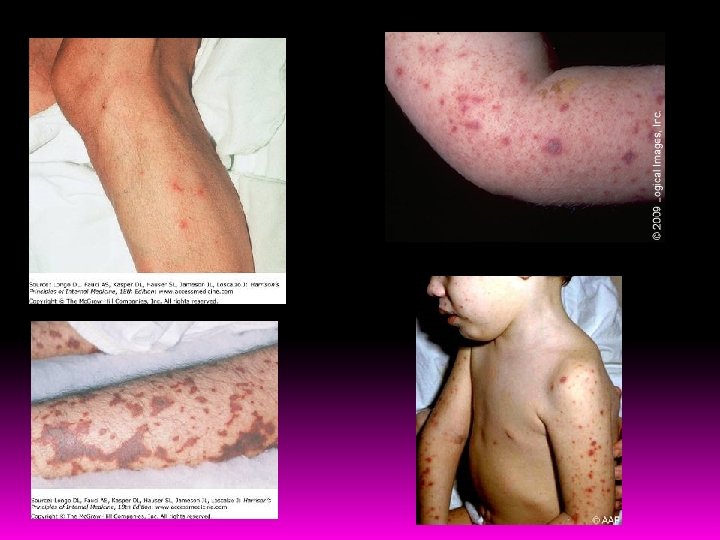
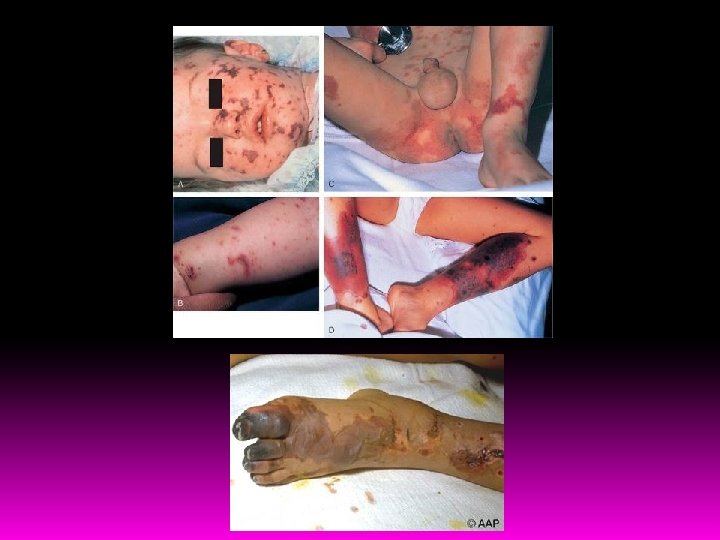
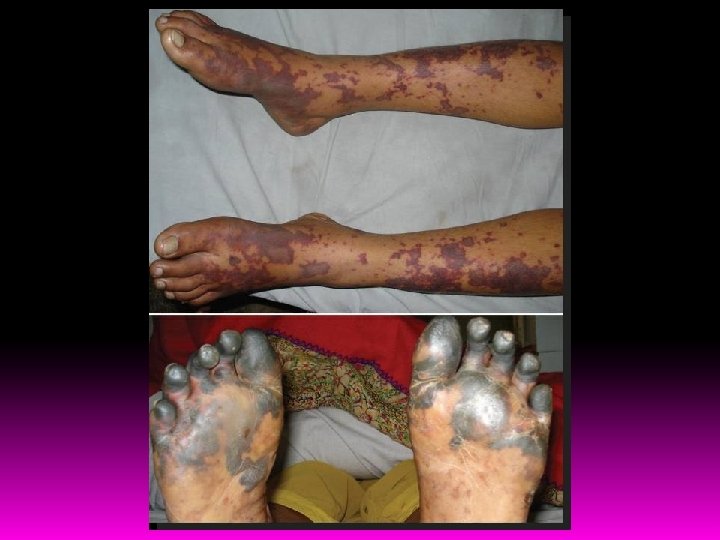
Espectro de apresentação Bacteremia oculta autolimitada Sepse severa Morte

Diagnóstico Cultura – sangue / LCR / aspirado da lesão cutânea PCR – detecção do DNA do meningococo (especialmente em pacientes que fizeram uso de antibióticos) Gram stain of buffy coat preparations of blood, CSF 60 or skin lesion biopsy/aspirate

Mau Prognóstico Idade ≥ 60 anos Inexistência de meningite Sem resposta da fase aguda VHS normal PCR reduzida Leucócitos – normais ou reduzidos Erupções purpúricas ou equimóticas Choque Coma

Tratamento DOENÇA MENINGOCÓCICA É UMA EMERGÊNCIA MÉDICA! Isolamento respiratório nas primeiras 24 h de tratamento Suporte Ceftriaxona 100 mg/Kg/dia (12/12 h) por 5 a 7 dias

PÚRPURAS + FEBRE CEFTRIAXONA ANTIBIOTICOTERAPIA PRECOCE DIMINUI EM 2, 5 VEZES A CHANCE DE MORTE!

Profilaxia Primária Vacinação Meningocócica C conjugada 2 doses – 3 meses e 5 meses de idade 1 reforço entre 12 e 18 meses de idade Após os 12 meses de vida - dose única

Profilaxia Secundária Caso índice, caso não tenha sido tratado com ceftriaxona Comunicantes de risco Residentes no mesmo domicílio Comunicantes de creches/ berçários/ escolas expostos Exposição direta a secreções Proximidade > 8 h Rifampicina Ceftriaxona - gestantes Ciprofloxacino Até 7 dias antes do início dos sintomas
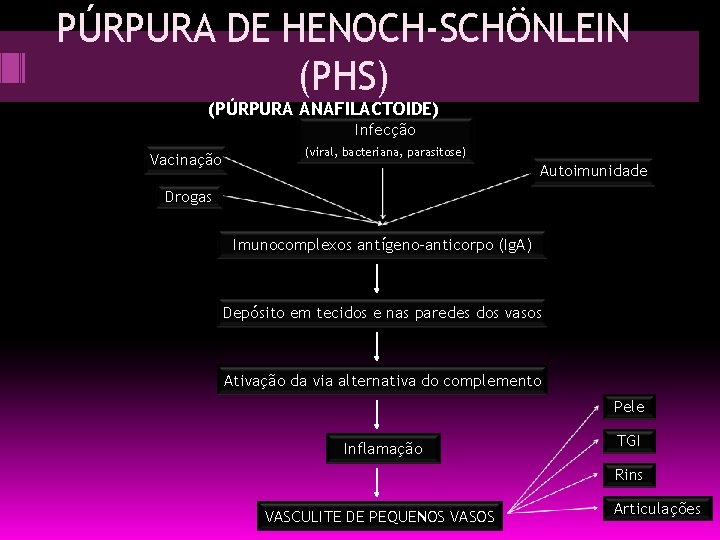
PÚRPURA DE HENOCH-SCHÖNLEIN (PHS) (PÚRPURA ANAFILACTOIDE) Infecção Vacinação (viral, bacteriana, parasitose) Autoimunidade Drogas Imunocomplexos antígeno-anticorpo (Ig. A) Depósito em tecidos e nas paredes dos vasos Ativação da via alternativa do complemento Pele Inflamação TGI Rins VASCULITE DE PEQUENOS VASOS Articulações

Vasculite sistêmica mais comum na infância <17 anos (pico: 4 – 6 anos de idade) 1, 2 H : 1, 0 M 10– 20 casos/100. 000 crianças/ ano Autolimitada Bom prognóstico

Etiologias associadas a PHS
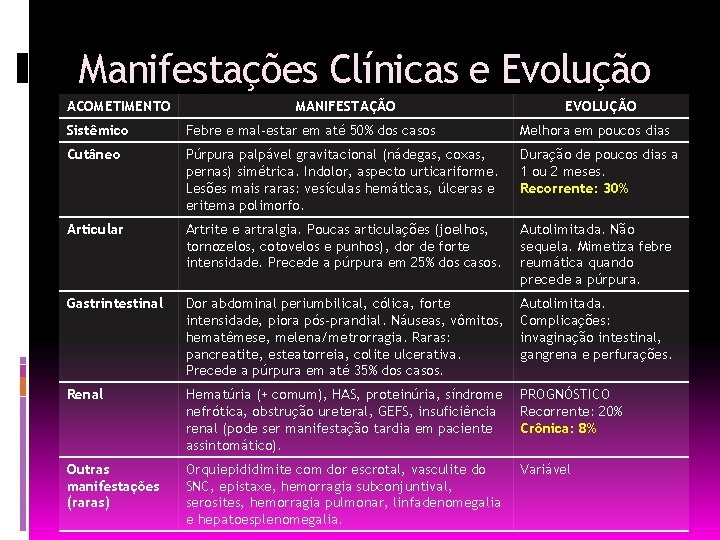
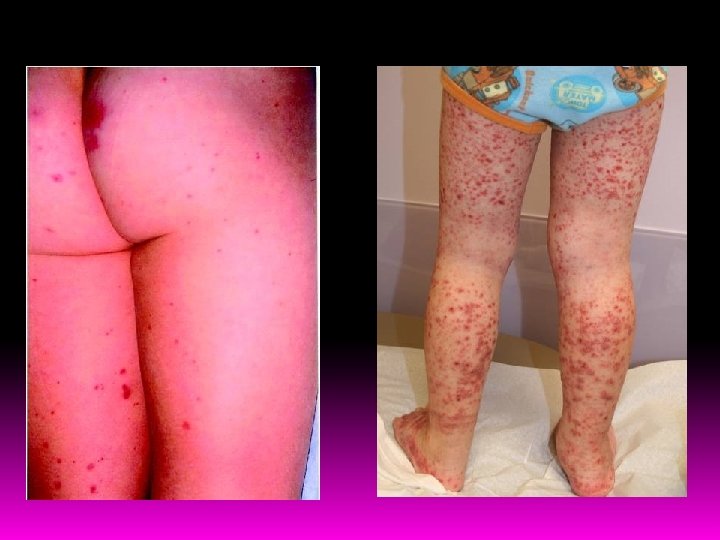
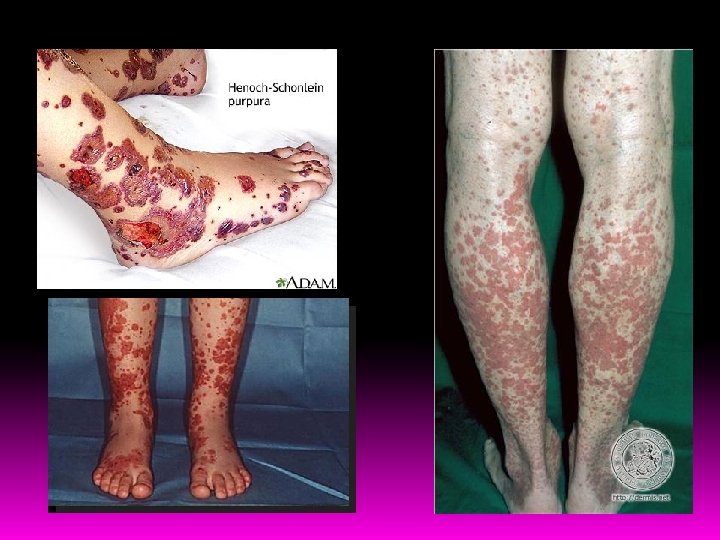
Manifestações Clínicas e Evolução ACOMETIMENTO MANIFESTAÇÃO EVOLUÇÃO Sistêmico Febre e mal-estar em até 50% dos casos Melhora em poucos dias Cutâneo Púrpura palpável gravitacional (nádegas, coxas, pernas) simétrica. Indolor, aspecto urticariforme. Lesões mais raras: vesículas hemáticas, úlceras e eritema polimorfo. Duração de poucos dias a 1 ou 2 meses. Recorrente: 30% Articular Artrite e artralgia. Poucas articulações (joelhos, tornozelos, cotovelos e punhos), dor de forte intensidade. Precede a púrpura em 25% dos casos. Autolimitada. Não sequela. Mimetiza febre reumática quando precede a púrpura. Gastrintestinal Dor abdominal periumbilical, cólica, forte intensidade, piora pós-prandial. Náuseas, vômitos, hematêmese, melena/metrorragia. Raras: pancreatite, esteatorreia, colite ulcerativa. Precede a púrpura em até 35% dos casos. Autolimitada. Complicações: invaginação intestinal, gangrena e perfurações. Renal Hematúria (+ comum), HAS, proteinúria, síndrome nefrótica, obstrução ureteral, GEFS, insuficiência renal (pode ser manifestação tardia em paciente assintomático). PROGNÓSTICO Recorrente: 20% Crônica: 8% Outras manifestações (raras) Orquiepididimite com dor escrotal, vasculite do SNC, epistaxe, hemorragia subconjuntival, serosites, hemorragia pulmonar, linfadenomegalia e hepatoesplenomegalia. Variável

Critérios Diagnósticos Sociedade Européia (2006) Colégio Americano de Reumatologia (1990) Critério mandatório: Púrpura palpável Pelo menos um: Dor abdominal difusa Qualquer biópsia com deposição de Ig. A Artrite / Artralgia Envolvimento renal (hematúria e/ou proteinúria) Três ou mais: Idade de início ≤ 20 anos Púrpura palpável Dor abdominal aguda com sangramento gastrointestinal Biópsia de camadas cutâneas superficiais mostrando granulócitos nas paredes de pequenas arteríolas ou vênulas
![Paciente 1 – A. Admissão [Bolhas, úlceras e necrose em ambas as pernas]. B. Paciente 1 – A. Admissão [Bolhas, úlceras e necrose em ambas as pernas]. B.](http://slidetodoc.com/presentation_image/7c068e15b24d47373fca45f956e1d7aa/image-37.jpg)
Paciente 1 – A. Admissão [Bolhas, úlceras e necrose em ambas as pernas]. B. Perna direita após 45 dias [Púrpuras palpáveis]. Paciente 2 – C. Admissão [Múltiplas lesões bolhosas e hemorrágicas]. D. Após 45 dias [Máculas eritematosas].
![Exames complementares [Inespecíficos] Anemia Leucocitose VHS, PCR – elevadas ou normais Plaquetas – elevadas Exames complementares [Inespecíficos] Anemia Leucocitose VHS, PCR – elevadas ou normais Plaquetas – elevadas](http://slidetodoc.com/presentation_image/7c068e15b24d47373fca45f956e1d7aa/image-38.jpg)
Exames complementares [Inespecíficos] Anemia Leucocitose VHS, PCR – elevadas ou normais Plaquetas – elevadas ou normais Ig. A – pode estar elevada EAS – hematúria micro (dismorfismo eritrocitário) / macro; proteinúria Creatinina sérica / clearance US abdominal – invaginação intestinal
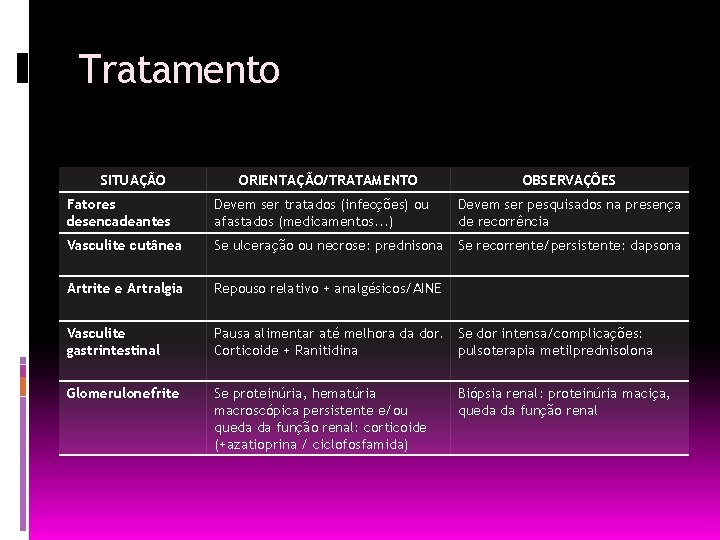
Tratamento SITUAÇÃO ORIENTAÇÃO/TRATAMENTO OBSERVAÇÕES Fatores desencadeantes Devem ser tratados (infecções) ou afastados (medicamentos. . . ) Devem ser pesquisados na presença de recorrência Vasculite cutânea Se ulceração ou necrose: prednisona Se recorrente/persistente: dapsona Artrite e Artralgia Repouso relativo + analgésicos/AINE Vasculite gastrintestinal Pausa alimentar até melhora da dor. Se dor intensa/complicações: Corticoide + Ranitidina pulsoterapia metilprednisolona Glomerulonefrite Se proteinúria, hematúria macroscópica persistente e/ou queda da função renal: corticoide (+azatioprina / ciclofosfamida) Biópsia renal: proteinúria maciça, queda da função renal

OBRIGADAS!! "E viu Deus tudo quanto tinha feito, e eis que era muito bom. . . " Gênesis 1: 31 Larissa Rávila Sacch de Oliveira e Jeanne Braz da Silveira
- Slides: 40