Caso Clnico Melanoma Maligno Metasttico e Reao Cutnea























- Slides: 61

Caso Clínico – Melanoma Maligno Metastático e Reação Cutânea a Terapia Alvo HOSPITAL SÍRIO-LIBANÊS Centro de Oncologia – Unidade Brasília Dr. Carlos Henrique dos Anjos

GA, 61 anos, masc • ID: Casado, 2 filhos, natural de MG, reside em Brasília, arquiteto, católico. • Comorbidades: – – – HAS. DM tipo II, insulino dependente. IRC não dialítica. Osteomielite de Calcâneo esquerdo Amputação transtibial. Neuropatia Diabética.

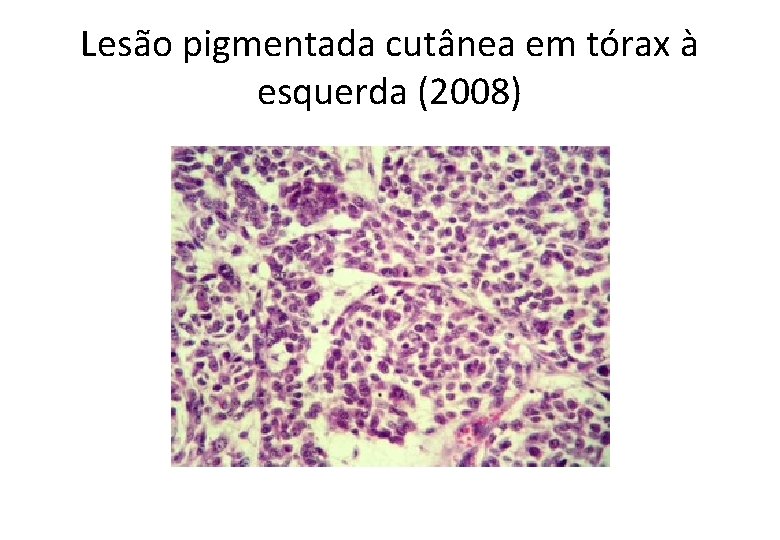
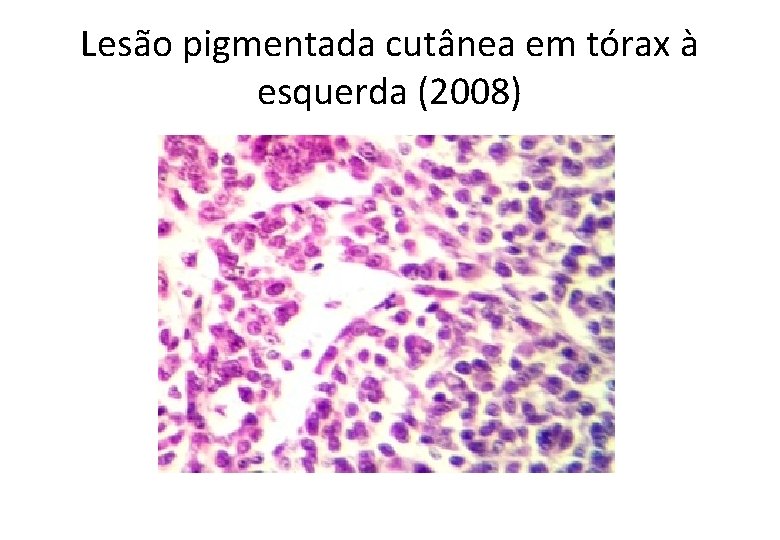
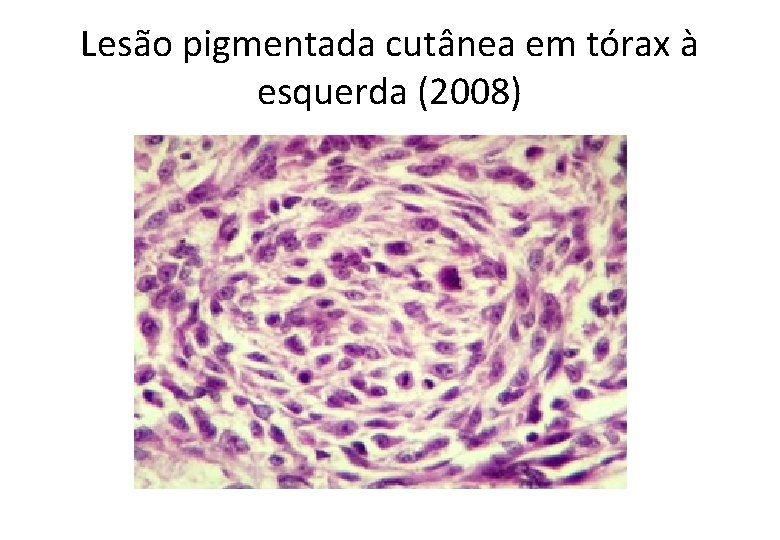
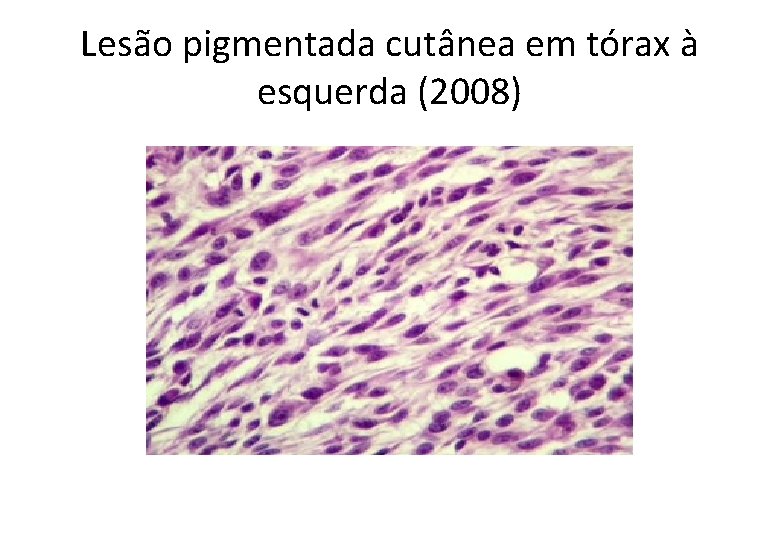
GA, 61 anos, masc • Histórico Oncológico: • 22/04/2008: Biópsia de lesão em região lateral esquerda do tronco: – – – – – Melanoma maligno do tipo extensivo superficial Fase de crescimento vertical Nível de infiltração: Clark III Espessura (Breslow): 2, 35 mm Índice mitótico: 10 mitoses/10 CGA Infiltração linfocitária peritumoral discreta Invasão angiolinfática não detectada Satelitose não detectada Ulceração presente Margens cirúrgicas livres, a lesão dista 2, 5 mm da margem lateral mais próxima.

GA, 61 anos, masc • Histórico Oncológico: • 04/06/2008: Ampliação de margem e Pesquisa de linfonodo sentinela: – – Linfonodo sentinela axilar esquerdo livre de neoplasia; Linfonodo axilar esquerdo livre de neoplasia; Pele livre de neoplasia. IHQ dos linfonodos (Bacchi): S 100 positivo, HMB 45 positivo, Melana positivo. Presença de micrometástases de melanoma em linfonodo axilar (não sentinela). • 18/07/2008: Esvaziamento axilar esquerdo: – Ausência de neoplasia em 25 linfonodos dissecados. – Estadiamento patológico final p. T 3 b p. N 1 a

GA, 61 anos, masc • Histórico Oncológico: • Janeiro/2015: Percebeu aumento de volume na axila esquerda. Foi submetido a PAAF com resultado negativo para malignidade. – 30/01/2015: RNM de encéfalo: SED. – 02/02/2015: Hb = 10, 9 / Leuco = 6. 000 / Plaquetas = 269. 000 Cr = 1, 61 / Ur = 76 / DHL = 163 / GGT = 30 / FA = 136 / Hb glicada = 5, 5 / Fe = 46 / Ferritina = 155. – 06/02/2015: PET-CT: Massa hipermetabólica na parede lateral do hemitórax esquerdo, de 5, 0 x 4, 0 cm compatível com envolvimento neoplásico. Sem demais sinais de doença a distância.

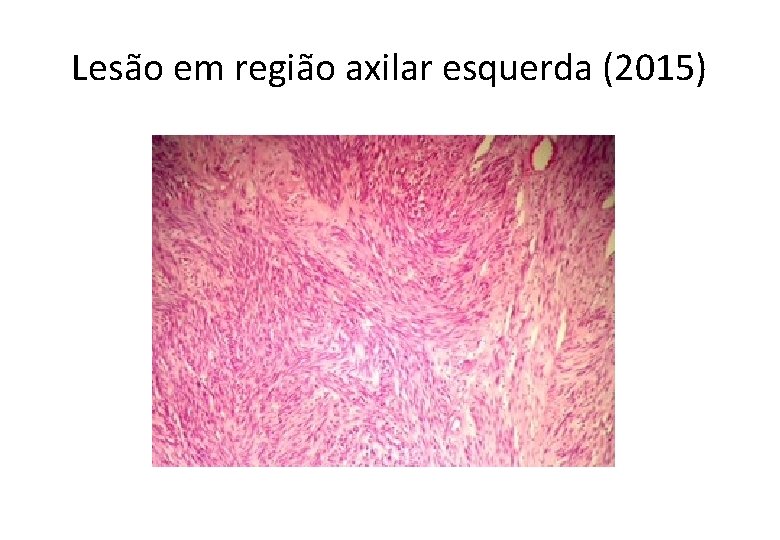
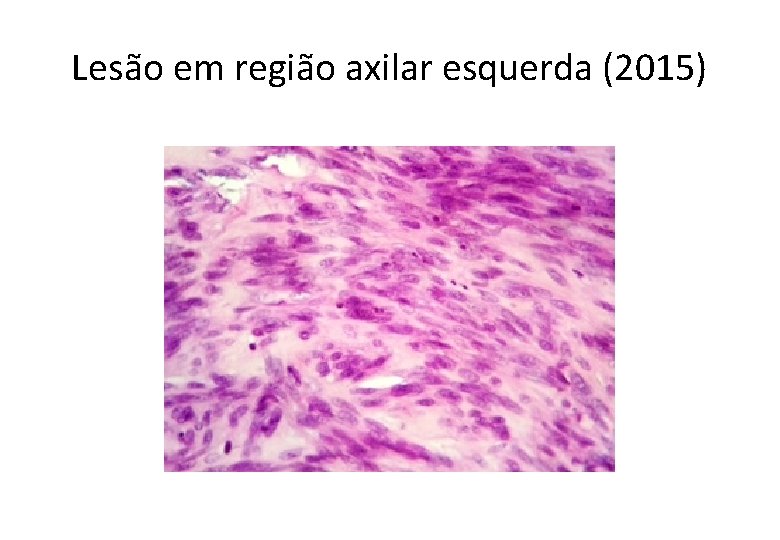
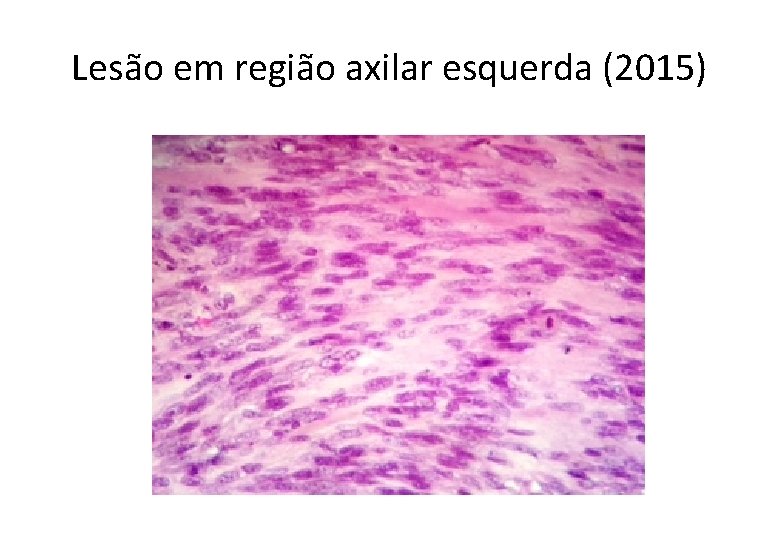
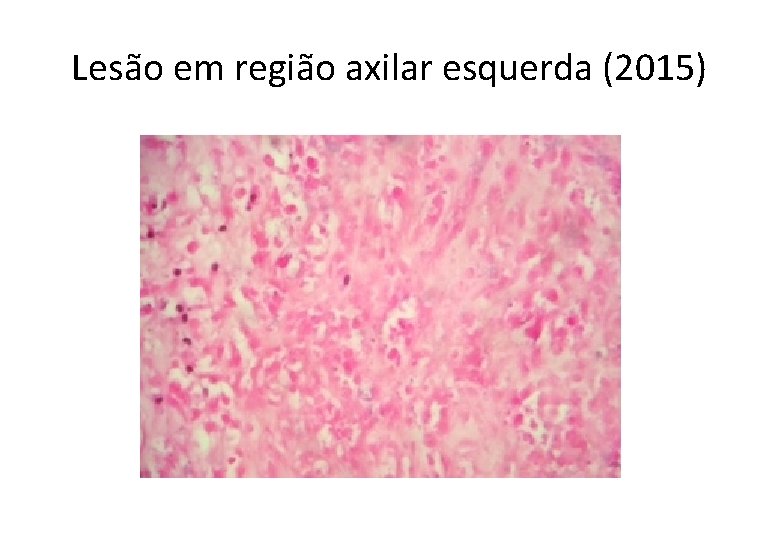
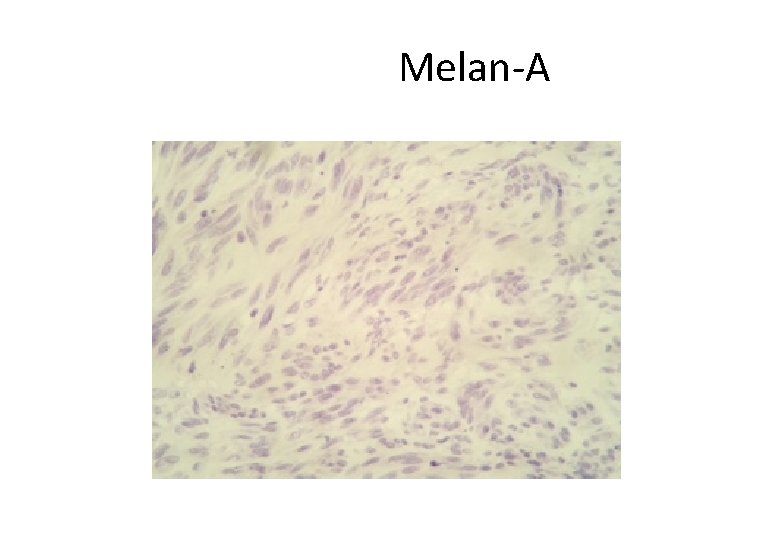
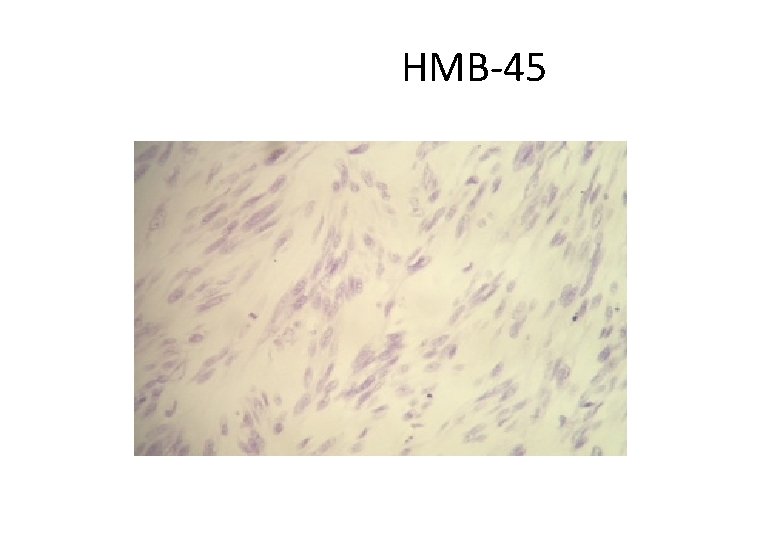
GA, 61 anos, masc • Histórico Oncológico: • 26/02/2015: Submetido a ressecção de lesão nodular em axila esquerda, cujo laudo anátomo-patológico foi: – – – – Neoplasia maligna fusocelular e epitelioide infiltrando a derme. Medida: 5, 0 x 4, 5 x 3, 5. Número de mitoses: 28 mitoses por 10 campos de grande aumento. Não evidenciada infiltração angiolinfática ou neural. Margens cirúrgicas livres de neoplasia, distando 0, 2 mm da margem mais próxima. IHQ: S 100 positivo, HMG 45 negativo, Melan-A negativo. B-RAF mutado (Técnica de NGS – Mut V 600 E). • 29/04/2015 a 21/05/2015: RT adjuvante (20 x 240 c. Gy) em região axilar esquerda.

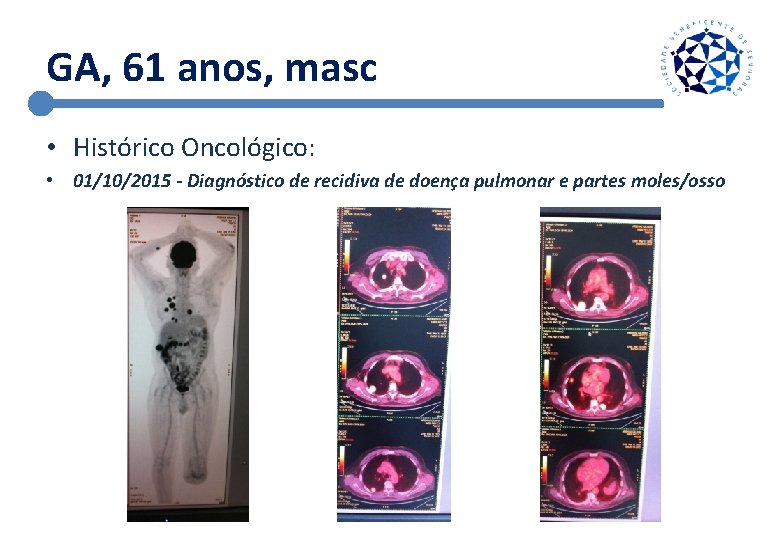
GA, 61 anos, masc • Histórico Oncológico: • 01/10/2015 - Diagnóstico de recidiva de doença pulmonar e partes moles/osso

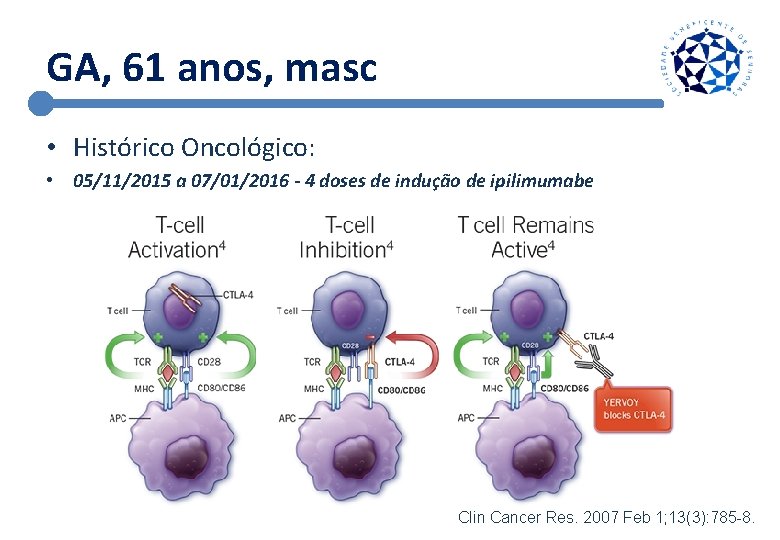
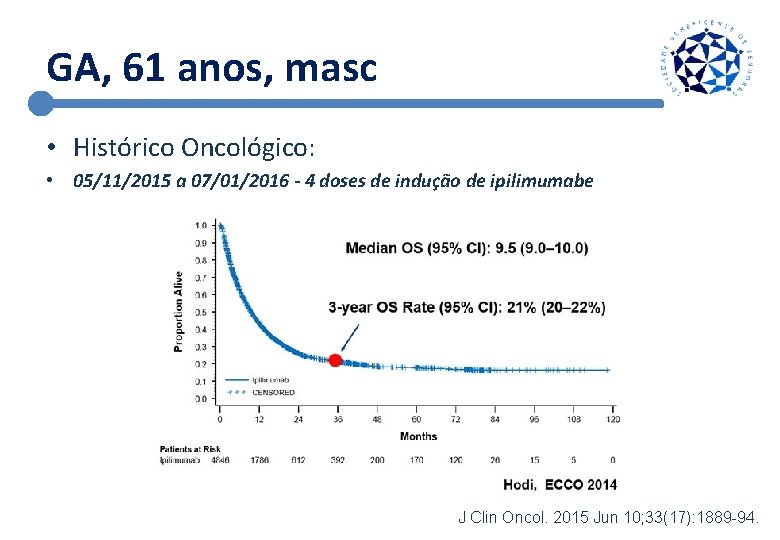
GA, 61 anos, masc • Histórico Oncológico: • 05/11/2015 a 07/01/2016 - 4 doses de indução de ipilimumabe Clin Cancer Res. 2007 Feb 1; 13(3): 785 -8.

GA, 61 anos, masc • Histórico Oncológico: • 05/11/2015 a 07/01/2016 - 4 doses de indução de ipilimumabe J Clin Oncol. 2015 Jun 10; 33(17): 1889 -94.

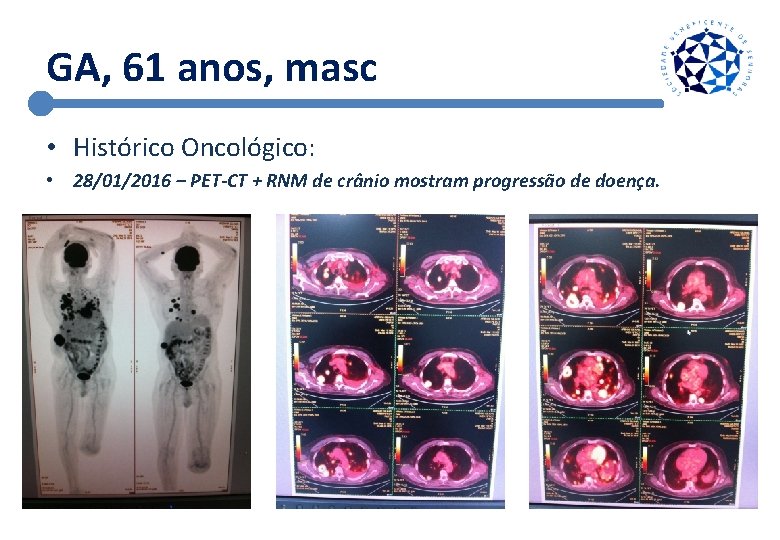
GA, 61 anos, masc • Histórico Oncológico: • 28/01/2016 – PET-CT + RNM de crânio mostram progressão de doença.

GA, 61 anos, masc • Histórico Oncológico: • 26/02/2016 – Início de Vemurafenibe 960 mg 12/12 horas. – – Sintomas de doença Mantendo aceitação alimentar ruim com perda de peso (perda de 6 Kg no total) Nega vômitos. Dor em parede torácica à direita ainda não bem controlada com uso de fentanil TD 25 mcg, necessita resgate com paracetamol 4/4 h (aumentado para fentanil 50 mcg) • 02/03/2016 – Avaliação clínica – Paciente retorna em consulta precoce pós 5 dias de uso de zelboraf, para reavaliação. – Melhora expressiva da dor, a qual pode ser secundária ao aumento do fentanil de 25 -50 mcg, também ocorrido há 5 dias atrás. – Melhora da aceitação alimentar e da disposição. – Hábito intestinal regular, evacuações diárias. Sem vômitos, porém nauseado. – Sem sintomas neurológicos como cefaleia ou confusão.

GA, 61 anos, masc • Histórico Oncológico: • 16/03/2016 – Avaliação clínica. – – Paciente retorna 19 dias após início de uso de vemurafenib. Melhora da dor em parede torácica a direita. Diminuição progressiva analgesia Melhora expressiva da aceitação alimentar Como toxicidade ao vemurafenibe apresenta rash cutâneo, com intenso prurido (classificado como G 1 neste momento). Melhora parcial com hidroxizine e piora da função renal Cr 2, 65 (base de 1, 9). • 30/03/2016 – Avaliação Clínica (4, 5 semanas de uso de vemurafenibe) – Piora importante da toxicidade cutânea na forma de rash acneiforme. (Acometimento de mais de 30% SC). – Função renal estabilizada em Cr 2, 8. – Sem dor, sem analgesia. – Desaparecimento do nódulo da parede torácica e da dor. – Hábito intestinal próximo ao normal, raros episódios de evacuação amolecida.

GA, 61 anos, masc • Histórico Oncológico: • 30/03/2016 – Conduta Médica – – – Suspendo vemurafenib até toxicidade cutânea retornar para G 1 Deixo 7 dias de corticoide oral Retorno para aval em 5 -7 dias Manter hidratação cutânea vigorosa e corticoide tópico Programação de retorno com descalonamento de dose para 720 mg 12/12 horas

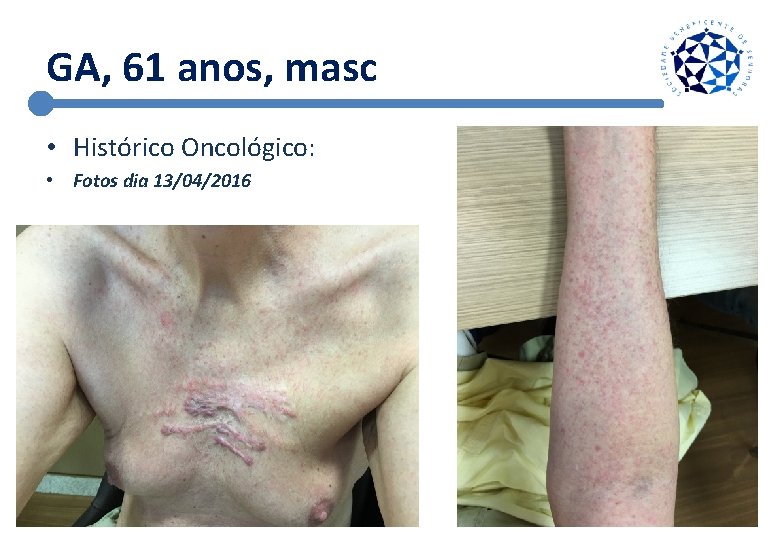
GA, 61 anos, masc • Histórico Oncológico: • Fotos dia 13/04/2016

GA, 61 anos, masc • Histórico Oncológico: • 27/04/2016 – Avaliação Clínica Paciente retorna após uma semana de reintrodução de vemurafenibe na dose de 720 mg. Já sem uso de corticoide. Toxicidades: Diarreia G 0, dor articular G 0, hiporexia G 0, astenia G 0, Rash cutâneo G 1, formação de lesões verrucosas em MSD e asa nasal esquerda (maior na asa nasal esquerda – aspecto compatível com CEC - Encaminharei para dermato. – Sem dor, ganho de peso progressivo, sem demais sintomas sistêmicos. – –

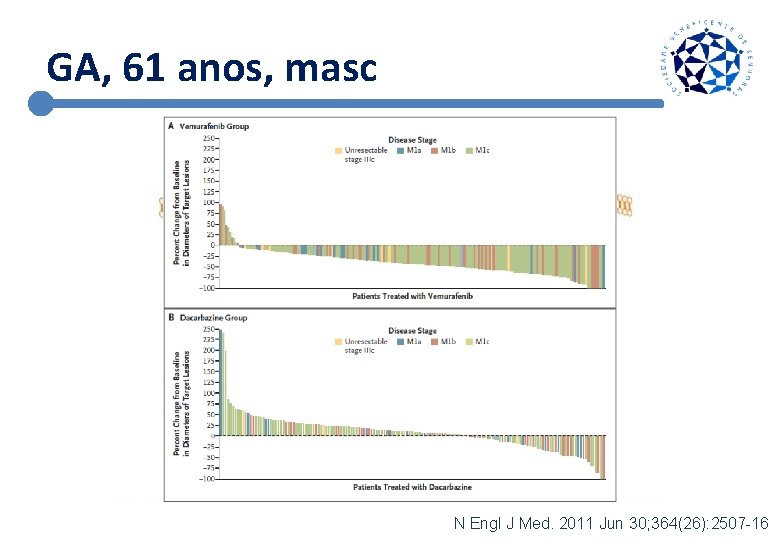
GA, 61 anos, masc N Engl J Med. 2011 Jun 30; 364(26): 2507 -16

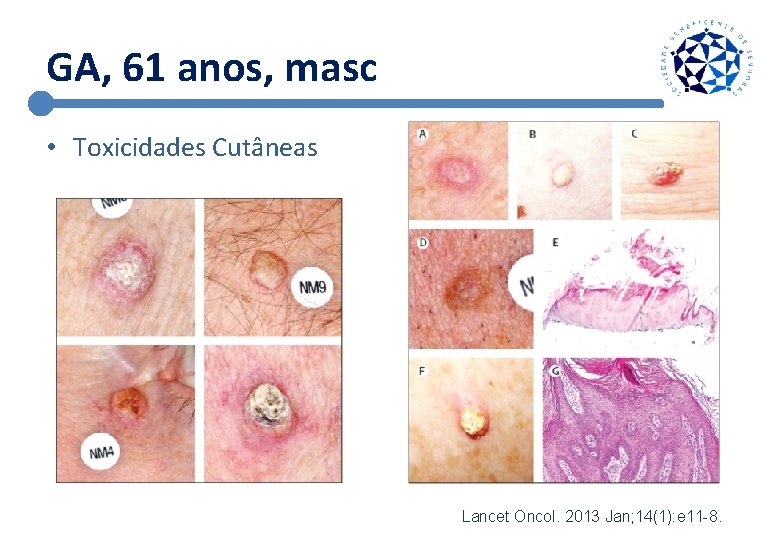
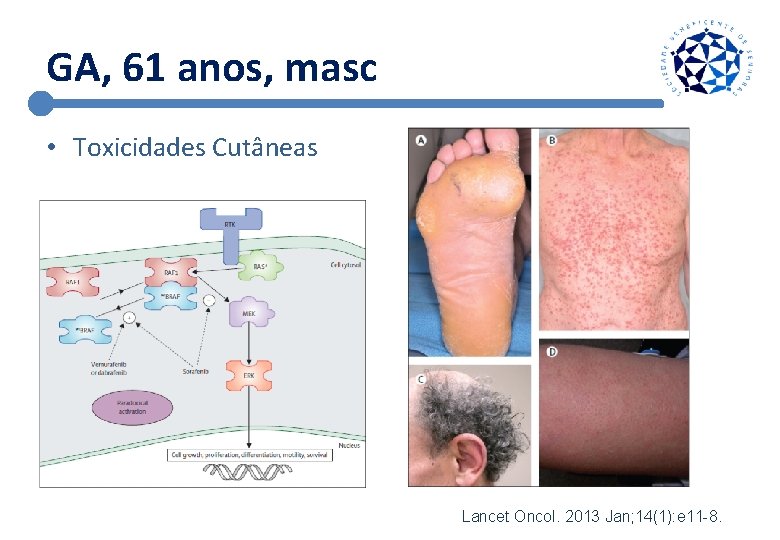
GA, 61 anos, masc • Toxicidades Cutâneas Lancet Oncol. 2013 Jan; 14(1): e 11 -8.

GA, 61 anos, masc • Toxicidades Cutâneas Lancet Oncol. 2013 Jan; 14(1): e 11 -8.

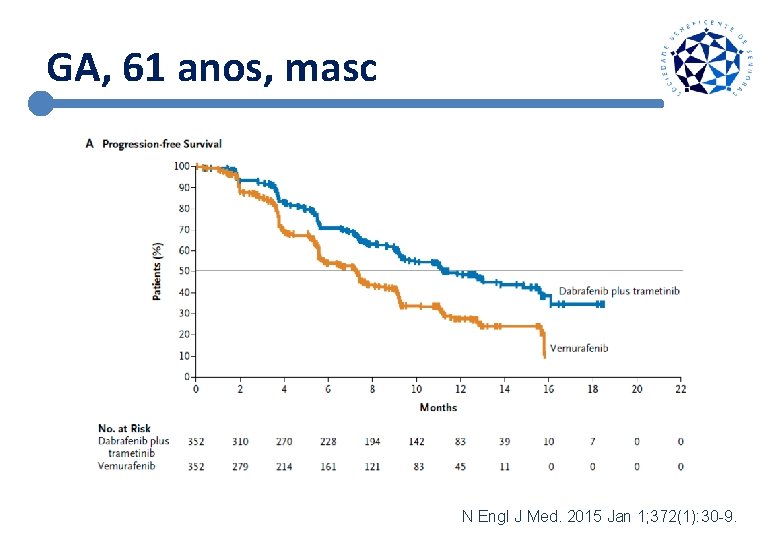
GA, 61 anos, masc N Engl J Med. 2015 Jan 1; 372(1): 30 -9.

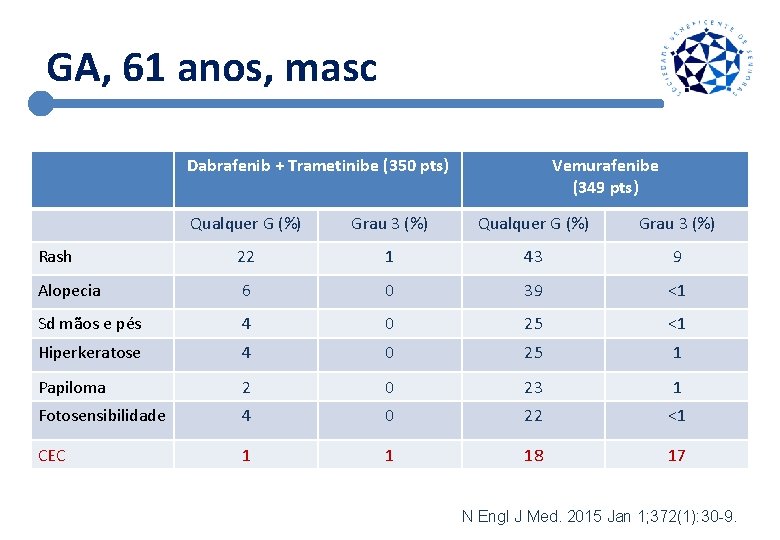
GA, 61 anos, masc Dabrafenib + Trametinibe (350 pts) Vemurafenibe (349 pts) Qualquer G (%) Grau 3 (%) Rash 22 1 43 9 Alopecia 6 0 39 <1 Sd mãos e pés 4 0 25 <1 Hiperkeratose 4 0 25 1 Papiloma 2 0 23 1 Fotosensibilidade 4 0 22 <1 CEC 1 1 18 17 N Engl J Med. 2015 Jan 1; 372(1): 30 -9.

OBRIGADO HOSPITAL SÍRIO-LIBANÊS Centro de Oncologia – Unidade Brasília carloshdosanjos@gmail. com

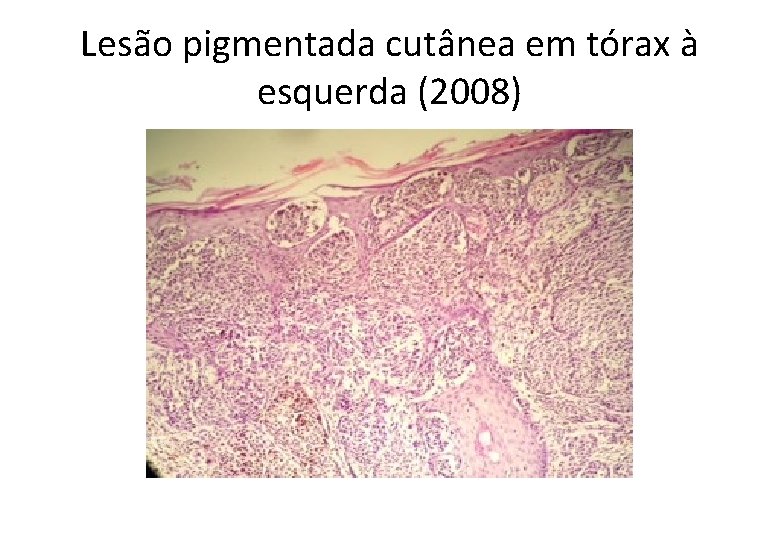
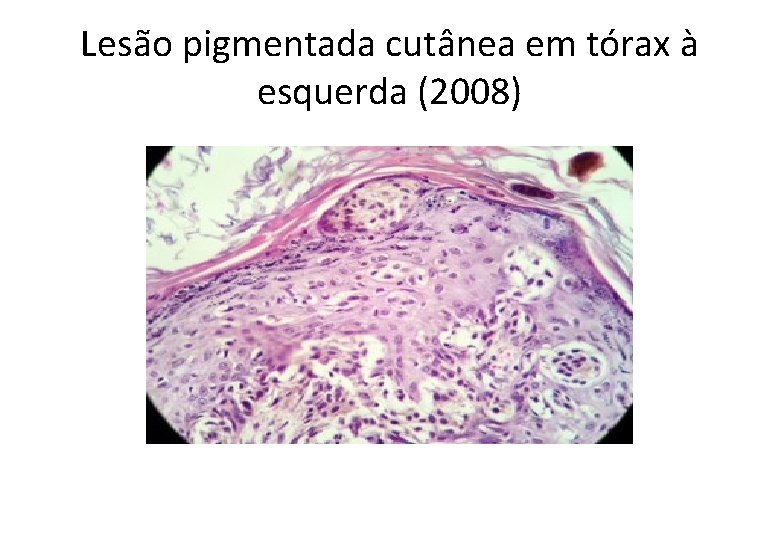
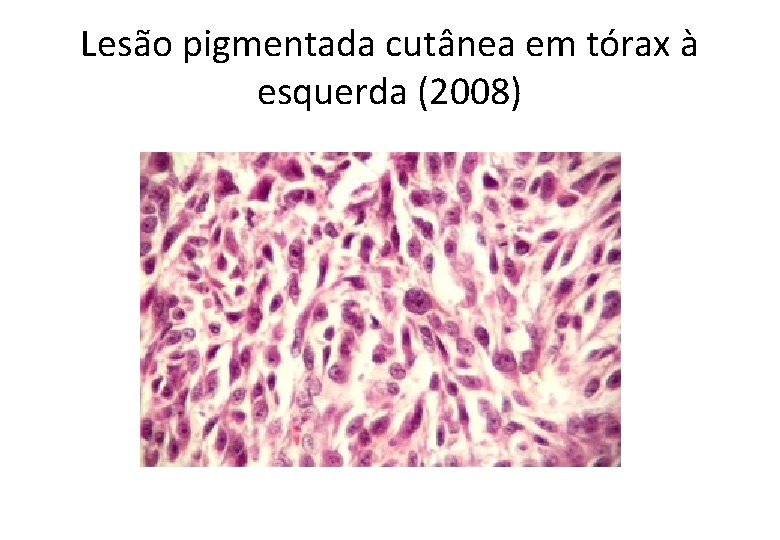
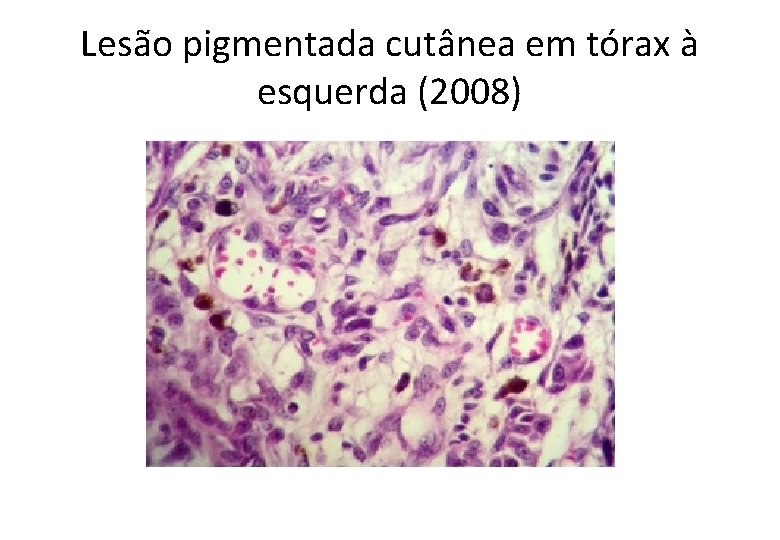
Lesão pigmentada cutânea em tórax à esquerda (2008)

Lesão pigmentada cutânea em tórax à esquerda (2008)

Lesão pigmentada cutânea em tórax à esquerda (2008)

Lesão pigmentada cutânea em tórax à esquerda (2008)

Lesão pigmentada cutânea em tórax à esquerda (2008)

Lesão pigmentada cutânea em tórax à esquerda (2008)

Lesão pigmentada cutânea em tórax à esquerda (2008)

Lesão pigmentada cutânea em tórax à esquerda (2008)

Lesão pigmentada cutânea em tórax à esquerda (2008)

Diagnóstico • Melanoma maligno, extensivo superficial . Breslow = 2, 35 mm

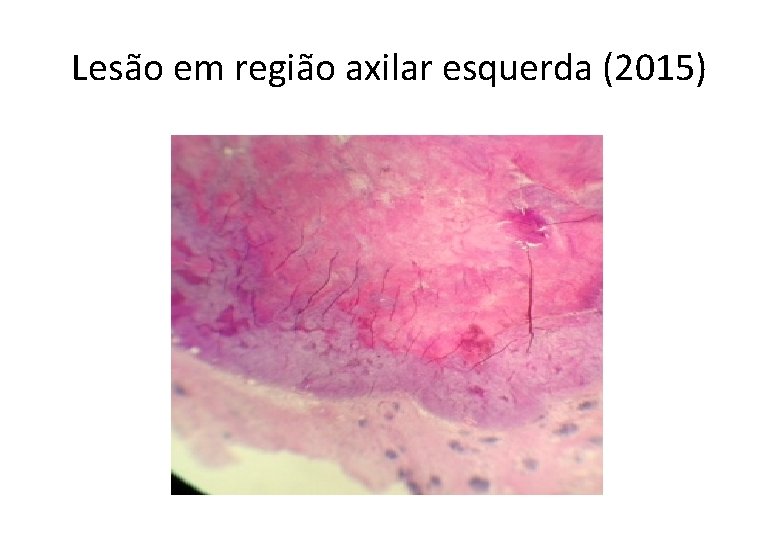
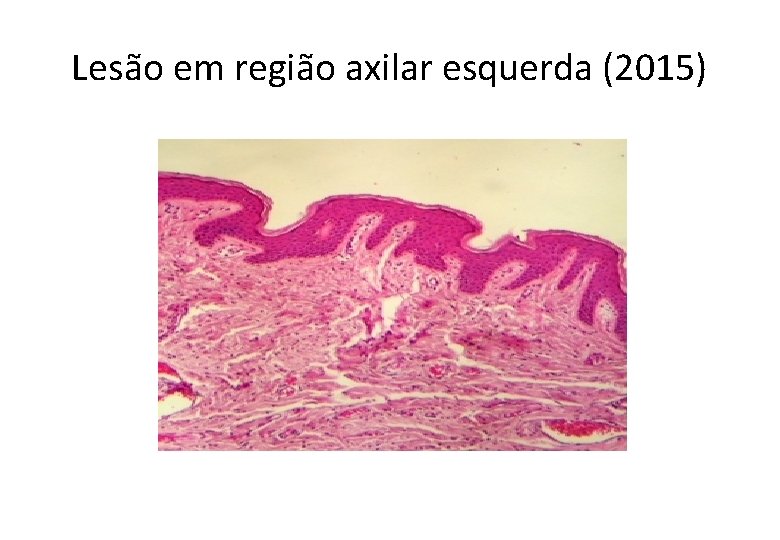
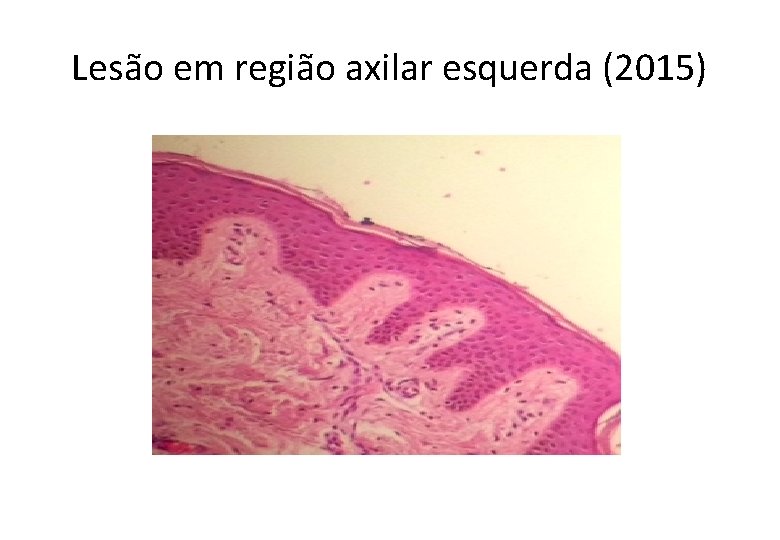
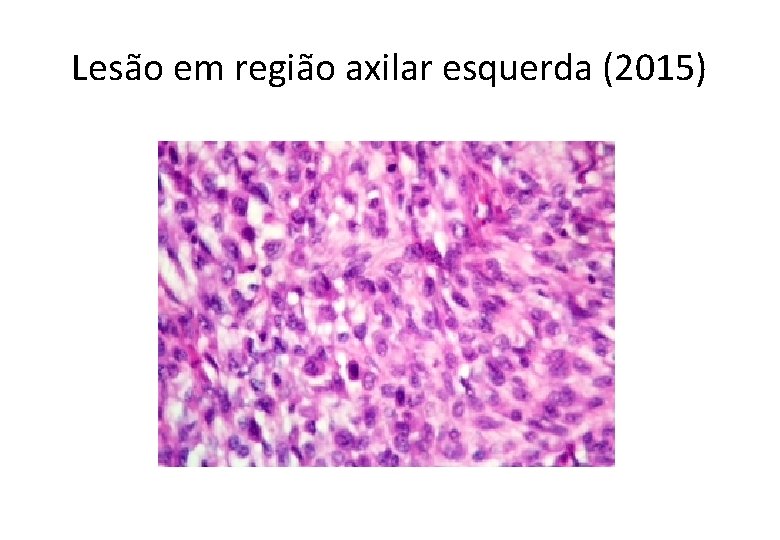
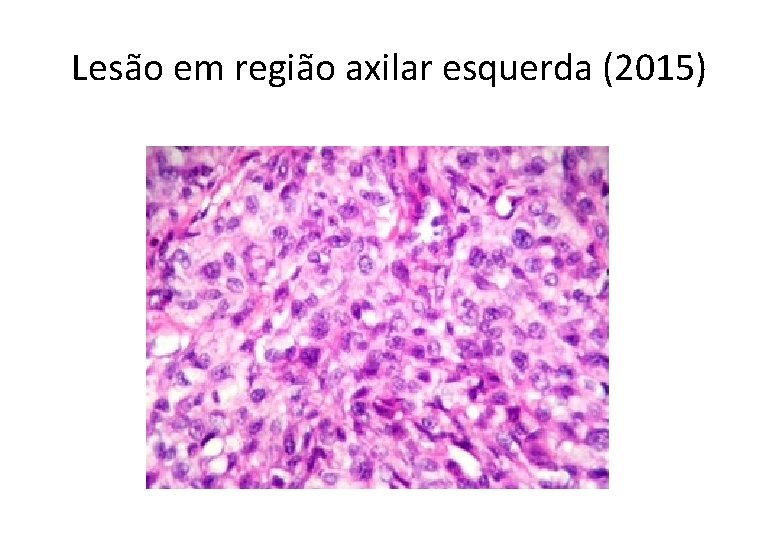
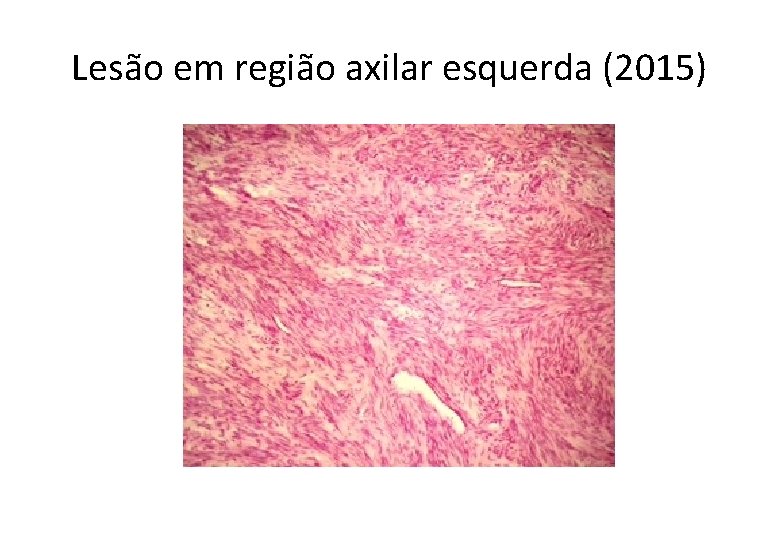
Lesão em região axilar esquerda (2015)

Lesão em região axilar esquerda (2015)

Lesão em região axilar esquerda (2015)

Lesão em região axilar esquerda (2015)

Lesão em região axilar esquerda (2015)

Lesão em região axilar esquerda (2015)

Lesão em região axilar esquerda (2015)

Lesão em região axilar esquerda (2015)

Lesão em região axilar esquerda (2015)

Lesão em região axilar esquerda (2015)

Lesão em região axilar esquerda (2015)

Neoplasia de células fusiformes e epitelioides comprometendo a pele e tecido celular subcutâneo • SARCOMAS . leiomiossarcoma, angiossarcoma, sarcoma sinovial, tumor maligno da bainha do nervo periférico e sarcoma epitelioide • CARCINOMAS • MELANOMA . primário . metástase . Melanoma de partes moles (sarcoma de células claras)

Resultado da IHQ (negativa) • Leiomiossarcoma - actina de músculo liso e desmina • Angiossarcoma – CD 34 • Sarcoma sinovial – EMA, CD 99 e BCL 2 • Sarcoma epitelioide - AE 1/AE 3 • Carcinoma – AE 1/AE 3 e EMA

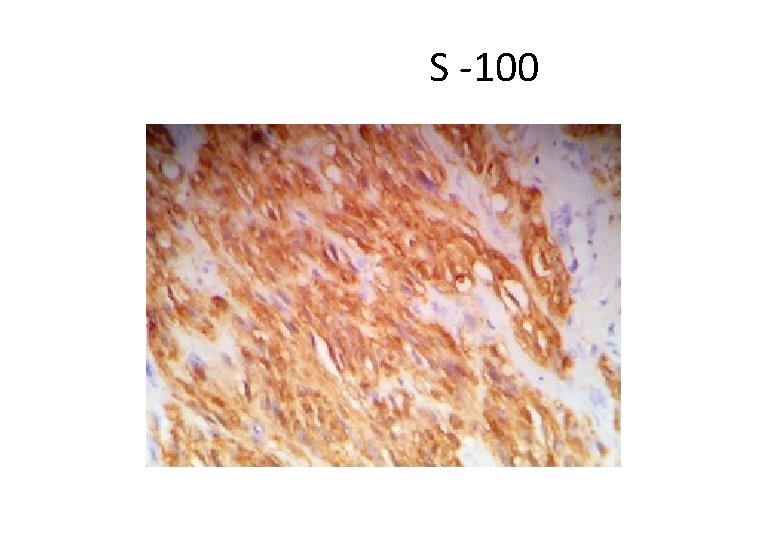
S -100

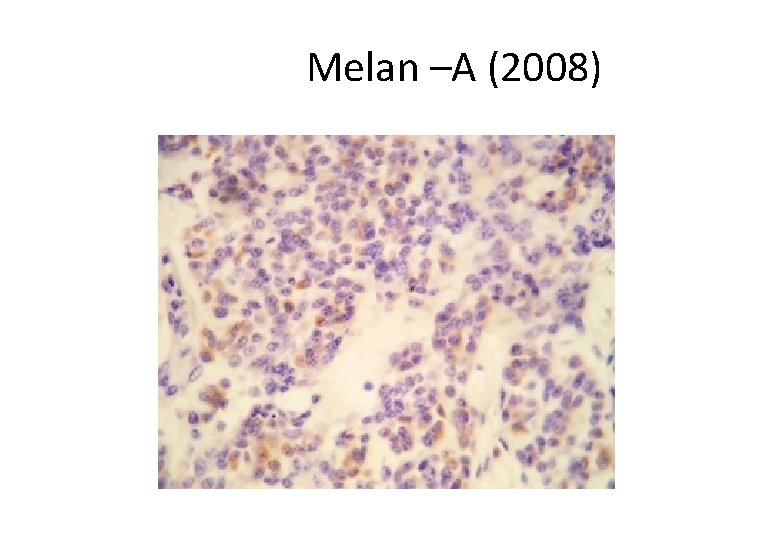
Melan-A

HMB-45

Neoplasia de células fusiformes e epitelioides comprometendo a pele e tecido celular subcutâneo . Tu maligno da bainha do nervo perif. S-100 + . melanoma

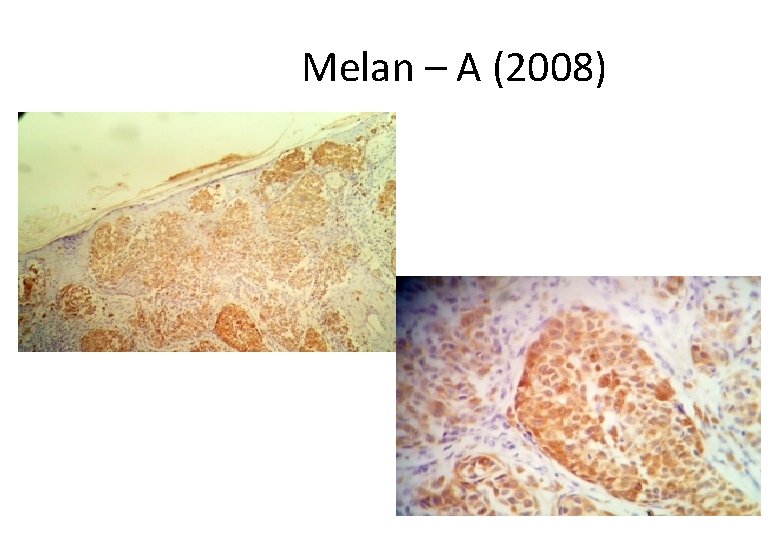
Melan – A (2008)

Melan –A (2008)

Neoplasia de células fusiformes e epitelioides comprometendo a pele e tecido celular subcutâneo . Tu maligno da bainha do nervo perif. S-100 + . melanoma


Neoplasia de células fusiformes e epitelioides comprometendo a pele e tecido celular subcutâneo . Tu maligno da bainha do nervo per. S-100 + . melanoma

Diagnóstico • Compatível com melanoma metastático.

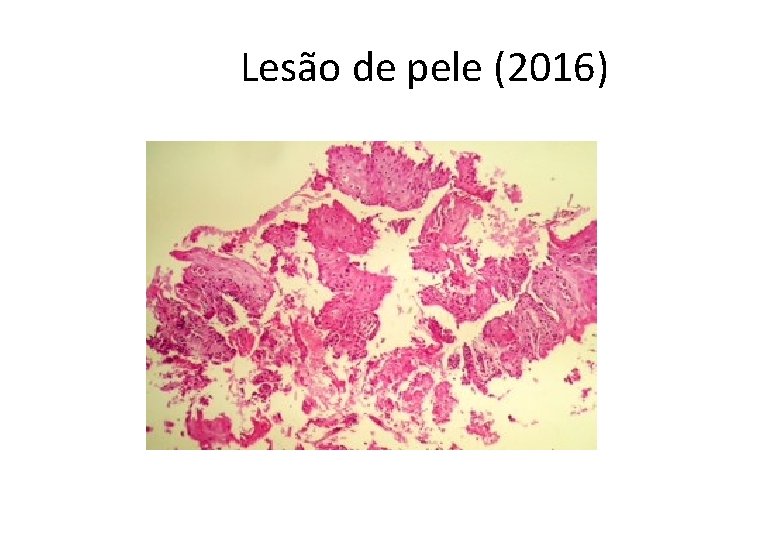
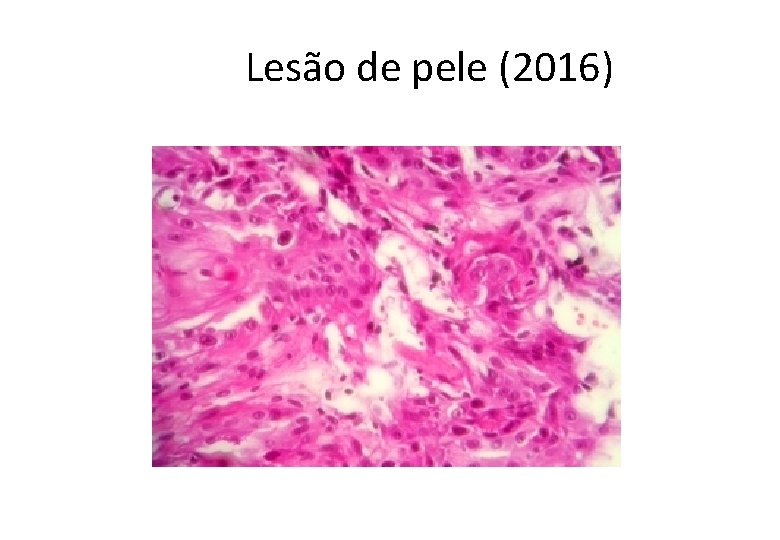
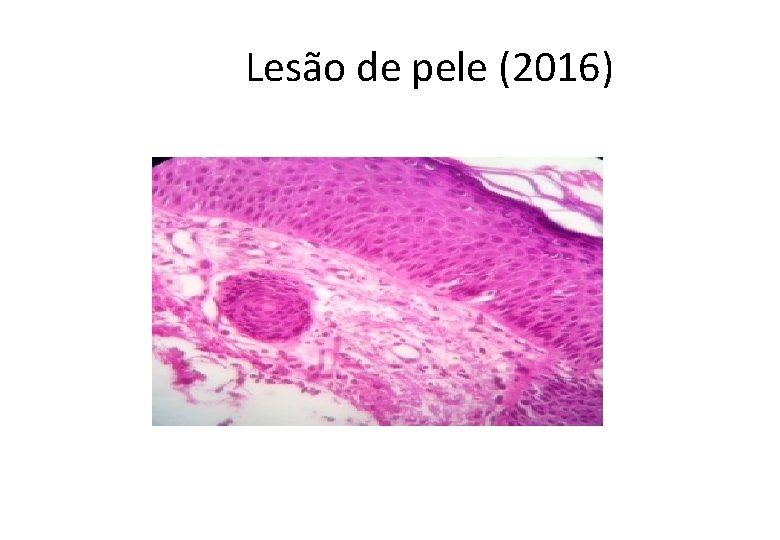
Lesão de pele (2016)

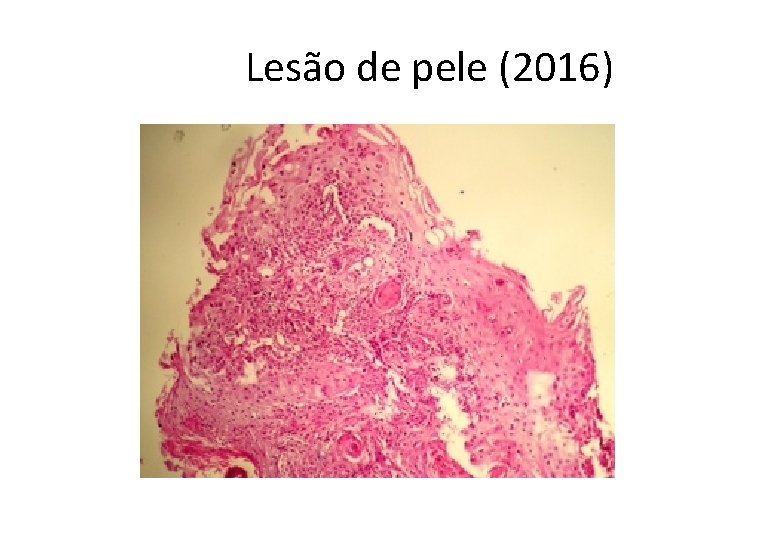
Lesão de pele (2016)

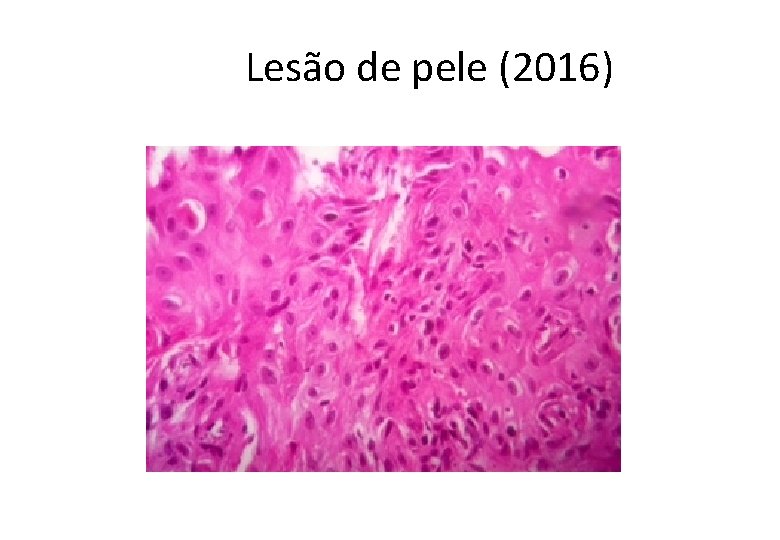
Lesão de pele (2016)

Lesão de pele (2016)

Lesão de pele (2016)

Diagnóstico • Carcinoma de células escamosas (epidermoide) bem diferenciado

• Obrigado