CASO CLNICO II Opresin precordial Dr scar Prada














































- Slides: 75

CASO CLÍNICO II “Opresión precordial” Dr. Óscar Prada Delgado Tutor: Dra. Rosa Campo

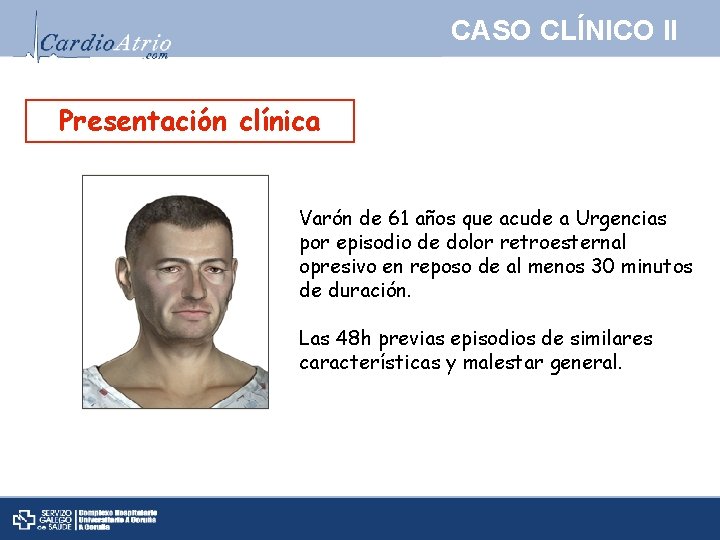
CASO CLÍNICO II Presentación clínica Varón de 61 años que acude a Urgencias por episodio de dolor retroesternal opresivo en reposo de al menos 30 minutos de duración. Las 48 h previas episodios de similares características y malestar general.

CASO CLÍNICO II Antecedentes personales Factores de riesgo cardiovascular • HTA • Fumador • No historia familiar Antecedentes médico-quirúrgicos • No Hª cardiológica • Enfermedad de Parkinson • Colitis ulcerosa Medicación y alergias • Losartan 50 mg/día • Mesalazina 500 mg/8 h • Levodopa/Carbidopa/Entacapona • Rasagilina • Pramipexol • No alergias medicamentosas

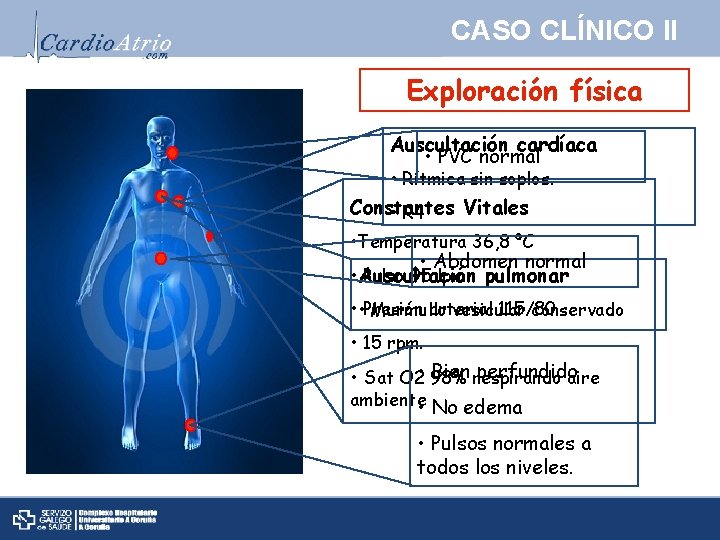
CASO CLÍNICO II Exploración física Auscultación cardíaca • PVC normal • Rítmica sin soplos. Constantes Vitales • R 4 • Temperatura 36, 8 ºC • Abdomen normal • Auscultación Pulso 95 lpm pulmonar • • Presión arterial 115/80 Murmullo vesicular conservado • 15 rpm. Bien respirando perfundido • Sat O 2 • 98% aire ambiente • No edema • Pulsos normales a todos los niveles.

CASO CLÍNICO II Electrocardiograma

CASO CLÍNICO II PREGUNTA 1: ¿Cuál es su sospecha diagnóstica inicial y en consecuencia su actitud en este momento? . 1. Tiene un IAM Q inferior de menos de 12 horas de evolución. Cateterismo urgente. 2. Sospecha de SCASEST. Seriación de MDM para confirmar diagnóstico y estratificación de riesgo. 3. IAM septal reciente y angina post. IAM. Tratamiento antitrombótico y antianginoso e ingreso monitorizado para cateterismo precoz. 4. Se trata de una pericarditis. Tratamiento antiinflamatorio y alta. 5. Dolor torácico atípico. Alta directa.

CASO CLÍNICO II PREGUNTA 1: ¿Cuál es su sospecha diagnóstica inicial y en consecuencia su actitud en este momento? . 1. Tiene un IAM Q inferior de menos de 12 horas de evolución. Cateterismo urgente. 2. Sospecha de SCASEST. Seriación de MDM para confirmar diagnóstico y estratificación de riesgo. 3. IAM septal reciente y angina post. IAM. Tratamiento antitrombótico y antianginoso e ingreso monitorizado para cateterismo precoz. 4. Se trata de una pericarditis. Tratamiento antiinflamatorio y alta. 5. Dolor torácico atípico. Alta directa.

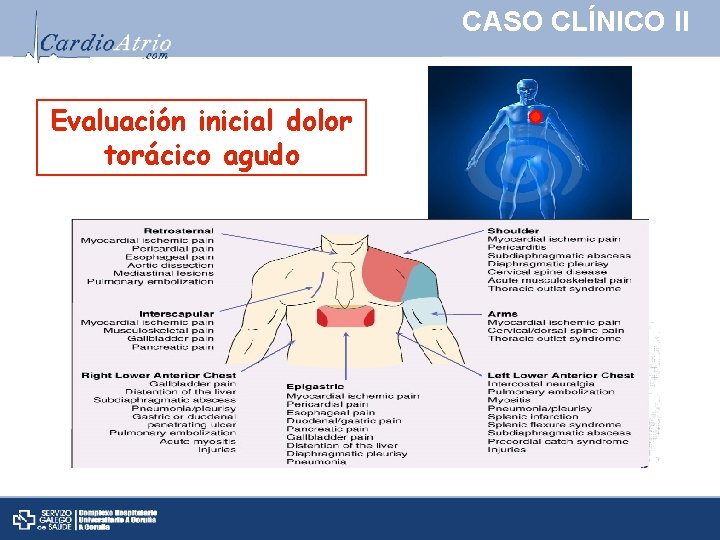
CASO CLÍNICO II Evaluación inicial dolor torácico agudo

Evaluación inicial dolor torácico agudo CASO CLÍNICO II Tratado de cardiología, Braunwald et al. 7ª edición

CASO CLÍNICO II Electrocardiograma

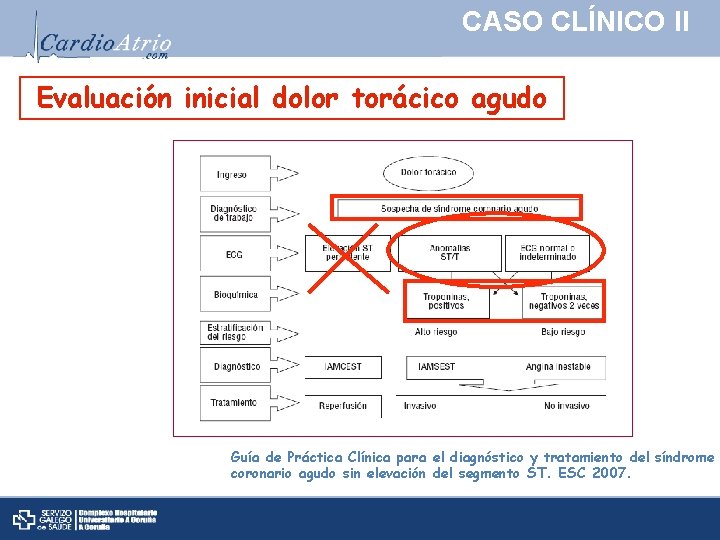
CASO CLÍNICO II Evaluación inicial dolor torácico agudo Guía de Práctica Clínica para el diagnóstico y tratamiento del síndrome coronario agudo sin elevación del segmento ST. ESC 2007.

CASO CLÍNICO II Pruebas de Laboratorio Hemograma Coagulación • Sin alteraciones • Normal. Dimeros D normales. Bioquímica MDM • Creatinina 1, 2. Urea 46. • Troponina I 5, 33 11, 67 • Iones OK. • Glucosa 157. Amilasa normal. • CPK 203. CK MB 25.

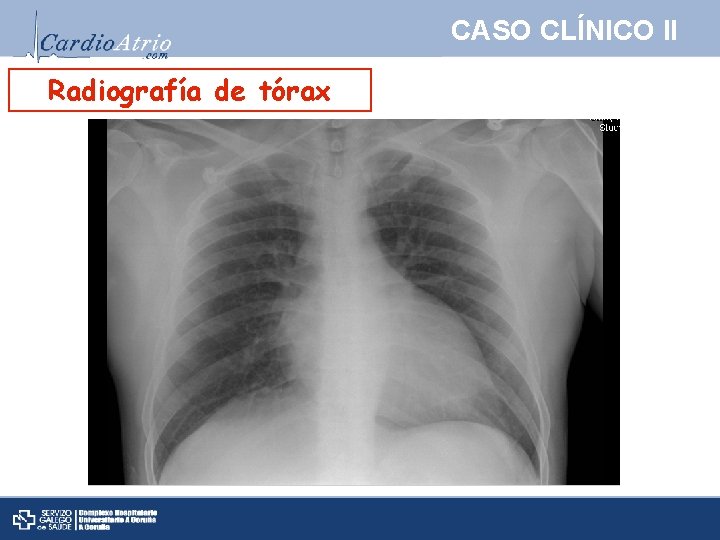
CASO CLÍNICO II Radiografía de tórax

CASO CLÍNICO II PREGUNTA 2: ¿A la luz de estos resultados cual es ahora su diagnóstico y su actitud? . 1. Es un infarto inferior en evolución. Cateterismo urgente por ser de alto riesgo. 2. Ha tenido un SCASEST. Ingreso, tratamiento y prueba de detección de isquemia. 3. Ha tenido un SCASEST. Ingreso tratamiento y estrategia invasiva precoz. 4. Se trata de una miopericarditis. Tratamiento antiinflamatorio e ingreso para vigilancia. 5. Ha tenido un SCASEST. Tratamiento médico sin coronariografía pues es de bajo riesgo.

CASO CLÍNICO II PREGUNTA 2: ¿A la luz de estos resultados cual es ahora su diagnóstico y su actitud? . 1. Es un infarto inferior en evolución. Cateterismo urgente por ser de alto riesgo. 2. Ha tenido un SCASEST. Ingreso, tratamiento y prueba de detección de isquemia. 3. Ha tenido un SCASEST. Ingreso tratamiento y estrategia invasiva precoz. 4. Se trata de una miopericarditis. Tratamiento antiinflamatorio e ingreso para vigilancia. 5. Ha tenido un SCASEST. Tratamiento médico sin coronariografía pues es de bajo riesgo.

CASO CLÍNICO II Definición universal de IM ESC/ACCF/AHA/WHF EXPERT CONSENSUS DOCUMENT 2007

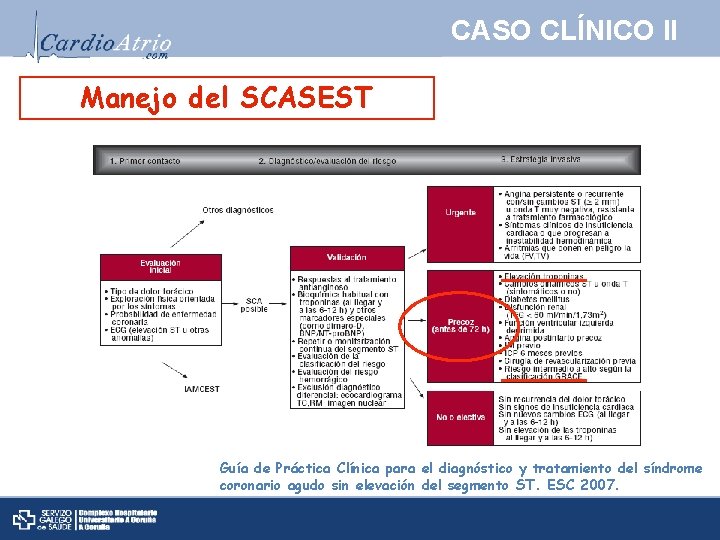
CASO CLÍNICO II Manejo del SCASEST Guía de Práctica Clínica para el diagnóstico y tratamiento del síndrome coronario agudo sin elevación del segmento ST. ESC 2007.

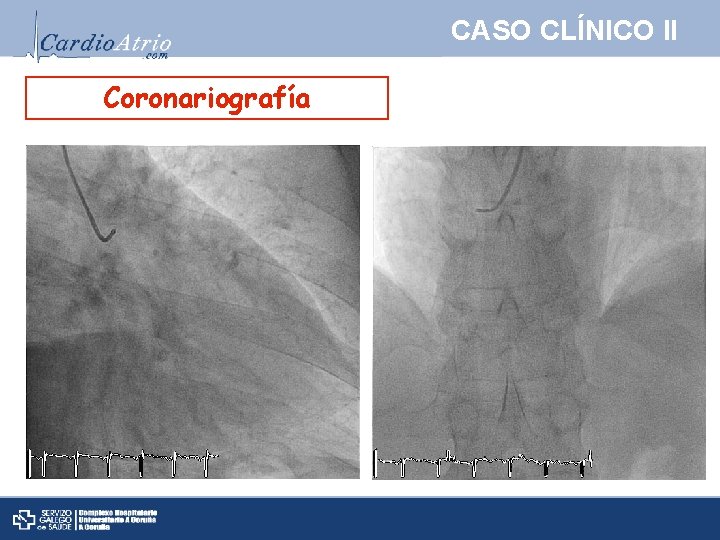
CASO CLÍNICO II Coronariografía

CASO CLÍNICO II PREGUNTA 3: ¿En estas situaciones surgen siempre múltiples preguntas, cual de las siguientes no se plantearía y cree que es falsa? 1. Hemos hecho una correcta evaluación inicial (anamnesis, EF y las PC iniciales) con la que hemos excluido la mayoría de las causas no cardíacas de elevación de MDM. 2. La elevación de MDM podría ser un error de laboratorio. 3. Entre los diagnósticos a descartar se encuentra el Tako-tsubo. 4. Deberíamos excluir causas graves como la disección aórtica o el TEP por lo que estaría indicado un TAC torácico urgente. 5. Que tenga coronarias normales no excluye que haya tenido un SCA.

CASO CLÍNICO II PREGUNTA 3: ¿En estas situaciones surgen siempre múltiples preguntas, cual de las siguientes no se plantearía y cree que es falsa? 1. Hemos hecho una correcta evaluación inicial (anamnesis, EF y las PC iniciales) con la que hemos excluido la mayoría de las causas no cardíacas de elevación de MDM. 2. La elevación de MDM podría ser un error de laboratorio. 3. Entre los diagnósticos a descartar se encuentra el Tako-tsubo. 4. Deberíamos excluir causas graves como la disección aórtica o el TEP por lo que estaría indicado un TAC torácico urgente. 5. Que tenga coronarias normales no excluye que haya tenido un SCA.

CASO CLÍNICO II Diagnóstico diferencial del SCA. Patología no coronaria Cardíacas Pulmonares • Pericarditis • TEP • Miocarditis • Neumotorax • Miocardiopatías • Neumonía • Tako-tsubo • Infarto pulmonar Vasculares Otras • Disección aórtica • Espasmo esofágico, pancreatitis, colecistítis • Enfermedad cerebrovascular • Anemia falciforme • Costocondritis.

CASO CLÍNICO II Causas no coronarias de elevación de MDM Korff et al. Heart 2006

CASO CLÍNICO II PREGUNTA 4: ¿Tras responder estas preguntas iniciales cuál es en estos momentos su diagnóstico y su actitud en consecuencia? 1. Lo diagnosticaría de probable IAM con coronarias normales. Solicitaría una prueba de imagen para tratar de confirmarlo. 2. Probable IAM con coronarias normales, que tiene un pronóstico excelente. Alta con aspirina que no le hace mal a nadie. 3. Probable IAM con coronarias normales. Le haría un test de ergobasina pues el vasoespasmo es la causa más frecuente. 4. Probable IAM con coronarias normales. Repetiría el cateterismo con IVUS pues es un paciente con múltiples FRCV creo que ha tenido un trombo recanalizado. 5. El IAM con coronarias normales es excepcional. Lo más probable es que la elevación de MDM sea un error de laboratorio. Alta sin tratamiento.

CASO CLÍNICO II PREGUNTA 4: ¿Tras responder estas preguntas iniciales cuál es en estos momentos su diagnóstico y su actitud en consecuencia? 1. Lo diagnosticaría de probable IAM con coronarias normales. Solicitaría una prueba de imagen para tratar de confirmarlo. 2. Probable IAM con coronarias normales, que tiene un pronóstico excelente. Alta con aspirina que no le hace mal a nadie. 3. Probable IAM con coronarias normales. Le haría un test de ergobasina pues el vasoespasmo es la causa más frecuente. 4. Probable IAM con coronarias normales. Repetiría el cateterismo con IVUS pues es un paciente con múltiples FRCV creo que ha tenido un trombo recanalizado. 5. El IAM con coronarias normales es excepcional. Lo más probable es que la elevación de MDM sea un error de laboratorio. Alta sin tratamiento.

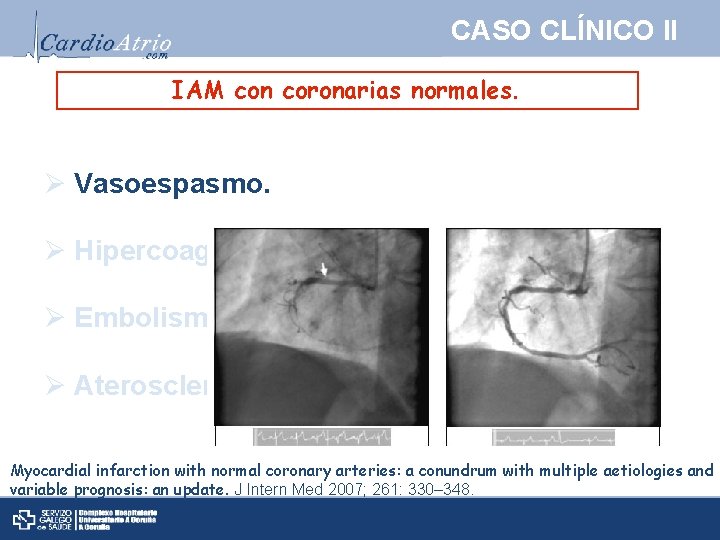
CASO CLÍNICO II IAM con coronarias normales. Ø Definición inconsistente Ø 7 -12%. Ø Mujer. Joven. Ø Conglomerado de diferentes cuadros clínicos Myocardial infarction with normal coronary arteries: a conundrum with multiple aetiologies and variable prognosis: an update. J Intern Med 2007; 261: 330– 348.

CASO CLÍNICO II IAM con coronarias normales. Ø Vasoespasmo. Ø Hipercoagulabilidad y trombosis. Ø Embolismo. Ø Aterosclerosis oculta.

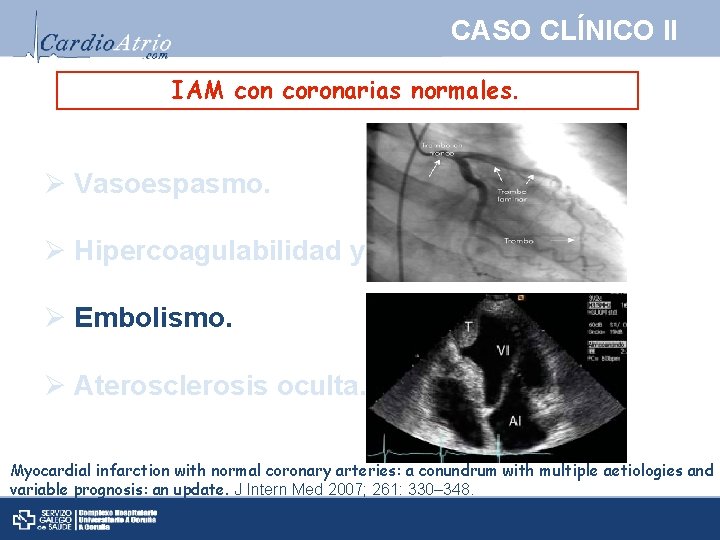
CASO CLÍNICO II IAM con coronarias normales. Ø Vasoespasmo. Ø Hipercoagulabilidad y trombosis. Ø Embolismo. Ø Aterosclerosis oculta. Myocardial infarction with normal coronary arteries: a conundrum with multiple aetiologies and variable prognosis: an update. J Intern Med 2007; 261: 330– 348.

CASO CLÍNICO II IAM con coronarias normales. Ø Vasoespasmo. Ø Hipercoagulabilidad y trombosis. Ø Embolismo. Ø Aterosclerosis oculta. Myocardial infarction with normal coronary arteries: a conundrum with multiple aetiologies and variable prognosis: an update. J Intern Med 2007; 261: 330– 348.

CASO CLÍNICO II IAM con coronarias normales. Ø Vasoespasmo. Ø Hipercoagulabilidad y trombosis. Ø Embolismo. Ø Aterosclerosis oculta. Myocardial infarction with normal coronary arteries: a conundrum with multiple aetiologies and variable prognosis: an update. J Intern Med 2007; 261: 330– 348.

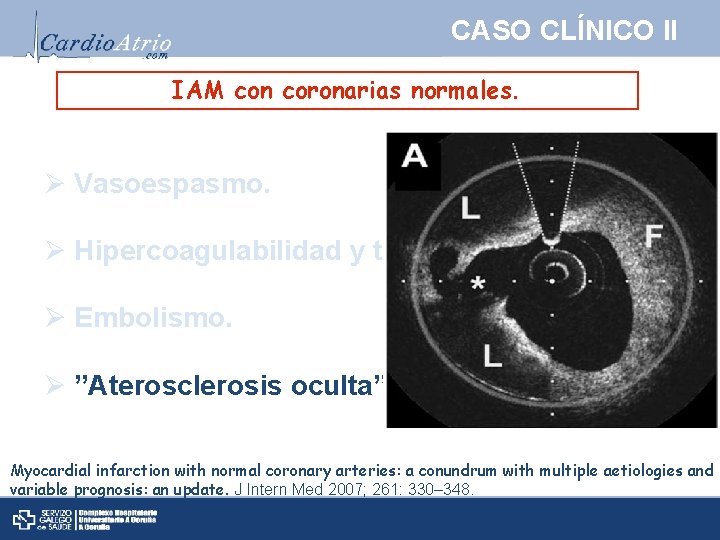
CASO CLÍNICO II IAM con coronarias normales. Ø Vasoespasmo. Ø Hipercoagulabilidad y trombosis. Ø Embolismo. Ø ”Aterosclerosis oculta”. Myocardial infarction with normal coronary arteries: a conundrum with multiple aetiologies and variable prognosis: an update. J Intern Med 2007; 261: 330– 348.

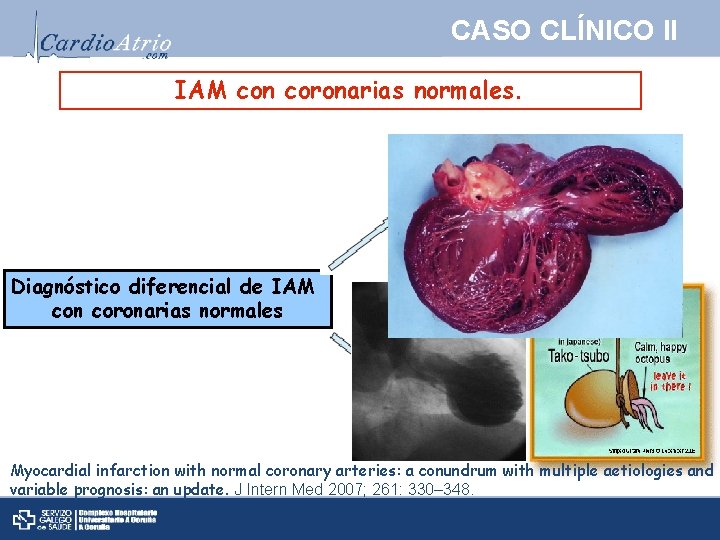
CASO CLÍNICO II IAM con coronarias normales. Sd. Tako-tsubo Diagnóstico diferencial de IAM con coronarias normales Miocarditis Myocardial infarction with normal coronary arteries: a conundrum with multiple aetiologies and variable prognosis: an update. J Intern Med 2007; 261: 330– 348.

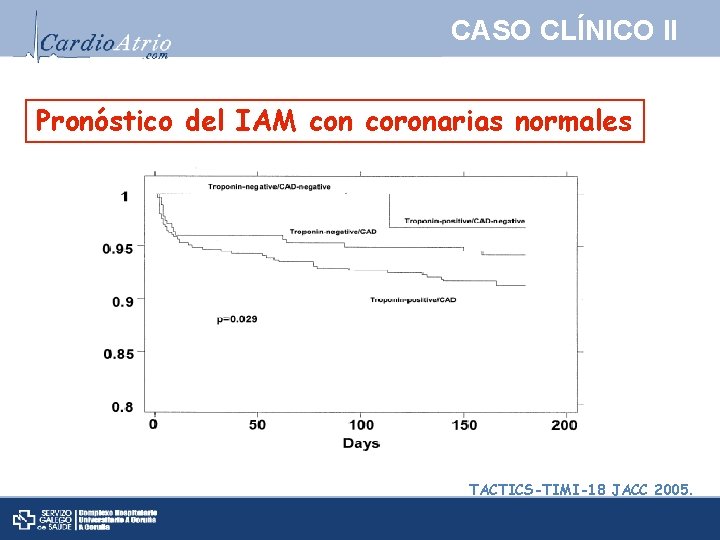
CASO CLÍNICO II Pronóstico del IAM con coronarias normales Ø Resultados heterogéneos. Ø Mejor pronóstico que pacientes con EAC. Ø Estudios cuestionan “benignidad” del cuadro. Ø Correcto diagnóstico.

CASO CLÍNICO II Pronóstico del IAM con coronarias normales TACTICS-TIMI-18 JACC 2005.

CASO CLÍNICO II Técnicas de imagen en el diagnóstico de IM Ø Ecocardiograma. Ø Estudios radioisotópicos. Ø RNM cardíaca.

CASO CLÍNICO II Definición universal de IM ESC/ACCF/AHA/WHF EXPERT CONSENSUS DOCUMENT 2007

CASO CLÍNICO II PREGUNTA 5: ¿Con respecto a las pruebas de imagen que puede utilizar para confirmar el diagnóstico de IAM cual es verdadera? 1. Los estudios con radioisótopos son los que tienen una mayor resolución espacial pudiendo detectar infartos de menor tamaño no visualizados con ECO o RNM. 2. En el diagnóstico de IAM las pruebas de imagen prevalecen sobre la detección de MDM que está sujeta a falsos positivos y negativos. 3. Si en el ecocardiograma el paciente presenta alteraciones segmentarias de la contractilidad se confirmaría el diagnóstico de IAM. 4. De estas técnicas solo la RNM es capaz de confirmar el diagnóstico de IAM.

CASO CLÍNICO II PREGUNTA 5: ¿Con respecto a las pruebas de imagen que puede utilizar para confirmar el diagnóstico de IAM cual es verdadera? 1. Los estudios con radioisótopos son los que tienen una mayor resolución espacial pudiendo detectar infartos de menor tamaño no visualizados con ECO o RNM. 2. En el diagnóstico de IAM las pruebas de imagen prevalecen sobre la detección de MDM que está sujeta a falsos positivos y negativos. 3. Si en el ecocardiograma el paciente presenta alteraciones segmentarias de la contractilidad se confirmaría el diagnóstico de IAM. 4. De estas técnicas solo la RNM es capaz de confirmar el diagnóstico de IAM.

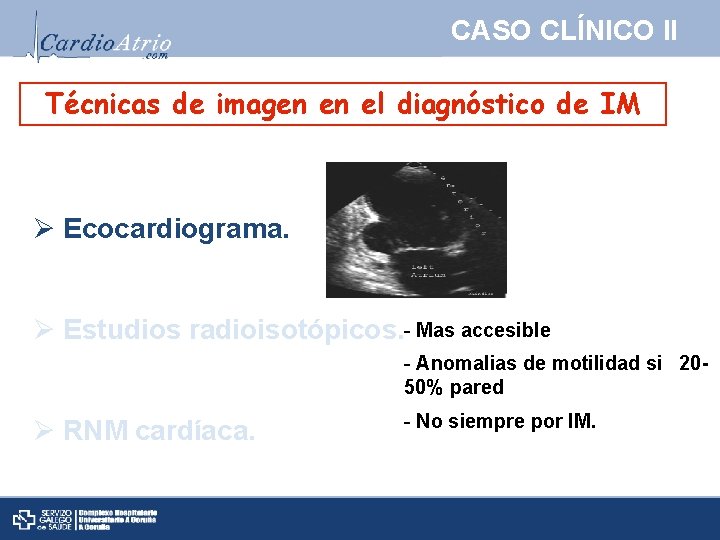
CASO CLÍNICO II Técnicas de imagen en el diagnóstico de IM Ø Ecocardiograma. Ø Estudios radioisotópicos. - Mas accesible - Anomalias de motilidad si 2050% pared Ø RNM cardíaca. - No siempre por IM.

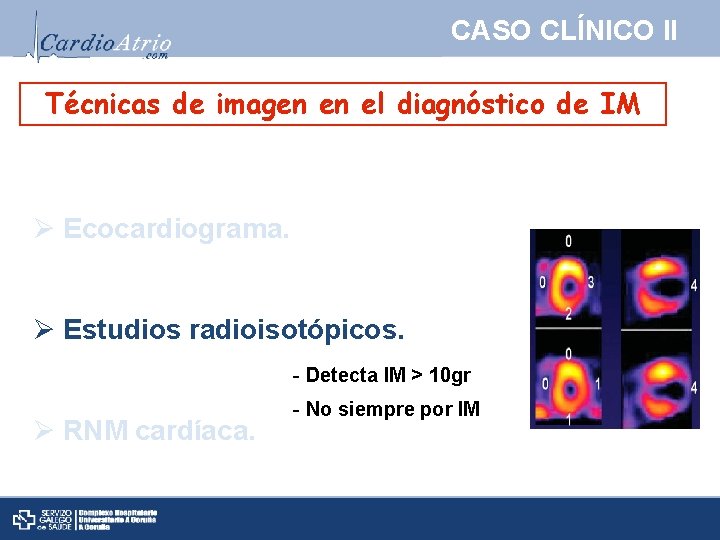
CASO CLÍNICO II Técnicas de imagen en el diagnóstico de IM Ø Ecocardiograma. Ø Estudios radioisotópicos. - Detecta IM > 10 gr Ø RNM cardíaca. - No siempre por IM

CASO CLÍNICO II Técnicas de imagen en el diagnóstico de IM Ø Ecocardiograma. Ø Estudios radioisotópicos. - Detecta IM de 1 gr Ø RNM cardíaca. - Patrones de realce característicos - Uso más restringido

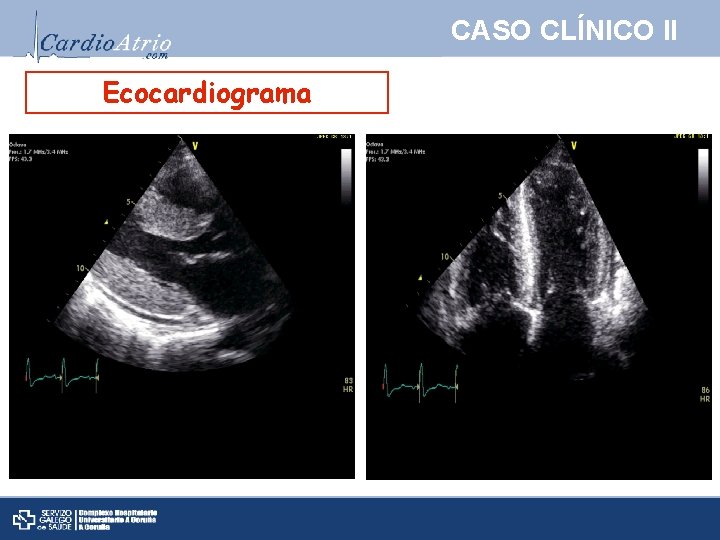
CASO CLÍNICO II Ecocardiograma

CASO CLÍNICO II Ecocardiograma Informe ETT: Ø Cavidades izquierdas: - VI tamaño normal. HVI concéntrica severa (TIV 21 mm). - FEVI 30 -35%. - AI ligeramente dilatada. Alteración de la relajación. Ø Cavidades derechas: - VD ligeramente dilatado. Pared libre de 11 mm. - FE moderadamente reducida. - VCI ligeramente dilatada sin variaciones respiratorias Ø Válvulas normales. Ø DP ligero.

CASO CLÍNICO II PREGUNTA 6: ¿Tras la realización del ecocardiograma cual sería ahora su hipótesis diagnóstica? 1. Miocardiopatía hipertrófica (con hipertrofía concéntrica) ya que con frecuencia estos pacientes presentan angina y elevación de MDM por la hipertrofia. 2. IAM con coronarias normales en un paciente con HVI severa por HTA mal controlada. 3. Enfermedad infiltrativa que ha debutado de forma aguda. 4. Miocarditis aguda sin poder descartar una miocardiopatia infiltrativa. 5. Es una miocarditis en un paciente con una enfermedad infiltrativa.

CASO CLÍNICO II PREGUNTA 6: ¿Tras la realización del ecocardiograma cual sería ahora su hipótesis diagnóstica? 1. Miocardiopatía hipertrófica (con hipertrofía concéntrica) ya que con frecuencia estos pacientes presentan angina y elevación de MDM por la hipertrofia. 2. IAM con coronarias normales en un paciente con HVI severa por HTA mal controlada. 3. Enfermedad infiltrativa que ha debutado de forma aguda. 4. Miocarditis aguda sin poder descartar una miocardiopatia infiltrativa. 5. Es una miocarditis en un paciente con una enfermedad infiltrativa.

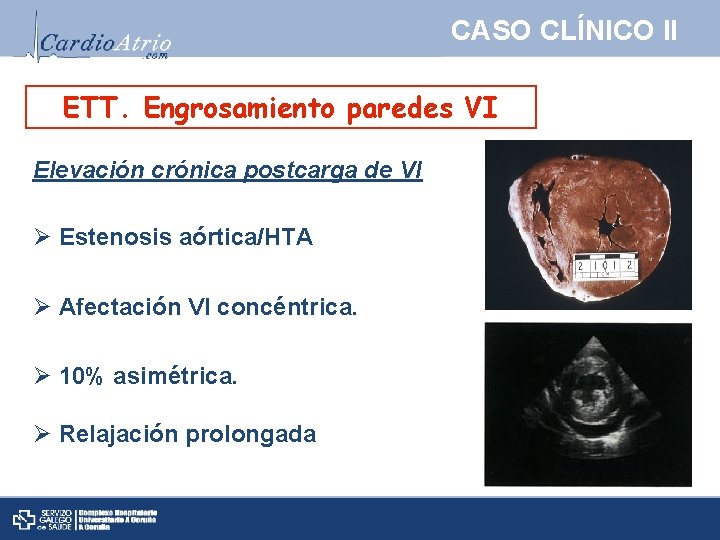
CASO CLÍNICO II ETT. Engrosamiento paredes VI Elevación crónica postcarga de VI Ø Estenosis aórtica/HTA Ø Afectación VI concéntrica. Ø 10% asimétrica. Ø Relajación prolongada

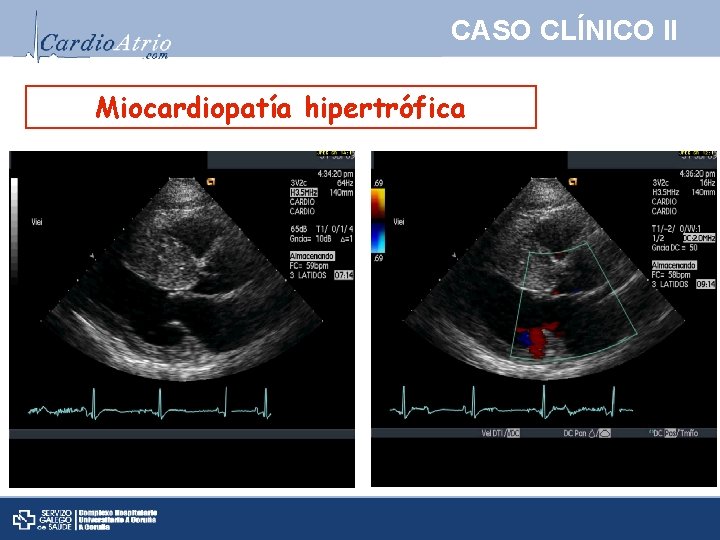
CASO CLÍNICO II ETT. Engrosamiento paredes VI Miocardiopatía hipertrófica Ø VI hipertrófico en ausencia de enfermedad sistémica o cadíaca que lo justifique. TIV >15 mm. Ø Localización: - 60% septal asimétrica (TIV/PP >1, 5) - 30% concéntrica. - 10% apical. - Afectación VD rara Ø Obstrucción dinámica TSVI por SAM. 25%. MCHO. Ø Relajación prolongada o pseudonormal.

CASO CLÍNICO II Miocardiopatía hipertrófica

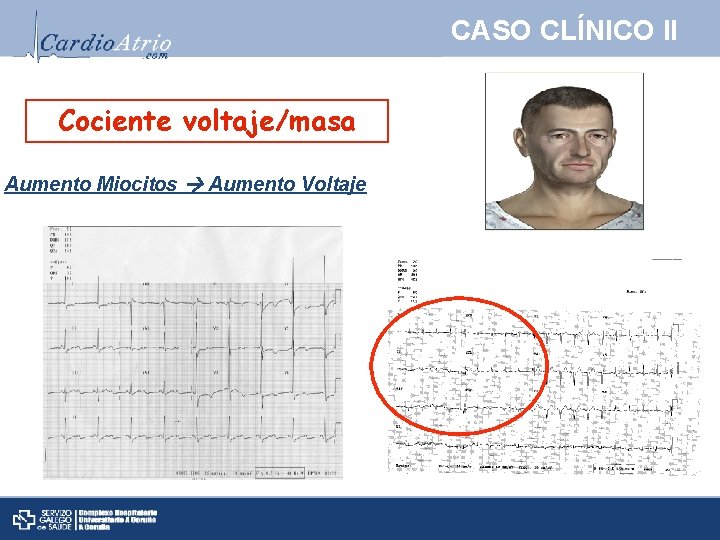
CASO CLÍNICO II Cociente voltaje/masa Aumento Miocitos Aumento Voltaje

CASO CLÍNICO II Cociente voltaje/masa Infiltrativas o de deposito Amiloidosis Bajo cociente Edema Miocarditis

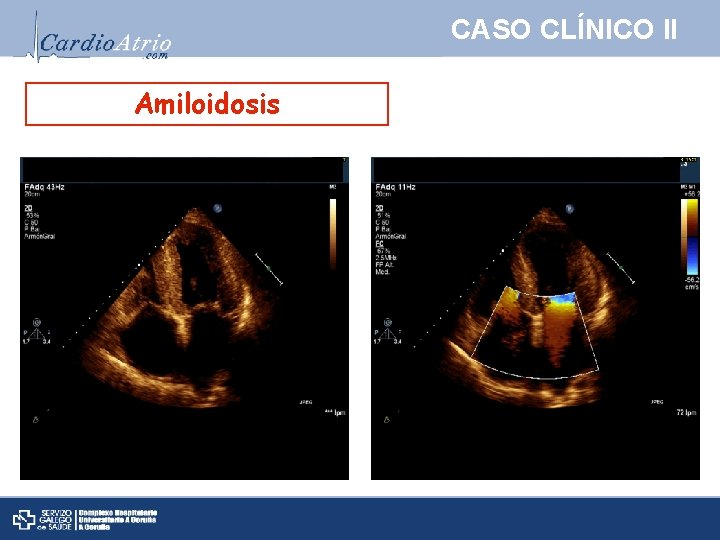
CASO CLÍNICO II Amiloidosis Ø Engrosamiento pared libre de ambos ventrículos y de TIV. Ø Apariencia “cristal sucio”. Ø Disfunción sistólica VI. Ø Dilatación de ambas aurículas. Ø Infiltración de estructuras valvulares Ø Patrón de relajación prolongada o restrictiva.

CASO CLÍNICO II Amiloidosis

CASO CLÍNICO II Diagnóstico y evolución Ø Cuadro altamente sugestivo de miocarditis aguda sin poder descartar el diagnóstico de miocardiotia infiltrativa. Evolución tórpida

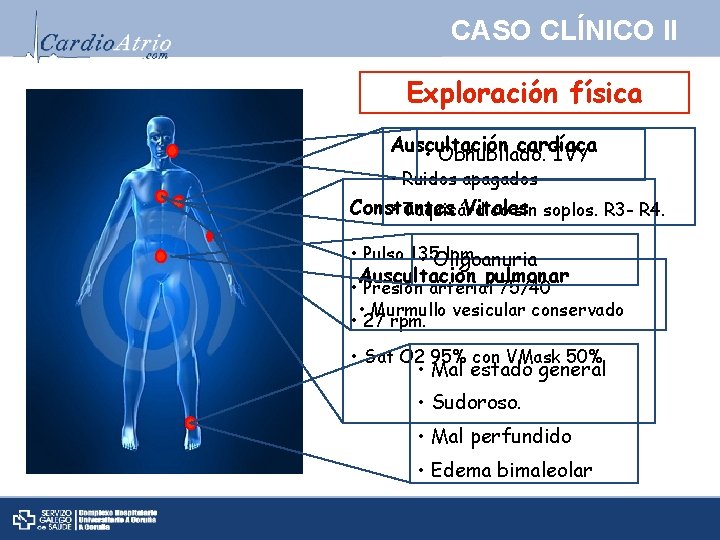
CASO CLÍNICO II Exploración física Auscultación cardíaca • Obnubilado. IVY • Ruidos apagados Constantes Vitales • Taquicárdico sin soplos. R 3 - R 4. • Pulso 135 lpm • Oligoanuria Auscultación pulmonar • Presión arterial 75/40 • Murmullo vesicular conservado • 27 rpm. • Sat O 2 95% con VMask 50% • Mal estado general • Sudoroso. • Mal perfundido • Edema bimaleolar

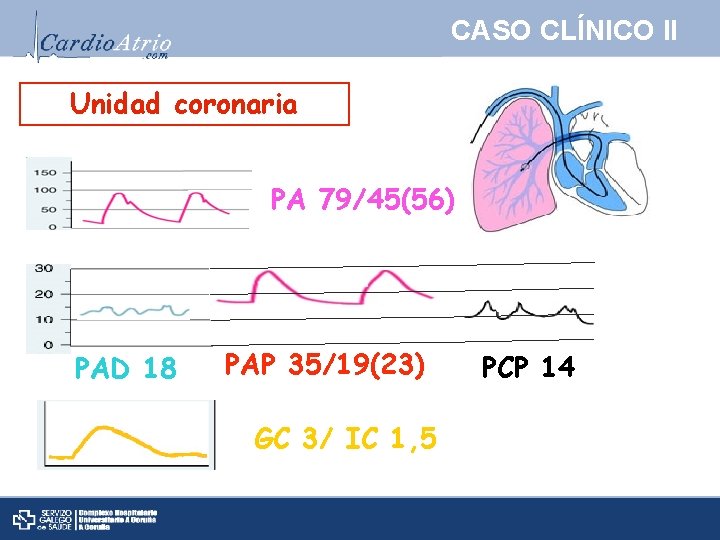
CASO CLÍNICO II Unidad coronaria PA 79/45(56) PAD 18 PAP 35/19(23) GC 3/ IC 1, 5 PCP 14

CASO CLÍNICO II PREGUNTA 7: ¿Tras la evaluación inicial que hemos realizado en que situación hemodinámica se encuentra el paciente? 1. Shock cardiogénico de predominio derecho. 2. Shock cardiogénico de predominio izquierdo. PA 79/45(56) PAD 17 PAP 35/19(23) PCP 14 GC 3/ IC 1, 5 3. Shock mixto con componente cardiogénico y séptico. 4. Shock mixto con componente cardiogénico e hipovolémico. 5. El paciente presenta un deterioro hemodinámico de origen cardiogénico sin llegar atratarse todavía de un shock puesto que no presenta datos de FMO.

CASO CLÍNICO II PREGUNTA 7: ¿Tras la evaluación inicial que hemos realizado en que situación hemodinámica se encuentra el paciente? 1. Shock cardiogénico de predominio derecho. 2. Shock cardiogénico de predominio izquierdo. PA 79/45(56) PAD 17 PAP 35/19(23) PCP 14 GC 3/ IC 1, 5 3. Shock mixto con componente cardiogénico y séptico. 4. Shock mixto con componente cardiogénico e hipovolémico. 5. El paciente presenta un deterioro hemodinámico de origen cardiogénico sin llegar atratarse todavía de un shock puesto que no presenta datos de FMO.

CASO CLÍNICO II Shock Está el paciente en shock? Si “ El shock se define como una situación de colapso circulatorio con intensa disminución de la perfusión tisular que produce daño celular inicialmente reversible pero que si se prolonga se hace irreversible” - Alteración nivel de conciencia - Livideces, frialdad y sudoración cutanea La - Oliguria. Ac metabólica hipo. TA no define al shock

CASO CLÍNICO II Shock Está el paciente en shock? Si Es un shock Cardiogénico? Si - Shock disfunción cardíaca primaria - TAS < 90 mm. Hg mantenida - IC < 2, 2 ml/min/m 2 - Signos de ICC izquierda/derecha - Adecuado volumen intravascular

CASO CLÍNICO II Shock Está el paciente en shock? Si Es un shock Cardiogénico? Si Es por tanto un shock Cardiogénico de predominio derecho? Si GC 3/ IC 1, 5 PCP 14 PAD 17

CASO CLÍNICO II PREGUNTA 8: ¿Por tanto, que tratamiento iniciaría en este momento para intentar estabilizar al paciente? 1. Volumen, BIACP y Noradrenalina. 2. Diuréticos y Noradrenalina. 3. Volumen y Dopamina/Dobutamina. 4. Volumen, Dobutamina y MP provisional para taquicardia. 5. Diuréticos y Dopa/dobutamina.

CASO CLÍNICO II PREGUNTA 8: ¿Por tanto, que tratamiento iniciaría en este momento para intentar estabilizar al paciente? 1. Volumen, BIACP y Noradrenalina. 2. Diuréticos y Noradrenalina. 3. Volumen y Dopamina/Dobutamina. 4. Volumen, Dobutamina y MP provisional para taquicardia. 5. Diuréticos y Dopa/dobutamina.

CASO CLÍNICO II Manejo de la IC derecha aguda 1. Mantener la precarga. - Volumen - Evitar nitritos y diuréticos 2. Disminuir postcarga. - Vd pulmonares específicos. ON. - Si PCP elevada BIACP 3. Apoyo inotrópico y preservar sincronía AV. - Dobutamina. Limitada si hipo. TA Dopamina - MP si bradiarritmias. CVE taquiarritmias.

CASO CLÍNICO II Tratamiento y evolución 1. Oxigenoterapia. 2. Volumen. 3. Dopamina Dobutamina Evolución favorable

CASO CLÍNICO II PREGUNTA 9: ¿Tras conseguir estabilizar al paciente cual sería su actitud? 1. La rápida evolución favorable confirma que se trata de una miocarditis aguda. No precisa más pruebas para confirmar el diagnóstico. Alta sin tratamiento. 2. La rápida evolución favorable confirma que se trata de una miocarditis aguda. No precisa más pruebas diagnósticas que un ETT de control y si persiste disfunción BB/IECA. 3. Se trata de una miocarditis con curso fulminante por lo que está indicada la BEM, a pesar de su posterior evolución favorable, para descartar MCG. 4. Se trata de una miocardiopatia infiltrativa. Realizaría BEM para confirmar el diagnóstico. 5. Solicitaría ETT de control y RNM para el diagnóstico diferencial de miocarditis/infiltrativa. Si se confirma infiltración miocárdica realizar BEM.

CASO CLÍNICO II PREGUNTA 9: ¿Tras conseguir estabilizar al paciente cual sería su actitud? 1. La rápida evolución favorable confirma que se trata de una miocarditis aguda. No precisa más pruebas para confirmar el diagnóstico. Alta sin tratamiento. 2. La rápida evolución favorable confirma que se trata de una miocarditis aguda. No precisa más pruebas diagnósticas que un ETT de control y si persiste disfunción BB/IECA. 3. Se trata de una miocarditis con curso fulminante por lo que está indicada la BEM, a pesar de su posterior evolución favorable, para descartar MCG. 4. Se trata de una miocardiopatia infiltrativa. Realizaría BEM para confirmar el diagnóstico. 5. Solicitaría ETT de control y RNM para el diagnóstico diferencial de miocarditis/infiltrativa. Si se confirma infiltración miocárdica realizar BEM.

CASO CLÍNICO II Indicación de BEM en la IC IC aguda o fulminante de etiología desconocida. 1 - Rápido deterioro con arritmias ventriculares o BAV 2 - No responde a Tratamiento convencional de IC. - Guía de práctica clínica de la ESC para el diagnóstico y tratamiento ICA y ICC (2008) - The role of endomyocardial biopsy in the management of cardiovascular disease. AHA/ACC/ESC 2007

CASO CLÍNICO II Indicación de BEM en la IC Miocarditis de celulas gigantes - Forma idiopática. Posible autoinmune. 6%. - Aguda o fulminante. - Supervivencia media 3 -5 meses sin Tratamiento. - BEM 80 -85% sensibilidad. - Respuesta favorable a IS. TC

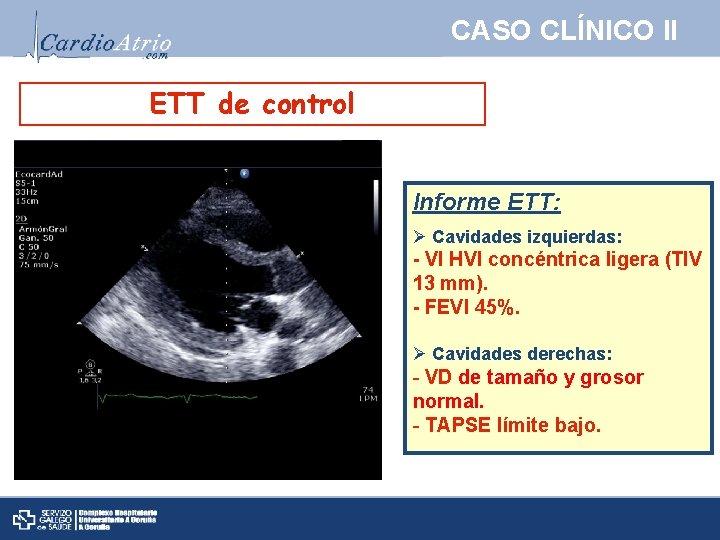
CASO CLÍNICO II ETT de control Informe ETT: Ø Cavidades izquierdas: - VI HVI concéntrica ligera (TIV 13 mm). - FEVI 45%. Ø Cavidades derechas: - VD de tamaño y grosor normal. - TAPSE límite bajo.

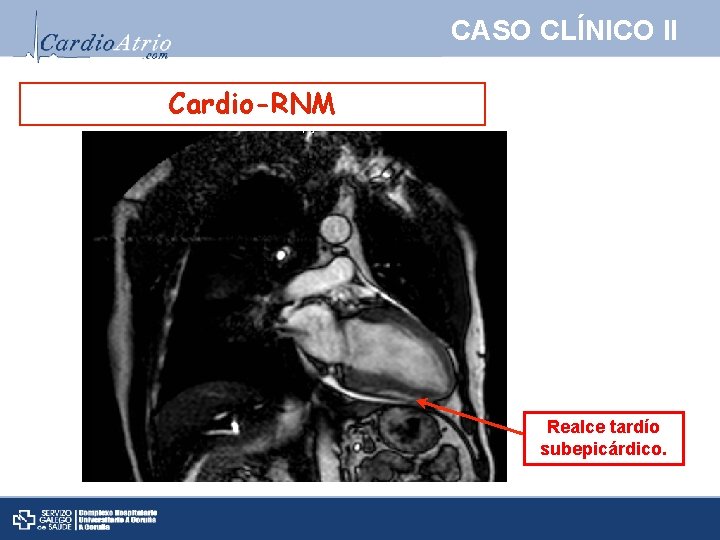
CASO CLÍNICO II Cardio-RNM Realce tardío subepicárdico.

CASO CLÍNICO II PREGUNTA 10: ¿Tras el ETT de control y la RNM cual es el diagnóstico y tratamiento para este paciente? 1. IAM de ventrículo derecho con coronarias normales. Antiagregación indefinida. 2. Es una miocarditis aguda complicada con disfunción VI. Tratamiento con IECA/BB. 3. Alta sospecha de miocardiopatía infiltrativa. BEM e iniciaría IECA/BB. 4. Es una miocarditis aguda fulminante resuelta, por lo que en estos casos no está indicado ningún tratamiento. 5. Es una miocarditis aguda en un paciente con amiloidosis. BEM para confirmar y no precisa tratamiento por el momento.

CASO CLÍNICO II PREGUNTA 10: ¿Tras el ETT de control y la RNM cual es el diagnóstico y tratamiento para este paciente? 1. IAM de ventrículo derecho con coronarias normales. Antiagregación indefinida. 2. Es una miocarditis aguda complicada con disfunción VI. Tratamiento con IECA/BB. 3. Alta sospecha de miocardiopatía infiltrativa. BEM e iniciaría IECA/BB. 4. Es una miocarditis aguda fulminante resuelta, por lo que en estos casos no está indicado ningún tratamiento. 5. Es una miocarditis aguda en un paciente con amiloidosis. BEM para confirmar y no precisa tratamiento por el momento.

CASO CLÍNICO II Miocarditis 1. Presentación clínica - Simula SCA. Clínica y ECG. - Cumple definición universal de IAM 2. Coronariografía normal - 40 -60% SCA con coronarias normales Miocarditis - Paciente Joven sin FRCV - Alteraciones ECG más de un territorio - ETT: Disfuncón global en lugar de segmentaria

CASO CLÍNICO II Miocarditis 3. Ecocardiograma - Evaluación inicial. - Hallazgos variables. - 15% HVI concéntrica reversible. - Hasta 50% HVI transitoria >13 mm 4. RNM - Utilidadfulminantes en confirmación diagnóstico - Formas - Útil en el SCA con coronarias normales. - Realce. MIOCARDITIS tardío parcheado 50 -63% subepicardico. -- Realce 1 -3 días. Se resuelve 6 -8 día tardío con. IAM Gadolinio - Guía para BEM. 12 -15% necrosis Tako-tsubo endomiocárdica “frente de onda” 2 -10% -- IAM Hallazgo característico MCD Hiramitsu et 2% al. Heart Vessels (2007) 22: 25– 29 RNM normal 5 -35%

CASO CLÍNICO II Miocarditis 5. Evolución - Tan variable como las formas de presentación - Pequeño % de formas fulminantes. - > 90% supervivencia a los 5 a 7. Tratamiento 6. BEM - Disfunción VI/IC terapia standard - Sigue siendo el gold standard - Sensibilidad 10 -20% - Reservada para formas fulminantes que no respondan - Miocarditis idiopatica de celulas gigantes

CASO CLÍNICO II PREGUNTA 11: ¿Qué haría en el hipotético caso de que el paciente en el seguimiento evolutivo normalizase su FEVI y se mantuviese asintomático? 1. Mantendría IECA de forma indefinida. 2. Suspendería IECA. - Se ignora si se debe mantener el tratamiento a largo plazo. - Estudios observacionales sugieren que peor FEVI y más episodios de IC si se suspenden - Preciso estudio aleatorizado