Caso Clnico ictercia sem incompatibilidade ABORh com Coombs

Caso Clínico: icterícia sem incompatibilidade ABO/Rh com Coombs Direto positivo Apresentação: Marina Salomão Maranhão Carvalho Coordenação : Dr. Paulo R. Margotto www. paulomargotto. com. br Brasília 16/06/08 HRAS

Caso Clínico � Identificação � RN de AADL , nascido de cesariana em 20/05/08 , sexo feminino , APGAR 8 – 9 , apresentou cianose ao nascer necessitando de aspiração de VAS e O 2 inalatório. Capurro : 39 semanas Peso : 2905 g Estatura: 49 cm PC : 35 cm RNT AIG

Caso Clínico � História Pré-Natal (segundo ficha de internação perinatal) : Mãe : 37 anos ; G 8 P 1 C 3 A 3; TS: B + ; Nega DM , HAS e patologias na gestação; � No consultas pré-natal : Não consta; � ECO (19/11/07) : IG : 12 sem + 6 dias; � ECO (25/04/08) : Hidroureteronefrose; � VDRL (18/03/08) : Negativo; � Outras sorologias pré-natais: Não consta; � Teste de HIV rápido (20/05/08) : Negativo. �

Caso Clínico � História Neonatal: � 17 horas de vida : Respiração – OK ; Icterícia : ausente ; Sucção : boa ; Eliminação : OK; Colostro: +/4+. CD : Inicio Cefalexina 1, 5 ml 12/12 horas; � 47 horas de vida : Respiração – Normal ; Icterícia : +/4+ Zona II ; Sucção : boa ; Eliminações: Presentes ; Colostro : OK.
Caso Clínico O que vocês fariam? ? ?
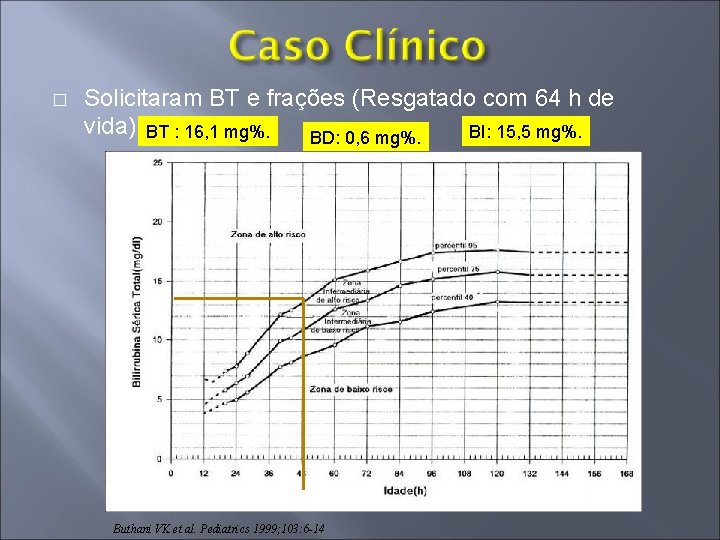
� Solicitaram BT e frações (Resgatado com 64 h de vida): BT : 16, 1 mg%. BI: 15, 5 mg%. BD: 0, 6 mg%. Buthani VK et al. Pediatrics 1999; 103: 6 -14

Bilirrubina total Obs: RN ictéricos com peso de nascimento < 2500 g e < 24 h de vida não são considerados saudáveis. Para os RN com doença hemolítica, considerar a tabela de peso na faixa entre 2001 -2500 g. RN com níveis de bilirrubina direta que ultrapassem 15 -20% do valor de bilirrubina não serão colocados sob fototerapia. Controles: - Icterícia precoce e hemólise acentuada: dosagem de bilirrubinas e hematócrito de 6/6 h; - Icterícia tardia: controlar de 12/12 h ou 24/24 h conforme gravidade do caso. Margotto PR. Assistência ao Recém-Nascido de Risco, 2006
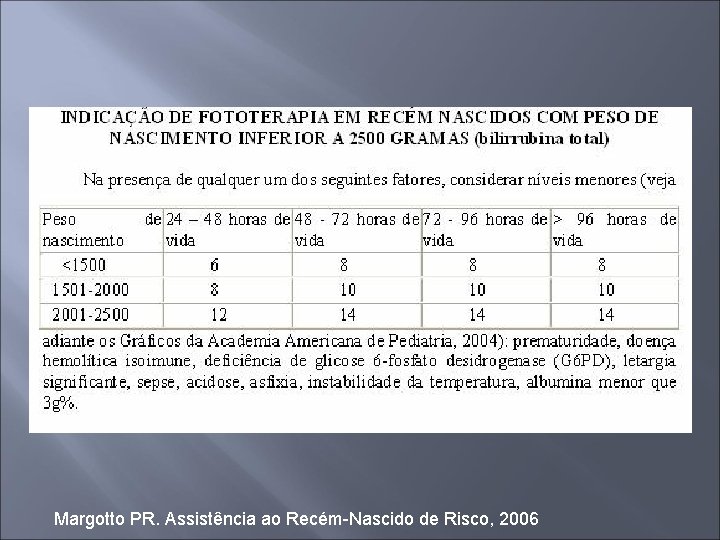
Margotto PR. Assistência ao Recém-Nascido de Risco, 2006

Caso Clínico � � 3 o dia de vida (manhã): Icterícia + / 4+ , zona III. Resgate da bilirrubina anteriormente citada. CD: Solicito controle de bilirrubinas , TS e Coombs direto do RN e US de rins e vias urinárias; 3 o dia de vida (tarde): Resgate de exames : BT : 17, 6 ; BD: 0, 6 ; BI: 17, 0 mg%. TS do RN : O + ; Coombs direto : 2+. CD: Início de fototerapia : Foto azul + halógena.
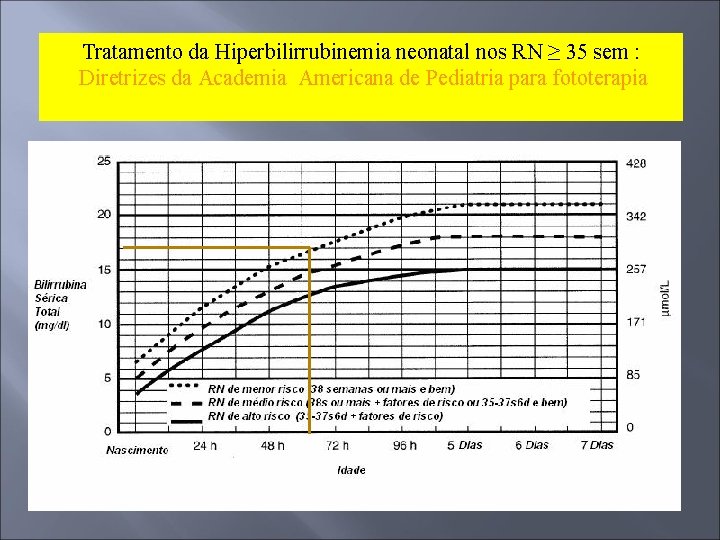
Tratamento da Hiperbilirrubinemia neonatal nos RN ≥ 35 sem : Diretrizes da Academia Americana de Pediatria para fototerapia

Caso Clínico Relembrando TS da Mãe: B + TS do RN : O + com Coombs direto : 2+

� � � Coloração amarelada da pele, mucosas e escleróticas, devido a uma elevação da concentração de bilirrubinas séricas que surge em decorrência da incapacidade do fígado em conjugar toda a bilirrubina produzida; Expressão clínica da hiperbilirrubinemia; Perceptível no RN quando níveis de BT forem maiores que 5 -7 mg/dl.
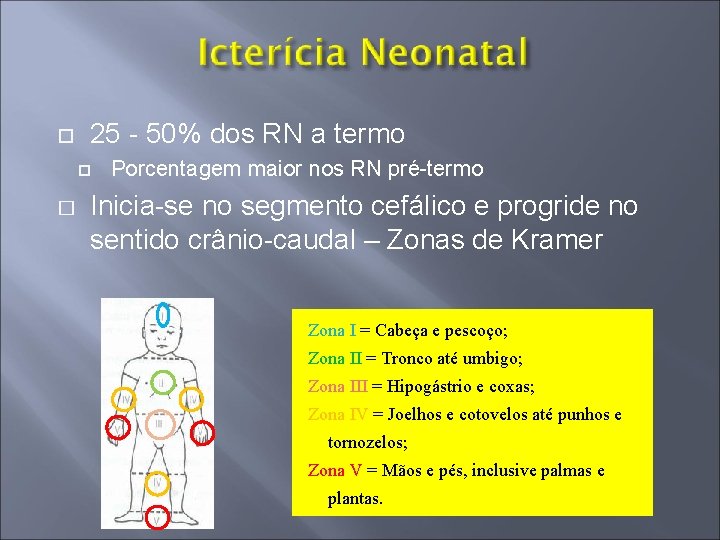
25 - 50% dos RN a termo � Porcentagem maior nos RN pré-termo Inicia-se no segmento cefálico e progride no sentido crânio-caudal – Zonas de Kramer Zona I = Cabeça e pescoço; Zona II = Tronco até umbigo; Zona III = Hipogástrio e coxas; Zona IV = Joelhos e cotovelos até punhos e tornozelos; Zona V = Mãos e pés, inclusive palmas e plantas.
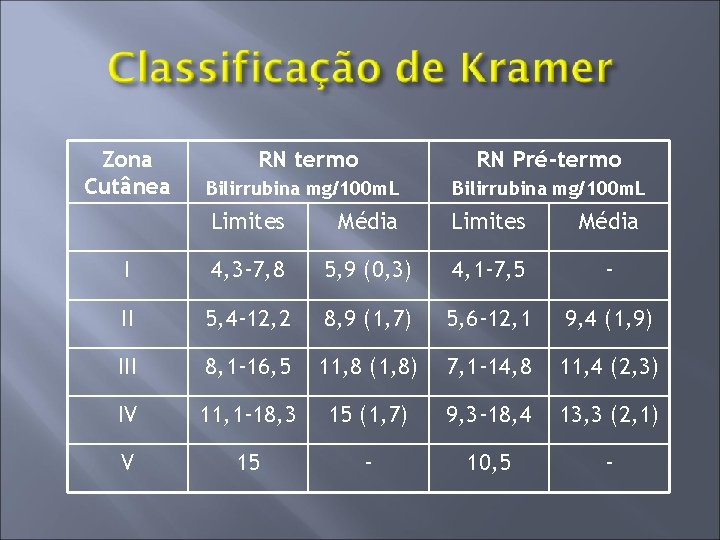
Zona Cutânea RN termo RN Pré-termo Bilirrubina mg/100 m. L Limites Média I 4, 3 -7, 8 5, 9 (0, 3) 4, 1 -7, 5 - II 5, 4 -12, 2 8, 9 (1, 7) 5, 6 -12, 1 9, 4 (1, 9) III 8, 1 -16, 5 11, 8 (1, 8) 7, 1 -14, 8 11, 4 (2, 3) IV 11, 1 -18, 3 15 (1, 7) 9, 3 -18, 4 13, 3 (2, 1) V 15 - 10, 5 -

Fisiopatologia � Vida média das hemácias: � RN termo = 90 dias � RN pré-termo = 50 dias Hemoglobina Ferro + Globina Heme Biliverdina redutase Bilirrubina liga com Albumina
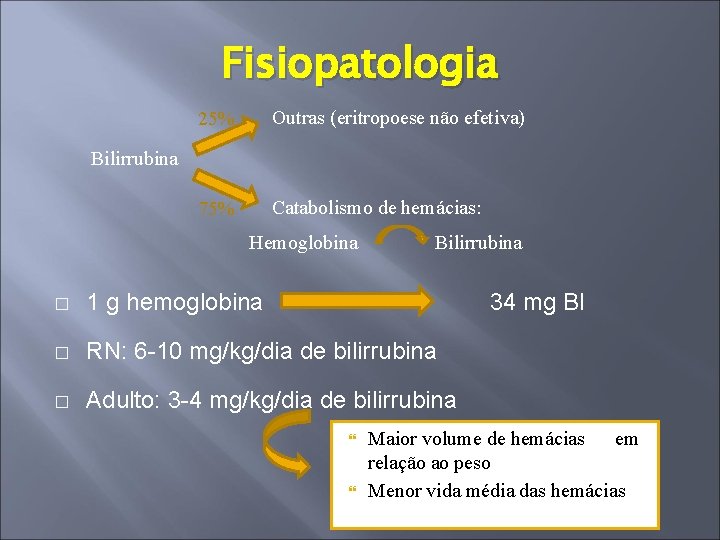
Fisiopatologia 25% Outras (eritropoese não efetiva) 75% Catabolismo de hemácias: Bilirrubina Hemoglobina Bilirrubina � 1 g hemoglobina 34 mg BI � RN: 6 -10 mg/kg/dia de bilirrubina � Adulto: 3 -4 mg/kg/dia de bilirrubina Maior volume de hemácias em relação ao peso Menor vida média das hemácias

Fisiopatologia � � O metabolismo da BI formada intra-útero é resolvido pelo fígado materno, via transplacentária ; Bilirrubina não-conjugada se liga de forma reversível à albumina: 1 albumina=2 bilirrubinas
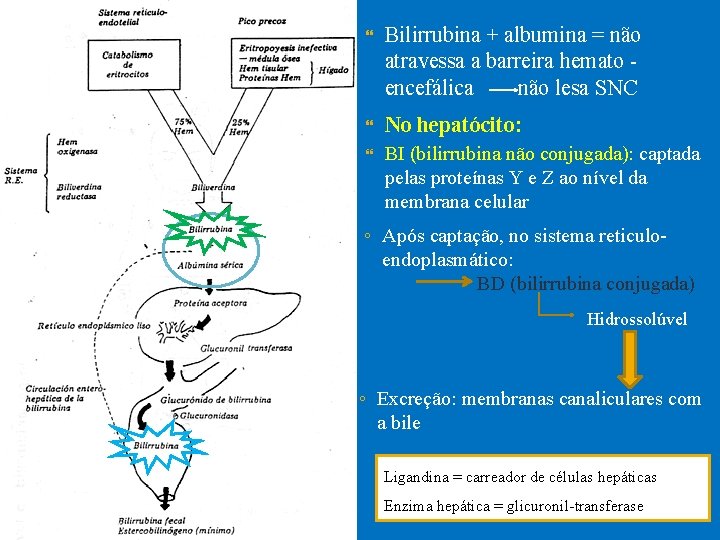
Bilirrubina + albumina = não atravessa a barreira hemato encefálica não lesa SNC No hepatócito: BI (bilirrubina não conjugada): captada pelas proteínas Y e Z ao nível da membrana celular ◦ Após captação, no sistema reticuloendoplasmático: BD (bilirrubina conjugada) Hidrossolúvel ◦ Excreção: membranas canaliculares com a bile Ligandina = carreador de células hepáticas Enzima hepática = glicuronil-transferase
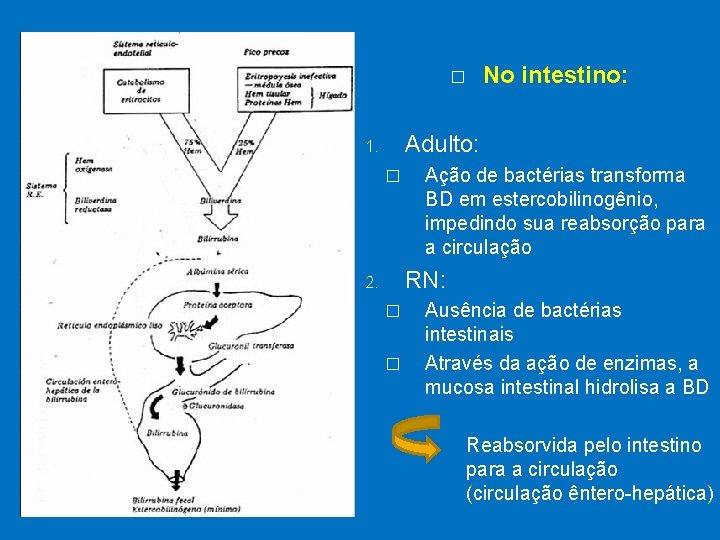
� No intestino: Adulto: 1. � Ação de bactérias transforma BD em estercobilinogênio, impedindo sua reabsorção para a circulação RN: 2. � � Ausência de bactérias intestinais Através da ação de enzimas, a mucosa intestinal hidrolisa a BD Reabsorvida pelo intestino para a circulação (circulação êntero-hepática)

Fisiopatologia � Formas de excreção de bilirrubina pelo feto: � Secreção � Urina; � Mecônio; traqueobrônquica; � Detectada no LA (aproximadamente na 12ª sem); � Fatores de risco neonatais: � Pouca quantidade de ligandina; � Pouca quantidade de glicuroniltransferase; � Ausência de bactérias intestinais; � Circulação ênterohepática de BI.

Fisiopatologia Competem pela ligação com a albumina, com aumento do nível de bilirrubina livre Sulfas Benzodiazepínicos Furosemida ceftriaxona Salicilatos Hipoxemia Hipoglicemia Hipotermia Estimula excreção : Barbitúricos

Icterícia Fisiológica

Icterícia Fisiológica � Tardia (após 24 -36 h de vida); � A maioria dos RN evolui com níveis de bilirrubina maiores que 2 mg/dl na primeira semana de vida; � Valores variam de acordo com a IG do RN; � Caráter benigno e transitório; � Não há repercussões clínicas e raramente precisa de tratamento; � Reflete as limitações do RN em relação ao metabolismo, transporte e excreção de bilirrubina.

Icterícia Fisiológica RN termo: BT pode alcançar 6 -8 mg/d. L até 3º dia e evoluir com declínio; Variações de BT até 12 mg/d. L normal RN pré-termo: BT 10 -12 mg/d. L no quinto dia; Variação máxima de 15 mg/d. L; Queda lenta.

Icterícia Fisiológica � Causas: � Volume aumentado de hemácias por kg corporal; � Menor vida média das hemácias no RN em relação ao adulto; � Aumento da circulação êntero-hepática; � Diminuição das proteínas de transporte; � Diminuição da atividade enzimática hepática; � Diminuição da atividade de excreção; � Acentuada por fatores perinatais como: Trabalho de parto prolongado; Asfixia perinatal; Ocitócinos e anestésicos; Tocotraumatismo.

Icterícia Fisiológica � Avaliação: � Tipagem sanguínea do RN: Quando mãe O e/ou Rh negativo � Coombs materno; � Uso de drogas; � Fatores de risco para infecção; � Idade gestacional do RN; Descartar icterícia patológica!

Icterícia Fisiológica


Icterícia Patológica � � � Inicia nas primeiras 24 h de vida; Acúmulo rápido de BI (0, 5 mg/d. L/h); RN de termo com valores de BT> 12 mg/d. L; RN prematuro com valores de BT> 15 mg/d. L; Concentração de BD > 1 a 2 mg/d. L ou maior que 20% de BT;

Icterícia Patológica � � � Icterícia clínica > 1 semana no RN a termo e > 2 semanas no RN prematuro; Presença de formas eritrocitárias jovens (reticulócitos) e anormais (eliptócitos e esferócitos); Sinais clínicos associados: � Vômitos � Letargia � Má sucção apnéia � Taquipnéia � Perda excessiva de peso � Necessidade de fototerapia e eventual exsanguineotransfusão (EXT).

HIPERBILIRRUBINEMIA DIRETA (15 -20% da Bilirrubina total) HIPERBILIRRUBINEMIA INDIRETA BT : 17, 6 ; BD: 0, 6 ; BI: 17, 0.

Voltando ao Caso. . .

Caso Clínico � � 3 o dia de vida (manhã): Icterícia + / 4+ , zona III. Resgate da bilirrubina anteriormente citada. CD: Solicito controle de bilirrubinas , TS e Coombs direto do RN e US de rins e vias urinárias; 3 o dia de vida (tarde): Resgate de exames : BT : 17, 6 ; BD: 0, 6 ; BI: 17, 0 mg%. TS do RN : O + ; Coombs direto : 2+. CD: Início de fototerapia : Foto azul + halógena.

Caso Clínico Relembrando TS da Mãe: B + TS do RN : O + com Coombs direto : 2+

Doença hemolítica do RN � Incompatibilidade Rh; � Incompatibilidade ABO.

Doença hemolítica do RN � Incompatibilidade Rh; � Incompatibilidade ABO.
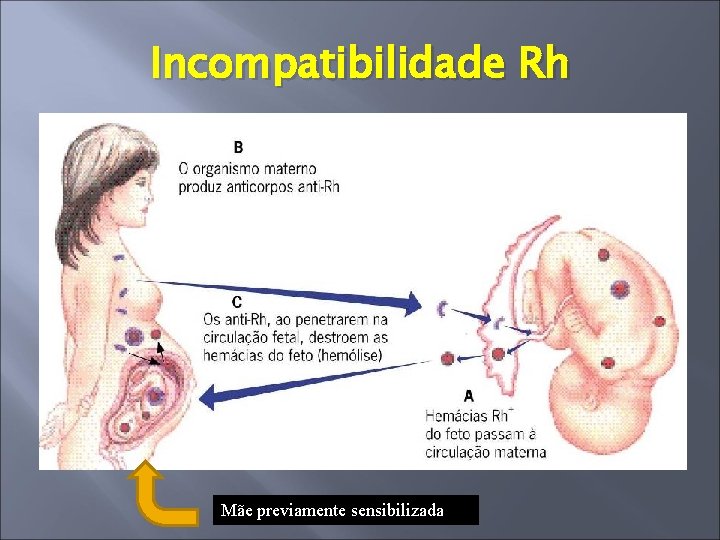
Incompatibilidade Rh Mãe previamente sensibilizada

� � � Incidência: 6 a 7 por 1000 nascimentos ; Raça branca ; Predisposição genética a sensibilização : � 30% dos Rh negativos não respondem imunologicamente; não se sensibilizam; � � � Incompatibilidade ABO associada a Rh; Volume de sangue recebido; Redução das taxas de mortalidade perinatal.

Incompatibilidade Rh � Imunização primária : Lenta , fraca e produz Ig. M; Não atravessa placenta � Imunização secundária: Rápida , forte e produz Ig. G; Atravessa placenta A segunda exige uma quantidade mínima - ml

� � � Transfusão de sangue incompatível; Durante a gestação – 1, 3%; No parto - 92%: � Cesarianas; � Extração manual da placenta; � Hemorragias intraparto; � Prenhez gemelar; � Antes do nascimento, intra-útero.

� � � Fisher e Race; 3 genes responsáveis pela produção do antígeno Rh (situados no cromossomo 1 p 34 -p 36); Os loci foram denominados C , D e E; Ligados na seqüência DCE 2 genes homólogos adjacentes Rh. Cc. Ee e Rh. D; As seqüências dos 2 genes são 96% idênticas , sendo a presença ou ausência do antígeno Rh. D que determina o polimorfismo Existem diversas variações do antígeno D: � P. e: Du falsamente tipada como Rh negativa Estimulam anticorpos anti-Rh em indivíduos Rh -

� � Anticorpos devem-se sempre a aloimunização prévia por gravidez ou transfusão. Excetuandose raras formas de anti-E e anti-Cw; Anti-D é o anticorpo clinicamente mais importante: � Acompanhado de anti-C em 30% dos casos; � Acompanhado de anti-E em 2% dos casos; � � Dentre os anticorpos anti-Rh não – D , o anti-C é o mais comum e pode dar origem a grave doença hemolítica do RN; O anti-C é raro na ausência de anti-D.

Resposta fetal a hemólise � � Hemólise extravascular (baço) anemia; Aumenta produção de hemácias – baço e fígado; Alteração da circulação hepática → hipertensão porta e alteração funcional → ↓albumina → ↓ pressão coloidosmótica → edema generalizado; Hiperplasia das ilhotas de Langerhans; Eritroblastose fetal → aparecimento de eritroblastos no sangue periférico

Resposta fetal a hemólise � Quadro Clínico: � Leve: anemia ausente ou leve (Hg > 12 g/d. L em cordão umbilical , e concentrações de bilirrubina menores que 3 a 3, 5 mg/d. L. 50% dos casos; � Moderada : Hiperbilirrubinemia mais intensa. Palidez discreta, hepatoesplenomegalia e níveis de BI em cordão umbilical indicativos de EXT imediata e /ou icterícia precoce , com progressão rápida nas primeiras horas. 25% dos casos; � Grave: Anemia progressiva e possibilidade de evolução para edema generalizado , caracterizando hidrópsia fetal. Associam-se hipoglicemia e manifestações hemorrágicas.

� � Diagnóstico fetal; Diagnóstico Neonatal : � TS materna; � Coombs Indireto; � Condições clínicas do RN ao nascimento( edema, petéquias e etc); � TS do RN; � Coombs Direto ; � Hemograma – Série vermelha; � Contagem de reticulócitos; � Bilirubinas totais e frações.
Prevenção � � Verificar incompatibilidade do casal; Coombs Indireto; GIN OB ECO ST L ET OGI RA ST A

Prevenção GIN OB ECO ST L ET OGI RA ST A � � Administração de imunoglobulina anti-D; É eficaz em mais de 90% dos casos quando administrada no momento do parto ØIndicado em toda gestante Rh-negativo não sensibilizada, com 28 sem de gestação , repetindo após 12 sem caso não tenha ocorrido o parto e dentro das primeiras 72 h após o parto, quando a criança for Rh+ ØAborto espontâneo, prenhez ectópica, amniocentese, hemorragias anteparo e etc.

� Tratamento intra-útero : � Transfusão � ou exsanguíneotransfusão; Tratamento no período Neonatal: � Fototerapia; � Exsanguíneotransfusão; � Transfusões; � Globulina hiperimune.

Doença hemolítica do RN � Incompatibilidade Rh; � Incompatibilidade ABO.

DH do RN por incompatibilidade ABO � � Cinco vezes mais comum que a por Rh, porém o número de EXT realizado é muito menor; Menos importante do ponto de vista clínico: Só se manifesta após o nascimento Produz apenas Ig. M; � 20 -25% indivíduos produzem Ig. G; � Sistema Complemento; Sangue Materno -Anti-B -Anti –A � Sangue do RN -Anti geno A -Antigeno B 20 a 25% das gestações são incompatíveis ABO.

DH do RN por incompatibilidade ABO � � Hemólise extravascular ; Icterícia precoce � Pico de BI: 10% nas primeiras 24 h, 30% em 48 h e 40% com 72 h. � � RN geralmente saudável e sem anemia associada; Raramente hidropisia fetal, anemia intensa, plaquetopenia e hemoglobinúria; Formas leves : 10% dos casos Formas graves: 1% dos casos

DH do RN por incompatibilidade ABO - Diagnóstico � Icterícia precoce; � TS materna e do RN; � Coombs Direto ( fracamente positivo ou negativo); � Hemograma – Ht e Hg normais ou levemente diminuídos; � Contagem de reticulócitos - elevados; � DHL – 2 X valor de referência; � Bilirubinas totais e frações

DH do RN por incompatibilidade ABO - Diagnóstico �Fototerapia; �Exsanguíneotransfusão; �Transfusões; �Globulina hipeimune.

Doença hemolítica do RN � Incompatibilidade Rh; � Incompatibilidade ABO.

� � Além dos sistemas ABO e Rh , as hemáceas apresentam em sua superfície antígenos de menor importância; Por serem menos comuns e terem antigenicidade menor são muitas vezes esquecidos: � Kell, Duffy , Diego Doença hemolítica perinatal


� � � Descoberta dos grupos sanguíneos – Landsteiner – 1901; 25 grupos sanguíneos; Fora o sistema ABO a maioria dos demais antígenos foi evidenciada por anticorpos estimulados por transfusão e/ou gravidez;

Hematologia Prática de Dacie Lewis

� � � 25 antígenos (K 1 a K 25); Apenas 3 conjuntos de alelos intimamente ligados , têm importância clínica: � K (KEL 1) e k (KEL 2) ; Kpa(KEL 3); Kpb(KEL 4) e Kpc(KEL 21); e Jsa (KEL 6) e Jsb (KEL 7); Codificados por alelos no lócus KEL, no cromossomo 7, mas a produção depende também de genes no lócus KX, no cromossomo X; Imuneanti-Kell: -Anticorpo mais freqüente b , Js b: – k, Kp fora o ABO e Rh; - Raros; -- Ig. G. Causa dificuldade séria na seleção de sangue negativo para transfusão.

� Lócus Fy está no cromossomo 1 ; � Fya , Fyb codificam antígenos codominantes Fya e Fyb ; � Fyx Antígeno fraco Fyb ; � Fy Quando em homozigose é responsável pelo fenótipo Fy(a-b-) Não produz proteína Duffy; Anti – Fya - Raro; Ig. G; -Fixam complemento.

� Genes do lócus HUT 11 (JK) – cromossomo 18; � Jka � � e Jkb codominantes; JK (a-b-) – raro. Herança monozigótica do alelo silencioso Jk , no lócus Jk ou pela herança do gene inibidor dominante In(Jk); Defeito no transporte da uréia; Anti – Jka - Mais comum dos anti-Kidd; - Ig. G; -Fixam complemento; -Difícil detecção.

� � Antígeno P 1 Sistema P; Pk Coleção globosídeo; Derivados do precursor Lactosilceramida desexosídeo (CDH); 1 em 100. 000 indivíduos é p ; Anti – P 1 - Ocorrência natural, Aloanti-P Sem significação -Auto-anti Ocorrência P natural, k – raro; clínica; --Anti P k Anticorpo Donath– PP P 1 -- Sem Não interfere -Landsteiner; Ig. M significação ou Ig. G; com a compatibilidade clínica; Hemolisina natural; bifásica - Ocorrência -transfusional. Não -potente; Alto interfere título ; com a compatibilidade Hemoglobinúria -Encontrados no raro fenótipo p; transfusional. paroxística a frio. intravascular , doença -Causa hemólise hemolítica do RN e aborto.

Anti – M -Anti Comum; –N --Ig. M ou Ig. G; Incomum; Anti – Sreações e Antitransfusionais -s --Causa Sem clínica. -Anti Ig. G; –significância U hemolíticas; --Raramente reações Raro; causarcausa Pode DHRN –raro. transfusionais hemolíticas e DHRN -Ig. G; . -É causa de reações transfusional hemolítica fatal; -DHRN grave.

Diagnósticos Diferenciais � Infecções congênitas: � Dç hemolítica , icterícia , hepatoesplenomegalia e trombocitopenia; � α – talassemia homozigótica: Coombs negativo hemolíticadireto grave e quadro semelhante a � Anemia hidrópsia fetal; � � Esferocitose hereditária; Deficiência G 6 PD e piruvato quinase.

Diagnósticos Diferenciais � Anemia Hemolítica Imunológica Induzida por drogas: � Drogas que desencadeiam reações imunológicas que resultam em anemia hemolítica adquirida; Hemólise extravascular Lise por complemento Cefalosporina: - Anticorpos Ig. G; -Anticorpos - Hemólise intravascular grave pela específicos; -Não ativam complemento ou ativam-no só -Altera superfície dos eritrócitos, com readministração de droga de tto anterior; até C 3; aderência - Melhora após suspensão da droga; não específica de complemento e - Coombs direto + ; imunoglobulinas; - Coombs direto + ; Leva a : positividade do-Anemia Coombshemolítica direto; asociado a tto -Petz &Branch listaram 25 -drogas prolongado com penicilina, cefalosporina e -NÃO CAUSA HEMÓLISE! -Quinina, quinidina, rifampicina, cloporpram tetraciclina; ida, hidroclorotiazida e etc-Nos raros casos com hemólise , esta é muito -Hemólise cessa quando droga é suspensa. grave.

Voltando ao Caso. . .

Caso Clínico � � � TS do RN : O + ; Coombs direto : 2+. Confirmação TS da mãe : B + ; Coombs indireto : Negativo. 4 o dia de vida : Sem alteração no exame físico e prescrição mantida. 5 o dia de vida : Controle de bilirrubinas : BT: 16, 5; BD: 0, 8; BI: 15, 7 mg %. US renal e de vias urinárias mostrando hidronefrose bilateral. Sem alteração do exame físico. Prescrição mantida. 6 o dia de vida: Prescrição mantida. 7 o dia de vida : Ht 51, 1% ; Hb : 17, 7 g/d. L ; BT: 12, 4 ; BD: 0, 5. CD: Retiro fototerapia.

Caso Clínico � Criança evoluiu bem recebendo licença médica no 8 o dia de vida e alta médica definitiva com 15 dias de vida com melhora clínica e orientação da hematologia para repetir tipagem sanguínea da mãe e do RN, sendo confirmado tipagem anterior ; realizado ELUATO que mostrou anticorpos irregulares ( subgrugo CW ). Orientado para acompanhamento, pois pode desenvolver anemia tardia



1) 2) 3) 4) 5) 6) NAVANTINO, A. Filho; et al. Perinatologia Básica. 3. ed. Rio de janeiro : Guanabara Koogan , 2006. SEGRE, Conceição A. M. Perinatologia: Fundamentos e prática. São Paulo: Sarvier, 2002. HIPERBILIRRUBINEMIA INDIRETA. Autor(es): Liu Campello de Mello, Ana Maria C. Paula, Paulo R. Margotto. Capítulo do Livro Assistência ao Recém-Nascido de Risco. Disponível em : www. paulomargotto. com. br. Acessado em 14/06/08. LEWIS, S. Mitchell; BAIN, Bárbara J. ; et al. Hematologia prática de Dacie e Lewis. 9. ed Porto Alegre: Artmed, 2006. BEHRMAN, Richard E. ; KLIEGMAN, Robert M. ; et al. Nelson: tratado de pediatria. 17. ed. Rio de Janeiro: Elsevier, 2005. HEMATOLOGIA: fundamentos e prática. São Paulo, SP: Atheneu, 2004.
- Slides: 72