Caso Clnico Fernando Bisinoto Maluf Orientadora Dra Elisa

Caso Clínico Fernando Bisinoto Maluf Orientadora - Dra. Elisa de Carvalho Internato – 6º ano – Pediatria – HRAS Escola Superior de Ciências da Saúde www. paulomargotto. com. br

Relato de Caso Ø IDENTIFICAÇÃO: L. C. N. , 4 anos e 7 meses, sexo masculino, natural de Redenção-PA, procedente da Estrutural-DF. Ø Ø Data da Internação: 22/11/2006 Data da História Clínica: 22/11/2006

Relato de Caso Ø QUEIXA PRINCIPAL: “ Febre + dor abdominal há 20 dias ”

Relato de Caso Ø HDA (22/11/06): Mãe refere que a criança iniciou quadro febril (39ºC), intermitente, há aproximadamente 20 dias, responsivo ao uso de dipirona. Acompanhado a este quadro apresentou dor abdominal moderada, seguida por distensão abdominal progressiva. Nega vômitos ou diarréia. Mãe refere também aparecimento de gânglios em região cervical e submandibular há cerca de 10 dias.

Relato de Caso Ø HDA (22/11/06): Com esse quadro, levou a criança ao Hospital do Guará em dia 07/11/06 onde foi dado diagnóstico de pneumonia e introduzido ATB (mãe não sabe informar qual). Permaneceu internado assintomático por 8 dias no mesmo hospital (SIC), até que voltou a apresentar picos febris (39ºC), dor e distensão abdominal, sendo então transferido para o HRAS para esclarecimento diagnóstico em 15/11/06.

Relato de Caso Ø HDA (22/11/06): Em 15/11/06, deu entrada no PS do HRAS apresentando distensão abdominal, febre e parada de eliminação de fezes e flatos, sendo levantado o diagnóstico de abdome agudo. Realizado laparotomia exploradora em 17/11/06 por hipótese diagnóstica de apendicite aguda.

Relato de Caso Ø n n ANTECEDENTES PESSOAIS: Nascido de parto cesárea no Hospital São Vicente (Pará), a termo, chorou ao nascer, Encaminhado imediatamente à UTI Neonatal devido a gastrosquise (cirurgia para correção realizada com 15 dias de vida). Permaneceu internado na UTI durante 34 dias. Peso ao nascer = 2600 g. Mãe G 1 C 1 A 0, realizou 06 consultas de PN, sorologias negativas. ITU na gestação (tratada).

Relato de Caso Ø n ANTECEDENTES PESSOAIS: Nega DCIs. Não trouxe cartão vacinal Internações: 1ª: aos 3 meses (por 24 hs) devido a diarréia em Redenção-PA. 2ª: aos 4 anos e 4 meses (por 2 dias) devido a pneumonia, tendo reinternado 3 dias após com mesmo diagnóstico no Hospital do Guará. n

Relato de Caso Ø n n n ANTECEDENTES FAMILIARES: Mãe, 28 anos, do lar, sadia, nega vícios. Pai, 28 anos, desempregado, HAS, DM, nega vícios. Avó – HAS, DM Bisavô paterno – tuberculose Bisavô materno – leucemia

Relato de Caso Ø n n n ANTECEDENTES SOCIAIS: Residem em casa de alvenaria, com 05 cômodos, com 03 pessoas, água e fossa asséptica. Não possui animais em domicilio Mãe refere que até 2 anos de idade, a criança foi criada em uma fazenda no interior do Pará.

Relato de Caso 1. 2. 3. 4. 5. US ABDOME (16/11/06): Distensão difusa de alças abdominais em abdome superior e fossa ilíaca direita. Pequena hepatoeslpenomegalia. Rim direito aumentado de volume para a faixa etária. Discreta quantidade de liquido livre ao redor de pólo inferior de rim direito e entre alças no flanco esquerdo.
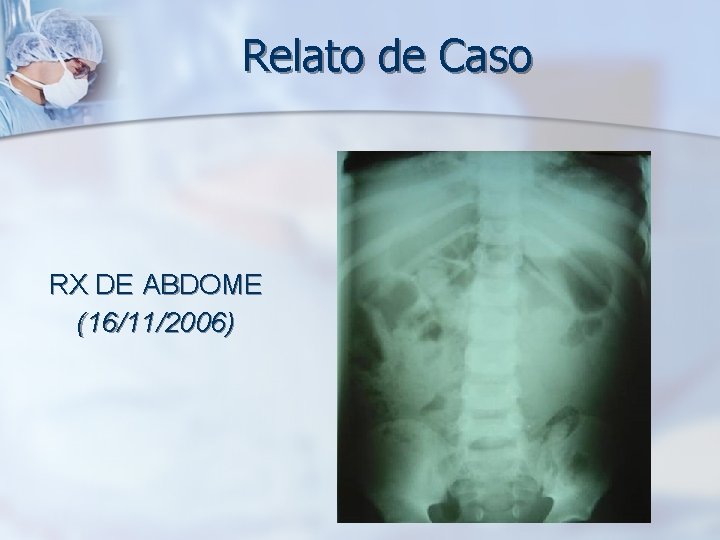
Relato de Caso RX DE ABDOME (16/11/2006)
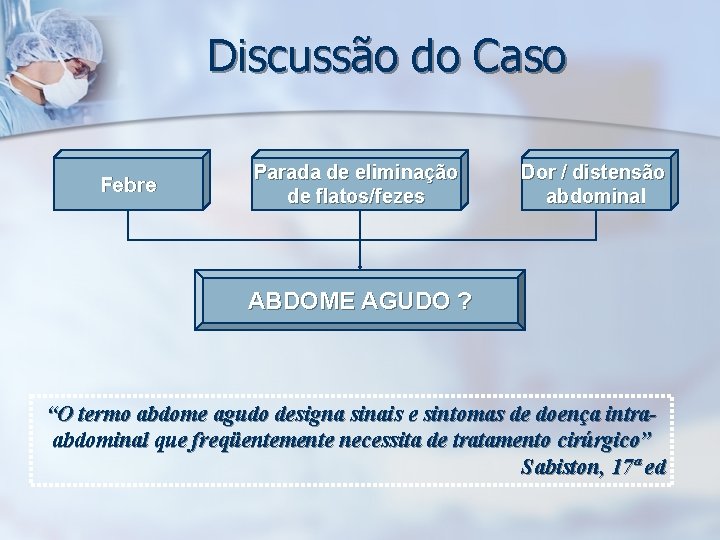
Discussão do Caso Febre Parada de eliminação de flatos/fezes Dor / distensão abdominal ABDOME AGUDO ? “O termo abdome agudo designa sinais e sintomas de doença intraabdominal que freqüentemente necessita de tratamento cirúrgico” Sabiston, 17ª ed

Causas de abdome agudo por sistemas acometidos § Abdome doloroso e distendido § Sem febre Trato Úrinário Distúrbios do trato Gastrointestinal § Vômitos fecalóides Apendicite Cólica renal ou ureteral § Dor em cólica Hérnia encarcerada Cistite aguda § ↑ distensão → dor abdominal ↓ Volvo Intestinal Pielonefrite aguda § ↓ da peristalse Úlcera péptica perfurada Infarto renal § Distensão gasosa e níveis hidroaéreos Perfuração intestinal ao Raio X Diverticulite de Meckel § Evolui para isquemia → perfuração → Distúrbios Peritoneais § Causada por aumendo dos gânglios Distúrbios intestinais inflamatórios contaminação → peritonite mesentéricos em virtude de infecção Abscessos intra-abdominais Gastroenterite respiratória alta recente Peritonite primária Adenite mesentérica § Quadro Clínico simula apendicite Peritonite tuberculosa § Incidência máx: 11 -20 anos Fígado, Baço e Trato biliar § Leucócitos <12. 000 (geralmente <8000) Colecistite Colangite Infarto esplênico Hepatite aguda Distúrbios Retroperitoneais Hemorragia retroperitoneal Dor abdominal inespecífica

Abdome Agudo Ø Diagnóstico de Abdome Agudo: § Dor abdominal (modo de início, progressão, § § caráter da dor) Anorexia + Vômitos (precedidos pela dor) Redução da peristalse Febre Massas abdominais § Defesa à palpação / dor à descompressão brusca § Leucocitose (>13 mil com desvio – infecção grave) ou leucopenia (infecção viral) § Amilase e provas de função hepática

Apendicite Aguda Ø Ø Quadro abdominal agudo mais freqüente da infância Pico de incidência na infância: 4 -15 anos Ocorre por obstrução da luz do apêndice por fecalito ou hiperplasia linfóide História Clássica: “Dor abdominal inicialmente periumbilical, acompanhada de vômitos e náuseas, com evolução parar localização da dor em FID”

Apendicite Aguda Ø Fases da Apendicite: 2. Edematosa (inflamação) Fibrinopurulenta (infecção bacteriana) 3. Necrótico/Perfurativo (bloqueio do epíplon ou 1. 48 h peritonite difusa) 4. Apendicite Hiperplástica (bloqueio intenso) Ø Se apêndice retrocecal instalação mais lenta Ø Febre é discreta

Apendicite Aguda 1. Diagnóstico: - DOR FID + Irritação peritoneal + Blumberg positivo - Leucocitose + desvio à esquerda + Rx sugestivo 1. Ao diagnósticar apendicite Apendicectomia - Evitar evolução e complicação (perfuração, abscesso) - Quanto menor a idade maior o risco de perfuração (30 a 74% dos casos, dependendo da faixa etária)

Apendicite Aguda

Relato de Caso Ø HDA (22/11/06): Durante o procedimento cirúrgico foi observada a presença de tumoração em raiz de mesocólon e realizado biópsia. Diante de uma nova hipótese diagnóstica – linfoma – a criança foi então transferida para o HBDF no dia 20/11/06 para melhor acompanhamento e tratamento. Após resultado do anatomopatológico a criança foi novamente encaminhada ao HRAS, no dia 22/11/06 (5º DPO).

Relato de Caso Ø n n n EXAME FÍSICO (22/11/2006): REG, taquipnéico leve, acianótico, anictérico, afebril, hidratado, hipocorado (+/4+). Peso = 17000 g AR: MV presente bilateralmente, sem RA. ACV: RCR, em 2 T, BNF, sem sopros FC = 124 bpm. Abdome: Ascítico, tenso, doloroso difusamente, impossibilitando palpação. RHA diminuídos. Extremidades: Edema (+/4+) em mmii, cacifo positivo. Linfonodos: Presença de linfonodos palpáveis (0, 5 cm 1, 5 cm), móveis e indolores, em cadeias cervical anterior, submandibular, supraclavicular, axilar direita e esquerda e em cadeias inguinais.
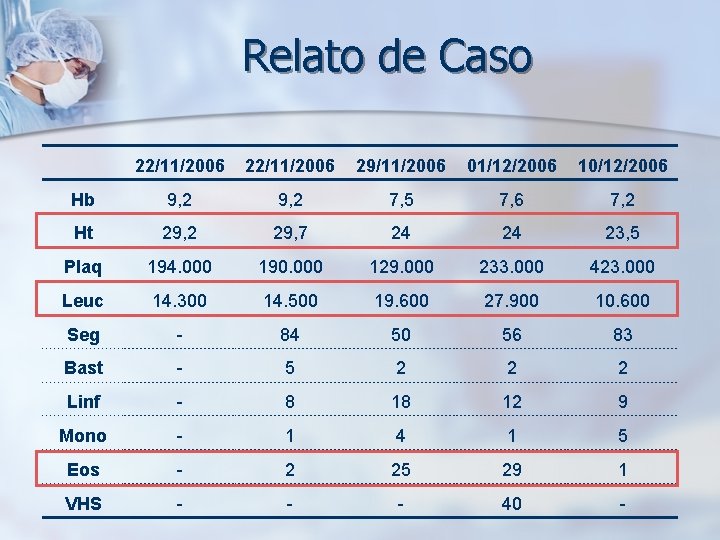
Relato de Caso 22/11/2006 29/11/2006 01/12/2006 10/12/2006 Hb 9, 2 7, 5 7, 6 7, 2 Ht 29, 2 29, 7 24 24 23, 5 Plaq 194. 000 190. 000 129. 000 233. 000 423. 000 Leuc 14. 300 14. 500 19. 600 27. 900 10. 600 Seg - 84 50 56 83 Bast - 5 2 2 2 Linf - 8 18 12 9 Mono - 1 4 1 5 Eos - 2 25 29 1 VHS - - - 40 -
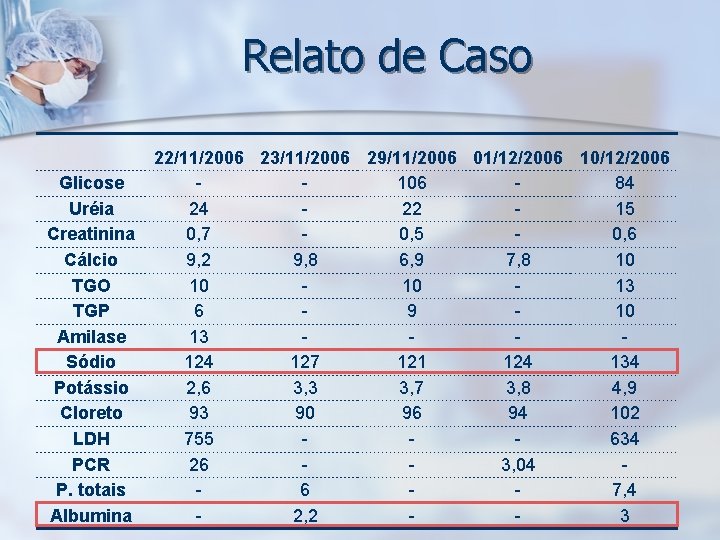
Relato de Caso Glicose Uréia Creatinina Cálcio TGO TGP Amilase Sódio Potássio Cloreto LDH PCR P. totais Albumina 22/11/2006 23/11/2006 29/11/2006 01/12/2006 106 84 24 22 15 0, 7 0, 5 0, 6 9, 2 9, 8 6, 9 7, 8 10 10 10 13 6 9 10 13 124 127 121 124 134 2, 6 3, 3 3, 7 3, 8 4, 9 93 90 96 94 102 755 634 26 3, 04 6 7, 4 2, 2 3
Discussão do Caso Tumoração abdominal à laparotomia Linfoma? Neuroblastoma? Tumor de Willms ?

Linfoma Ø Ø Neoplasia originária do tecido linfóide Ao contrário das leucemias, nasce do tecido linfóide e infiltra a medula óssea e tecidos Ø Faixa etária mais acometida: 7 -11 anos Ø Incidência 3 x maior no sexo masculino Ø Ao contrário de adultos, na criança o sítio predominante é extranodal, sendo que 35 -45% se iniciam no abdome

Linfoma Classificação de Linfomas Não-Hodgkin (REAL / OMS)

Linfoma Ø Linfomas mais comuns da infância: Ø Linfoblástico de células T (40%) Massa de mediastino Ø Burkitt (30%) Ø Linfoma difuso de grandes células B (25%) Burkitt na criança Extranodal • Idade média: 11 anos • Não há associação com EBV Trato Gastrointestinal Região Íleo-cecal

Linfoma 1. Manifestações Clínicas: 1. Linfadenopatia periférica não-dolorosa 2. Febre 3. Sudorese noturna 4. Perda ponderal Depende da agressividade 5. Hepatoesplenomegalia + ascite 6. Diarréia, náuseas e vômitos 7. Dor abdominal crônica 8. Plenitude pós-prandial 9. Hemorragia digestiva 10. Obstrução/perfuração intestinal Sítio Extranodal

Linfoma Ø Achados Laboratoriais Ø Hemograma: Ø Ø Mielograma: Ø Ø Anemia Leucopenia Trombocitopenia Medula óssea infiltrada Hipercalcemia/Hiperuricemia

Neuroblastoma Ø Ø Ø Tumor sólido extracraniano, maligno, originário de neuroblastos simpáticos embrionários Corresponde a 14% dos tumores malignos na infância e 50% nos neonatos Incidência 1: 10. 000 recém-nascidos vivos Pode ocorrer regressão espontânea (mesmo na presença de metástases), ou também maturação para formas benignas 66% têm doença disseminada ao diagnóstico
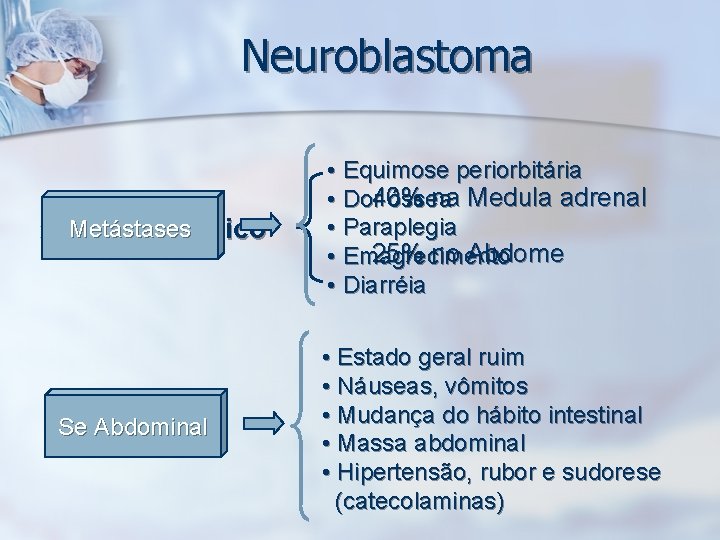
Neuroblastoma Ø Metástases Quadro Clínico • Equimose periorbitária 40% na Medula adrenal • Dor óssea • Paraplegia 25% no Abdome • Emagrecimento • Diarréia Se Abdominal • Estado geral ruim • Náuseas, vômitos • Mudança do hábito intestinal • Massa abdominal • Hipertensão, rubor e sudorese (catecolaminas)

Neuroblastoma 1. 2. Quadro Laboratorial: 1. Anemia (p/ infiltração medular) 2. Mielograma comprometimento medular 3. Dosagem urinária de metabólitos das catecolaminas (ex: ác. Vanilmandálico) Exames de Imagem: 1. US e TC: definem contornos do tumor e comprometimento de grandes vasos e mostram calcificações 2. Urografia excretora: Mostra as

Tumor de Willms Ø Ø Ø Tumor embrionário de origem renal também conhecido como nefroblastoma Distribuição 1: 1 entre os sexos Diagnóstico entre 1 e 4 anos, sendo raro antes dos 6 meses e após os 10 anos Mortalidade de 10% no Brasil Freqüentemente está associado a malformações urinárias sempre pesquisar nefroblastoma na presença dessas anomalias.

Tumor de Willms Ø Manifestações Clínicas: § Assintomática - criança normalmente em bom estado geral no momento do diagnóstico (ao contrário do neurblastoma) § Massa abdominal em flanco, lisa, sólida, indolor à palpação (90%) § Distensão e dor abdominal § Hematúria macro ou micro (10 -15%) § Hipertensão (20%) § Hepatoesplenomegalia e ascite

Tumor de Willms 1. Exames de Imagem: 1. Ultra-sonografia: Rápido, baixo custo. Mostra se a massa retroperitoneal é renal e se há acometimento contra-lateral, de grandes vasos e de gânglios retroperitoenais. Rx Tórax: Avalia presença de metástases pulmonares 3. TC: Superior ao US em confirmar a presença da neoplasia com uma melhor definição dos gânglios acometidos 2.

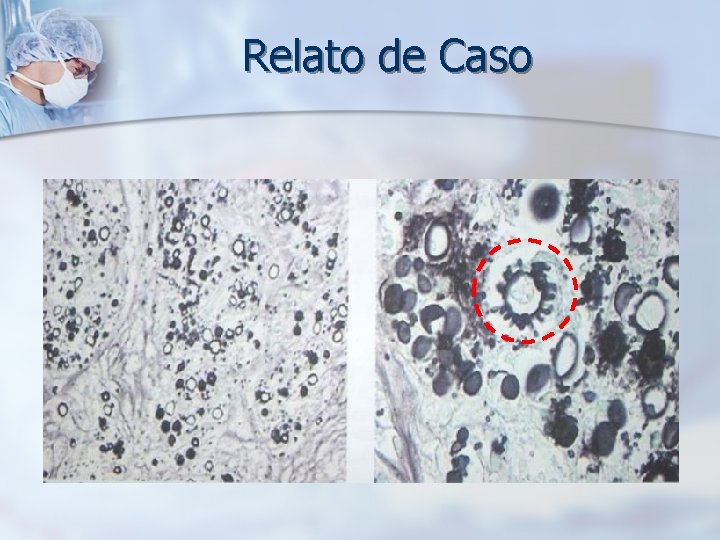
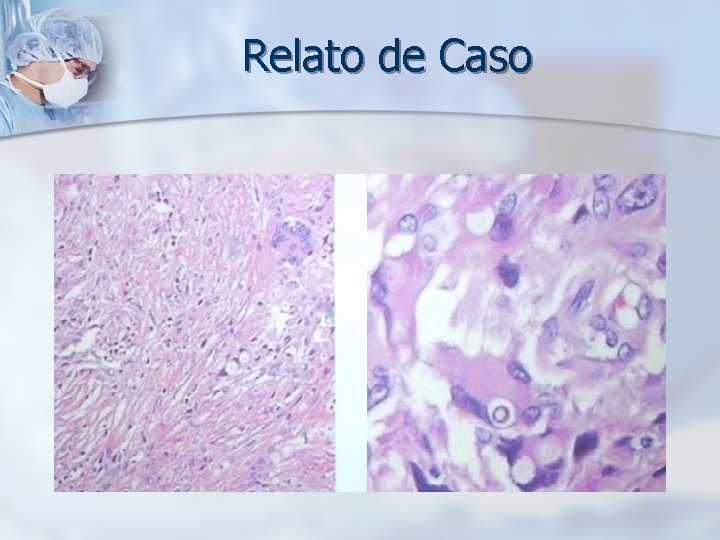
Relato de Caso Ø RESULTADO ANATOMOPATOLÓGICO (22/11/06): Os cortes histológicos evidenciam, em meio à fibrose, infiltrado linfloplasmocitário, eosinófilos, histiócitos e células gigantes multinucleadas dos tipos Langhans e corpo estranho formando granulomas. Estes contêm numerosos fungos redondos exibindo brotamento freqüentemente com aspecto de “roda-de-leme”. Há também, de permeio, focos de necrose, exsudato neutrofílico e folículos linfóides.
Relato de Caso
Relato de Caso

Relato de Caso Ø Ø HIPÓTESE DIAGNÓSTICA: Paracoccidioimicose CONDUTA: § § Sulfametoxazol-trimetropin (94 mg/kg/dia) Furosemida (2 mg/kg/dia) Espironolactona (2 mg/kg/dia) Fleet-enema

Evolução (23/11 – 10/12/06) Ø Ø 23/11: Criança evoluindo com dor abdominal leve e necessitando de fleet para evacuar. Sem febre. 28/11: Apresentando picos febris e hiponatremia (dilucional). Reduzido H. V. para 40% Holliday 29/11 – 08/12: Melhora das evacuações. Mantendo picos febris. 08/12: Iniciou quadro de tosse produtiva e MV rude.

Evolução (23/11 – 10/12/06) Ø 09/12: 22º DPO de laparotomia, apresentando deiscência de ferida operatória + secreção serosa. Solicitado parecer da cirurgia pediátrica. Ø 10/12: Ressutura de parede abdominal + Faixa abdominal
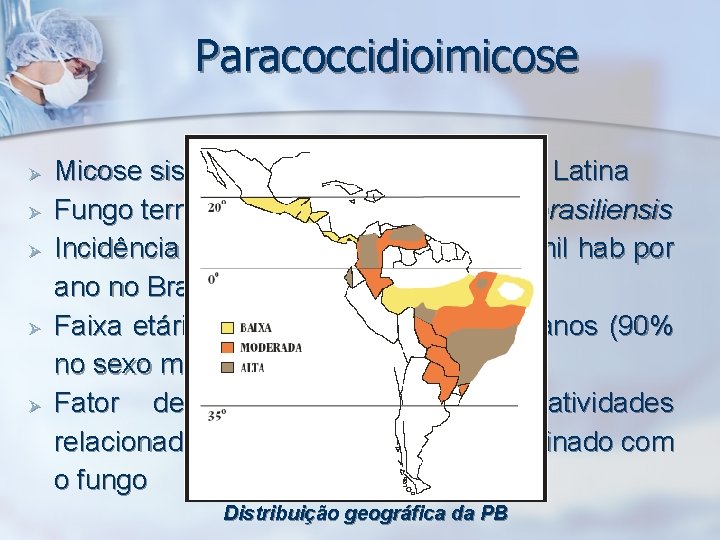
Paracoccidioimicose Ø Ø Ø Micose sistêmica endêmica na América Latina Fungo termo-dimórfico Paraccidioides brasiliensis Incidência 1 -3 novos casos por 100 mil hab por ano no Brasil Faixa etária mais acometida 30 -50 anos (90% no sexo masculino) Fator de risco para infecção: atividades relacionadas ao manejo do solo contaminado com o fungo Distribuição geográfica da PB
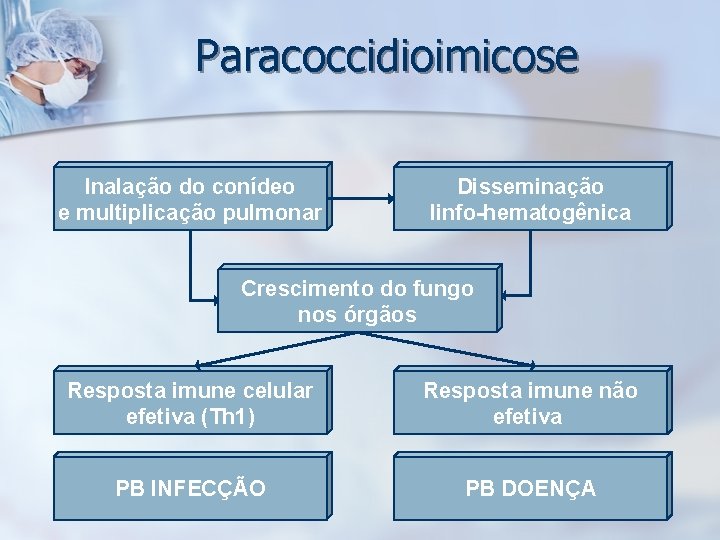
Paracoccidioimicose Inalação do conídeo e multiplicação pulmonar Disseminação linfo-hematogênica Crescimento do fungo nos órgãos Resposta imune celular efetiva (Th 1) Resposta imune não efetiva PB INFECÇÃO PB DOENÇA

Paracoccidioimicose Ø CLASSIFICAÇÃO DA PARACOCCIDIOIMICOSE: (International Colloquium on Parcoccidioimicosis) Ø Ø Ø Paracoccidioimicose infecção Paracoccidioimicose doença 1. Forma Aguda (tipo juvenil) 2. Forma Crônica (tipo adulto) § Unifocal § Multifocal Forma residual ou seqüelar

Paracoccidioimicose Aguda Ø Responsável por 3 a 5% dos casos da doença Ø Distribuição 1: 1 entre os gêneros Ø Evolução rápida o paciente procura o serviço médico entre 4 a 12 semanas de instalação da doença

Paracoccidioimicose Aguda Ø Quadro Clínico: § Sintomas gerais de toxemia intensa § Linfadenomegalia § Hepatoesplenomegalia § Icterícia obstrutiva (por compressão) § Sub-oclusão ou oclusão intestinal § Má absorção, diarréia e perda de peso § Ascite § Lesões cutâneas § Lesões ósteo-articulares § Acometimento do SNC Acometimento pulmonar é raro Lesões mucosas raras

Paracoccidioimicose Aguda Ø Exames laboratoriais e de imagem: § Raio X de Tórax / US abdominal À Histologia: § Hemograma completo § Células arredondadas, com parede bi-refringente § Provas bioquímicas hepáticas § Formação granulomatosa, c/ gigantócitos e céls epitelióides § Eletroforese de proteínas § Exosporulação múltipla ( “Roda-de-leme”) § Avaliação renal e eletrólitos Ø Padrão ouro: Demonstração do P. brasiliensis em exame a fresco de escarro ou fragmento de biópsia de órgãos acometidos Ø Sorologia: Boa sensibilidade e especificidade, embora mais utilizada para seguimento

Paracoccidioimicose Aguda Terapêutica antifúngica § Ø Tratamento Suporte às complicações § * O fungo é sensível à maioria dos antifúngicos * O tratamento é de longa duração, para permitir o controle das manifestações e evitar recaídas * Atenção às interações medicamentosas

Paracoccidioimicose Aguda Ø Sulfametoxazol-trimetoprim § Eficácia conhecida § Boa tolerabilidade na criança § Facilidade de administração (xarope) § Fornecido pela rede pública § Dose recomendada: 50 -100 mg/kg/dia (sulfametoxazol) 6 -20 mg/kg/dia (trimetropin) Ø Itraconazol Segunda opção § Ø Anfoterecina B Para pacientes com formas graves §

Paracoccidioimicose Aguda Ø Critérios de cura: § Clínico: Desaparecimento dos sinais e sintomas, cicatrização de lesões, involução das linfadenopatias. Ø § Radiológico: Imagens cicatriciais radiológicas § Imunológico: Negativação dos títulos sorológicos Após interrupção do tratamento pelos critérios de cura, os pacientes devem ser acompanhados ambulatorialmente uma vez ao ano (risco potencial de reativação tardia)
- Slides: 50