Cas clinique ARCO Fvrier 2008 REANIMATION MEDICALE TOURS

























- Slides: 35

Cas clinique ARCO Février 2008 REANIMATION MEDICALE TOURS

• Le 21/01/2008: Appel du samu à 15 h – Homme de 40 ans retrouvé inconscient à son domicile. Un ami l’aurait vu trembler. L’appartement est dans un état d’hygiène déplorable. Des chaises et de la vaisselle sont renversés. Auprès de lui on retrouve du smecta et du spasfon. CGS: E 3 V 1 M 5, pas de signe de localisation, doute sur raideur méningée, trace de vomissement. Point de compression Mbr inf droit. ECG: RS. Sokolov: 32 mm – Aucun renseignement sur le patient – TA: 17/11 , Sat: 95% AA, dextro : 0, 99 g/l.

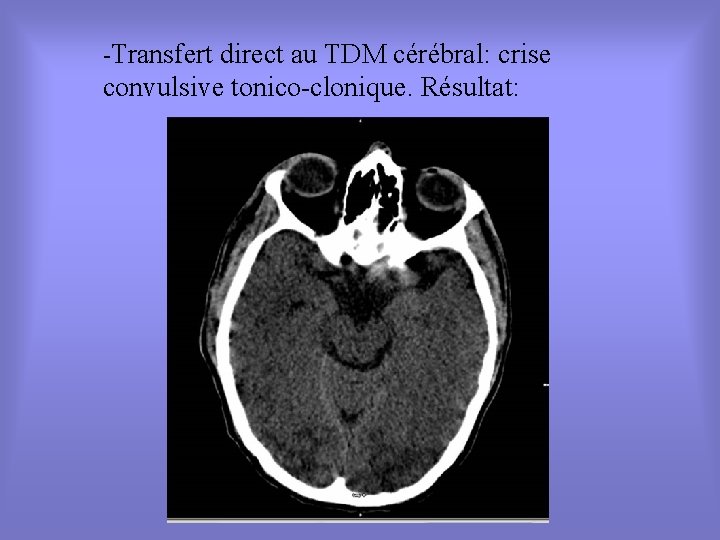
-Transfert direct au TDM cérébral: crise convulsive tonico-clonique. Résultat:

– Transfert en réanimation: 16 h 55 • TA: 251/138, Sat: 100%, T: 38, 2°, dextro: 0, 98 g/l • CGS: E 1 V 1 M 5, raideur de nuque, pas de signe de localisation, marbrures des genoux, pupilles intermédiaires réactives, ROT +/+, pas de foyer à l’auscultation pulmonaire, ecchymoses tibiales multiples et excoriations. Adénopathies inguinales bilatérales.

• Conduite tenue et hypothèses diagnostiques? • Intubation, ventilation, sédation. Rocéphine 2 g, ponction lombaire: liquide clair. Sondage urinaire: urine claire. Pose de PA sanglante pour HTA restant majeure 240/135. L’externe se pique avec l’aiguille pendant la pose.

• Interrogatoire du patron du bar: – Pas de famille joignable. Pas de maladie connue. Probable intoxication alcoolique chronique, pas de toxicomanie. Pas de traitement habituel. Au chômage, touche le RMI. – Vu le 18/01: se plaignait de douleurs abdominales, nausées, vomissements +/diarrhée. – Le 19/01: achète du smecta et du spasfon à la pharmacie. Pas vu depuis.

• Examens complémentaires: – Biologie: NFS: Hb: 86 g/l, VGM: 93, 6, Ht: 24, 2, Plaq: 90000, GB: 16400, PNN 14400, EO 0, Baso 0, LY 600, MONO 1310. TP: 70%. TCK: 0, 95. Fibrinogène: 5, 25. Iono: NA: 133, K: 3, 3, Chl: 97, CO 2: 16, Prot: 71, Ca: 2, 08, Ph: 2, 77, Créat: 291, Urée: 27, 1, Gluc: 5, 5. – Ponction lombaire: GR: 0, GB: 1, Direct: -, prot: 1, 57 g. – GDS: Fi. O 2 100% p. H: 7, 25, p. CO 2: 38, 2, p. O 2: 326, HCO 3 -: 16, 5, BE: -9, 4, Sat: 99%, Lactates: 1, 4.

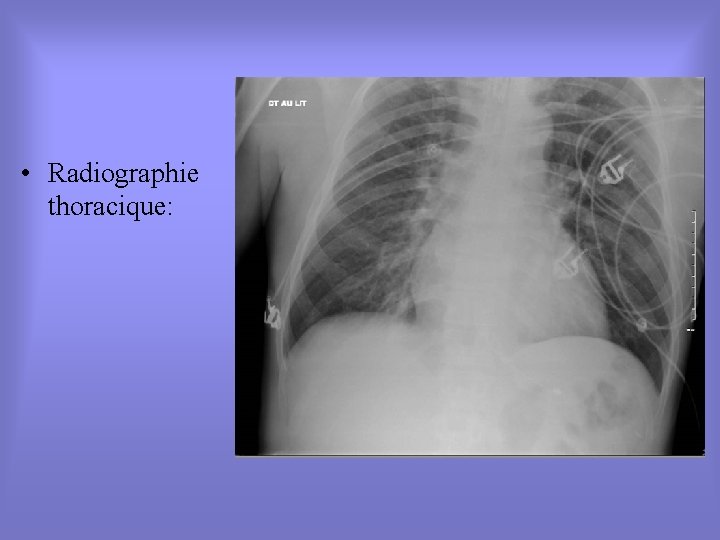
• Radiographie thoracique:

• Hypothèses diagnostiques, autres examens? 1 2 5 6 3 4

• Conduite tenue le soir même: – Sédation par hypnovel/fentanyl. – Loxen pour PAS > 160 et PAM> 100 – Ventilation VAC FIO 2 30% – Remplissage vasculaire – Vaccination anti-tétanique – Insulinothérapie – Arrêt antibiothérapie – Sérologie de l’externe et traitement antirétroviral.

• Evolution: – Sérologie HIV +, Antigénémie P 24 -, Charge virale: 5, 1 log. CD 4: 165/mm 3 – Fond d’œil: Rétinopathie hypertensive de stade II. – TA maîtrisée sous loxen – Bilan biologique: Schizocytes : 25/1000 • Hb: 7, 3 g/dl, Plaq: 111000 GB: 18400, réticulocytes: 88480, Tp: 77%, TCK 1, 07, Fibrinopgène: 4, 97 g/l • Créat: 292, urée: 28, 3, protéinurie: 3, 24 g/24 h, bili T: 13, C: 3, L: 10, ASAT: 297, ALAT: 70, PAL: 74, GGT: 19, CPK: 26819, LDH: 3480.

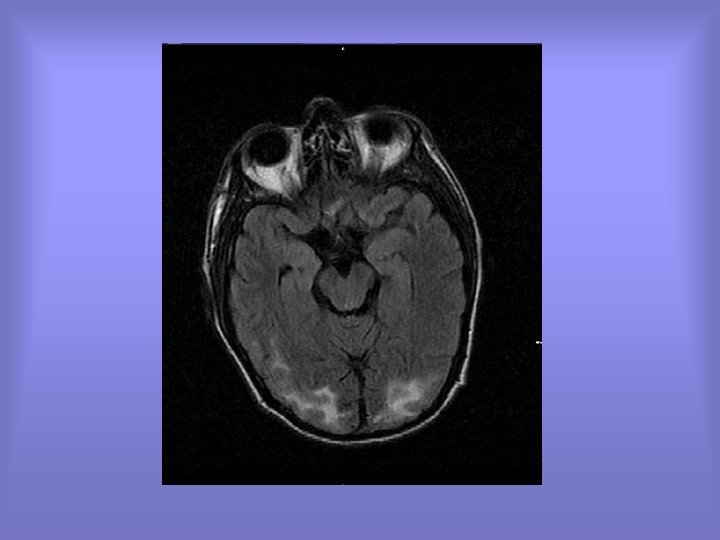
• Devant suspicion de MAT, Transfusion de 3 PFC, suivi de 3 échanges plasmatiques. – Amélioration de l’hémolyse. Persistance de l’insuffisance rénale. – Amélioration de l’état neurologique avec extubation possible mais confusion persistante et flou visuel. Réalisation d’une IRM qui confirme l’encéphalopathie postérieure réversible.


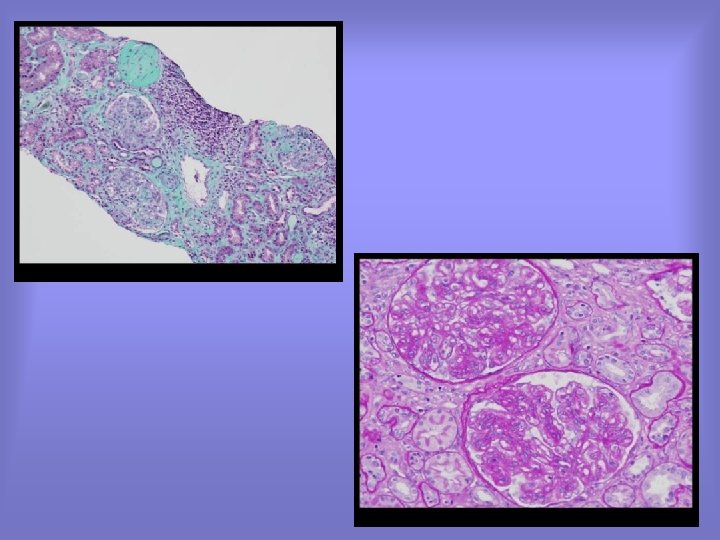
• Aggravation de l’état neurologique avec agitation et hallucination attribué à un syndrome de sevrage. • En fait séropositivité connue depuis 1 an avec refus de traitement. • HTA toujours majeure nécessitant 3 médicaments anti-hypertenseur. • Nécessité de faire une PBR pour étayer le diagnostic.


• Autres examens: – Sérologie CMV + à Ig. G, antigénémie CMV toxoplasmose -, hépatite B, C -, – Complément: C 3, C 4 nl – PCR herpès LCR – ECBU: pas d’hématurie – ADAMTS 13 et Ig. G anti-ADAMTS 13: en cours

Discussion

MAT ou HTA maligne ?

HIV ET MAT • La MAT apparaît à la phase tardive de la maladie avec un taux de CD 4 moyen de 70/mm 3. Peut être révélateur du HIV. • L’incidence était plus importante avant l’avènement des antirétroviraux mais cependant plus élevée que dans la population générale(7%). • Mauvais pronostic avec mortalité à long terme importante (50%) surtout si phase avancée de la maladie. • Certaines formes sont réfractaires aux plasmaphérèses mais répondent bien aux traitement antirétroviraux.

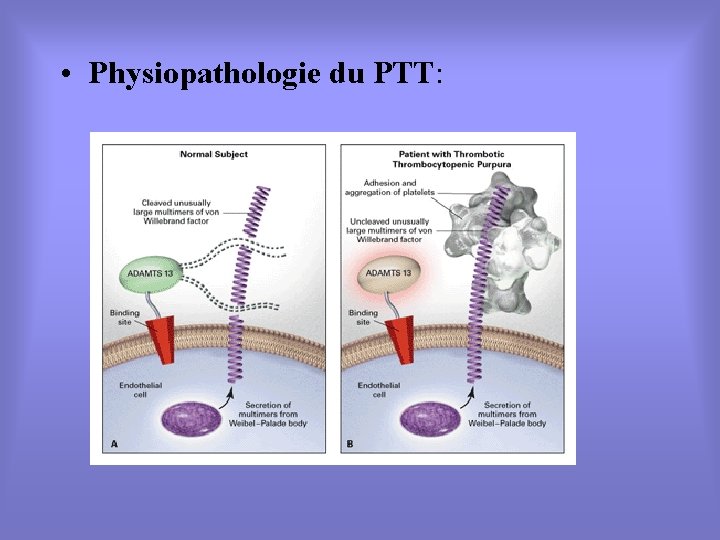
• Physiopathologie du PTT:

• Mécanisme immunologique: – Détection la plus fréquente d’Ig. G, possible Ig. M ou Ig. A. Technique ELISA + fiable. La présence de plusieurs Ig et surtout un taux d’Ig. A élévée serait de plus mauvais pronostic. Un taux Ig. G très élévé est correlé à une activité effondrée de l’ADAMTS 13. • Autres mécanismes possible: – des DDimères quand de l’activité d’ADAMTS 13 sans autoanticorps, suggère une activation locale de la coagulation dû par une action direct de virus ou par une atteinte des cellules endothéliales par des cytokines. – Autoanticorps contre le récepteur endothéliale de la métalloprotéase, ce qui explique une activité normale avec un véritable PTT.

• Physiopathologie du SHU atypique: – Anomalie du gène codant pour le facteur H ou I de la voie alterne du complément entraînant une activation du complément et donc la cascade de la coagulation.

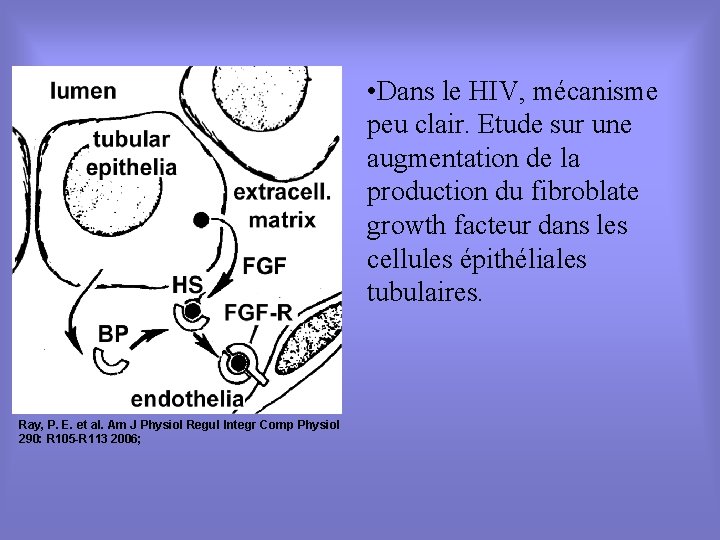
• Dans le HIV, mécanisme peu clair. Etude sur une augmentation de la production du fibroblate growth facteur dans les cellules épithéliales tubulaires. Ray, P. E. et al. Am J Physiol Regul Integr Comp Physiol 290: R 105 -R 113 2006;

• Coinfections fréquentes: Mycobactérie atypique, herpès et surtout CMV facteur déclenchant probable de la MAT, surtout si infection systémique

HIV et atteinte rénale • Péraldi MJ. Nephro dial transplant (1999) – – MAT 35% dont 45% coinfection au CMV. NTA 26%: Rhabdomyolyse, ischémique, toxique. Obstructive 17% HIVAN (néphropathie associée au HIV) 15%: • Stade SIDA, IR aigue ou chronique, avec un rôle direct du virus sur les cellules rénales. Lésion de type hyalinose segmentaire et focale. Risque de progression rapide vers une IR terminale. Le traitement repose sur les antirétroviraux avec une diminution de 60% des lésions.

– – – Néphropathie interstitiel aigue Glomérulonéphrite rapidement progressive comme la membrano-proliférative (association avec Hépatite B, C ou cryoglobuline). Lupus like syndrome: dépots Ig. G, A, M, C 3 et C 1 q. FAN et DNA natif -. • Attention à l’emploi des antirétroviraux quand néphropathie sous-jacente.

• Bibliographie: • • • HIV-Associated Thrombotic Microangiopathy in the Era of Highly Active Antiretroviral Therapy: An Observational Study. Stephen Becker, Gregory Fusco, Jennifer Fusco, Rukmini Balu, Shehnaz Gangjee, Clare Brennan, and Judith Feinberg. Clinical Infectious Diseases 2004; 39: S 267– 75. Thrombotic Microangiopathy in Patients with Acquired Immunodeficiency Syndrome Before and During the Era of Introductionof Highly Active Antiretroviral Therapy. Cristina Gervasoni, Anna Lisa Ridolfo, Mauro Vaccarezza, Carlo Parravicini, Luca Vago, Fulvio Adorni, Anna Cappelletti, Antonella d’Arminio Monforte, and Massimo Galli. Clinical Infectious Diseases 2002; 35: 1534– 40. Management of a patient with HIV infection-induced anemia and thrombocytopenia who presented with thrombotic thrombocytopenic purpura. Gruszcski Acand all. Am J of hematol 2002; 69: 268 -231. Trombosis carotída como primera manifestación de un síndrome nefrótico a cambios mínimos R. Álvarez Navascués, B. Díez Ojea, F. Fernández-Vega, R. Marín. NEFROLOGÍA. Volumen 26. Número 5. 2006

• Acute renal failure in the course of HIV infection: A single institution • retrospective study of ninety-two patients and sixty renal biopsies Peraldi MJ and all. Nephrol dial transplant: 1999; 14; 1578 -1585. HIV-Associated Renal Diseases and Highly Active Antiretroviral Therapy–Induced Nephropathy. J. Roling, H. Schmid, M. Fischereder, R. Draenert, and F. D. Goebel. Clinical Infectious Diseases 2006; 42: 1488– 95. . • Role of fibroblast growth factor-binding protein in the pathogenesis of HIVassociated hemolytic uremic syndrome. Ray PE, Tassi E, Liu XH, Wellstein A. Am J Physiol Regul Integr Comp Physiol. 2006 Jan; 290(1): R 105 -13.

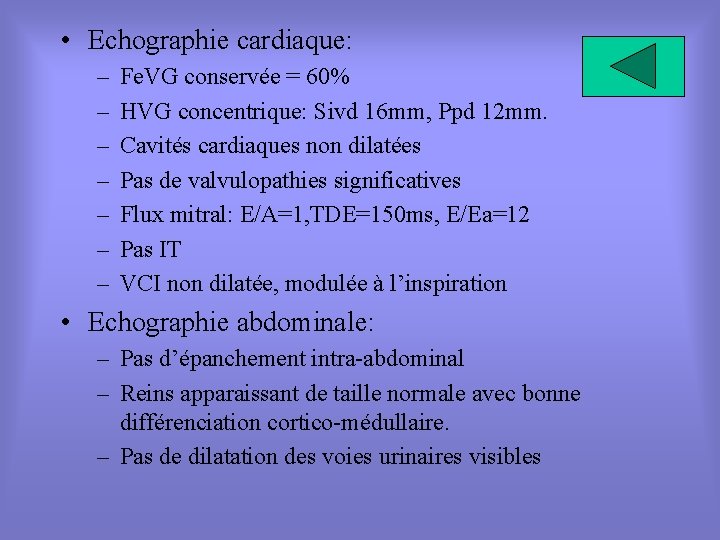
• Echographie cardiaque: – – – – Fe. VG conservée = 60% HVG concentrique: Sivd 16 mm, Ppd 12 mm. Cavités cardiaques non dilatées Pas de valvulopathies significatives Flux mitral: E/A=1, TDE=150 ms, E/Ea=12 Pas IT VCI non dilatée, modulée à l’inspiration • Echographie abdominale: – Pas d’épanchement intra-abdominal – Reins apparaissant de taille normale avec bonne différenciation cortico-médullaire. – Pas de dilatation des voies urinaires visibles

• Toxiques: – Benzodiazépines: – Ethanolémie: – Paracétanolémie: – Tricycliques: -

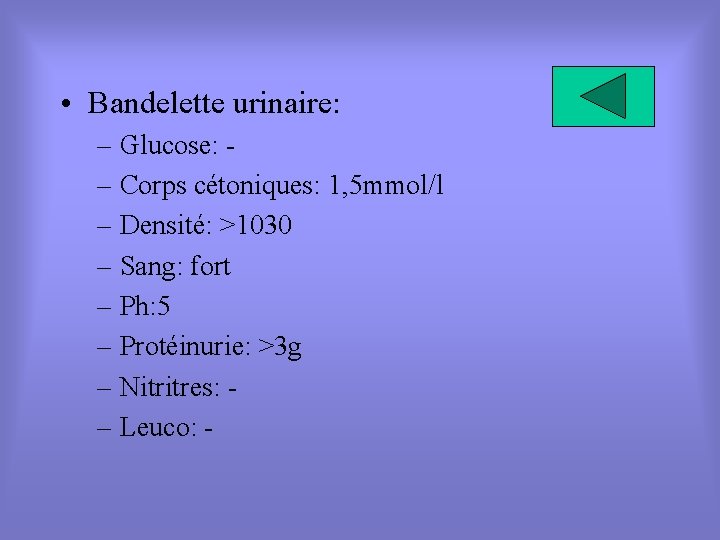
• Bandelette urinaire: – Glucose: – Corps cétoniques: 1, 5 mmol/l – Densité: >1030 – Sang: fort – Ph: 5 – Protéinurie: >3 g – Nitritres: – Leuco: -

• Complément de bilan: – Réticulocytes: 101270 – Schizocytes: 21/1000 – Haptoglobine: 0, 12 – Bili T: 21, C: 6, L: 15 – Lipase: 81 – ASAT: 411, ALAT: 79, PAL: 93, GGT: 21. – Albumine: 34 – CPK: 37036 – LDH: 5806

• Ionogramme urinaire: – Na+: 40 – K+: 49 – Chl: 26 – Créat: 7, 39 – Urée: 186

• Quick test HIV: +

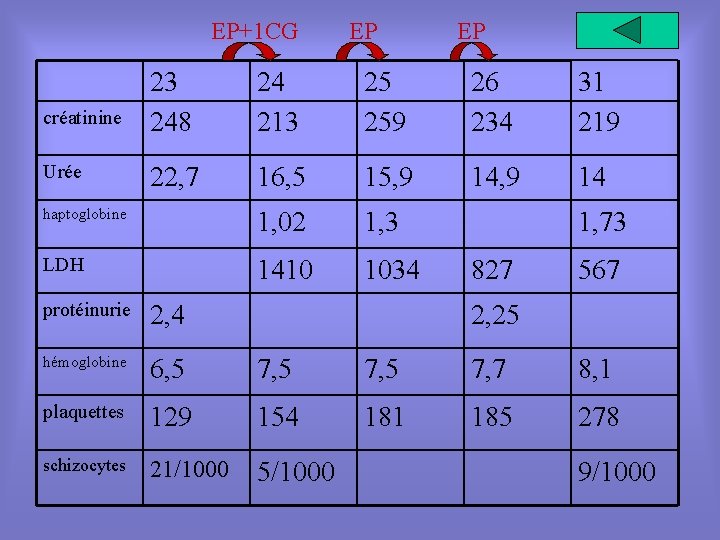
EP+1 CG EP EP créatinine 23 248 24 213 25 259 26 234 31 219 Urée 22, 7 16, 5 15, 9 14 haptoglobine 1, 02 1, 3 LDH 1410 1034 1, 73 827 567 protéinurie 2, 4 hémoglobine 6, 5 7, 7 8, 1 plaquettes 129 154 181 185 278 schizocytes 21/1000 5/1000 2, 25 9/1000