Carmen VelaVallespn ABS del Riu Nord i Riu

Carmen Vela-Vallespín ABS del Riu Nord i Riu Sud, (ICS) Santa Coloma de Gramenet, Barcelona El cribado del cáncer de cuello de útero en Atención Primaria Mercè Marzo Castillejo Unitat de Suport a la Recerca – IDIAP Jordi Gol Direcció d’Atenció Primària Costa de Ponent, (ICS) Cornellà de Llobregat, Barcelona Aureli Torné (revisor) ginecólogo oncológico del Hospital Clínic de Barcelona 1

CASO 1 Cristina, el VPH en mujeres menores de 25 años - El VPH y el CCU. Carga de enfermedad Factores de riesgo para el CCU Prevención primaria: Vacunación profiláctica 2

Caso 1: Cristina, el VPH en mujeres menores de 25 años Cristina tiene 21 años. Fumadora desde los 16 años, actualmente fuma 15 cigarrillos/día. Bebedora de 13 UBE a la semana, consumo intensivo algún fin de semana. Acude a nuestra consulta pidiendo consejo sobre prevención del cáncer de cuello de útero (CCU) y la posibilidad de practicarle una prueba para la detección del Virus del Papiloma Humano (VPH). Cristina y Carlos iniciaron ambos relaciones sexuales a los 16 años. Informa que casi siempre utiliza preservativo. La relación de pareja terminó hace 6 meses cuando Cristina se enteró que Carlos había mantenido durante los últimos 12 meses relaciones sexuales con una compañera que llegó hace dos años de Santo Domingo. Cristina fue vacunada contra el VPH cuando cursaba tercero de ESO, a los 14 años, pero no se acuerda con qué tipo de vacuna. Nos comenta que solo le pusieron dosis (la primera y la última dosis a los 6 meses), pues el día que había de recibir la segunda dosis estaba enferma. 3

Caso 1: Cristina, el VPH en mujeres menores de 25 años Cáncer de Cuello Uterino en España Incidencia de las más bajas de Europa y del mundo. Se estima que en el año 2012 se produjeron 2. 511 casos nuevos (tasa bruta de 10, 6 por 100. 000 mujeres). Mortalidad inferior a la media europea. La supervivencia relativa a 1, 3 y 5 años en el periodo 2000 -2007 fue de 86, 81%, 72, 04% y 63, 06% respectivamente (discretamente por encima de la media europea de 62, 4%) (Eurocare-5). 4
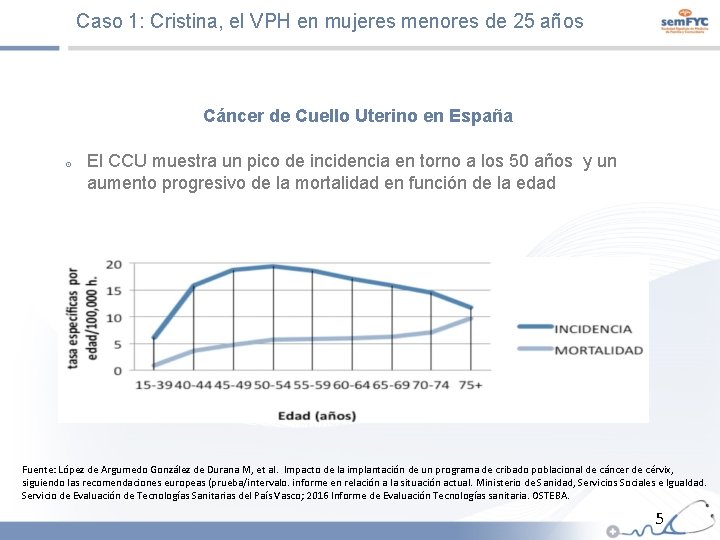
Caso 1: Cristina, el VPH en mujeres menores de 25 años Cáncer de Cuello Uterino en España El CCU muestra un pico de incidencia en torno a los 50 años y un aumento progresivo de la mortalidad en función de la edad Fuente: López de Argumedo González de Durana M, et al. Impacto de la implantación de un programa de cribado poblacional de cáncer de cérvix, siguiendo las recomendaciones europeas (prueba/intervalo. informe en relación a la situación actual. Ministerio de Sanidad, Servicios Sociales e Igualdad. Servicio de Evaluación de Tecnologías Sanitarias del País Vasco; 2016 Informe de Evaluación Tecnologías sanitaria. OSTEBA. 5

Caso 1: Cristina, el VPH en mujeres menores de 25 años El Virus Papiloma Humano y el Cáncer de Cuello Uterino El VPH es un agente causal de la práctica totalidad de los casos de CCU y de sus lesiones precursoras. Es una causa común de infección de transmisión sexual en varones y mujeres. Se transmite por contacto directo de la piel y las membranas mucosas. El 80% de las mujeres están expuestas al VPH en algún momento de su vida, pero la infección suele ser transitoria y desaparece a los 12 -24 meses. La persistencia del VPH es la causa del desarrollo de lesiones precancerosas y de su progresión a cáncer. La respuesta inmunológica a la infección por VPH tiene un papel crucial en esta progresión (genotipos y variantes virales, carga viral, inmunodeficiencia por coinfección VIH u otras causas). 6

Caso 1: Cristina, el VPH en mujeres menores de 25 años El Virus del Papiloma Humano y el Cáncer de Cuello Uterino Se han identificado más de 200 genotipos de VPH. Los VPH de alto riesgo (VPH-AR) se asocian a infecciones en el tracto genital inferior y al desarrollo de CCU. Los genotipos VPH 16 y 18 son responsables del 70% de los CCU y otros 10 tipos (VPH 45, 31, 33, 52, 58, 35, 59, 56, 51 y 39) explican el 25 -35% de los casos restantes. Los VPH de bajo riesgo (VPH-BR) se asocian a lesiones benignas en los genitales, ano, boca o garganta (verrugas o condilomas acuminados). Los genotipos VPH 6 y 11 explican el 90% de las verrugas genitales en ambos sexos. También a la papilomatosis respiratoria recurrente. 7
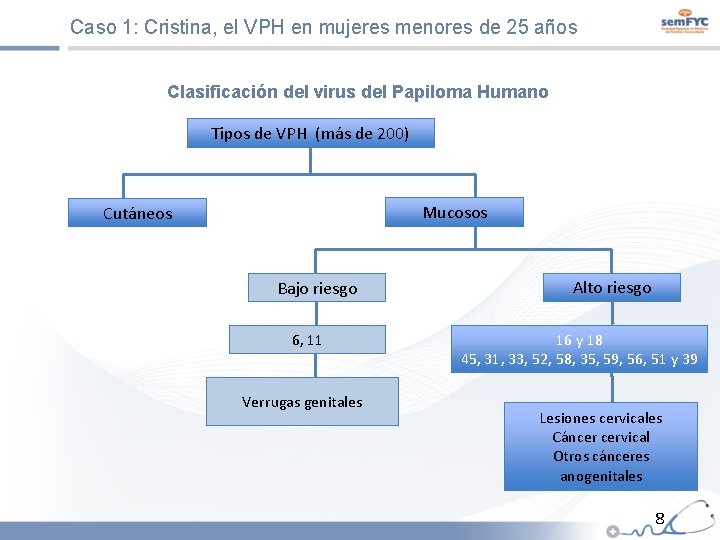
Caso 1: Cristina, el VPH en mujeres menores de 25 años Clasificación del virus del Papiloma Humano Tipos de VPH (más de 200) Mucosos Cutáneos Bajo riesgo 6, 11 Verrugas genitales Alto riesgo 16 y 18 45, 31, 33, 52, 58, 35, 59, 56, 51 y 39 Lesiones cervicales Cáncer cervical Otros cánceres anogenitales 8
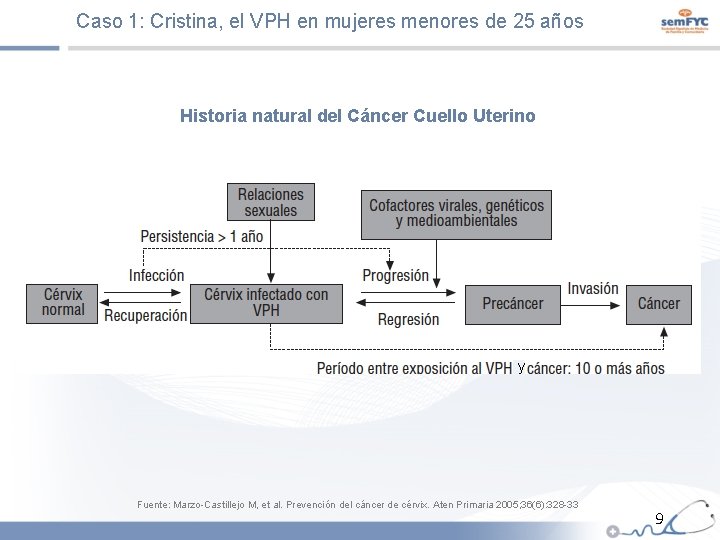
Caso 1: Cristina, el VPH en mujeres menores de 25 años Historia natural del Cáncer Cuello Uterino y Fuente: Marzo-Castillejo M, et al. Prevención del cáncer de cérvix. Aten Primaria 2005; 36(6): 328 -33 9
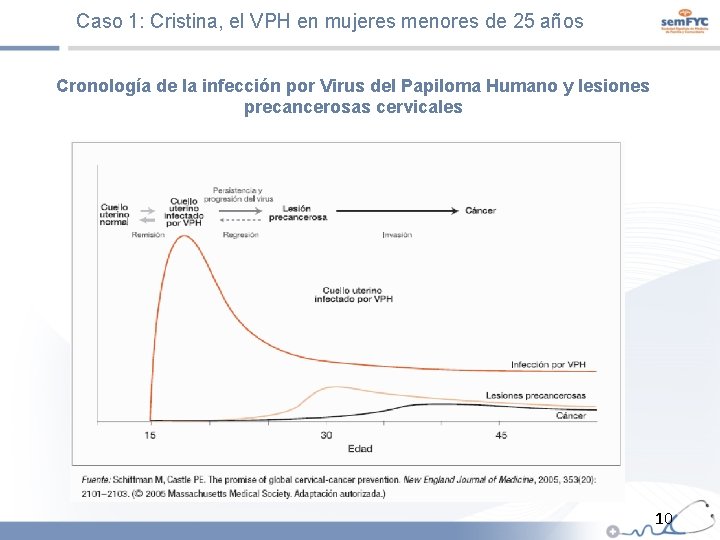
Caso 1: Cristina, el VPH en mujeres menores de 25 años Cronología de la infección por Virus del Papiloma Humano y lesiones precancerosas cervicales 10
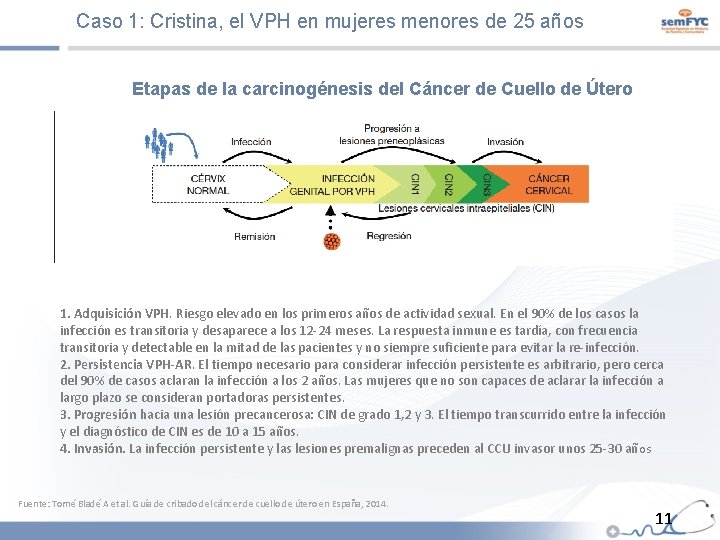
Caso 1: Cristina, el VPH en mujeres menores de 25 años Etapas de la carcinogénesis del Cáncer de Cuello de Útero 1. Adquisición VPH. Riesgo elevado en los primeros años de actividad sexual. En el 90% de los casos la infección es transitoria y desaparece a los 12 -24 meses. La respuesta inmune es tardía, con frecuencia transitoria y detectable en la mitad de las pacientes y no siempre suficiente para evitar la re-infección. 2. Persistencia VPH-AR. El tiempo necesario para considerar infección persistente es arbitrario, pero cerca del 90% de casos aclaran la infección a los 2 años. Las mujeres que no son capaces de aclarar la infección a largo plazo se consideran portadoras persistentes. 3. Progresión hacia una lesión precancerosa: CIN de grado 1, 2 y 3. El tiempo transcurrido entre la infección y el diagnóstico de CIN es de 10 a 15 años. 4. Invasión. La infección persistente y las lesiones premalignas preceden al CCU invasor unos 25 -30 añ os Fuente: Torné Bladé A et al. Guía de cribado del cáncer de cuello de útero en España, 2014. 11

Caso 1: Cristina, el VPH en mujeres menores de 25 años Clasificación de lesiones cervicales El CCU invasivo se inicia como una lesión intraepitelial (premaligna) en la zona de metaplasia escamosa, localizada en la unión de los epitelios escamoso y cilíndrico del cérvix. alteraciones citológicas diagnóstico histológico La terminología Bethesda incluye el término ASCUS para clasificar aquellas alteraciones citológicas que no permiten descartar totalmente la presencia de una lesión intraepitelial, pero tampoco son suficientes para diagnosticarla. ASCUS: células escamosas atípicas de significado incierto SIL: lesión escamosa intraepitelial; CIN: neoplasia cervical intraepitelial Fuente: Marzo-Castillejo M, et al. Prevención del cáncer de cérvix. Aten Primaria 2005; 36(6): 328 -33 12
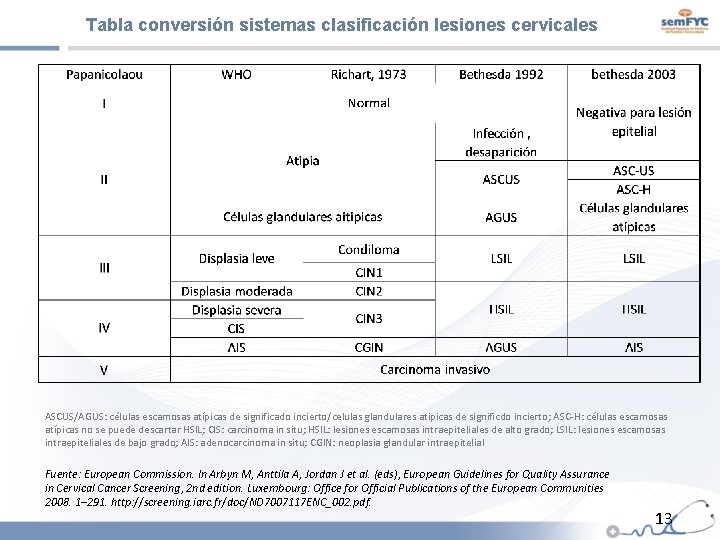
Tabla conversión sistemas clasificación lesiones cervicales ASCUS/AGUS: células escamosas atípicas de significado incierto/celulas glandulares atipicas de significdo incierto; ASC-H: células escamosas atípicas no se puede descartar HSIL; CIS: carcinoma in situ; HSIL: lesiones escamosas intraepiteliales de alto grado; LSIL: lesiones escamosas intraepiteliales de bajo grado; AIS: adenocarcinoma in situ; CGIN: neoplasia glandular intraepitelial Fuente: European Commission. In Arbyn M, Anttila A, Jordan J et al. (eds), European Guidelines for Quality Assurance in Cervical Cancer Screening, 2 nd edition. Luxembourg: Office for Official Publications of the European Communities 2008. 1– 291. http: //screening. iarc. fr/doc/ND 7007117 ENC_002. pdf. 13
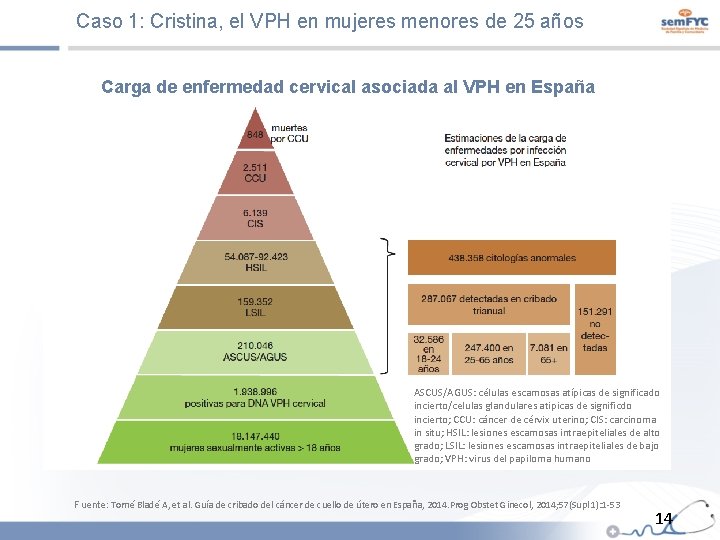
Caso 1: Cristina, el VPH en mujeres menores de 25 años Carga de enfermedad cervical asociada al VPH en España ASCUS/AGUS: células escamosas atípicas de significado incierto/celulas glandulares atipicas de significdo incierto; CCU: cáncer de cérvix uterino; CIS: carcinoma in situ; HSIL: lesiones escamosas intraepiteliales de alto grado; LSIL: lesiones escamosas intraepiteliales de bajo grado; VPH: virus del papiloma humano Fuente: Torné Bladé A, et al. Guía de cribado del cáncer de cuello de útero en España, 2014. Prog Obstet Ginecol, 2014; 57(Supl 1): 1 -53 14
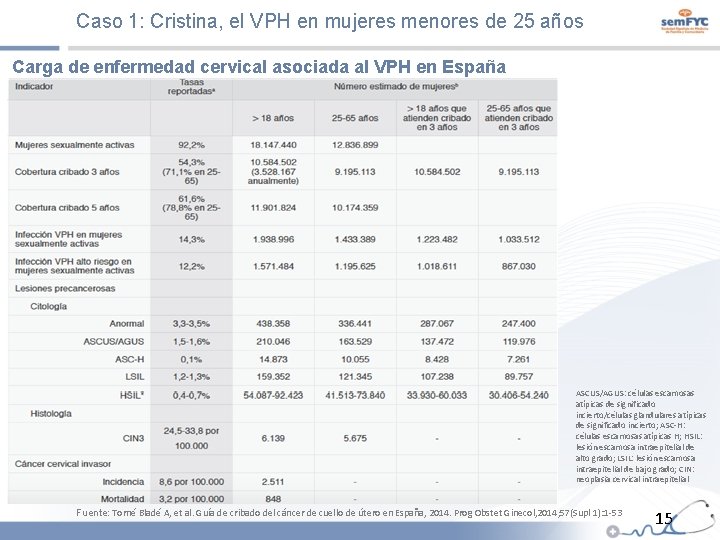
Caso 1: Cristina, el VPH en mujeres menores de 25 años Carga de enfermedad cervical asociada al VPH en España ASCUS/AGUS: células escamosas atípicas de significado incierto/células glandulares atípicas de significado incierto; ASC-H: células escamosas atípicas H; HSIL: lesión escamosa intraepitelial de alto grado; LSIL: lesión escamosa intraepitelial de bajo grado; CIN: neoplasia cervical intraepitelial Fuente: Torné Bladé A, et al. Guía de cribado del cáncer de cuello de útero en España, 2014. Prog Obstet Ginecol, 2014; 57(Supl 1): 1 -53 15

Caso 1: Cristina, el VPH en mujeres menores de 25 años Factores de riesgo del Cáncer de Cuello Uterino (cofactores) Edad: máxima incidencia en el quinquenio 45 a 50 años Área geográfica Tabaco Comportamientos de riesgo asociados al alcohol y drogas Infección Virus de la Inmunodeficiencia Humana (VIH) y SIDA Infecciones de transmisión sexual (ITS). Anticonceptivos orales con estrógenos y progestágenos Disminución de la respuesta inmunológica (enfermedades autoinmunes, trasplante de órganos). Susceptibilidad genética, factores que regulan respuesta inmunitaria Múltiples embarazos a término y edad temprana del primer embarazo Nivel socioeconómico bajo Antecedentes de lesiones precursoras de CCU o haber padecido un CCU 16
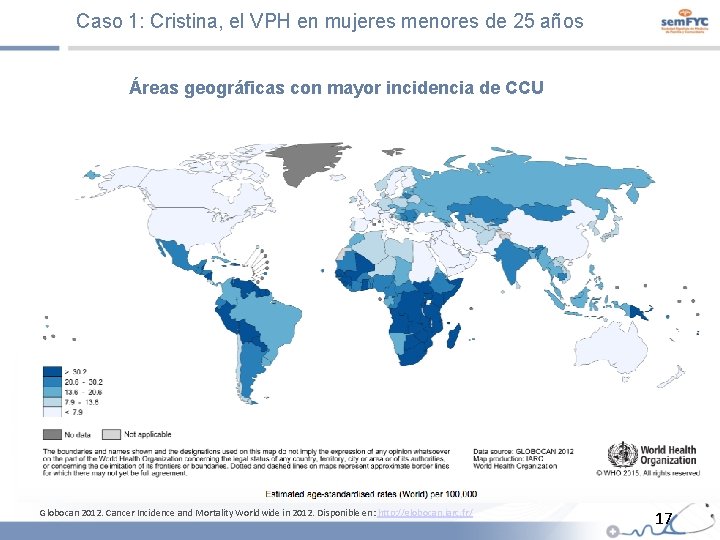
Caso 1: Cristina, el VPH en mujeres menores de 25 años Áreas geográficas con mayor incidencia de CCU Globocan 2012. Cancer Incidence and Mortality Worldwide in 2012. Disponible en: http: //globocan. iarc. fr/ 17

Caso 1: Cristina, el VPH en mujeres menores de 25 años Prevención primaria del CCU: Vacunación profiláctica El Consejo Interterritorial del Sistema Nacional de Salud (actualización 2015) establece vacunar solo a las niñas, administrando dosis a los 11 -12 años. Pautas vacunas: - - Tetravalente con 2 dosis (0 y 6 meses) para niñas entre 9 y 13 años y 3 dosis (0, 2, 6 meses) si 14 años o más Bivalente con 2 dosis (0 y 6 meses) para niñas entre 9 y 14 años y con 3 dosis (0, 1, 6 meses) si 15 años o más. Es posible su coadministración con las vacunas de meningitis C, hepatitis A y B, tétanos y difteria-pertusis de baja carga antigénica (Tdpa). Las personas que ya han mantenido relaciones sexuales pueden vacunarse, pero la máxima eficacia de la vacuna solo se alcanza antes de la exposición, es decir, antes del inicio de relaciones sexuales 18

Caso 1: Cristina, el VPH en mujeres menores de 25 años Prevención del Cáncer de Cuello Uterino en menores de 25 años Protección contactos sexuales (PAPPS 2014) Modificación estilos de vida (tabaco, alcohol) (4ºCECC, PAPPS 2014) En este grupo de edad, no se recomienda cribado ya que el riesgo de lesiones premalignas y cáncer invasivo es muy bajo y debe evitarse el sobretratamiento de lesiones que regresan espontáneamente. 19

CASO 2 Paloma, cribado adecuado y VPH positivo - Prevención secundaria: citología y VPH Actualización recomendaciones cribado de CCU. Manejo de un resultado positivo en la prueba del VPH 20

Caso 2: Paloma, cribado adecuado y VPH positivo Paloma es enfermera, tiene 36 años. Acude al centro de Atención Salud Sexual y Reproductiva (ASSIR), porque quiere quedarse embarazada. Primera relación sexual a los 19 años. Ha tenido 3 parejas sexuales. Utilización habitual del preservativo en sus contactos sexuales. No esta vacunada contra el Virus Papiloma Humano (VPH). Cuando en el año 2007 se comercializaron las vacunas frente al VPH, su utilización en mujeres que ya habían iniciado relaciones sexuales era controvertida y prefirió no vacunarse. Inició cribado de cáncer de cérvix a los 25 años. Ha realizado hasta la fecha cuatro citologías de Papanicolaou que han sido normales. Su ginecóloga solicita la analítica preconcepcional y le prescribe ácido fólico. Realiza la exploración ginecológica de rutina y le informa que en lugar del Papanicolaou, este año, le practicará la prueba de detección del VPH. 21

Caso 2: Paloma, cribado adecuado y VPH positivo Cribado del Cáncer de Cuello Uterino en población general La introducción de la citología cérvico-vaginal (Papanicolaou) como estrategia de detección precoz del CCU (cribado), hace más de 50 años, ha contribuido a una reducción muy significativa de la incidencia de dicha neoplasia. En países (Finlandia, Suecia, Reino Unido) con programas poblacionales mediante citología de cribado cada 3 -5 años y coberturas superiores al 70%, la incidencia y mortalidad del CCU se ha reducido un 70 -80%. El cribado oportunista también ha mostrado disminución de las tasas, pero de manera menos importante. El conocimiento del papel del VPH en el CCU y el desarrollo de las técnicas moleculares de amplificación genómica para la identificación del virus han cambiado las estrategias de cribado de la enfermedad. 22

Caso 2: Paloma, cribado adecuado y VPH positivo Estrategias de cribado recomendadas actualmente en España El Sistema Nacional de Salud en su Estrategia Contra el Cáncer del 2009, recomienda una citología cada 3 años (actualmente se está revisando la inclusión de la prueba del VPH). El cribado de CCU es competencia de cada comunidad autónoma y las estrategias difieren de una comunidad a otra. El PAPPS de sem. FYC recomienda la prueba del VPH como test de cribado (Actualización 2014). La Guía de cribado del CCU en España, 2014, propone como objetivo alcanzable la transición a cribado con prueba del VPH a partir de los 30 años realizada a intervalos de 5 años. Las recomendaciones de la IARC (International Agency Cancer Research) recomiendan el cribado con prueba del VPH a partir de los 35 años. 23
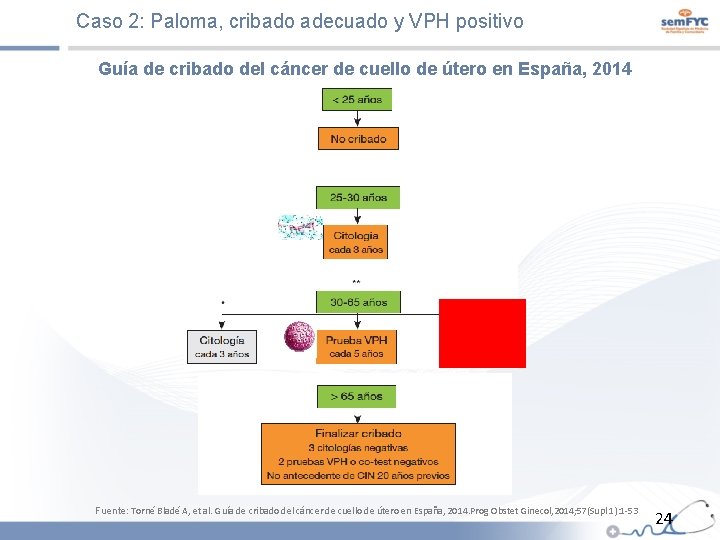
Caso 2: Paloma, cribado adecuado y VPH positivo Guía de cribado del cáncer de cuello de útero en España, 2014 Fuente: Torné Bladé A, et al. Guía de cribado del cáncer de cuello de útero en España, 2014. Prog Obstet Ginecol, 2014; 57(Supl 1): 1 -53 24

Caso 2: Paloma, cribado adecuado y VPH positivo Principales novedades de la Guía de cribado del cáncer de cuello de útero en España, 2014 El cribado poblacional frente al oportunista permite: - Ampliar la cobertura Garantizar la equidad Mejorar la efectividad Las muestras deberían recogerse en medio liquido para posibilitar el estudio diferido (citología réflex o pruebas moleculares adicionales). Mujeres < 25 años: en ningún caso se recomienda cribado. Mujeres de 25 -30 años que hayan iniciado actividad sexual: citología cada 3 años (no se debe realizar prueba del VPH-AR, dada la elevada prevalencia de infección por VPH clínicamente irrelevante y riesgo de sobrediagnóstico y sobretratamiento). Fuente: Torné Bladé A, et al. Guía de cribado del cáncer de cuello de útero en España, 2014. Prog Obstet Ginecol, 2014; 57(Supl 1): 1 -53 25

Caso 2: Paloma, cribado adecuado y VPH positivo Principales novedades de la Guía de cribado del CCU en España, 2014 Mujeres de 30 y 65 años, existe una menor prevalencia de infección por VPH y mayor porcentaje de infección persistente, es decir, mayor riesgo e incidencia de lesiones precursoras de CCU. Son válidas tres opciones: - Continuar la citología cada 3 años Co-test (citología + prueba de detección del VPH) Prueba de detección del VPH cada 5 años La guía de cribado del CCU, 2014, propone como opción preferente: la prueba de detección del VPH cada 5 años. Fuente: Torné Bladé A, et al. Guía de cribado del cáncer de cuello de útero en España, 2014. Prog Obstet Ginecol, 2014; 57(Supl 1): 1 -53 26

Caso 2: Paloma, cribado adecuado y VPH positivo Principales novedades de la Guía de cribado del cáncer de cuello de útero en España, 2014 El cribado finaliza a los 65 años siempre que se den estas dos condiciones: - - Cribado previo adecuado y negativo (tres resultados citológicos consecutivos negativos, o bien dos pruebas VPH negativas en los diez años previos, el último en los cinco últimos años). Ausencia de antecedentes CIN o CCU tratado durante los 20 años previos. Una vez finalizado el cribado, no debería retomarse por ningún motivo, incluso aunque la mujer refiera cambio de pareja sexual. Fuente: Torné Bladé A, et al. Guía de cribado del cáncer de cuello de útero en España, 2014. Prog Obstet Ginecol, 2014; 57(Supl 1): 1 -53 27

Caso 2: Paloma, cribado adecuado y VPH positivo Justificación opción preferente: detección del VPH cada 5 años en mujeres de 30 -35 a 65 años La prueba del VPH es más sensible que la citología para la detección de lesiones precursoras de CCU. El elevado VPN (≈ 99%) de la prueba del VPH, significa que si el resultado es negativo, la probabilidad de lesión precursora es muy baja, lo cual permite aumentar con seguridad el intervalo de cribado a cinco años. Menor variabilidad en la interpretación del test del VPH ya que la lectura de los resultados está automatizada. La prueba de VPH y citología (co-test) no añade mayor rendimiento y eficacia comparada a la prueba de VPH-AR como método único, y conlleva un mayor gasto de recursos. Fuente: Torné Bladé A, et al. Guía de cribado del cáncer de cuello de útero en España, 2014. Prog Obstet Ginecol, 2014; 57(Supl 1): 1 -53 28

Caso 2: Paloma, cribado adecuado y VPH positivo Justificación opción preferente: detección del VPH cada 5 años en mujeres de 30 a 65 años Sensibilidad CIN 2+ Especificidad CIN 2+ VPH-ADN 96% 92% Citología 53% 97% Fuente: Cuzick J et al Int J Cancer 2006 29
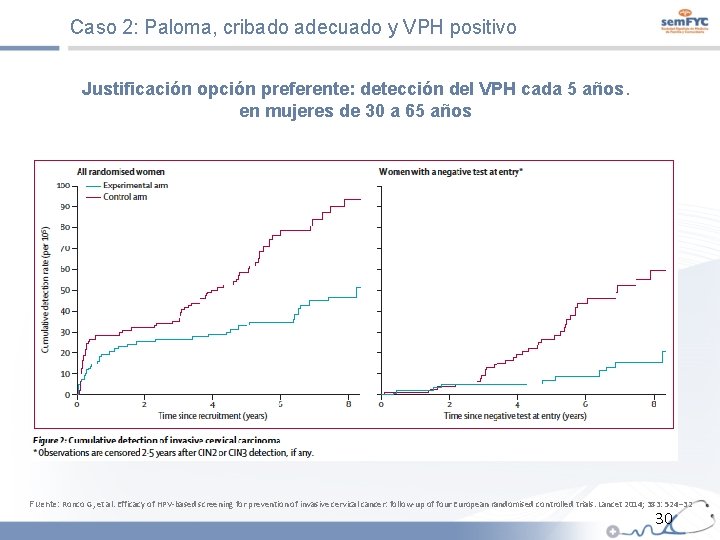
Caso 2: Paloma, cribado adecuado y VPH positivo Justificación opción preferente: detección del VPH cada 5 años. en mujeres de 30 a 65 años Fuente: Ronco G, et al. Efficacy of HPV-based screening for prevention of invasive cervical cancer: follow-up of four European randomised controlled trials. Lancet 2014; 383: 524– 32 30

Caso 2: Paloma, cribado adecuado y VPH positivo Prueba primaria de cribado con prueba de VPH-AR seguida de citología en los casos positivos Comparado con la citología sola, esta estrategia de cribado muestra: Reducción de la morbilidad y la mortalidad por CCU La tasa de detección CIN 2+ y CIN 3+ es significativamente superior El VPP de la prueba del VPH para la detección de un CIN 2+ es un 30% mejor que con la citología y en el caso de lesiones CIN 3+ es un 41% mejor. Fuente: López de Argumedo González de Durana M, et al. Impacto de la implantación de un programa de cribado poblacional de cáncer de cérvix, siguiendo las recomendaciones europeas (prueba/intervalo. informe en relación a la situación actual. Ministerio de Sanidad, Servicios Sociales e Igualdad. Servicio de Evaluación de Tecnologías Sanitarias del País Vasco; 2016 Informe de Evaluación Tecnologías sanitaria. OSTEBA. 31
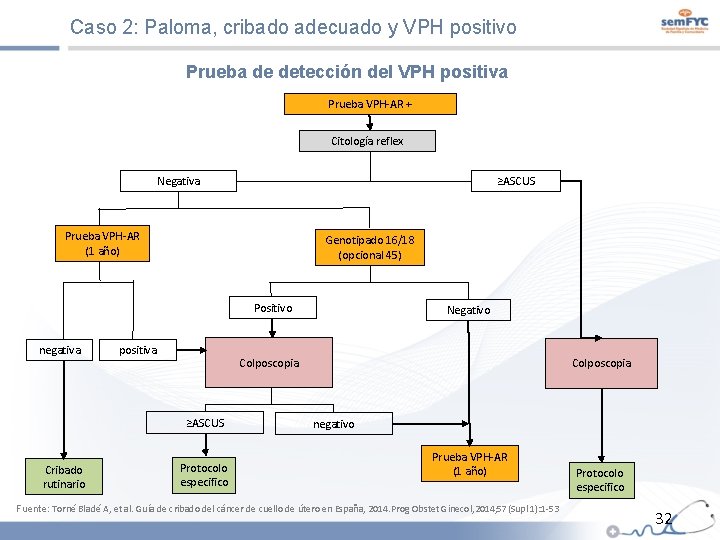
Caso 2: Paloma, cribado adecuado y VPH positivo Prueba de detección del VPH positiva Prueba VPH-AR + Citología reflex Negativa ≥ASCUS Prueba VPH-AR (1 año) Genotipado 16/18 (opcional 45) Positivo negativa positiva Colposcopia ≥ASCUS Cribado rutinario Negativo Protocolo especifico Colposcopia negativo Prueba VPH-AR (1 año) Fuente: Torné Bladé A, et al. Guía de cribado del cáncer de cuello de útero en España, 2014. Prog Obstet Ginecol, 2014; 57(Supl 1): 1 -53 Protocolo especifico 32

Caso 2: Paloma, cribado adecuado y VPH positivo Condiciones para volver al cribado de rutina tras un hallazgo anormal Tener dos pruebas de seguimiento negativas, con un intervalo de al menos 12 meses: - dos citologías negativas dos pruebas del VPH negativas una citología y una prueba del VPH negativas 33

CASO 3 María, cribado inadecuado y citología patológica - - Cribado inadecuado Citología y colposcopia anormal Cribado en grupos especiales: Inmunosupresión, gestantes, histerectomizadas. Signos y síntomas de sospecha de CCU 34

Caso 3: María, cribado inadecuado y citología patológica María de 49 años, madre de 3 hijos. Tras el nacimiento de su último hijo, hace 11 años, no utiliza método anticonceptivo, ya que su marido se realizó la vasectomía. Recuerda que el Papanicolaou realizado por aquellas fechas fue normal, no ha practicado ninguna revisión ginecológica posterior. Desde hace 1 año, sigue tratamiento con Azatioprina por colitis ulcerosa. También refiere menstruaciones más abundantes en el último año y presenta una discreta anemia ferropénica en su analítica. Acude a ginecología remitida por su médico de familia para valoración de posibles metrorragias y para poner al día el cribado de cérvix. 35

Caso 3: María, cribado inadecuado y citología patológica Cribado de Cáncer Cuello Útero inadecuado Se considera cribado inadecuado cuando existen menos de tres citologías o menos de dos pruebas VPH en los últimos diez años, habiendo transcurrido más de 6 años desde la última prueba realizada Es fundamental promover la participación de las mujeres que no acceden al cribado o que participan con menor frecuencia dado que presentan un mayor riesgo de desarrollar un CCU. En España más del 60% de los CCU afectan a mujeres sin cribado previo o cribado inadecuado. Las mujeres >65 años con cribado inadecuado o con ausencia de cribado, deben realizar co-test para excluir una posible lesión. Si el resultado de ambas pruebas es negativo, no son necesarias más pruebas de cribado. 36
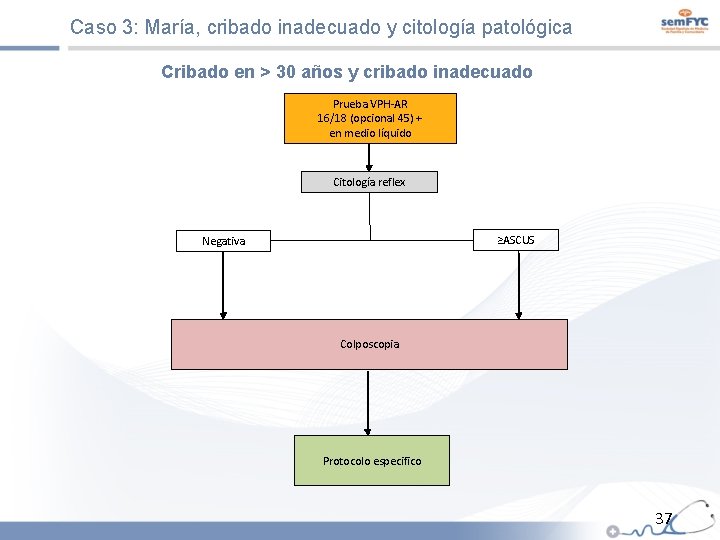
Caso 3: María, cribado inadecuado y citología patológica Cribado en > 30 años y cribado inadecuado Prueba VPH-AR 16/18 (opcional 45) + en medio líquido Citología reflex ≥ASCUS Negativa Colposcopia Protocolo especifico 37

Caso 3: María, cribado inadecuado y citología patológica Cribado en > de 65 años y cribado inadecuado Co-test para excluir una posible lesión. Si ambas pruebas son negativas, no es necesario que se realicen más pruebas de cribado. Si positividad de alguna de las pruebas realizar seguimiento especifico. 38

Caso 3: María, cribado inadecuado y citología patológica Citología anormal ASCUS/AGUS. Representan 1, 5 -1, 6 % de las citologías y es la alteración citológica más común. ASC-H. Es muy poco frecuente (0, 1% de las citologias). LSIL/CIN 1. Son la expresión histológica de una infección por VPH (tanto por VPH-AR como por VPH-BR) y en el 60 -80% de los casos regresan espontáneamente. Sólo un 5 -10% progresan a HSIL/CIN 3. HSIL/CIN 2 y CIN 3. CIN 2 todavía pueden regresar espontáneamente. CIN 3 son lesiones inmediatamente precursoras de cáncer invasor, se consideran neoplasias intraepiteliales con elevado potencial de progresión. ASCUS/AGUS: células escamosas atípicas de significado incierto/celulas glandulares atipicas de significdo incierto; ASC-H (células escamosas atípicas sin descartar lesión intraepitelial de alto grado); HSIL: lesiones escamosas intraepiteliales de alto grado; LSIL: lesiones escamosas intraepiteliales de bajo grado; CIN: neoplasia intraepitelial cervical de grado Fuente: Torné Bladé A, et al. Guía de cribado del cáncer de cuello de útero en España, 2014. Prog Obstet Ginecol, 2014; 57(Supl 1): 1 -53 39

Caso 3: María, cribado inadecuado y VPH positivo Factores asociados a la regresión de lesiones El 40 -74% de las HSIL/CIN 2 pueden regresar espontáneamente en los 2 años siguientes. Los factores más frecuentemente asociados a la regresión son: - Edad inferior a 25 años Lesiones poco extensas Negativización del VPH Ausencia de infección por VPH 16 Fuente: Oncoguía SEGO: Prevención del cáncer de cuello de útero. Guías de práctica clínica en cáncer ginecológico y mamario. Publicaciones SEGO, Octubre 2014 40
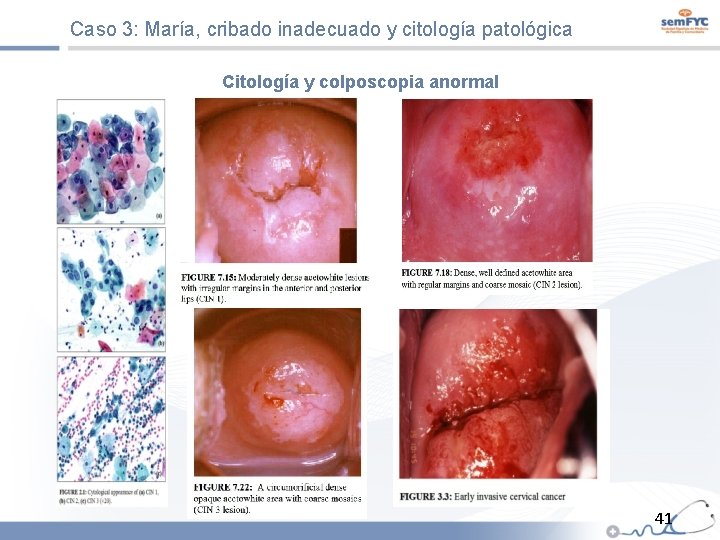
Caso 3: María, cribado inadecuado y citología patológica Citología y colposcopia anormal 41

Caso 3: María, cribado inadecuado y VPH positivo Tratamiento de las lesiones HSIL/CIN 2 -3 Existe evidencia de que el tratamiento de las lesiones HSIL/CIN 2 y CIN 3 reduce la incidencia y mortalidad por CCU. El tipo de tratamiento elegido (escisional o destructivo) se debe individualizar en función de la edad, resultados de la citología, colposcopia (grado, localización y extensión de la lesión), diagnóstico de la biopsia dirigida y resultado de la prueba VPH. HSIL: lesiones escamosas intraepiteliales de alto grado; CIN: neoplasia intraepitelial cervical de grado; CCU Cáncer Cuello de Útero; VPH: Virus Papiloma Humano Fuente: Oncoguía SEGO: Prevención del cáncer de cuello de útero. Guías de práctica clínica en cáncer ginecológico y mamario. Publicaciones SEGO, Octubre 2014 42

Caso 3: María, cribado inadecuado y citología patológica Controles de seguimiento tras el tratamiento Las mujeres con lesiones cervicales tratadas constituyen un grupo especialmente susceptible de desarrollar nuevas lesiones e incluso CCU. El 5 -15% de las mujeres tratadas se diagnostican nuevamente de una lesión intraepitelial post-tratamiento, especialmente en los siguientes 2 años. Las mujeres con antecedente de CIN 2, tratado o con resolución espontánea, tienen un riesgo de sufrir un CCU entre 5 y 10 veces mayor que la población general durante los siguientes 10 -20 años. Se recomienda seguimiento anual durante los 2 primeros años con co-test y si estos son negativos, seguir control citológico cada 3 años o con pruebas de VPH cada 5 años hasta transcurridos 20 años, independientemente de que la mujer haya cumplido los 65 años. Fuente: Torné Bladé A, et al. Guía de cribado del cáncer de cuello de útero en España, 2014. Prog Obstet Ginecol, 2014; 57(Supl 1): 1 -53 43

Caso 3: María, cribado inadecuado y citología patológica Vacunación frente al VPH en las pacientes tratadas de lesiones cervicales La vacuna frente al VPH no cura las infecciones actuales ni es un tratamiento para la citología anormal. Se recomienda su administración a las pacientes tratadas por SIL/CIN, ya que hay evidencia de que en esta población reduce el riesgo de segundas lesiones. Los beneficios esperados de la vacunación en mujeres tratadas son: - - Si la lesión está producida por tipos no vacunales, la vacuna protege frente a nuevas infecciones por tipos vacunales, así como protección cruzada frente a otros tipos no vacunales. Si la lesión esta producida por tipos vacunales y hay aclaramiento postratamiento, la vacuna protege frente a la reinfección/reactivación por el mismo tipo vacunal. Fuente: Oncoguía SEGO: Prevención del cáncer de cuello de útero. Guías de práctica clínica en cáncer ginecológico y mamario. Publicaciones SEGO, Octubre 2014 44

Caso 3: María, cribado inadecuado y citología patológica Inmunodepresión y lesiones precancerosas de CCU La prevalencia de VPH-AR en las pacientes con inmunodepresión, con frecuencia es superior al 30% y existe una elevada proporción de alteraciones citológicas. Las pacientes con inmunodepresión congénita o adquirida (trasplante de órganos, enfermedades sistémicas, inflamatorias o autoinmunes) esta indicada una aplicación rigurosa del cribado Las pacientes con infección por el virus de la inmunodeficiencia humana (VIH): A partir de los 21 años: citología anual A partir de los 30 años: § § Co-test trienal si CD 4 ≥ 200 cl/l o con tratamiento antirretroviral Co-test anual si CD 4 < 200 cl/l o sin tratamiento antirretroviral Fuente: Torné Bladé A, et al. Guía de cribado del cáncer de cuello de útero en España, 2014. Rev Esp Patol. 2014; 47(Supl 1): 1 -43 45

Caso 3: María, cribado inadecuado y citología patológica Cribado en otros grupos especiales Mujeres histerectomizadas por patología benigna: no cribado Mujeres gestantes: - Aplicar el mismo protocolo que en población general. En caso de cribado inadecuado, realizar cribado en el primer trimestre 46
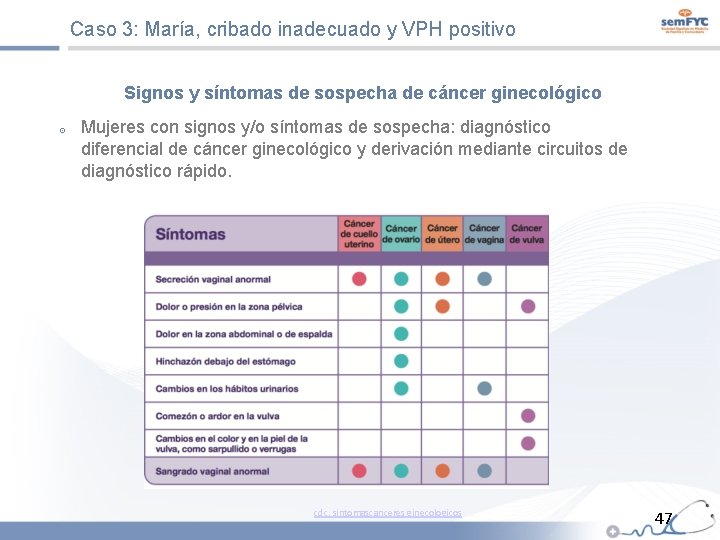
Caso 3: María, cribado inadecuado y VPH positivo Signos y síntomas de sospecha de cáncer ginecológico Mujeres con signos y/o síntomas de sospecha: diagnóstico diferencial de cáncer ginecológico y derivación mediante circuitos de diagnóstico rápido. cdc. sintomascanceres ginecologicos 47
- Slides: 47