CANCER DE MAMA Docente DR Meja MB Leydi

CANCER DE MAMA Docente: DR. Mejía (MB) Leydi Hernández Guevara(MI) Cáncer de mama,

SUMARIO: v. Introducción v. Epidemiología v. Anatomía v. Definición v. Clasificación v. Manifestaciones clínicas v. Diagnóstico v. Tratamiento v. Pronóstico

Introducción • El cáncer, por definición, consiste en la transformación de células benignas en células malignas que crecen de forma autónoma y desordenada, ocasionada por una mutación o alteración de un gen.
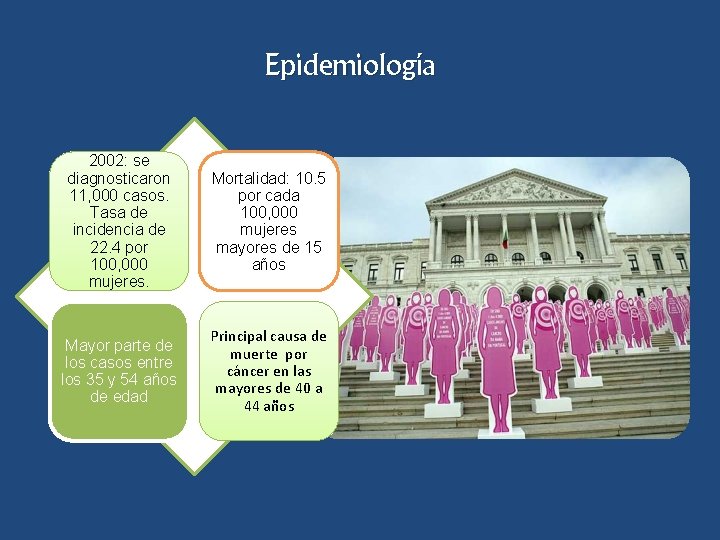
Epidemiología 2002: se diagnosticaron 11, 000 casos. Tasa de incidencia de 22. 4 por 100, 000 mujeres. Mortalidad: 10. 5 por cada 100, 000 mujeres mayores de 15 años Mayor parte de los casos entre los 35 y 54 años de edad Principal causa de muerte por cáncer en las mayores de 40 a 44 años

Epidemiología • Mundialmente CA de mama representa el 2 do cáncer de mayor presentación (10. 4%) • 1 de cada 8 mujeres tiene el Riesgo de sufrir cáncer de mama en un 12. 5% • Se estimó para el año 2007 215, 990 nuevos casos de Cáncer de Mama y 40, 110 muertes relacionadas a esta causa. Clinical Update in Women Health Care, January 2005.

Epidemiología • En Nicaragua la prevalencia del cáncer de mama entre 1998 y el 2002 fue bastante alta ocupando el segundo lugar con un 18% del total en relación a otros tipos de cáncer. • Actualmente se habla de un 23% de letalidad • Segundo lugar después del CACU

Epidemiología • 2/3 de los Tumores encontrados en mujeres durante su edad fértil son “benignos”(quistes, fibroadenomas ) • Sin embargo el 50% de masas palpables en la peri menopausia y la mayor parte en la postmenopausia son “Malignos”

Anatomía
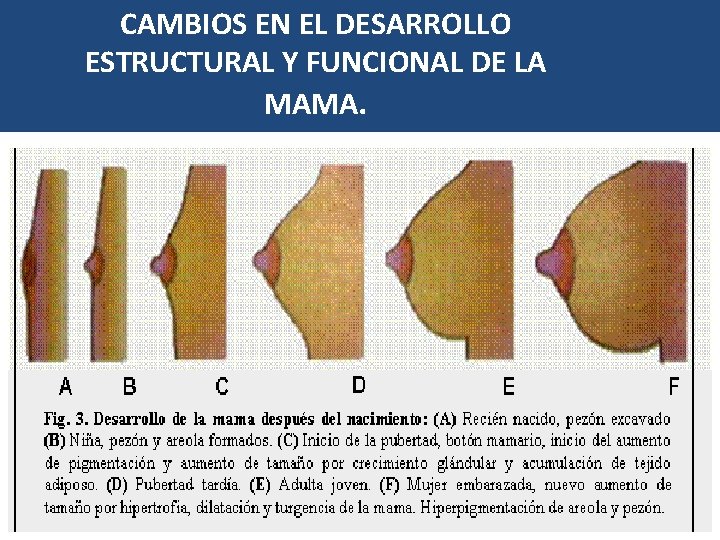
CAMBIOS EN EL DESARROLLO ESTRUCTURAL Y FUNCIONAL DE LA MAMA.
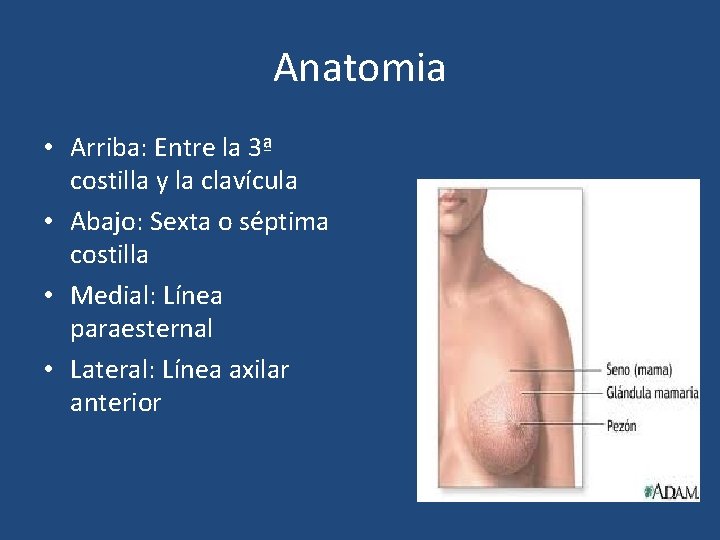
Anatomia • Arriba: Entre la 3ª costilla y la clavícula • Abajo: Sexta o séptima costilla • Medial: Línea paraesternal • Lateral: Línea axilar anterior
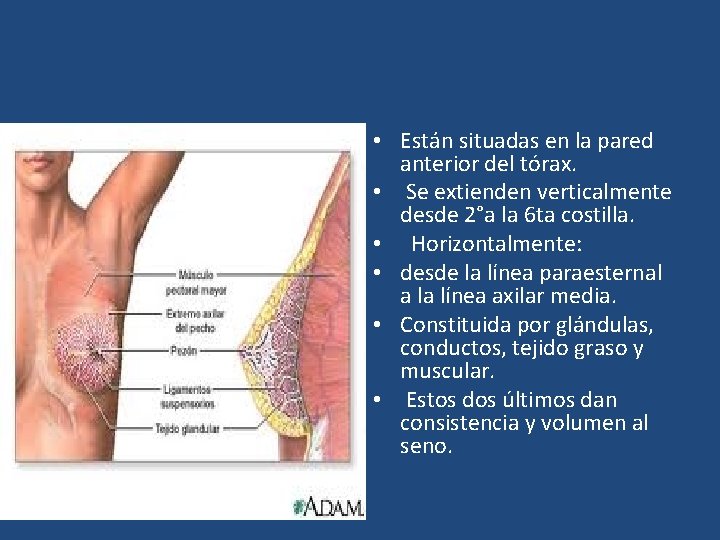
• Están situadas en la pared anterior del tórax. • Se extienden verticalmente desde 2°a la 6 ta costilla. • Horizontalmente: • desde la línea paraesternal a la línea axilar media. • Constituida por glándulas, conductos, tejido graso y muscular. • Estos dos últimos dan consistencia y volumen al seno.
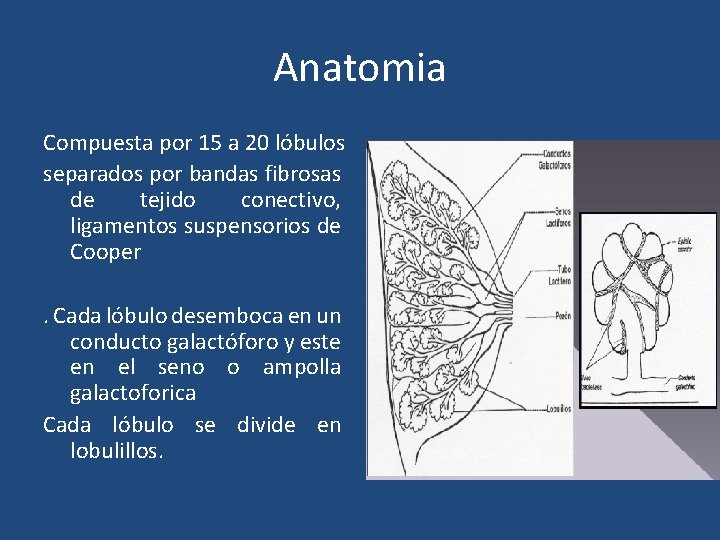
Anatomia Compuesta por 15 a 20 lóbulos separados por bandas fibrosas de tejido conectivo, ligamentos suspensorios de Cooper. Cada lóbulo desemboca en un conducto galactóforo y este en el seno o ampolla galactoforica Cada lóbulo se divide en lobulillos.
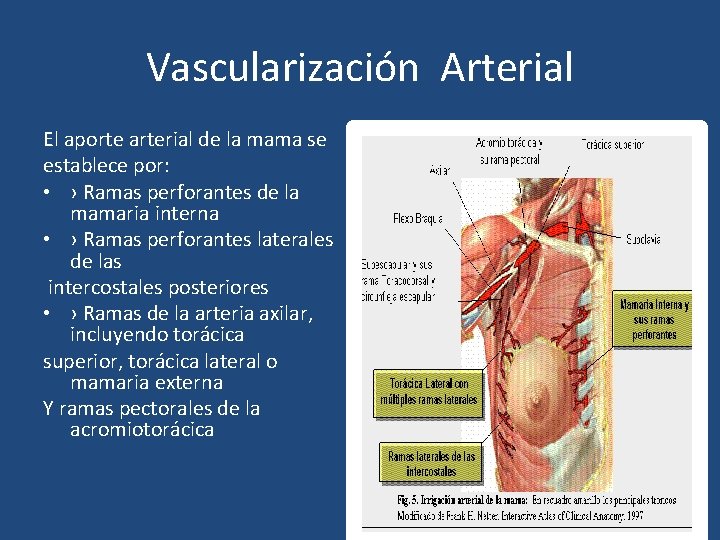
Vascularización Arterial El aporte arterial de la mama se establece por: • › Ramas perforantes de la mamaria interna • › Ramas perforantes laterales de las intercostales posteriores • › Ramas de la arteria axilar, incluyendo torácica superior, torácica lateral o mamaria externa Y ramas pectorales de la acromiotorácica
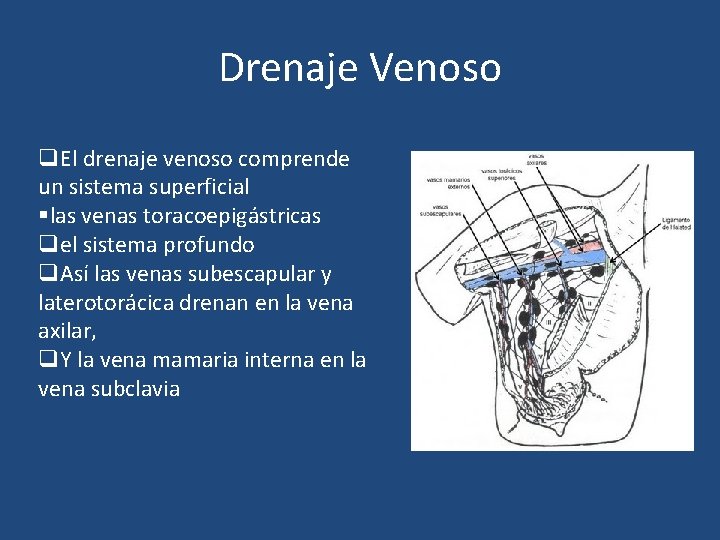
Drenaje Venoso q. El drenaje venoso comprende un sistema superficial §las venas toracoepigástricas qel sistema profundo q. Así las venas subescapular y laterotorácica drenan en la vena axilar, q. Y la vena mamaria interna en la vena subclavia

Definicion • ¿Qué es el cáncer de mama? Proliferación acelerada, desordenada y no controlada de células pertenecientes a distintos tejidos de una glándula mamaria

PATOLOGIA MALIGNA DE LA MAMA Ø Neoplasia mas común en mujeres luego de cáncer uterino Ø La probabilidad de adquirir cáncer de mama aumenta con la edad. Ø Diseminación sistémica es más común a • pulmones (65%), • hueso (56%) • hígado (56%).
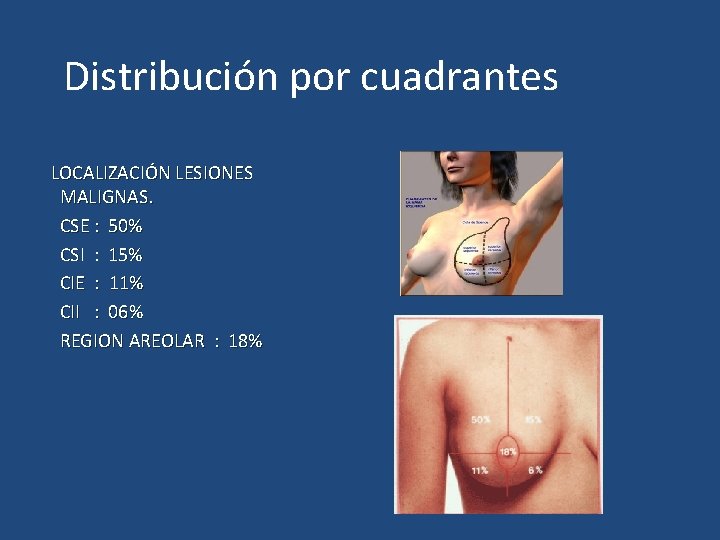
Distribución por cuadrantes LOCALIZACIÓN LESIONES MALIGNAS. CSE : 50% CSI : 15% CIE : 11% CII : 06% REGION AREOLAR : 18%

Factores de riesgos MAYORES • • • Sexo (> en Mujeres) Edad Antecedentes Fam (+) Antecedentes Pers. (+ Carcinoma in situ Cambios proliferativos benignos con atipias MENORES • • Menarquía temprana Menopausia tarde Obesidad. Dosis bajas de Radiación

FACTORES RIESGO NO FAMILIAR § Edad: 85% en mayores de 40 a. § Sexo: 99% en mujeres § Primer embarazo >34 a: 4/1 § Nulípara vrs multípara: 3/1 § Menarca <12 a: 1. 3/1 § Menopausia > 50 a: 1. 5/1 § Consumo de alcohol § Inmunodepresión § Exposición a radiación § Obesidad

FACTORES RIESGO FACTORES DE ALTO RIESGO • Edad mayor de 40 años • Historia Familiar: de primer grado • Paridad Tardía: más de 35 años • Cáncer previo en una mama • Alteraciones fibroquísticas: tipo proliferativo

Factores de Riesgo-Hormonales • Exposición de estrógenos • Factores que incrementan el número de ciclos menstruales: Ø Menarca temprana Ø Nuliparidad Ø Menopausia tardía Ø Diferenciación terminal del epitelio mamario – vinculada con un embarazo a termino completo. Ø Obesidad androstediona estrona Incremento en el riesgo de cáncer de mama.

Factores de Riesgo- No Hormonales • Exposición a radiación Ø Linfoma de Hodgkin Ø Hiroshima y Nagasaki § Consumo de alcohol - estradiol § Alimentos con alto contenido en grasas Ø Aumenta concentraciones séricas de estrógenos § Mujeres que tienen un familiar de primer grado con cáncer de mama – riesgo 2 veces mayor. Cáncer de mama

Mujeres de Alto Riesgo • Criterios: – BRCA 1 o BRCA 2 (+) – Antecedentes Familiares de BRCA(+) – Antecedentes familiares o propios de Ca. ovario y/o mama

BIOLOGIA TUMORAL Cáncer de mama hereditario • BRCA 1 ubicado en el cromosoma 17 q Alterado en el 50% de lo casos. • BRCA 2 ubicado en el cromosoma 13 q Alterado en el 40% de los casos. • BRCA 3 aún no se ha aislado Se encuentra alterado en el 20% de los casos. • Mutación germinal en el gen TP 53 Enf. de Li- Fraumeni • Mutación germinal en el gen PTEN ( Sd Cowden´s )
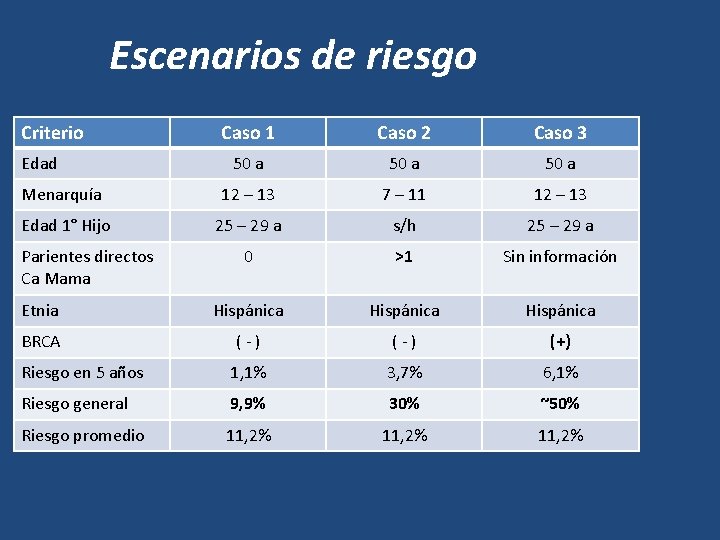
Escenarios de riesgo Criterio Caso 1 Caso 2 Caso 3 50 a Menarquía 12 – 13 7 – 11 12 – 13 Edad 1° Hijo 25 – 29 a s/h 25 – 29 a 0 >1 Sin información Etnia Hispánica BRCA (-) (+) Riesgo en 5 años 1, 1% 3, 7% 6, 1% Riesgo general 9, 9% 30% ~50% Riesgo promedio 11, 2% Edad Parientes directos Ca Mama

Fisiopatologia

Tipo Histológico y su Distribución Carcinoma in situ 15 – 30% Subtipos histológicos Carcinoma ductal in situ 80% Carcinoma lobulillar in situ 20% Carcinoma invasor 70 – 85% I. Enfermedad de Paget del pezón II. Carcinoma ductal invasivo A. Adenocarcinoma con fibrosis productiva (escirro, simple, STE) 80% B. Carcinoma medular 4% C. Carcinoma mucinoso 2% D. Carcinoma papilar 2% E. Carcinoma tubular 2% III. Carcinoma lobulillar invasivo IV. Cánceres raros ( adenoide quístico, célula escamosa, apocrino) 10%

Carcinoma in situ 15 – 30% Subtipos histológicos Carcinoma ductal in situ Carcinoma lobulillar in situ 80% 20%
Histopatología • Carcinoma in situ • Ausencia de invasión de células en el estroma circundante y su circunscripción dentro de los límites ductales y alveolares naturales. • Se distinguen dos tipos, lobulillar y ductal.
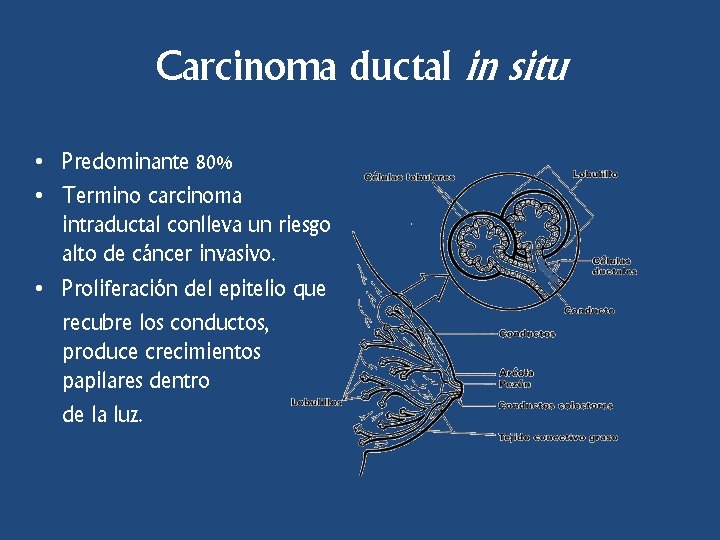
Carcinoma ductal in situ • Predominante 80% • Termino carcinoma intraductal conlleva un riesgo alto de cáncer invasivo. • Proliferación del epitelio que recubre los conductos, produce crecimientos papilares dentro de la luz.

CANCER DE MAMA Carcinoma Ductal In Situ • Nunca llega a afectar capa basal. • La lesión puede crecer 1 ó 2 mm. • Los espacios intraductales se llenan de material necrótico. (Comedón palpable). – Sólido o Comedón (+ riesgo, + virulento) – Papilar o Cribiforme (no palpa).
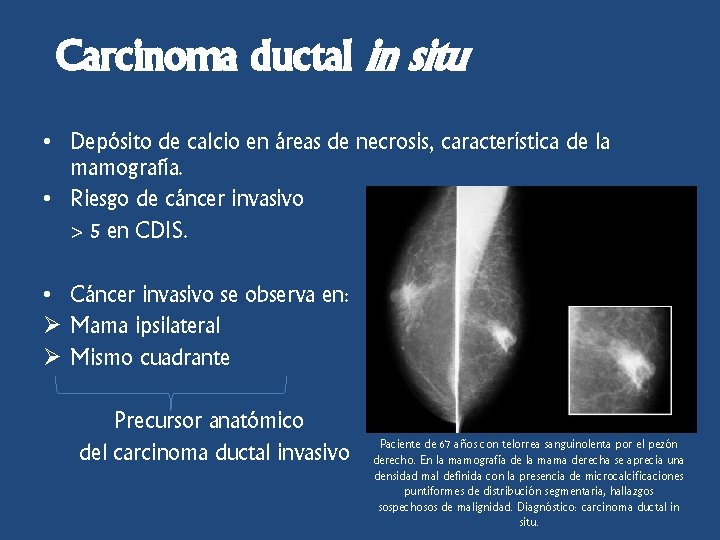
Carcinoma ductal in situ • Depósito de calcio en áreas de necrosis, característica de la mamografía. • Riesgo de cáncer invasivo > 5 en CDIS. • Cáncer invasivo se observa en: Ø Mama ipsilateral Ø Mismo cuadrante Precursor anatómico del carcinoma ductal invasivo Paciente de 67 años con telorrea sanguinolenta por el pezón derecho. En la mamografía de la mama derecha se aprecia una densidad mal definida con la presencia de microcalcificaciones puntiformes de distribución segmentaria, hallazgos sospechosos de malignidad. Diagnóstico: carcinoma ductal in situ.

Carcinoma ductal in situ • Terapéutica Ø CIDS + enfermedad diseminada (2 o + cuadrantes) = mastectomía. Ø Enfermedad limitada = tumorectomia + radioterapia. Ø CIDS de bajo grado de subitpo sólido, cribiforme o papilar, < 0. 5 cm = tumorectomía. Ø CIDS no palpable, técnicas de localización para guiar resección, después mamografia para asegurar la extirpación. Ø Tx coadyuvante con tamoxifeno
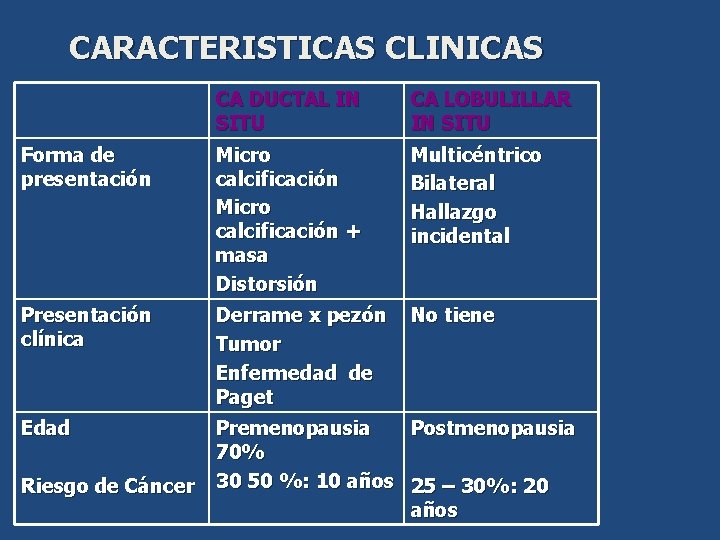
CARACTERISTICAS CLINICAS CA DUCTAL IN SITU CA LOBULILLAR IN SITU Forma de presentación Micro calcificación + masa Distorsión Multicéntrico Bilateral Hallazgo incidental Presentación clínica Derrame x pezón Tumor Enfermedad de Paget No tiene Edad Premenopausia Postmenopausia 70% 30 50 %: 10 años 25 – 30%: 20 años Riesgo de Cáncer

Carcinoma ductal in situ (CDIS): • Precanceroso no invasivo, • Células anormales en el revestimiento del ducto. • Se origina en las células de las paredes de los conductos mamarios. • Es un cáncer muy localizado. • La cifra de curación en las mujeres que presentan este tipo de cáncer ronda el 100%. • Este tipo de tumor se puede detectar a través de una mamografía.
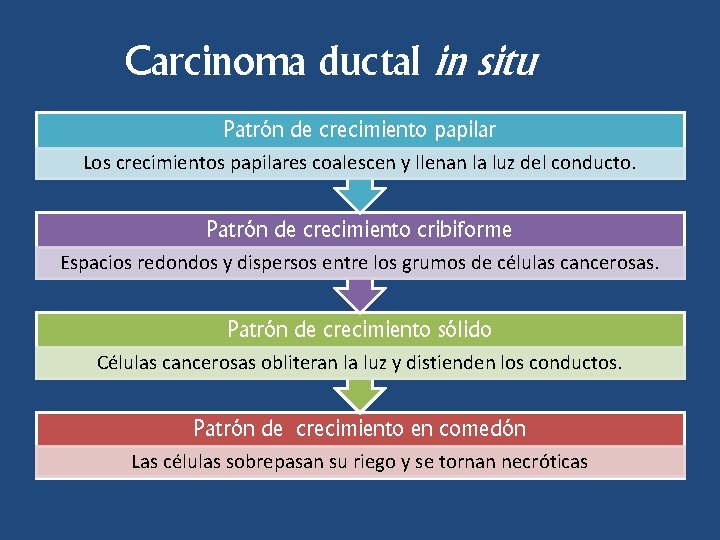
Carcinoma ductal in situ Patrón de crecimiento papilar Los crecimientos papilares coalescen y llenan la luz del conducto. Patrón de crecimiento cribiforme Espacios redondos y dispersos entre los grumos de células cancerosas. Patrón de crecimiento sólido Células cancerosas obliteran la luz y distienden los conductos. Patrón de crecimiento en comedón Las células sobrepasan su riego y se tornan necróticas
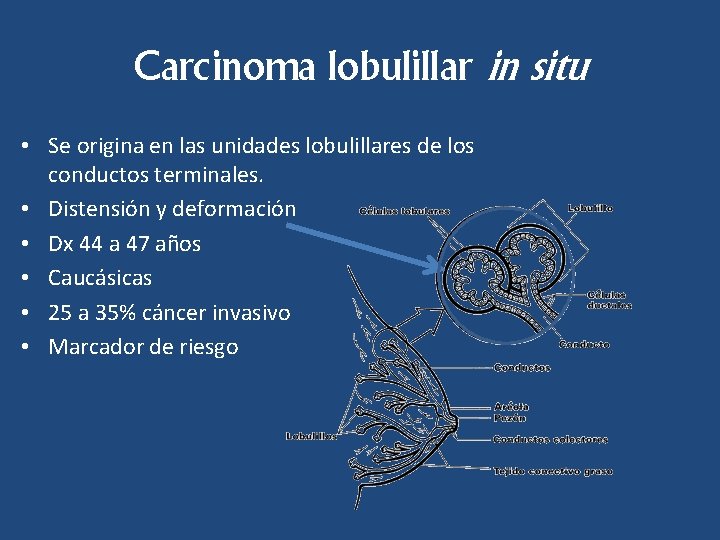
Carcinoma lobulillar in situ • Se origina en las unidades lobulillares de los conductos terminales. • Distensión y deformación • Dx 44 a 47 años • Caucásicas • 25 a 35% cáncer invasivo • Marcador de riesgo

CANCER DE MAMA Carcinoma Lobulillar In Situ No produce masa palpable -->No detectable No produce efectos en la mamografía. No forma densidad ni calcificaciones. Se descubre de manera incidental en biopsias hechas en la mama por otra razón. • Tiene un pronóstico muy favorable. • •

Carcinoma lobulillar in situ • Terapéutica Ø Objetivo: prevenir o detectar en una etapa temprana el cáncer invasivo. Ø La extirpación no tiene beneficio, porque afecta de manera difusa y el riesgo de cáncer invasivo es igual para ambas. Ø Uso de tamoxifeno para disminuir el riesgo.

tamoxifeno • Modulador selectivo de los receptores estrogénicos • Mecanismo de acción – Efecto antiestrogénico, es decir bloquea la acción de esta hormona que estimula el desarrollo de las células tumorales. • No es útil en todos los canceres de mama, sino únicamente en aquellos cuyas células presentan receptores específicos para estrógenos

Carcinoma invasivo Carcinoma invasor 70 – 85% I. Enfermedad de Paget del pezón II. Carcinoma ductal invasivo A. Adenocarcinoma con fibrosis productiva (escirro, simple, STE) 80% B. Carcinoma medular 4% C. Carcinoma mucinoso 2% D. Carcinoma papilar 2% E. Carcinoma tubular 2% III. Carcinoma lobulillar invasivo IV. Cánceres raros ( adenoide quístico, célula escamosa, apocrino) 10%
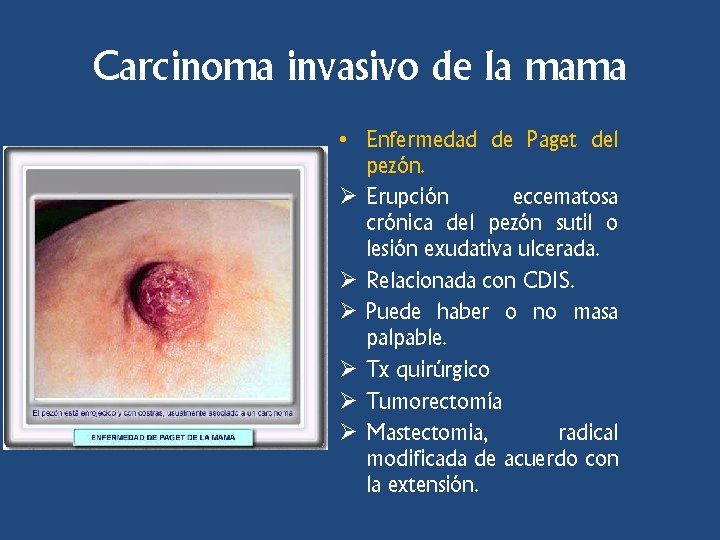
Carcinoma invasivo de la mama • Enfermedad de Paget del pezón. Ø Erupción eccematosa crónica del pezón sutil o lesión exudativa ulcerada. Ø Relacionada con CDIS. Ø Puede haber o no masa palpable. Ø Tx quirúrgico Ø Tumorectomía Ø Mastectomia, radical modificada de acuerdo con la extensión.
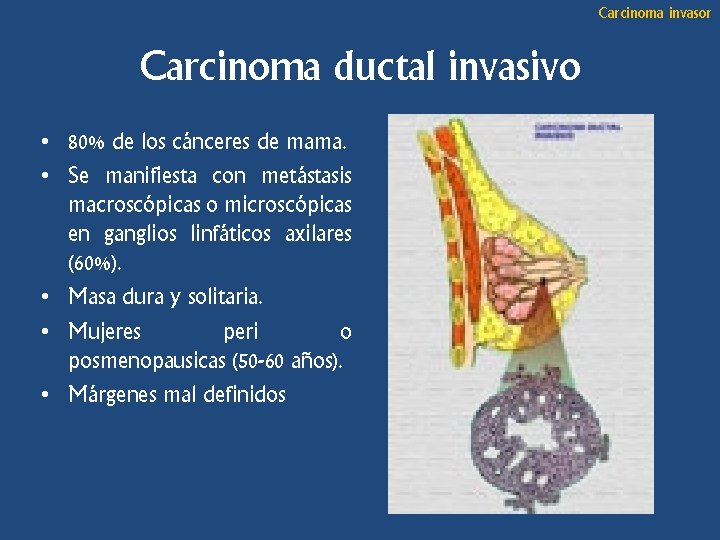
Carcinoma invasor Carcinoma ductal invasivo • 80% de los cánceres de mama. • Se manifiesta con metástasis macroscópicas o microscópicas en ganglios linfáticos axilares (60%). • Masa dura y solitaria. • Mujeres peri o posmenopausicas (50 -60 años). • Márgenes mal definidos

CARCINOMA MEDULAR: Constituye el 4% de los canceres invasivos de la mama. . El tamaño se incrementa con rapidez a causa de necrosis y hemorragia. . Blando y hemorrágico , se comprimen mas a la palpación externa
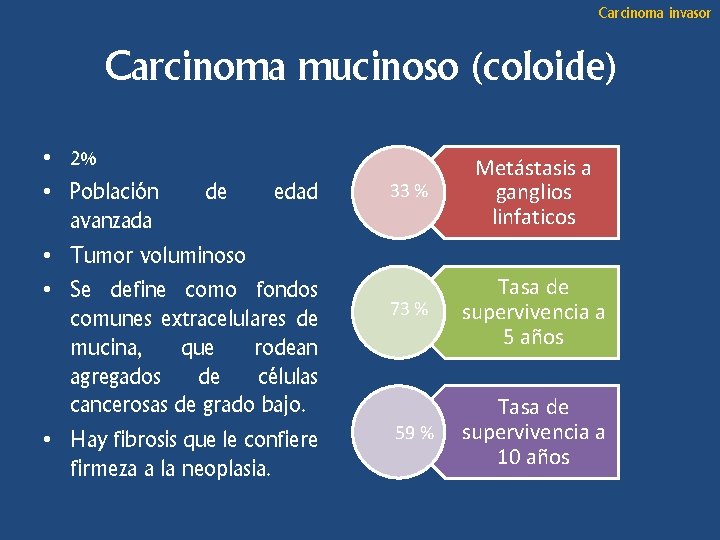
Carcinoma invasor Carcinoma mucinoso (coloide) • 2% • Población de edad avanzada • Tumor voluminoso • Se define como fondos comunes extracelulares de mucina, que rodean agregados de células cancerosas de grado bajo. • Hay fibrosis que le confiere firmeza a la neoplasia. 33 % Metástasis a ganglios linfaticos 73 % Tasa de supervivencia a 5 años 59 % Tasa de supervivencia a 10 años

Carcinoma invasor Carcinoma papilar • • 2% Presentarse en la séptima década. Pequeños, rara vez > 3 cm. Se define por papilas con tallos fibrovasculares y epitelio en múltiples capas. • Baja metástasis en ganglios linfáticos axilares.

Carcinoma invasor Carcinoma tubular • • • 2% Perimenopausia o menopausia temprana. Rara vez metástasis a distancia. Supervivencia a largo plazo. Metástasis a ganglios linfáticos axilares inferiores.

CARCINOMA DE MAMA Carcinoma Lobulillar invasor • Constituye el 3 al 15% de los Ca. invasores • Se origina en los lobulillos de la mama. • Se presenta de manera idéntica al Ca. ductal infiltrante incluso en mamografía. • Más frecuentemente es bilateral. • Se tratan igual que el Ca. Ductal infiltrante. • Tiene mejor pronóstico que el Ca. DI.
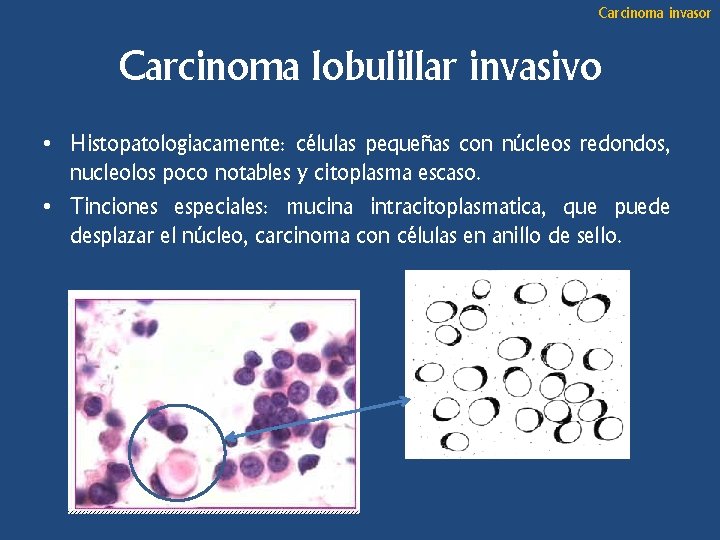
Carcinoma invasor Carcinoma lobulillar invasivo • Histopatologiacamente: células pequeñas con núcleos redondos, nucleolos poco notables y citoplasma escaso. • Tinciones especiales: mucina intracitoplasmatica, que puede desplazar el núcleo, carcinoma con células en anillo de sello.
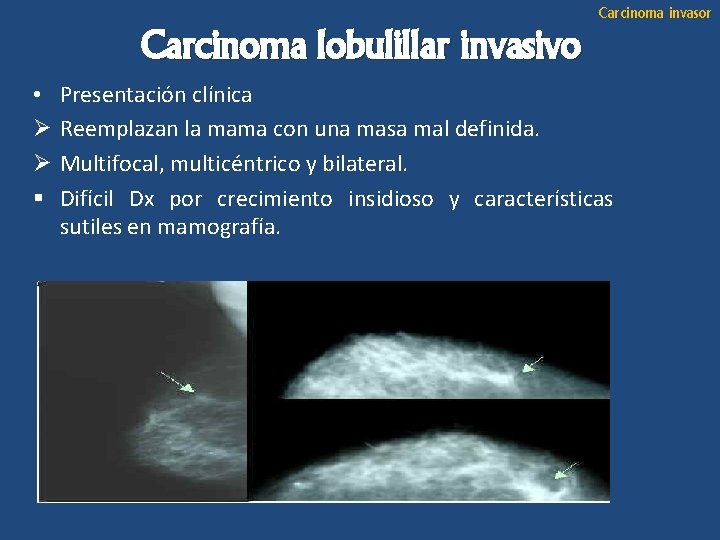
Carcinoma invasor Carcinoma lobulillar invasivo • Ø Ø § Presentación clínica Reemplazan la mama con una masa mal definida. Multifocal, multicéntrico y bilateral. Difícil Dx por crecimiento insidioso y características sutiles en mamografía.

Carcinoma inflamatorio: • Es poco común, 1% del total de los tumores cancerosos de la mama. • Es agresivo y de crecimiento rápido. • Hace enrojecer la piel de la mama y aumentar su temperatura. • La apariencia de la piel se vuelve gruesa y ahuecada, como la de una naranja y pueden aparecer arrugas y protuberancias en ella (bloqueo vasos linfáticos)

Carcinoma Inflamatorio • Se definió en 1986 y se le asigno un nuevo código TNM – T 4 d • Es el mas agresivo y de peor diagnostico

CANCER DE MAMA TIPOS HISTOLOGICOS ( OMS) • TUMORES EPITELIALES NO INFILTRANTES : CCIS CLIS. • TUMORES EPITELIALES INFILTRANTES : Ca Canalicular No Infiltrante. Canalicular Infiltrante ( 70 a 80 % ). Ca. Lobulillar Infiltrante ( 10 a 15 % ). Ca. Mucinoso ( Coloide ). Ca. Medular. Ca. Tubuloso. Enfermedad de PAGET.

Presentación clínica • TUMORACIÓN fibroadenoma es mucho más móvil que el nódulo, se desplaza sólo dentro de la glándula mamaria, en cambio el nódulo parecería que estuviera adherido. • Otra de las características de un nódulo es que a la palpación, es de tipo rugoso y produce dolor lo cual también lo diferencia del fibroadenoma el cual no es doloroso.
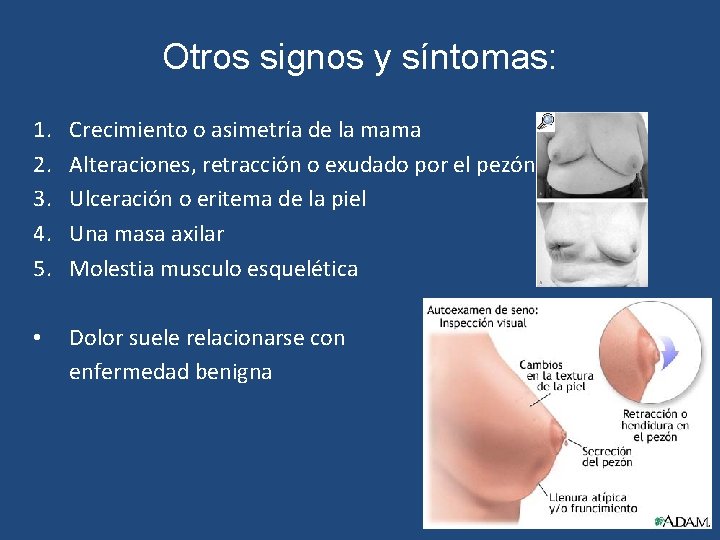
Otros signos y síntomas: 1. 2. 3. 4. 5. Crecimiento o asimetría de la mama Alteraciones, retracción o exudado por el pezón Ulceración o eritema de la piel Una masa axilar Molestia musculo esquelética • Dolor suele relacionarse con enfermedad benigna


TRIADA DIAGNOSTICA: Exploración Física Mamografía Biopsia: BAAF, BAGG, biopsia excisional

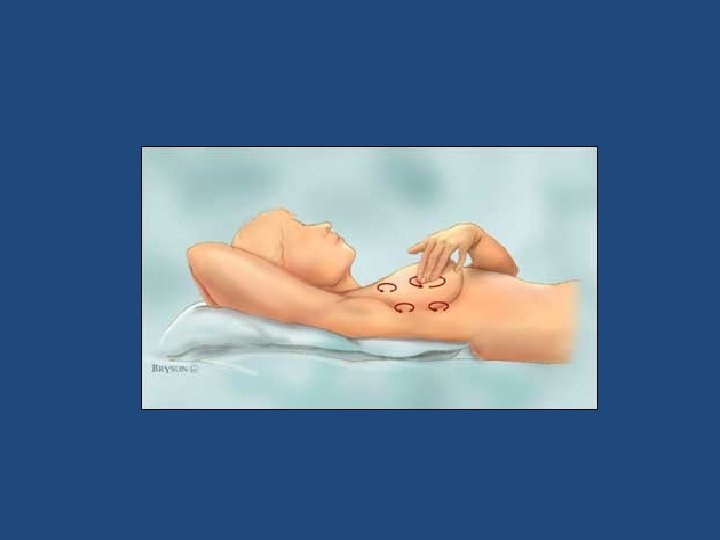
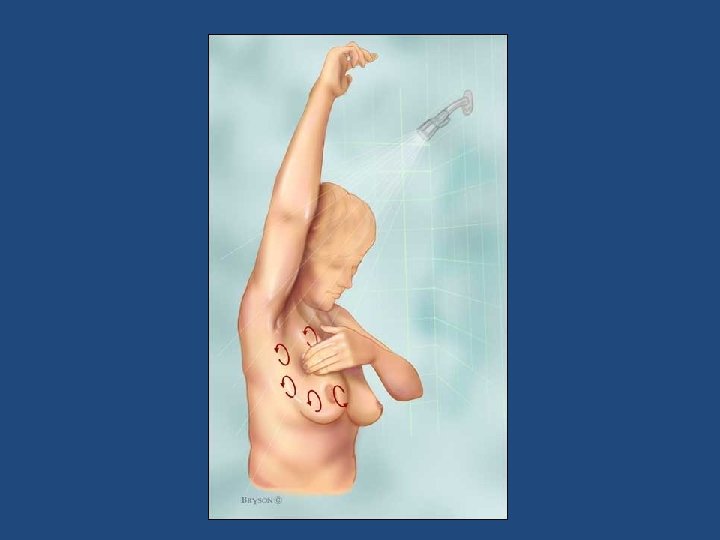
AUTO EXAMEN
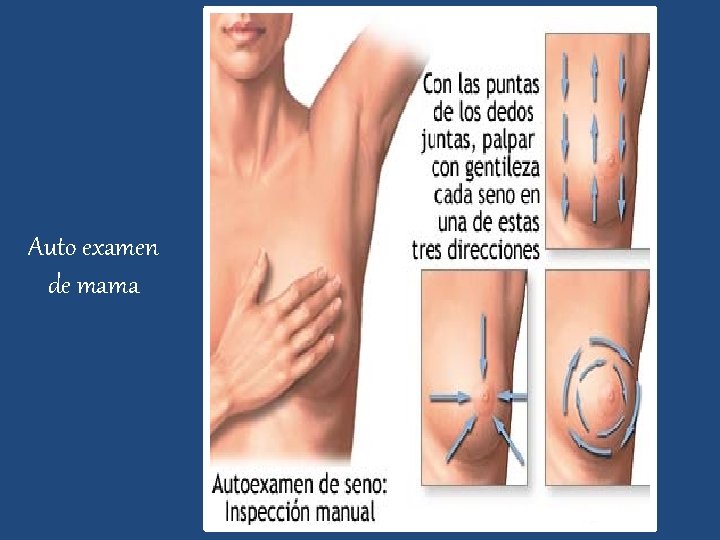
Auto examen de mama
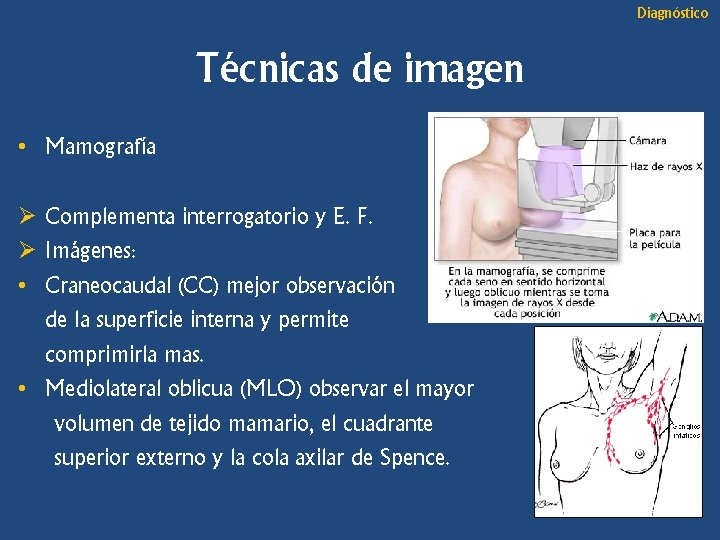
Diagnóstico Técnicas de imagen • Mamografía Ø Complementa interrogatorio y E. F. Ø Imágenes: • Craneocaudal (CC) mejor observación de la superficie interna y permite comprimirla mas. • Mediolateral oblicua (MLO) observar el mayor volumen de tejido mamario, el cuadrante superior externo y la cola axilar de Spence.

BIRADS (Breast imaging reporting and data system) ACR BIRADS 0: Estudio insuficiente o técnicamente deficiente BIRADS 1: Mama normal BIRADS 2: Hallazgos benignos BIRADS 3 a-b: Hallazgos probablemente benignos (es conveniente el seguimiento radiológico cada 6 meses durante 2 años o biopsia con aguja de corte) BIRADS 4: Hallazgos probablemente malignos en lesión no palpable (se sugiere biopsia escisional o con previo marcaje) BIRADS 5: Hallazgo maligno (se sugiere biopsia) BIRADS 6: Hallazgos malignos ya conocidos, en seguimiento
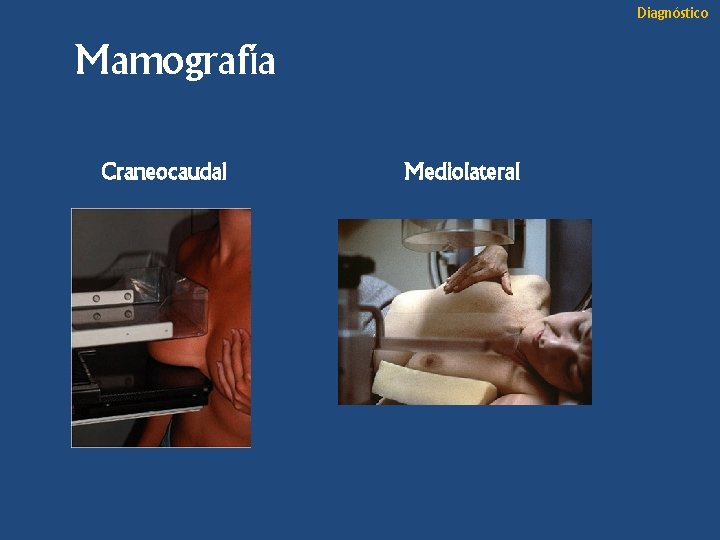
Diagnóstico Mamografía Craneocaudal Mediolateral

HALLAZGOS MAMOGRAFICOS Signos primarios: § Masa dominante § Deformación de la arquitectura § Micro calcificaciones: asociadas a cáncer < 0. 5 mm y >2 mm es muy probable que sean benignas. Signos secundarios: § Engrosamiento de la piel § Permeabilidad linfática § Aumento de la vascularización § Compromiso de ganglios linfáticos.

MAMOGRAFIA DE DIAGNOSTICO • Pacientes con alteraciones en mamografías de screening que se deben seguir estudiando. • Pacientes con síntomas y signos de patología mamaria. Mujeres asintomàticas mayores de 40 años, anual q Si hay antecedentes familiares certeros de Ca mama se comienza el screening anual a los 35 años. q
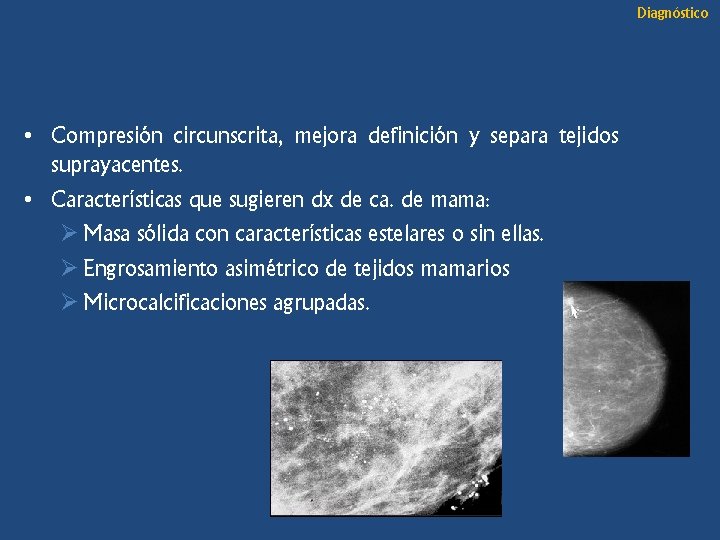
Diagnóstico • Compresión circunscrita, mejora definición y separa tejidos suprayacentes. • Características que sugieren dx de ca. de mama: Ø Masa sólida con características estelares o sin ellas. Ø Engrosamiento asimétrico de tejidos mamarios Ø Microcalcificaciones agrupadas.


Mamografía Examen Mamografía Sensibilidad Especificidad 85% 89, 0%

NORMAS ESTABLECIDAS POR AMERICAN CANCER SOCIETY, NATIONAL CANCER INSTITUTE Y LA ACOG • Se debe aconsejar a toda paciente el autoexamen de mamas mensual. • Se debe aconsejar a todo médico que realice exploraciones de la mama a toda mujer que se somete a revisiones periódicas. • Mamografía basal entre los 35 y 40 años • Mamografía cada 1 a 2 años entre los 40 y los 50 Años. • Mamografía anual después de los 50 años • No realizar Mamografía en menores de 35 años. Detecta 90% de Ca en mayores de 60 años y solo el 60% en menores de 45 Años.
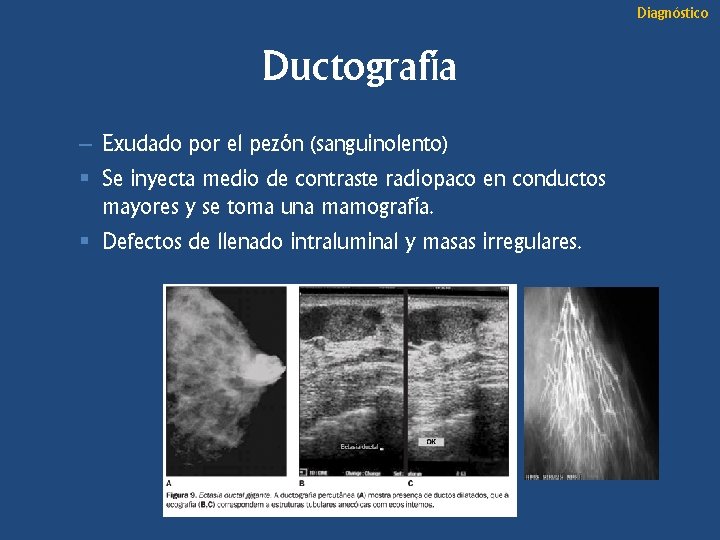
Diagnóstico Ductografía – Exudado por el pezón (sanguinolento) § Se inyecta medio de contraste radiopaco en conductos mayores y se toma una mamografía. § Defectos de llenado intraluminal y masas irregulares.

ULTRASONIDO ü VENTAJAS – AUSENCIA DE RADIACION IONIZANTE – NO INVASIVO ü SU PRINCIPAL USO: – DIFERENCIA UNA LESION QUISTICA DE UNA SÓLIDA. ü SENSIBILIDAD DIAGNOSTICA ENTRE EL 95 Y 100% EN LESIONES QUISTICAS
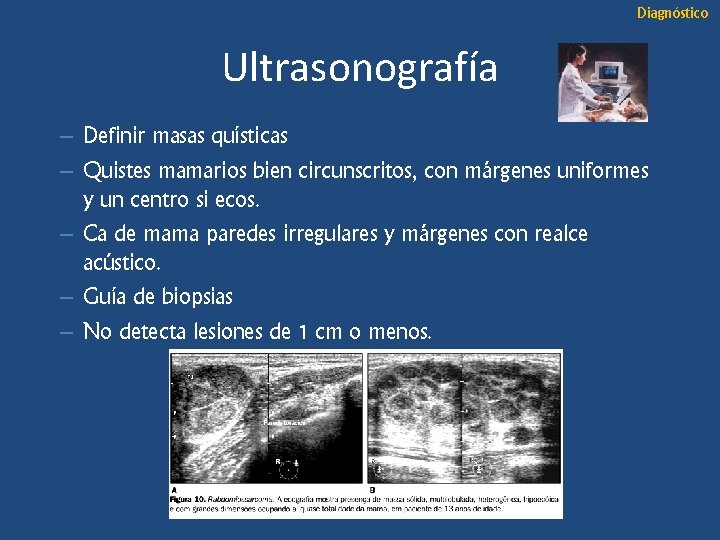
Diagnóstico Ultrasonografía – Definir masas quísticas – Quistes mamarios bien circunscritos, con márgenes uniformes y un centro si ecos. – Ca de mama paredes irregulares y márgenes con realce acústico. – Guía de biopsias – No detecta lesiones de 1 cm o menos.

ULTRASONIDO • • • Mujer menor de 35 años con sintomatología mamaria Mama densa Caracterización de un nódulo Densidad asimétrica Implantes mamarios Embarazada con sintomatología mamaria Guía de procedimientos intervencionistas Tumor quístico o sólido Mastitis o absceso
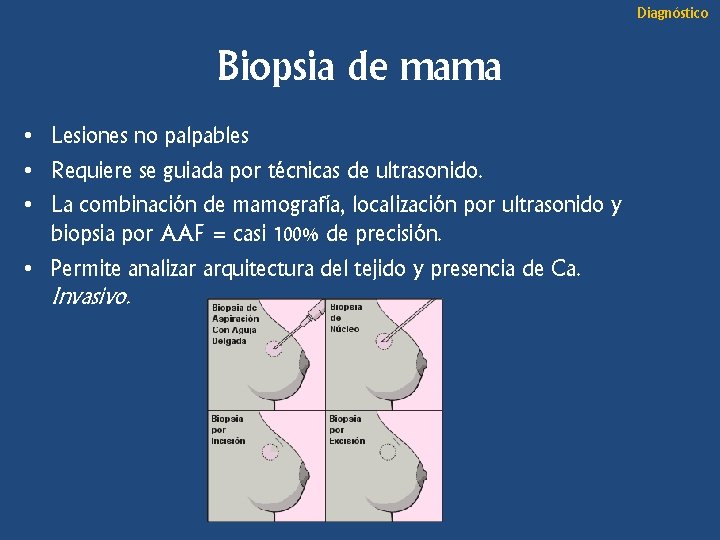
Diagnóstico Biopsia de mama • Lesiones no palpables • Requiere se guiada por técnicas de ultrasonido. • La combinación de mamografía, localización por ultrasonido y biopsia por AAF = casi 100% de precisión. • Permite analizar arquitectura del tejido y presencia de Ca. Invasivo.
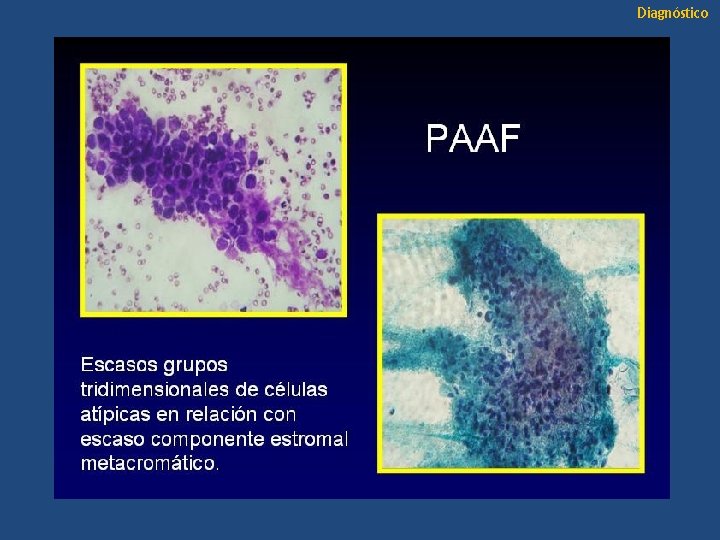
Diagnóstico

CANCER DE MAMA Otros estudios a hacer • • • Rx PA de tórax. US de abdomen. TAC Gammagrafia ósea. Receptores hormonales.
CANCER DE MAMA v. Una vez establecido y confirmado el diagnóstico de cáncer de mama. v. Debe establecerse la etapa clínica y su respectivo tratamiento. v. LA ESTADIFICACION ES CLINICA.

CLASIFICACION TNM • Tumor Primario ( T ) TX To Tis T 1 T 2 T 3 T 4 T 1 a T 1 b T 1 c No se encuentra tumor primario sin evidencia de tumor primario Carcinoma in situ. Ductal, lobulillar, Paget Tumor menor de 2 cm. < 0. 5 > 0. 5 pero no > 1 cm. pero no > 2 cm. Tumor > 2 cm. pero no > 5 cm. Tumor > 5 cm. Cualquier tamaño con extensión a pared torácica o piel. T 4 a Extensión a pared torácica (no pectorales) T 4 b Edema (Inclusive piel de naranja) Ulceración de la piel o nódulo satélite limitados a la misma mama. T 4 c ambos (T 4 a y T 4 b) T 4 d Ca inflamatorio

CLASIFICACION TNM • Nódulos linfáticos Nx N 0 N 1 N 2 N 3 Linfáticos regionales no evidente sin metástasis ganglio linfáticos regionales Metástasis a axila ipsilateral, móviles Nódulo metastático axilar ipsilateral fijado a otro nódulo o a otra estructura Metástasis ipsilateral de los nódulos linfáticos internos

CANCER DE MAMA Diagnostico Diferencial • Fibroadenoma • Enfermedad fibroquistica • Necrosis grasa y Adenosis esclerosante

CLASIFICACION TNM • Metástasis a distancia Mx No hay metástasis a distancia evidente Mo sin metástasis a distancia M 1 Metástasis a distancia
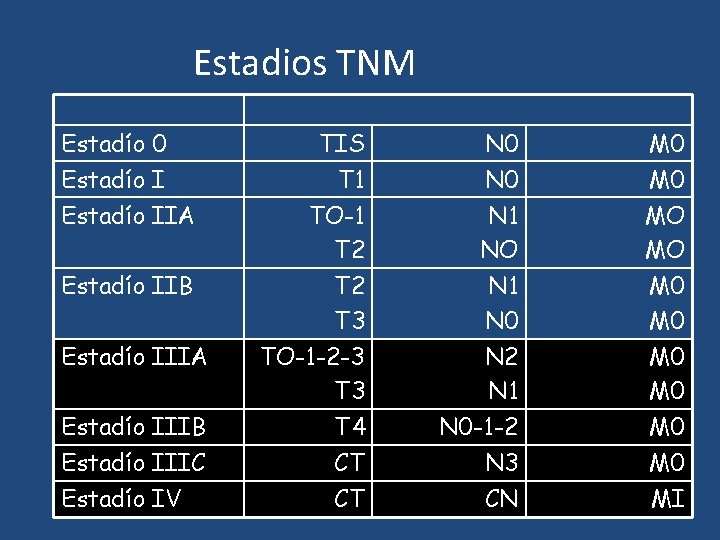
Estadios TNM Etapas Clínicas Estadío 0 TIS N 0 M 0 Estadío IIA T 1 TO-1 T 2 N 0 N 1 NO M 0 MO MO Estadío IIB T 2 T 3 TO-1 -2 -3 T 4 CT CT N 1 N 0 N 2 N 1 N 0 -1 -2 N 3 CN M 0 M 0 M 0 MI Estadío IIIA Estadío IIIB Estadío IIIC Estadío IV

Supervivencia relativa a 5 años según el estadio del cáncer • • • I - 98% IIA - 88% IIB - 76% IIIA - 56% IIIB - 49% IV - 16%

Generalidades de la terapéutica • Comentar con la paciente la posibilidad de que una masa sospechosa o un hallazgo en la mamografía sea un cáncer que requerirá una intervención quirúrgica y tal vez radioterapia y quimioterapia.

Terapéutica Cáncer de mama invasivo Ø I-II Radioterapia parcial: Braquiterapia con implante de Ir-192 Ø Útil en pacientes >40 años, ganglios negativos, sin metástasis a distancia, tumor < 3 cm. Ø Cirugía radical: • 1) Mastectomía radical (de Halsted) — Es la extirpación de la mama, los músculos torácicos y de todos los ganglios linfáticos axilares. • 2) Modificada: Es la eliminación de la mama, los nódulos linfáticos de la axila, la cubierta de los músculos torácicos y, rara vez, de parte del músculo de la pared torácica.

Terapéutica § § Quimioterapia: a) Preoperatoria b) Adyuvante: aumenta 10% la supervivencia global en mujeres < 50 años Terapia endócrina adyuvante: Tamoxifeno: riesgo de recurrencia 40% y de muerte 35% en 5 años.

Ø Ø III-IV Radioterapia Quimioterapia paliativa Hormonal paliativa Quimioprevención: 20 mg de Tamoxifeno durante 5 años previenen en 50% el desarrollo de neoplasias en mujeres >35 años.

El cáncer de mama es una enfermedad multifactorial polimorfa y heterogénea , tiene expresiones biológicas completas y fases bien definidas, por lo que reclama de un tratamiento multidisciplinario para su control
- Slides: 89