Cancer bronchique Plan INTRODUCTION EPIDEMIOLOGIE HISTOLOGIE DIAGNOSTIC POSITIF

Cancer bronchique

Plan INTRODUCTION EPIDEMIOLOGIE HISTOLOGIE DIAGNOSTIC POSITIF - Clinique - Moyens d’exploration: - Rx standard - TDM - IRM - Pet scanner - Échographie transpariétale - Bronchoscopie - Biopsie transpariétale - Résultats DIAGNOSTIC DIFFERENCIEL BILAN D’EXTENSION TRAITEMENT SURVEILLACE POST THERAPEUTIQUE DEPISTAGE/ PREVETION CONCLUSION

Introduction Première cause de mortalité liée au cancer Rôle essentiel du Tabac Ø Deux entités : - CNPC : épidermoide, à grandes cellules, adénocarcinome Ø Ø - CPC Ø Ø Ø Ø Imagerie primordiale (Rx , TDM) : diagnostic positif, bilan d’extension et la surveillance post thérapeutique IRM: Indications particulières Bronchoscopie + biopsie: diagnostic de certitude Biopsie transpariétale : Tm périphérique Traitement : chirurgie, radiothérapie et chimiothérapie Survie < 5 ans : 90% des cas Prévention + dépistage (TDM de dépistage)+++

Épidémiologie - Première cause de mortalité chez l’homme Fréq augmente : Tabagisme Age: 40 - 70 ans Facteurs de risque : Tabac (actif et passif) : exogène Principal facteur de risque: 80 -90% des CBP Risque est important : 10 P / A Substance cancérogène : hydrocarbure polycyclique Facteur professionnel : Radio ionisation Substance minéral : Amiante *** synergie amiante – tabac Arsenic- fer- chrome- nickel- chlore Substance organique : charbon et du pétrole (Chloré méthyle éther) Autres facteurs : Pollution atmosphérique (fumée industrielle) Lésion séquellaire (fibrose, séquelle de tuberculose) Facteur héréditaire – Facteur alimentaire

Histologie 1/ Carcinome épidermique : Malpigien CNPC - Plus fréquente 35% - Cancer du fumeur par excellence - Cancer proximal (grosse bronches parfois excavé) - Croissance endo et transbronchique 2/ Adénocarcinome : (25%) Glandulaire CNPC - Périphérie - Cicatrice préexistante - Extension péri bronchique centripète / Lymphangitique centrifuge - Quatre sous groupes : Adénocarcinome acinaire Adénocarcinome papillaire Adénocarcinome bronchiolo-alvéolaire Adénocarcinome solide avec formation de mucus *Cancer bronchiolo-alvéolaire : - Se développe dans l’alvéole pulmonaire - Bronchorrhée abondantes - Périphérie

3/ Carcinome à petite cellule : (20%) (Carcinome anaplasique) CPC - Appartient au tumeurs neuroendocrines - Siège souvent proximal - Evolution rapide : envahissement rapide des vaisseaux, et des ganglions médiastinaux => Précocité des métastases - Syndrome paranéoplasique endocrine++ 4/ Carcinome indifférencie à grande cellule : (10%) CNPC - Volumineuse tumeur nécrotique - Croissance rapide et métastases précoces

DIAGNOSTIC POSITIF A/ Signes cliniques: 1/ Signes respiratoire : Toux chronique Hémoptysie ++ Douleur thoracique Dyspnée 2/ Signes infectieux : Tableau pneumopathie aigue résistante au traitement

3/ Signes d’extension locorégional : - Pleurésie - dyspnée (compression récurent gauche) - Dysphagie (compression œsophagienne) - Dyspnée + hoquet + surélévation de l’hémi coupole (paralysie phrénique ) - Syndrome cave supérieur : céphalée, TVJ - Sd de PANCOST et TOBIAS : Tumeur de l’apex sans ou avec lyse costale (névralgie brachiale et un Sd CLAUDE BERNARD HORNER) 4/ Signes d’extension à distance : - Métastase ganglionnaire périphérique, ou métastase viscérale (convulsion, ictère, HIC, douleur osseuse…) 5/ Signes généraux : - Perte de poids, anorexie, asthénie, fièvre prolongée - Rapidité d’installation et l’ intensité

6/ Syndrome para néoplasique : plusieurs mois avant diagnostic du cancer * Les principaux syndromes para néoplasiques : 1 - Syndrome hippocratisme digital (blanc) 2 - Syndrome ostéopathie hypertrophique : hippocratisme digital- hypertrophie acromégalique des extrémités - douleur osseuse et arthralgie - trouble vasomoteur parfois gynécomastie 3 - Syndrome néoplasique endocrinien : Syndrome SCHWARTZ BARTTER (CPC) : sécrétion inapproprié d’ADH like = hypo natrémie Syndrome de cushing - Hyper calcémie - Hyper thyroïdie- Hypo glycémie 4 - Syndrome neurologique : Neuropathie sensitive 5 - Syndrome néoplasique hématologique : Hyper leucocytose neutrophile- Hyper éosinophile- Thrombo-cytopénique 6 - Syndrome para néoplasique cutané

Moyens d’exploration 1/ Radiographie standard: Premier examen à réaliser Bonne qualité++ Haute tension 120 -140 KV Incidences: face, profil, sommets, +/- tangentiels Numérisée++: traitement de l’image Limites: - Normale: 5% - Analyse peu précise : superposition des plans - Petit nodule <1 cm CI: grossesse -

2/ TDM: - Diagnostic + : tm périphérique non accessible à la bronchoscopie Meilleure caractérisation tissulaire Extension locale Métastases : poumon, surrénales , foie Biopsie sconno-guidée CI: grossesse Technique: - DD : apex → cul de sac costo-diapgargmatiques + coupes sous diaphragmatiques: surrénales Apnée inspiratoire Épaisseur du coupes : 5 à 10 mm Sans et avec injection de PDC Coupes tardives: tumeur ≠ atelectasie Lecture en 3 fenêtres Multi barrettes : -- artefacts, reconstructions multi planaires avec bonne résolution Mode d’acquisition volumique: endoscopie virtuelle

3/ IRM: - Moins performante : étude parenchyme Lésion de petite taille peut être détectée avec définition pauvre Localisation imprécise( non individualisation des scissures et des bronches segmentaires) Intérêt: - Coeur, péricarde (gating cardiaque) - Rachis - Zones frontières : apex, juxta diaphragmatique Technique : Antenne de surface Séquences: T 1, T 2 avec et sans injection de gado Coupes: axiales/coronales/ sagittales Épaisseur: 3 à 4 mm Gating cardio- respiratoire Limites: Coût et l’accessibilité CI: CEIO, clips vasculaires, pace maker -

4/ Pet-scanner: Tomographe par emission des positron couplée à la TDM Principe: détecte des zones d’action hyper métaboliques( FDG-8) Dc positif Bilan d’extension +++ Dc de malignité d’une anomalie endothoracique+++ ( nodule solitaire) Tumeur ≠ Atélectasie: Augmentation de la captation de FDG-8 par la tumeur Limites: - Faux + : Inflammatoire, maladie granulomateuse - Faux - : Tumeur à faible métabolisme (T. Insitu) - Accessibilité -

5/ Échographie: Ø Ø Ø Indications: Opacités périphériques au contact de la paroi contenu: liquide ou solide Siège: pleural, parenchymateux, sus ou sous diaphragmatique (opacité basale) Ponction /biopsie: Tumeur périphérique, EP Technique: Sonde 2, 5, 5 MHZ Décubitus dorsal, décubitus latéral Limites: Opérateur dépendant, invasif (biopsie)

6/ Bronchoscopie + biopsie: +++ - Examen clef du diagnostic: prélèvement histologique: Tumeur proximale: bourgeon très évocateur , infiltration, compression extrinsèque ( moins spécifique) Tumeur périphérique: non visible 7/ Ponction Biopsie transpariétale: - Guidée par échographie ou scanner Indications : Tumeur périphérique non accéssible à bronchoscopie CI: trouble d’hémostase, hypoxie sévère Complications : PNO, hémoptysie, embolie gazeuses , dissémination septique (néoplasie surinfectée), greffes tumoraux sur le trajet (rare)

Résultats 1/ Radiographie standard: A/ Tumeurs centrales : *Développement endobronchique: Ø Tble de ventilation : atélectasie segmentaire, sous segmentaire, lobaire, ou pulmonaire aéré ou non Ø Bombement paradoxale la scissure: signe de golden Ø Pneumonie obstructive d’évolution chronique (intérêt du contrôle radiologiques après ATB ) *Développement trans-bronchique Ø Opacité hilaire ou hilo - médiastinale à limites externes spiculées Ø +/- tbles de ventilation Ø Lymphangite carcinomateuse : opacités réticulées, réticulo-nodulaire ou micronodulaires périphériques Ø Complexe ganglio-tumoral

B/ Tumeurs périphériques: Ø Ø Ø Opacité pulmonaire hétérogène , contours irréguliers, parfois siège d’excavation centrale ou marginale Excavation à paroi épaissie et de contours internes irréguliers (≠ Abcés) Lymphangite péritumorale : opacité linéaire en rayon de roue C/ Signes d’extension loco-régionnale : Ø Ø Elargissement médiastinal Lyse costale Pleurésie tumorale Paralysie phrénique D/ Kc de l’apex (sd de pancost et tobias) : opacité du sommet + lyse costale ou vertébral
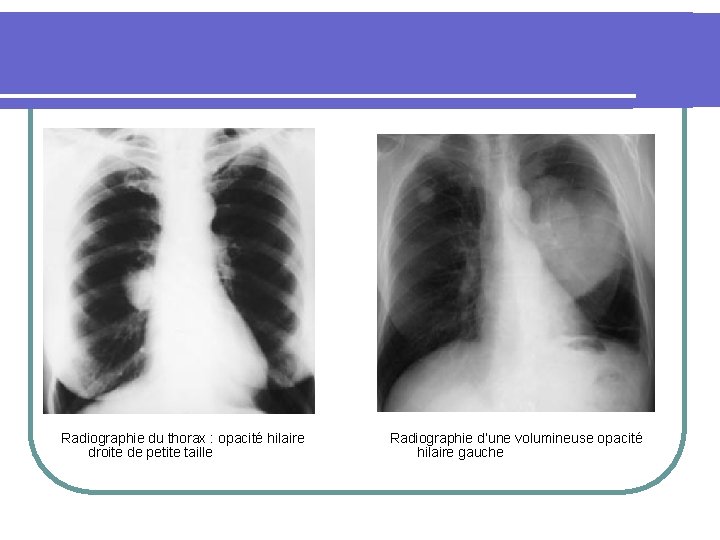
Radiographie du thorax : opacité hilaire droite de petite taille Radiographie d’une volumineuse opacité hilaire gauche
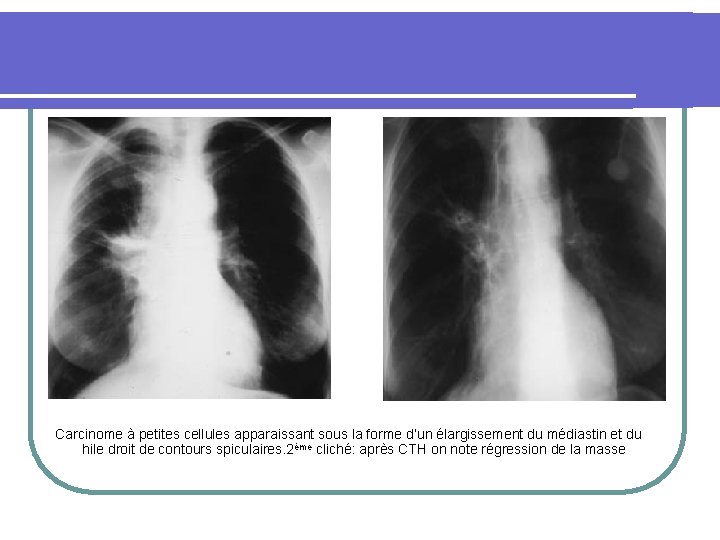
Carcinome à petites cellules apparaissant sous la forme d’un élargissement du médiastin et du hile droit de contours spiculaires. 2ème cliché: après CTH on note régression de la masse
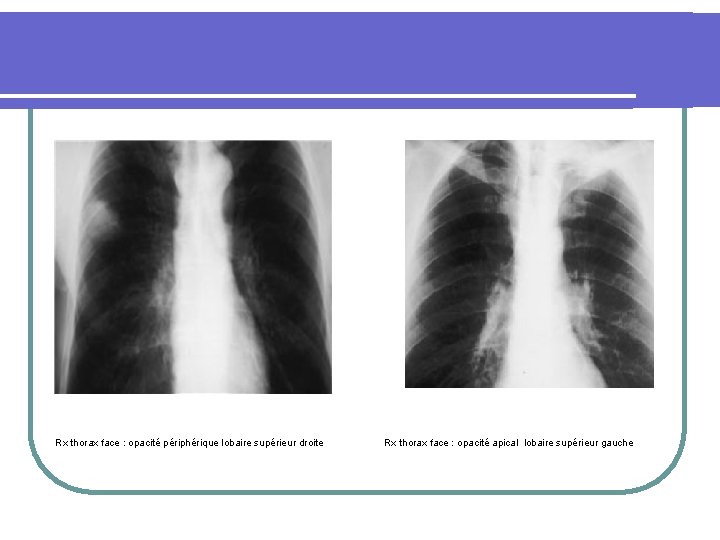
Rx thorax face : opacité périphérique lobaire supérieur droite Rx thorax face : opacité apical lobaire supérieur gauche

2/ TDM v Tumeurs centrales: Composante endobronchique: Ø sténose bronchique régulière ou irrégulière, Ø masse endoluminale Composante extra-bronchique: Ø Limites externes: bien repérés → parenchyme pulmonaire bien aérés Ø limites noyées: Collapsus/ Pneumonie → signes indirectes : - Bombement paradoxal de la scissure déplacée par le collapsus : signe de golden - Rehaussement plus faible de la tumeur/ parenchyme non aéré de voisinage - ≠ pneumonie obstructive : rehaussement hétérogène difficile de différencier les zones de suppuration/nécrose tumorale
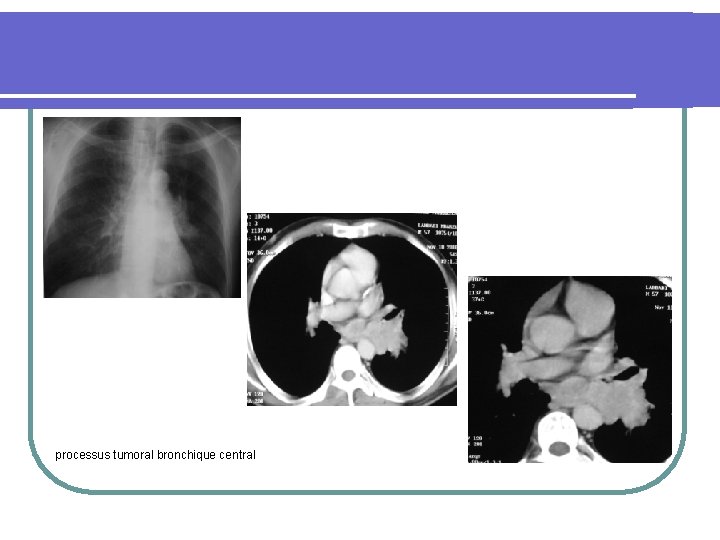
processus tumoral bronchique central
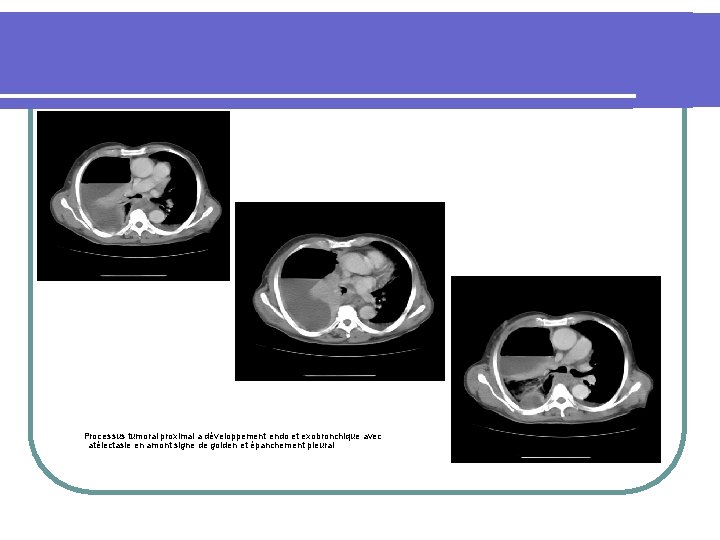
Processus tumoral proximal a développement endo et exobronchique avec atélectasie en amont signe de golden et épanchement pleural
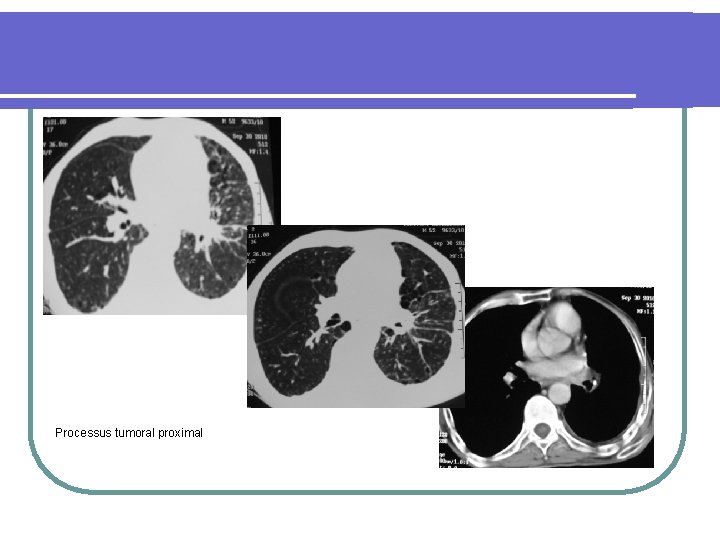
Processus tumoral proximal
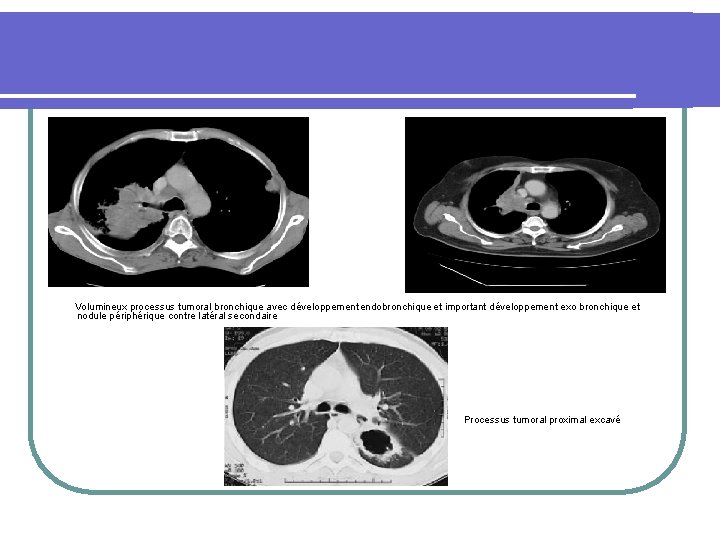
Volumineux processus tumoral bronchique avec développement endobronchique et important développement exo bronchique et nodule périphérique contre latéral secondaire Processus tumoral proximal excavé
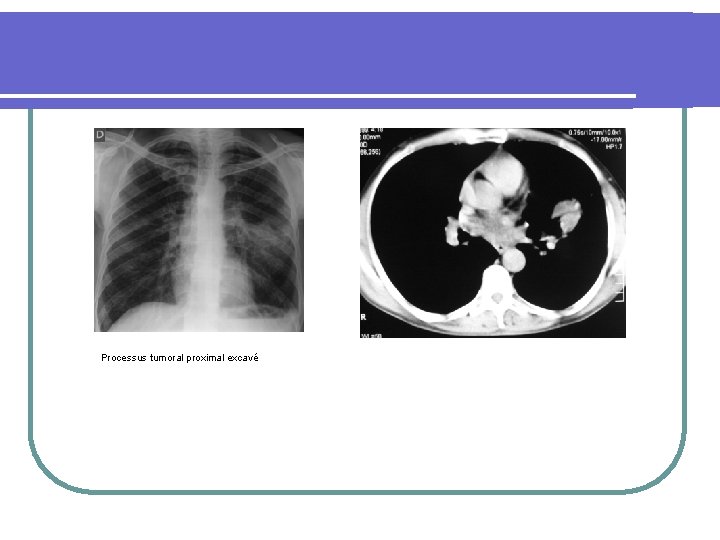
Processus tumoral proximal excavé

v Ø Ø Ø Ø Tumeurs périphériques: Opacité parenchymateuse Ronde ou ovalaire Contours régulièrs ou spéculés Homogène/ hétérogène + Calcifications sans rapport avec les lumières bronchiques Excavation Lymphangite carcinomateuse
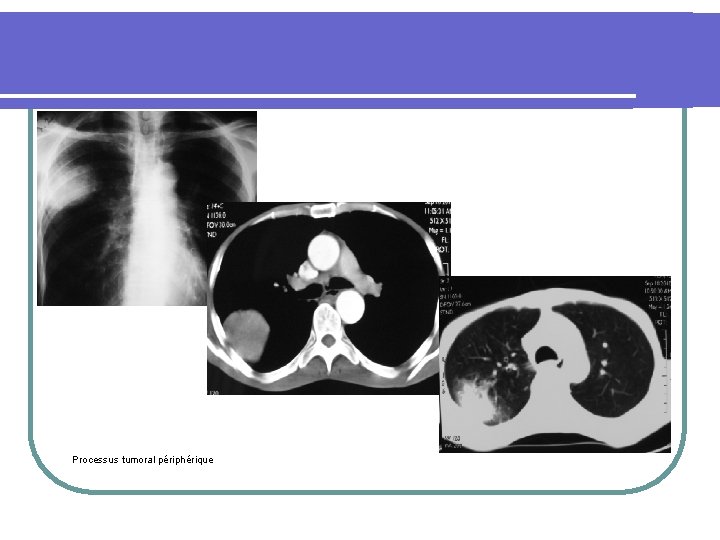
Processus tumoral périphérique
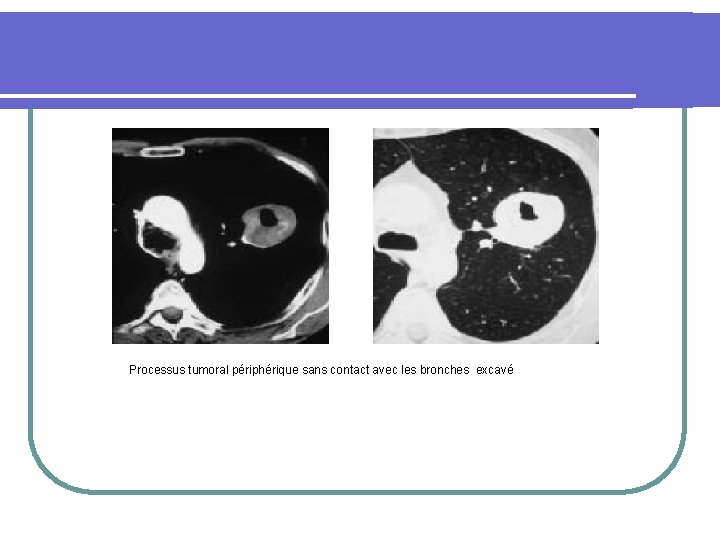
Processus tumoral périphérique sans contact avec les bronches excavé
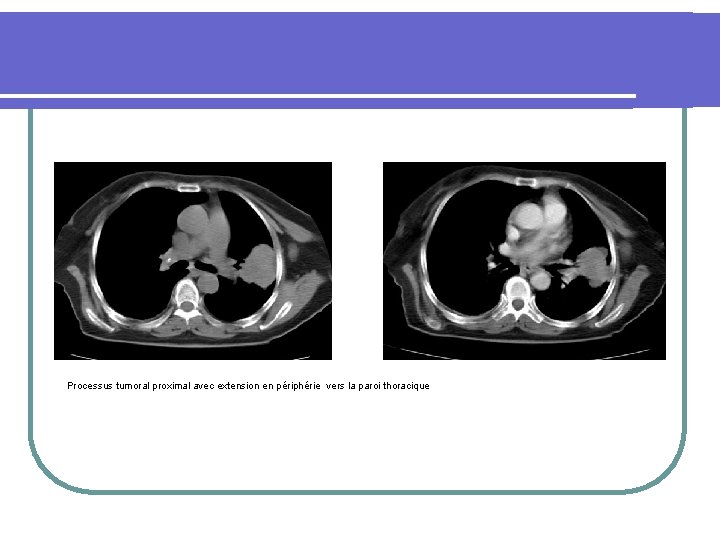
Processus tumoral proximal avec extension en périphérie vers la paroi thoracique
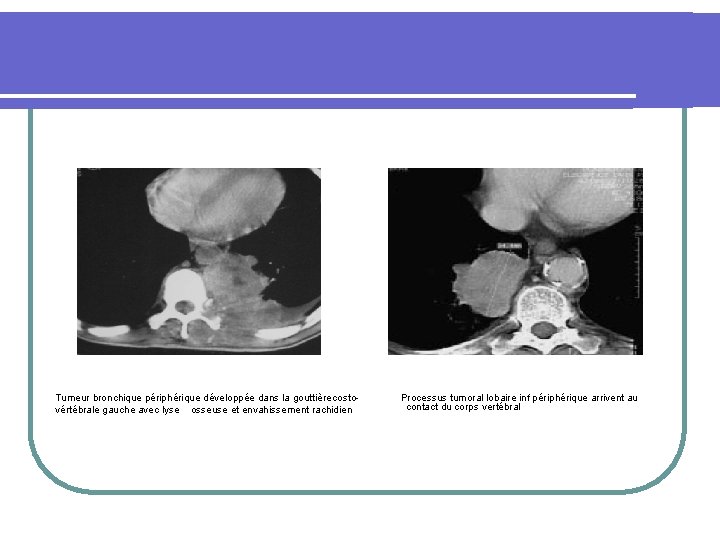
Tumeur bronchique périphérique développée dans la gouttière costovértébrale gauche avec lyse osseuse et envahissement rachidien Processus tumoral lobaire inf périphérique arrivent au contact du corps vertébral

3/ IRM: Tumeur de l’apex ++ Ø Bonne analyse de la composante extra bronchique /composante endo bronchique Ø Tumeur /Atélectasie T 1: même signal T 2: Atélectasie signal plus élevé Ø
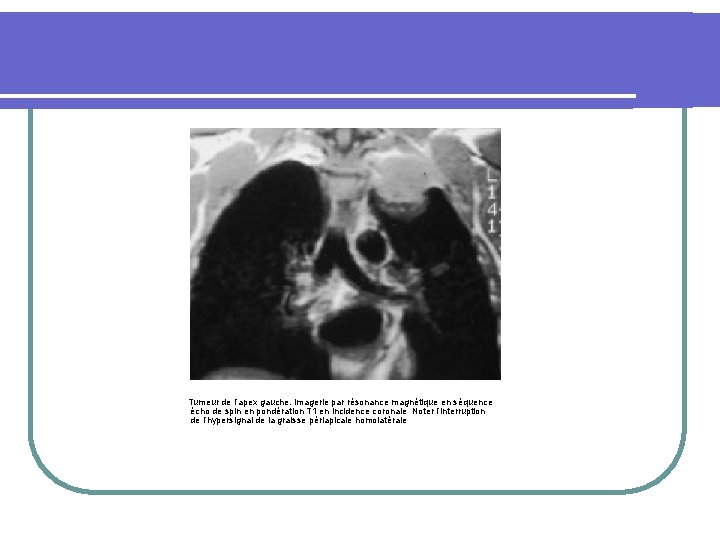
Tumeur de l’apex gauche. imagerie par résonance magnétique en séquence écho de spin en pondération T 1 en incidence coronale Noter l’interruption de l’hypersignal de la graisse périapicale homolatérale
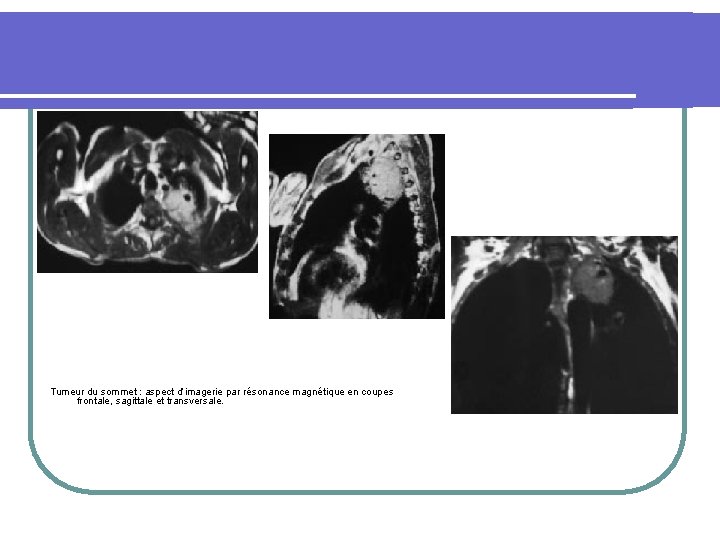
Tumeur du sommet : aspect d’imagerie par résonance magnétique en coupes frontale, sagittale et transversale.

Diagnostic différentiel Tumeur bénigne: nodule pulmonaire solitaire (calcifications, surveillance radiologique) Ø Autres affection infectieuse et parasitaires: - Kyste hydatique compliqué - Abcès (nodule excavé) - Tuberculose - Pneumonie, infarctus pulmonaire Ø Lésion secondaire : forme macronodulaire unique Ø

Bilan d’extension Buts: Ø Ø Ø Sélectionner les malades opérables Extension local, locorégional et à distance Établir classification TNM → conduite thérapeutique→ pronostic Moyens: Ø Endoscopie: extension local Ø Radiographie standard: information première (tumeur, élargissement médiastinal, lyse costal, épanchement pleural) TDM : fondamental +++ Ø TDM avec Acquisition volémique : extension endovasculaire Ø IRM (extension cavités cardiaque, rachis , région apical, juxta diaphragmatique) Ø Pet-scanner: patients potentiellement opérables sans métastases détectées → but: améliorer le bila initial: précisant l’atteinte ganglionnaire, métastases occultes Ø Autres: écho abd, TDM abd, scintigraphie osseuse, échoendoscopie. Ø

Évaluation T Ø Ø Taille de la tumeur , nodules satellites Importance de l’atélectasie Envahissement des structures adjacentes : pleuro-pariétal, graisse médiastinale, structure nobles du médiastin, trachée, carène, œsophage, cœur, gros vaisseaux, But : ≠ T 1, T 2, T 3 qui sont opérables et T 4: inopérables

A/ Extension locale: Taille: Ø Ø Facile à mesurer : entouré de parenchyme aéré : périphérique Difficile : atélectasie Rehaussement après injection de PDC → ≠ atélectasie/ tumeur Signe de golden Atélectasie : Ø Moins ou plus d’un poumon Extension bronchique Ø Ø Ø Envahissement de la bronche souche et la distance par rapport à la carène Envahissement de la carène Nodules satellites dans le même lobe

B/ Extension médiastinale : 1/ Graisse mediastinale: Ø Densité tumorale visible au sein de la graisse médiastinale 2/ Trachée- carène: Ø Si contact ou déformation de la tm Ø Bourgeon endoluminal 3/ Œsophage: Ø Dilatation de l’œsophage en amont de la tumeur Ø Englobement des contours de l’œsophage 4/ Grox vx du Médiastin: Ø Structures non envahie : respect du liseré graisseux de séparation Ø Structure est envahie: englobée par la tumeur et déformée Ø signes suspects d’envahissement des Vx - Occlusion , sténose circonférentielle, ou bourgeon endoluminal - Contact > 90° Aorte descendante - Déformation de la structure - Etendue du contact sur plus de 180°→ envahissement certain 5/ Extension péricardique: Ø Péricardite, épaississement au contact de la tumeur 6/ Extension cardiaque: Ø Bourgeon endocavitaire, déformation cavitaire

Ø Ø C/ Extension à la plèvre Épaississement irréguliers nodulaire, circonférentiel , atteignant la plèvre mediastinale Densité linéaire reliant la tumeur à la plèvre→ éléments fibreux, rarement accompagnés d’un envahissement tumoral Épanchement pleural non spécifique: réaction inflammatoire secondaire à une pneumonie obstructive, obstruction veineuse ou lymphatique. Confirmation de l’envahissement pleural: PBP D/ Extension pariétale: Lyse osseuse/une masse dans les parties molles extrathoraciques : envahissement certain Critères TDM variés : - Angle de raccordement en pente douce, - Contact entre la tumeur et la paroi de plus de 3 cm - Épaississement pleural adjacent - Effacement de la graisse extrapleurale - Rapport entre l’étendue du contact tumeur- plèvre et le diamètre de la Tm Ø Ø Ø IRM: meilleur résolution
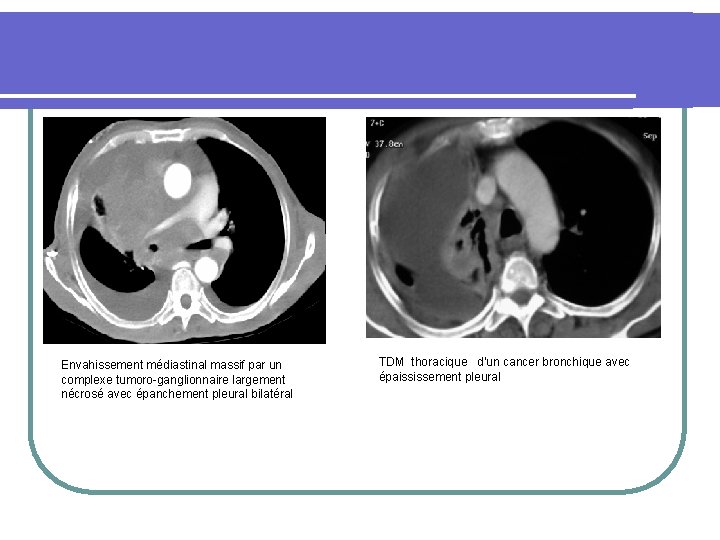
Envahissement médiastinal massif par un complexe tumoro-ganglionnaire largement nécrosé avec épanchement pleural bilatéral TDM thoracique d’un cancer bronchique avec épaississement pleural
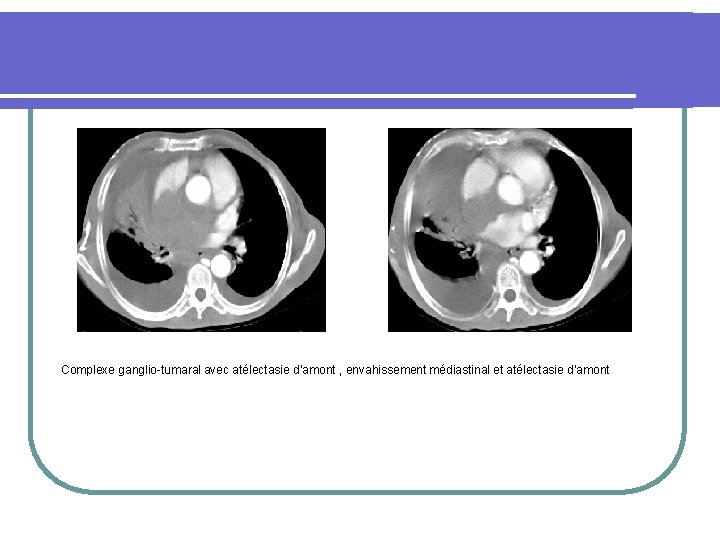
Complexe ganglio-tumaral avec atélectasie d’amont , envahissement médiastinal et atélectasie d’amont
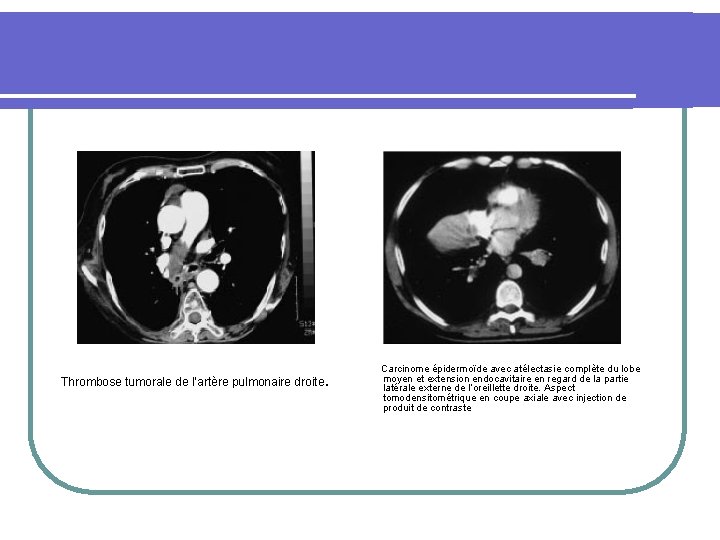
. Thrombose tumorale de l’artère pulmonaire droite Carcinome épidermoïde avec atélectasie complète du lobe moyen et extension endocavitaire en regard de la partie latérale externe de l’oreillette droite. Aspect tomodensitométrique en coupe axiale avec injection de produit de contraste

E/ Cas particulier: tumeur de l’apex pulmonaire Extension directe aux : - Vaisseaux sous-clavières - Plexus brachial - Cage thoracique ou à la chaîne sympathique cervicothoracique Ø Envahissement de la chaîne sympathique et du ganglion stellaire→ sd de Claude Bernard-Horner Ø Radiculopathie C 8 ou T 1 → Envahissement costal ou vertébral Ø Reconstruction sagittales et coronales en TDM+++ Ø IRM+++ : atteinte des trous de conjugaison, extension épidurale Ø
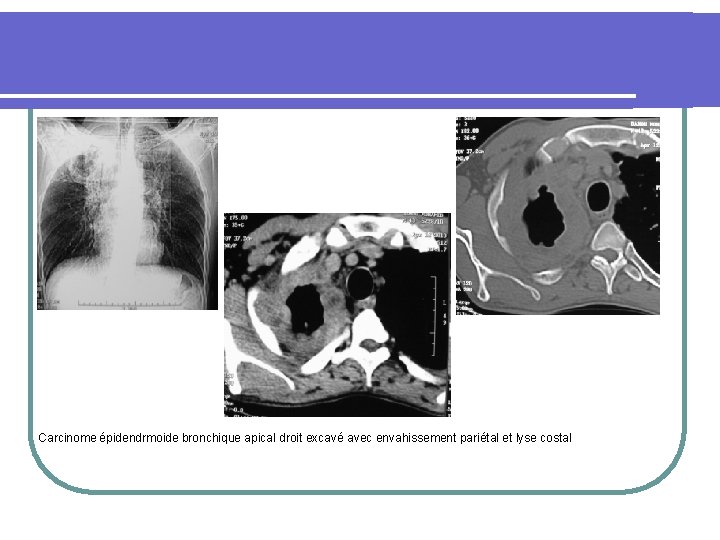
Carcinome épidendrmoide bronchique apical droit excavé avec envahissement pariétal et lyse costal

Évaluation N Ø TDM+ : But : différencier N 3 non opérable de N 2 et N 1 Ø Critères d’envahissements: -Taille>10 mm (non spécifique) - Rupture capsulaire - PDC périphérique - Augmentation de la densité graisseuse péri ganglionnaire Ø Difficulté de confirmer→ biopsie Ø IRM : ne différencie pas les gg tumorales/inflammatoires Ø Ø PET scanner : sensibilité élevé +++ Confirmation: histologie
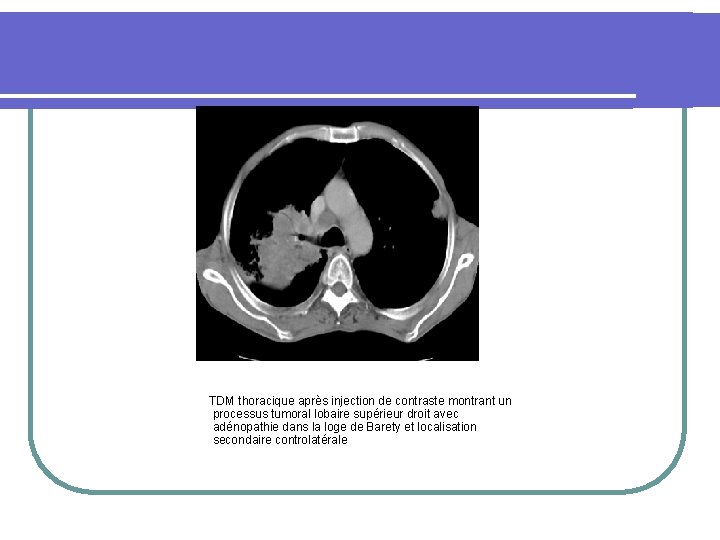
TDM thoracique après injection de contraste montrant un processus tumoral lobaire supérieur droit avec adénopathie dans la loge de Barety et localisation secondaire controlatérale

Évaluation M Métastases pulmonaires: Ø TDM++ (pb de spécificité d’un nodule pulmonaire) Ø Topographie: nodule homo ou controlatéral Métastases cérébrales: Ø TDM, IRM Métastases hépatiques: Ø Échographie Ø TDM abdominale Métastases pulmonaires: Ø Métastases osseuses Ø Scintigraphie Métastases surrénaliennes: Ø pb : T/ adénome Ø Critères de malignité : - > 3 cm - contours irréguliers - PDC périphériques tardive et persistante - bilatéral - zone de nécrose centrale - envahissement de la VCI Ø Si doute IRM: seq en opposition de phase : pas de chute de signal tumoral ≠ adénome Métastases osseuses: scintigraphie
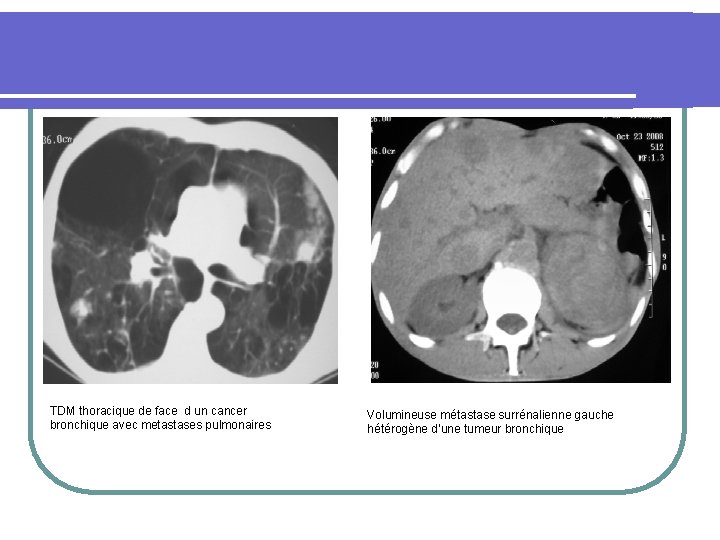
TDM thoracique de face d un cancer bronchique avec metastases pulmonaires Volumineuse métastase surrénalienne gauche hétérogène d’une tumeur bronchique
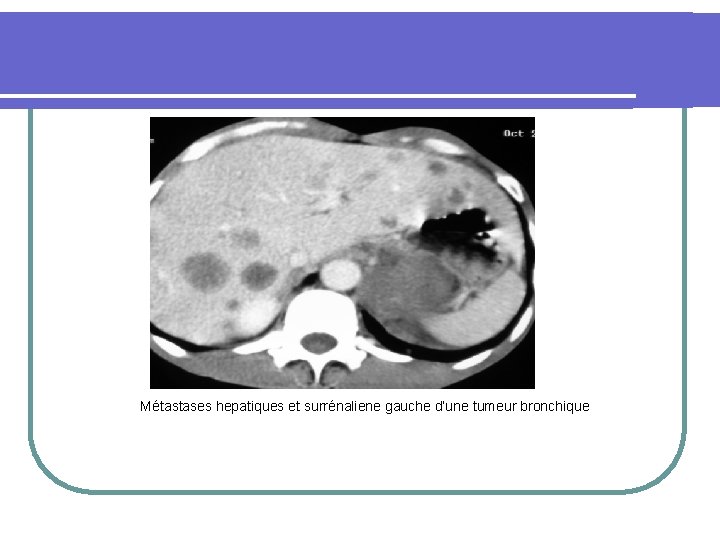
Métastases hepatiques et surrénaliene gauche d’une tumeur bronchique

Classification TNM Classification T Tx : Absence des conditions nécessaires pour visualiser la tumeur primitive OU présence de cellules tumorales dans les produits de sécrétion bronchopulmonaire (expectoration ou LBA), mais sans visualisation de la tumeur primitive (imagerie ou endoscopie). T 0 : Aucune preuve de tumeur primitive. Tis : Cancer in situ.
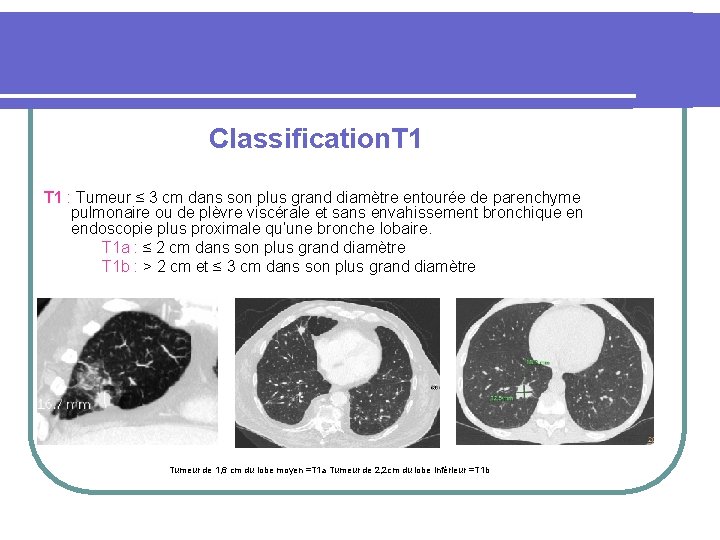
Classification. T 1 : Tumeur ≤ 3 cm dans son plus grand diamètre entourée de parenchyme pulmonaire ou de plèvre viscérale et sans envahissement bronchique en endoscopie plus proximale qu’une bronche lobaire. T 1 a : ≤ 2 cm dans son plus grand diamètre T 1 b : > 2 cm et ≤ 3 cm dans son plus grand diamètre Tumeur de 1, 6 cm du lobe moyen =T 1 a Tumeur de 2, 2 cm du lobe inférieur =T 1 b

Classification. T 2 : Tumeur > 3 cm mais ≤ 7 cm dans son plus grand diamètre OU associée à l’un des éléments suivants : - Extension à une bronche principale à ≥ 2 cm de la carène - Invasion de la plèvre viscérale - Association à une atélectasie ou à une pneumopathie obstructive s’étendant au hile mais intéressant moins d’un poumon T 2 a : Tumeur > 3 cm mais ≤ 5 cm dans son plus grand diamètre. T 2 b : Tumeur > 5 cm mais ≤ 7 cm dans son plus grand
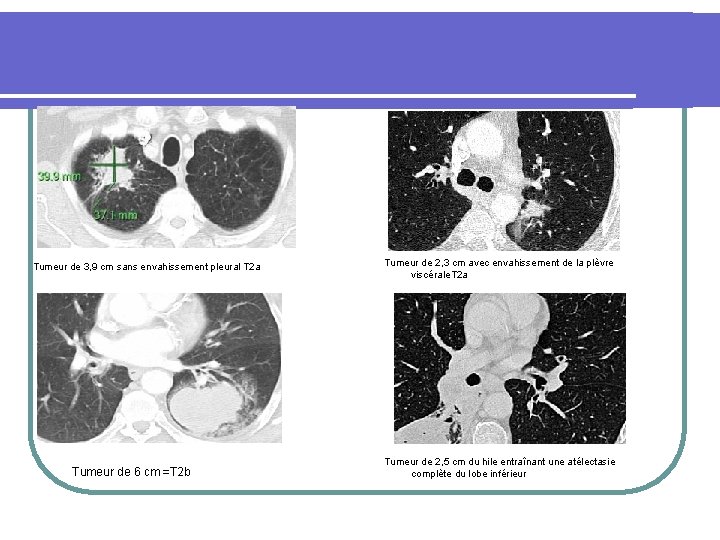
Tumeur de 3, 9 cm sans envahissement pleural T 2 a Tumeur de 6 cm =T 2 b Tumeur de 2, 3 cm avec envahissement de la plèvre viscérale. T 2 a Tumeur de 2, 5 cm du hile entraînant une atélectasie complète du lobe inférieur

Classification. T 3 : Tumeur > 7 cm OU associée à une extension directe vers l’un des éléments suivants : - Paroi thoracique, incluant les tumeurs de l’apex, au diaphragme, au nerf phrénique, à la plèvre médiastinale, au péricarde pariétal - La bronche principale < 2 cm de la carène, sans envahissement de la carène - Tumeur s’accompagnant d’une atélectasie ou d’une pneumonie obstructive de tout un poumon - Association à un ou plusieurs nodule(s) dans le même lobe
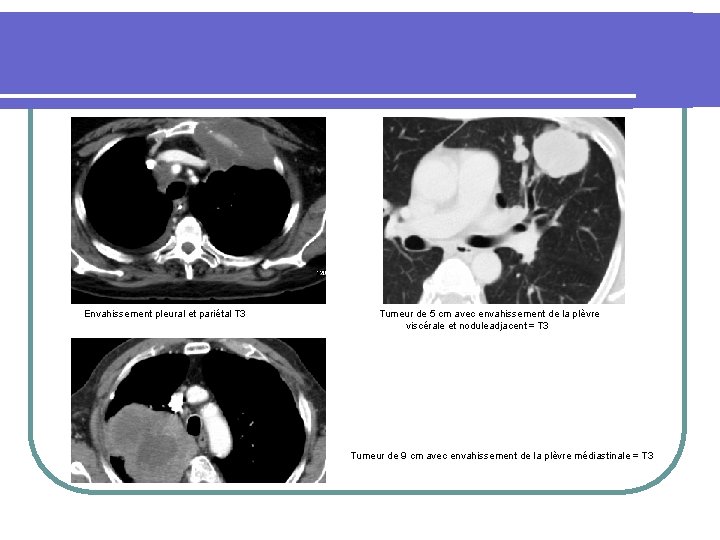
Envahissement pleural et pariétal T 3 Tumeur de 5 cm avec envahissement de la plèvre viscérale et noduleadjacent = T 3 Tumeur de 9 cm avec envahissement de la plèvre médiastinale = T 3

Classification. T 4 Tumeur quelle que soit sa taille, envahissant : - le médiastin - le nerf récurrent laryngé - l’oesophage - un corps vertébral - la carène OU tumeur associée à la présence d’un ou plusieurs nodules tumoraux dans un lobe homolatéral
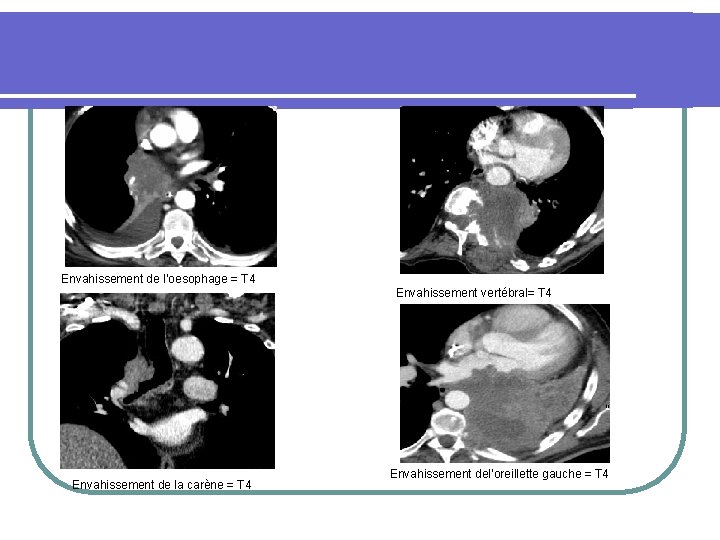
Envahissement de l’oesophage = T 4 Envahissement vertébral= T 4 Envahissement de la carène = T 4 Envahissement del’oreillette gauche = T 4
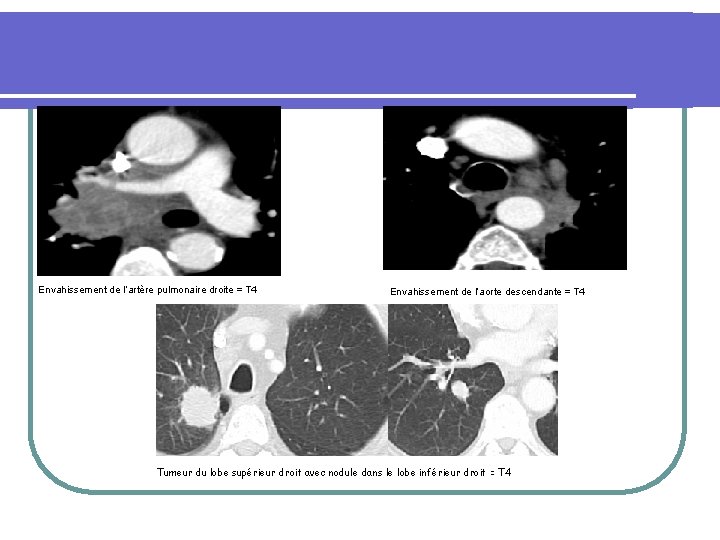
Envahissement de l’artère pulmonaire droite = T 4 Envahissement de l’aorte descendante = T 4 Tumeur du lobe supérieur droit avec nodule dans le lobe inférieur droit = T 4

Classification N Nx : Non évaluables. N 0 : Pas d’ adénomégalie régionale. N 1 : Adénomégalies péri bronchiques et/ou hilaires homolatérales ou intra pulmonaires envahies par contiguïté. N 2 : Adénomégalies médiastinales homolatérales ou sous-carénaires. N 3 : Adénomégalies médiastinales et/ou hilaires controlatérales ou scaléniques ou susclaviculaires.
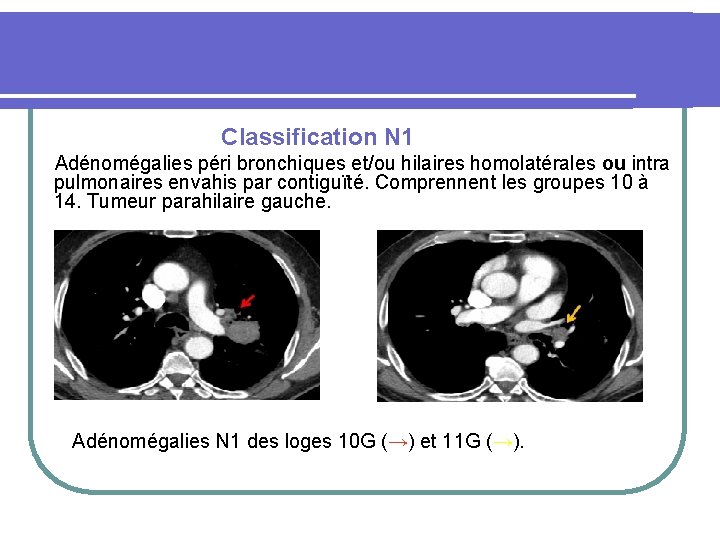
Classification N 1 Adénomégalies péri bronchiques et/ou hilaires homolatérales ou intra pulmonaires envahis par contiguïté. Comprennent les groupes 10 à 14. Tumeur parahilaire gauche. Adénomégalies N 1 des loges 10 G (→) et 11 G (→).
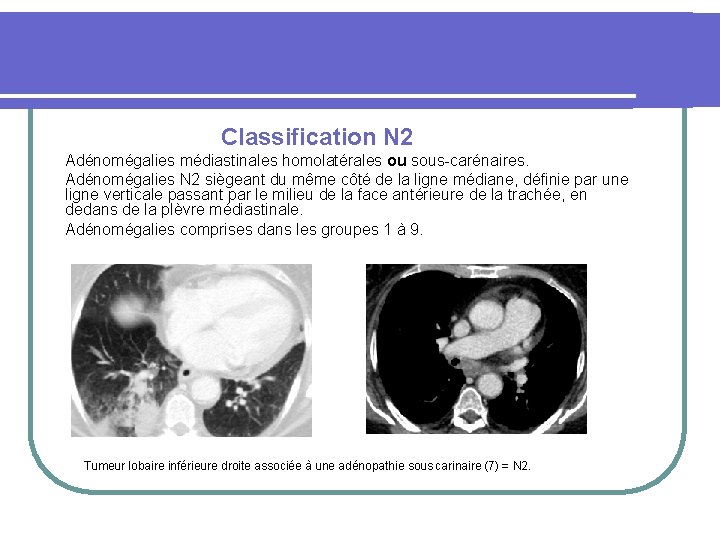
Classification N 2 Adénomégalies médiastinales homolatérales ou sous-carénaires. Adénomégalies N 2 siègeant du même côté de la ligne médiane, définie par une ligne verticale passant par le milieu de la face antérieure de la trachée, en dedans de la plèvre médiastinale. Adénomégalies comprises dans les groupes 1 à 9. Tumeur lobaire inférieure droite associée à une adénopathie sous carinaire (7) = N 2.
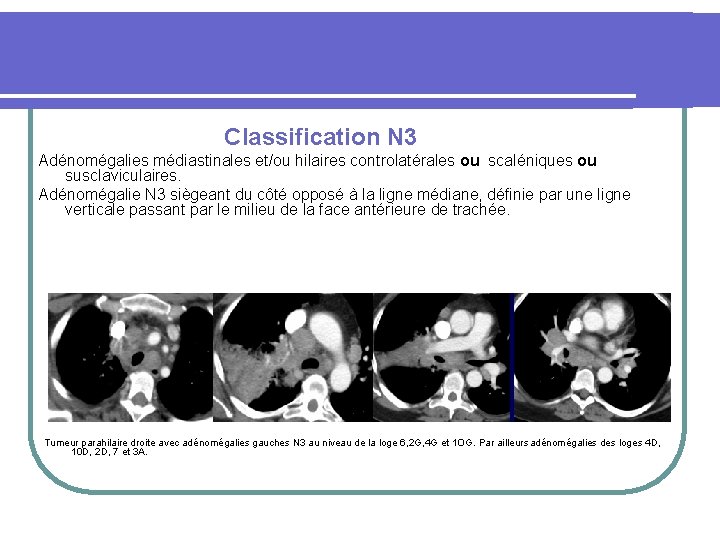
Classification N 3 Adénomégalies médiastinales et/ou hilaires controlatérales ou scaléniques ou susclaviculaires. Adénomégalie N 3 siègeant du côté opposé à la ligne médiane, définie par une ligne verticale passant par le milieu de la face antérieure de trachée. Tumeur parahilaire droite avec adénomégalies gauches N 3 au niveau de la loge 6, 2 G, 4 G et 1 OG. Par ailleurs adénomégalies des loges 4 D, 10 D, 2 D, 7 et 3 A.

Classification M M 0 : Absence de métastases à distance M 1 : Présence de métastases à distance - M 1 a : Présence d’un ou plusieurs nodules tumoraux dans un lobe controlatéral OU épanchement pleural ou péricardique malin - M 1 b : Autres métastases à distance
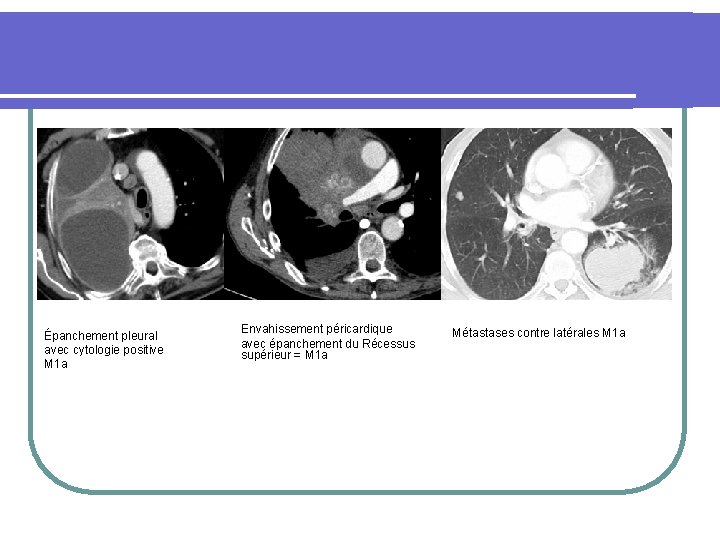
l Classification M 1 a Envahissement péricardique Métastases contre latérales M 1 a Épanchement pleural avec épanchement du Récessus avec cytologie positive supérieur = M 1 a
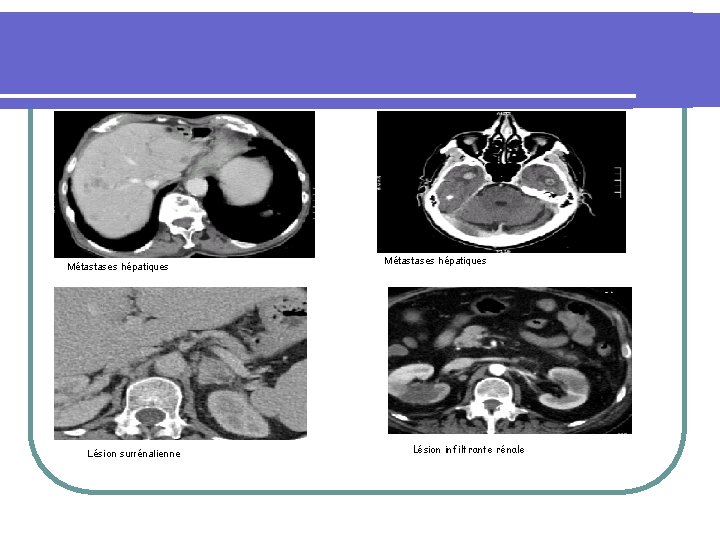
Métastases hépatiques Lésion surrénalienne Métastases hépatiques Lésion infiltrante rénale

Traitement A/ Moyens thérapeutiques et indications : Opérable→ Chirurgie exérèse Chirurgie radicale : survie an delà 5 ans (30%) Non opérable => TRT palliatif et symptomatique : - Radiothérapie: Tumeur, métastases osseuses, décompressive - CTC/antalgique Ø CPC : contre indiqué d’emblée de la chirurgie : chimio et radiosensible. Ø Ø Pronostic mauvais

Surveillance post thérapeutique Moyens : Clinique, Rx thorax F/P, TDM 4 mois après chirurgie Aspects radiologiques post-thérapeutiques A/ Après chirurgie: Ø Ø Ø Poche de pneumonectomie, attraction mediastinale, expansion compensatrice contro-latérale Complicaions précoces: hémorrgies postopératoires, hernie cardiaque, emphysème, fistule broncho pleurale, chylothorax (pneumonectomie gauche), Fistules oeso -pleurales Complications tardives : emphysème, fistule broncho-pleurale, chylothorax, récidive tumorale
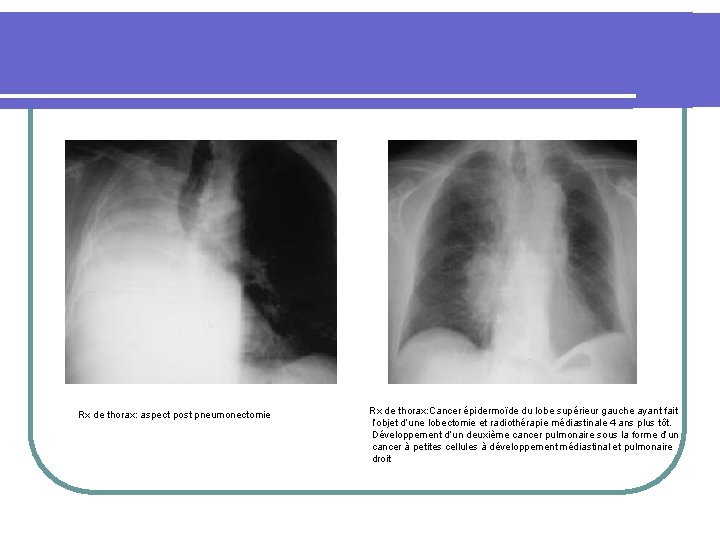
Rx de thorax: aspect post pneumonectomie Rx de thorax: Cancer épidermoïde du lobe supérieur gauche ayant fait l’objet d’une lobectomie et radiothérapie médiastinale 4 ans plus tôt. Développement d’un deuxième cancer pulmonaire sous la forme d’un cancer à petites cellules à développement médiastinal et pulmonaire droit

A/ Après radiothérapie: Ø Pneumonie radique (6 à 8 semaines) - Hyperdensité en verre dépoli - Condensations alvéolaires non systématisées Ø Épanchement pleural Ø Phase tardive: condensation rétractile, bronchectasies, fibrose radique, épaississement pariétal oesophagien, épanchement péricardique B/ Après chimiothérapie: Ø L’imagerie évalue l’importance de la régression tumoral C/Rechute néoplasique: Ø TDM de contrôle : 3 à 4 mois après chirurgie Ø Recherche du récidive au niveau du moignon pulmonaire = formation de densité tissulaire → confirmation histologique Ø Adénopathies hilaires Ø Nodules pulmonaires/lymphangite carcinomateuse Ø Épanchement et/ou épaississement pleural, lésion costal ou pariétale , analyse des surrénales Ø fibrose/récidive: PET scanner >IRM

Dépistage/prévention Ø Ø Ø Ø Ø Population: Tabagisme, âge: plus de 45 ans , 1 fois/4 mois Basé sur Rx thorax face et profil Annuelle Technique rigoureuse (inspiration profonde et haute tension) Lecture par deux médecins Lésion de petite taille apical peut être méconnu (condition d’interprétation, superposition des structures) Pas d’effet sur la mortalité ≠ augmente la réséquabilité et la survie TDM de dépistage à fable dose d’irradiation (coupes - C, ↓MAs) Prévention : lutte contre le tabagisme actif et passif

Conclusion Ø Ø Ø Ø 1ère cause de mortalité Continue à croître avec le tabagisme Mauvais pronostic quelque soit la forme histologique TDM thoracique est un examen essentiel dans le diagnostic positif, le bilan d’extension et la surveillance post-thérapeutique Survie à 5 ans après chirurgie: 30% Dépistage + diagnostic précoce→ améliore le pronostic Prévention : lutte contre le tabagisme
- Slides: 72