Campylobacteriaceae C Jejuni Helicobacter Pylori Campylobacter Caractersticas Bacilos

Campylobacteriaceae C. Jejuni, Helicobacter Pylori
Campylobacter Características • Bacilos gram negativo • Móviles • Microaerobias • Existen 18 especies y subespecies • El antígeno principal de este genero es el lipopolisacarido

Especies de esta familia C. concisus C. curvus C. faecalis C. fetus C. gracilis C. helveticus C. hominis C. hyointestinalis C. insulaenigrae C. coli C. jejuni C. lanienae C. lari C. mucosalis C. rectus C. showae C. sputorum C. upsaliensis • Las principales enfermedades producidas por Campylobacter son gastroenteritis y septicemia.

Campylobacter Jejuni Relativo al yeyuno
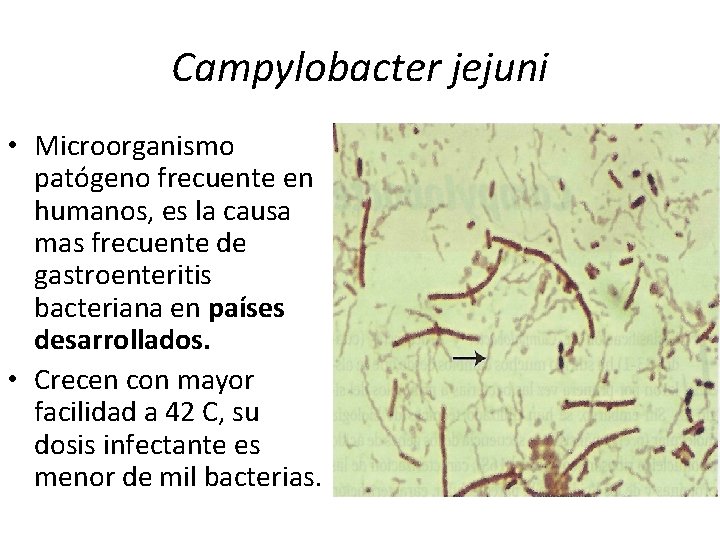
Campylobacter jejuni • Microorganismo patógeno frecuente en humanos, es la causa mas frecuente de gastroenteritis bacteriana en países desarrollados. • Crecen con mayor facilidad a 42 C, su dosis infectante es menor de mil bacterias.

Campylobacter jejuni Características • • • Bacilos Gram negativos Móviles NO formadores de esporas Oxidasa y catalasa positivo Ureasa negativo C. Jejuni subesp. Jejuni Reservorio Aves de corral, cerdos, toros, perros, gatos, pájaros, conejos. Gastroenteritis, septicemia, meningitis, abortos, proctitis, Síndrome de Guillain Barre. (FRECUENTES) C. Jejuni subesp. Doylei Reservorio Ser humano Gastroenteritis, gastritis, septicemia (INFRECUENTES)
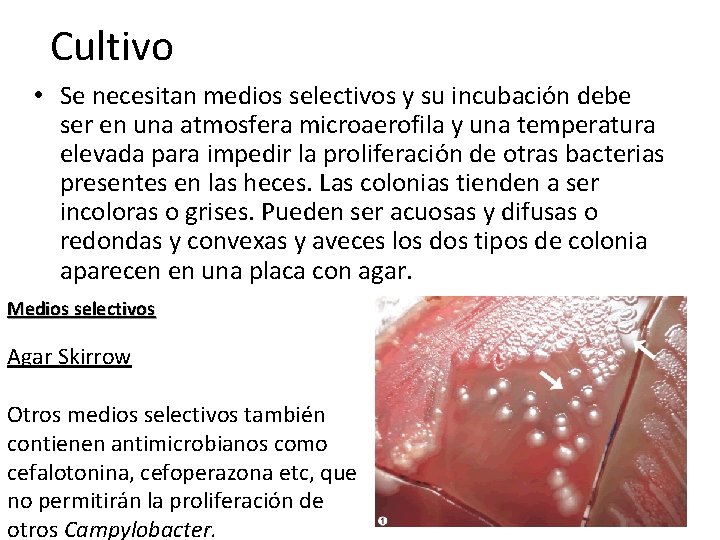
Cultivo • Se necesitan medios selectivos y su incubación debe ser en una atmosfera microaerofila y una temperatura elevada para impedir la proliferación de otras bacterias presentes en las heces. Las colonias tienden a ser incoloras o grises. Pueden ser acuosas y difusas o redondas y convexas y aveces los dos tipos de colonia aparecen en una placa con agar. Medios selectivos Agar Skirrow Otros medios selectivos también contienen antimicrobianos como cefalotonina, cefoperazona etc, que no permitirán la proliferación de otros Campylobacter.

Patogénesis • La infección se adquiere por la vía oral. • Es susceptible al ácido gástrico y por lo general se necesita la ingestión de aproximadamente 104 microorganismos para producir la infección. • Este inóculo es similar al que se necesita para la infección por salmonella y shiguella pero es inferior al necesario para la infección por Vibrio. • Se caracteriza por la aparición de una lesión histológica en la superficie mucosa del yeyuno (como su propio nombre indica), íleon y colon.

Mecanismo patógeno 1) Los microorganismos proliferan en el intestino delgado. 2) Invaden el epitelio. 3) Producen inflamación que da por resultado la aparición de eritrocitos y leucocitos en las heces. 4) Lesión del epitelio: Perdida de moco, degeneración y abscesos. 5) Sangre, lo que conlleva a fiebre intestinal. • Al parecer la invasión de tejido junto con la actividad tóxica son la causa de la enteritis. Endotoxinas, toxinas extracelulares citopaticas y enterotoxicas.

Inmunidad • El estado inmunológico del paciente afecta también a la gravedad del cuadro. Las personas de una población con tasas altas de endemicidad desarrollan concentraciones detectables de anticuerpos séricos y secretores específicos y padecen una enfermedad de menor gravedad.

Epidemiologia • Las infecciones se adquieren tras la ingestión de comida contaminada, leche sin pasteurizar o agua contaminada. • La transmisión de una persona a otra es rara. • La dosis infecciosa es elevada a no ser que los ácidos gástricos se neutralicen o se encuentren ausentes. • Distribución mundial con infecciones entéricas observadas se dan con más frecuencia en los meses cálidos.
Epidemiologia • C. Jejuni es la causa mas frecuente de gastroenteritis bacteriana en E. U. • Se estima que en los E. U. hay mas de 2 millones de casos de gastroenteritis por campylobacter por año, y casi todos causados por C. Jejuni.
Manifestaciones clínicas • • • Cefalea Malestar Mialgias Fiebres Dolor tipo cólico Diarrea o disentería

Complicaciones • • • Síndrome de Guillain-Barre* Bacteriemia Aborto séptico Meningitis Endocarditis etc

Gastroenteritis Se caracteriza por: Ø Fiebre Ø Dolor abdominal Ø Diarrea o disentería Ø Cefalea • Por lo general la enfermedad cede espontáneamente en un periodo de cinco a ocho días. Las cepas de C. Jejuni suelen ser susceptibles a la eritromicina y el tratamiento abrevia la duración de la eliminación de las bacterias en las heces. • Casi todos los casos se resuelven sin tratamiento antimicrobiano.

Síndrome de Guillain-Barre • Una alteración autoinmunitaria del sistema nervioso periférico que se caracteriza por un proceso de pérdida de fuerza simétrica a lo largo de un período de varios días, mientras que la recuperación necesita semanas o meses. Se trata de una complicación infrecuente de la enfermedad. • Se cree que se trata de una reacción autoinmunitaria contra un componente lipidico del sistema nervioso que se asemeja a una molécula de superficie bacteriana.

Diagnostico • Muestras Las heces diarreicas suelen ser la muestra. Los campylobacter de otros tipos de muestras suelen ser hallazgos incidentales o se detectan en el contexto de brotes epidémicos de la enfermedad. • Frotis Los frotis de las heces con tinción de Gram pueden mostrar los bacilos típicos en forma de “ala de gaviota”. La microscopia electrónica de campo oscuro o de contraste de fase puede mostrar la movilidad rápida característica de los microorganismos. • Cultivo El cultivo en los medios selectivos antes descritos es la prueba definitiva para diagnosticar enteritis por C. Jejuni.

Tratamiento • Eritromicina es el antibiótico de elección para el tratamiento de la enteritis ya que la mayor parte de las cepas son resistentes a la penicilina. • Las tetraciclinas o las quinolonas se administran como fármacos de segunda elección.
Prevención

Helicobacter pylori Helico: helice; Bacter: bacteria.

Helicobacter Pylori • Estos microorganismos se clasificaron al principio como Campylobacter, pero posteriormente se reclasificaron como un nuevo género, Helicobacter. • La bacteria Helicobacter pylori se ha asociado a gastritis, úlceras pépticas, adenocarcinoma gástrico y linfomas de linfocitos B del tejido linfoide asociado a la mucosa gástrica (MALT).

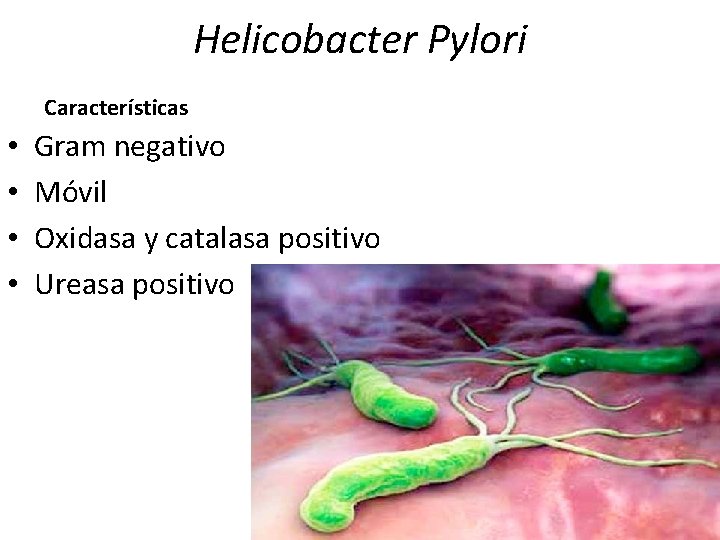
Helicobacter Pylori Características • • Gram negativo Móvil Oxidasa y catalasa positivo Ureasa positivo

Cultivo • H. Pylori se multiplica en un lapso de tres a seis días cuando se incuba a una temperatura de 37°C en un medio microaerofílico, al igual que C. Jejuni. • Los medios para el aislamiento primario son el medio de Skirrow con vancomicina, polimixina B y trimetoprim. • Medios de chocolate y otros medios selectivos con antibióticos (p. ej. , vancomicina, ácido nalidíxico, anfotericina).

Factores de virulencia • Ureasa: Neutraliza los ácidos gástricos; estimula la quimiotaxis de los monocitos y los neutrófilos; estimula la producción de citocinas inflamatorias. • Proteína de shock por calor: aumenta la producción de ureasa. • Proteina de inhibición del acido: Induce hipoclorhidna durante la infección aguda al inhibir la secreción acida de las células parietales. • Flagelos: Permiten la penetración en la capa de la mucosa gástrica y la protección del ambiente ácido. • Adhesinas: Median en la unión a las células del anfitrión; ejemplos de adhesinas son las hemaglutininas, la adhesina que se une al ácido siálico y la adhesina del grupo sanguíneo Lewis.

Factores de virulencia • Mucinasa: Altera la mucosidad gástrica. • Fosfolipasa: Altera la mucosidad gástrica. • Superoxido dismustasa: Evita fagocitación al neutralizar metabolitos de oxigeno. • Catalasa: Evita fagocitación al neutralizar peroxidos. • Citosina de vacuolizacion: Induce vacuolizacion de celular epiteliales. Estimula la migración de neutrofilos en la mucosa.

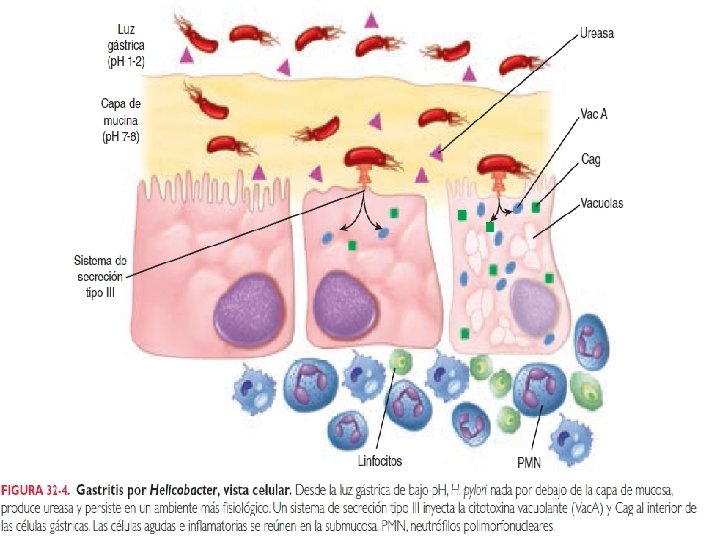
Patogénesis • La alteración de la producción de ácido gástrico y la destrucción tisular son característicos de la enfermedad por H. pylori. • La colonización inicial se ve facilitada por: 1. La inhibición de la producción de ácido por una proteína bacteriana inhibidora de ácido. 2. La neutralización de los ácidos gástricos por el amonio generado por la actividad de la ureasa bacteriana. La actividad de la ureasa bacteriana se incrementa por una proteína de shock térmico (Hsp. B) que se coexpresa con la ureasa en la superficie de la bacteria. Las células de Helicobacter dotadas de gran movilidad pueden atravesar la mucosidad gástrica y adherirse a las células epiteliales.

Patogénesis • El daño tisular localizado está mediado por los residuos de ureasa, mucinasa, fosfolipasas y la actividad de citotoxina formadora de vacuolas, la cual lesiona a las células epiteliales y, junto con la ureasa y el lipopolisacárido bacteriano, estimula la respuesta inflamatoria. H. pylori se protege de la fagocitosis y de la muerte intracelular a través de la producción de superóxido dismutasa y de catalasa. • H. pylori produce también factores que estimulan: Ø La síntesis del factor activador de plaquetas que conduce a hipersecreción de ácido gástrico. Ø La muerte programada de las células epiteliales gástricas.

Epidemiología • Se encuentra en un 20% en personas menores de 30 años. • 80% en adultos y 70 a 90% en menores de 10 años. En países en vía de desarrollo. • También se ha demostrado que del 70% al 100% de los pacientes con gastritis, úlceras gástricas y úlceras duodenales está infectado por H. pylori.
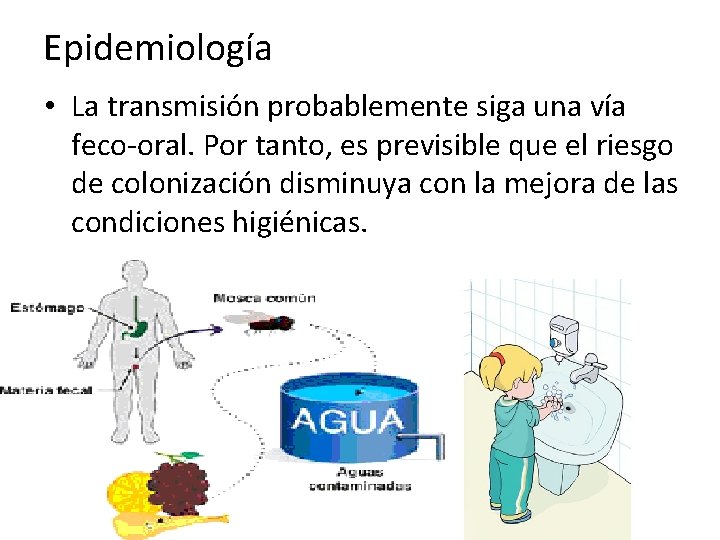
Epidemiología • La transmisión probablemente siga una vía feco-oral. Por tanto, es previsible que el riesgo de colonización disminuya con la mejora de las condiciones higiénicas.

Síntomas • • • Acidez Nauseas leves que se alivian al vomitar Indigestión Dolor abdominal Sensación de llenura Eructos
Manifestaciones clínicas • Gastritis (La gastritis crónica es factor de riesgo para el cáncer gástrico) • Ulceras gástricas • Adenocarcinoma gástrico • Linfomas gástricos (MALT)
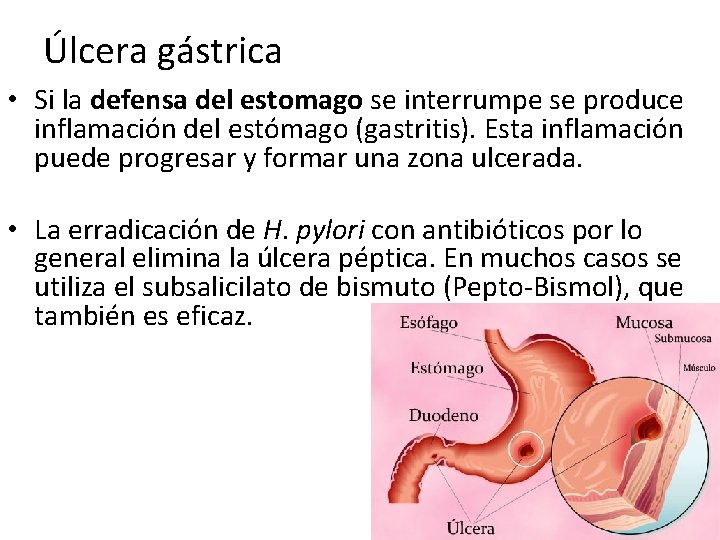
Úlcera gástrica • Si la defensa del estomago se interrumpe se produce inflamación del estómago (gastritis). Esta inflamación puede progresar y formar una zona ulcerada. • La erradicación de H. pylori con antibióticos por lo general elimina la úlcera péptica. En muchos casos se utiliza el subsalicilato de bismuto (Pepto-Bismol), que también es eficaz.
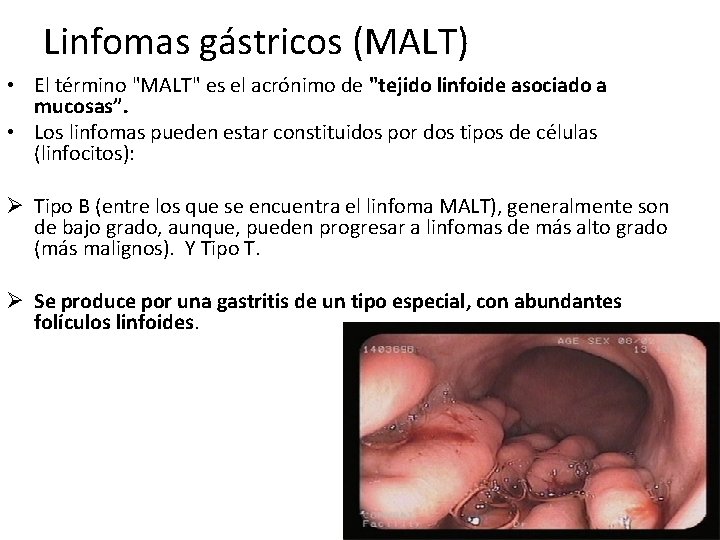
Linfomas gástricos (MALT) • El término "MALT" es el acrónimo de "tejido linfoide asociado a mucosas”. • Los linfomas pueden estar constituidos por dos tipos de células (linfocitos): Ø Tipo B (entre los que se encuentra el linfoma MALT), generalmente son de bajo grado, aunque, pueden progresar a linfomas de más alto grado (más malignos). Y Tipo T. Ø Se produce por una gastritis de un tipo especial, con abundantes folículos linfoides.

Clasificación según su extensión • I, solo afecta al estómago, respetando los ganglios linfáticos. • I 1, limitado a mucosa y submucosa. I 2, cuando invade las capas más profundas del estómago. • II, si afecta a los ganglios linfáticos del mismo lado del diafragma en que se encuentra el estómago. • III, si afecta a los ganglios linfáticos a ambos lados del diafragma. • IV, cuando el linfoma está diseminado por el organismo.
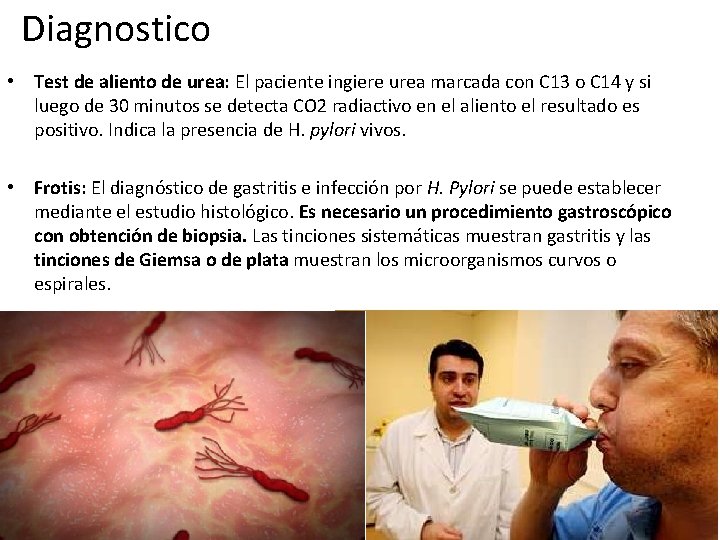
Diagnostico • Test de aliento de urea: El paciente ingiere urea marcada con C 13 o C 14 y si luego de 30 minutos se detecta CO 2 radiactivo en el aliento el resultado es positivo. Indica la presencia de H. pylori vivos. • Frotis: El diagnóstico de gastritis e infección por H. Pylori se puede establecer mediante el estudio histológico. Es necesario un procedimiento gastroscópico con obtención de biopsia. Las tinciones sistemáticas muestran gastritis y las tinciones de Giemsa o de plata muestran los microorganismos curvos o espirales.

Diagnostico • Anticuerpos: Se han desarrollado varios análisis para detectar anticuerpos séricos específicos contra H. Pylori. Los anticuerpos séricos persisten aun cuando se erradique la infección por H. Pylori y por tanto es limitado el papel de las pruebas de anticuerpo en el diagnóstico de la infección activa o después del tratamiento.

Tratamiento • Metronidazol y subsalicilato de bismuto • Subcitrato de bismuto más amoxicilina o tetraciclina durante 14 días permite erradicar la infección por H. Pylori en 70 a 95% de los pacientes. • Un fármaco supresor de ácido administrado durante cuatro a seis semanas favorece la cicatrización de la úlcera. • También es muy eficaz un inhibidor de la bomba de protones más amoxicilina y claritromicina o amoxicilina y metronidazol durante una semana.

Prevención • NO FUME • Tomar la medicación exactamente como el medico indique. • NO ingerir sustancias irritantes para el estomago. • Evite tomar aspirinas. • Lavarse las manos antes y después de ir al baño.

Muchas Gracias Rocio Vásquez 13 -0138
- Slides: 41