Bttre vrd av och med patienter med hypertoni

Bättre vård av och med patienter med hypertoni på Helsa VC Sundbyberg Maj 2017

Bakgrund • Hypertoni är en riskfaktor för stroke och hjärt-kärlsjukdom • 29 000 personer drabbas av stroke årligen • Helsa VC har 20 000 listade patienter (0, 2 % av befolkningen) • Strokeincidens på VC = 64 personer / år • 10 % av VCs besök är relaterade till hypertoni • 1768 patienter på Helsa VC har hypertoni
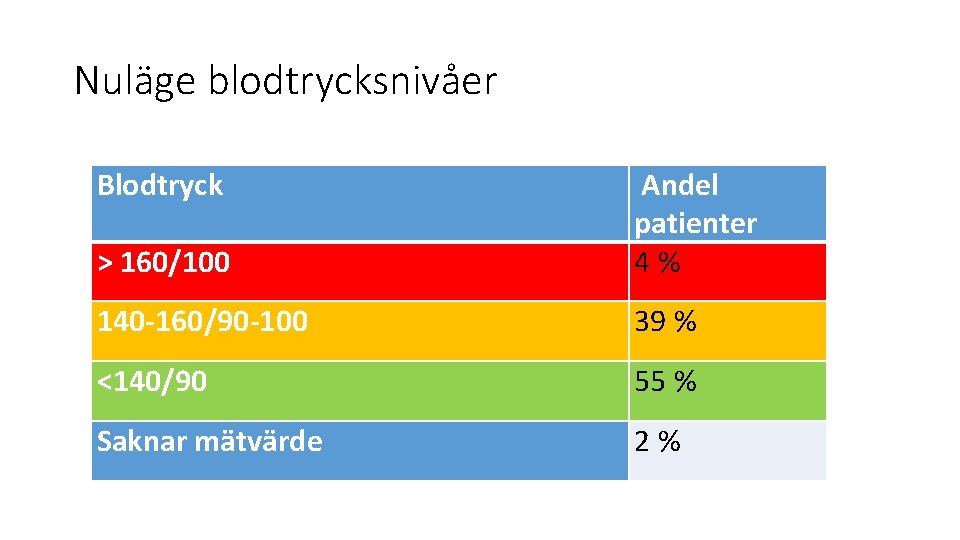
Nuläge blodtrycksnivåer Blodtryck > 160/100 Andel patienter 4% 140 -160/90 -100 39 % <140/90 55 % Saknar mätvärde 2%
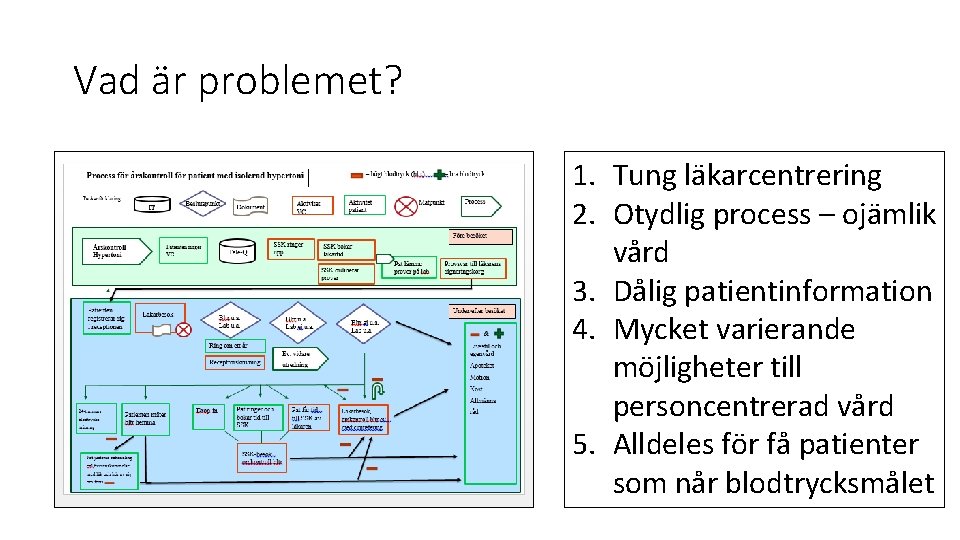
Vad är problemet? 1. Tung läkarcentrering 2. Otydlig process – ojämlik vård 3. Dålig patientinformation 4. Mycket varierande möjligheter till personcentrerad vård 5. Alldeles för få patienter som når blodtrycksmålet

Förbättringsområdet 1. Justering av arbetsfördelningen genom ökat patientansvar för sjuksköterskor – ”task-shifting” 2. Framtagning av en gemensam struktur för processen för patientens väg vid uppföljning och behandling av hypertoni 3. Framtagning av patientinformation 4. Stärka möjligheterna till personcentrering av vården bl. a. genom utökat och förbättrat vårdutbud 5. Ökad andel patienter som når blodtrycksmålet

Vad vill vi åstadkomma? Mål: Förbättringsarbetet kring hypertonivården startar 10 juni 2017 och har som mål att stärka patienternas delaktighet i vården och förbättra möjligheterna till individualiserad vård med syfte att åstadkomma förbättrad hypertonikontroll för att minska risken för stroke, hjärtkärlsjukdom och andra förebyggbara livskvalitetssänkande sjukdomar. Utöver mer trygga, välbehandlade och välinformerade patienter förväntas förbättringen ge bättre resursutnyttjande, ett effektivare arbetssätt och ökad arbetsglädje hos medarbetarna. Vid årsskiftet är målet att andelen patienter med välreglerad hypertoni har ökat från 55 % till 60 %.
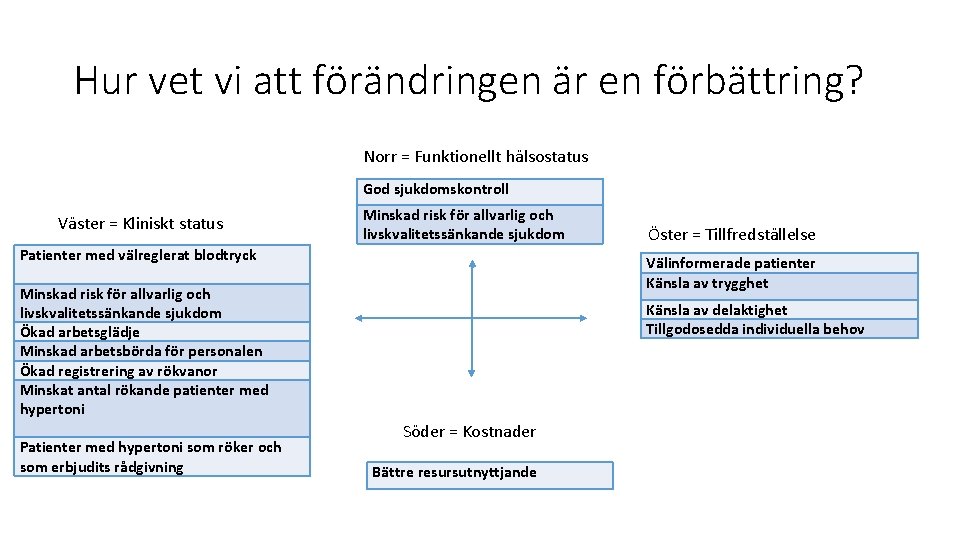
Hur vet vi att förändringen är en förbättring? Norr = Funktionellt hälsostatus God sjukdomskontroll Väster = Kliniskt status Minskad risk för allvarlig och livskvalitetssänkande sjukdom Patienter med välreglerat blodtryck Välinformerade patienter Känsla av trygghet Minskad risk för allvarlig och livskvalitetssänkande sjukdom Ökad arbetsglädje Minskad arbetsbörda för personalen Ökad registrering av rökvanor Minskat antal rökande patienter med hypertoni Patienter med hypertoni som röker och som erbjudits rådgivning Öster = Tillfredställelse Känsla av delaktighet Tillgodosedda individuella behov Söder = Kostnader Bättre resursutnyttjande

Förändringen 1. Omstrukturering av arbetsfördelning och tydliggörande av vem som gör vad 2. Bättre struktur - System för att kalla patienter från väntelista, självskattning av levnadsvanor, blodprovstagning, gemensam journalmall, 3. Bättre information till patienter – ta fram informationsmaterial tillsammans med patienter 4. Fler möjligheter för patienten att välja former för uppföljning – t. ex. hemblodtrycksmätning, självmätning på VC, 24 -timmars bltr

Arbetsfördelning Årsbesök SSK • Längd, vikt, midjemått • Blodtryck • Tobaksvanor • Kost • Alkohol • Fysisk aktivitet • Stress • Följsamhet till medicinering • Genomgång av lab • Genomgång av medicinlista • Lämna ut informationsbrochyr • Registrera diagnos och ev. KVÅ-kod • Plan för ev. uppföljning • Ev. remiss för 24 h-blodtrycksmätning Årsbesök LÄK • Ärftlighet • Genomgång av prover • EKG (minst var 4: e år) • Inventera riskfaktorer och tecken på organpåverkan: (Hjärtsvikt, Kranskärlssjukdom, Claudicatio, Sömnapné, TIA/Stroke, Njurar) • Dokumentera kardiovaskulär risk enl viss. nu eller SCORE • Inventera ev. biverkningar och följsamhet till medicinering • Dokumentera målblodtryck • Status: cor, pulm, puls, bltr • Skriv ut och gå igenom aktuell medicinlista • Ev. remiss till hypertoni-ssk om suboptimalt blodtryck, se "Åtgärder utifrån riskfaktorer och blodtrycksnivå" • Ev. remiss för samtal kring levnadsvanor • Ev. remiss för 24 h-blodtrycksmätning

Struktur för åtgärder beroende på blodtrycksnivå Antal riskfaktorer Inga Grönt spår Gult spår Orange spår Rött spår 140/90 140 -159/90 -99 160 -179/100 -109 >180/110 Ingen åtgärd 1 -2 Livsstilsförändring 3 eller fler Livsstilsförändring Uppföljning hos ssk efter 2 månader (2 bltr innan/ hemmamätning/ 24 h-bltrmätning). Läkarbesök om fortsatt höga värden Boka läkarbesök Livsstilsförändring Direkt till läkare Livsstilsförändring Boka läkarbesök Boka 2 bltr-kontroller inför läkarbesök Livsstilsförändring Boka läkarbesök Livsstilsförändring Direkt till läkare Livsstilsförändring
Delaktighet Hälsa Information Personal Arbets glädje Patient TILLSAMMANS Livskvalitet Kunskap Resursutnyttj ande Behov Trygghet
- Slides: 11