BRONCOPNEUMOPATIA CRONICA OSTRUTTIVA DEFINIZIONE DIAGNOSI E TERAPIA DELLE

BRONCOPNEUMOPATIA CRONICA OSTRUTTIVA DEFINIZIONE, DIAGNOSI E TERAPIA DELLE RIACUTIZZAZIONI NEL DIPARTIMENTO DI EMERGENZA dott. Laura Ferrini Pronto Soccorso e Medicina d’Urgenza Azienda Ospedaliera Universitaria Pisana 1

EPIDEMIOLOGIA n VI causa di morte nel mondo 1 IV causa di morte in USA 1 (nel 2020 sarà la III) III causa di ospedalizzazione negli USA 1 L’unica causa di morte che sta ancora aumentando in prevalenza (USA)1 Differenza uomini-donne: uomini in calo, donne in aumento 1 In Italia: le malattie polmonari sono la III causa di morte 2 Tra queste: 55% è causato dalla BPCO 2 Età rara al di sotto dei 45 anni (dati italiani)2 n 90 % mortalità oltre i 65 anni (dati italiani)2 n n n n 1 ATS-ERS 2004 standard for the diagnosis and managment of patients with COPD 2 Linee guida Regione Toscana 2004 -GOLD Italia 2

DEFINIZIONE-1 BRONCOPNEUMOPATIA CRONICA OSTRUTTIVA (BPCO) Sindrome caratterizzata dallo sviluppo di una progressiva riduzione del flusso aereo espiratorio (ostruzione) non completamente reversibile. Tale riduzione del flusso è di solito progressiva ed associata ad una risposta infiammatoria polmonare secondaria all’inalazione di particelle e gas nocivi. 3

DEFINIZIONE-2 ENFISEMA Distruzione della superficie di scambio dei gas distalmente agli alveoli terminali, con aumento permanente degli spazi aerei. E’ una definizione anatomopatologica BRONCHITE CRONICA Presenza di tosse ed espettorazione per almeno tre mesi all’anno in due anni consecutivi E’ una definizione clinica 4

CENNI DI FISIOPATOLOGIA: FATTORI DI RISCHIO v Fattori individuali v Fattori ambientali n Fattori genetici (deficit alfa 1 antitripsina) Crescita polmonare Iperreattività bronchiale Sesso n Fumo di sigaretta Agenti inquinanti ambientali e professionali Infezioni in età infantile Ricorrenti infezioni broncopolmonari Stato socioeconomico n n n n 5
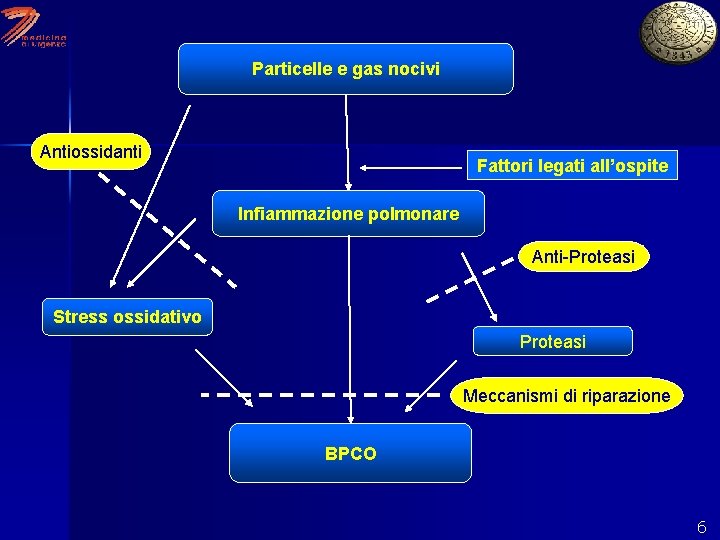
Particelle e gas nocivi Antiossidanti Fattori legati all’ospite Infiammazione polmonare Anti-Proteasi Stress ossidativo Proteasi Meccanismi di riparazione BPCO 6

IN PRESENZA DI n n Tosse cronica: presente saltuariamente od ogni giorno, spesso presente tutto il giorno, raramente solo di notte Produzione cronica di espettorato Dispnea: progressiva, persistente, che peggiora durante l’esercizio e/o durante i processi infettivi Storia di esposizione a fattori di rischio: fumo, polveri ed agenti chimici, in ambito professionale E’ NECESSARIO PRENDERE IN CONSIDERAZIONE LA DIAGNOSI DI BPCO E FAR ESEGUIRE UNA SPIROMETRIA 7

DIAGNOSI DIFFERENZIALE n n n n BRONCHITE CRONICA (non ostruttiva) SCOMPENSO CARDIACO ASMA BRONCHIECTASIE TUBERCOLOSI BRONCHIOLITE OBLITERANTE PANBRONCHIOLITE 8

CAPACITA’ VITALE FORZATA - FVC n Volume d’aria che può essere espirato con una espirazione forzata e massimale dopo una inspirazione massimale VOLUME ESPIRATORIO FORZATO (MAX) AL 1° SECONDO (FEV 1–VEMS) n Volume d’aria che può essere espirato nel 1° secondo di una espirazione forzata e massimale dopo una inspirazione massimale 9

SINDROME OSTRUTTIVA Diagnosi n FEV 1/FVC ridotto in presenza di FEV 1<100% del predetto n GOLD: 70% (FEV-1/FVC) 10

CLASSIFICAZIONE DELLA GRAVITA’ DELLA BPCO n n n LIVELLO 0: spirometria normale, sintomi cronici (tosse, espettorazione): bronchite cronica! LIVELLO I (lieve): VEMS ≥ 80% del teorico LIVELLO II (di media gravità): 50%<VEMS<80% del teorico LIVELLO III (grave): 30%<VEMS<50% del teorico LIVELLO IV (molto grave): VEMS <30% del teorico, o VEMS <50% con insufficienza respiratoria cronica 11

Il paziente in PS si presenta per: RIACUTIZZAZIONE DI BPCO INSUFFICIENZA RESPIRATORIA ACUTA E ACUTA SU CRONICA 12

Riacutizzazione di BPCO: Definizione n n Peggioramento dei sintomi dallo stato abituale ad insorgenza acuta: peggioramento della dispnea, della tosse, aumento di produzione e variazione del colore delle secrezioni Questi cambiamenti necessitano di una MODIFICAZIONE della TERAPIA 13

Cause di riacutizzazione n Infezioni tracheobronchiali n Inquinamento n Scarsa ambientale adesione alla terapia 14

Classificazione della riacutizzazione di BPCO Ø Ø Ø Sintomi cardinali: Peggioramento della dispnea Aumento della quantità delle secrezioni Variazione della qualità delle secrezioni n Tipo I: 1 dei 3 sintomi cardinali e 1 dei seguenti: infezione delle vie respiratorie superiori negli ultimi 5 gg, febbre senza altre cause, aumento dei sibili, aumento della tosse, aumento della frequenza cardiaca o respiratoria del 20% rispetto al basale n Tipo II: 2 dei 3 sintomi cardinali n Tipo III: tutti e 3 i sintomi cardinali 15

DIAGNOSI DIFFERENZIALE n n n n EDEMA POLMONARE SCOMPENSO CARDIACO POLMONITE PNEUMOTORACE EMBOLIA POLMONARE NEOPLASIA POLMONARE OSTRUZIONE VIE AEREE SUPERIORI VERSAMENTO PLEURICO 16

1 -Gestione delle riacutizzazioni in PS n n Valutazione della gravità dei sintomi (parametri vitali), EGA Somministrazione di O 2: se Sa. O 2<90% iniziare con Ventimask (dal 24 -60%) fino a raggiungere Sa. O 2 circa del 90% (controllo EGA dopo 30 minuti) Broncodilatatori: • Somministrare beta agonisti e/o anticolinergici • Usare MDI con distanziatori o Nebulizzatori Considerare Ventilazione Non Invasiva (NIV) 17

2 -Gestione delle riacutizzazioni in PS n Aggiungere aminofillina se necessario Corticosteoridi inalatori con MDI o per aerosol Cortisonici ev n Antibiotici: (Amoxicillina/ac clavulanico, n n fluorochinolonici) n Monitorare sempre: bilancio idrolettrolitico, EGA, ECG, RX TORACE, identificare e trattare altre condizioni associate (scompenso cardiaco, aritmie) 18

SINTOMI DI GRAVITA’ n n n n n Dispnea marcata (difficoltà a parlare) Tachipnea Impiego di muscoli accessori Confusione mentale Insorgenza di cianosi Insorgenza di edema periferico Instabilità emodinamica Segni di scompenso cardiaco destro Marcata riduzione dell’attività quotidiana 19

INDICAZIONI AL RICOVERO NEI PAZIENTI CON RIACUTIZZAZIONE DI BPCO n n n n n Aumento marcato della gravità dei sintomi BPCO grave preesistente Insorgenza di nuovi segni (cianosi, edemi) Non risposta alla terapia medica iniziale Importanti malattie concomitanti Insorgenza di aritmie recenti Età avanzata Inadeguata assistenza domiciliare Diagnosi non certa 20

INSUFFICIENZA RESPIRATORIA Definizione In un paziente che respira aria ambiente (Fi. O 2= 0. 21) al livello del mare, i valori di cutoff che indicano insufficienza respiratoria sono arbitrariamente posti a Pa. O 2< 60 mm. Hg Pa. CO 2> 45 mm. Hg 21

INSUFFICIENZA RESPIRATORIA (Respiratory Failure, RF) è la condizione in cui il sistema respiratorio risulta incapace di svolgere in modo “adeguato” le funzioni di scambio gassoso, cioè l’ossigenazione del sangue venoso misto e l’eliminazione della anidride carbonica In linea di principio, si riconoscono 2 tipi di RF: • RF tipo 1: insufficienza dell’organo di scambio dei gas, caratterizzata da IPOSSIEMIA con NORMO- o IPOCAPNIA • RF tipo 2: insufficienza della pompa ventilatoria (insufficienza ventilatoria), caratterizzata dalla presenza di IPERCAPNIA (acute on chronic respiratory failure: ACRF) 22

IPOSSIEMIA E IPOSSIA L’ipossiemia è pericolosa perché può compromettere l’apporto di ossigeno ai tessuti periferici determinando ipossia tissutale e quindi morte cellulare 23

PO 2 Crollo del consumo di O 2 del miocardio Deficit della funzione contrattile ARRESTO CARDIACO!! 24

Pa. O 2 < 40 mm. Hg (Sa. O 2 <75%) = ipossiemia severa UN INTERVENTO A FAVORE DELL’APPORTO DI O 2 E DELLA DIMINUZIONE DEL CONSUMO DI O 2 È IMPERATIVO In generale, la supplementazione di O 2 è indicata quando la Pa. O 2 < 60 mm. Hg, o Sa. O 2 < 90% BISOGNA RAGGIUNGERE UNA Sa. O 2 DI ALMENO 90% E UNA Pa. O 2 DI ALMENO 60 mm. Hg 25

La somministrazione incontrollata di O 2 può precipitare il COMA IPERCAPNICO LA CORREZIONE DELL’IPOSSIEMIA RESTA PRIORITARIA NEI PAZIENTI CON INSUFFICIENZA RESPIRATORIA IPERCAPNICA, POICHÉ L’IPOSSIEMIA UCCIDE RAPIDAMENTE, MENTRE L’IPERCAPNIA UCCIDE PIÙ LENTAMENTE Rispetto al rischio connesso alla persistenza di una severa ipossiemia, l’aumento della Pa. CO 2 è di relativamente minore importanza, a patto che O 2 sia fornito in modo controllato (Sa. O 2) e con valutazioni seriate dell’EGA 26
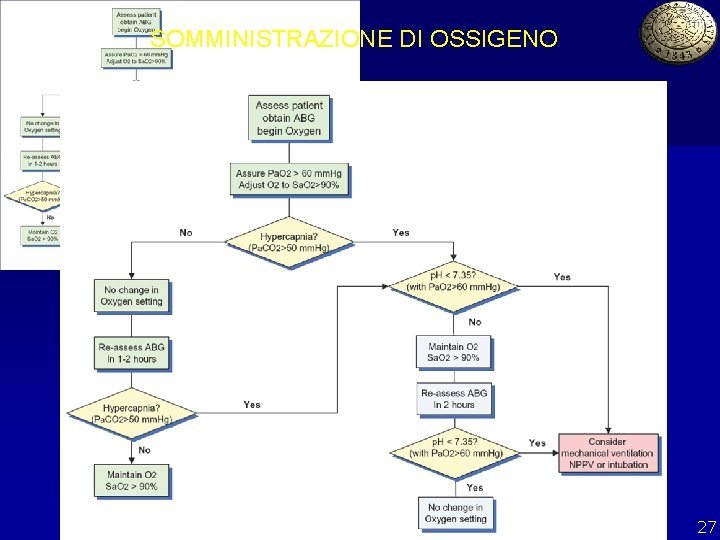
SOMMINISTRAZIONE DI OSSIGENO 27

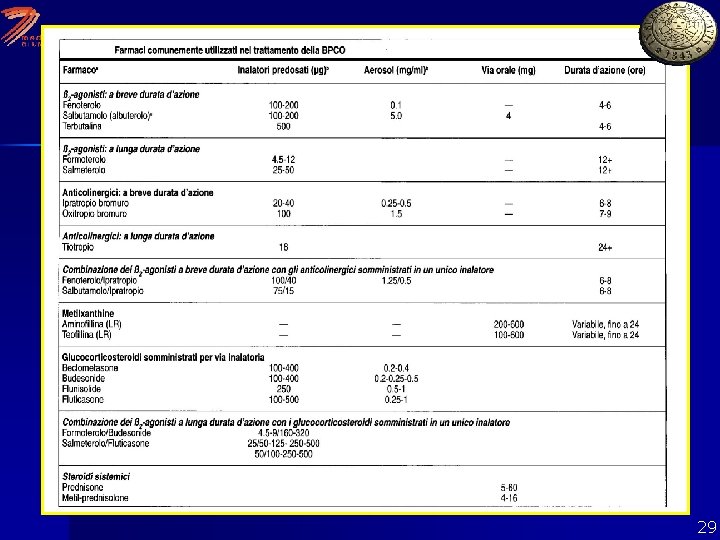
TERAPIA FARMACOLOGICA DELLA BPCO STABILE Nessuno dei farmaci attualmente impiegati nel trattamento della BPCO è in grado di modificare la progressiva riduzione del quadro funzionale respiratorio La terapia farmacologica ha lo scopo di prevenire e controllare i sintomi, ridurre la frequenza e la gravità delle riacutizzazioni, migliorare la qualità della vita e la tolleranza allo sforzo: La BPCO è un disturbo evolutivo 28
29

TERAPIA BRONCODILATATRICE-1 I broncodilatatori (b 2 -agonisti, anticolinergici, metil-xantine) hanno un ruolo centrale nel trattamento dei sintomi della BPCO, sia in acuto che in cronico. E’ preferita la via inalatoria (tranne, ovviamente, per le metil-xantine) La scelta tra b 2 -agonisti e anticolinergici, o una loro combinazione, dipende dalla risposta individuale, sia per quanto riguarda i sintomi, che gli effetti collaterali 30

TERAPIA BRONCODILATATRICE-2 I broncodilatatori possono essere utilizzati al bisogno o regolarmente per prevenire e diminuire i sintomi Il trattamento con broncodilatatori a lunga durata d’azione è più efficace e conveniente L’associazione di più broncodilatatori può migliorare l’efficacia terapeutica e ridurre il rischio di effetti collaterali, rispetto all’aumento della dose di un singolo broncodilatatore 31

TERAPIA BRONCODILATATRICE-3 Somministrazione: Broncodilatatori: con MDI (methered dose inhaler) o con aerosol con maschera faciale (con O 2 o con aria compressa) n Salbutamolo per aerosol: 2. 5 -5 mg in 2. 5 cc sf da ripetere ogni 4 -6 ore (anche ad intervalli più brevi!) n Salbutamolo con MDI: 400 mcgr (4 puff) poi 1 puff ogni 6 ore n Ipratropio per aerosol: 0. 25 -0. 5 mg in 2. 5 cc sf (come sopra) n Ipratropio con MDI: 80 mcg all’inizio e 80 ogni 4 -6 ore (anche ad intervalli più brevi!) n Metilxantine: Aminofillina: dose di attacco: 4 -5 mg/kg/in 1 ora, dose di mantenimento: 0. 5 mg/kg/h in infusione controllo giornaliero dei livelli di farmaco 32

TERAPIA CON CORTICOSTEROIDI-1 -Glucocorticoidi inalatori Il trattamento con steroidi inalatori è adeguato per pazienti affetti da BPCO che presentino: Sintomi VEMS (FEV 1) < 50% Frequenti riacutizzazioni (es. 3 negli ultimi 3 anni) 33

TERAPIA CON CORTICOSTEROIDI-2 -Glucocorticoidi orali-Trattamento a lungo termine n. Un ben noto effetto collaterale della terapia a lungo termine con steroidi per via sistemica è la Miopatia da Steroidi, che contribuisce alla comparsa della debolezza muscolare e al peggioramento dell’insufficienza respiratoria nei paz. con BPCO avanzata n. Poiché non esistono evidenze relative all’efficacia del trattamento protratto con steroidi orali, mentre sono molti gli effetti collaterali, al momento attuale NON SI CONSIGLIA L’USO CRONICO DEI CORTICOSTEROIDI NEI PAZIENTI CON BPCO 34

TERAPIA NELLA BPCO STABILE-1 35

TERAPIA NELLA BPCO STABILE-2 -Astensione Assoluta dal Fumo: la cessazione dell’abitudine al fumo è l’unico intervento terapeutico che può ridurre l’evolutività della malattia polmonare -Esercizio Fisico: la riabilitazione polmonare è fondamentale per mantenere un adeguato stile di vitae ridurre la dispnea -Controllo del Peso: assolutamente da evitare la malnutrizione tipica dell’enfisematoso e il sovrappeso tipico del bronchitico cronico “nel paziente cronico questi interventi sono fondamentali per ridurre l’insorgenza della dispnea” 36

CHIRURGIA PER LA BPCO: bullectomia, riduzione volumetrica polmonare, trapianto polmonare OSSIGENOTERAPIA A LUNGO TERMINE: è l’unica terapia che si è dimostrata in grado di ridurre la mortalità nei pazienti con malattia polmonare in quanto riduce l’ipossiemia e l’ipossia tissutale (sonno, esercizio) 37

PHYSIOLOGICAL INDICATIONS FOR LONG-TERM OXYGEN THERAPY (LTOT) Pa. O 2 mm. Hg ≤ 55 55– 59 Sa. O 2 ≤ 88 89 ≥ 60 ≥ 90 LTOT indication Absolute Relative with qualifier None except with qualifier Qualifying condition None “P”pulmonale, polycythemia >55% History of oedema Exercise desaturation Sleep desaturation not corrected by CPAP Lung disease with severe dyspnea responding to O 2 Pa, O 2: arterial oxygen tension; Sa, O 2: arterial oxygen saturation; Right heart failure; CPAP: continuous positive airways pressure; O 2: oxygen. 38

INDICAZIONI ALLA VENTILAZIONE MECCANICA La decisione di iniziare la ventilazione meccanica dovrebbe essere considerata quando a dispetto di una ottimale terapia medica e una adeguata somministrazione di ossigeno, si ha Acidosi severa-moderata (p. H <7. 36) Ipercapnia (Pa. CO 2>45 -60 mm. Hg) Frequenza respiratoria >24 atti al minuto 39

Indicazioni e controindicazioni alla NIV v n n n Criteri di selezione: dispnea di grado moderato/ grave con utilizzo dei muscoli accessori e movimento addominale paradosso Acidosi di grado moderato (p. H<7. 35) e ipercapnia (Pa. CO 2 >45 mm. Hg) frequenza respiratoria>25 atti/min v n n n n Criteri di esclusione: arresto respiratorio instabilità cardiovascolare deterioramento dello stato mentale secrezioni abbondanti e vischiose recente chirurgia craniofaciale ustioni marcata obesità 40
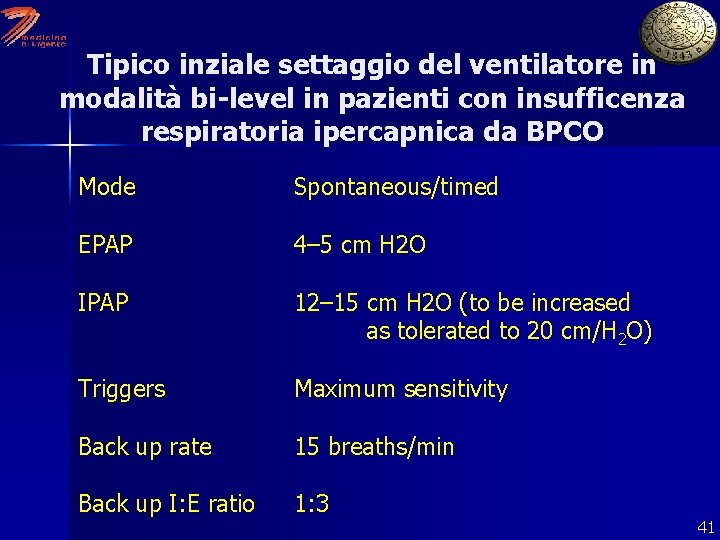
Tipico inziale settaggio del ventilatore in modalità bi-level in pazienti con insufficenza respiratoria ipercapnica da BPCO Mode Spontaneous/timed EPAP 4– 5 cm H 2 O IPAP 12– 15 cm H 2 O (to be increased as tolerated to 20 cm/H 2 O) Triggers Maximum sensitivity Back up rate 15 breaths/min Back up I: E ratio 1: 3 41

INDICAZIONI ALLA VENTILAZIONE INVASIVA n n n n Dispnea marcata, con impiego dei muscoli accessori e movimento addominale paradosso Frequenza respiratoria >35 atti/min Ipossiemia pericolosa per la vita: Pa. O 2<50 mm. Hg Severa acidosi (p. H<7, 25) e ipercapnia (Pa. CO 2 > 60 mm. Hg) Arresto respiratorio Alterazione dello stato mentale Complicazioni cardiovascolari (ipotensione, shock, scompenso cardiaco) Fallimento della NIV 42

CONCLUSIONI n n La BPCO è una malattia diffusa, spesso sottovalutata e sottotrattata, con alta mortalità e morbidità, ed è in continuo aumento E’ fondamentale sospettare la diagnosi delle forme iniziali e indicare un percorso diagnostico e terapeutico anche dal PS Usare una terapia aggressiva in PS nelle riacutizzazioni, valutando attentamente la necessità della NIV Consigliare l’astensione assoluta dal fumo!!! 43

44
- Slides: 44