Bronchite aigu AC TOFFART IFSI St Egrve Gnralits

Bronchite aiguë AC TOFFART IFSI St Egrève

Généralités o Maladie: n n Virale le plus souvent Banale Bénigne Diagnostic purement clinique

Agents infectieux o Sujet sain: n n n o Virale 90% (rhino. V surtout) Parfois Mycoplasma Pneumoniae ou Chlamydia Pneumoniae voire Bordetella Pertussis Surinfection (fumeur +++) : pneumocoque, haemophilus influenzae BPCO, IRCO

Signes évocateurs o o o Printemps ou Automne, en cas isolés ou en petites épidémies Atteinte des VAS puis "descendent sur les bronches" toux, parfois précédée d'infection des voies respiratoires supérieures fièvre inconstante, peu élevée auscultation normale ou signes bronchiques diffus Occasion de dépister tabac et conseil minimal

Anatomo-pathologie o o Inflammation aiguë de la muqueuse des voies aériennes Sécrétions Œdème Obstruction
Conséquences o o Augmentation bronchique extérieures, bactériennes, surinfection Augmentation bronchique de la sensibilité aux agressions en particulier avec risque de de la réactivité

Signes évocateurs

Formes cliniques o phase sèche: n Signes généraux: o Fièvre: > 38°C n n Constante si V grippal ou adéno. V, rare si rhino. V ≥ 38° 5 C au-delà de 3 jours reconsidérer le diagnostic Céphalées, myalgies, malaise général signes fonctionnels respiratoires: toux sèche, quinteuse Signes physiques: rares sibilants o n n o phase humide: 1 fois / 2 n n toux grasse avec expectoration ronchi

Démarche diagnostique o o o Aucun examen complémentaire Identifier les facteurs de gravité potentielle: terrain, facteurs de risque Ne pas manquer un diagnostic de pneumonie

Évolution o Bronches saines: n n n bénigne en 2 à 3 semaines parfois hypersensibilité tussigène jusqu’à plusieurs mois (HRB) Surinfection bactérienne quelquefois

Traitement symptomatique o o o Antipyrétique Fluidifiants, anti-tussifs : peu efficaces Antibiothérapie n n o Adulte sain : abstention: n’accélère pas la guérison et ne prévient pas les complications Sujet à risque : à discuter individuellement En cas d’HRB persistante: envisager bronchodilatateurs + corticostéroïdes

Pneumopathies bactériennes et virales

Physiopathologie o Infection: n n n o o purement alvéolaire bronchique et alvéolaire localisée ou diffuse Interstitielle localisée ou diffuse Très fréquent: 1% de adultes/an Relativement rare par rapport aux infections des VAS: 1% des infections des voies aériennes

Physiopathologie o Voies de pénétration: n n o Aériennes Hématogènes septicémie Facteurs favorisants: n n n Altération du drainage trachéobronchique (tabac, BPCO, cancer, muco) Inhalation de salive ou de liquide gastrique Dépression immunitaire (VIH, cancer, PA, greffe, OH, splénectomie)

Pneumopathie communautaire

Physiopathologie o o Communautaire ou nosocomiale Infection: n n n o alvéolaire bronchique et alvéolaire: localisée ou diffuse Interstitielle: localisée ou diffuse. Très fréquente (1% des adultes/an) mais rare au sein des infection respiratoires (1% des infections des voies aériennes)

Facteurs de risque o o Sujet âgé Troubles de la déglutition: atteinte cordes vocales Immunodépression: cancer, VIH, immunosuppresseurs Éthylique
Signes évocateurs

PNP Franche Lobaire Aiguë o Germes: n n n Pneumocoque Légionelle Haemophilus Klebsielle pneumoniae Staphylocoque

PNP Franche Lobaire Aiguë o Clinique: n n n n début brutal signes généraux: 40°C, frissons, malaise général douleur basithoracique toux expectorations purulentes ± rouillée Dyspnée foyer de crépitants

PNP Franche Lobaire Aiguë o Biologie: n n o hyperleucocytose avec polynucléose Élévation CRP Radiographie pulmonaire n n condensation alvéolaire homogène systématisée, le plus souvent à un lobe bronchogramme aérien
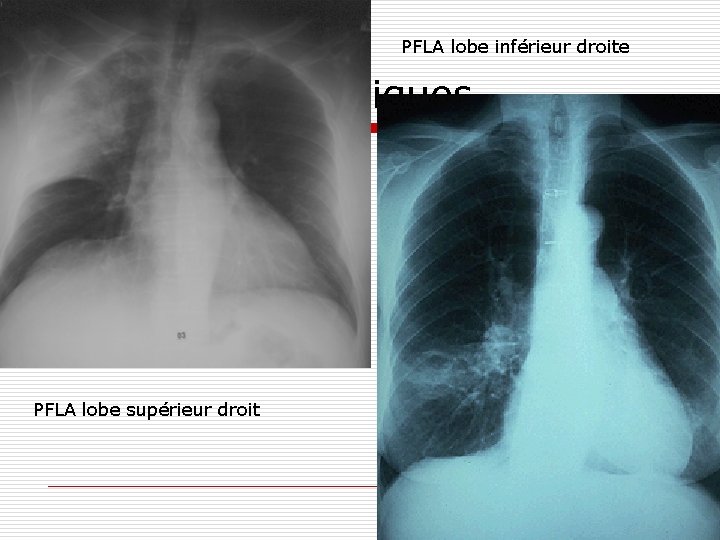
PFLA lobe inférieur droite Moyens diagnostiques o PFLA lobe supérieur droit

PNP Franche Lobaire Aiguë o gravité de l'infection, habituellement à pneumocoque: n n n une ou plusieurs tares associées retard diagnostique>5 j hypoxie atteinte plurilobaire hémocultures positives leucocytose<1 G/L ou >25 G/L

PNP atypique o Germes atypiques: n n o o Mycoplasme chlamydia Virus Parasites: n Pneumocystis jiroveci

PNP atypique o Clinique: n n début plus progressif sur plusieurs jours Signes généraux précurseurs: o n n signes rhinopharyngés premiers phase d'état: o o n fièvre modérée toux sèche parfois myalgies et céphalées auscultation normale ou pauvre

PNP atypique o Biologie: n leucopénie avec neutropénie ou leucocytose o Radiologie: n opacités réticulo-micronodulaires
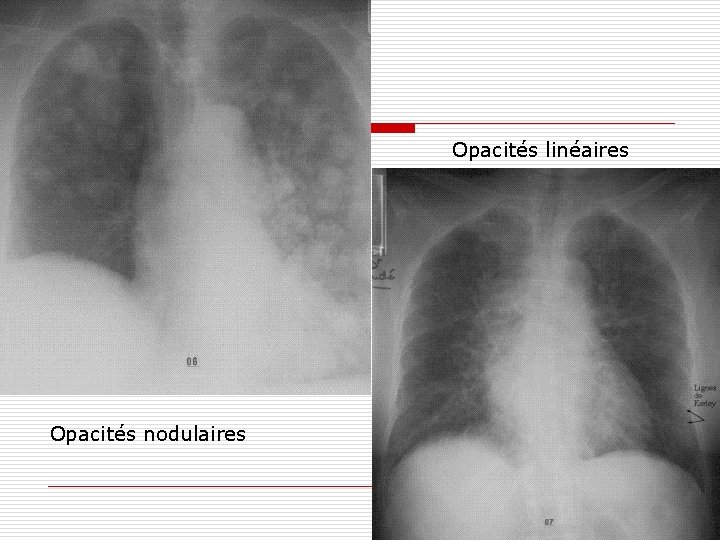
o Opacités nodulaires Opacités linéaires
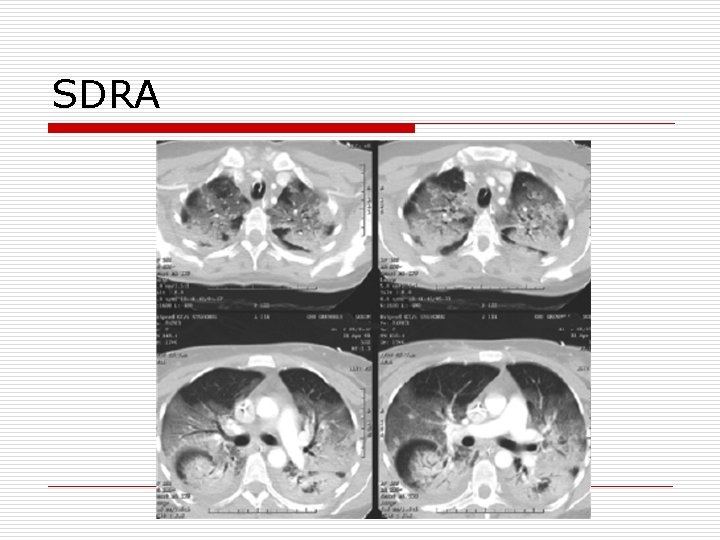
SDRA

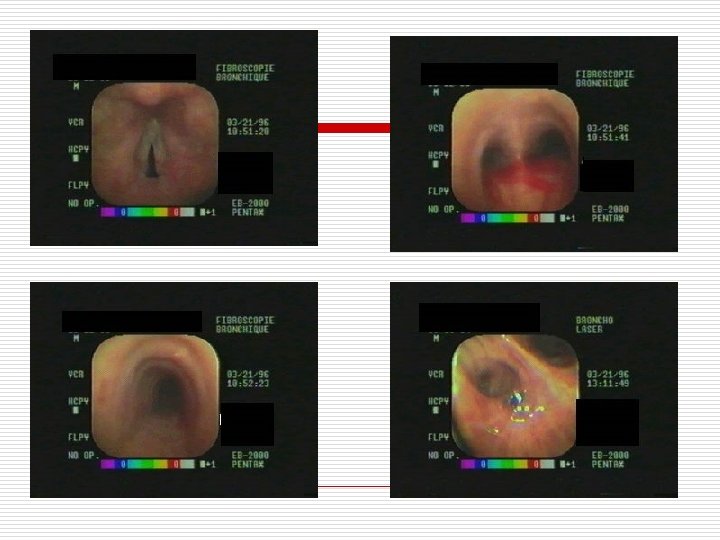
Identifications de l’agent infectieux o o o Examen cytobactériologique des crachats Hémocultures Broncho-aspiration, LBA au cours d’une fibroscopie bronchique
Endoscopie bronchique o

Traitement o Traitement associé en cas de forme grave ou de terrain débilité: n n n Oxygénothérapie Réhydratation correction des désordres hydroélectrolytiques anticoagulation préventive kinésithérapie

Traitement o L'antibiothérapie en fonction: n des données épidémiologiques n de la gravité de la pneumonie

Traitement o Pneumopathie du sujet sain sans signe de gravité: n n n o Pneumopathie du sujet fragile ou comportant des signes de gravité n n o PFLA: amoxicilline 1 g X 3/j Pneumopathie atypique: macrolides, quinolones Si pas d’amélioration: au bout de 48 à 72 h, possible switch Double ATB iv: Augmentin ou C 3 G + macrolides ou FQ Réévalution clinique toujours nécessaire Vaccination antigrippale annuelle et antipneumococcique tous les 3 à 5 ans n > 65 ans, IResp, IC, IH ou IR, aspléniques, diabétiques et alcooliques

PNP nosocomiales survenue d'une pneumopathie au moins 72 h après l'admission à l'hôpital

Généralités o o o 0, 6% des patients hospitalisés 10 à 15% des infections contractées à l'hôpital 30 à 50% de mortalité

Physiopathologie o Facteurs de risque: n n > 70 ans, tabagique, malnutri ou insuffisant respiratoire intervention chirurgicale en particulier thoracoabdominale intubation avec ventilation artificielle troubles de conscience

Caractéristiques bactériologiques o o o Prédominance de BGN: Pseudomonas aeruginosa, Serratia, Enterobacter, Klebsiella, Acinetobacter, Proteus et E Coli Staphylocoque doré Germes intracellulaires Champignons: Candida et Aspergillus Virus Infections plurimicrobiennes fréquentes examens diagnostiques invasifs

Traitement curatif o Antibiothérapie: n n instituée au plus tôt après le diagnostic clinique et bactériologique Associatif élargissement du spectre avec synergie antibactérienne, diminution du risque d'émergence de clones résistants BGN: C 3 G, uréidopéni ou imipénème + aminoside ou FQ Staph: vancomycine + aminoside ou acide fucidique ou fosfomycine

Traitement préventif o o o mesures d'hygiène, en particulier le lavage des mains décontamination des matériels, en particulier en cas de ventilation artificielle. traitement antibiotique discuté au cas par cas mais nécessité d’une antiobiothérapie à large spectre.
- Slides: 40