Brns ar drudzi k rkoties un mazint riskus

Bērns ar drudzi – kā rīkoties un mazināt riskus izvērtējot slimus bērnus ar temperatūras izmaiņām Jana Pavāre, Dr. med Bērnu klīniskā universitātes slimnīca Bērnu slimību klīnika Rīgas Stradiņa universitāte Pediatrijas katedra

Drudzis bērniem 1. Katram bērnam līdz 5 gadu vecumam vidēji ir 3 līdz 6 febrilas temperatūras epizodes gadā. 2. gadījumu vecāki meklē ārsta palīdzību. 3. Febrilas temperatūras epizode ir biežākais ģimenes ārsta apmeklējuma iemesls un otrs biežākais stacionēšanas iemesls bērniem. J C Craig et al: The accuracy of clinical symptoms and signs for the diagnosis of seroius bacterial infection in young febrile children: prospective cohort study of 15 781 febrile illnesses; BMJ 2010; 340; 1594; A V den Bruel: Diagnostic value of clinical features at the presentation to identify seripus infection in children in developed countries: a systemic review; Lancet 2010; 375: 834 -45; A V den Bruel: Signs and symptoms in children with a serious infection: a qualitative study; BMC Family Practice 2005; 6: 36

Drudža iemesli Drudzis nav primārā slimība, tas vienmēr būs tikai kādas slimības vai stāvokļa izpausme. Bērniem visbiežāk drudža iemesls ir infekcijas slimības. Bet jāatceras, ka bērniem drudzi var vērot arī: 1. 2. 3. 4. Pēc vakcinācijas. Psihoemocionālu satraukumu situācijās. Pārāk biezi bērnus saģērbjot. Fizisku aktivitāšu laikā. Ļoti uzmanīgi, ja paaugstināta temperatūra bērnam ir ilgāk nekā nedēļu! Šādās situācijās vienmēr jāizslēdz: 1. Onkoloģiskas un hematoloģiskas saslimšanas. 2. Reimatoloģiskas saslimšanas.

Praktiskas lietas par drudzi • Bērniem ir tendence uz augstākiem temperatūras pacēlumiem nekā pieaugušajiem. • Jānoskaidro ar kādu termometru mērīta temperatūra • Jānoskaidro cik ilgi ir jau paaugstināta temperatūra • Vai temperatūrai dinamikā ir tendence kļūt augstākai, vai samazinās intervāli starp temperatūras pacēlumiem • Jānoskaidro kādi antipirētiķi un kādās devās lietoti – vai tie atbilst bērna svara kilogramiem?

Lielākā daļā gadījumu drudža iemesls ir vīrusu etioloģijas, pašlimitējoša infekcija 5 - 10% gadījumu bērniem ar drudzi attīstās smaga bakteriāla, dzīvību apdraudoša infekcija C Craig et al: The accuracy of clinical symptoms and signs for the diagnosis of seroius bacterial infection in young febrile children: prospective cohort study of 15 781 febrile illnesses; BMJ 2010; 340; 1594; A V den Bruel: Signs and symptoms in children with a serious infection: a qualitative study; BMC Family Practice 2005; 6: 36

Par drudzi citviet pasaulē • Bērnu ar drudzi, īpaši maza vecuma, izvērtēšana aizvien ir liela klīniska dilemma, kas joprojām piesaista nozīmīgu pētniecības uzmanību un rada nepieciešamību pēc vienotas ārstniecības pieejas un metodikas izstrādes. • Ārsti ir tendēti nenovērtēt smagas bakteriālas infekcijas iespējamību bērniem, kam seko neatbilstoši agri un agresīvi uzsākta terapija, un vēl arvien augsta mirstība bērnu populācijā infekcijas slimību dēļ.

5 - 10% gadījumu bērniem ar drudzi attīstās smaga bakteriāla, dzīvību apdraudoša infekcija SEPSE

Mirstība 1. Plašākajā starptautiskajā pētījumā, kas 2003. gadā veikts bērnu populācijā, sepses mirstības koeficients ir 10, 4%. 2. 2006. – 2007. gadā BKUS letāls iznākums konstatēts 21, 7% bērnu ar sepsi. Watson RS, Carcillo JA, Linde-Zwirble WT : The epidemiology of severe sepsis in children in the United States. Am J Respir Crit Care Med 2003; 167: 695 -701. Šakele, Grope, Pavāre, Gardovska „Sepses epidemioloģiskās īpatnības BKUS ārstētajiem pacientiem laika periodā no 2006. 01. – 2007. 12” RSU 8. Zinātniskā konference 2009.
Vairāk nekā pirms 10 gadiem uzsākta Eiropas un ASV intensīvās terapijas speciālistu starptautiska iniciatīva, kuras mērķis ir mazināt mirstību sepses dēļ, uzlabojot potenciālu fatālu gadījumu atpazīšanu un ārstēšanu

Kas ir sepse? Neadekvāta, ģenētiski nosacīta makroorganisma atbilde uz infekcijas izraisītāju, kas smagos gadījumos var novest pie multiorgānu bojājuma un nāves. Nelson, Texbook of Pediatrics, 19 th edition

Sepses iznākums Ir laika sensitīvs ! 2009. gadā Kanādā pētījumā iekļauti 1238 sepses pacienti, pētījuma secinājums: mortalitāte pieaug, ja pacients sepses sākuma stundās atrodas tālāk no slimnīcas, kā arī slimnīcas ietvaros, ja pacients atrodas tālāk no Intensīvās terapijas nodaļas. D. C. Angus et al Severe Sepsis and Septic Shock, The New England Journal of Medicine, 2013 Sept pp 840 -841 Marti et al, Crit Care Med. 2009; 37: 81 -88.

• Katra stunda, kas pediatriska sepses pacienta novērtēšanā un aprūpē aizrit neizmantojot PALS/APLS vadlīnijas, letalitātes risku palielina par 40%. • Ja bērnam ar sepsi apskates brīdī ir hipotensija un pagarināts rekapilarizācijas laiks, mortalitāte drastiski pieaug līdz 30%. • Katra stunda, kas bērnam ar sepsi aizrit bez atbilstošas terapijas (tai skaitā antibakteriālas), letalitātes risku palielina par 7. 6%. Aneja, Carcillo “Differences between adult and pediatric shock” 2011, Minerva Anestesiologica

Biežākās kļūdas bērnu sepses pacientu aprūpē: 1. Neprasme agrīni atpazīt sepses klīniskos parametrus; 2. Novēlota agresīva intravenoza šķīdumu pievade un novēlota empīriska antibakteriālā terapija. J Brierley et al Clinical practice parametrs for hemodynamic support of pediatric and neonatal septic shock: 2007 update from American College of Critical care. Crit Care Med 2009, Vol 37, No 2; A N Bruel et al, : Diagnostic value of clinical features at presentation to identify serious diseases in children in developed countries: a systematic review; The Lancet 2010, Vol 375834 -45; Martinot et al, Pediatr Emerg Care 2007; 13: 277 -281.

Agrīna sepses atpazīšana. 1. Sepses klīnisko parametru atpazīšana 2. Sepses diagnostika ar laboratoro testu palīdzību.

• Pavērsiena punkts sepses savlaicīgā klīniskā pazīšanā bērniem - 2002. gadā notikusī Starptautiskās vienošanās konference, kurā pirmo reizi pieņemtas īpašas bērnu sistēmiskā iekaisuma atbildes sindroma (SIRS) un sepses definīcijas. • Agrīna sepses diagnostika ar laboratoriskās izmeklēšanas metodēm joprojām ir pētniecības aktualitāte starptautiskā zinātnes kontekstā gan pieaugušo, gan bērnu populācijās. Goldstein B, Giroir B, Randolph A: International pediatric sepsis consensus conference: definitions for sepsis and organ dysfunction in pediatrics. Pediatr Crit Care Med 2005; 6: 2 -8.

Jēdzieni sepses klīniskai klasifikācijai. • • SIRS (sistēmiskā iekaisuma atbildes sindroms) Sepse Smaga sepse Septisks šoks Levy M et al; International Sepsis Definitions Conference; Crit Care Med 2003; 31: 1250 -1256 1 st International sepsis Forum on Sepsis in infant and Children Pediatr Crit Care med 2005 Vol 6, No 3 (Suppl)

Sistēmiskā iekaisuma atbildes sindroms (SIRS). Nespecifisks iekaisuma process, ko iniciē infekcija, traumas, apdegumi, pankreatīts un citas saslimšanas.
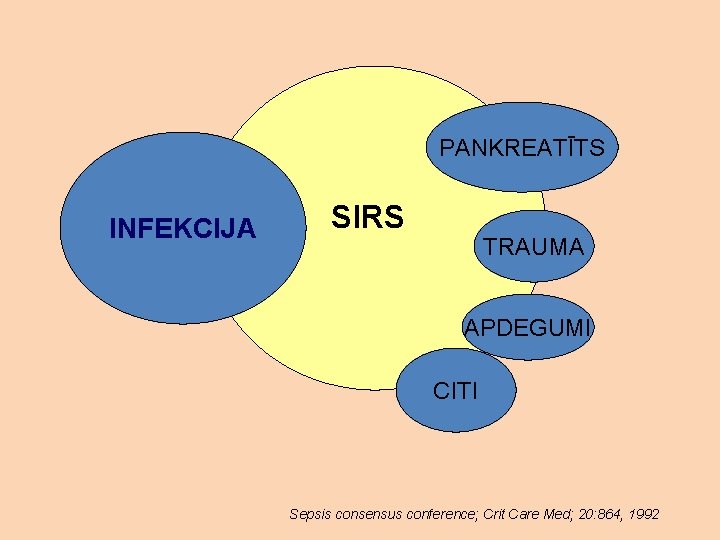
PANKREATĪTS INFEKCIJA SIRS TRAUMA APDEGUMI CITI Sepsis consensus conference; Crit Care Med; 20: 864, 1992

Sistēmiskā iekaisuma atbildes sindroma (SIRS) definīcija bērniem. Vismaz divu kritēriju no sekojošiem četriem klātbūtne, no kuriem vienam obligāti jābūt temperatūras vai leikocītu skaita izmaiņām: • Temperatūra > 380 C vai <360 C • Tahikardija (virs 2 SD no vecuma normas) vai bradikardija bērniem mazākiem par 1 gadu (zem 2 SD no vecuma normas) • Elpošanas frekvence > 2 SD no vecuma normas • Ley skaits palielināts vai samazināts atbilstoši noteiktām vecuma normām vai >10% nenobriedušo neitrofīlu 1 st International sepsis Forum on Sepsis in infant and Children Pediatr Crit Care Med 2005 Vol 6, No 3 (Suppl)
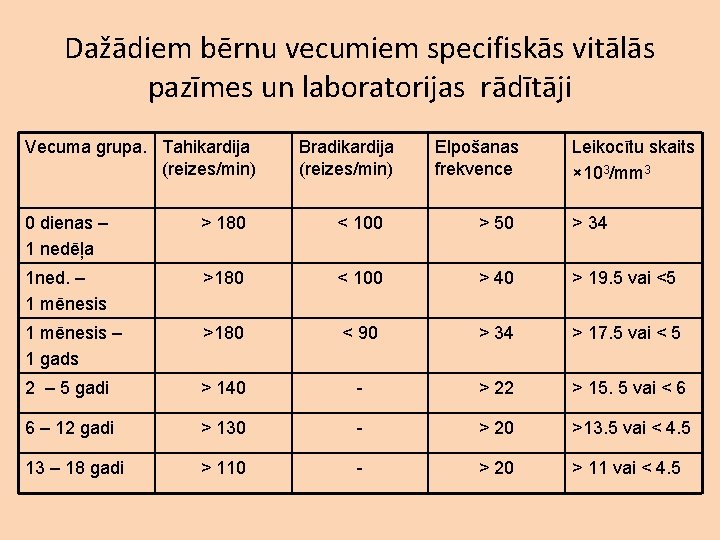
Dažādiem bērnu vecumiem specifiskās vitālās pazīmes un laboratorijas rādītāji Vecuma grupa. Tahikardija (reizes/min) Bradikardija (reizes/min) Elpošanas frekvence Leikocītu skaits × 103/mm 3 0 dienas – 1 nedēļa > 180 < 100 > 50 > 34 1 ned. – 1 mēnesis >180 < 100 > 40 > 19. 5 vai <5 1 mēnesis – 1 gads >180 < 90 > 34 > 17. 5 vai < 5 2 – 5 gadi > 140 - > 22 > 15. 5 vai < 6 6 – 12 gadi > 130 - > 20 >13. 5 vai < 4. 5 13 – 18 gadi > 110 - > 20 > 11 vai < 4. 5

Sepse SIRS kopā ar domājamu vai apstiprinātu infekciju vai SIRS tās rezultātā
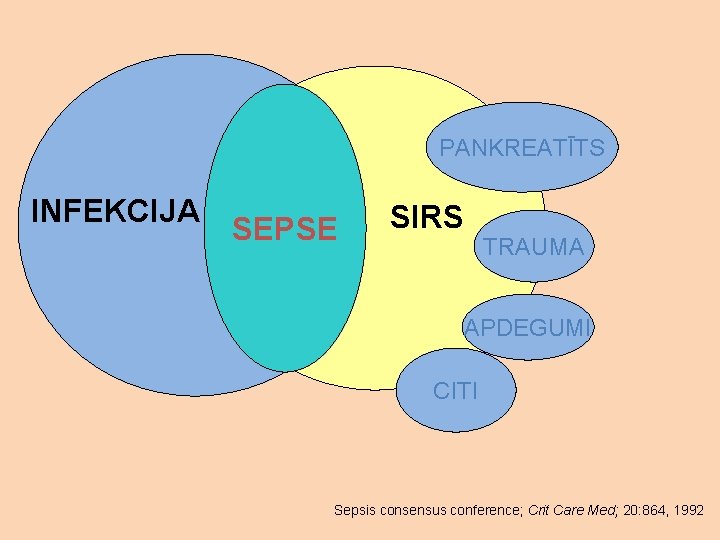
PANKREATĪTS INFEKCIJA SEPSE SIRS TRAUMA APDEGUMI CITI Sepsis consensus conference; Crit Care Med; 20: 864, 1992

Infekcija Apstiprināta infekcija: • Pozitīva asins kultūra • Pozitīva audu kultūra • PCR Domājama infekcija: • Rtg pneimonija • Petehiāla, pupuroza ekzantēma, purpura fulminans • Leikocīti normāli sterilā ķermeņa škidrumā • Perforēts viscus 1 st International sepsis Forum on Sepsis in infant and Children Pediatr Crit Care Med 2005 Vol 6, No 3 (Suppl)
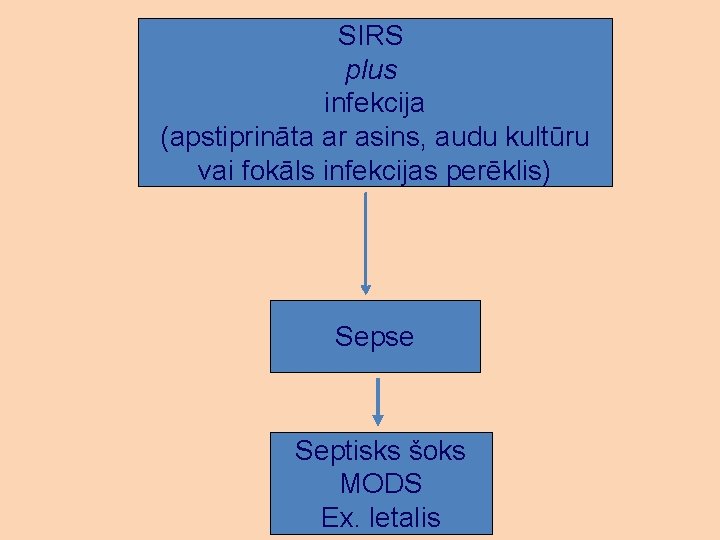
SIRS plus infekcija (apstiprināta ar asins, audu kultūru vai fokāls infekcijas perēklis) Sepse Septisks šoks MODS Ex. letalis

Smaga sepse Sepse plus • Kardiovaskulāra disfunkcija Vai • Akūts RDS Vai • 2 vairāk citu orgānu disfunkcijas

Sepses klīniskā diagnostika – secinājums. Sepses gala iznākums ir laika sensitīvs, tāpēc jebkurš pacients ar SIRS būtu vērtējams kā augsta riska pacients sepses attīstībai.

RĪCĪBAS ALGORITMS BĒRNIEM AR DRUDZI (PAAUGSTINĀTU TEMPERATŪRU VIRS 380 C) PĒC 3 MĒNEŠU VECUMA UN LĪDZ 3 MĒNĒŠU VECUMAM Pieņemts lietošanai BKUS Valdes sēdē 16. 01. 2013.

Algoritma sadaļas I. Pacienta izvērtējums II. Izmeklējumi III. Ārstēšana
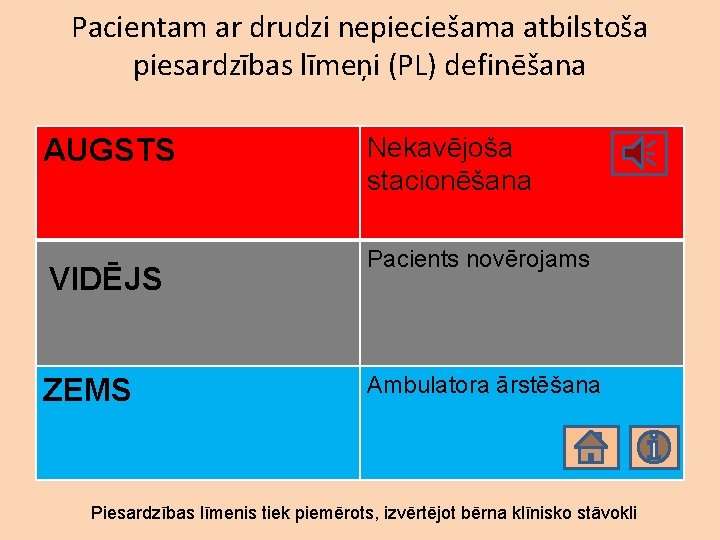
Pacientam ar drudzi nepieciešama atbilstoša piesardzības līmeņi (PL) definēšana AUGSTS VIDĒJS ZEMS Nekavējoša stacionēšana Pacients novērojams Ambulatora ārstēšana Piesardzības līmenis tiek piemērots, izvērtējot bērna klīnisko stāvokli

Pacienta klīniskais izvērtējums

1. Jāizvērtē SIRS kritēriji - jāprecizē temperatūras rādījums, obligāti jāizskaita elpošanas un sirdsdarbības frekvence. Ja ir veiktas, rūpīgi jānovērtē klīniskās analīzes. 2. Jānovērtē bērna vispārējais stāvoklis, aktivitātes līmenis, apziņa. 3. Jānovērtē bērna ādas krāsa un iespējamie ādas elementi. 4. Jānovērtē bērna hidratācijas/atūdeņošanās pakāpe

Kas jāizvērtē visiem bērniem ar drudzi? 1. Jāprecizē temperatūras rādījums, obligāti jāizskaita elpošanas un sirdsdarbības frekvence. Jānovērtē pieejamās klīniskās analīzes – sk. iepriekš SIRS kritērijus bērniem 1. Jānovērtē bērna vispārējais stāvoklis, aktivitātes līmenis, apziņa. 2. Jānovērtē bērna ādas krāsa un iespējamie ādas elementi. 3. Jānovērtē bērna hidratācijas/atūdeņošanās pakāpe

Īpaši uzmanīgi!!! Īpaši uzmanīgi ar hipotermiju vai nepaaugstinātu temperatūru maziem zīdaiņiem līdz 3 mēnešu vecumam! Febrilas temperatūras neesamība neizslēdz nopietnas bakteriālas infekcijas iespējamību! Īpaši uzmanīgi ar leikopēnijām!

Kas jāizvērtē visiem bērniem ar drudzi? 1. Jāprecizē temperatūras rādījums, obligāti jāizskaita elpošanas un sirdsdarbības frekvence. Jānovērtē pieejamās klīniskās analīzes. 2. Jānovērtē bērna vispārējais stāvoklis, aktivitātes līmenis, apziņa. 3. Jānovērtē bērna ādas krāsa un iespējamie ādas elementi. 4. Jānovērtē bērna hidratācijas/atūdeņošanās pakāpe

2. Bērna vispārējais stāvoklis, aktivitātes līmenis

2. Aktivitātes līmenis • Bērns nav spējīgs piecelties • Ir miegains, grūti pamodināms • Atbild uz jautājumiem galvas mājieniem, ar “jā” vai “nē” un tūlīt iekrīt miegā vai uz jautājumiem neatbild vispār • Pukst vai sten • Mazs bērniņš monotoni raud • Ir apziņas traucējumi

Zīdaiņiem bieži smagas slimības vienīgās izpausmes var būt tikai miegainums un samazināta apjoma ēšana

KAM VAJADZĒTU PIEGRIEZT ĪPAŠU VĒRĪBU IZVĒRTĒJOT SLIMU BĒRNU Lancet 2010: 1. Vecāku bažas un intuīcija; vecāku vērtējums, ka šī slimība bērnam noris smagāk nekā iepriekšējās un 2. Klīnicista instinkts ir visticamākie indikatori un tā sauktie “sarkanie karogi” smagi noritošai slimībai (pozitīvās varbūtības koeficients 23 -50, 95% CI 16. 8 -32. 7) A N Bruel et al, : Diagnostic value of clinical features at presentation to identify serious diseases in children in developed countries: a systematic review; The Lancet 2010, Vol 375; 834 -45;

Kas jāizvērtē visiem bērniem ar drudzi? 1. Jāprecizē temperatūras rādījums, obligāti jāizskaita elpošanas un sirdsdarbības frekvence. Jānovērtē pieejamās klīniskās analīzes. 2. Jānovērtē bērna vispārējais stāvoklis, aktivitātes līmenis, apziņa. 3. Jānovērtē bērna ādas krāsa un iespējamie ādas elementi. 4. Jānovērtē bērna hidratācijas/atūdeņošanās pakāpe

3. Ādas krāsa • Āda pelēcīgi bāla, zilgana, cianotiska • Toksisks izskats – “iekritušas” acis, pelēcīgi bāls – bērns izskatās slims • Hemorāģiski ādas elementi

Kas jāizvērtē visiem bērniem ar drudzi? 1. Jāprecizē temperatūras rādījums, obligāti jāizskaita elpošanas un sirdsdarbības frekvence. Jānovērtē pieejamās klīniskās analīzes. 2. Jānovērtē bērna vispārējais stāvoklis, aktivitātes līmenis, apziņa. 3. Jānovērtē bērna ādas krāsa un iespējamie ādas elementi. 4. Jānovērtē bērna hidratācijas/atūdeņošanās pakāpe

Hidratācija/atūdeņošanās pakāpes izvērtējums Par atūdeņošanos liecina: • Bērnam samazināta urinācija (retāka, mazākām porcijām, tumšas krāsas); • Sausas lūpas, mutes gļotāda, mēlē aplikta, sausa; • Acetona smaka no mutes: • Samazināta ādas elasticitāte; • Aukstas rokas un kājas; • Zīdainīšiem iekritis lielais avotiņš

Piesardzības līmeņi (PL) AUGSTS VIDĒJS ZEMS Nekavējoša stacionēšana Bērns novērojams Ambulatora ārstēšana
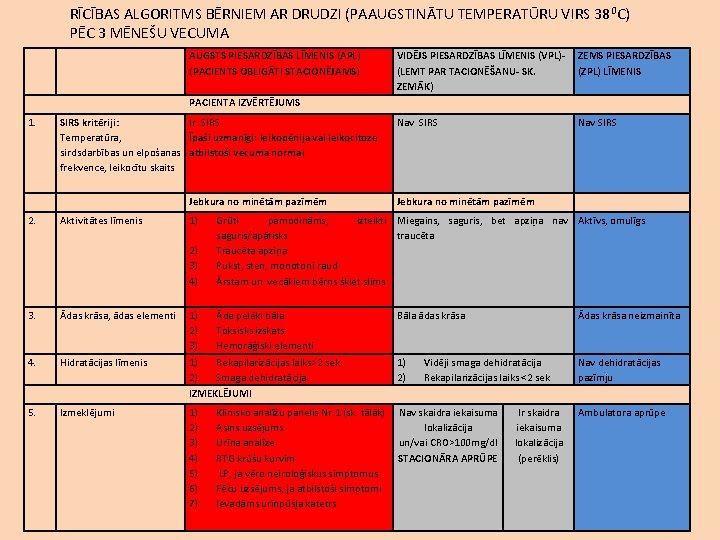
RĪCĪBAS ALGORITMS BĒRNIEM AR DRUDZI (PAAUGSTINĀTU TEMPERATŪRU VIRS 38 0 C) PĒC 3 MĒNEŠU VECUMA AUGSTS PIESARDZĪBAS LĪMENIS (APL) (PACIENTS OBLIGĀTI STACIONĒJAMS) VIDĒJS PIESARDZĪBAS LĪMENIS (VPL)(LEMT PAR TACIONĒŠANU- SK. ZEMĀK) ZEMS PIESARDZĪBAS (ZPL) LĪMENIS Nav SIRS PACIENTA IZVĒRTĒJUMS 1. SIRS kritēriji: Ir SIRS Temperatūra, Īpaši uzmanīgi: leikopēnija vai leikocitoze sirdsdarbības un elpošanas atbilstoši vecuma normai frekvence, leikocītu skaits Jebkura no minētām pazīmēm 2. Aktivitātes līmenis 1) 2) 3) 4) 3. Ādas krāsa, ādas elementi 4. Hidratācijas līmenis 5. Izmeklējumi Jebkura no minētām pazīmēm Grūti pamodināms, izteikti Miegains, saguris, bet apziņa nav Aktīvs, omulīgs saguris/apātisks traucēta Traucēta apziņa Pukst, sten, monotoni raud Ārstam un vecākiem bērns šķiet slims 1) Āda pelēki bāla Bāla ādas krāsa 2) Toksisks izskats 3) Hemorāģiski elementi 1) Rekapilarizācijas laiks>2 sek. 1) Vidēji smaga dehidratācija 2) Smaga dehidratācija 2) Rekapilarizācijas laiks <2 sek IZMEKLĒJUMI Ādas krāsa neizmainīta 1) 2) 3) 4) 5) 6) 7) Ambulatora aprūpe Klīnisko analīžu panelis Nr. 1 (sk. tālāk) Nav skaidra iekaisuma Asins uzsējums lokalizācija Urīna analīze un/vai CRO>100 mg/dl RTG krūšu kurvim STACIONĀRA APRŪPE LP, ja vēro neiroloģiskus simptomus Fēču uzsējums, ja atbilstoši simptomi Ievadāms urīnpūšļa katetrs Ir skaidra iekaisuma lokalizācija (perēklis) Nav dehidratācijas pazīmju
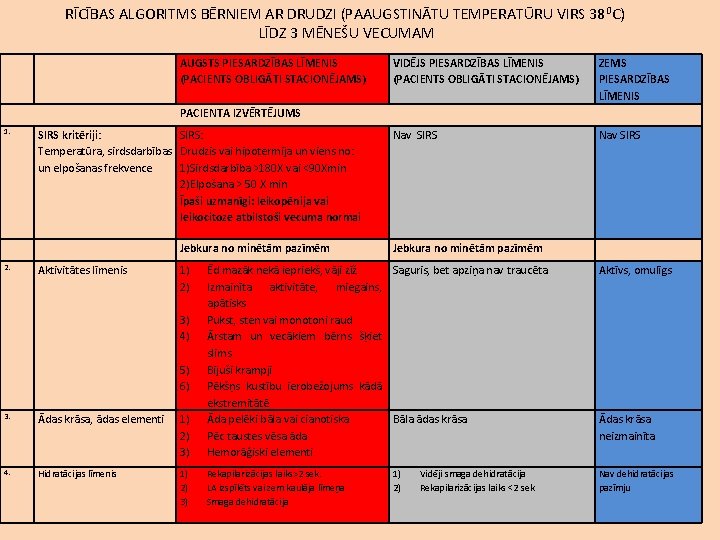
RĪCĪBAS ALGORITMS BĒRNIEM AR DRUDZI (PAAUGSTINĀTU TEMPERATŪRU VIRS 38 0 C) LĪDZ 3 MĒNEŠU VECUMAM AUGSTS PIESARDZĪBAS LĪMENIS (PACIENTS OBLIGĀTI STACIONĒJAMS) VIDĒJS PIESARDZĪBAS LĪMENIS (PACIENTS OBLIGĀTI STACIONĒJAMS) ZEMS PIESARDZĪBAS LĪMENIS Nav SIRS PACIENTA IZVĒRTĒJUMS 1. SIRS kritēriji: SIRS: Temperatūra, sirdsdarbības Drudzis vai hipotermija un viens no: un elpošanas frekvence 1)Sirdsdarbība >180 X vai <90 Xmin 2)Elpošana > 50 X min Īpaši uzmanīgi: leikopēnija vai leikocitoze atbilstoši vecuma normai Jebkura no minētām pazīmēm 2. Aktivitātes līmenis 1) 2) Jebkura no minētām pazīmēm 3. Ādas krāsa, ādas elementi 1) 2) 3) Ēd mazāk nekā iepriekš, vāji zīž Saguris, bet apziņa nav traucēta Izmainīta aktivitāte, miegains, apātisks Pukst, sten vai monotoni raud Ārstam un vecākiem bērns šķiet slims Bijuši krampji Pēkšņs kustību ierobežojums kādā ekstremitātē Āda pelēki bāla vai cianotiska Bāla ādas krāsa Pēc taustes vēsa āda Hemorāģiski elementi 4. Hidratācijas līmenis 1) 2) 3) Rekapilarizācijas laiks>2 sek. LA izspīlēts vai zem kaulāja līmeņa Smaga dehidratācija 3) 4) 5) 6) 1) 2) Vidēji smaga dehidratācija Rekapilarizācijas laiks <2 sek Aktīvs, omulīgs Ādas krāsa neizmainīta Nav dehidratācijas pazīmju

Izmeklējumi (skatīt arī iepriekš) ANALĪŽU PANELIS NR. 1 • Pilna asina aina • CRO, IL 6 • Asins gāzes un elektrolīti • Laktāts • ASAT, ALAT, bilirubīns • Urea, kreatinīns • Glikoze • Koagulogramma ANALĪŽU PANELIS NR. 2 • Pilna asina aina • CRO • ASAT, ALAT, bilirubīns • Urea, kreatinīns • IL 6, ja diagnozes precizēšanai nepieciešama papildus iekaisuma marķieru noteikšana
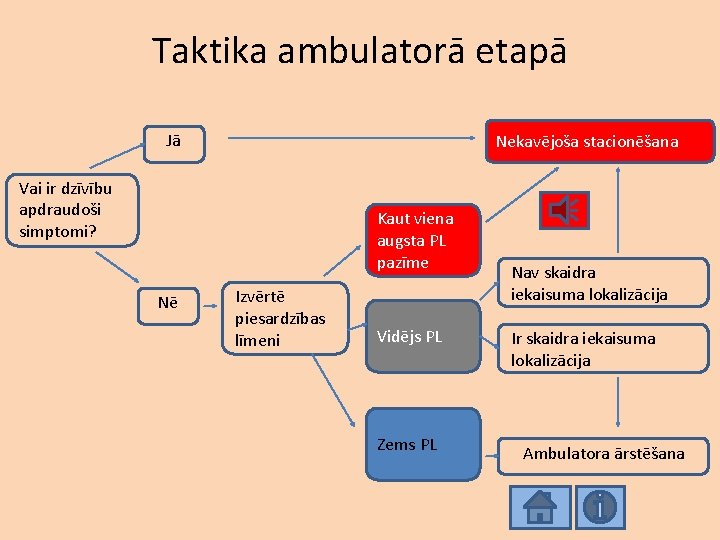
Taktika ambulatorā etapā Jā Nekavējoša stacionēšana Vai ir dzīvību apdraudoši simptomi? Kaut viena augsta PL pazīme Nē Izvērtē piesardzības līmeni Vidējs PL Zems PL Nav skaidra iekaisuma lokalizācija Ir skaidra iekaisuma lokalizācija Ambulatora ārstēšana
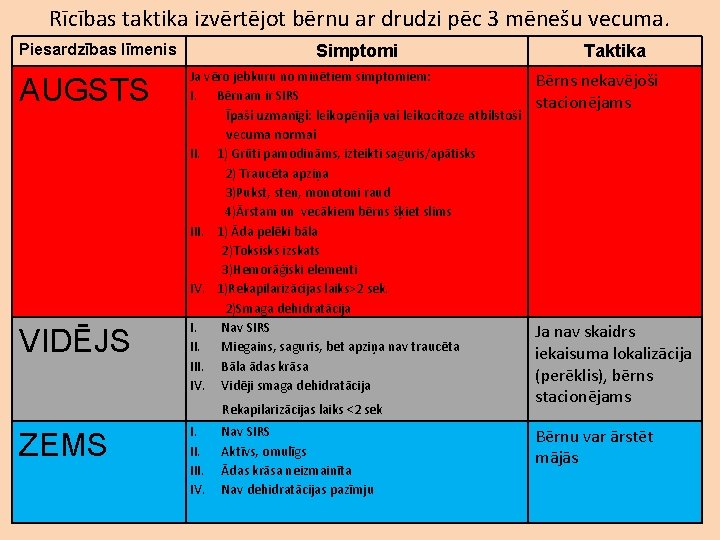
Rīcības taktika izvērtējot bērnu ar drudzi pēc 3 mēnešu vecuma. Piesardzības līmenis AUGSTS VIDĒJS Simptomi Ja vēro jebkuru no minētiem simptomiem: Bērns nekavējoši I. Bērnam ir SIRS stacionējams Īpaši uzmanīgi: leikopēnija vai leikocitoze atbilstoši vecuma normai II. 1) Grūti pamodināms, izteikti saguris/apātisks 2) Traucēta apziņa 3)Pukst, sten, monotoni raud 4)Ārstam un vecākiem bērns šķiet slims III. 1) Āda pelēki bāla 2)Toksisks izskats 3)Hemorāģiski elementi IV. 1)Rekapilarizācijas laiks>2 sek. 2)Smaga dehidratācija I. Nav SIRS Ja nav skaidrs II. Miegains, saguris, bet apziņa nav traucēta iekaisuma lokalizācija III. Bāla ādas krāsa (perēklis), bērns IV. Vidēji smaga dehidratācija Rekapilarizācijas laiks <2 sek ZEMS Taktika I. III. IV. Nav SIRS Aktīvs, omulīgs Ādas krāsa neizmainīta Nav dehidratācijas pazīmju stacionējams Bērnu var ārstēt mājās

Īpaši uzmanīgi! Augsts piesardzības līmenis piemērojams : 1) Bērniem ar hroniskām saslimšanām, attīstības aizturi; 2) Bērniem, kuriem drudzis ir ilgāks par nedēļu, neskatoties uz saņemto terapiju.

Rīcības taktika izvērtējot bērnu ar drudzi līdz 3 mēnešu vecuma. Piesardzības līmenis AUGSTS VIDĒJS Simptomi Ja vēro jebkuru no minētiem simptomiem: Bērns nekavējoši I. Bērnam ir SIRS stacionējams Īpaši uzmanīgi: leikopēnija vai leikocitoze atbilstoši vecuma normai II. 1) Grūti pamodināms, izteikti saguris/apātisks 2) Traucēta apziņa 3)Pukst, sten, monotoni raud 4)Ārstam un vecākiem bērns šķiet slims III. 1) Āda pelēki bāla 2)Toksisks izskats 3)Hemorāģiski elementi IV. 1)Rekapilarizācijas laiks>2 sek. 2)Smaga dehidratācija I. Nav SIRS Visi bērni ar drudzi II. Miegains, saguris, bet apziņa nav traucēta līdz 3 mēnešu III. Bāla ādas krāsa vecumam IV. Vidēji smaga dehidratācija Rekapilarizācijas laiks <2 sek ZEMS Taktika I. III. IV. Nav SIRS Aktīvs, omulīgs Ādas krāsa neizmainīta Nav dehidratācijas pazīmju stacionējami Visi bērni ar drudzi līdz 3 mēnešu vecumam stacionējami

NB! 1) Visiem zīdaiņiem detalizēti noskaidrojama prenatālā perioda un dzemdību anamnēze. Visiem priekšlaikus dzimušiem bērniem jāfiksē postkonceptuālais vecums. 1) Antibakteriālā terapija uzsākam visiem bērniem ar drudzi līdz 1 mēneša vecumam un visiem bērniem līdz 3 mēnešu vecumam, ja vien nav diagnosticēta saslimšana, kuras ārstēšanai nav nepieciešami antibakteriālie līdzekļi.

Uzmanību! Ārstam jānovērtē klātienē jebkurš bērns vecumā līdz 3 mēnešiem ar paaugstinātu temperatūru virs 380 C

ĀRSTĒŠANA BĒRNIEM AR DRUDZI PĒC 3 MĒNEŠU VECUMA ĀRSTĒŠANA 6. Ārstēšana Nekavējoši uzsākama terapija: 1)I/v šķidruma ievade 20 ml/kg 20 min. 2)Antibakteriālā terapija - III paaudzes cefalosporīni (Cefotaxime 150 mg/kg/dn vai Ceftriaxone 80 -100 mg/kg/dn) plus Vancomicinum 60 mg/kg/dn meningīta gadījumā 1)Monitorējamas vitālās funkcijas nepārtrauktā režīmā. TERAPIJA UZSĀKAMA 1 STUNDAS LAIKĀ KOPŠ PACIENTS NOVĒRTĒTS KĀ ATBILSTOŠS AUGSTAM PIESARDZĪBAS LĪMENIM Uzsākama terapija: 1)I/v šķidruma ievade 20 ml/kg/stundā 2)Antibakteriālā terapija Cefotaxime 150 mg/kg/dn vai Ceftriaxone 80 -100 mg/ Antibakteriāla 1) vai simptomātiska 2) terapija atbilstoša iekaisuma lokalizācijai Perorāla rehidratācija; Ja nepieciešams, antibakteriālā terapija atbilstoši iespējamam infekcijas izsaucējam.
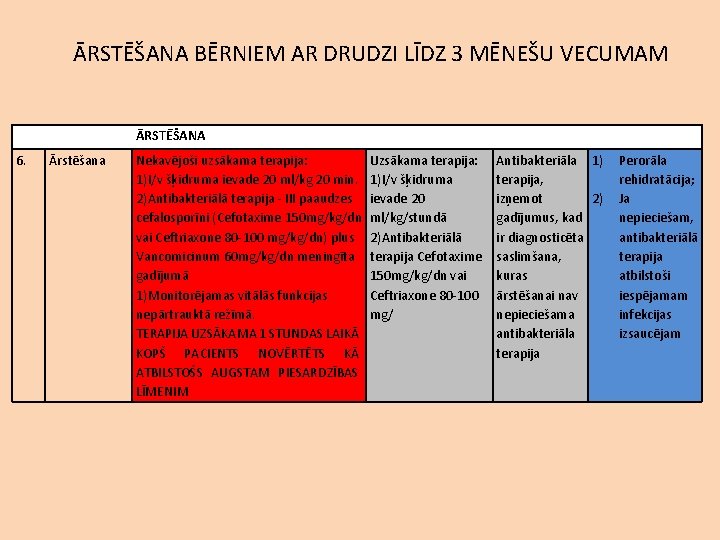
ĀRSTĒŠANA BĒRNIEM AR DRUDZI LĪDZ 3 MĒNEŠU VECUMAM ĀRSTĒŠANA 6. Ārstēšana Nekavējoši uzsākama terapija: 1)I/v šķidruma ievade 20 ml/kg 20 min. 2)Antibakteriālā terapija - III paaudzes cefalosporīni (Cefotaxime 150 mg/kg/dn vai Ceftriaxone 80 -100 mg/kg/dn) plus Vancomicinum 60 mg/kg/dn meningīta gadījumā 1)Monitorējamas vitālās funkcijas nepārtrauktā režīmā. TERAPIJA UZSĀKAMA 1 STUNDAS LAIKĀ KOPŠ PACIENTS NOVĒRTĒTS KĀ ATBILSTOŠS AUGSTAM PIESARDZĪBAS LĪMENIM Uzsākama terapija: 1)I/v šķidruma ievade 20 ml/kg/stundā 2)Antibakteriālā terapija Cefotaxime 150 mg/kg/dn vai Ceftriaxone 80 -100 mg/ Antibakteriāla 1) terapija, izņemot 2) gadījumus, kad ir diagnosticēta saslimšana, kuras ārstēšanai nav nepieciešama antibakteriāla terapija Perorāla rehidratācija; Ja nepieciešam, antibakteriālā terapija atbilstoši iespējamam infekcijas izsaucējam

Mirstība 1. 2006. – 2007. gadā BKUS letāls iznākums konstatēts 21, 7% bērnu ar sepsi. 2. 2009. – 2010. gadā BKUS ar sepsi mira tikai 6% bērnu. Šakele, Grope, Pavāre, Gardovska „Sepses epidemioloģiskās īpatnības BKUS ārstētajiem pacientiem laika periodā no 2006. 01. – 2007. 12” RSU 8. Zinātniskā konference 2009. A Zahare, MF Pētnieciskais darbs “Sepses epidemioloģiskās un un klīniskās īpatnības BKUS ārstētajiem pacientiem laika periodā no no 2009. gada A Zahare, MF Pētnieciskais darbs “Sepses janvāra līdz 2010. gada decembrim”

Kas vecākiem jādara mājās? • Bērns jādzirda, ievērojot vecumam nepieciešamo šķidruma apjomu • Bērnu atbilstoši jāsaģērbj • Jāseko atūdeņošanās pazīmēm • Jāvēro ādas elementiem • Bērns jāapskata naktī • Bērnu nedrīkst vest uz skolu un bērnudārzu

Ļoti svarīgs ir uzņemtais šķidruma daudzums, un bērna dzirdināšana vecākiem uzskatāma par darbu, kas jāveic atbildīgi un nepārtraukti. Dzirdināšana nenozīmē vienas vai divu sulas vai tējas krūzīšu izdzeršanu. Pats minimālais šķidruma apjoms ir vismaz 100 ml uz katru bērna svara kilogramu.

Jāatceras! • Bērns zaudē daudz šķidruma gan paaugstinoties temperatūrai, gan svīstot, gan paātrināti elpojot. • Ļoti lieli šķidruma zudumi ir vemšanas un caurejas laikā. • Bērni atūdeņojas daudz straujāk nekā pieaugušie.

Kad vecākiem jāmeklē palīdzība? • Bērna stāvoklis pasliktinās • Bērns kļūst miegaināks, slikti kontaktē ar vecākiem vai ir pat apziņas traucējumi • Bērns nedzer, ir samazināta urinācija • Attīstās ādas elementi, kas nepazūd uz tiem uzspiežot • Drudzis ir ilgāk par 5 dienām • Vecāki ir uztraukušies, un viņiem bērns šķiet slims

Asins kultūras • Ļoti vērtīgs (informatīvs) izmeklējums visiem bērniem ar iespējamu bakteriālu infekciju. • Citviet pasaulē kā rutīnas izmeklējums, turklāt no 2 vēnu punkciju vietām. Pareiza tehnika: • Asins sterilitātes materiālu nenoņem caur pastāvīgiem intravenoziem vai intraarteriāliem kateteriem; • Ja iespējams, asins parauga ņemšanas brīdī pārtrauc infūziju, vai asinis noņemt distāli no intravenoza katetera, lai izvairītos no asins atšķaidīšanas ar infūzijas šķidrumu. • Materiālu jāņem pēc iespējas ātrāk drudža laikā. • Asinis noņem tieši pirms antibiotiķu ievadīšanas.

Kādus medikamentus izvēlēties simptomātiskai drudža ārstēšanai? • Bērniem ar drudzi kā antipirētiski līdzekļi lietojami paracetamols (acetaminofēns) un ibuprofēns. • Šie līdzekļi nav lietojami rutīnas veidā drudža profilaksei, un tie nebūtu lietojami abi vienlaikus vai pamīšus. • Ievērojamas sekojošas devas: Paracetamols 15 mg/kg ik 4 -6 stundas, bet ne vairāk kā 4 devas 24 h laikā un ne biežāk kā ik pa 4 h Ibuprofens 10 mg/kg ik 6 stundas, bet ne vairāk kā 4 devas 24 h laikā un ne biežāk kā ik 6 h NICE (National Institute for Health and Clinical Excellence) clinical guidelines “Feverish illness in children: assessment and initial management in children younger than 5 years”, Lielbritānija, 2007 NSW (New South Wales, Australia) guidelines “Infants and children: Acute Management of Fever”, Second edition, 2010

NB! Pretdrudža medikamentu lietošana un to sniegtais temperatūru pazeminošais efekts neizslēdz bakteriālu infekciju, autoimūnu un onkohematoloģisku saslimšanu iespējamību.
- Slides: 62