BRNC BASAMAKTA ASTIMA YAKLAIM Dr Mehmet Ali Habeolu

BİRİNCİ BASAMAKTA ASTIMA YAKLAŞIM Dr. Mehmet Ali Habeşoğlu Başkent Üniversitesi Tıp Fakültesi Göğüs Hastalıkları AD 1

TEDAVİ YAKLAŞIMI

Tedavinin amacı Kontrolü sağlamak 3
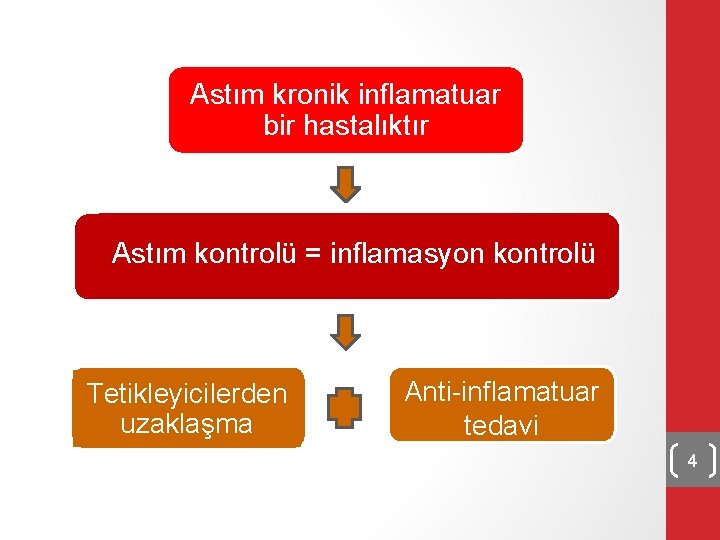
Astım kronik inflamatuar bir hastalıktır Astım kontrolü = inflamasyon kontrolü Tetikleyicilerden uzaklaşma Anti-inflamatuar tedavi 4

Astımın gelişme süreci 1 • Allerjene temas sonucu duyarlanma 2 • Tekrarlayan allerjen maruziyeti sonucu inflamasyonun gelişmesi 3 • Tetikleyen faktörlerinde etkisi ile semptomların ortaya çıkması 5

Tedavi programı Hasta eğitimi Tetikleyici etkenlerin uzaklaştırılması Eşlik eden hastalıkların tedavisi Hastalığın ağırlığının ve kontrol durumunun belirlenmesi Uzun süreli medikal tedavi için plan yapılması Atak için tedavi planı yapılması Hastanın düzenli takibi 6

Hasta eğitiminde verilmesi gereken bilgiler 1. Hastalıkları hakkında bilgilendirme 2. Kontrol edici ve kurtarıcı ilaçların farkları 3. İnhaler kullanımı ve PEFmetre kullanımı 4. Belirti ve atakların önlenmesi 5. Yazılı tedavi planlarının uygulanması konusunda bilgilendirme 6. Astım kontrolünün izlenmesi 7. Tıbbi tedaviye başvurulması gereken zaman ve yöntem 7

Yazılı tedavi planı 8
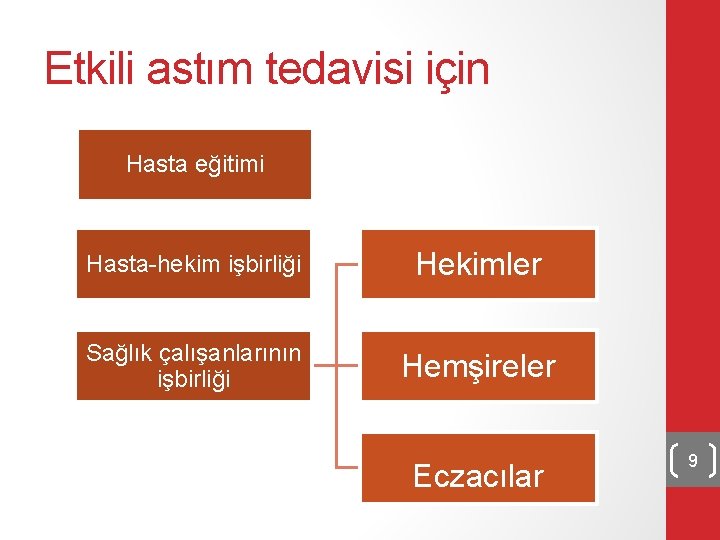
Etkili astım tedavisi için Hasta eğitimi Hasta-hekim işbirliği Hekimler Sağlık çalışanlarının işbirliği Hemşireler Eczacılar 9

Tetikleyici etkenlerin uzaklaştırılması 10

Primer Korunma • Allerjene duyarlanma Sekonder Korunma • Astım gelişmiş bir veya duyarlanmış kişide semptomların kişide hastalığın ve atakların ortaya çıkmasının gelişiminin önlenmesidir 11

Astımı tetikleyen çevresel faktörler • Allerjenler • İnhalan • Besinsel • Sigara • Mesleksel maruziyetler • Hava kirliliği • Viral solunum yolu enfeksiyonları • İlaçlar, katkı maddeleri 12

Çevresel risk faktörlerinin kontrol altına alınması • Hastalığın gelişiminin önlenmesi • Semptomların kontrol altına alınması • Atakların önlenmesi 13

Ev tozu akarları için önlemler • Allerjen geçirmez yatak ve yastık kılıfları kullanılabilir • Yatak takımları haftada bir kez 55 derece üzerinde sıcak su ile yıkanmalı • İç ortam nem oranını %60’ın altında tutulmalı (ideali %30 -50) • Yatak odasından halılar kaldırılmalı 14

Evcil hayvanlar için önlemler • Evcil hayvanlar mümkünse evden uzaklaştırılmalı, uzaklaştırılamıyorsa yatak odasına alınmamalı • Kediler sık yıkanmalı, evde temizlik daha sık aralarla yapılmalı • Ev tozu akarı allerjisi de beraber bulunan hastalarda akar korunma önlemleri hayvan allerjenlerine de korunma sağlar • Hava temizleme cihazlarının kullanımının klinik yararı konusunda kesin bilgi yoktur 15

Küf mantarlarından korunma önerileri • Evde su sızıntıları ve nemim önlenmesine yönelik önlemler alınmalı, gerekli onarımlar yapılmalı • Ev sık havalandırılmalı • Evde küf oluşmasına uygun yüzeyler beyazlatıcılarla temizlenmeli • Duvardan duvara halı ve saksı bitkileri kaldırılmalı • Basit yöntemlerle nem ve küf azaltılamıyorsa nem giderici cihazlar kullanılabilir 16

İnfluenza aşısı • Astımlılarda influenza aşısının yararına yönelik kanıtlar veriler yetersizdir • Ağır persistan astımlı hastalarda uygulanması önerilebilir • Yumurta allerjisi olanlarda alerjik reaksiyon riski nedeniyle uygulanmamalıdır 17

Hastalığın ağırlığının ve kontrol durumunun belirlenmesi 18
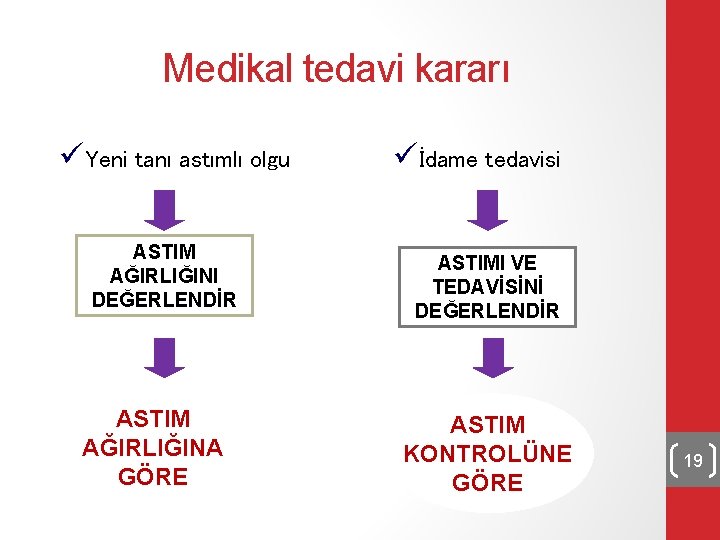
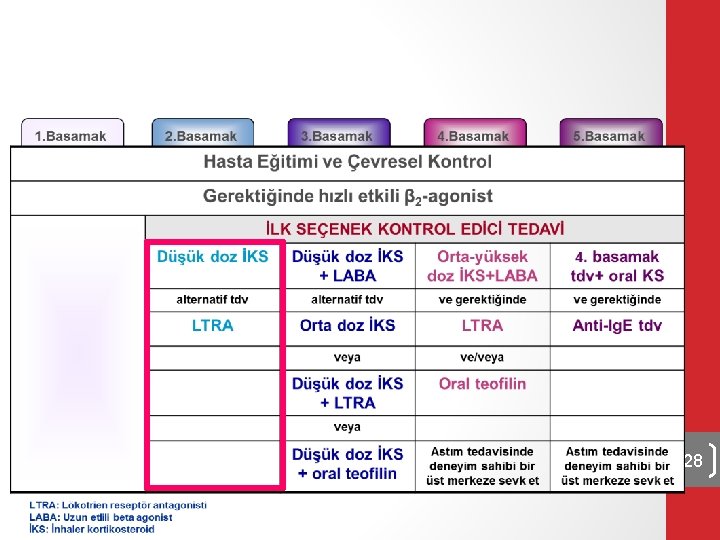
Medikal tedavi kararı üYeni tanı astımlı olgu ASTIM AĞIRLIĞINI DEĞERLENDİR ASTIM AĞIRLIĞINA GÖRE üİdame tedavisi ASTIMI VE TEDAVİSİNİ DEĞERLENDİR ASTIM KONTROLÜNE GÖRE 19

Astımın ağırlığının değerlendirilmesi 20
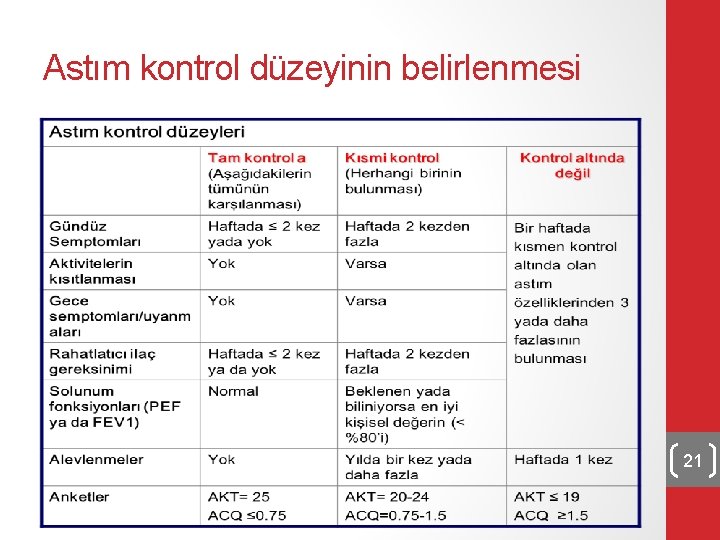
Astım kontrol düzeyinin belirlenmesi 21
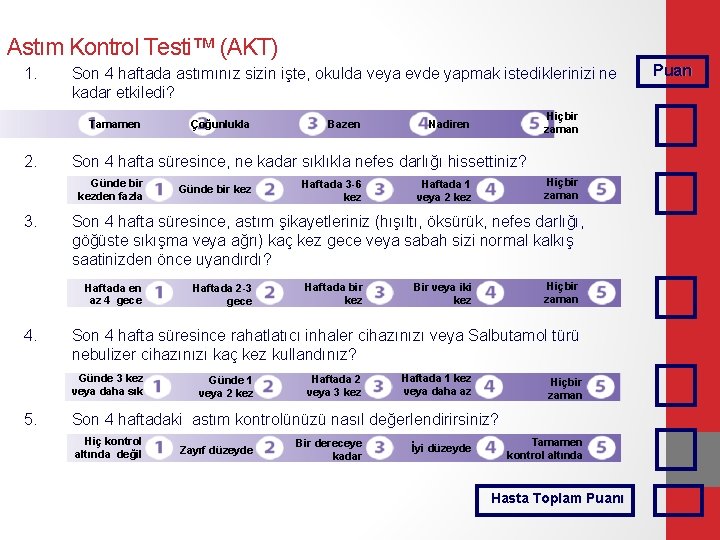
Astım Kontrol Testi™ (AKT) 1. Son 4 haftada astımınız sizin işte, okulda veya evde yapmak istediklerinizi ne kadar etkiledi? Tamamen 2. Günde bir kez Haftada 3 -6 kez Hiçbir zaman Haftada 1 veya 2 kez Haftada 2 -3 gece Haftada bir kez Hiçbir zaman Bir veya iki kez Son 4 hafta süresince rahatlatıcı inhaler cihazınızı veya Salbutamol türü nebulizer cihazınızı kaç kez kullandınız? Günde 3 kez veya daha sık 5. Hiçbir zaman Nadiren Son 4 hafta süresince, astım şikayetleriniz (hışıltı, öksürük, nefes darlığı, göğüste sıkışma veya ağrı) kaç kez gece veya sabah sizi normal kalkış saatinizden önce uyandırdı? Haftada en az 4 gece 4. Bazen Son 4 hafta süresince, ne kadar sıklıkla nefes darlığı hissettiniz? Günde bir kezden fazla 3. Çoğunlukla Günde 1 veya 2 kez Haftada 2 veya 3 kez Haftada 1 kez veya daha az Hiçbir zaman Son 4 haftadaki astım kontrolünüzü nasıl değerlendirirsiniz? Hiç kontrol altında değil Zayıf düzeyde Bir dereceye kadar İyi düzeyde Tamamen kontrol altında Hasta Toplam Puanı Puan

Astım Kontrol Ölçeği© (ACQ)

Medikal Tedavi 24

Astım ilaçları Kontrol edici ilaçlar • İnhale ve sistemik steroidler • Uzun etkili beta-2 agonistler • Lökotrien reseptör antagonistleri • Uzun etkili teofilin • Anti Ig. E Semptom giderici ilaçlar • Kısa etkili beta-2 agonistler • Teofilinler (i. v. formları) • Antikolinerjikler 25

Olgu ü 38 y, K. ü 3 yıldır olan nefes darlığı, öksürük ve hırıltı ü Haftada 2 -3 kez aktivitesi kısıtlayan nefes darlığı atakları ü Ayda 2 -3 kez gece öksürük ile uyanıyor ü FEV 1 %82, FEV 1/FVC %66 ü Bronkodialtatöre yanıt FEV 1’de 280 m. L (%21) 26

Astımın ağırlığının belirlenmesi 27
28
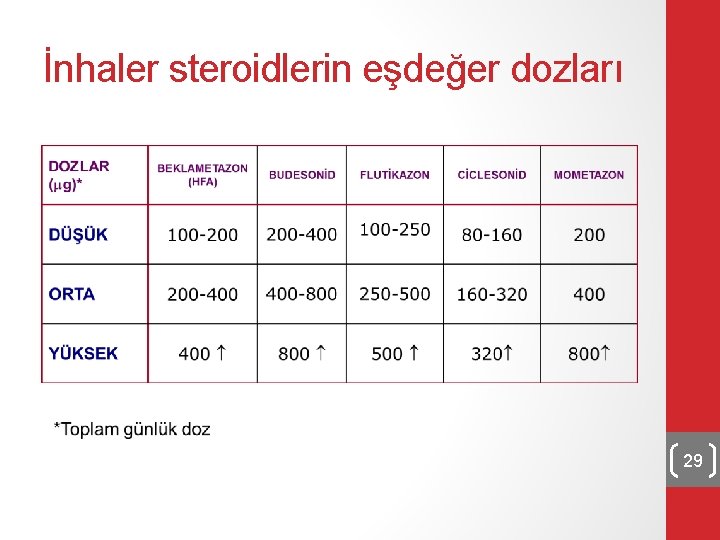
İnhaler steroidlerin eşdeğer dozları 29

• İnhaler steroid kullanamayan ya da inhaler steroidlere bağlı inatçı ses kısıklığı gibi lokal yan etkiler görülen hastalarda lökotrien reseptör antagonistleri kullanılabilir. • İnhaler steroid ile kontrol altına alınan hastalarda inhaler steroid kesilip lökotrien reseptör antagonistine geçilmesi hastaların çoğunda kontrolün kaybolmasına neden olabilir. 30

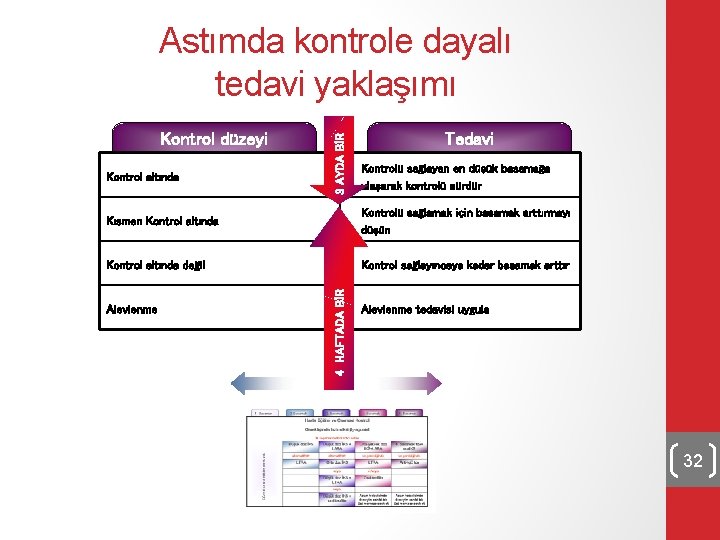
Astım kontrolünün bileşenleri • Güncel kontrolün sağlanması • Semptomlar ( gece semptomları dahil) • Aktivite kısıtlanması • Semptom giderici ilaç gereksinimi • Solunum fonksiyonları • Gelecekteki risklerin önlenmesi • Atakların önlenmesi • İlaç yan etkileri • Kalıcı solunum fonksiyon kayıplarının önlenmesi • Hastalığın progresyonunun önlenmesi 31
Kontrol düzeyi Kontrol altında 3 AYDA BİR Astımda kontrole dayalı tedavi yaklaşımı Tedavi Kontrolü sağlayan en düşük basamağa ulaşarak kontrolü sürdür Kontrolü sağlamak için basamak arttırmayı düşün Kontrol altında değil Kontrol sağlayıncaya kadar basamak arttır Alevlenme 4 HAFTADA BİR Kısmen Kontrol altında Alevlenme tedavisi uygula 32

• Tedavide amaç tam kontrolün sağlanmasıdır. • Kontrol sağlanana kadar tedavi 4 haftada bir değerlendirilerek basamak çıkılır. Tam kontrol sağlandıktan 3 ay sonra tedavi inilerek kontrolü sağlayan en düşük tedavi basamağında idame ettirilir. • Hastalık kontrolden çıktığında kısa süreli (5 -10 gün) steroid kürü verilebilir 33

Olgu Tedavinin 4. haftası sonunda kontrol • Budezonid inhaler 100 mcg 2 x 1 alıyor. • Yakınmaları azalmış. • Tedavi başlangıcından sonra sadece ağır egzersizlerde nefes darlığı oluyor. • Bu nedenle haftada 3 -4 kez salbutamol inhaler alıyor. • FEV 1 %90, FEV 1/FVC %74 34

Astım Kontrol Testi™ (AKT) 1. Son 4 haftada astımınız sizin işte, okulda veya evde yapmak istediklerinizi ne kadar etkiledi? Tamamen 2. Hiçbir zaman 3 Günde bir kez Haftada 3 -6 kez Haftada 1 veya 2 kez Hiçbir zaman 4 Astım kontrol Haftada 2 -3 gece Haftada bir kez Hiçbir zaman Bir veya iki kez altında değil !!! 3 Son 4 hafta süresince rahatlatıcı inhaler cihazınızı veya Salbutamol türü nebulizer cihazınızı kaç kez kullandınız? Günde 3 kez veya daha sık 5. Nadiren Son 4 hafta süresince, astım şikayetleriniz (hışıltı, öksürük, nefes darlığı, göğüste sıkışma veya ağrı) kaç kez gece veya sabah sizi normal kalkış saatinizden önce uyandırdı? Haftada en az 4 gece 4. Bazen Son 4 hafta süresince, ne kadar sıklıkla nefes darlığı hissettiniz? Günde bir kezden fazla 3. Çoğunlukla Puan Günde 1 veya 2 kez Haftada 2 veya 3 kez Haftada 1 kez veya daha az Hiçbir zaman 3 Tamamen kontrol altında 4 Son 4 haftadaki astım kontrolünüzü nasıl değerlendirirsiniz? Hiç kontrol altında değil Zayıf düzeyde Bir dereceye kadar İyi düzeyde Hasta Toplam Puanı 17

Astımı kontrol altında olmayan bir hasta… • İlacını düzenli alıyor mu? • İnhaler tekniği iyi mi? • Tetikleyicilerden uzaklaşmış mı? • Astım kontrolünü etkileyen tedavi gerektiren komorbiditeleri var mı? 36

Astım kontrolünü zorlaştıran komorbiditeler • Allerjik rinit • Obezite • Kronik sinüzit • Sigara • Gastroözefageal reflü • Besin allerjisi • Analjezik duyarlılığı • Hipertiroidi • Kord vokal • Psikolojik bozukluklar disfonksiyonu • Hipertansiyon 37

Olgu: Basamak arttırmak gerekir • İlk seçenek: Düşük doz İKS+LABA • Alternatif tedaviler • Orta doz İKS • Düşük doz İKS+LTRA • Düşük doz IKS+ oral teofilin İKS: İnhaler kortikosteroid LABA: Uzun etkili β 2 agonist LTRA: Lökotrien antagonisiti 38

Atak tedavisi 39

Atak tanımı • Astım atağı, astımlı bir hastada ilerleyen nefes darlığı, öksürük, hışıltı veya göğüste baskı hissi yakınmalarının ortaya çıkışı ve bunlara PEF, FEV 1 azalması gibi solunum fonksiyon testi (SFT) bozukluklarının eşlik etmesi olarak tanımlanır. • Solunum fonksiyon testi bozuklukları atak varlığı ve ciddiyetinin en objektif göstergesidir. • Atak tanısı, öykü ve fizik inceleme ile konur. TTD Astım Tanı ve Tedavi Rehberi, 2010 40

Atak nedenleri • Tetikleyicilerle karşılaşma • Viral solunum yolu infeksiyonları • Çevresel irritanlara ve allerjenlere maruz kalma • Sigara dumanı • Ev tozu • Kedi, köpek • Hamamböceği • Küfler • Polen • Egzersiz • İyi tedavi edilmeyen rinit, sinüzit, GÖR • Stress, yüksek duygulanmalar (ağlama, gülme vb) • İlaçlar • Anti-inflamatuar tedavinin yetersizliği 41

Astım atağının ağırlığını belirleme 42

Evde atak tedavisi • Hafif-orta atakta/Tedaviye uyumlu hasta • PEF <%20 azalma • Gece uyanma • Β 2 agonist kullanımında artış Yazılı tedavi eylem planı !!! • Tetikleyiciden uzaklaşma • Βronkodilatör tedavi • Steroid • İnhaler KS dozu: x 2 ! vs. x 4 • Sistemik KS: 0, 5 -1 mg/kg/gün prednizolon 43
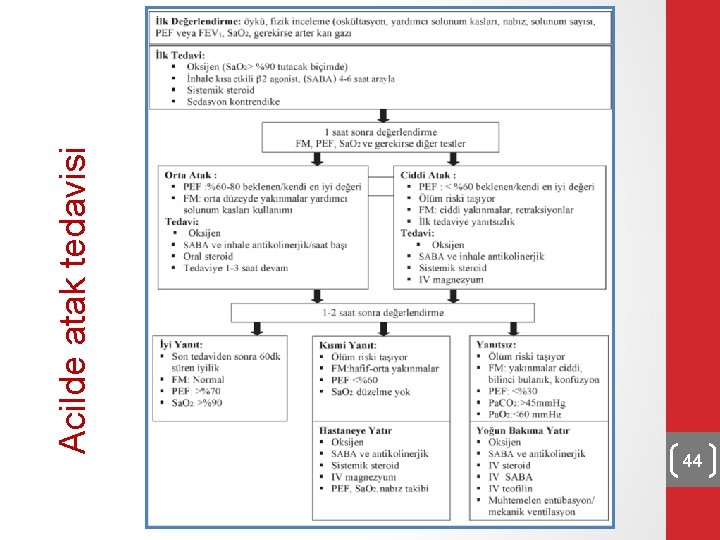
Acilde atak tedavisi 44

Olgu • Budesonid + formoterol kombinasyonu başlandı. • Tedavi değişikliği sonra • 4. haftada astımı tam kontrol altında • 4. ay sonunda tam kontrol altında 45

• 5. ayda tedavisini doğru ve düzenli kullandığı halde; • 4 -5 gündür olan boğazda yanma burun tıkanıklığı, geniz akıntısı ve kırgınlığı var, ateşi olmamış. • Sabaha karşı öksürük ve göğüste sıkışma hissi ile uyanıyor. • Günlük rahatlatıcı ilaç (salbutamol) ihtiyacı artmış ORTA ATAK • Nefes darlığı giderek artmış ve o gün işe gidememiş. • Fizik muayene; • A: 36, 7 N: 110/dk SS: 22/dk TA: 120770 mm. Hg, SPO 2: %92 • Anksiyete (4) Kısa cümlelerle konuşuyor. Hırıltı (+) Yardımcı solunum kasları solunuma katılıyor. • Ekspiyum uzun yaygın bifazik ronküsleri (+) 46

Evde atak tedavisi • Hafif-orta atakta/Tedaviye uyumlu hasta • PEF <%20 azalma • Gece uyanma • Β 2 agonist kullanımında artış Yazılı tedavi eylem planı !!! • Tetikleyiciden uzaklaşma • Βronkodilatör tedavi • Steroid • İnhaler KS dozu: x 2 ! vs. x 4 • Sistemik KS: 0, 5 -1 mg/kg/gün prednizolon 47

İlk tedavi • Oksijen • İnhale Kısa etkili beta-2 agonistler • Sistemik KS 48

1 saat sonra değerlendir 49

1 -2 saat sonra değerlendir 50

Astım atağında yapılmaması gerekenler • Ataklarda, bakteriyel enfeksiyonu düşündüren ateş, pürülan balgam, pnömoni veya sinüzit varlığı gösterilmedikçe antibiyotikler rutin olarak verilmez. • İnhale mukolitik ilaçların atakta etkinliği gösterilememiştir. Hatta bazı ciddi ataklarda öksürük ve hava yolu obstrüksiyonunu kötüleştirebileceği düşünülmektedir. • Anksiyolitik ve hipnotik ilaçlar da sedasyon, solunum depresyonu yapabilecekleri için kesin olarak ataklarda verilmemelidir. • Antihistaminik ve fizik tedavi yöntemlerinin atak tedavisinde herhangi bir etkisi gözlenememiştir. 51

SONUÇTA BİRİNCİ BASAMAKTA • Astımdan korunma • Erken tanı • Tedavi • Hasta eğitimi • Hasta izlemi • Atak tedavisi 52

İnhaler tedavi 53

İnhaler tedavinin avantajları • • • Hedef bölge olan hava yoluna ilaç direkt uygulanabilir Hızlı etki başlangıcı Az doz ile istenen etki Sistemik ve GİS yan etkileri azdır Nisbeten rahat uygulanır 54

İnhaler ilaç yan etkileri Lokal Sistemik İnhaler Kortikosteroidler Orofaringeal Kandidiyazis Ses kısıklığı Adrenal baskılanma Büyüme geriliği (Yüksek dozlarda İnhaler Beta-2 agonist Yok Sempatik sistem uyarısı Tremor Taşikardi Hipopotasemi 55

Taneciklerin etki yerleri Tanecik çapı mikron Bölgesel toplanma Etkinlik Güvenirlilik >5 Orofarenks Özefagus Klinik etki yok Yutulursa GIS emilim 1 -5 Büyük hava yolları Klinik etki Akciğerlerde emilim <1 Periferik havayolu ve alveol Bazı lokal klinik Yüksek etkiler sistemik emilim 56

İnhaler cihazlar ÖDİ/KTİ • Küçük volüm • Kullanıma hazır • Stabil obstrüktif hastalıklarda Ultrasonik/jet nebülizatör • Daha yüksek volüm > 1 ml • Hazırlama süreci gerekir • Ciddi solunum yetmezliği, astım atağı, KOAH alevlenmesi, Kistik fibroz 57

Ölçülü doz inhaler • Metal hazne içinde itici gazla karışık etken madde bulunur. • Valv çubuğuna baskı ile tek dozluk ilaç püskürtülür • Aerosol bulutu oluşur 58

ÖDİ- itici gazlar • Kloro Floro Karbon (CFC) • Hidro floro alkan (HFA) • CFC tatsız, yanıcı değil • Klor içermiyor • Püskürünce hızla buharlaşır • Ozon tabakasına zarar vermez • Taşıdığı partiküller ileri hareketine devam eder • Soğuk olması orofarenkste irritasyon • Ancak küresel ısınmaya katkısı var öksürüğü ve bronkospazma neden olabilir • Ozon tabakasına zararlı • Düşük ısıda etki azalır: 0 C de CFC buharlaşmaz ve tanecikler büyür 59

ÖDİ avantajları • Çabuk kullanım • Kolay taşıma • Çok doz içermesi 60

ÖDİ Dezavantajları Teknik Nedenler • El-Nefes koordinasyonu şarttır • Ventilasyonu yetersiz hastalar etkin kullanamaz • İlaç orofarinkste fazla birikir ve yan etki riski artar; Aerosolün yüksek çıkış hızı (30 -50 m/sn) ve büyük tanecik çapı (30 mic) • Cihazda kalan ilaç tam olarak bilinemez, aniden bitebilir 61

ÖDİ+spacer • Ağızda birikimi azalttığı için özellikle inhaler KS kullanımında önerilmiştir. • El-Nefes koordinasyonunu arttırır • CFC’un irritan etkisini azaltır 62

Kuru toz inhaler 63

İnhaler ilaçların kullanımı teknikleri • www. toraks. org tr • www. rahatnefesalmakistiyorum. com 64

• Araştırılan klinik durumlarda herhangi bir hasta grubundaki etkinlikleri yönünden cihazlar arasında anlamlı farklılık bulunmamıştır • Yan etkiler minimal raporlanmış ve verilen doz arttıkça artış göstermiştir • Tüm inhale cihazlar doğru teknik ve inhalasyonla kullanıldığında hastalarda benzer etkinlik sağlamışlardır 65

İnhaler ilaç seçerken • Hastanın cihazı doğru kullanabilmesi • Hastanın cihaz tercihi • İlaç-cihaz uyumu • Cihazın hastaya doğru şekilde açıklayacak zaman ve altyapı olmaması veya izlem yapılamayacak olması • Tedavi giderleri ve sosyal güvence 66
- Slides: 66