BNH THNG HN BS Nguyn Th Thu Tho

BỆNH THƯƠNG HÀN BS. Nguyễn Thị Thu Thảo

1. 2. 3. 4. 5. 6. Mục tiêu Khai thác yếu tố dịch tễ học cần cho chẩn đoán. Giải thích cơ chế bệnh sinh Mô tả biểu hiện lâm sàng và hai biến chứng thường gặp. Nêu và giải thích các xét nghiệm cần làm để chẩn đoán. Viết và giải thích phác đồ điều trị. Nêu biện pháp phòng bệnh.

DÀN BÀI 1. 2. 3. 4. 5. 6. Đại cương Tác nhân Dịch tễ học Sinh bệnh học Giải phẫu bệnh Lâm sàng Biến chứng 8. Cận lâm sàng 9. Chẩn đoán 10. Điều trị 11. Phòng ngừa 7.

1. Đại cương n Bệnh nhiễm trùng toàn thân do Salmonella typhi và Salmonella paratyphi A, B, C; n Lây qua đường tiêu hóa n Gây sốt kéo dài + biến chứng xuất huyết tiêu hóa và thủng ruột

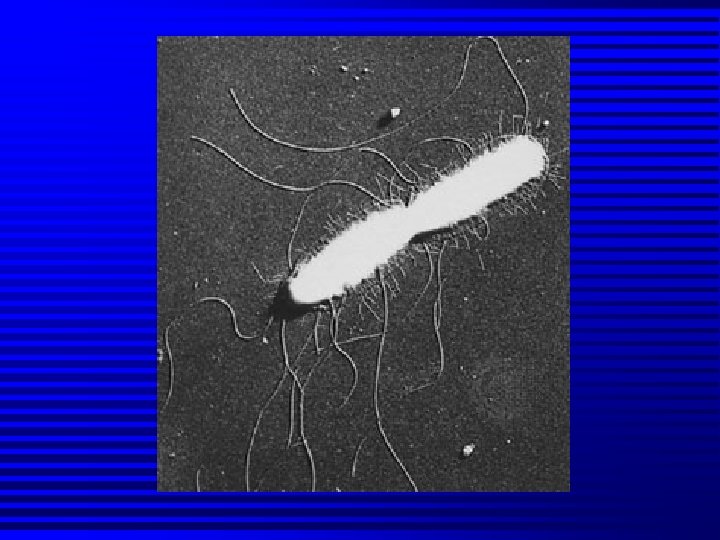
2. TÁC NH N Salmonella là trực trùng gram âm, di động, gia đình Enterobacteriaceace. n Có 3 kháng nguyên: n n O: KN thân, lipopolysaccharide màng tế bào. H: KN lông mao, protein. Vi: KN vỏ, polysaccharide. Gây nhiều bệnh cảnh : - Viêm dạ dày-ruột: S. typhimurium - Nhiễm trùng huyết: S. typhimurium, S. cholerasuis - Thương hàn & phó thương hàn: S. typhi, S. paratyphi

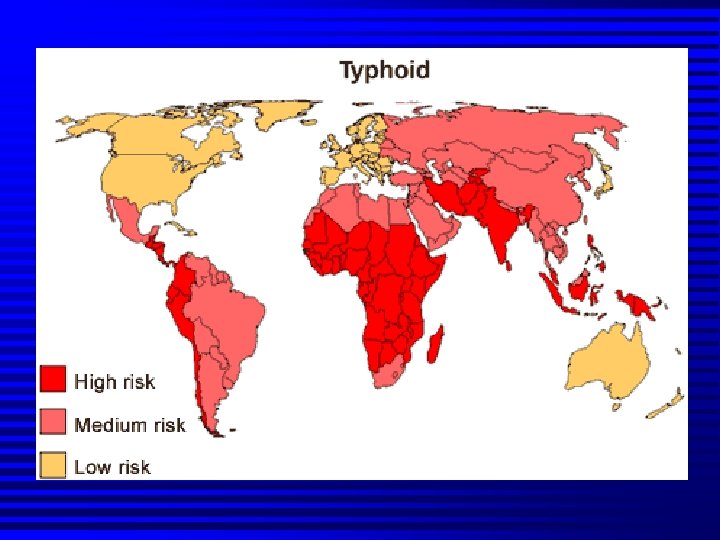
3. Dịch tễ học 16 triệu ca trên toàn thế giới và 600. 000 ca tử vong mỗi năm. n Bệnh gây dịch ở nhiều nước đang phát triển, đặc biệt ở Ấn Độ, Đông Nam Á, Trung Nam Mỹ, châu Phi. n Các đợt bùng phát dịch sốt thương hàn ở những quốc gia đang phát triển có thể gây ra tỉ lệ tử vong cao hơn, đặc biệt khi do các chủng kháng sinh. n

3. Dịch tễ học 3. 1. Nguồn lây: n Người bệnh thải VT trong phân, nước tiểu, chất ói… n Người bệnh trong thời kỳ hồi phục (6 tháng) n Người lành mang trùng mạn: 3% BN mang trùng trên 1 năm, nữ > nam. 3. 2. Đường lây: phân-miệng, qua thức ăn, nước uống nhiễm VT thương hàn. 3. 3. Cơ thể cảm thụ: người lớn <30 tuổi. Vùng lưu hành: trẻ em >1 tuổi +++ người suy giảm miễn dịch ++
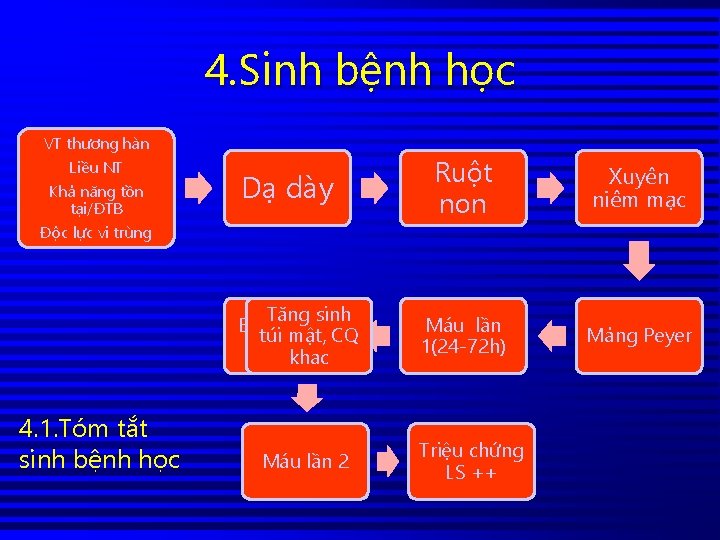
4. Sinh bệnh học VT thương hàn Liều NT Khả năng tồn tại/ĐTB Độc lực vi trùng Dạ dày Tăng sinh Bị SRE thực túi mật, CQ bào khac 4. 1. Tóm tắt sinh bệnh học Máu lần 2 Ruột non Xuyên niêm mạc Máu lần 1(24 -72 h) Mảng Peyer Triệu chứng LS ++

4. Sinh bệnh học 4. 2. Cơ chế bệnh sinh: n n n Nội độc tố: được dung nạp. Phức hợp miễn dịch: tìm thấy trên bệnh nhân thương hàn viêm vi cầu thận và hội chứng thận nhiễm mỡ. CID/não rối loạn tri giác.
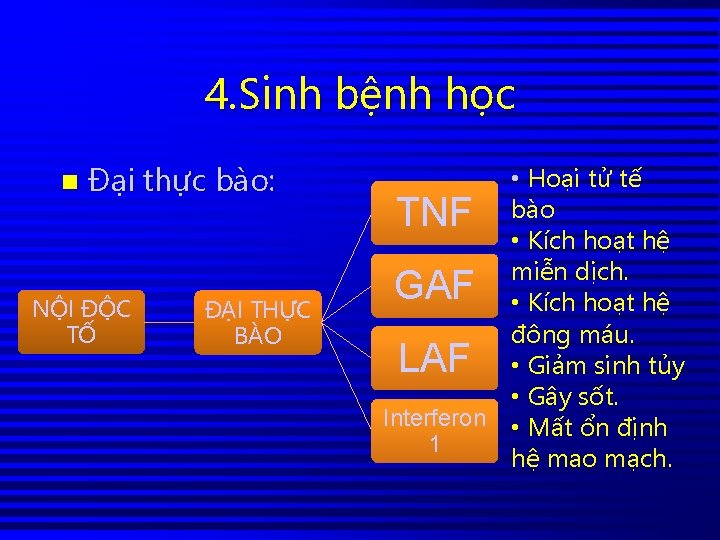
4. Sinh bệnh học n Đại thực bào: NỘI ĐỘC TỐ ĐẠI THỰC BÀO • Hoại tử tế TNF bào • Kích hoạt hệ miễn dịch. GAF • Kích hoạt hệ đông máu. LAF • Giảm sinh tủy • Gây sốt. Interferon • Mất ổn định 1 hệ mao mạch.

5. GIẢI PHẪU BỆNH Tổn thương tại ruột non, 4 giai đoạn: n Tăng sinh: tổn thương mảng Peyer, tẩm nhuận ĐTB chứa vi trùng thương hàn, hồng cầu, lympho bào thoái hóa (typhoid cell) nốt thương hàn. n Hoại tử: ngày 7 – ngày 10. n Vết loét-thủng ruột: lỗ thủng đơn độc, 80% <1 cm, đoạn cuối hồi tràng. n Tái sinh-hồi phục: tuần 3 -4, không để lại sẹo
6. Lâm sàng 6. 1. Ủ bệnh: 1 -2 tuần (3 -60 ngày). Không triệu chứng. 6. 2. Khởi phát: n Nhức đầu, mệt mỏi, đau cơ n Đau bụng, rối loạn tiêu hóa n Sốt tăng từ từ hình bậc thang n Chảy máu cam n Ho, tức ngực

6. Lâm sàng 6. 3. Toàn phát: n Sốt: kèm ớn lạnh, hình cao nguyên, mạch nhiệt phân ly. n Dấu hiệu nhiễm trùng nhiễm độc: typhos. n Triệu chứng tiêu hóa: tiêu chảy-táo bón, gan lách lớn, sình bụng, lạo xạo hố chậu phải, lưỡi dơ, mất gai. n Hồng ban: ngày 7 -10, ở bụng, ngực, hông. n Triệu chứng khác: ho, xuất huyết da niêm, vàng da mắt, dấu màng não. n Thương hàn trẻ em: tiêu chảy > táo bón, sốt lạnh run # sốt rét, mạch nhiệt phân ly ít gặp.

7. Biến chứng 7. 1. Xuất huyết tiêu hóa: 15%; thường vào tuần 2 -3; có khi nặng cần truyền máu. 7. 2. Thủng ruột: 3%; tuần 2 -3; đau hố chậu phải; phản ứng dội (+); mất vùng đục trước gan; bạch cầu máu tăng; công thức bạch cầu chuyển trái. 7. 3. Biến chứng khác: viêm túi mật, gan, đại tràng, ruột thừa, phúc mạc, cơ tim, vi cầu thận, xương, động tĩnh mạch…

8. Cận lâm sàng Bạch cầu giảm n VS tăng n Cấy máu: 80 -90% (+) ở tuần 1 30% (+) ở tuần 3 -4 n Cấy tủy xương: 95% (+) n Cấy phân: 75% (+) tuần 2 -3. n Cấy nước tiểu: 25% (+) tuần 3 n Cấy phết hồng ban: 63% (+) n Widal: làm 2 lần, cách 1 tuần n
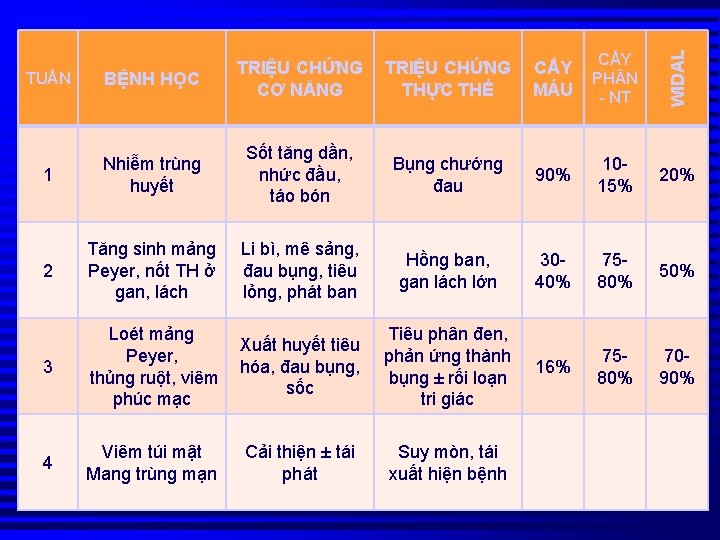
TRIỆU CHỨNG THỰC THỂ CẤY MÁU CẤY PH N - NT WIDAL TUẦN BỆNH HỌC TRIỆU CHỨNG CƠ NĂNG 1 Nhiễm trùng huyết Sốt tăng dần, nhức đầu, táo bón Bụng chướng đau 90% 1015% 20% 2 Tăng sinh mảng Peyer, nốt TH ở gan, lách Li bì, mê sảng, đau bụng, tiêu lỏng, phát ban Hồng ban, gan lách lớn 3040% 7580% 50% 3 Loét mảng Peyer, thủng ruột, viêm phúc mạc Xuất huyết tiêu hóa, đau bụng, sốc Tiêu phân đen, phản ứng thành bụng ± rối loạn tri giác 16% 7580% 7090% 4 Viêm túi mật Mang trùng mạn Cải thiện ± tái phát Suy mòn, tái xuất hiện bệnh

9. Chẩn đoán 9. 1. Chẩn đoán xác định: n Dịch tễ học n Lâm sàng n Xét nghiệm 9. 2. Chẩn đoán phân biệt: n Bệnh nhiễm trùng n Bệnh không nhiễm trùng

n Nguyên tắc: - 10. Điều trị Kháng sinh thích hợp. Chăm sóc điều dưỡng. Dinh dưỡng đầy đủ Phát hiện biến chứng. 10. 1. Kháng sinh: n Quinolones n Cephalosporines III n Thuốc khác nếu vi trùng còn nhạy cảm. Kháng thuốc đang tăng!!!!

10. Điều trị 10. 2. Glucocorticoides: thương hàn nặng, có rối loạn tri giác. 10. 3. Điều trị nâng đỡ: chế độ ăn, chăm sóc. 10. 4. Điều trị biến chứng 10. 5. Điều trị người lành mang trùng: (HTΔ Vi) n n n Không có sỏi túi mật: - Ciprofloxacin 500 mg x 3/ngày x 4 tuần - Amoxicillin 6 g/ngày x 6 tuần Có sỏi túi mật: điều trị kháng sinh + cắt túi mật Nhiễm S. hematobium tại đường tiểu: Praziquantel.

11. Phòng ngừa 2. Vi polysaccharide vaccin: ít phản ứng phụ. 25 μg/ống, 0. 5 ml tiêm bắp, hiệu quả 55% (3 năm) 3. Vaccin đường uống: tạo ra từ dòng vi trùng thương hàn đột biến 2 lần, tên Ty 21 a (vi trùng sống giảm độc lực). Uống viên nang chứa 109 vi trùng/lần x 3 -4 lần (cách ngày), nhắc lại mỗi 5 năm. Chống chỉ định: trẻ dưới 6 tuổi, người suy giảm miễn dịch, bệnh nhân đang dùng kháng sinh.

11. Phòng ngừa n n Các biện pháp tương tự phòng bệnh lây theo đường tiêu hóa khác. Chích ngừa: - Đối tượng: • Du khách đến nước đang phát triển. • Nhân viên phòng thí nghiệm tiếp xúc với vi trùng thương hàn. • Người chăm sóc bệnh nhân.

11. Phòng ngừa n Các loại vaccin: 1. Vaccin bất hoạt bởi phenol và nhiệt độ: nhiều tác dụng phụ: sốt, nhức đầu, đau nơi chích; nặng hơn có thể gây sốc phản vệ, suy gan, đau khớp… • Lần 1: 0. 25 ml tdd (6 -10 tuổi) 0. 5 ml tdd (> 10 tuổi và người lớn) • Lần 2: sau 4 tuần. • Nhắc lại mỗi 3 năm

- Slides: 26