BNH ST XUT HUYT DENGUE THS NGUYN VN

BỆNH SỐT XUẤT HUYẾT DENGUE THS NGUYỄN VĂN THƯỜNG Phó Giám đốc bệnh viện Xanh Pôn

ĐẠI CƯƠNG • SXH Dengue là bệnh TN do vi rút Dengue gây nên. • 4 týp huyết thanh: DEN-1, DEN-2, DEN-3 và DEN-4. • Vi rút truyền từ người bệnh sang người lành do muỗi đốt. Muỗi Aedes aegypti là côn trùng trung gian truyền bệnh • Bệnh xảy ra quanh năm, tăng vào mùa mưa. • Bệnh gặp ở cả trẻ em và người lớn. • Đặc điểm là sốt, xuất huyết và thoát huyết tương, có thể dẫn đến sốc giảm thể tích tuần hoàn, RLĐM, suy tạng, tử vong.
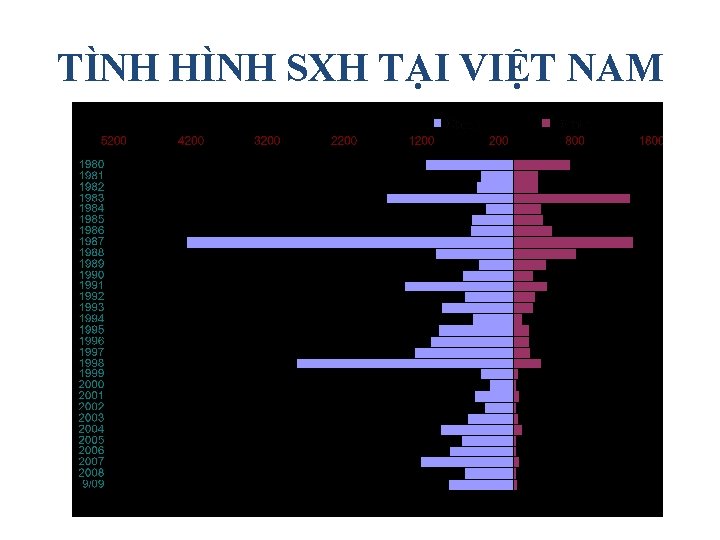
TÌNH HÌNH SXH TẠI VIỆT NAM
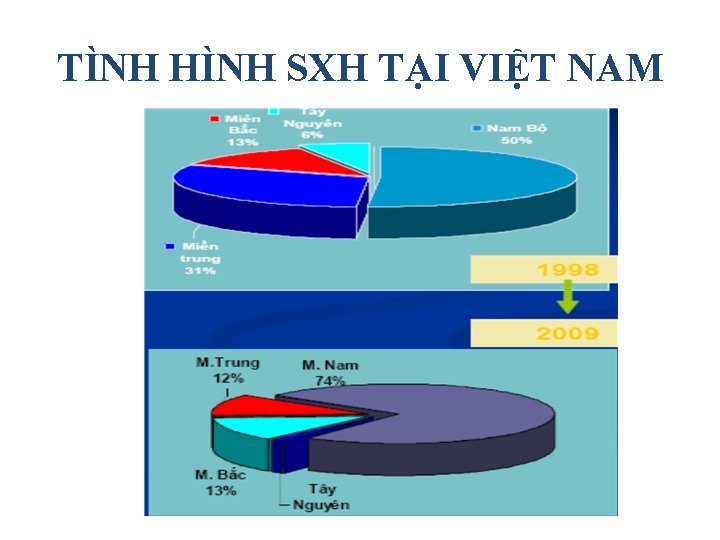
TÌNH HÌNH SXH TẠI VIỆT NAM
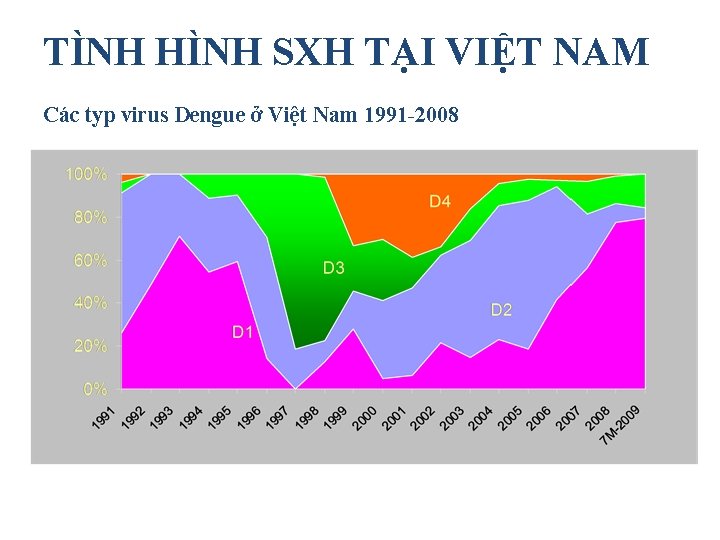
TÌNH HÌNH SXH TẠI VIỆT NAM Các typ virus Dengue ở Việt Nam 1991 -2008

SỰ L Y TRUYỀN SD/SXHD • Dengue thuộc giống Flavivirus và thuộc họ Flaviviridae. • ARN sợi đơn, 4 types huyết thanh: D 1, D 2, D 3 và D 4; • Vector: Vi rút dengue lây truyền từ người sang người do muỗi truyền, chủ yếu là muỗi Aedes aegypti; ngoài ra còn có Aedes. Albopictus và những loài khác; • Vật chủ: Linh trưởng và người nhưng người là vật chủ chính. • Sinh sản tại các dụng cụ chứa nước như vật chứa nước ăn, trồng cây cảnh, vật chứa nước mưa, lốp xe, … • Hoạt động ban ngày, cả trong nhà và ngoài trời, không bay xa, chủ yếu trong vòng 100 m Dengue gây nhiễm sang người và một số loài động vật.

MUỖI AEDES & SỰ L Y TRUYỀN SD/SXHD Aedes. Aegypti Aedes. Albopictus Trứng Ấu trùng Bọ gậy Muỗi

CHU KỲ L Y TRUYỀN • Muỗi Aedes hút máu ban ngày và thường hút máu nhiều nhất vào sáng sớm và chiều tối • Người bệnh nhiễm virus Dengue bị muỗi Aedes mang virus đốt • Muỗi đốt hút máu người bệnh ở pha nhiễm virut huyết – Giai đoạn ủ bệnh ở muỗi kéo dài 8 - 10 ngày – Giai đoạn ủ bệnh ở người kéo dài 3 - 14 ngày (trung bình 4 - 7 ngày) • Muỗi có khả năng truyền trực tiếp virus sang thế hệ kế tiếp
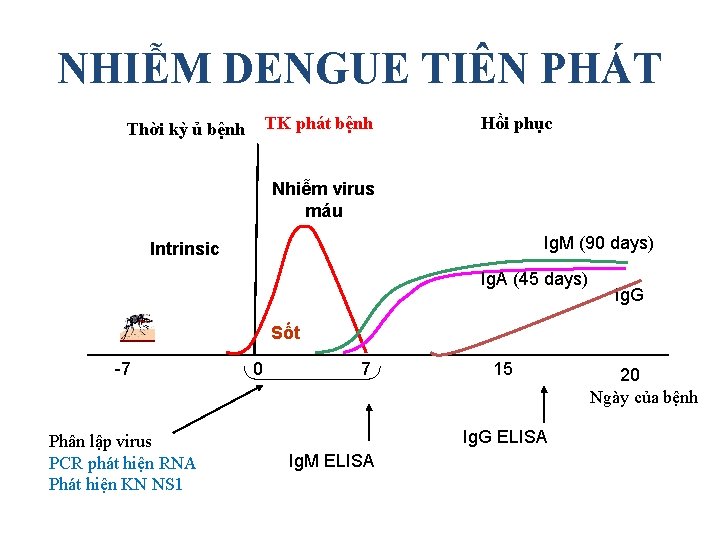
NHIỄM DENGUE TIÊN PHÁT TK phát bệnh Thời kỳ ủ bệnh Hồi phục Nhiễm virus máu Ig. M (90 days) Intrinsic Ig. A (45 days) Ig. G Sốt -7 Phân lập virus PCR phát hiện RNA Phát hiện KN NS 1 0 7 15 Ig. G ELISA Ig. M ELISA 20 Ngày của bệnh
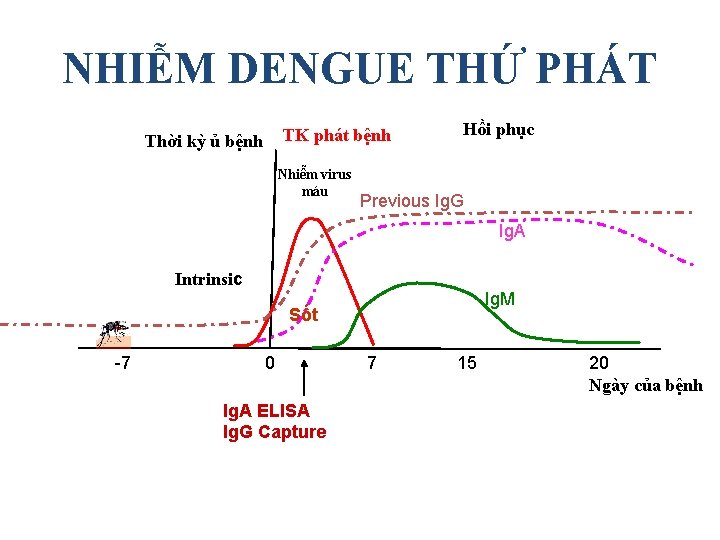
NHIỄM DENGUE THỨ PHÁT TK phát bệnh Thời kỳ ủ bệnh Nhiễm virus máu Hồi phục Previous Ig. G Ig. A Intrinsic Ig. M Sốt -7 0 Ig. A ELISA Ig. G Capture 7 15 20 Ngày của bệnh

SINH BỆNH HỌC SXH DENGUE Thuyết tăng cường miễn dịch phụ thuộc kháng thể Giải thích tại sao nhiễm Dengue thứ phát và nhiễm Dengue ở trẻ sơ sinh lại nặng Kháng thể từ lần nhiễm nguyên phát Tạo điều kiện cho các virus khác typ dễ dàng xâm nhập vào tế bào Virus nhân lên nhanh và nhiều Cytokin và các chất trung gian hóa học Thoát huyết tương
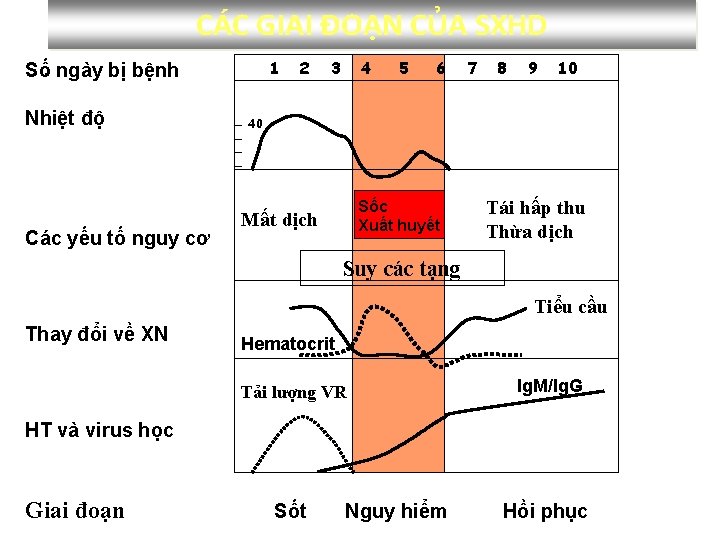
CÁC GIAI ĐOẠN CỦA SXHD. 1 Số ngày bị bệnh Nhiệt độ Các yếu tố nguy cơ 2 3 4 5 6 7 8 9 10 40 Sốc Xuất huyết Mất dịch Tái hấp thu Thừa dịch Suy các tạng Tiểu cầu Thay đổi về XN Hematocrit Tải lượng VR Ig. M/Ig. G Sốt Hồi phục HT và virus học Giai đoạn Nguy hiểm
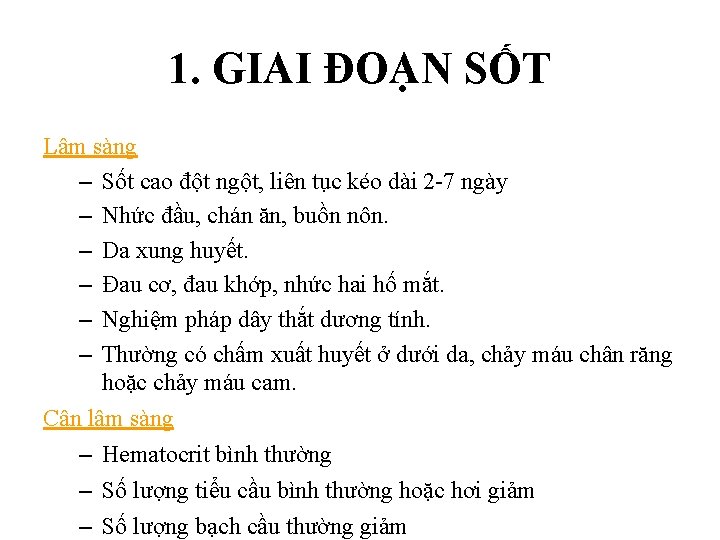
1. GIAI ĐOẠN SỐT Lâm sàng – Sốt cao đột ngột, liên tục kéo dài 2 -7 ngày – Nhức đầu, chán ăn, buồn nôn. – Da xung huyết. – Đau cơ, đau khớp, nhức hai hố mắt. – Nghiệm pháp dây thắt dương tính. – Thường có chấm xuất huyết ở dưới da, chảy máu chân răng hoặc chảy máu cam. Cận lâm sàng – Hematocrit bình thường – Số lượng tiểu cầu bình thường hoặc hơi giảm – Số lượng bạch cầu thường giảm

CÁC DẤU HIỆU CẢNH BÁO Lâm sàng: – Đau bụng hoặc tăng cảm giác đau – Nôn liên tục – Ứ dịch trên lâm sàng – Xuất huyết niêm mạc – Ý thức u ám, kích thích – Gan to > 2 cm Xét nghiệm – Tăng hematocrit cùng với giảm nhanh SL tiểu cầu

GIAI ĐOẠN NGUY HIỂM Lâm sàng: • Thường vào ngày thứ 3 -7 • Nhiệt độ bắt đầu giảm xuống còn 37. 5 -38 o. C • Tăng tính thấm thành mạch xuất hiện đồng thời với tăng haematocrit. Thời gian thoát huyết tương có ý nghĩa lâm sàng thường kéo dài 24– 48 giờ • Sau khi bạch cầu giảm, số lượng tiểu cầu bắt đầu giảm thấp và thường xảy ra trước khi thoát huyết tương (có thể phát hiện bằng siêu âm ) • Mức độ tăng Hct so với giá trị nền tỷ lệ với mức độ thoát huyết tương

2. GIAI ĐOẠN NGUY HIỂM (Tiếp) • Những bệnh nhân sau khi hết sốt, không có biến chứng: Dengue không nặng • Có những bệnh nhân xuất hiện các dấu hiệu cảnh báo: tiên lượng Dengue nặng – Trường hợp Dengue có dấu hiệu cảnh báo sẽ phục hồi nếu bù dịch đường TM sớm và đúng, và được xử trí xuất huyết tốt – Một số ca sẽ nặng lên và tiến triển thành Dengue nặng

2. GIAI ĐOẠN NGUY HIỂM (Tiếp) • Biểu hiện sốc: – Mạch nhanh, nhỏ, khó bắt – Huyết áp hạ ( HATT < 90 mm. Hg hoặc giảm 30 mm. Hg so với HA nền ), hoặc kẹt ( HATT – HATTr ≤ 20 mm. Hg ) – Lạnh chi, nổi vân tím – Thiểu niệu : lượng nước tiểu < 20 ml/h, trẻ nhỏ dưới 0, 5 ml/kg/h.

2. GIAI ĐOẠN NGUY HIỂM (Tiếp) • Biểu hiện xuất huyết: – Xuất huyết trên da: • XH dạng đầu đinh ghim trên nền da xung huyết • Bầm tím nơi tiêm, lấy máu – Xuất huyết niêm mạc: Chảy máu cam, chảy máu chân răng, rối loạn kinh nguyệt – Xuất huyết nội tạng: • • Xuất huyết đường tiêu hoá Xuất huyết não Chảy máu phổi Chảy máu trong cơ

2. GIAI ĐOẠN NGUY HIỂM (Tiếp) Các biểu hiện lâm sàng khác: • • Rối loạn chức năng gan Rối loạn tri giác Suy hô hấp Rối loạn nhịp tim

2. GIAI ĐOẠN NGUY HIỂM (Tiếp) Cận lâm sàng • Công thức máu: cần làm hàng ngày – BC giảm sớm từ những ngày đầu, hồi phục vào ngày thứ 6 – TC: Giảm nặng vào giai đoạn nguy hiểm – Hct : tăng khi có thoát huyết tương

2. GIAI ĐOẠN NGUY HIỂM (Tiếp) Cận lâm sàng (tiếp) • AST/ALT: Thường tăng, khi > 1000 mmol/l thì nặng • Sinh hoá máu: ĐGĐ, Glucose, ure, creatinin • PT, các yếu tố đông máu: để đánh giá RLĐM • Khí máu: khi có sốc và suy hô hấp • Cấy máu : khi có nguy cơ bội nhiễm • Siêu âm, Xquang phổi, Điện tâm đồ

3. GIAI ĐOẠN HỒI PHỤC (Tiếp) • Hết sốt • Sau giai đoạn nguy hiểm 24 -48 giờ, dịch được hấp thu dần vào lòng mạch trong vòng 48 -72 giờ • Toàn trạng tốt lên, bệnh nhân thèm ăn, các triệu chứng tiêu hóa giảm xuống, huyết động ổn định và tiểu được • Trong giai đoạn này, nhịp tim có thể chậm và có một số thay đổi trên điện tâm đồ
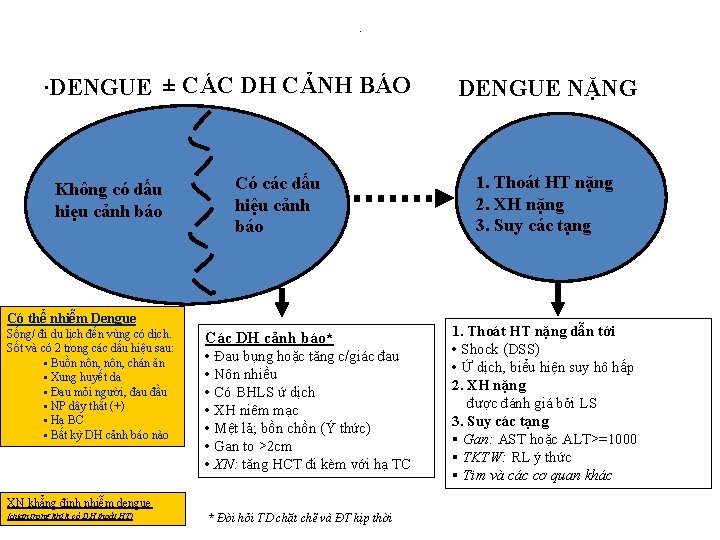
. . DENGUE ± CÁC DH CẢNH BÁO Không có dấu hiẹu cảnh báo Có các dấu hiệu cảnh báo Có thể nhiễm Dengue Sống/ đi du lịch đến vùng có dịch. Sốt và có 2 trong các dấu hiệu sau: § Buồn nôn, chán ăn § Xung huyết da § Đau mỏi người, đau đầu § NP dây thắt (+) § Hạ BC § Bất kỳ DH cảnh báo nào Các DH cảnh báo* • Đau bụng hoặc tăng c/giác đau • Nôn nhiều • Có BHLS ứ dịch • XH niêm mạc • Mệt lả; bồn chồn (Ý thức) • Gan to >2 cm • XN: tăng HCT đi kèm với hạ TC XN khẳng định nhiễm dengue (quan trọng khi k có DH thoát HT) * Đòi hỏi TD chặt chẽ và ĐT kịp thời DENGUE NẶNG 1. Thoát HT nặng 2. XH nặng 3. Suy các tạng 1. Thoát HT nặng dẫn tới • Shock (DSS) • Ứ dịch, biểu hiện suy hô hấp 2. XH nặng được đánh giá bởi LS 3. Suy các tạng § Gan: AST hoặc ALT>=1000 § TKTW: RL ý thức § Tim và các cơ quan khác

Xét nghiệm xác định virus Dengue Xét nghiệm huyết thanh – Xét nghiệm nhanh ( rapid test ) • Tìm kháng nguyên NS 1: từ ngày thứ 1 - 4 • Tìm kháng thể Ig. M từ ngày thứ 5 trở đi ( nên làm 2 lần cách nhau 1 tuần) – ELISA: • Tìm KT Ig. M và Ig. G, tốt nhất là nên định lượng • Nên lấy máu từ ngày thứ 5 kể từ khi sốt • Chỉ thực hiện được ở đơn vị có máy ELISA, có thể xác định được nhiễm dengue thứ phát hoặc tiên phát

Chẩn đoán sơ bộ ca nhiễm Dengue • Sống hoặc có đi tới vùng dịch tễ Dengue • Sốt và có kèm 2 trong các biểu hiện sau: – Chán ăn và buồn nôn – Đau đầu, đau người, đau sau hốc mắt – Xung huyết da – Nghiệm pháp dây thắt dương tính – Giảm bạch cầu – Có 1 trong các dấu hiệu cảnh báo Chỉ chẩn đoán SXH Dengue sau khi loại trừ các nguyên nhân gây sốt cấp tính khác

Chẩn đoán xác định • Ca bệnh lâm sàng: • Các xét nghiệm để khẳng định – Kháng nguyên NS 1: (+) hoặc – Mac – ELISA Ig. M: (+) hoặc – RT – PCR, phân lập virus: (+)

Điều trị • Không có thuốc điều trị đặc hiệu • Dựa trên diễn biến lâm sàng và biến chứng để điều trị hỗ trợ thích hợp

XỬ TRÍ CA BỆNH Bước I: đánh giá chung – Bệnh sử, triệu chứng, tiền sử bản thân và gia đình – Khám thực thể, bao gồm cả đánh giá tinh thần – XN thường quy và XN chẩn đoán Dengue Bước II: chẩn đoán đánh giá giai đoạn và độ nặng Bước III: xử trí 1. Thông báo bệnh 2. Quyết định xử trí: phụ thuộc vào biểu hiện lâm sàng và các yếu tố khác để quyết định bệnh nhân: • Theo dõi tại nhà (nhóm A) • Nhập viện để điều trị (nhóm B) • Cần điều trị và chuyển viện cấp cứu (nhóm C)
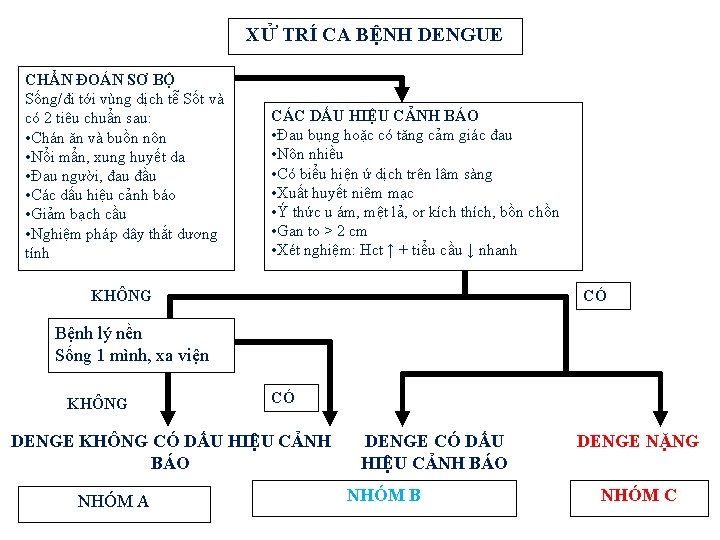
. XỬ TRÍ CA BỆNH DENGUE CHẨN ĐOÁN SƠ BỘ Sống/đi tới vùng dịch tễ Sốt và có 2 tiêu chuẩn sau: • Chán ăn và buồn nôn • Nổi mẩn, xung huyết da • Đau người, đau đầu • Các dấu hiệu cảnh báo • Giảm bạch cầu • Nghiệm pháp dây thắt dương tính . CÁC DẤU HIỆU CẢNH BÁO • Đau bụng hoặc có tăng cảm giác đau • Nôn nhiều • Có biểu hiện ứ dịch trên lâm sàng • Xuất huyết niêm mạc • Ý thức u ám, mệt lả, or kích thích, bồn chồn • Gan to > 2 cm • Xét nghiệm: Hct ↑ + tiểu cầu ↓ nhanh KHÔNG CÓ Bệnh lý nền Sống 1 mình, xa viện KHÔNG CÓ DENGE KHÔNG CÓ DẤU HIỆU CẢNH BÁO NHÓM A DENGE CÓ DẤU HIỆU CẢNH BÁO NHÓM B DENGE NẶNG NHÓM C

Nhóm A Dengue không có dấu hiệu cảnh báo • Có thể theo dõi, điều trị tại nhà, tái khám hàng ngày. • Tiêu chuẩn của nhóm – Bệnh nhân không có dấu hiệu cảnh báo – Uống được đủ dịch – Đi tiểu ít nhất một lần cách 6 giờ • Điều trị – Nghỉ ngơi tại giường; Uống đủ nước – khi sốt cao > 39º C có nguy cơ biến chứng: • nới bỏ bớt quần áo, lau người bằng nước ấm, • có thể dùng paracetamol đơn chất để hạ nhiệt, liều 10 – 15 kg/kg/lần, cách nhau 4 – 6 h • Không dùng aspirin, ibuprofen để hạ nhiệt – Không nên tiêm truyền tại nhà

Nhóm B Dengue có dấu hiệu cảnh báo • Điều trị nội trú • Tiêu chuẩn của nhóm – Có dấu hiệu cảnh báo. – Có bệnh lý nền như mang thai, trẻ nhỏ, người già, đái tháo đường, suy thận – Sống một mình, sống xa bệnh viện • Điều trị – Khuyến khích uống, chỉ truyền dịch khi người bệnh nôn nhiều, không ăn uống được, bắt đầu truyền dịch muối 0, 9% hoặc Ringer Lactate với tốc độ duy trì – Duy trì dịch ở mức độ tối thiểu đủ đảm bảo tưới máu và nước tiểu – Sau truyền dịch vài giờ chuyển sang đường uống

Nhóm B Dengue có dấu hiệu cảnh báo (Điều trị ở khoa thường) – Đo Hct trước khi truyền dịch – Dùng dung dịch đẳng trương như muối 0. 9 %, Ringer’s Lactate. – Bắt đầu bằng 5– 7 ml/kg/h trong 1 -2 giờ – Sau đó giảm xuống 3– 5 ml/kg/h trong 2– 4 giờ – Tiếp tục giảm xuống 2– 3 ml/kg/h hoặc tiếp tục giảm theo đáp ứng lâm sàng.

Lượng dịch duy trì trong 24 h Cân nặng Thể tích dịch duy trì trong 24 giờ < 10 kg 100 ml/kg 10 -20 1000 ml + 50 ml/kg cho mỗi kg vượt quá 10 >20 kg 1500 ml + 20 ml/kg cho mỗi kg vượt quá 20 • Chú ý: Tính theo cân nặng thực

Cách tính dịch duy trì tĩnh mạch 1 giờ theo công thức Halliday-Segar • 4 m. L/kg/h cho 10 kg cân nặng đầu tiên – + 2 m. L/kg/h cho 10 kg cân nặng tiếp theo – + 1 m. L/kg/h cho mỗi kg cân nặng tiếp đó • Ví dụ: một người 50 kg – – 10 kg x 4 ml/h = 40 ml/h 10 kg x 2 ml/h = 20 ml/h 30 kg x 1 ml/h = 30 ml/h Tổng: 90 ml/h • Chú ý: sau khi truyền dịch vài giờ, chuyển sang đường uống
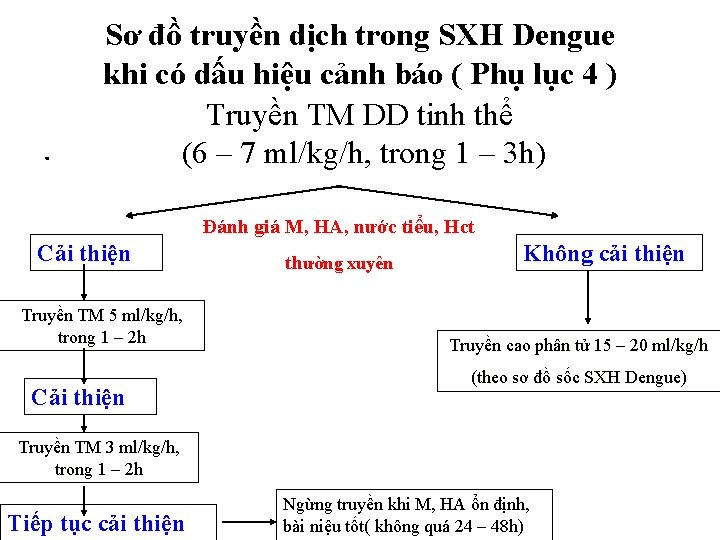
. Sơ đồ truyền dịch trong SXH Dengue khi có dấu hiệu cảnh báo ( Phụ lục 4 ) Truyền TM DD tinh thể (6 – 7 ml/kg/h, trong 1 – 3 h) Đánh giá M, HA, nước tiểu, Hct Cải thiện Truyền TM 5 ml/kg/h, trong 1 – 2 h Cải thiện thường xuyên Không cải thiện Truyền cao phân tử 15 – 20 ml/kg/h (theo sơ đồ sốc SXH Dengue) Truyền TM 3 ml/kg/h, trong 1 – 2 h Tiếp tục cải thiện Ngừng truyền khi M, HA ổn định, bài niệu tốt( không quá 24 – 48 h)

Nhóm C (SXH Dengue nặng ) • Nằm điều trị ở các đơn vị điều trị tăng cường • Tiêu chuẩn của nhóm – Thoát huyết tương nặng kèm theo sốc và/hoặc ứ dịch cùng với suy hô hấp – Chảy máu nặng – Suy tạng nặng

Các loại dịch truyền • Dung dịch tinh thể: – Natriclorua 0. 9% • Bình thường, chloride huyết tương dao động từ 95 tới 105 mmol/L. • Dung dịch muối 0. 9% là một lựa chọn phù hợp để bắt đầu hồi sức dịch, nhưng khi dùng nhiều lần một thể tích lớn muối 0. 9% có thể dẫn tới nhiễm toan do tăng chloride máu. • Nhiễm toan do tăng chloride máu có thể làm nặng lên hoặc làm lẫn lộn với nhiễm toan lactic trong sốc kéo dài. • Khi nồng độ chloride huyết thanh vượt trên giới hạn bình thường, cần thay đổi sang các dung dịch thay thế như Ringer’s Lactate.

Các loại dịch truyền Ringer’s lactat • Ringer’s Lactate có lượng natri (131 mmol/L) và chloride (115 mmol/L) thấp hơn và có nồng độ thẩm thấu là 273 m. Osm/L. • Dung dịch này không phù hợp để hồi sức cho những bệnh nhân có hạ natri máu nặng. • Tuy nhiên, đây là dung dịch phù hợp sau khi đã dùng dung dịch muối 0. 9% và nồng độ chloride huyết thanh vượt quá giới hạn bình thường. • Nên tránh dùng Ringer’s Lactate khi có suy gan và bệnh nhân do sự chuyển hóa lactate đã bị tổn thương

Các loại dịch truyền – Dung dịch dạng keo • Gelatin, Dextran, và tinh bột (HES). • Tác dụng phụ: ảnh hưởng tới đông máu • Về mặt lý thuyết, các dextran gắn với phức hợp yếu tố von Willebrand/ yếu tố VIII và làm giảm đông máu. • Gelatine có ít ảnh hưởng nhất tới đông máu nhưng lại có nguy cơ dị ứng cao nhất • Dextran 70: Có thể gặp các phản ứng dị ứng như sốt, gai rét, và run • Dextran 40 có thể gây ra tổn thương thận do thẩm thấu ở những bệnh nhân giảm khối lượng tuần hoàn.
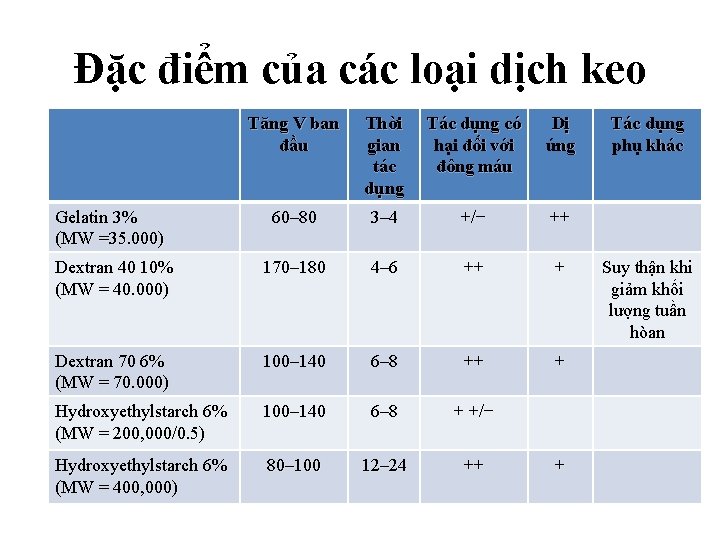
Đặc điểm của các loại dịch keo Tăng V ban đầu Thời gian tác dụng Tác dụng có hại đối với đông máu Dị ứng Gelatin 3% (MW =35. 000) 60– 80 3– 4 +/− ++ Dextran 40 10% (MW = 40. 000) 170– 180 4– 6 ++ + Dextran 70 6% (MW = 70. 000) 100– 140 6– 8 ++ + Hydroxyethylstarch 6% (MW = 200, 000/0. 5) 100– 140 6– 8 + +/− Hydroxyethylstarch 6% (MW = 400, 000) 80– 100 12– 24 ++ + Tác dụng phụ khác Suy thận khi giảm khối lượng tuần hòan

Đặc điểm của các loại dịch keo • Khả năng thể tích – Dx 40 > Dx 70 > HES > GEL • Thời gian tăng thể tích – Dx 70/HES > Dx 40 > GEL • Biến chứng RL đông máu – Dx 70 > Dx 40/HES > GEL = 0

MỤC TIÊU CHỐNG SỐC • • Duy trì huyết áp, mạch, nhịp thở theo lứa tuổi Duy trì lượng nước tiểu ≥ 0, 5 ml/kg/giờ Hematocrit ≥ 35% CVP: 12 -15 Cm. H 2 O HATB: 50 -70 mm. Hg theo tuổi Độ bão hòa oxy TMTT (Scv. O 2) ≥ 70% Trường hợp sốc kéo dài, ngoài cần theo dõi huyết áp động mạch xâm lấn
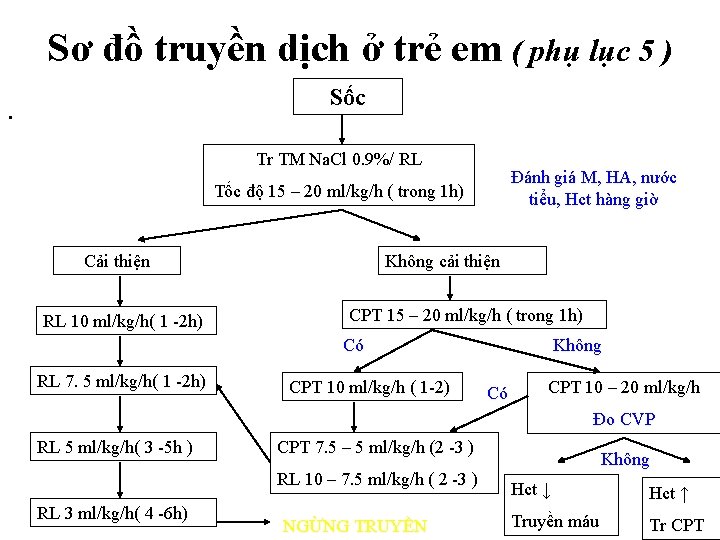
Sơ đồ truyền dịch ở trẻ em ( phụ lục 5 ) Sốc . Tr TM Na. Cl 0. 9%/ RL Đánh giá M, HA, nước tiểu, Hct hàng giờ Tốc độ 15 – 20 ml/kg/h ( trong 1 h) Cải thiện RL 10 ml/kg/h( 1 -2 h) Không cải thiện CPT 15 – 20 ml/kg/h ( trong 1 h) Có RL 7. 5 ml/kg/h( 1 -2 h) CPT 10 ml/kg/h ( 1 -2) Không Có CPT 10 – 20 ml/kg/h Đo CVP RL 5 ml/kg/h( 3 -5 h ) CPT 7. 5 – 5 ml/kg/h (2 -3 ) RL 10 – 7. 5 ml/kg/h ( 2 -3 ) RL 3 ml/kg/h( 4 -6 h) NGỪNG TRUYỀN Không Hct ↓ Hct ↑ Truyền máu Tr CPT
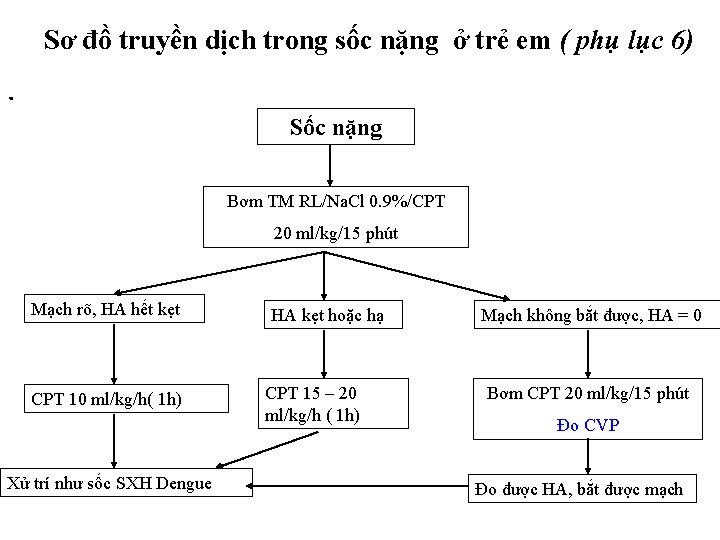
Sơ đồ truyền dịch trong sốc nặng ở trẻ em ( phụ lục 6) . Sốc nặng Bơm TM RL/Na. Cl 0. 9%/CPT 20 ml/kg/15 phút Mạch rõ, HA hết kẹt CPT 10 ml/kg/h( 1 h) Xử trí như sốc SXH Dengue HA kẹt hoặc hạ CPT 15 – 20 ml/kg/h ( 1 h) Mạch không bắt được, HA = 0 Bơm CPT 20 ml/kg/15 phút Đo CVP Đo được HA, bắt được mạch

Những lưu ý khi truyền dịch • Không tăng giảm tốc độ truyền dịch đột ngột • Không cần thiết bù dịch nữa sau khi hết sốc 24 giờ • Chú ý đến sự tái hấp thu huyết tương từ ngoài lòng mạch trở lại lòng mạch • Theo dõi triệu chứng phù phổi cấp nếu còn tiếp tục truyền dịch. • Theo dõi sát và xử trí sớm rét run do tiêm truyền

TRUYỀN MÁU • Truyền khối hồng cầu hoặc máu tươi toàn phần • Chỉ định: – Hct giảm đột ngột mặc dù ≥ 35% mà huyết động không cải thiện • Cầm máu – Chảy máu cam: nhét merche mũi – Xuất huyết tiêu hoá: nội soi cầm máu

TRUYỀN TIỂU CẦU • Truyền khối tiểu cầu, hoặc tiểu cầu máy • Chỉ định: – Có biểu hiện xuất huyết niêm mạc rõ ràng kèm hạ TC < 50. 000 – Truyền tiểu cầu để đảm bảo TC > 50. 000 trước khi làm các thủ thuật xâm lấn – Truyền TC dự phòng khi chưa thấy xuất huyết mà TC ≤ 5. 000 – Các chỉ định khác cần được cân nhắc và hội chẩn

TRUYỀN HUYẾT TƯƠNG • Huyết tương tươi: – Chỉ định khi có RL đông máu: PT < 50 %, fibrinogen < 1 g – Truyền 10 – 20 ml/kg

CÁC BIỆN PHÁP KHÁC • • Thở oxy: cho tất cả các TH nặng và sốc Hạ sốt; sốt cao (tiên lượng xấu) Ổn định đường huyết Điều chỉnh RL thăng bằng điện giải và toan kiềm • Hỗ trợ hô hấp khi có suy hô hấp – – Thở oxy lưu lượng cao Thở máy không xâm nhập, NCPAP Đặt nội khí quản thở máy xâm nhập Chọc tháo dịch màng phổi, : khi có tràn dịch nhiều gây chèn ép phổi SPO 2 < 92 % sau khi thở NCPAP không hiệu quả

CÁC BIỆN PHÁP KHÁC • Dùng các thuốc vận mạch và tăng co bóp cơ tim – là phương pháp tạm thời để ngăn ngừa tụt huyết áp đe dọa tính mạng trong sốc Dengue và tụt huyết áp do đặt ống nội khí quản, trong khi tiến hành điều chỉnh thể tích trong lòng mạch một cách tích cực. – Dopamin, liều lượng 5 -10 mcg/kg cân nặng/phút. – Nếu đã dùng dopamin liều 10 mcg/kg cân nặng/phút mà huyết áp vẫn chưa lên thì nên phối hợp dobutamin 5 -10 mcg/kg cân nặng/phút. – Trong trường hợp cần thiết phải đo CVP

CÁC BIỆN PHÁP KHÁC - Điều trị suy tạng: – Điều trị thay thế thận, ưu tiên dùng lọc máu tĩnh mạch-tĩnh mạch liên tục (CVVH), vì thẩm phân phúc mạc có nguy cơ gây chảy máu – Hạn chế các yếu tố gây tổn hại tế bào gan, hỗ trợ chức năng gan – Nếu có biểu hiện tổn thương não: chú ý chống phù não, chống co giật, hỗ trợ chức năng sống. - Dự phòng và điều trị xuất huyết đường tiêu hóa bằng các thuốc PPI - Khi có nguy cơ bội nhiễm cần phải cấy máu, và dùng kháng sinh có hiệu quả

CHĂM SÓC VÀ THEO DÕI NGƯỜI BỆNH – Dinh dưỡng : Cung cấp đủ năng lượng và thành phần – Giữ ấm – Khi có sốc cần theo dõi mạch, HA, nhịp thở từ 15 -30 phút 1 lần – Đo Hct 2 giờ 1 lần, trong 6 giờ đầu của sốc. Sau đó 4 giờ 1 lần – Ghi lượng nước xuất và nhập trong 24 giờ – Đo lượng nước tiểu – Theo dõi tình trạng thoát dịch vào màng bụng, màng phổi, màng tim. – Nuôi dưỡng : ăn uống đảm bảo đủ dinh dưỡng theo nhu cầu

GIAI ĐOẠN HỒI PHỤC • Ngừng truyền dịch • Nếu thừa dịch, có thể cho thêm thuốc lợi tiểu : Furosemid liều 1 – 2 mg/kg • Theo dõi rối loạn dẫn truyền tim ( ghi điện tâm đồ) • Tránh bị ngã khi vận động

TIÊU CHUẨN XUẤT VIỆN Phải có tất cả các tiêu chuẩn sau: – Hết sốt 2 ngày, tỉnh táo – Tình trạng lâm sàng cải thiện (toàn trạng ổn định, thèm ăn, tình trạng huyết động, thể tích nước tiểu, không có suy hô hấp). – Tiểu cầu > 50. 000, đang xu hướng tăng
- Slides: 54