Bioterrorisme When you have eliminated the impossible whatever

Bioterrorisme: When you have eliminated the impossible, whatever remains, however improbable, is probably true S. Holmes Dr S. Alfandari Maladies Infectieuses CH Tourcoing & CHRU Lille Version: 1 -10 -01 Ce diaporama est un document de travail réservé aux membres de la SPILF

Bioterrorisme Ø Utilisation ou menace d'emploi de virus, bactéries, champignons ou toxines de micro-organismes visant à entraîner une maladie ou le décès d'humains, animaux ou plantes. Ø Accords internationaux ü 1925 ü 1972 Protocole de Genève Convention sur les armes biologiques Ø La menace est elle réelle ? ü Canular vs vrai évènement

Mythe ou réalité Ø USA ü ü ü ü 1984: Oregon, Salmonelle (751 blessés, secte religieuse) 1991: Minnesota, ricine (canular) 1995: Arkansas, ricine (canular) 1995: Ohio, Peste (lettre piégée) 1997: Washington DC, “Anthrax” (canular) 1998: Nevada , Anthrax souche non-létale Depuis 1998: Multiples canulars “Anthrax” Ø Monde ü 1994: Tokyo, attaque au gaz Sarin: 8 morts, 1038 blessés ü 2001: Lyon, Interpol: alerte anthrax
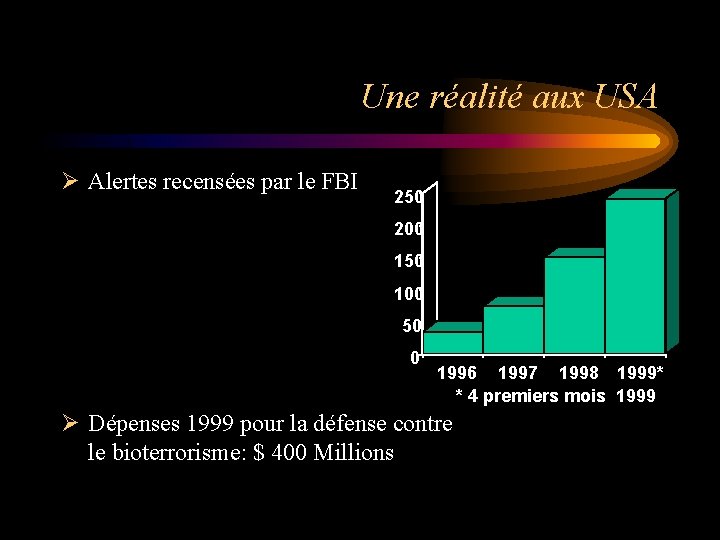
Une réalité aux USA Ø Alertes recensées par le FBI 250 200 150 100 50 0 1996 1997 1998 1999* * 4 premiers mois 1999 Ø Dépenses 1999 pour la défense contre le bioterrorisme: $ 400 Millions

Avantage des armes biologiques Ø Agents transmissibles par aérosols Ø Agents stables dans l'environnement Ø Populations civiles sensibles Ø Morbidité & mortalité élevées Ø Contagiosité => cas secondaires (variole, peste…) Ø Difficultés diagnostiques ou thérapeutiques Ø Recherche et développement déjà fait

Avantage des armes biologiques Ø Pour un gouvernement ü Guerre non déclarée ü Retentissement économique important (quarantaines…) ü Les auteurs s'échappent facilement Ø Pour un groupe terroriste ü ü ü Fabrication facile Peu onéreux Potentiel de dissémination sur une grande distance Induit une panique Peut rapidement engorger les structures de soins

2 Scenarii Ø Evènement annoncé ü Patients malades ou morts (morbidité & mortalité augmentées) mais réaction rapide ü Microorganismes non confirmés ü Les alertes doivent être prises au sérieux même si elles se révèlent être des canulars Ø Evènement non annoncé ü ü Pas d'alerte préalable Patients malades ou morts de causes inconnues ou inhabituelles Groupement géographique de cas inhabituels Agent indéterminé

Réponse Médicale Ø Pré-exposition ü Vaccination ü Prophylaxie ü Identification des menaces Ø Période d'incubation ü Diagnostic ü Prophylaxie +- vaccination Ø Phase d'état ü Diagnostic et traitement • Qui peut ne pas exister • Qui peut être moins efficace en curatif ü Le système de soins peut être embolisé par le nombre de victimes

Modes de transmission Ø Peau ü Coupures- abrasions – membranes muqueuses Ø Gastro-intestinal ü Nourriture • Contamination directe • Contamination indirecte par dépôt de particules d'aérosol ü Eau • Peut toucher un grand nombre de personnes (réservoirs municipaux) Ø Respiratoire ü Inhalation de spores, gouttelettes & aérosols ü Aerosolisation: meilleure méthode de dissémination

Terrorisme "bio" vs "classique" Reconnaissance de l’évènement Mortalité/morbidité Durée des conséquences Intervenants primaires Explosifs et agents chimiques Brutal Agents infectieux Immédiate Limité Police/Pompiers Retardée Risque épidémique Généralistes/SAU Progressif

Agents possibles du bioterrorisme Bactéries Virus Bacillus anthracis(charbon) Variole Peste Tularémie Salmonelles – Shigella - Yersinia Rickettsies (typhus, fièvre Q) Brucella Choléra Parasites Encéphalite équine Ascaris Fièvre hémorragiques virales Giardiase Fièvre jaune Bilharziose VIH *Toxines üBotulique – Ricine - Mycotoxines

Problèmes posés par une attaque bioterroriste Ø Alerte et identification ü Identification des cas: • formation des généralistes, urgentistes et laboratoires de biologie ü Procédure d'alerte • Qui appeler ? • Internet d'une cellule de crise régionale spécialisée • Centralisation de préférence au SAMU régional – Moyens de communication adaptés – Habitude de gérer des situations de crise ü Confirmation des cas • Cellule de crise

Problèmes posés par une attaque bioterroriste Ø Coordination ü Au niveau national • Mais délai probable dans la réaction ü Au niveau local • Préfecture • Cellule de crise régionale multidisciplinaire – – – Infectiologues et microbiologistes SAMU – Centre anti poison – urgences Sécurité civile DDASS et DRASS Police et gendarmerie (+/- armée) ü Nécessité d'une chaîne de commandement CLAIRE

Problèmes posés par une attaque bioterroriste Ø Recensement des ressources ü En personnel • • Experts Personnel de liaison: préfecture – ARH Soins: Plan MASH "bio" Secours et maintien de l'ordre: pompiers/police/gendarmerie/sécurité civile/armée ü Matériel • Etats des stocks régionaux remis à jour régulièrement – Antibiotiques – Masques • Moyens de communication multiples et redondants ü Documents • Listes de traitement recommandés par germe • Coordonnées des grossistes répartiteurs, importateurs, fabricants… • Fiches de conduite à tenir et de thérapeutique

Problèmes posés par une attaque bioterroriste Ø Logistique ü Médicaments • Plan de distribution • Conditionnement en kits • Qui commande les traitements ü Locaux • Locaux de stockage et distribution • Sécurité ü Circuits • Circuit de distribution • Personnel de distribution • Recueil d’information (qui a eu un kit)

Problèmes posés par une attaque bioterroriste Ø Logistique ü Vaccins : réponse nationale • Si le vaccin est stocké en France – par qui (coordonnées) – qui a l’autorité de le distribuer • Si le vaccin est stocké à l’étranger – Comment se le procurer – Coordonnées des contacts Français (Défense, Affaires Étrangères…) des interlocuteurs étrangers. • Si seul un vaccin vétérinaire est disponible – Ou sont les stocks – Peut on l’utiliser en urgence chez l’humain – A quels doses et mode d’administration • Si il n’y a aucun stock de vaccin – Un vaccin existe il ? – Quelle est le temps de mise en production effective

Problèmes posés par une attaque bioterroriste Ø Prise en charge ü En cas d'attaque localisée • Faut il centraliser tous les patients dans un seul hôpital ? ü En cas d'attaque massive • Priorités de traitement: personnel hospitalier et forces de l'ordre (et leur famille) – victimes – population générale • Triage • Hôpitaux de campagne – Locaux utilisables (universités, écoles, palais des congrès…) Ø Maintien de l'ordre ü ü Pillage de pharmacies Emeutes autour des établissements accueillent des victimes Actes racistes Respect d'une éventuelle quarantaine à domicile

Problèmes posés par une attaque bioterroriste Ø Communication. ü Il faut une cellule de communication spécifique ü Quand parler aux média ? ü Que leur dire ? ü Gestion des canulars

Principaux agents du bioterrorisme Ø Variole Ø Charbon (anthrax) Ø Peste Ø Tularémie Ø Fièvres hémorragiques africaines Ø Botulisme

Variole Ø A causé 300 millions de morts au 20ème siècle Ø Dernier cas observé: 1977 Ø Eradication proclamée par OMS: 1979 Ø Fin de la vaccination obligatoire en France: 1984 Ø Souches conservées dans 2 laboratoires: USA et Russie ü Il peut exister des stocks non déclarés ü Après l'éclatement de l'URSS, on a perdu la trace de plusieurs spécialistes soviétiques

Variole Ø Accessibilité : ü Difficile (terrorisme d’état ou financé par un état) Ø Méthode de diffusion : ü aérosol Ø Potentiel épidémique : ü très élevé (1 source contamine 25 à 30 contacts) Ø Incubation : ü 12 j Ø Personnes vaccinées : ü < 20% (proche de 0% si < 20 ans) Ø Mortalité: ü 20 -30%

Variole Ø Impact prévisible ü Basé sur un exercice US grandeur nature • exercice "dark winter" juin 2001 • Attaque bioterroriste dans le cadre de troubles au moyen-orient • Diffusion simultanée dans centres commerciaux de 3 villes ü Impact MAJEUR • • J 6: 2000 cas J 13: 16000 cas J 41: 300 000 cas J 59: 3 000 cas 700 DC 5300 DC 100 000 DC 1 000 DC

Variole Ø Traitements ü Vaccin: • Evite le DC si donné dans les 3 -4 j suivant l'exposition • Réactions sévères (dont DC): 1/50 000 • Plusieurs milliers de doses disponibles en France mais, anciennes et d'efficacité inconnue • Production relancée sur commande armée US (et probablement France): Plusieurs millions de doses attendues en 2004. ü Cidofovir • Efficace in vitro mais, de production difficile et uniquement IV

ANTHRAX (charbon) Ø 3 formes d'anthrax humain: 1. Cutané 2. Gastro-intestinal 3. Inhalation

Anthrax par inhalation Ø Accessibilité : ü Facile avec des connaissances minimales en bactériologie Ø Méthode de diffusion : ü aérosol Ø Potentiel épidémique : ü quasi nul Ø Taux d’attaque (infectés/exposés) : ü 25 à 50 % Ø Incubation : ü 2 j (1 à 6 j ; voire 43 j)

Anthrax Ø Impact prévisible ü Mortalité • Sans traitement: 95% • Mortalité si traitement débuté après le début des symptômes : 80% • Mortalité estimée en cas d’attentat bioterroriste si pas de préparation spécifique : 20 à 50 % des infectés ü 50 Kg de spores diffusés sur une grande métropole provoqueraient un nombre de victimes proche de celui de la bombe d'Hiroshima ü Exercice US grandeur nature (1999) • • Diffusion d'aérosol pendant 1 match (74 000 personnes) 16000 infectés + 4000 résidents 4000 DC 250 000 personnes reçoivent des antibiotiques

Anthrax Ø Traitement ü Molécules utilisables • • Première intention: fluoroquinolones 2ème intention: cyclines 3 ème intention: amoxicilline alternatives si ruptures de stocks (données in vitro) – – – clindamycine macrolides phénicolés aminosides vancomycine ü Traitement curatif : • Fluoroquinolones IV: poso standard • Préventif : Fluoroquinolones PO pdt 60 j + vaccination (J 0, S 2, S 4) ü Vaccin: USA : stock et capacité de production limitée

Anthrax: diagnostic Ø Clinique: non spécifique ü ü Durée de la maladie = 3 -5 jours Fièvre, malaise, asthénie Amélioration pendant 1 -2 jours Décès en < 24 h par détresse respiratoire Ø Radiologie (quasi pathognomonique) ü Elargissement du médiastin ü Pleurésie bilatérale ü Pas d'infiltrats pulmonaires Ø Bactériologie ü Hémocultures: bacilles à Gram positif (Tardif) ü Souvent considéré comme germe de contamination Diapo: Public Health Image Library -CDC

Peste (Yersinia pestis) Ø Maladie Historique ü 20 -30 millions de morts en Europe au 14ème siècle Ø Maladie endémique ü Asie ü Afrique ü Amérique (y compris USA) Ø 3 formes ü bubonique ü Septicémique ü pulmonaire

Peste Ø Accessibilité : ü Facile avec des connaissances minimales en bactériologie Ø Méthode de diffusion : ü aérosol Ø Potentiel épidémique : ü très élevé Ø Incubation : ü quelques heures à quelques jours. Ø Clinique non spécifique ü fièvre, malaise, dyspnée et toux

Peste Ø Impact prévisible ü La libération de 10 Kg d'aérosol sur la CUDL pourrait entraîner: • 30 000 cas dont 7000 morts ü Mortalité sans traitement : 100% ü Mortalité si traitement après > 24 h de signes cliniques : 100% ü Mortalité si traitement précoce: 20% Ø Exercice US grandeur nature (Mai 2000) ü Attentat pendant une représentation théâtrale ü A J 3: • 3700 cas • 950 morts

Peste Ø Traitement ü Molécules utilisables • • Première intention: fluoroquinolones 2ème intention: cyclines 3 ème intention: amoxicilline Alternatives: aminosides – vancomycine ü Traitement curatif : • Fluoroquinolones IV: poso standard ü préventif : Fluoroquinolones PO pdt 7 j ü Vaccin moyennement efficace (USA)

Tularémie (Francisella tularensis) Ø Accessibilité : ü relativement facile Ø Méthode de diffusion : ü Aérosol ü Dose infectante: 15 -50 microorganismes Ø Potentiel épidémique : ü faible Ø Incubation : ü 4 j (1 à 14)

Tularémie Ø Clinique ü Pleuro-pneumopathie fébrile Ø Impact prévisible ü Mortalité sans traitement : 35% ü Mortalité si traitement : 2% Ø Traitement ü curatif : aminosides, cyclines et phénicolés 14 j ü préventif : cyclines PO pdt 14 j ü Vaccin atténué peu efficace (USA)

Ebola et autres fièvres hémorragiques Ø Accessibilité : ü Difficile et coûteux Ø Méthode de diffusion : ü aérosol possible expérimentalement Ø Potentiel épidémique : ü faible à élevé selon virus en cause Ø Incubation : ü 2 à 21 j Ø Mortalité maximale ü (ebola): 80% Ø Traitement ü Aucun (sauf Congo-Crimée & Lassa: ribavirine)

Botulisme Ø Action uniquement toxinique Ø Dose infectante: 0. 001 mg/kg (DL 50) Ø Incubation: 18 - 36 hr Ø Diplopie, mydriase, sécheresse buccale Ø Paralysie descendante bilatérale progressive Ø Détresse respiratoire et DC 5 -25% Ø Impact prévisible: ü 1 Kg de toxine dilué dans 1000 L d'eau tue 50% des personnes buvant 10 ml !

Quand suspecter du bioterrorisme Ø 1 cas de variole (et un seul !) ü D Diff: varicelle Ø Cas groupés inhabituels ü Pleuropneumopathie chez des sujets jeunes ü Pleurésie bilatérale avec élargissement médiastinal • D Diff: hémopathies Ø Plusieurs DC par pneumonie chez des sujets jeunes

Quelques sites utiles: Ø Emerging Infectious Diseases: N° spécial BT ü http: //www. cdc. gov/ncidod/eid/vol 5 no 4/contents. htm Ø Johns Hopkins Center for Biodefense ü http: //www. hopkins-biodefense. org/ Ø Bioterrorism Preparedness and Response Program, National Center for Infectious Diseases, Centers for Disease Control and Prevention ü http: //www. bt. cdc. gov/ Ø Guine technique de l’OMS (version provisoire) ü http: //www. who. int/emc/pdfs/BIOWEAPONS_FULL_TEXT 2. pdf

Conclusion Ø L'utilisation d'un agent biologique à visée terroriste est un évènement ü De faible probabilité ü Mais avec des conséquences potentiellement dramatiques. Ø Soyez prêts.
- Slides: 39