BIOMEDITSIIN kood DMK 0041 SISSEJUHATUS BIOMEDITSIINI Toivo Laks

BIOMEDITSIIN kood: DMK 0041 SISSEJUHATUS BIOMEDITSIINI Toivo Laks MD, Ph. D 07. 02. 2017

Loengud: 1. Sissejuhatus biomeditsiini – 07. 02. 17 2. Rakubioloogia – 07. 03. 17 3. Organismi kaitsemehhanismid – 04. 17 4. Põletik – 02. 05. 17

Õppematerjalid: http: //ois. ttu. ee DMK 0041, Biomeditsiin Raamat: The human body in health and disease Gary A. Thibodeau & Kevit T. Patton, 2002. The third edition, by Mosby Inc Võimalik laenutada: GTI , Tiina Varatalu Eksam: kirjalik test

Teemad 1. Biomeditsiin 2. Organismi ehitus, organsüsteemid 3. Tervis, haigus, riskifaktorid 4. Rahvatervis (-tervishoid) ja epidemioloogia 5. Statistika (üldiselt) ja uuringud

Biomeditsiin on teaduste ja teadmiste kogum, mis uurib: 1. inimese bioloogiat 2. haiguste tekke ja raviga seotud bioloogilisi seaduspärasusi Biomeditsiin on kiiresti arenev teadus, mille Biomeditsiin tulemusi rakendatakse: 1. haiguste diagnoosimisel 2. haigete ravimisel 3. preventsioonivõtete väljatöötamisel

Biomeditiinis aktuaalne 2016 (2017): 1. Biomarkerid haiguste varajaseks diagnoosimiseks 2. Bioloogiline ravi (reumatoloogia, gastroenteroloogia jne) 3. Vaktsiinid (vähivastased, nakkushaiguste vastased) 4. Kolme inimese DNAga kunstlik viljastamismeetod

Meditsiini alusteadused morfoloogia, füsioloogia, patoloogia Morfoloogia: õpetus organismi, elundi, koe ja raku ehitusest Anatoomia: õpetus organismi makroskoopilisest ehitusest Füsioloogia on teadus organismi elutegevust ja selle regulatsioonist Patoloogia on haiguseõpetus, mis käsitleb haiguste puhul esinevaid morfoloogilisi muutusi organite makroskoopilisel (anatoomia), koe (histoloogia) ja rakkude (tsütoloogia) tasandil Patofüsioloogia on teadus organismi elutegevusest ja protsessidest haiguslikes tingimustest = haiguse patogenees
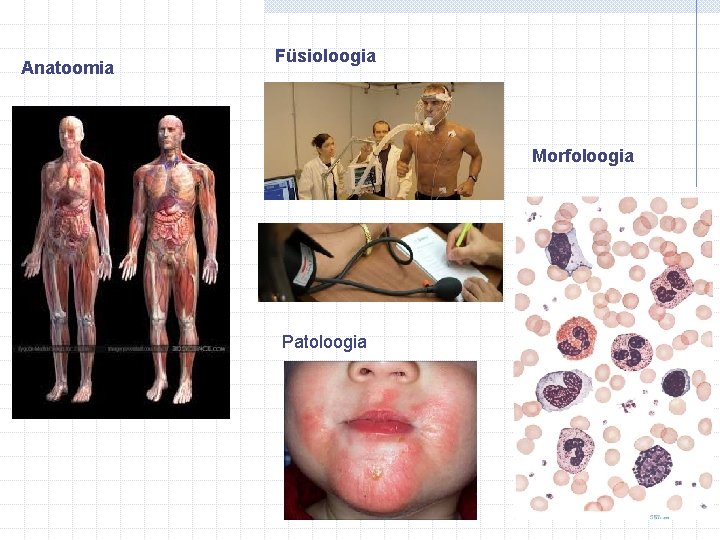
Anatoomia Füsioloogia Morfoloogia Patoloogia

Biomeditsiin käsitleb organismi morfoloogiat ja füsioloogiat nii normaalsetes kui haiguslikes (patoloogilistes) tingimustes bios – elu, pathos – kannatus (haigus), logos - teadus

Teemad 1. Biomeditsiin 2. Organismi ehitus, organsüsteemid 3. Tervis, haigus, riskifaktorid 4. Rahvatervis (-tervishoid) ja epidemioloogia 5. Statistika (üldiselt) ja uuringud

Organismi ehituse ja talitluse tasemed 1. 2. 3. 4. 5. 6. Molekulaarne Rakuline Koeline Organid ja organsüsteemid Organism Rahvastik (populatsioon)

Organid ja organsüsteemid Organ ehk elund – vähemalt kahest koosnev anatoomiline struktuur, mis tagab organismile vajaliku füsioloogilise protsessi. Üks organ võib kuuluda erinevatesse organsüsteemidesse Organsüsteem ehk elundkond – ühte konkreetset kompleks-funktsiooni täitev organite kogum Organsüsteemid üheskoos moodustavad organismi Organid ja organsüsteemid on omavahel integreeritud Organism toimib tervikuna
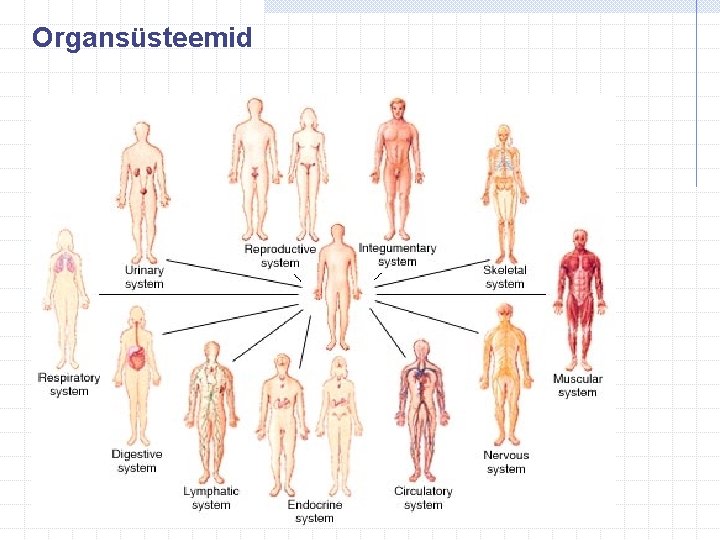
Organsüsteemid

Elundkonnad e. organsüsteemid (11) 1. Katteelundkond Nahk Juuksed, karvad Küüned Retseptorid Higinäärmed Rasunäärmed Organismisisesed epiteliaalsed membraanid/limaskestad 2. Luustik ehk skelett Luud, kõhred Liigesed, sidemed 3. Lihastik (vöötlihased, silelihased) 4. Närvisüsteem Peaaju Seljaaju Perifeersed närvid

5. Sisenõristus ehk endokriinsüsteem Hüpofüüs Hüpotaalamus Tüümus Kilpnääre Kõhunääre Neerupealised Munasarjad Testised 6. Vereringe- ehk kardiovaskulaarne süsteem Süda Veresooned 7. Lümfisüsteem (organismi kaitsesüsteem) Lümfisõlmed Lümfisooned Põrn Tüümus Tonsillid

8. Hingamissüsteem Nina Neel Kõri Trahhea Bronhid Kopsud 9. Seedesüsteem Primaarsed organid: Suu Neel Söögitoru Magu Peensool Jämesool Pärasool Sekundaarsed organid: Hambad Süljenäärmed Keel Maks Sapipõis Kõhunääre

10. Erituselundkond: Ø Neerud Ø Kusepõis Ø Kusejuha Ø Kusiti 11. Suguelundkond: Mehed: Gonaadid (testis=munand) Seemnejuha Kusejuha Eesnääre Naised: Gonaadid (munasarjad) Emakas Munajuha Tupp Genitaalid ehk välissuguelundid
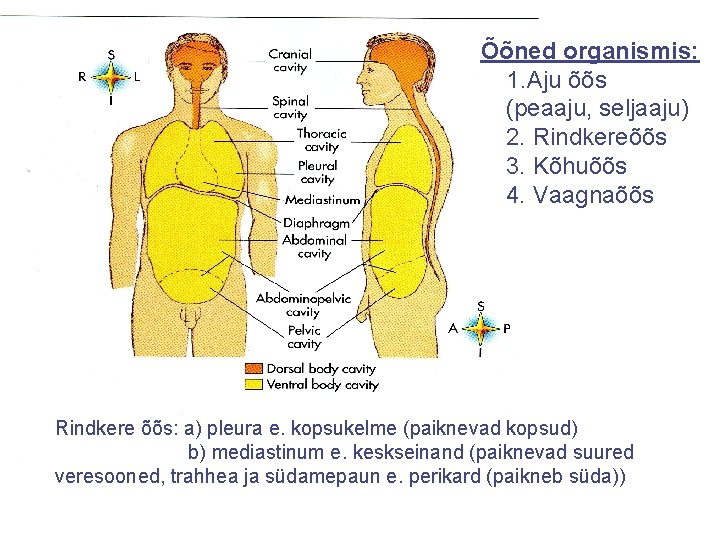
Õõned organismis: 1. Aju õõs (peaaju, seljaaju) 2. Rindkereõõs 3. Kõhuõõs 4. Vaagnaõõs Rindkere õõs: a) pleura e. kopsukelme (paiknevad kopsud) b) mediastinum e. keskseinand (paiknevad suured veresooned, trahhea ja südamepaun e. perikard (paikneb süda))

Posterior selgmine Superior (ülemine) Anterior (eesmine) Proximal (lähem) Distal (kaugem) Inferior (alumine) Lateral (väline) Medial (sisemine)

Ontogenees ehk individuaalne areng on üksiku organismi arenemine selle tekkimisest küpsuseni Inimese ontogenees jaotub: 1) sünnieelseks ehk embrüonaalseks ehk üsasiseseks prenataalseks ehk antenataalne arenguperioodiks 2) sünnijärgseks ehk postembrüonaalseks ehk üsaväliseks postnataalseks arenguperioodiks Postnataalne areng lapseiga puberteet reproduktiivne iga vanadus (vananemise erinevad perioodid)

Organismi arenemiseks ja toimimiseks vajalikud: 1. Reaktsiooni norm – pärilikult määratud ja evolutsiooniliselt kinnistunud tunnuse normaalse muutuse ulatus 2. Homöostaas – stabiilse keskkonna tagamine rakkude, kudede ja organsüsteemide talitluseks Välistele ülepiirilistele signaalidele ja sisekeskkonna teatud tingimuste muutumisele haiguste korral reageerib organism füsioloogiliste ja morfoloogiliste kohanemisreaktsioonidega, püüdes nii säilitada homöostaasi

Homöostaasi mõjutavad: 1. Kehatemperatuur 2. Happe-leelis tasakaal 3. Soolade (elektrolüütide) kontsentratsioon 4. Hapniku osarõhk (norm p. O 2 > 95 mm. Hg) 5. Vedeliku kogused

Teemad 1. Biomeditsiin 2. Organismi ehitus, organsüsteemid 3. Tervis, haigus, riskifaktorid 4. Rahvatervis (-tervishoid) ja epidemioloogia 5. Statistika (üldiselt) ja uuringud

TERVIS (WHO): Tervis on täieliku kehalise, vaimse ja sotsiaalse heaolu seisund Haigus: organismi struktuurne või funktsionaalne kõrvalekalle, mis häirib homöostaasi ja organismi normaalset funktsioneerimist Haigused jaotatakse kulu (kulgemise) alusel: 1. Üliäge ehk hüperakuutne, lõpeb mõne päevaga (surmaga? ) 2. Akuutsed ehk ägedad 3. Alaägedad - vähesed kliinilised tunnused 4. Kroonilised Haigused (kr. k. nosos); haiguste vormide kirjeldamisega tegeleb: nosoloogia

Haigestumise erinevad liigid Äge haigus – algus on tavaliselt selgelt määratav, kulg väljendunud haigustunnustega ja suhteliselt kiire. Äge haigus võib lõppeda tervistumisega (haigustunnuste möödumisel ei jää mingeid tavauuringul määratavaid kõrvalekaldeid) või jäävad teatud muutused (näiteks arm peale mädapaise paranemist), kuid need muutused ei ole aluseks sama haiguse taastekkeks Näit: gripp Krooniline haigus – inimene ei tervistu täielikult, mingid kõrvalekalded normist jäävad püsivalt, kusjuures need muutused on aluseks haiguse ägenemisele. Krooniline haigus kulgeb tavaliselt ägenemiste e. retsidiivide ja vaibumiste e. remissioonide vaheldumisena. Krooniline haigus võib alata ja kulgeda kroonilisena (ägenemiseta) Oluline – vältida retsidiive ja pikendada remissiooniperioode. Näit: diabeet, hüpertoonia, ateroskleroos

Kroonilise haiguse tekkepõhjused 1. ägeda haiguse sümptoomidevaene kulg 2. ägeda haiguse mitteadekvaatne ravi (mittesobiv ravim, ravimi annus või ravimeetod) 3. haigustekitaja resistentsus 4. algselt kroonilised haigused (enamus polüetioloogilisi haigusi, autoimmuunhaigused, ka osa infektsioone)

Kroonilise haiguse staadiumid Remissioon - haigusnähtude ajutine taandumine Retsidiiv - kroonilise kuluga haiguse korral haigusnähtuste taasteke

Haiguse riskifaktorid * Need on faktorid, mille kaasnemisel on haiguse kujunemise tõenäosus suurem kui tavaliselt populatsioonis Riskifaktor on haiguse tekke tõenäosuse näitaja (indikaator), kuid ei pea olema haiguse põhjus Eelsoodumus (predispositsioon) on geneetilistest muutustest või organismi iseärasustest tingitud haiguse esinemise tõus (sagenemine) Soodumus (dispositsioon) on haigestuda konkreetsetesse haigustesse

Haiguste peamised riskifaktorid 1. Geneetilised faktorid (eripära, taust) - pärilik soodumus haigestuda konkreetsetesse haigustesse 2. Vanus (lastel rohkem nakkushaigusi) 3. Sugu (naistel rohkem sapiteede põletikke) 4. Elustiil (suitsetamine, vähene füüsiline aktiivsus) 5. Keskkonna faktorid (hügieenitingimused, kliima) 6. Varem esinenud haigused/kahjustused

Riskfactors: 1 - Genetic factors Genetic predisposition or susceptibility: an individual may not be born with a disease or may be at high risk of acquiring it. The genetic susceptibility to a particular disease due to the presence of one or more gene mutations, and/or a combination of alleles need not necessarily be abnormal. Most diseases involve many genes in complex interactions, in addition to environmental influences. Increasing evidence indicates a genetic role in major diseases: cancer, diabetes, cardiovascular diseases, mental health and asthma. Genetically predisposed individuals have an inherent risk independent of environmental factors, though individuals can lead a healthy lifestyle so that other factors do not augment their risk for disease.

Riskfactors: 2. Age ü Children (middle ear infection, children infection diseases), young adult (SS), eldery persons (chronic diseases: cardiovascular diseases) ü Age related behaviors: social status, social relations, and behaviors. Young males: trauma, accidents ü Age (ageing) is the main riskfactor for life-threatening conditions: a) cancers b) cardiovascular diseases c) neuro-degenerations

Riskfactor: 3. Gender Anatomical and physiological (hormonal) differences Men and women get sick in different ways: Female: pyelonephritis, cholecystitis, gallstones Males: cardiovascular disease Example: Colon Ca is the second-third most common form of cancer among men and women. Women suffer this illness at a later stage in life and cancer have a different location. Women respond better to specific chemical treatment Gender differences in mortality are greatest among younger adults Gender differences in mortality persist also between older individuals Women generally live longer than men

Riskfactor- 4. Lifestyle = Lifestyle-related diseases Lifestyle factors: nutrition, physical inactivity, chronic stress, tobacco use, excessive alcohol consumption and social factors Lifestyle factors: have profound impacts on the pathogenesis of cardiovascular disease, type-2 -diabetes, some forms of cancer, obesity, high blood pressure (Metabolic Syndrome) WHO report 2010: of the 57 million deaths that occurred globally, 36 million – almost two thirds – were due to lifestyle factors, comprising mainly cardiovascular diseases, cancers, diabetes and chronic lung diseases

Smoking * Almost 6 million people die from tobacco use each year, both from direct tobacco use and second-hand smoke * By 2020 this number will increase to 7. 5 million accounting for 10% of all deaths * Smoking is estimated to cause about 71% of lung cancer, 42% of chronic respiratory disease (COPD) and nearly 10% of cardiovascular disease


Insufficient physical activity * Appr. 3. 2 million people die each year due to physical inactivity. People who are insufficiently physically active have a 20% to 30% increased risk of all-cause mortality * Regular physical activity reduces the risk of cardiovascular disease including high blood pressure, diabetes, depression Alcohol abuse * Appr. 2. 3 million die each year from the harmful use of alcohol, accounting for about 3. 8% of all deaths in the world * More than half of these deaths occur from cancers, cardiovascular disease and liver cirrhosis Nutrition Adequate consumption of fruit and vegetables reduces the risk of cardiovascular diseases, stomach cancer and colorectal cancer

Overweight and obesity * At least 2. 8 million people die each year as a result of being overweight or obese * Risks of heart disease, strokes and diabetes increase steadily with increasing body mass index (BMI) * The prevalence of overweight is highest in upper-middleincome countries but very high levels are also reported from some lower-middle income countries

Body mass index (BMI) * is a measure of body fat based on height and weight that applies to adult men and women BMI Categories: Underweight < 18. 5 Normal weight = 18. 5– 24. 9 Overweight = 25– 29. 9 Obesity = 30 or greater Keha. Massi. Indeks (KMI, BMI) = kehakaal (kg)/pikkus² (m)

Waste size: ü Measuring your waist circumference is a simple check to tell how much body fat you have and where it is placed around your body ü An important sign of your risk of developing an ongoing health problem ü Waist measurements should only be used for adults to check their risk of developing a chronic disease ü The waist measurements above are recommended for Caucasian men, and Caucasian and Asian women ü Recommended waist measurements are yet to be determined for all ethnic groups

WASTE SIZE: You heath is at risk if you have waste size: § Male > 94 cm § Female > 80 cm You health is at high risk if you have waste size: • Male > 102 cm • Female > 88 cm

Riskfactors 5. Environmental factors A number of environmental factors influence the spread of diseases that are prone to cause epidemics (infective diseases – diarrhoea etc) Environmental factors: 1) water supply 2) sanitation facilities 3) food 4) climate 5) air pollution 6) occupational exposures to dust and fumes

Riskfactor- 6. Preexisting conditions: Primary preexisting condition cause (risk for developing) a secondary conditions * Sunburn (blisters) > skin infection > skin cancer * Increased cholesterol level > myocardial infarction * Obesity > type 2 diabetes or stroke or heart disease

Välditavad haigusepõhjused (? ) § Bioloogilised faktorid (allergeenid - vaktsiinid) § Immunoloogilised faktorid (loomulik ja omandatud § § immuunsus) – seotud eelmisega Väliskeskkonna faktorid (passiivne suitsetamine, väliskeskkonna reostatus) Toitumisfaktorid (alatoitumus, ülekaal - dieet) Geneetilised faktorid (eelsoodumus) Sotsiaalsed faktorid (kogukonna harjumused) Käitumuslikud faktorid (religioon) § [JF Jekel, Epidemiology, Biostatistics, and Preventive Medicine, 1996] §

Haiguste klassifikatsioon (RHK-10) Baseerub peamiselt organsüsteemidel, tähestikuline ja numeratsiooniga klassifikatsioon A 00. . . Y 00 -99 Nakkus ja parasitaarhaigused (tuberkuloos, düsenteeria) – A 00 -B 99 Kasvajad – C 00 -D 48 Vere- ja vereloome haigused - D 50 -D 98 Sisesekretsiooni- ja ainevahetushaigused – E 00 -E 90 (nt. E 05. 1 – türeotoksikoos üksiku toksilise kilpnäärmesõlmega) Vereringeelundite haigused – I 00 -I 99 (I 21 ja I 22 – äge südamelihase infarkt). Hingamiselundite haigused – J 00 -J 99 (J 45 - bronhiaalastma) Vigastused, mürgistused – S 00 -T 98 Rasedus, sünnitus ja sünnitusjärgne periood – O 00 -O 99 Kaasasündinud väärarendid, deformatsioonid, kromosoomi haigused – Q 00 -Q 99 Klassifitseerimata sümptomid – R 00 -R 99; kontaktid terviseteenistusega Z 00 Z 099

Mida peab teadma haiguste tekkimisest ja arenemisest? 1. Etioloogiat – haiguste põhjust ja tekkemehhanismi 2. Patogeneesi– füsioloogiliste protsesside arengut patoloogilistes (haiguslikes) tingimustes (patofüsioloogiat) ehk reaktsiooni kahjustusele: v Immuun- ja põletikuprotsessid v Proliferatsiooni- ja diferentseerumisprotsessid v Miks peab teadma? * Aluseks ravi (ravim(id), ravimeetod(id)) valikule * Parim – etiopatogeneetiline ravi 3. Ei tohi unustada riskifaktoreid Haigus = põhjus + pärilikkus + riskifaktorid (keskkond/elustiil)

Haiguse põhjused ehk etioloogia Tinglikult jaotatakse: 1. Eksogeensed ehk välisfaktorid: nakkused (ekspositsiooniaeg, bakterite/viiruste hulk/, virulentsus), füüsikalised-keemilised agensid 2. Endogeensed ehk sisemised faktorid: geenikromosoomihäired, kaitsemehhanismide (immuunsüsteemi) funktsiooni alanemine (vananemine) 3. Kombineeritud – riskifaktorid (väline) + vananemine (sisemine) Haigused võivad olla tingitud: a) ühest põhjusest: monofaktoriaalne b) mitmest põhjusest: multifaktoriaalsed (komplekshaigused)

Haiguse patogenees õpetus haiguse arengust - oluline ravi määramisel - ka tundmatu etioloogiaga (põhjusega) haiguse korral saab patogeneetiliselt ravida (eeldus: vastava haiguse patofüsioloogia tundmine) - patogeneesi komponendid (e. tekkivad kahjustused) toimuvad rakkude, kudede, organite ja organsüsteemide tasanditel, kahjustades organismi kui tervikut ja kutsudes esile vastureaktsiooni (immuunmehhanismid – positiivsed/negatiivsed, põletik, proliferatsioon, nekroos jne) – st. üheaegselt toimuvad patofüsioloogilised ja -morfoloogilised muutused

Patogeneesi mehhanismid Eristatakse mehhanismide alusel: 1. põhjuslik ehk kausaalne patogenees - miks haigus kujuneb? Hõlmab väliseid (ekso-) ja sisemisi (endogeenseid) faktoreid, mis tingivad haiguse tekke ja selle edasise kulu iseärasusi 2. formaalne patogenees – kuidas haigus kujuneb? Käsitleb ajalises lõikes morfoloogilisi ja funktsionaalseid muutusi, mis haiguse korral erinevates elundites ja elundsüsteemides toimuvad ja missugune on haiguse lõpe

Haiguse tunnused Sümptom ehk haiguse tunnus (üks või mitu) subjektiivne kaebus: valu, jõuetus, nõrkus jne objektiivne leid: temperatuur, köha, hemoglobiini langus Sündroom (samuti haiguse tunnus) - patogeneetiliselt seotud sümptomite kompleks (nt. valu paremal ülakõhus+pinges kõhukatted+temperatuuri tõus+valgeliblede rohkenemine= äge sapipõie põletik) Ühesugune sümptom: erinevad haigused (nt. valu kõhus) Ühesugune sündroom: erinevad haigused (nt. aneemia sündroom e. verevaegus: kahvatus, nõrkus, jõuetus, südamekloppimine, hingeldus, pearinglus, kõrvade kohisemine; erütrotsüütide arvu ja hemoglobiini sisalduse vähenemine veres)

Diagnoosimise põhiprintsiibid (I) * Diagnoos – on lühike arstlik otsus haiguse olemuse (ja haige seisundi) kohta * Diagnoosimine (protsess) - patsiendi vaevus(t)e taga oleva patoloogia olemuse (ja lokalisatsiooni) määramine * Diagnoos põhjendab (ja sellel põhineb) kavandatava ravi, mis elimineeriks haiguse (kaebuste, sümptoomide, sündroomi) põhjuse * Diagnoos on arstlikus tegevuses vajalik ka edasiste uuringute planeerimiseks, haige jälgimiseks (sh mitme arsti poolt) ja prognoosi määramiseks

Diagnoosimise põhiprintsiibid (II) * Diagnoos ei ole enamasti lõplik, see võib aja jooksul muutuda * Haigus võib lõppeda tervistumisega – sel juhul võetakse diagnoos maha * Krooniline haigus ja/või funktsioonihäire võib ajas süveneda või taandareneda (paraneda) * Haigus võib transformeeruda (üle minna) teiseks haiguseks

Diagnoosimise meetodid • • • Klassikaline meetod (vaatlus, küsitlus, uuringud) Äratundmine Kliinilised algoritmid (juhendid, guidelines, consensus) Diagnoosihüpoteeside testimine Skriining Diagnoosimise erijuhud: • Väljalülitamisdiagnoos (diagnosis per exclusionem) • Raviefektil põhinev diagnoos (diagnosis ex iuvantibus) • Jälgimisel põhinev diagnoos (diagnosis ex observatione) * Lahang – surma põhjused, diagnoosi kinnitamine, meditsiinilised ja diagnoosimise vead, muud haiguse põhjused, muud kaasuvad haigused. Annab üldise meditsiinilise kvaliteedihinnangu. Tähtsus on vähenemas seoses uute ja täpsete elupuhuste meetodite arenguga (radioloogilised, immunoloogilised, histokeemilised jne meetodid)

Diagnoosimise klassikalised meetodid * Vaatlus, palpatsioon, auskultatsioon, perkussioon • Radioloogilised (Rö, angiograafia, MRT, CT, PET, ultraheli) • Isotoop-uuringud (nt nukleaarkardioloogia) • Organismi elektrilistel potentsiaalidel põhinevad uuringud (EKG, EEG, lihaste ja närvide elektriline juhtivus) • Funktsionaaldiagnostilised (koormustest, spirograafia) • Endoskoopilised (gastroskoopia, bronhoskoopia, torakoskoopia, tsüstoskoopia jne) • Laboratoorsed (biokeemilised, immunoloogilised, kliinilised) • Biopsiad • Kombinatsioonid




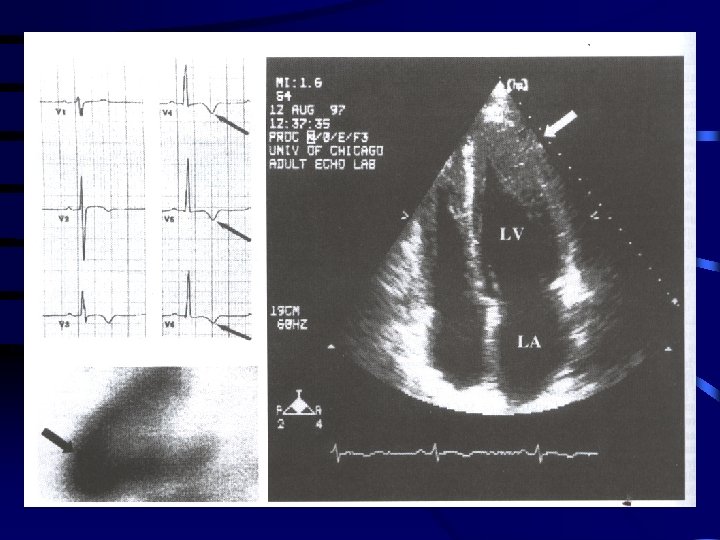
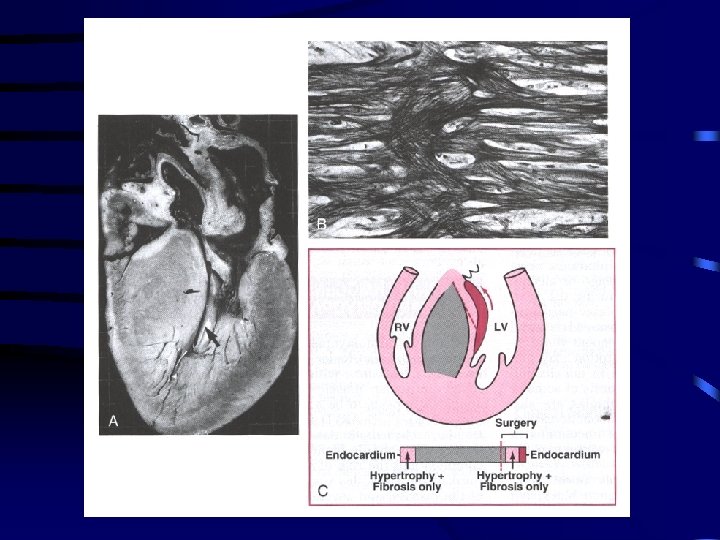

Pathology in stomach
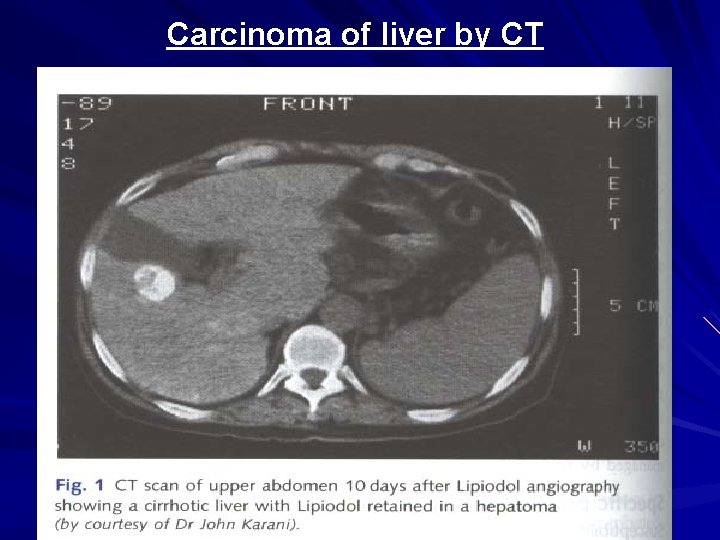
Carcinoma of liver by CT
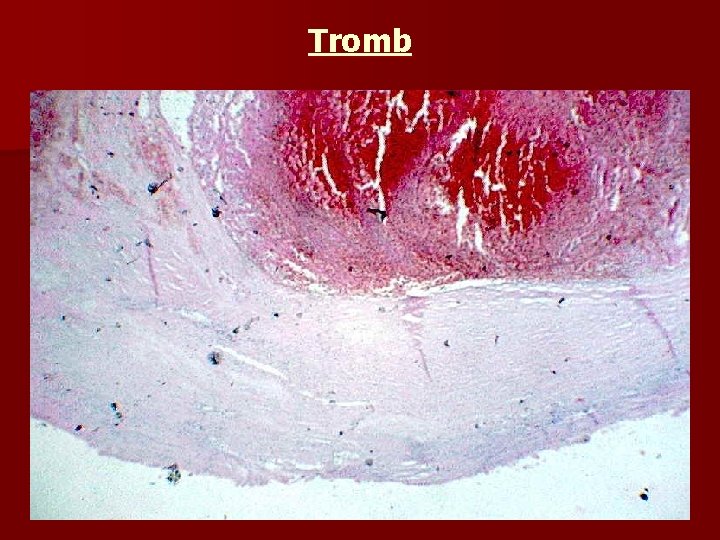
Tromb
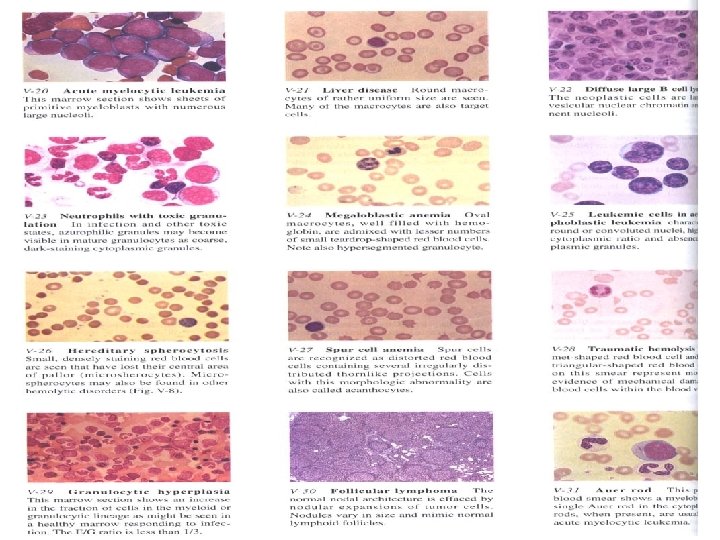
Histoloogia II

Sõeluuringud ehk skriiningud eesmärk on haiguste varajane prekliiniline avastamine spetsiaalsete testidega tähendavad suure hulga inimeste perioodilisi läbivaatusi kuna sõelteste tehakse paljudel kaebusteta ja/või kliinilise leiuta inimestel, siis on sõeltesti tulemus esialgne ja selle alusel ei saa lõplikult haigust diagnoosida Sõeluuringud jaotatakse: 1. Haiguseelsed seisundite uuringud/skriinigud 2. Geneetilised monitooringud/skriiningud

Maailma Tervishoiuorganisatsiooni sõeltestide kriteeriumid 1. Sõeltestitav haigus peab olema oluline probleem indiviidi ja rahvatervise seisukohalt 2. Uuritava haiguse patogenees peab olema hästi mõistetud 3. Sõeltestitavale haigusele peab olema efektiivne ja varane ravi 4. Testimise järel rakendatava (prekliinilise) ravi tulemused peavad olema paremad kui siis, kui ravi alustatakse haiguse kliiniliste ilmingute tekkimisel 5. Sõeluuring peab olema efektiivne – aktsepteeritud test(id) 6. Skriininguuringud peavad olema majanduslikult „tasuvad“ 7. Skriininguuring on protsess, mitte ühekordne sekkumine

Sõeluuringud 1. Rasedatele Eesmärk: välja selgitada rasedad, kelle oodataval lapsel on suurenenud risk kromosoomihaigusele (nt Downi sündroom) või mõnele arenguhäirele (nt seljaaju song). Tegemist ei ole diagnostilise testiga, hinnatakse loote kromosoomihaiguse tõenäosust 2. Vastsündinutele Eestis testitakse alates 1. jaanuarist 2015 lapsi 20 erineva haiguse suhtes, 1. kaasasündinud hüpotüreoos ja 2. pärilikud ainevahetushaigused: - aminohapete ainevahetuse häired (nt fenüülketonuuria) - orgaanilised atsiduuriad (nt glutaraatatsiduuriad) - rasvhapete ainevahetuse häired (nt karnitiini trasporteri puudulikkus) 3. Rinnavähk Uuringutel 50 -65 aastased naised 4. Emakakaelavähk Emakakaelarakkude muutuste avastamiseks varases staadiumis emakakelavähi tekke ennetus (30 -59 aastased naised) 5. Eesnäärme kasvaja sõeluuring Kõigile > 50. aastastele meestele vajalik 6. Soolevähi skriining - väljaheite peitevere uuring 7. Kopsuvähi skriining - kopsude CT uuring > 30. aastastele suitsetajatele 8. Kardiovaskulaarne skriining – lastele, kelle vanematel noores eas südameinfarkt (kolesterooli ainevahetus, kehakaal, veresuhkur, vererõhk)

Haiguste ravi § Tõenduspõhisusel (teaduslikel uuringutel) põhinev § Kogemusel põhinev § Etiopatogeneetiline § Sümptomaatiline § § § § Peamised meetodid: 1. mittemedikamentoosne 2. farmakoloogiline 3. invasiivne/endoskoopiline/minikirurgiline (protseduur) 4. kirurgiline 5. psühholoogiline/psühhiaatriline 6. kombineeritud

Haiguse prognoos § Prognoosimine on haiguse kulu ja haige seisundi tõenäolise § § muutumise ennustamine Prognoos põhineb teadusuuringutel, arstlikul kogemusel ja intuitsioonil Prognoosi määramisel tuleb arvestada haiguse iseloomu, haige vanust, kaasuvaid haigusi, haige meeleolu ja tahet paraneda, ravimite toime tõhusust ja tekkivaid kõrvalnähte, haige sotsiaalset ja psüühilist seisundit, haige pärilikkust ja riskitegureid Prognoos kajastab tavaliselt lähiseisundi arvatavat muutust (haiglast lahkumisel, lähema aasta jooksul) Kaugprognoosida on keeruline - oluline on haige vanus, haiguse staadium, kaasuvate haiguste olemasolu ja riskitegurite osakaal

Haiguse prognoosi jaotused Lähiprognoos. Kaugprognoos Prognoos elu suhtes (prognosis quad vitam) Prognoos funktsiooni taastumise suhtes (prognosis quad functionem) Prognoos töövõime osas (prognosis quad laborem) Prognoos tervistumise osas (prognosis quad sanationem) Hea prognoos (prognosis bona) Kahtlane prognoos (prognosis dubia) Halb prognoos (prognosis mala) Väga halb prognoos (prognosis pessima)

Biomeditsiin ↔ Kliiniline meditsiin Normaalne ↔ Patoloogiline individuaalsel (inimrühma) tasemel Ravitulemuste hindamine populatsioonis – kliiniline epidemioloogia

Teemad 1. Biomeditsiin 2. Organismi ehitus, organsüsteemid 3. Tervis, haigus, riskifaktorid 4. Rahvatervis (-tervishoid) ja epidemioloogia 5. Statistika (üldiselt) ja uuringud

Rahvatervishoid (public health) 1. objekt - rahvastiku tervis 2. eesmärk - rahvastiku tervise parandamine 3. teadusvaldkond, mis sisaldab teadmisi tervist mõjutavate faktorite kohta ja kasutab neid teadmisi tervise kaitseks ja edendamiseks

Rahvatervishoid ≈ epidemioloogia Tervishoiustatistika, mille alusel otsustada preventsiooni ja prognoosi üle. Peamised näitajad: Haigestumus Suremus Levimus Elulemus Letaalsus – rohkem iseloomustab ravi efektiivsust

Epidemioloogia * teadus haiguste tekkimise ja leviku seaduspärasustest populatsioonis * epidemioloogias mõõdetakse (kirjeldatakse) haiguse esinemist arvudega - statistika * epidemioloogia uurib haiguste esinemise sagedust, levikut ja neid põhjustavaid tegureid * uurimisobjektiks on rahvastikurühmad (populatsioonid), mitte üksikisik kui subjekt * populatsioon on ükskõik missugune isendite grupp või kooslus, kus esineb vastav haigus

Epidemioloogia rahvatervises § Rahvastik(u osa): uuringuobjektiks isikute rühm, mis on piiratud mingite konkreetsete tunnustega § Kontroll-rühm: epidemiologilise uuringu lahutamatu osa, et võrrelda haiguse olulisust ja koormust ühiskonnas, identifitseerida riskirühmad, määrata ohutegurid, selgitada haiguste põhjused, kirjeldada haiguse tekkemehhanisme, hinnata tõrjemeetodeid ja kontrollida haigestumist (preventsioon) § Uuritakse kõiki teadaolevaid tervise ja eluviiside aspekte (mitte ainult haigestumist), kasutades epidemioloogilisi meetodeid § Järelduste tegemisel omavad tähtsust valimi suurus, valiku printsiibid ja statistika tõepärasus

Epidemioloogiline uuring Kavand: monitooring, vaatlus, hüpoteeside kontrollimine, analüüs, eksperiment Analüüs: ajaline, ruumiline, isikuline Tegurid: kõikide tervist mõjutavate tegurite (füüsikalised, bioloogilised, sotsiaalsed, kultuurilised, käitumuslikud) arvesse võtmine Tervisega seotud sündmuste: haigestumine, surma põhjused, preventsiooni tõhusus, tervishoiu teenuse efektiivsus ja kättesaadavus jne arvestamine

Epidemioloogia jaotus meetodi alusel Vaatluslik ja eksperimentaalne ↓ kirjeldav ja analüütiline Kirjeldav epidemioloogia (kes? , kus? , millal? ) Kogub, kontrollib ja analüüsib haigestumisega seotud näitajaid rahvastikus Analüütiline epidemioloogia (miks? ) Kasutades kirjeldava epidemioloogia tulemusi ja teadmisi biomeditsiinis, püstitab ja kontrollib hüpoteese haiguse tekkepõhjuste kohta

Kirjeldav epidemioloogia Andmed haigusregistritest (vähiregister) Registrite korral oluline kvaliteedi kontroll diagnoos ala- ja üleregistreerimine skriiningu efekt Spetsiaalsetest uuringutest (monitooringud) üldiselt täpsem aga kulukam saab küsida täiendavaid andmeid rahvastiku kohta (demograafia)

Analüütiline epidemioloogia Kasutab kirjeldava epidemioloogia andmestikku Koos laboratoorsete andmetega püstitab hüpoteese haiguse põhjuste kohta Kavandab, viib läbi ja analüüsib saadud tulemusi haigestumise põhjuste kohta püstitatud hüpoteesi(de) suhtes

Epidemioloogia liigid • Rutiinne e. igapäevane („krooniline“) - demograafiliste ja meditsiiniliste andmete kogumine, registrid (nt Eesti Vähiregister, Sünni- ja Surmaregister, Tuberkuloosi register, Südameinfarkti register) • “Akuutne” e. iga-aastane epidemioloogia - nakkushaiguste puhangud (gripp jt viirusnakkused) • Spetsiifiline epidemioloogia (konkreetne haigus, patoloogia): Molekulaarne epidemioloogia Geneetiline epidemioloogia Nakkushaiguste (kroonilised) epidemioloogia * Kliiniline epidemioloogia

Kliiniline epidemioloogia rakendab epidemioloogia meetodeid probleemide lahendamiseks, mis on otseselt seotud praktilise meditsiiniga Kasutab uusi ravimeetodeid - randomiseeritud kliinilised katsed

Kliiniline epidemioloogia hindab Norm/anomaalia (millised kõrvalkalded normist on seotud haigusega) Diagnoos (kui täpsed on diagnostilised testid ja diagnostilised protseduurid haiguse avastamiseks) Risk/ennetamine (millised tegurid suurendavad tõenäosust haigestuda) Prognoos (missugused on haigestumise tagajärjed) Ravi/preventsioon (kui efektiivne on ravi, kuidas ravi mõjutab haiguse edasist kulgu, kuidas on võimalik vähendada haigestumist, selle levikut) Põhjus (mis on haiguse etioloogiline faktor) Hind (milline on haiguse mõju isiklikus ja majanduslikus aspektis)

Kaasaegne epidemioloogia põhiline tähelepanu suunatud mittenakkuslike haiguste riskitegurite uurimisele paljudel haigustel on olemas mitu tekkepõhjust, mõned neist on määrava tähtsusega ning mõned suurendavad haigestumise riski moodsa epidemioloogia tähelepanu on suunatud rahvastiku(rühma)le, mitte üksikisikule. kaasaegse epidemioloogia lõppeesmärgiks on teha kindlaks haiguste mõjurid, s. o haiguste põhjused ja teised haiguste teket soodustavad või seda takistavad tegurid kaasaegse epidemioloogia ülesanneteks on: - teada saada haiguste leviku (esinemise) iseärasusi rahvastikus - uurida, millised tegurid tingivad neid iseärasusi (esinemist) - hinnata võimalusi haiguste sageduse vähendamiseks

Epidemioloogia laiem eesmärk Tervishoiupoliitiline kogutud meditsiiniliste ja sotsiaaldemograafiliste andmete kasutamine tervishoiupoliitika kavandamisel, ravikvaliteedi hindamisel ja selle tõstmisel Akadeemiline teadusuuringute kavandamine meditsiinis, uute riskifaktorite otsimine ja teaduslike hinnangute andmine tervishoiupoliitilisteks otsusteks

Teemad 1. Biomeditsiin 2. Organismi ehitus, organsüsteemid 3. Tervis, haigus, riskifaktorid 4. Rahvatervis (-tervishoid) ja epidemioloogia 5. Statistika (üldiselt) ja uuringud

Statistilised näitajad Elulemus (survival): iseloomustab negatiivse sündmuse (surma) puudumist teatud ajaperioodil ettekujutus ravi efektiivsusest, omab tähtsust haiguse prognoosimisel vajab arvutamiseks haigestumuse ja suremuse andmeid Ekspositsioon: kokkupuude teguriga, mis võib mõjutada inimese terviseseisundit Risk: inimest või keskkonda iseloomustav tegur, mille olemasolul haiguse esinemise tõenäosus rahvastikurühmas on suurenenud Riskirahvastik: rahvastiku osa, kellel võib haigus (suurema tõenäosusega) välja kujuneda

Statistilised näitajad (II) Levimus (prevalence) – konkreetse haiguse diagnoosiga isikute hulk rahvastikus kindlal ajahetkel Haigestumus/koguhaigestumus (attack rate) – kõik haigusjuhud aastas teatud piirkonnas Haigestumus/esmahaigestumus (incidence) – esmased haigusjuhud aastas - näitab uute haigusjuhtude tekkimise kiirust rahvastikus Mõõdetakse mõlemaid: 1) Absoluutarvuga - haigusjuhtude arv mingis ajavahemikus 2) Suhtarvuna (per 100 000) – haigestumuskordajana, mis väljendab haigusjuhtude arvu vastavas populatsioonis mingil ajaperioodil Suremus (mortality) – haigusest põhjustatud surmajuhud populatsioonis (absoluut- või suhtarvuna/per 100 000)
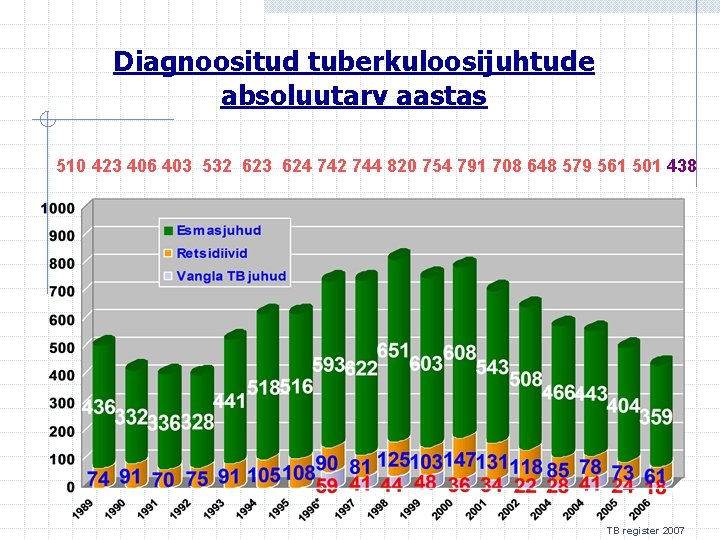
Diagnoositud tuberkuloosijuhtude absoluutarv aastas 510 423 406 403 532 623 624 742 744 820 754 791 708 648 579 561 501 438 TB register 2007
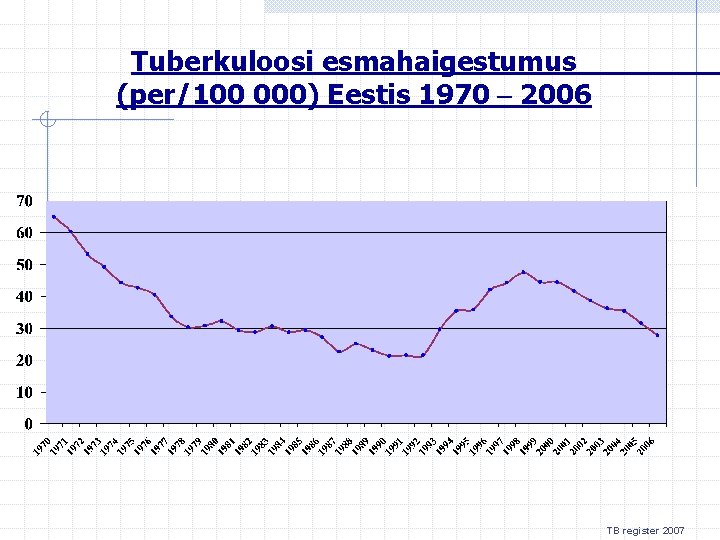
Tuberkuloosi esmahaigestumus (per/100 000) Eestis 1970 – 2006 TB register 2007

Tuberkuloosihaigestumus Eestis 100 000 elaniku kohta 1989 – 2006 TB register 2007

Statistilised näitajad (III) * Määr (rate) Väljendab juhte 100 000 elaniku või riskirühma kohta Võimaldab võrrelda erineva suurusega rahvastiku rühmi Nõuab vanusega standardimist, et võrrelda erinevaid populatsioone * Kumulatiivne haigestumise määr (cumulative incidence) Kumulatiivhaigestumus on protsess, mis näitab uute haigusjuhtude kuhjumist rahvastikus Kumulatiivne haigestumusmäär (CI) – mingil ajavahemikul uuritavasse haigusesse haigestunud inimeste proportsioon algselt terves rahvastikus

Standard Enamuse haiguste korral on haigestumus sõltuv vanusest Vanuse järgi standardimisel arvutatakse haigestumuskordajad, mis esineksid juhul, kui mõlema (kõigi) grupi rahvastiku vanuse jaotus oleks samasugune Iga vanusegrupi standarditud määrad liidetakse, saades sellega kogu standardiseeritud haigestumuse populatsiooni kohta Analoogiliselt standarditakse levimuse ja suremuse andmed Olenevalt missugust populatsiooni (rühma) uuritakse ja võrreldakse, kasutatakse: * Standardrahvastikku * Maailma standardrahvastikku * Euroopa standardrahvastikku

Usalduspiirid Enamus epidemioloogilisi uuringuid viiakse läbi valimitel, mitte kogurahvastikul Seetõttu saadud andmeid vaadeldakse kui lähendusi tõelistele näitajatele Usalduspiirid näitavad kui tõenäoliselt saadud andmed on kooskõlas tegelike väärtustega Usalduspiire väljendatakse kui ülemisi ja alumisi väärtusi, mille vahel peaks oodatav õige väärtus paiknema Usalduspiirid väljendavad teatud vabadust - 95% usalduspiir on selline, mille korral ollakse 95% kindlad, et selles vahemikus asub tegelik väärtus Väikeste valimite või väikeste arvudega juhtude korral on usalduspiirid suured

Kõrvalekalded analüüsis Väärtus loetakse statistiliselt tõepäraseks kui p on väiksem või võrdne 0. 05 See tähendab, et saadud tulemus võib olla juhuslik alla 5% Väike p väärtus ei tähenda, et saadud tulemus oleks õige. See tähendab, et tulemus ei ole juhuslik ja on seotud uuritava teguriga Viies läbi ühe andmebaasi alusel mitukümmend erinevat analüüsi, võib mõni tulemustest osutuda ka juhuslikuks Seetõttu iga leitud seost tuleb vaadata sellest aspektist, et teha spetsiifiline (korduv) uuring (või arvutus, kasutades muud matemaatilist meetodit) leitud seosele

Uuringu kavandamine ja erinevad uuringud Skriininguuringud Erinevad epidemioloogilised uuringud Kliinilised (ravim)uuringud


Epidemioloogiline uuring Kavand: monitooring, vaatlus, hüpoteeside kontrollimine, analüüs, eksperiment Analüüs: ajaline, ruumiline, isikuline Tegurid: kõikide tervist mõjutavate tegurite (füüsikalised, bioloogilised, sotsiaalsed, kultuurilised, käitumuslikud) arvesse võtmine Tervisega seotud sündmuste: haigestumine, surma põhjused, preventsiooni tõhusus, tervishoiu teenuse efektiivsus ja kättesaadavus jne arvestamine

Peamised epidemioloogilised uuringud Juht-kontroll (case-control study) uuring: haigest lähtuv uuring, võrreldakse 1. haigusjuhud vs. 2. terved Kohort uuring e. faktori lähtene uuring, kus võrreldakse 1. eksponeeritud vs. 2. mitte-eksponeeritud Kohort uuring võib olla kas: 1. edasivaatav e. prospektiivne jälgitakse nt haigestumist või suremust eelseisvate aastate kestel või 2. tagasivaatav e. retrospetiivne tugineb ekspositsiooni ja haigust iseloomustavale infole (kutsehaigused)

Juht-kontroll uuring (case-control) Võrreldakse: 1. haigusjuhud vs. 2. terved Võrdleb diagnooside alusel määratletud erinevaid rühmi (diagnoos > uuring > ekspositsioon) Uuring ei tõesta põhjuslikku seost, sest kogurahvastikus puuduvad andmed eksponeeritute, kuid mitte haigestunute, kohta - Sobiv kavand kui on madal haigestumuse määr ja pikk latentsperiood - Hinnatakse sansside suhet (odds ratio): eksponeeritud patsientide suhe kontrollidesse - Juhud identifitseeritakse pärast diagnoosimist - Reeglina üks või mitu vanuse ja sooga sobitatud kontrolli - Andmed kogutakse võimalike oluliste ekspositsioonide kohta nii juhtudel kui kontrollidel - Tulemused puudutavad vaid uuritavaid patsiente (juhud) ja nendega sobitatud kontrolle. Neil võivad olla ka mõned ühised tunnused, mis kogurahvastikus puuduvad

Kohort uuring (cohort study) Kohort on: rahvastikurühm 1. Kes on tavaliselt samaaegselt kogenud mingit samalaadset sündmust 2. Keda prospektiivselt või retrospektiivselt jälgitakse mingil ajavahemikul Võrreldakse eksponeeritute gruppi mitteeksponeeritutega ekspositsioon > uuring > väljund/diagnoos Püütakse tõestada põhjuslik seos haigestumuse ja ekspositsiooni vahel ja hinnatakse täiendavat ekspositsioonist tulenevat riski Väga töö- ja ajamahukas ning ei sobi kui haigestumus on madal

Kliinilised ravimuuringud I faas: ühendi toksilisuse kindlakstegemine II faas: kliinilise efekti olemasolu kindlakstegemine III faas: ravimi võrdlus parima leiduva alternatiiviga IV faas: turustamisjärgsed pikaajalised uuringud
- Slides: 102


































