Bilan tiologique dun AVC ischmique 2009 JF Meder

Bilan étiologique d’un AVC ischémique 2009 JF Meder, C Oppenheim, O Naggara

Facteurs de risque des AVC ischémiques • Facteurs de risque non modifiables – – Age, mais 5% AVC < 45 ans Sexe masculin Race noire Antécédents familiaux – Accident ischémique transitoire (6% la 1ère année) – Sténose carotide > 70% – Migraine (risque X 3) • Facteurs de risque modifiables – – – – Hypertension artérielle (risque X 3) Diabète (risque X 2) Tabac (risque X 2) Alcool Contraceptifs oraux (risque X 2 à X 3) Hypercholestérolémie Autres ? : obésité, sédentarité
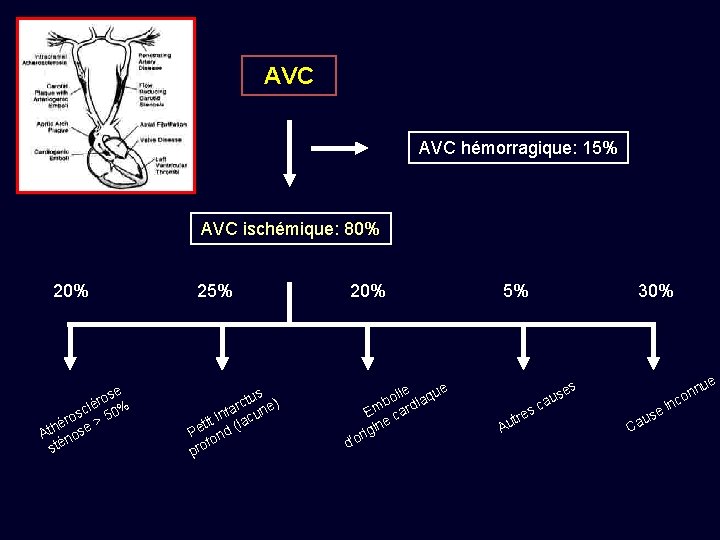
AVC hémorragique: 15% AVC ischémique: 80% 20% e ros é l sc 50% o r > é Ath nose sté 25% tus ) c r e a inf lacun t i t Pe ond ( f pro 20% e e oli iaqu b Em card e gin i r d'o 5% A ca s e utr 30% s e us Ca u i se nc n on ue

Athérosclérose • Lésion focale ubiquitaire de la paroi des artères de gros et moyen calibre • Épaississement localisé de l ’intima formant une plaque où s ’associent - athérome - sclérose
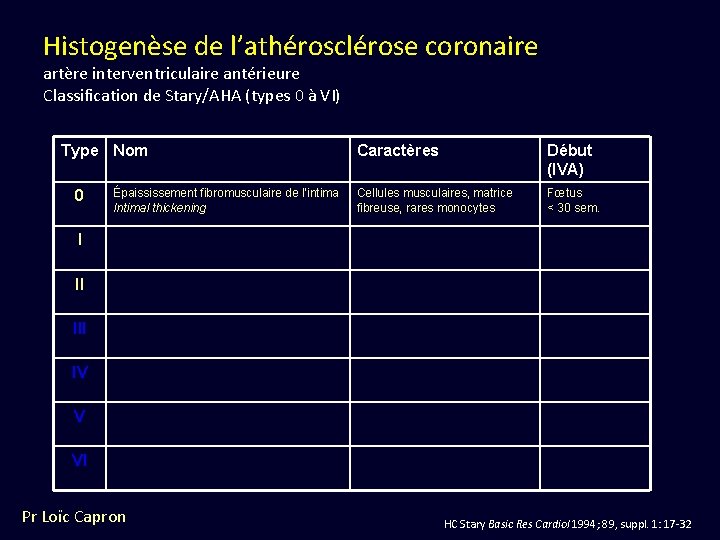
Histogenèse de l’athérosclérose coronaire artère interventriculaire antérieure Classification de Stary/AHA (types 0 à VI) Type Nom 0 Épaississement fibromusculaire de l’intima Intimal thickening Caractères Début (IVA) Cellules musculaires, matrice fibreuse, rares monocytes Fœtus < 30 sem. I II IV V VI Pr Loïc Capron HC Stary Basic Res Cardiol 1994; 89, suppl. 1: 17 -32

Type 0 Épaississement fibromusculaire de l’intima Herbert C. STARY Virchows Archiv A Pathol Anat 1992; 421: 277 -90
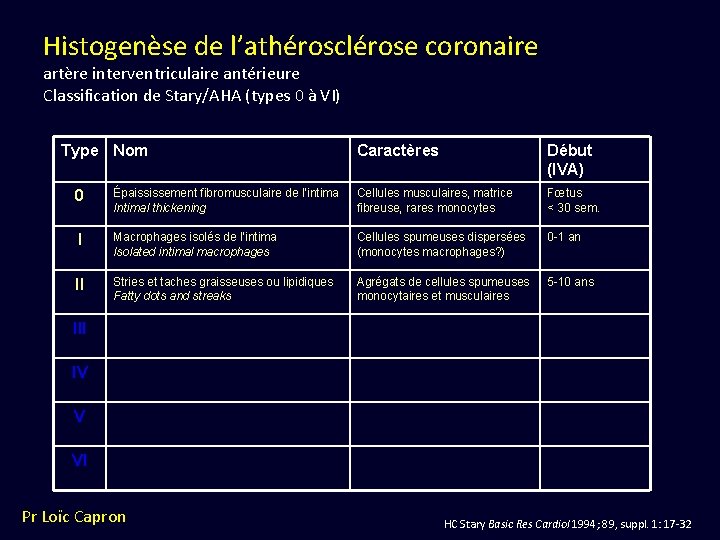
Histogenèse de l’athérosclérose coronaire artère interventriculaire antérieure Classification de Stary/AHA (types 0 à VI) Type Nom Caractères Début (IVA) 0 Épaississement fibromusculaire de l’intima Intimal thickening Cellules musculaires, matrice fibreuse, rares monocytes Fœtus < 30 sem. I Macrophages isolés de l’intima Isolated intimal macrophages Cellules spumeuses dispersées (monocytes macrophages? ) 0 -1 an II Stries et taches graisseuses ou lipidiques Fatty dots and streaks Agrégats de cellules spumeuses monocytaires et musculaires 5 -10 ans III IV V VI Pr Loïc Capron HC Stary Basic Res Cardiol 1994; 89, suppl. 1: 17 -32

Type 2 Strie graisseuse (ou lipidique) Herbert C. STARY Virchows Archiv A Pathol Anat 1992; 421: 277 -90
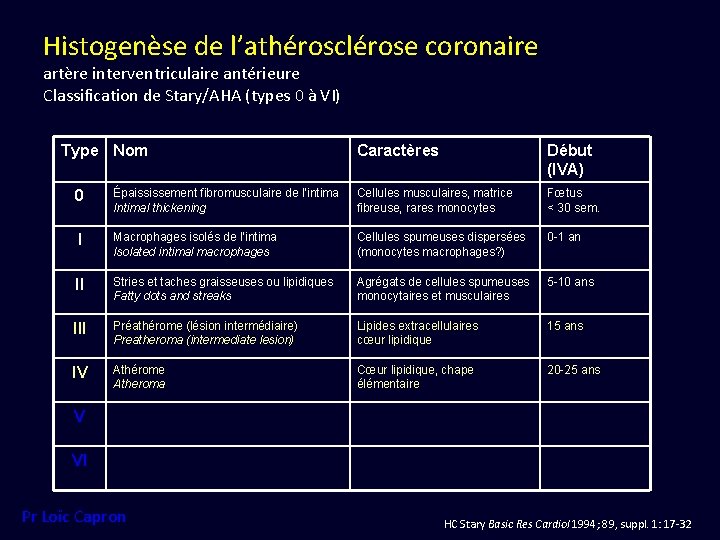
Histogenèse de l’athérosclérose coronaire artère interventriculaire antérieure Classification de Stary/AHA (types 0 à VI) Type Nom Caractères Début (IVA) 0 Épaississement fibromusculaire de l’intima Intimal thickening Cellules musculaires, matrice fibreuse, rares monocytes Fœtus < 30 sem. I Macrophages isolés de l’intima Isolated intimal macrophages Cellules spumeuses dispersées (monocytes macrophages? ) 0 -1 an II Stries et taches graisseuses ou lipidiques Fatty dots and streaks Agrégats de cellules spumeuses monocytaires et musculaires 5 -10 ans III Préathérome (lésion intermédiaire) Preatheroma (intermediate lesion) Lipides extracellulaires cœur lipidique 15 ans IV Athérome Atheroma Cœur lipidique, chape élémentaire 20 -25 ans V VI Pr Loïc Capron HC Stary Basic Res Cardiol 1994; 89, suppl. 1: 17 -32
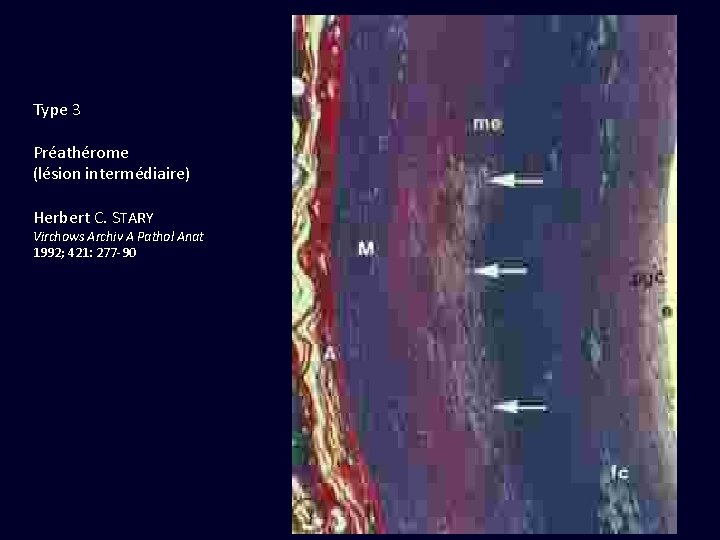
Type 3 Préathérome (lésion intermédiaire) Herbert C. STARY Virchows Archiv A Pathol Anat 1992; 421: 277 -90
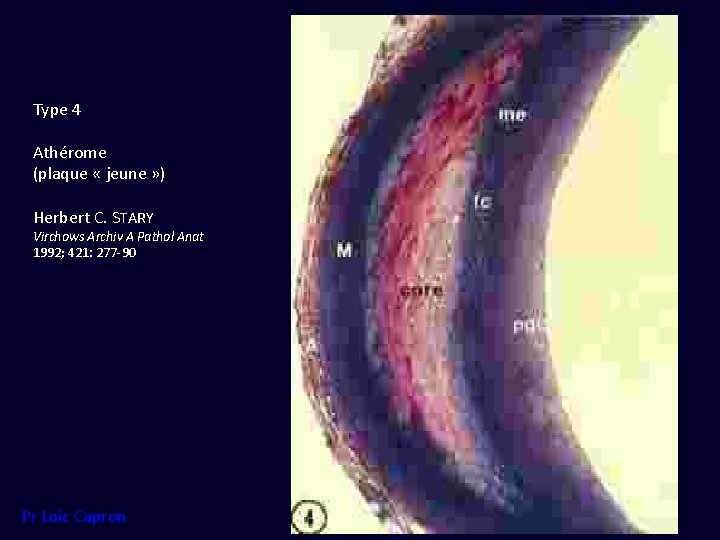
Type 4 Athérome (plaque « jeune » ) Herbert C. STARY Virchows Archiv A Pathol Anat 1992; 421: 277 -90 Pr Loïc Capron
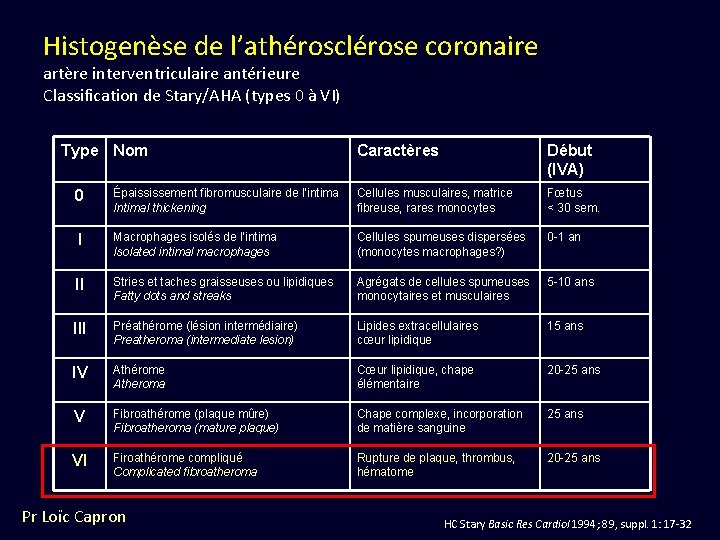
Histogenèse de l’athérosclérose coronaire artère interventriculaire antérieure Classification de Stary/AHA (types 0 à VI) Type Nom Caractères Début (IVA) 0 Épaississement fibromusculaire de l’intima Intimal thickening Cellules musculaires, matrice fibreuse, rares monocytes Fœtus < 30 sem. I Macrophages isolés de l’intima Isolated intimal macrophages Cellules spumeuses dispersées (monocytes macrophages? ) 0 -1 an II Stries et taches graisseuses ou lipidiques Fatty dots and streaks Agrégats de cellules spumeuses monocytaires et musculaires 5 -10 ans III Préathérome (lésion intermédiaire) Preatheroma (intermediate lesion) Lipides extracellulaires cœur lipidique 15 ans IV Athérome Atheroma Cœur lipidique, chape élémentaire 20 -25 ans V Fibroathérome (plaque mûre) Fibroatheroma (mature plaque) Chape complexe, incorporation de matière sanguine 25 ans VI Firoathérome compliqué Complicated fibroatheroma Rupture de plaque, thrombus, hématome 20 -25 ans Pr Loïc Capron HC Stary Basic Res Cardiol 1994; 89, suppl. 1: 17 -32
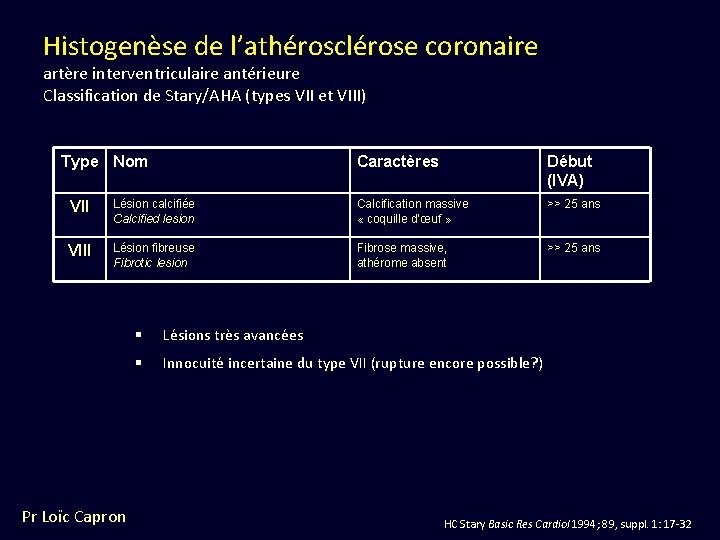
Histogenèse de l’athérosclérose coronaire artère interventriculaire antérieure Classification de Stary/AHA (types VII et VIII) Type Nom Caractères Début (IVA) VII Lésion calcifiée Calcified lesion Calcification massive « coquille d’œuf » >> 25 ans VIII Lésion fibreuse Fibrotic lesion Fibrose massive, athérome absent >> 25 ans Pr Loïc Capron § Lésions très avancées § Innocuité incertaine du type VII (rupture encore possible? ) HC Stary Basic Res Cardiol 1994; 89, suppl. 1: 17 -32
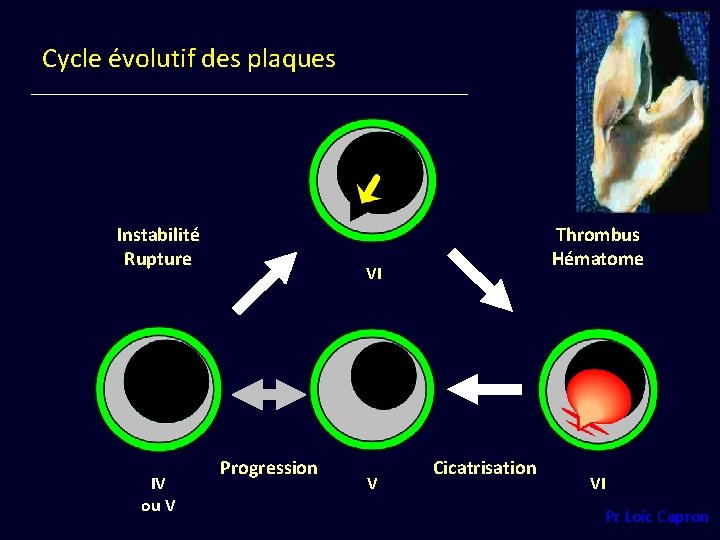
Cycle évolutif des plaques Instabilité Rupture IV ou V Thrombus Hématome VI Progression V Cicatrisation VI Pr Loïc Capron
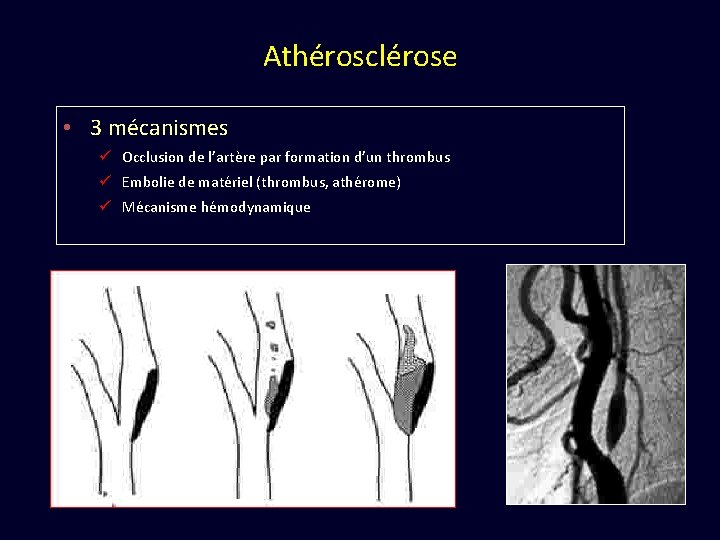
Athérosclérose • 3 mécanismes ü Occlusion de l’artère par formation d’un thrombus ü Embolie de matériel (thrombus, athérome) ü Mécanisme hémodynamique
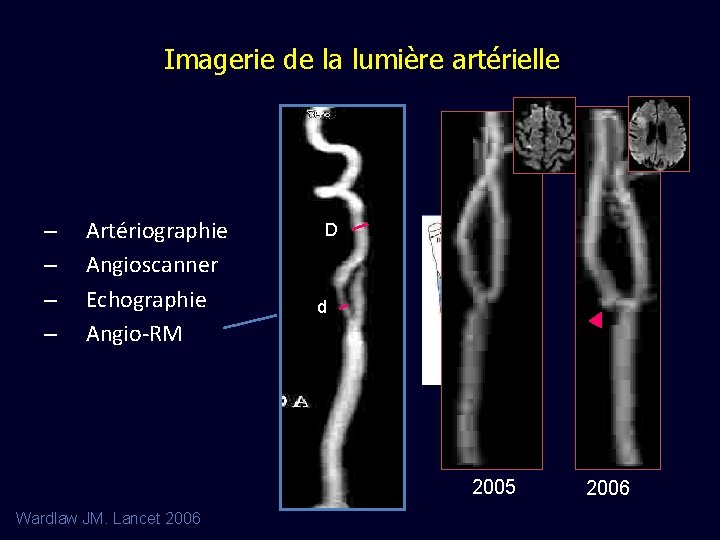
Imagerie de la lumière artérielle – – Artériographie Angioscanner Echographie Angio-RM D d 2005 Wardlaw JM. Lancet 2006
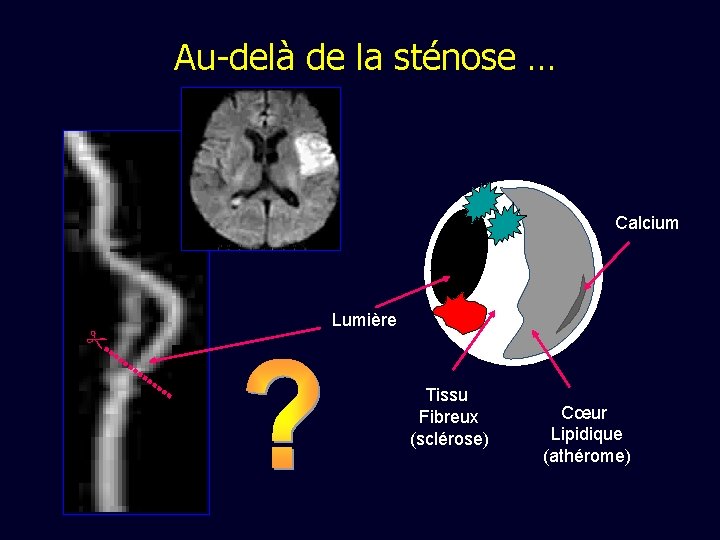
Au-delà de la sténose … Calcium Lumière Tissu Fibreux (sclérose) Cœur Lipidique (athérome)
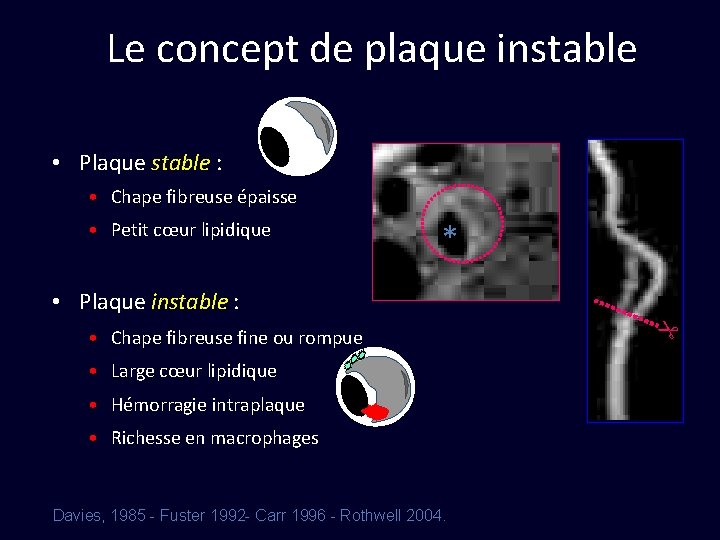
Le concept de plaque instable • Plaque stable : • Chape fibreuse épaisse • Petit cœur lipidique * • Plaque instable : • Large cœur lipidique • Hémorragie intraplaque • Richesse en macrophages Davies, 1985 - Fuster 1992 - Carr 1996 - Rothwell 2004. • Chape fibreuse fine ou rompue
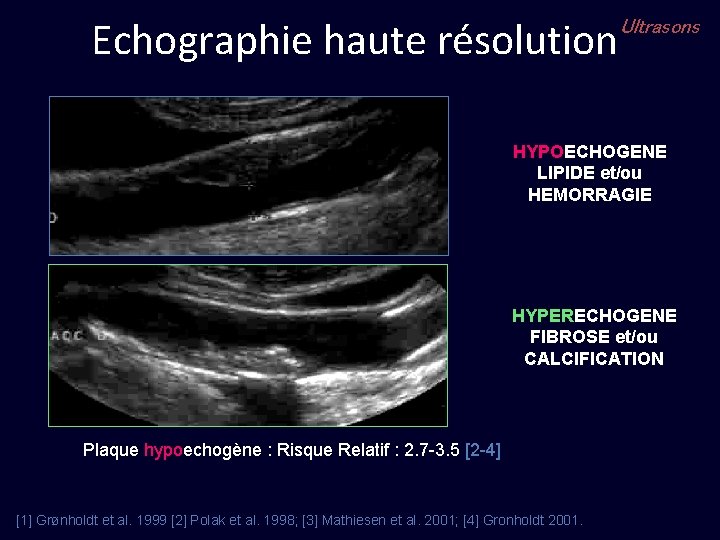
Echographie haute résolution Ultrasons HYPOECHOGENE LIPIDE et/ou HEMORRAGIE HYPERECHOGENE FIBROSE et/ou CALCIFICATION Plaque hypoechogène : Risque Relatif : 2. 7 -3. 5 [2 -4] [1] Grønholdt et al. 1999 [2] Polak et al. 1998; [3] Mathiesen et al. 2001; [4] Gronholdt 2001.
Echographie haute résolution Autres paramètres • Hémorragie intraplaque • Aspect de la surface endoluminale • Motilité Liens avec risque d’AVC peu étudiés Limites - Etude limitée à la portion cervicale - Sténoses < 50% - Calcification (ombre) - Technique opérateur dépendant Ultrasons
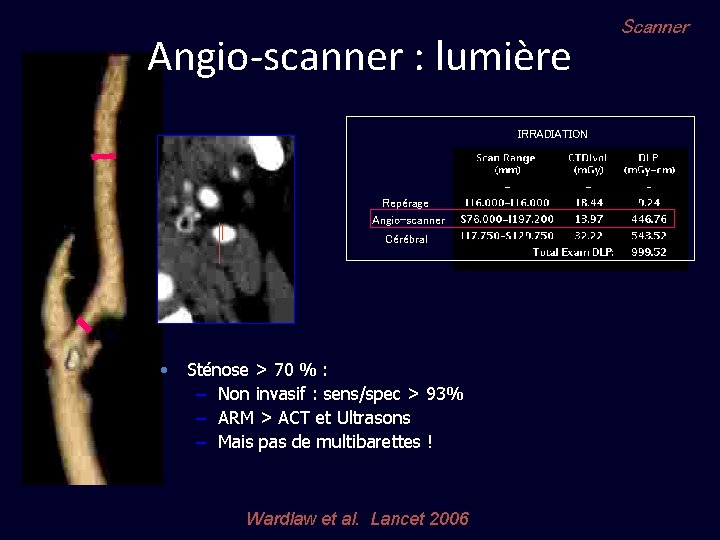
Angio-scanner : lumière IRRADIATION Repérage Angio-scanner Cérébral • Sténose > 70 % : – Non invasif : sens/spec > 93% – ARM > ACT et Ultrasons – Mais pas de multibarettes ! Wardlaw et al. Lancet 2006 Scanner
![Angioscanner : paroi Scanner • Charge calcique (% Plaque calcifiée) [1] • Plaque hypodense Angioscanner : paroi Scanner • Charge calcique (% Plaque calcifiée) [1] • Plaque hypodense](http://slidetodoc.com/presentation_image_h2/012098b35548690f7807b87d193b95ad/image-22.jpg)
Angioscanner : paroi Scanner • Charge calcique (% Plaque calcifiée) [1] • Plaque hypodense : lipide +/- hémorragie • Plaque hyperdense : fibreuse * * Association entre la densité de la plaque et le caractère symptômatique Pas d’étude prospective ! [1] Nandalur et al. 2007. Serfaty et al. 2006
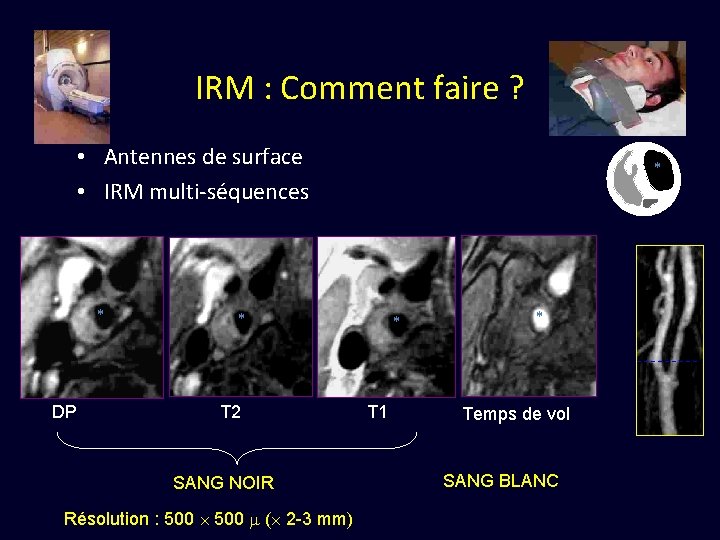
IRM : Comment faire ? • Antennes de surface • IRM multi-séquences * DP * * T 2 SANG NOIR Résolution : 500 ( 2 -3 mm) * T 1 * Temps de vol SANG BLANC
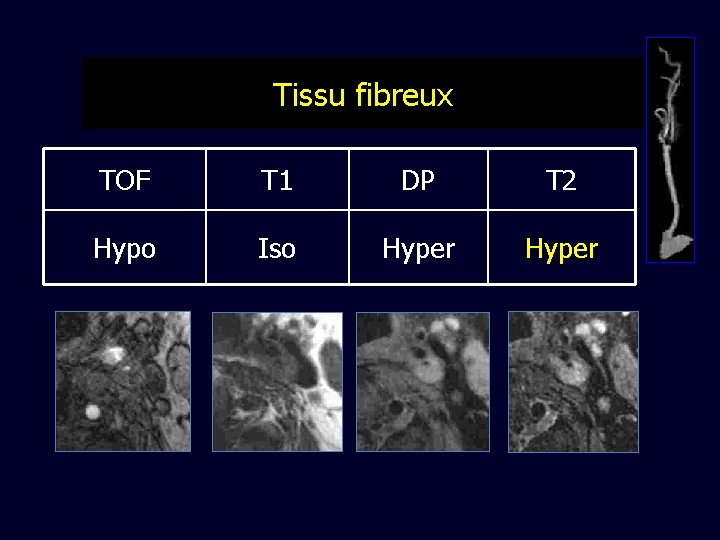
Tissu fibreux TOF T 1 DP T 2 Hypo Iso Hyper
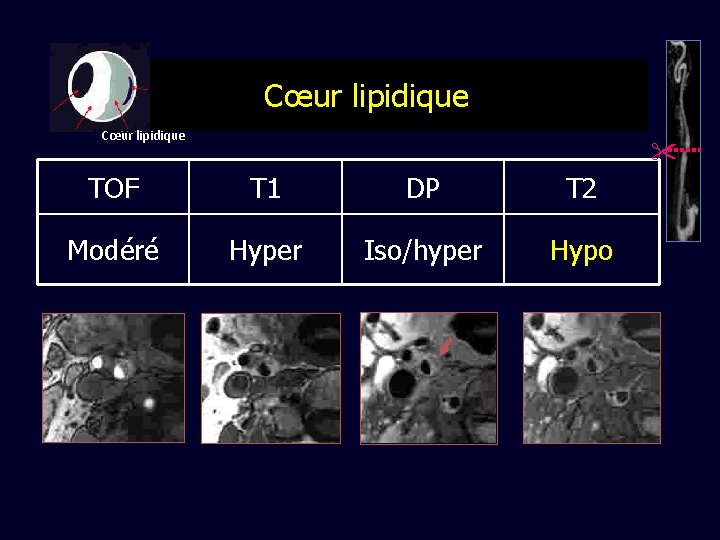
Cœur lipidique TOF T 1 DP T 2 Modéré Hyper Iso/hyper Hypo
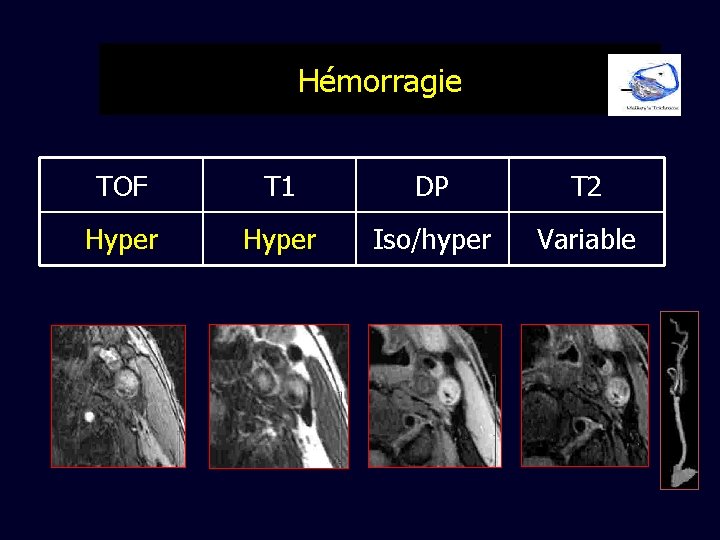
Hémorragie TOF T 1 DP T 2 Hyper Iso/hyper Variable
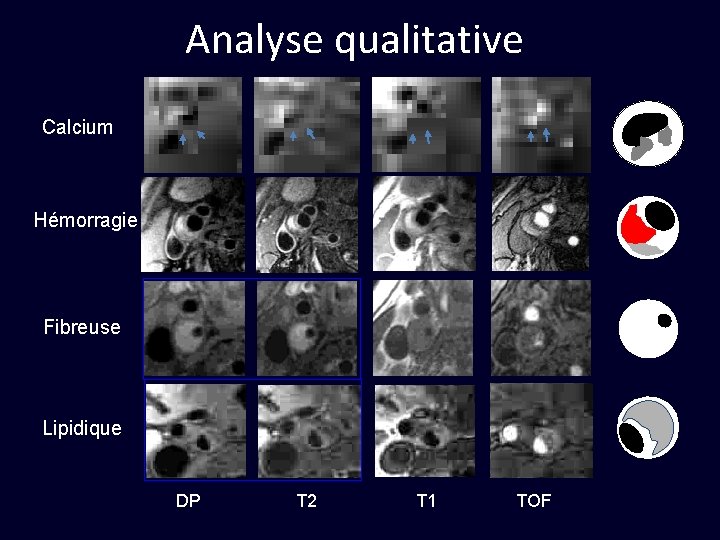
Analyse qualitative Calcium Hémorragie Fibreuse Lipidique DP T 2 T 1 TOF
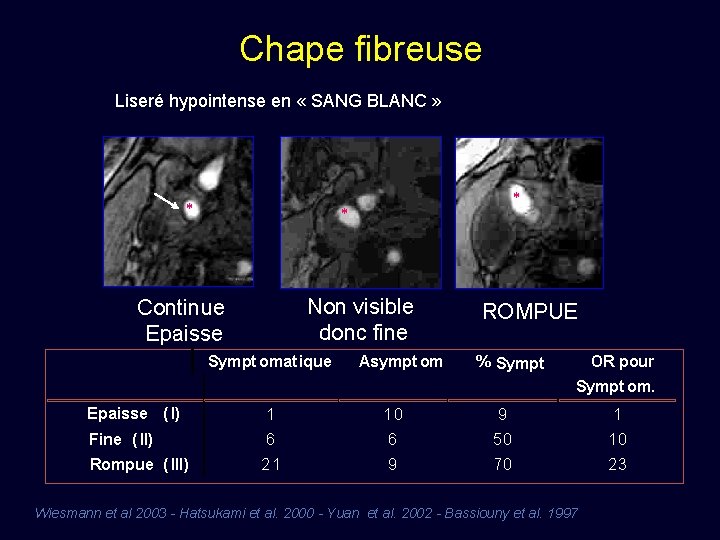
Chape fibreuse Liseré hypointense en « SANG BLANC » * * * Non visible donc fine Continue Epaisse Sympt omat ique Asympt om ROMPUE % Sympt OR pour Sympt om. Epaisse ( I) 1 10 9 1 Fine ( II) 6 6 50 10 21 9 70 23 Rompue ( III) Wiesmann et al 2003 - Hatsukami et al. 2000 - Yuan et al. 2002 - Bassiouny et al. 1997
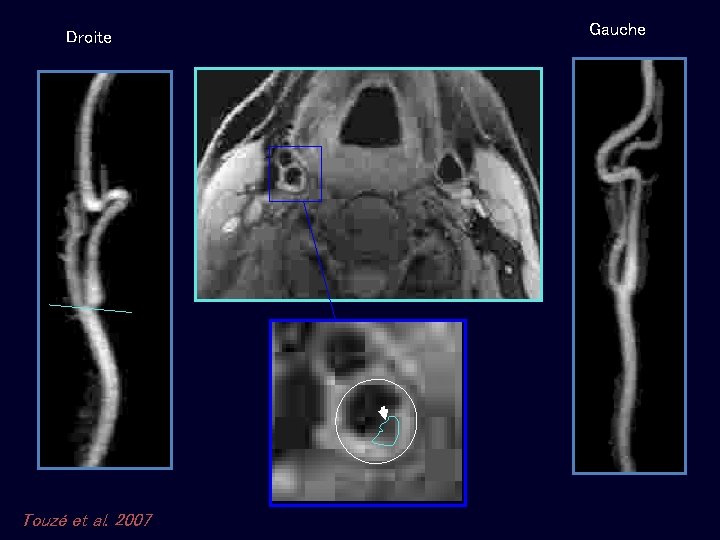
Droite Touzé et al. 2007 Gauche

Et la composante inflammatoire ? • Gadolinium - Réhaussement lié au dégré de néovascularisation (inflammation) - Aide à la distinction entre coeur lipidique et la chape fibreuse car …. la chape fibreuse se réhausse plus que le coeur lipidique - USPIOs Wassermann 2005 – Trivedi Stroke 2004
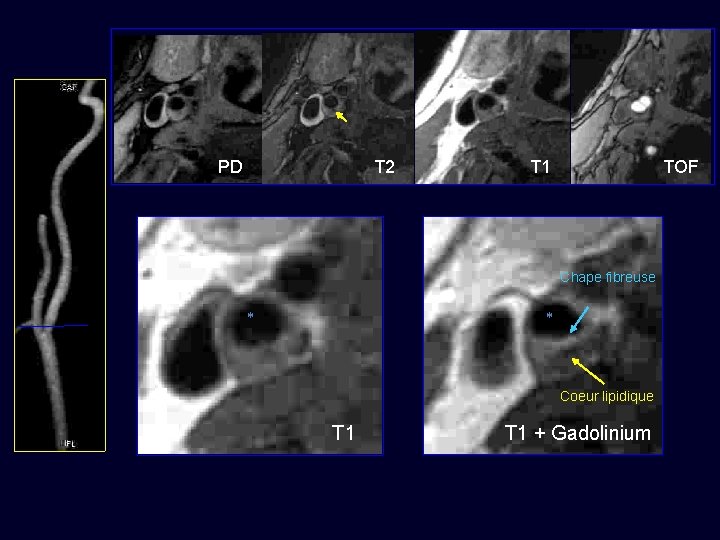
PD T 2 T 1 TOF Chape fibreuse * * Coeur lipidique T 1 + Gadolinium
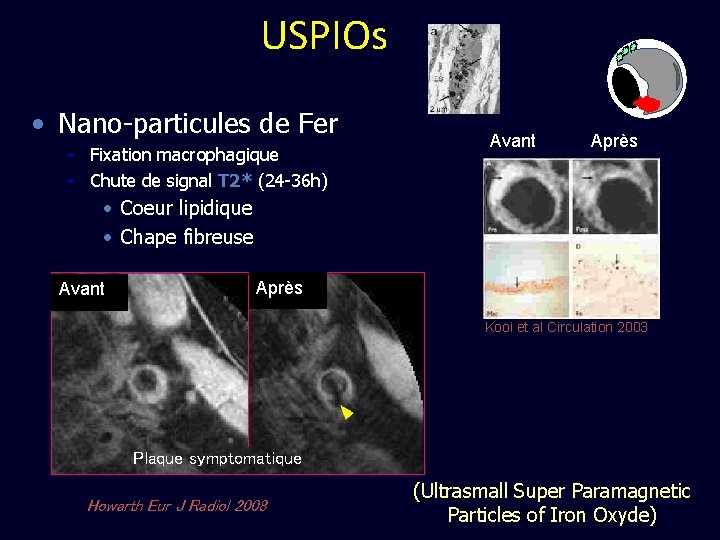
USPIOs • Nano-particules de Fer - Fixation macrophagique - Chute de signal T 2* (24 -36 h) Avant Après • Coeur lipidique • Chape fibreuse Avant Après Kooi et al Circulation 2003 Plaque symptomatique Howarth Eur J Radiol 2008 (Ultrasmall Super Paramagnetic Particles of Iron Oxyde)
IRM : Limites • Chape fine < 200 (résolution IRM = 500 m) • Temps d’acquisition long (20 -30 min) – 10 à 20% d’images de mauvaise qualité • Imagerie focalisée Perspectives • • Très haute résolution : 100 m Antenne cou: lumière et paroi Amélioration des séquences Automatisation de l’analyse • Agents de contraste
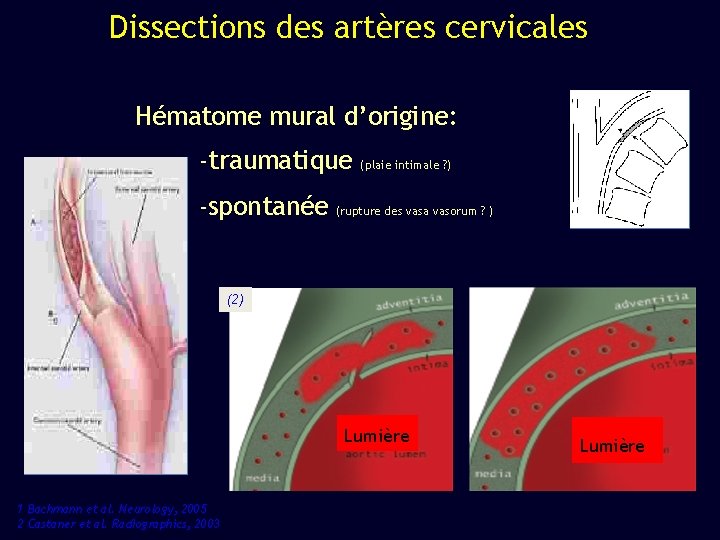
Dissections des artères cervicales Hématome mural d’origine: -traumatique -spontanée (plaie intimale ? ) (rupture des vasa vasorum ? ) (2) Lumière 1 Bachmann et al. Neurology, 2005 2 Castaner et al. Radiographics, 2003 Lumière
Diagnostic clinique • Céphalées, cervicalgies - 70% des cas - isolées dans 10% des cas - précèdent l’ischémie (1 -96 h) (1) (2) • Signes locaux - Sd de Claude Bernard - Horner 30% des cas isolé dans 10% des cas - Nerfs crâniens (mixtes) - Acouphènes • Infarctus cérébral - 75% des cas (1) - 20 -25% des AVC avant 46 ans (1) 1. Baumgartner RW et al. Neurology. 2001; 57: 827– 832 2. Silbert PL et al. Neurology, 1995; 45: 1517 -22
Diagnostic en imagerie • Enjeu : débuter le traitement anticoagulant (prévention des complications ischémiques) • Imagerie : - de la lumière: ARM, angioscanner - de la paroi: ultrasons, coupes axiales IRM
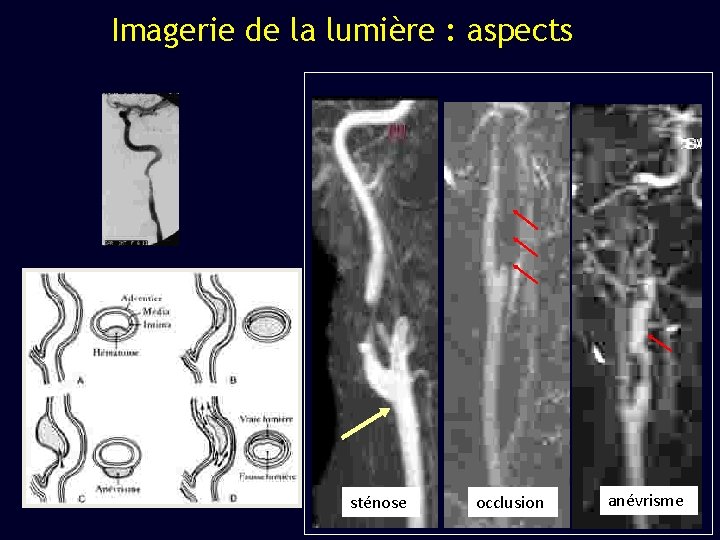
Imagerie de la lumière : aspects sténose occlusion anévrisme
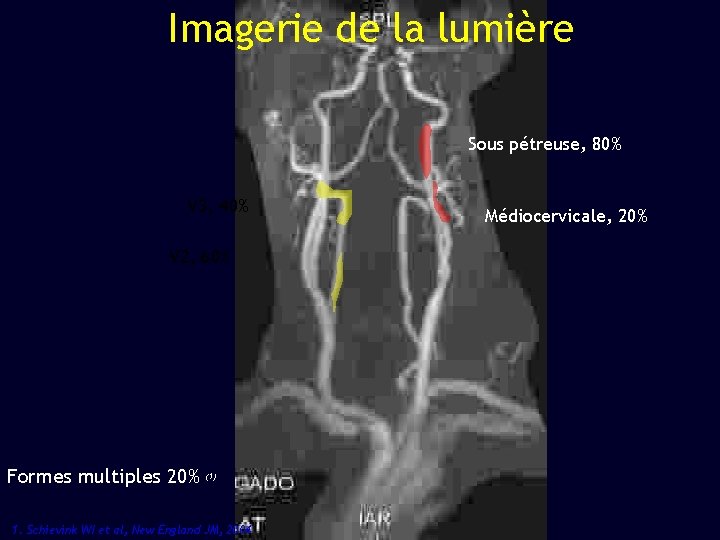
Imagerie de la lumière Sous pétreuse, 80% V 3, 40% V 2, 60% Formes multiples 20% (1) 1. Schievink WI et al, New England JM, 2004 Médiocervicale, 20%
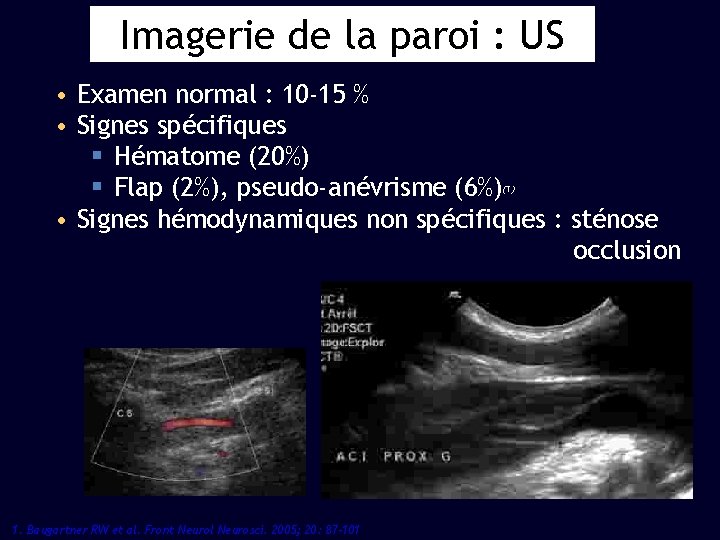
Imagerie de la paroi : US • Examen normal : 10 -15 % • Signes spécifiques § Hématome (20%) § Flap (2%), pseudo-anévrisme (6%) • Signes hémodynamiques non spécifiques : sténose occlusion (1) 1. Baugartner RW et al. Front Neurol Neurosci. 2005; 20: 87 -101
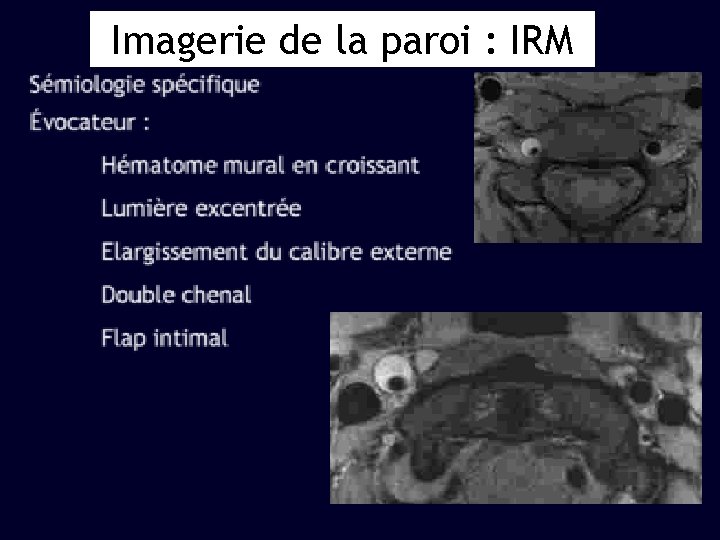
Imagerie de la paroi : IRM
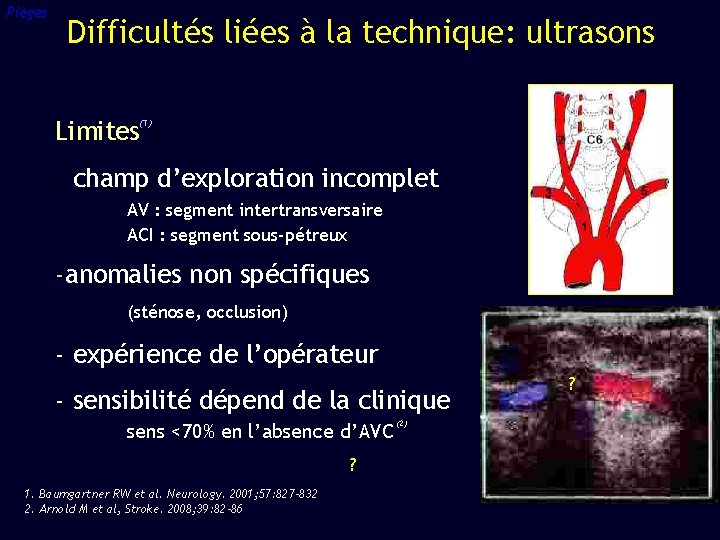
Pièges Difficultés liées à la technique: ultrasons Limites : (1) - champ d’exploration incomplet AV : segment intertransversaire ACI : segment sous-pétreux -anomalies non spécifiques (sténose, occlusion) - expérience de l’opérateur - sensibilité dépend de la clinique sens <70% en l’absence d’AVC ? 1. Baumgartner RW et al. Neurology. 2001; 57: 827– 832 2. Arnold M et al, Stroke. 2008; 39: 82 -86 (2) ?
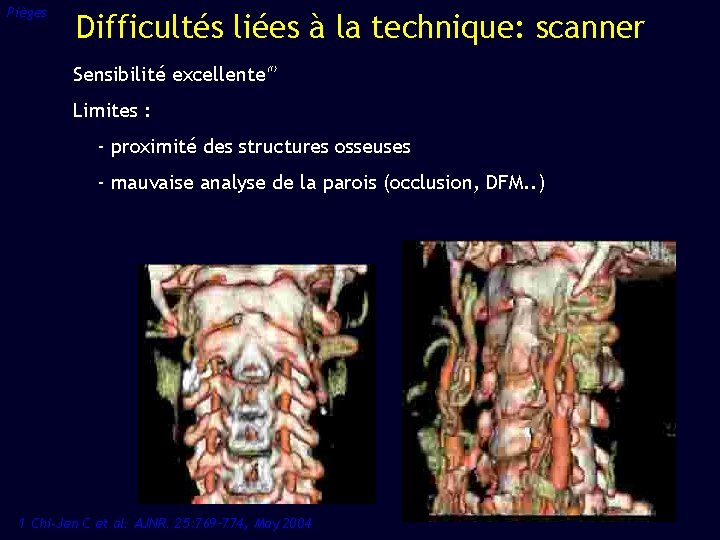
Pièges Difficultés liées à la technique: scanner Sensibilité excellente (1) Limites : - proximité des structures osseuses - mauvaise analyse de la parois (occlusion, DFM. . ) 1 Chi-Jen C et al. AJNR. 25: 769– 774, May 2004
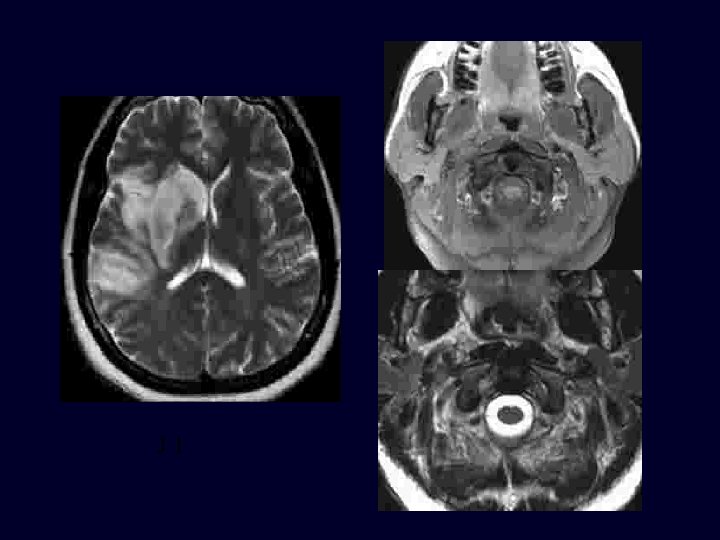
J 1
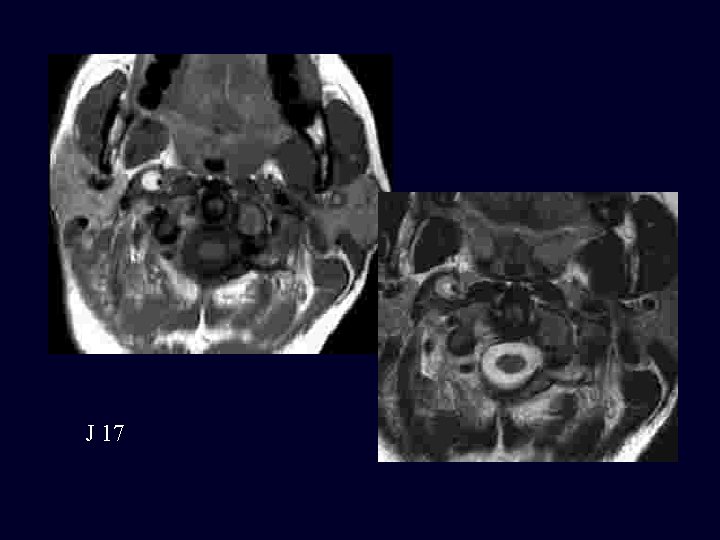
J 17
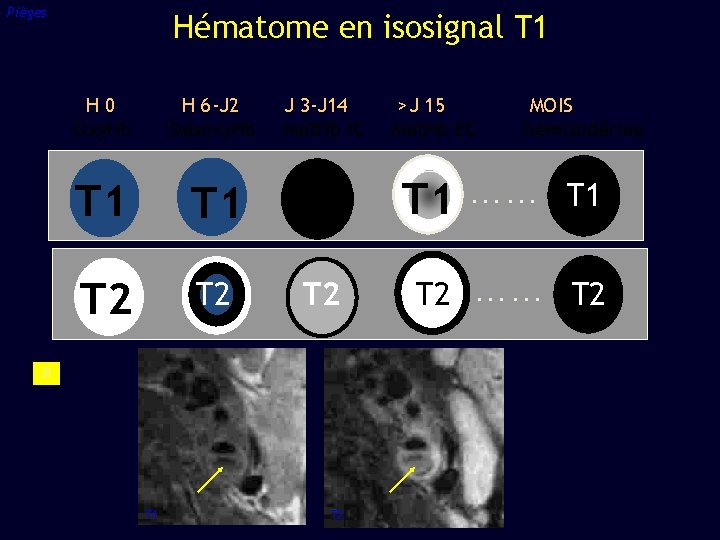
Pièges Hématome en isosignal T 1 H 0 Oxy. Hb H 6 -J 2 Désoxy. Hb J 3 -J 14 Mét. Hb IC T 1 T 1 T 2 T 2 J 1 T 2 >J 15 Mét. Hb EC MOIS hémosidérine T 1 …… T 1 T 2 …… T 2
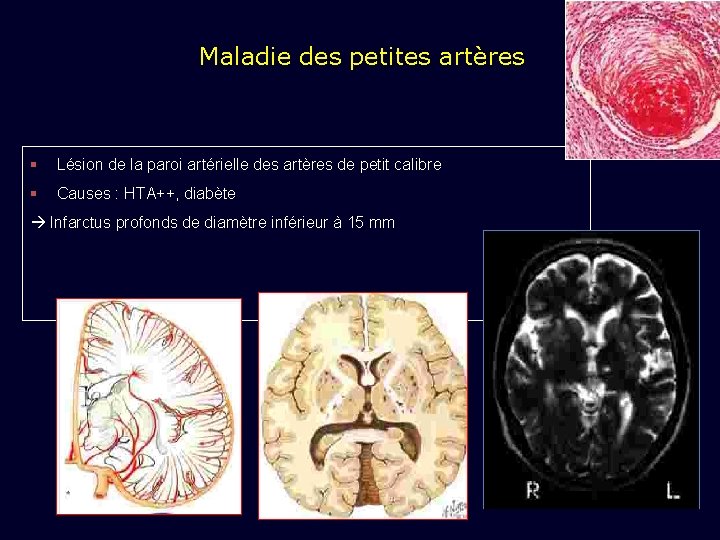
Maladie des petites artères § Lésion de la paroi artérielle des artères de petit calibre § Causes : HTA++, diabète Infarctus profonds de diamètre inférieur à 15 mm
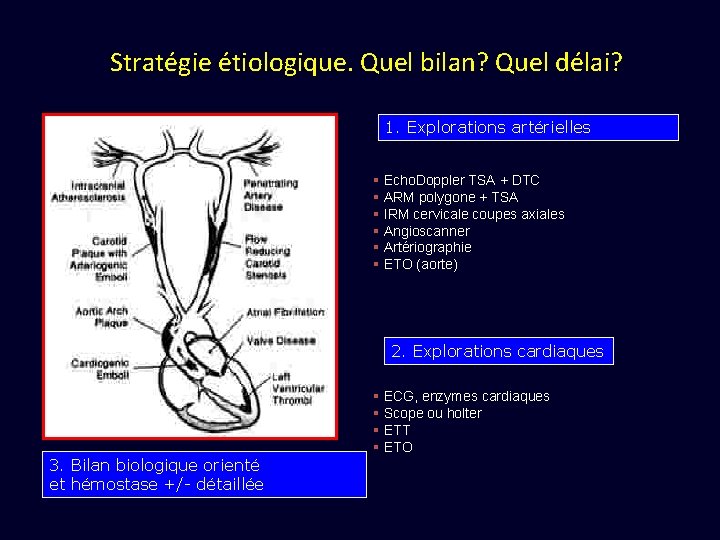
Stratégie étiologique. Quel bilan? Quel délai? 1. Explorations artérielles § Echo. Doppler TSA + DTC § ARM polygone + TSA § IRM cervicale coupes axiales § Angioscanner § Artériographie § ETO (aorte) 2. Explorations cardiaques § ECG, enzymes cardiaques § Scope ou holter § ETT § ETO 3. Bilan biologique orienté et hémostase +/- détaillée

AIC: bilan minimum Dans les 48 heures • Interrogatoire+++ ATCD, terrain et contexte • Bilan biologique standard ü NFS, plaquettes ü VS, CRP ü Ionogramme sanguin, créatinine, glycémie ü TP, TCA • ECG • Echodoppler cervical ü Athérosclérose? ü Dissection ? Repos au lit en attendant AIT: encore plus vite!
- Slides: 48