BEHANDLING AV HELSEOPPLYSNINGER ANNE KJERSTI BEFRING PERSONOPPLYSNINGER Personopplysningsloven

BEHANDLING AV HELSEOPPLYSNINGER ANNE KJERSTI BEFRING

PERSONOPPLYSNINGER Personopplysningsloven § 2 nr. 1 som: «Opplysninger og vurderinger som kan knyttes til en enkeltperson. » Personvernforordningen trer i kraft I mai 2018. • General Data Protection Regulation (EU) 2016/679 of the European Parliament and of the Council of 27 April 2016 on the protection of natural person woth regard to the processing of personal data and on the free movement of such data Personopplysninger er definert i artikkel 4 punkt (1) som: any information relating to an identified or identifiable natural person (data subject); an identifiable natural person is one who can be identified, directly or indirectly, in particular by reference to an identifier such as a name, an identification number, location data, an online identifier or to one or more factors specific to the physiological, genetic, mental, economic, cultural or ocial identity of that natural person” •

HELSEOPPLYSNINGER Helseopplysninger er definert i pasientjournalloven og helseregisterloven § 2 bokstav a, som «taushetsbelagte opplysninger etter helsepersonelloven § 21, og andre opplysninger og vurderinger om helseforhold eller av betydning for helseforhold, som kan knyttes til en enkeltperson» . Personvernforordningen punkt (15) som: «data concerning health means personal data related to the physical or mental health of a natural person, including the provision of health care services, which reveal information about his or health status. » Denne definisjonen er snevrere enn definisjonen i norsk lovgivning: Helseopplysninger vil utfra en alminnelig språkforståelse omfatte alt av betydning for helse uten at det nødvendigvis er knyttet til en person.

PRINSIPPER FOR BEHANDLING AV HELSEOPPLYSNINGER Skiller seg noe fra personvernretten. Dokumentasjon i journal baseres på forsvarlighetsprinsippet og rettssikkerhet, ikke på autonomi. Forsvarlighetsprinsippet Fortrolighetsprinsippet Tillit Forholdsmessighet Øket autonomi fra 1977, i dag?
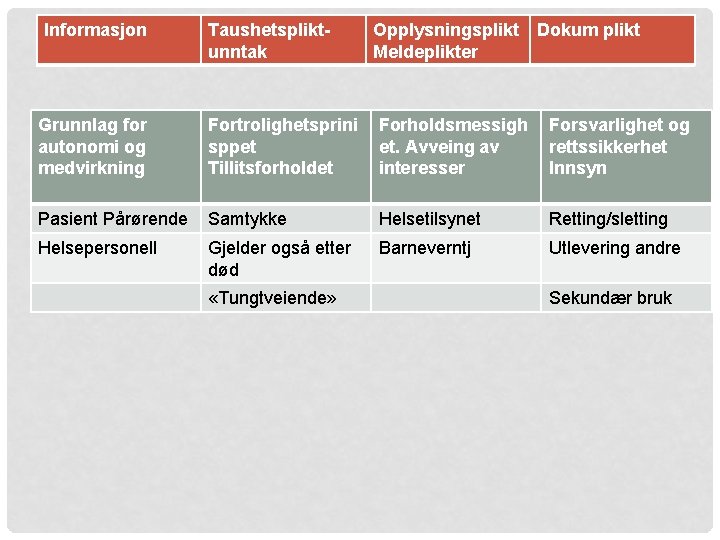
Informasjon Grunnlag for autonomi og medvirkning Taushetsplikt- unntak Fortrolighetsprini sppet Tillitsforholdet Opplysningsplikt Meldeplikter Dokum plikt Forholdsmessigh et. Avveing av interesser Forsvarlighet og rettssikkerhet Innsyn Pasient Pårørende Samtykke Helsetilsynet Retting/sletting Helsepersonell Barneverntj Utlevering andre Gjelder også etter død «Tungtveiende» Sekundær bruk

BEHANDLING AV HELSEOPPLYSNINGER Informasjon overfor pasient og pårørende Hpl. § 10 og § 10 a Pbrl. §§ 3 -2 - 3 -4 Taushetsplikt - taushetsrett/opplysningsrett Opplysningsplikt Meldeplikt Dokumentasjon – databanker/helseregistre

INFORMASJONSANSVARET - 10 Den som yter helse- og omsorgstjenester, 1 skal gi informasjon til den som har krav på det etter reglene i pasient- og brukerrettighetsloven 2 §§ 3 -2 til 3 -4. I helseinstitusjoner 3 skal informasjon etter første punktum gis av den som helseinstitusjonen utpeker.

INNHOLD – PBRL. §§ 3 -2 • Pasienten 1 skal ha den informasjon som er nødvendig for å få innsikt i sin helsetilstand og innholdet i helsehjelpen. Pasienten skal også informeres om mulige risikoer og bivirkninger. • Informasjon skal ikke gis mot pasientens uttrykte vilje, med mindre det er nødvendig for å forebygge skadevirkninger av helsehjelpen, eller det er bestemt i eller i medhold av lov. Informasjon kan unnlates dersom det er påtrengende nødvendig for å hindre fare for liv eller alvorlig helseskade for pasienten selv. Informasjon kan også unnlates dersom det er klart utilrådelig av hensyn til personer som står pasienten nær, å gi slik informasjon.

FORTS. § 3 -2 Dersom pasienten eller brukeren blir påført skade eller alvorlige komplikasjoner, skal pasienten eller brukeren informeres om dette. Det skal samtidig informeres om adgangen til å søke erstatning hos Norsk Pasientskadeerstatning, 2 til å henvende seg til pasient- og brukerombudet og adgangen til å anmode tilsynsmyndigheten om vurdering av eventuelt pliktbrudd etter pasient- og brukerrettighetsloven 3 § 7 -4. Dersom pasienten eller brukeren blir påført skade eller alvorlige komplikasjoner, og utfallet er uventet i forhold til påregnelig risiko, skal pasienten eller brukeren også informeres om hvilke tiltak helse- og omsorgstjenesten vil iverksette for at lignende hendelse ikke skal skje igjen. Dersom det etter at behandlingen er avsluttet, oppdages at pasienten kan ha blitt påført betydelig skade som følge av helsehjelpen, skal pasienten om mulig informeres om dette. Brukere skal ha den informasjon som er nødvendig for å få tilstrekkelig innsikt i tjenestetilbudet og for å kunne ivareta sine rettigheter.

KOORDINERING AV INFORMASJON • Hpl. §§ 10, 32, 33, 39 andre ledd Koordineringsansvarlige Hol. og shl.

INFORMASJON TIL PÅRØRENDE § 3 -3 Dersom pasienten 1 samtykker til det eller forholdene tilsier det, skal pasientens nærmeste pårørende 2 ha informasjon om pasientens helsetilstand og den helsehjelp 3 som ytes. Er pasienten over 16 år og åpenbart ikke kan ivareta sine interesser på grunn av fysiske eller psykiske forstyrrelser, demens eller psykisk utviklingshemning, har både pasienten og dennes nærmeste pårørende 2 rett til informasjon etter reglene i § 3 -2. Dersom en pasient eller bruker dør og utfallet er uventet i forhold til påregnelig risiko, har pasientens eller brukerens nærmeste pårørende rett til informasjon etter § 3 -2 fjerde og femte ledd, så langt taushetsplikten ikke er til hinder for dette.

§ 3 -4 Er pasienten 1 under 16 år, skal både pasienten og foreldrene eller andre med foreldreansvaret 2 informeres. • Er pasienten 1 mellom 12 og 16 år, skal opplysninger ikke gis til foreldrene eller andre med foreldreansvaret 2 når pasienten av grunner som bør respekteres, ikke ønsker dette. Informasjon som er nødvendig for å oppfylle foreldreansvaret, 2 skal likevel gis foreldre eller andre med foreldreansvaret 2 når pasienten er under 18 år. • Dersom barneverntjenesten har overtatt omsorgen for barn under 16 år etter barnevernloven 3 § 4 -8 eller § 4 -12, gjelder første, annet og tredje ledd tilsvarende for barneverntjenesten.

§ 3 -5 Informasjonen skal være tilpasset mottakerens individuelle forutsetninger, som alder, modenhet, erfaring og kultur- og språkbakgrunn. Informasjonen skal gis på en hensynsfull måte. Personellet skal så langt som mulig sikre seg at mottakeren har forstått innholdet og betydningen av opplysningene. Opplysning om den informasjon som er gitt, skal nedtegnes i pasientens 1 eller brukerens journal.

§ 3 -6 Opplysninger om legems- og sykdomsforhold samt andre personlige opplysninger skal behandles i samsvar med gjeldende bestemmelser om taushetsplikt. 1 Opplysningene skal behandles med varsomhet og respekt for integriteten til den opplysningene gjelder. Taushetsplikten faller bort i den utstrekning den som har krav på taushet, samtykker. Dersom helsepersonell 2 utleverer opplysninger som er undergitt lovbestemt opplysningsplikt, skal den opplysningene gjelder, så langt forholdene tilsier det informeres om at opplysningene er gitt og hvilke opplysninger det dreier seg om.

INFORMASJON SOM GRUNNLAG FOR PASIENTENS MEDVIRKNING Samtykke – rettslig grunnlag for behandling Medvirkning Fravelgelse Informasjon

§ 3 -1. PASIENTENS OG BRUKERENS RETT TIL MEDVIRKNING Pasient 1 og bruker 2 har rett til å medvirke ved gjennomføring av helse- og omsorgstjenester. Pasienten har herunder rett til å medvirke ved valg mellom tilgjengelige og forsvarlige undersøkelses- og behandlingsmetoder. Medvirkningens form skal tilpasses den enkeltes evne til å gi og motta informasjon. Tjenestetilbudet skal så langt som mulig utformes i samarbeid med pasient og bruker. Det skal legges stor vekt på hva pasienten og brukeren mener ved utforming av tjenestetilbud etter helse- og omsorgstjenesteloven 3 §§ 32 første ledd nr. 6, 3 -6 og 3 -8. Barn under 18 år skal tas med på råd når barnets utvikling og modning og sakens art tilsier det. Dersom pasienten ikke har samtykkekompetanse, har pasientens nærmeste pårørende 4 rett til å medvirke sammen med pasienten. Ønsker pasient eller bruker at andre personer skal være til stede når helse- og omsorgstjenester gis, skal dette som hovedregel imøtekommes.

§ 4 -1 Helsehjelp 1 kan bare gis med pasientens 2 samtykke, 3 med mindre det foreligger lovhjemmel 4 eller annet gyldig rettsgrunnlag for å gi helsehjelp uten samtykke. For at samtykket skal være gyldig, må pasienten ha fått nødvendig informasjon om sin helsetilstand og innholdet i helsehjelpen. • Pasienten kan trekke sitt samtykke tilbake. Trekker pasienten samtykket tilbake, skal den som yter helsehjelp gi nødvendig informasjon om betydningen av at helsehjelpen ikke gis.

§ 4 -2 Samtykke kan gis uttrykkelig eller stilltiende. Stilltiende samtykke anses å foreligge dersom det ut fra pasientens handlemåte og omstendighetene for øvrig er sannsynlig at hun eller han godtar helsehjelpen. Departementet kan gi forskrifter om krav til skriftlighet eller andre formkrav ved visse former for helsehjelp.

SAMTYKKEKOMP OG RETTSLIG HANDLEEVNE § 4 -7. Pasient som er fratatt rettslig handleevne på det personlige området etter vergemålsloven 1 § 22 tredje ledd, skal i så stor utstrekning som mulig selv samtykke til helsehjelp. Dersom dette ikke er mulig, kan vergen 2 samtykke på vegne av pasienten.

§ 4 -3. SAMTYKKEKOMPETANSE Rett til å samtykke til helsehjelp 1 har: a. personer over 18 år, med mindre annet følger av § 4 -7 eller annen særlig lovbestemmelse, og b. personer mellom 16 og 18 år, med mindre annet følger av særlig lovbestemmelse eller av tiltakets art.

FORTS. § 4 -3 • Samtykkekompetansen kan bortfalle helt eller delvis dersom pasienten på grunn av fysiske eller psykiske forstyrrelser, senil demens eller psykisk utviklingshemming åpenbart ikke er i stand til å forstå hva samtykket omfatter. • Den som yter helsehjelp 1 avgjør om pasienten mangler kompetanse til å samtykke etter annet ledd. Helsepersonellet skal ut fra pasientens alder, psykiske tilstand, modenhet og erfaringsbakgrunn legge forholdene best mulig til rette for at pasienten selv kan samtykke til helsehjelp, jf. § 3 -5. • Avgjørelse som gjelder manglende samtykkekompetanse skal være begrunnet og skriftlig, og om mulig straks legges frem for pasienten 2 og dennes nærmeste pårørende. 3 Mangler pasienten nærmeste pårørende, skal avgjørelsen legges frem for annet kvalifisert helsepersonell. • Undersøkelse og behandling av psykiske lidelser hos personer som mangler samtykkekompetanse etter annet ledd og som har eller antas å ha en alvorlig sinnslidelse eller motsetter seg helsehjelpen, kan bare skje med hjemmel i psykisk helsevernloven 4 kapittel 3.

§ 4 -4. SAMTYKKE PÅ VEGNE AV BARN Foreldrene eller andre med foreldreansvaret 1 har rett til å samtykke 2 til helsehjelp for pasienter under 16 år. Det er tilstrekkelig at én av foreldrene eller andre med foreldreansvaret samtykker til helsehjelp som a. regnes som ledd i den daglige og ordinære omsorgen for barnet, jf. barnelova §§ 37 og 42 andre ledd, eller b. kvalifisert helsepersonell mener er nødvendig for at barnet ikke skal ta skade.

FORTS. § 4 -4 Før helsehjelp som nevnt i bokstav b gis skal begge foreldrene eller andre med foreldreansvaret, så langt råd er, få si sin mening. Beslutning om helsehjelp som nevnt i bokstav b kan påklages til Fylkesmannen etter kapittel 7. Fylkesmannen kan vedta at helsehjelpen skal avsluttes inntil det er fattet vedtak på grunnlag av klage fra den andre forelderen eller andre med foreldreansvaret. Dersom barneverntjenesten har overtatt omsorgen for barn under 16 år etter barnevernloven 3 § 4 -6 annet ledd, § 4 -8 eller § 4 -12, har barneverntjenesten rett til å samtykke 2 til helsehjelp. • Etter hvert som barnet utvikles og modnes, skal barnets foreldre, andre med foreldreansvaret 1 eller barnevernet, jf. annet ledd, høre hva barnet har å si før samtykke gis. Når barnet er fylt 12 år, skal det få si sin mening i alle spørsmål som angår egen helse. Det skal legges økende vekt på hva barnet mener ut fra alder og modenhet.

§ 4 -6 Dersom en pasient 2 over 18 år 3 ikke har samtykkekompetanse etter § 4 -3 annet ledd, kan den som yter helsehjelp, ta avgjørelse om helsehjelp som er av lite inngripende karakter med hensyn til omfang og varighet. Helsehjelp som innebærer et alvorlig inngrep for pasienten, kan gis dersom det anses å være i pasientens interesse, og det er sannsynlig at pasienten ville ha gitt tillatelse til slik hjelp. Der det er mulig skal det innhentes informasjon fra pasientens nærmeste pårørende 4 om hva pasienten ville ha ønsket. Slik helsehjelp kan besluttes av den som er ansvarlig for helsehjelpen, etter samråd med annet kvalifisert helsepersonell. Det skal fremgå av journalen hva pasientens nærmeste pårørende 4 har opplyst, og hva annet kvalifisert helsepersonell har hatt av oppfatninger. Helsehjelp etter første og annet ledd kan ikke gis dersom pasienten motsetter seg dette, med mindre annet følger av særlige lovbestemmelser.

RT-2010 -612 • Saken gjaldt om et kommunalt sykehjem kunne skifte sengetøy, utføre kroppsvask og skifte bandasjer på en pasient mot hans vilje, jf. pasientrettighetsloven § 4 -1. Høyesterett fant at sykehjemmet kunne stille vilkår for tjenestetilbudet, herunder vilkår med tvangselementer. Retten la videre vekt på at vask, sengetøyskift og sårstell ikke var urimelig byrdefullt for pasienten og at sykehjemmet hadde lagt til rette for at stellet kunne gjennomføres så skånsomt som mulig. Pasientens anke ble derfor forkastet. Dissens 3 -2. Henvisninger: Pasient- og brukerrettighetsloven (1999) § 4 -1


TAUSHETSPLIKTEN § 21 Helsepersonell skal hindre at andre får adgang eller kjennskap til opplysninger om folks legems- eller sykdomsforhold eller andre personlige forhold som de får vite om i egenskap av å være helsepersonell.

VID PLIKT TIL TAUSHET MEN MANGE UNNTAK • • Hvem omfattes av plikten? Overfor hvem? Hva omfattes? Når gjelder taushetsplikten • Evig taushetsplikt. Unntak må følge av lov. • Unntak: opplysningsrett/taushetsrett og opplysningsplikt/meldeplikt

RETTEN TIL PERSONVERN/ INTEGRITETSVERN Pbrl. § 3 -6. Rett til vern mot spredning av opplysninger Opplysninger om legems- og sykdomsforhold samt andre personlige opplysninger skal behandles i samsvar med gjeldende bestemmelser om taushetsplikt. Opplysningene skal behandles med varsomhet og respekt for integriteten til den opplysningene gjelder. Taushetsplikten faller bort i den utstrekning den som har krav på taushet, samtykker. Dersom helsepersonell utleverer opplysninger som er undergitt lovbestemt opplysningsplikt, skal den opplysningene gjelder, så langt forholdene tilsier det informeres om at opplysningene er gitt og hvilke opplysninger det dreier seg om. 29 Lars Duvaland 28. 10. 2020

TAUSHETSRETT/OPPLYSNINGSRETT • Samtykke § 22 • Tungtveiende grunner – interesseavveining § 23 nr 4 • Informasjon etter en pasients død - § 24 • Kommunikasjon mellom helsepersonell, §§ 25 og 45

OPPLYSNINGSPLIKTER/MELDEPLIKTER • • • Kapittel 6 og 7 Smittevernloven og andre lover Informasjonsansvaret overfor Htil, § 30 Opplysningsplikten til andre nødetater, § 31 Opplysningsplikten til barneverntjenesten • Vilkår, smh med barnevernsloven

MELDEPLIKTER FOR AUTORISERT HP • • Melding om virksomhet - § 18 Melding om bierverv - § 19 Melding til NPE - § 20 Krav om politiattest - § 20 a

POLITIETTERFORSKNING, RETTSLIGE PROSESSER Helsepersonellets plikt til å beholde taushet om pasientopplysninger begrunner at retten ikke har adgang til å innhente slik informasjon i straffesaker, jf. straffeprosessloven § 119, eller i sivile saker, jf. tvisteloven § 22 -5. Etter at det har oppstått en behandlerrelasjon

§ 12. UNDERSØKELSER I FORBINDELSE MED STRAFFBARE FORHOLD Lege, sykepleier, helsesekretær eller bioingeniør skal etter anmodning fra politiet 1 ta blodprøve eller foreta lignende undersøkelse av personer som er mistenkt for straffbart forhold under påvirkning av alkohol eller annet berusende eller bedøvende middel når dette er hjemlet i lov 2 og kan skje uten fare. • Lege skal etter anmodning fra påtalemyndigheten foreta kroppslig undersøkelse av mistenkte i straffesak når slik undersøkelse er besluttet etter straffeprosessloven 3 § 157. Videre skal lege etter anmodning fra kriminalomsorgen foreta kroppslig undersøkelse av en innsatt i fengselsanstalt når slik undersøkelse er besluttet etter reglene i straffegjennomføringsloven 4 § 29. • Ved anmodning om rusprøve fra politiet, 5 ved vilkår for påtaleunnlatelse, 6 fra kriminalomsorgen, 7 ved vilkår for betinget dom, 8 og fra ungdomskoordinator, ved gjennomføring av ungdomsstraff 9 og ungdomsoppfølging, skal lege, sykepleier, helsesekretær og bioingeniør ta blodprøve eller lignende rusprøve av personer som var under 18 år på handlingstidspunket. Plikten inntrer når personen møter opp til prøvetaking

RT-2013 -1442 I avgjørelse fra Høyesterett i 2013 ble det lagt til grunn at aktivitetsplikten innebar at legen ikke bare kunne, men skulle fjerne pasientens DNA-spor fra en pose med narkotika før den ble overlevert til politiet, jf. Legen hadde for å overholde sin taushetsplikt gnidd posen mellom hendene. Objektivt sett innebar dette en overtredelse av straffeloven § 132 første ledd om bevisforspillelse. Høyesterett kom til at han hadde handlet for å ivareta taushetsplikten, slik at fjerning av DNA hadde et lovlig formål.

§ 24. OPPLYSNINGER ETTER EN PERSONS DØD Taushetsplikt etter § 21 er ikke til hinder for at opplysninger om en avdød person gis videre dersom vektige grunner taler for dette. I vurderingen av om opplysninger skal gis, skal det tas hensyn til avdødes antatte vilje, opplysningenes art og de pårørende 1 og samfunnets interesser. • Nærmeste pårørende 1 har rett til innsyn i journal etter en persons død hvis ikke særlige grunner taler mot det.

RT-2013 -565 Høyesterett kom til at biologisk materiale fra en avdød person som var lagret i en biobank, kunne kreves utlevert etter barneloven § 24 andre ledd til bruk som DNA-bevis i farskapssak mot uskifteboet etter avdøde. I mangel av uttrykk for klar lovgivervilje i motsatt retning, må behandlingsbiobankloven § 15, som etter ordlyden stenger for slik utlevering som følge av kravet til samtykke fra materialets giver, tolkes innskrenkende, slik at den ikke forhindrer innhenting av biologisk materiale i biobank for DNA-analyse i farskapssaker. Henvisninger: Barnelova (1981) § 24 | Behandlingsbiobankloven (2003) § 15

TAUSHETSPLIKT ELLER OPPLYSNINGSPLIKT? Rekkevidden av opplysningsplikten - Om vilkåret for å informere barnevernet er oppfylt - Om vilkåret for å informere pårørende om smittefare

HPN-2011 -78 • Klageren var fastlege til en pasient med HIV og var kjent med at pasienten var svært uvillig både til å innrømme at han var smittet, og til å la seg behandle. Pasienten fikk senere sin kone og datter til landet på familiegjenforening. Som flyktningelege fikk klageren kjennskap til at pasientens ektefelle ikke var kjent med mannens HIV -smitte. Både pasientens kone og mindreårige datter fikk senere påvist HIV-smitte. Klageren hadde innkalt pasienten og ektefellen til møte og samtale om pasientens HIV-smitte ble gjennomført med pasienten som tolk. Det var i ettertid uklart hvilken informasjon ektefeller hadde fått om pasientens HIV-smitte. Klageren brøt sin varslingsplikt etter smittevernloven og sin informasjonsplikt etter helsepersonelloven ved sin håndtering av informasjon om pasientens HIV-smitte til ektefellen. Henvisninger: Smittevernloven (1994) | Helsepersonelloven (1999), § 4, § 10, § 56

Statens helsetilsyn legger til grunn at klagerens opplysningsplikt ovenfor pasientens ektefelle om HIV-smitte inntrådte 12. november 2007. Klageren hadde ved konsultasjonen den 24. september 2007 blitt klar over at ektefellen ikke var informert om ektefellens HIV-smitte, og ved konsultasjonen med pasienten 12. november 2007 ble det «innlysende» , jf. smittevernloven § 2 -2 tredje ledd, at pasienten ikke fulgte klagerens råd om å bruke kondom.

• Statens helsetilsyn legger til grunn at det i aktuelle situasjon ikke var tilstrekkelig å godta at pasienten selv skulle tolke for sin ektefelle. Risikoen for at ektefellen fikk mangelfull informasjon var stor. Statens helsetilsyn finner at klageren ved å unnlate å bruke den profesjonelle tolken i denne konkrete situasjonen, brøt med kravet til forsvarlighet i helsepersonelloven § 4 og informasjonsplikten i helsepersonelloven § 10, jf. pasientrettighetsloven § 3 -5. Det har i ettertid dessuten vist seg at pasientens ektefelle ikke hadde forstått at pasienten var HIV-positiv.

• Klageren har beklaget det inntrufne og har uttalt at han nå i ettertid innser at pasientens ektefelle burde vært innkalt til en kontrolltime med godkjent tolk, for å sikre at informasjonen var forstått. Det er positivt at klageren nå ser at forholdet skulle vært håndtert annerledes, men forholdet får ikke avgjørende betydning for nemndas vurdering i saken. Det var etter nemndas oppfatning en alvorlig feil når klageren unnlot å varsle pasientens ektefelle om potensiell smitterisiko på et tidligere tidspunkt, og det var en feil av klageren å la pasienten være tolk i konsultasjonen den 19. november 2007. Hendelsen viser faglig svikt på et sentralt område for en flyktningelege/allmennlege, og denne type svikt kan ha store konsekvenser for pasientene. Nemnda har etter dette kommet til at det er nødvendig å reagere med en advarsel i denne saken, selv om det kun foreligger svikt i et enkeltstående tilfelle. Advarsel vurderes ikke som en uforholdsmessig reaksjon.

DOKUMENTASJONSPLIKTEN Helsepersonelloven kap. 8 Journalforskriften • Pasientjournalloven • Helseregisterloven • Helseforskningloven

RT. 1977 SIDE 1035 JOURNALINNSYNDOMMEN Avgjørelsen representerer et veiskille i norsk rett. Pasienten fikk innsyn i journal. Journalen blir definert som mer enn legens arbeidsverktøy. Fra 2001: definert som pasientjournal. Per Hamre mistenkte at han var blitt smittet av en pasient av hepatitt og behandlet for hepatitt ved sykehuset. Ønsket informasjon om egen sykdom og behandling ved innsyn i sykehusjournalen ved Sentralsykehuset i Rogaland.

PASIENTJOURNALOVEN OG ANNEN LOVGIVNING Helsepersonelloven kapittel 8 og journalforskriften Pasient – og brukerrettighetsloven Personopplysningsloven Helseforskningsloven LOV-2014 -06 -20 -42 - pasientjournalloven LOV-2014 -06 -20 -43 – helseregisterloven Trådte i kraft 1. januar 2015 Internasjonale menneskerettigheter: EMK og EMD Personverndirektivet som blir en forordning Grunnloven

PLIKTEN TIL Å FØRE JOURNAL - § 39 • Den som yter helsehjelp, 1 skal 2 nedtegne eller registrere opplysninger som nevnt i § 40 i en journal for den enkelte pasient. Plikten til å føre journal gjelder ikke for samarbeidende helsepersonell 3 som gir hjelp etter instruksjon eller rettledning fra annet helsepersonell. • I helseinstitusjoner 4 skal 2 det utpekes en person som skal ha det overordnede ansvaret for den enkelte journal, og herunder ta stilling til hvilke opplysninger som skal stå i pasientjournalen. • Departementet kan i forskrift pålegge helsepersonell som nevnt i første ledd å føre egen journal som pasienten oppbevarer selv (egenjournal).

JOURNALENS INNHOLD § 40 • Journalen skal føres i samsvar med god yrkesskikk og skal inneholde relevante og nødvendige opplysninger om pasienten og helsehjelpen, samt de opplysninger som er nødvendige for å oppfylle meldeplikt eller opplysningsplikt fastsatt i lov eller i medhold av lov. Journalen skal være lett å forstå for annet kvalifisert helsepersonell. • Det skal fremgå hvem som har ført opplysningene i journalen. • Departementet kan i forskrift gi nærmere regler om pasientjournalens innhold og ansvar for journalen etter denne bestemmelse, herunder om oppbevaring, overdragelse, opphør og tilintetgjøring av journal.

PASIENTJOURNALEN Avgjørelsen fra 1977 – kodifisert i legeloven av 1980 Def pasientjournalen med flere funksjoner, mer enn et arbeidsdokument. «Need to know» prinsippet – journalen gjøres tilgjengelig for de som behøver den. Helsepersonelloven § 25 og 45: Pasienten kan hindre tilgang En rekke lovkrav til hvordan sykehuset innretter journalsystemet

PASIENTINFORMASJONEN «Hentes» fra pasient ved: Betroelser, observasjoner, prøvetaking. Fra andre ved journal mm. Taushetsplikt Dokumentasjonsplikt Loven definerer – Virksomhetsansvar Pasientjournal (behandlingsrettet helseregister) Sekundær anvendelse av pasientinformasjon Helseregister Forskning Kvalitetssikring og admin Kjernejournal En` journal

REGULERING AV PASIENTINFORMASJON Utgangspunkter og mulige konflikter mellom plikter ØTaushetsplikten Oppfyllelse ØDokumentasjonsplikten ØForsvarlig og tilgjengelig informasjon ØVirksomhetens ansvar for journalsystemet

EN`JOURNAL HPL § 39 Den som yter helsehjelp, 1 skal 2 nedtegne eller registrere opplysninger som nevnt i § 40 i en journal for den enkelte pasient. Plikten til å føre journal gjelder ikke for samarbeidende helsepersonell 3 som gir hjelp etter instruksjon eller rettledning fra annet helsepersonell. I helseinstitusjoner 4 skal 2 det utpekes en person som skal ha det overordnede ansvaret for den enkelte journal, og herunder ta stilling til hvilke opplysninger som skal stå i pasientjournalen. Departementet kan i forskrift pålegge helsepersonell som nevnt i første ledd å føre egen journal som pasienten oppbevarer selv (egenjournal).

OT. PRP. NR 13 (1998 -1999) Pasientjournalen består av pasientrelaterte data. Journalen vil bl. a være den skriftlige nedtegnelsen av pasientopplysninger som omfattes av taushetspliktreglene. Reglene om taushetsplikt blir dermed sentrale for hvordan en journal kan behandles - hvem som kan få opplysninger fra en journal, hvem som skal ha tilgang til journalen, hvem den kan overføres til, hvordan den skal oppbevares m. m. Tvilsspørsmål vedrørende taushetsplikten er ofte i praksis knyttet til journal. (13. 5. 2 side 119)

TILGANGSKONTROLL 13. 5. 4 Tilgang til journal innen en behandlingsenhet Bare den som har behov for opplysninger i behandlings- eller pleieøyemed skal ha tilgang til journalopplysninger. Journalen skal altså ikke være tilgjengelig for alle som arbeider innen en behandlingsenhet eller for enhver som har nedtegnet opplysninger i journalen. Tilgjengeligheten skal vurderes ut fra det behovet den enkelte profesjonsutøver har for opplysninger for å kunne gi pasienten tilfredsstillende hjelp. (side 120)

ÉN INNBYGGER - ÉN JOURNAL I behandlingen av Meld. St. 9 (2012– 2013) Én innbygger – én journal ga Stortinget sin tilslutning til at det skal arbeides mot én journal som inkluderer hele helse- og omsorgssektoren Alternative løsninger utredes av Helsedirektoratet Konseptet «én innbygger – én journal» vil måtte utvikles over tid

PASIENTJOURNALLOVEN: PROP. 72 Legge til rette for at opplysningene kan følge pasienten uavhengig av sektorens organisering og hvor helsehjelp er gitt • Skal understøtte pasientforløp i klinisk praksis • Skal være utformet slik at krav i lov/forskrift kan oppfylles Fjerner hindringer - pålegger ikke Ikke ”vente på de dårligste” Godt personvern en forutsetning Pasientjournalloven: regulerer behandling av pasientjournaler: Loven gjelder all behandling av helseopplysninger 1 som er nødvendig for å yte, administrere eller kvalitetssikre helsehjelp til enkeltpersoner, jf. § 3.
INNST. 295 L - STORTINGET Personvern/personopplysningsvern Kontroll over opplysninger om seg selv • • Tilgangsstyring Logg og kontroll av logg Rett til å sperre God informasjon

RETTSKONFLIKTER • Taushetsplikt – informasjonsansvar • Taushetsplikt – dokumentasjonsansvar • Menneskerettigheter • Personvernforordningen

MYNDIGHET TIL Å ILEGGE REAKSJONER Helsetilsynet i fylket (fylkesmann/fylkeslege) - nivå: igangsetter tilsynssak - Ikke myndighet til å ilegge reaksjoner - Må oversende saken til: Statens Helsetilsyn – tillagt myndighet Avgjørelsen kan påklages av helsepersonell til: Statens helsepersonellnemnd – Kap. 12.

SAKER STARTER SLIK Klage fra pasient ev pårørende Varsling fra helsepersonell - § 17 Varsling fra arbeidsgiver Spesialisthelsetjenesteloven § 3 -3 Egen melding Mediaomtale av en hendelse Oversendelse fra NPE Anmeldelse – oversendelse fra politiet

REAKSJONER MOT HELSEPERSONELL Sanksjoner ble reaksjoner i 2001 – ikke straff. Helsepersonelloven kap 11, pasientrettighl kap 7 • Advarsel til helsepersonell (hlspl § 56) • Tilbakekall av autorisasjon, lisens eller spesialistgodkjenning (hlspl § 57) • Suspensjon av autorisasjon, lisens eller spesialistgodkjenning (hlspl § 58) • Begrensning av autorisasjon (hlspl §§ 59 og 59 a) • Tap av rekvireringsrett (hlspl § 63) • Suspensjon av rekvireringsrett (hlspl § 64)
- Slides: 60