Behandeling van hyperglycemie bij diabetes mellitus type 2

Behandeling van hyperglycemie bij diabetes mellitus type 2 Consensus statement van de ADA en EASD
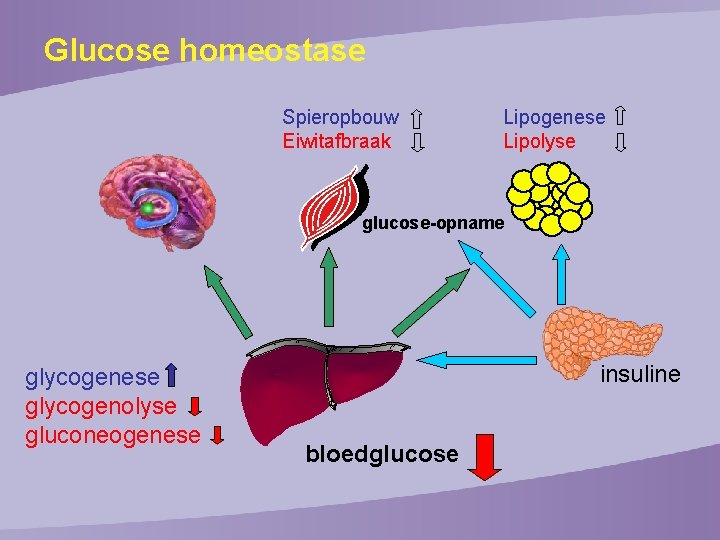
Glucose homeostase Spieropbouw Eiwitafbraak Lipogenese Lipolyse glucose-opname glycogenese glycogenolyse gluconeogenese insuline bloedglucose
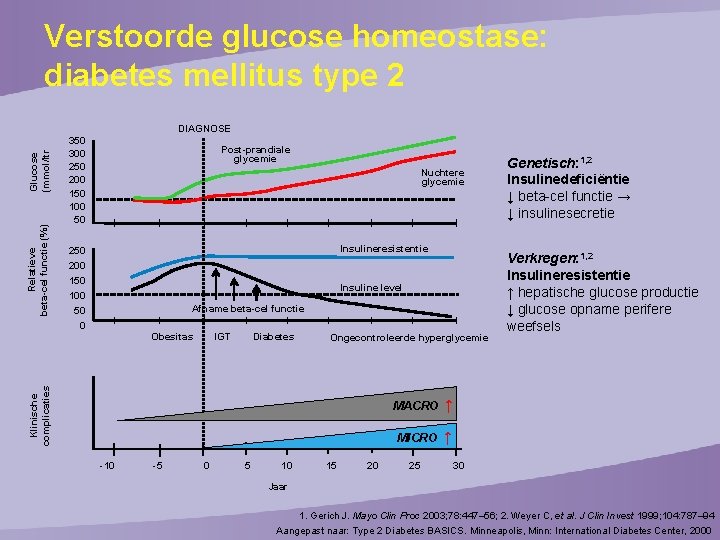
Verstoorde glucose homeostase: diabetes mellitus type 2 Relatieve beta-cel functie (%) Glucose (mmol/ltr DIAGNOSE 350 300 250 200 150 100 50 Post-prandiale glycemie Nuchtere glycemie Insulineresistentie 250 200 150 100 Insuline level Afname beta-cel functie 50 0 IGT Diabetes Ongecontroleerde hyperglycemie Klinische complicaties Obesitas -10 -5 0 5 10 15 20 MACRO ↑ MICRO ↑ 25 Genetisch: 1, 2 Insulinedeficiëntie ↓ beta-cel functie → ↓ insulinesecretie Verkregen: 1, 2 Insulineresistentie ↑ hepatische glucose productie ↓ glucose opname perifere weefsels 30 Jaar 1. Gerich J. Mayo Clin Proc 2003; 78: 447– 56; 2. Weyer C, et al. J Clin Invest 1999; 104: 787– 94 Aangepast naar: Type 2 Diabetes BASICS. Minneapolis, Minn: International Diabetes Center, 2000

Diabetes mellitus wereldwijde epidemie Global projections for the number of people with diabetes (20 -79 age group), 2007 -2025 (millions) 53. 2 64. 1 +21% 28. 3 40. 5 +43% 24. 5 44. 5 +81% 16. 2 32. 7 +102% 46. 5 80. 3 +73% 67. 0 99. 4 +48% 10. 4 18. 7 +80% Worldwide: Africa Eastern Mediterranean and Middle East Europe North America South and Central America South-East Asia Western Pacific 246 million people in 2007 380 million projected for 2025 55% increase Bron: Diabetes Atlas 3 rd Edition. www. eatlas. idf. org.
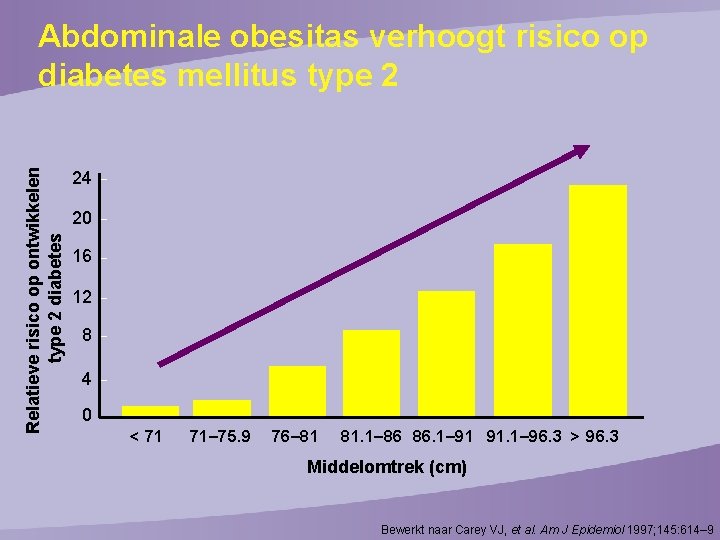
Relatieve risico op ontwikkelen type 2 diabetes Abdominale obesitas verhoogt risico op diabetes mellitus type 2 24 20 16 12 8 4 0 < 71 71– 75. 9 76– 81 81. 1– 86 86. 1– 91 91. 1– 96. 3 > 96. 3 Middelomtrek (cm) Bewerkt naar Carey VJ, et al. Am J Epidemiol 1997; 145: 614– 9
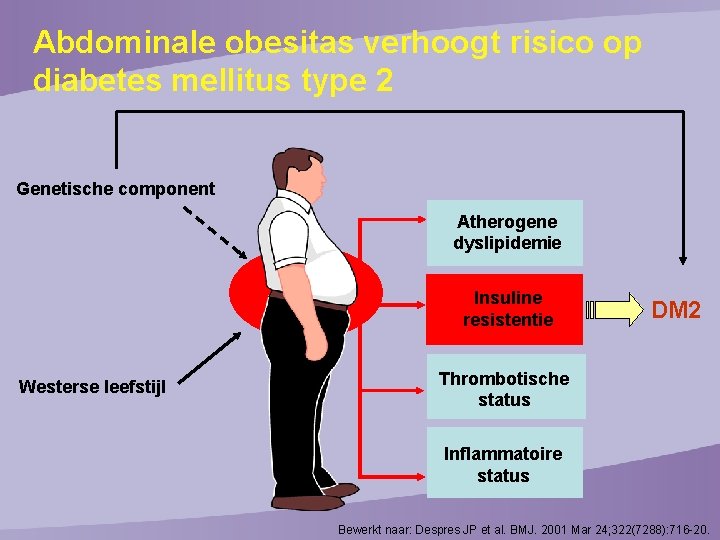
Abdominale obesitas verhoogt risico op diabetes mellitus type 2 Genetische component Atherogene dyslipidemie Insuline resistentie Westerse leefstijl DM 2 Thrombotische status Inflammatoire status Bewerkt naar: Despres JP et al. BMJ. 2001 Mar 24; 322(7288): 716 -20.
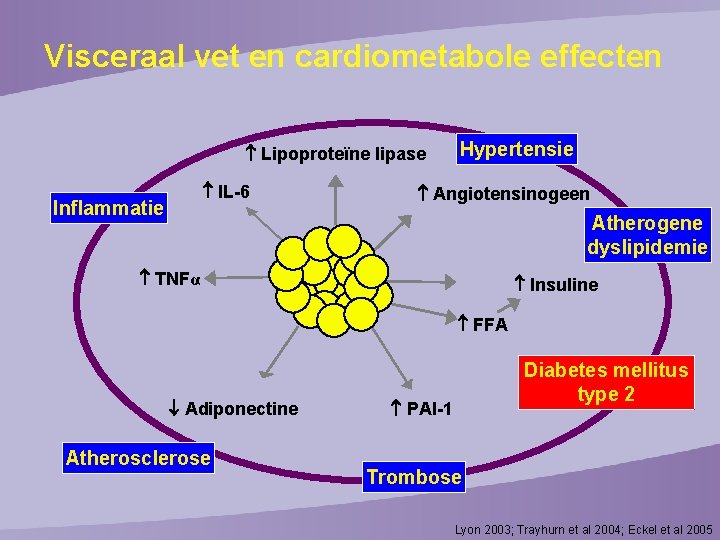
Visceraal vet en cardiometabole effecten Lipoproteïne lipase IL-6 Inflammatie TNFα Hypertensie Angiotensinogeen Atherogene dyslipidemie Adipose Insuline tissue FFA Adiponectine Atherosclerose Diabetes mellitus type 2 PAI-1 Trombose Lyon 2003; Trayhurn et al 2004; Eckel et al 2005
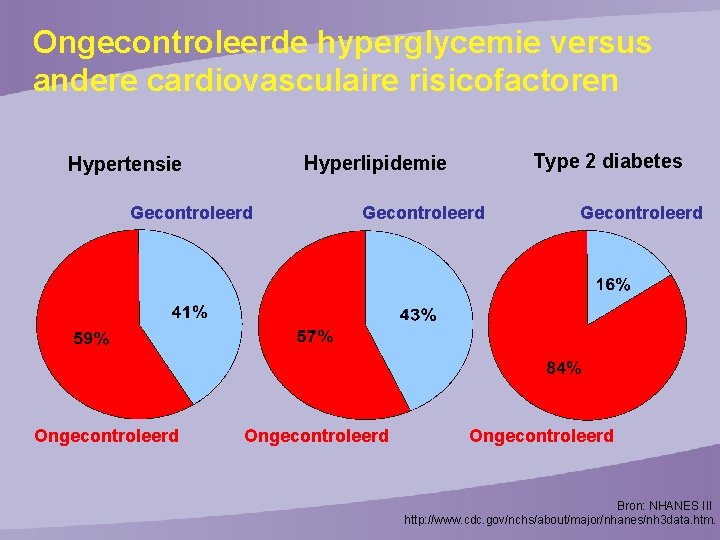
Ongecontroleerde hyperglycemie versus andere cardiovasculaire risicofactoren Gecontroleerd Ongecontroleerd Type 2 diabetes Hyperlipidemie Hypertensie Gecontroleerd Ongecontroleerd Bron: NHANES III http: //www. cdc. gov/nchs/about/major/nhanes/nh 3 data. htm.

Ongecontroleerde hyperglycemie Complicaties: • Neuropathie: amputatie jaarlijks 0, 6% • Neuropathie: zenuwafwijkingen (gevoel, incontinentie) • Retinopathie: slechtziendheid/blindheid • Nefropathie: nierfalen, kans op dialyse • Cardiovasculaire sterfte (mannen 2 x hogere mortaliteit, vrouwen 3 x hogere mortaliteit)
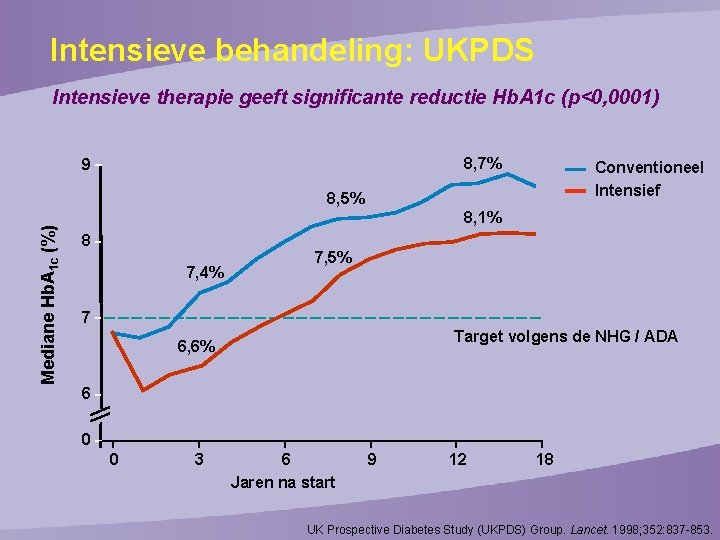
Intensieve behandeling: UKPDS Intensieve therapie geeft significante reductie Hb. A 1 c (p<0, 0001) 8, 7% 9 Conventioneel Intensief Mediane Hb. A 1 c (%) 8, 5% 8, 1% 8 7, 4% 7, 5% 7 Target volgens de NHG / ADA 6, 6% 6 0 0 3 6 Jaren na start 9 12 18 UK Prospective Diabetes Study (UKPDS) Group. Lancet. 1998; 352: 837 -853.

Intensieve behandeling: UKPDS Risicoreductie diabetes gerelateerde complicaties p=0, 0099 25% Microvasculair Retinopathie 21% p=0, 015 Albuminurie 33% Myocardinfarct 16% Diabetes gerelateerde eindpunten p=0, 052 12% 0 5 10 15 p=0, 000054 p=0, 029 20 25 30 35 Risicoreductie (%) UK Prospective Diabetes Study (UKPDS) Group. Lancet. 1998; 352: 837 -853.
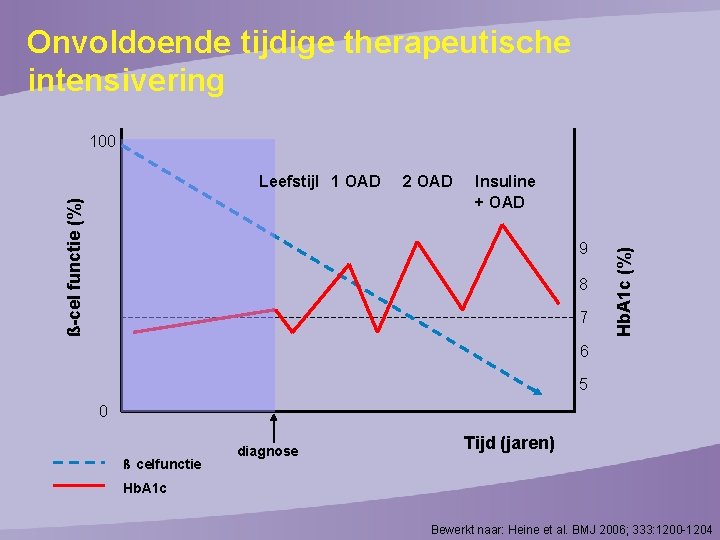
Onvoldoende tijdige therapeutische intensivering 100 2 OAD Insuline + OAD 9 8 7 Hb. A 1 c (%) ß-cel functie (%) Leefstijl 1 OAD 6 5 0 ß celfunctie diagnose Tijd (jaren) Hb. A 1 c Bewerkt naar: Heine et al. BMJ 2006; 333: 1200 -1204

Management of hyperglycemia in type 2 diabetes: a consensus algorithm for the initiation and adjustment of therapy A consensus statement from the American Diabetes Association and European Association for the Study of Diabetes

Streef naar tijdige therapeutische intensivering Normoglycemisch Hb. A 1 c < 6% Gecontroleerd 6. 1– 7. 0% Ongecontroleerd > 7% Start of intensiveer behandeling wanneer Hb. A 1 c ≥ 7% Diabetes Type 2 is een progressief verslechterende aandoening Voor het behalen van behandeldoelen is intensivering van de behandeling de regel, niet de uitzondering! Nathan DM, et al. Diabetologia 2006; 49: 1711– 21
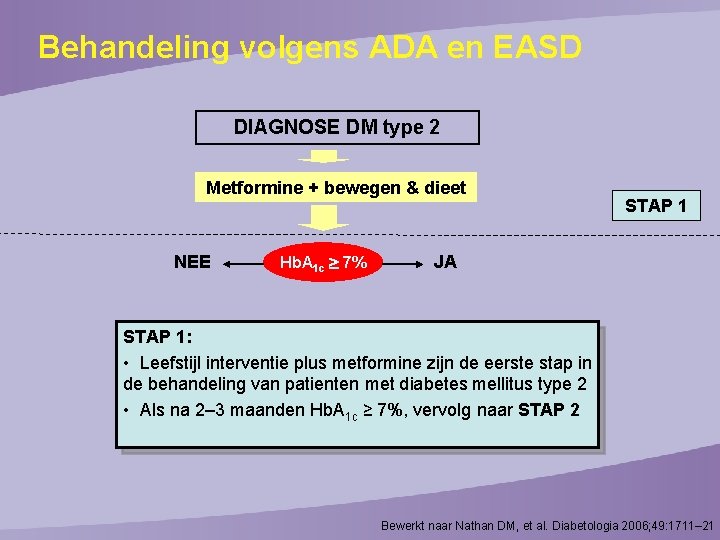
Behandeling volgens ADA en EASD DIAGNOSE DM type 2 Metformine + bewegen & dieet NEE Hb. A 1 c 7% STAP 1 JA STAP 1: • Leefstijl interventie plus metformine zijn de eerste stap in de behandeling van patienten met diabetes mellitus type 2 • Als na 2– 3 maanden Hb. A 1 c ≥ 7%, vervolg naar STAP 2 Bewerkt naar Nathan DM, et al. Diabetologia 2006; 49: 1711– 21
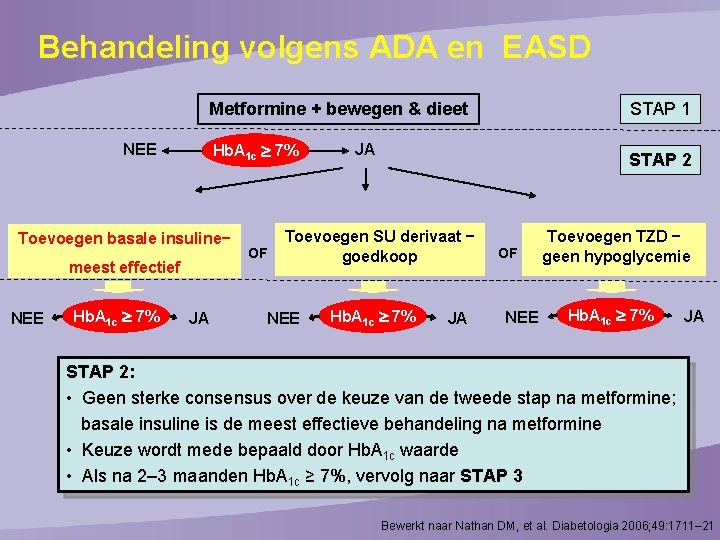
Behandeling volgens ADA en EASD Metformine + bewegen & dieet STAP 1 Hb. A 1 c 7% STAP 2 NEE Toevoegen basale insuline− meest effectief NEE Hb. A 1 c 7% JA OF JA Toevoegen SU derivaat − goedkoop NEE Hb. A 1 c 7% JA OF NEE Toevoegen TZD − geen hypoglycemie Hb. A 1 c 7% JA STAP 2: • Geen sterke consensus over de keuze van de tweede stap na metformine; basale insuline is de meest effectieve behandeling na metformine • Keuze wordt mede bepaald door Hb. A 1 c waarde • Als na 2– 3 maanden Hb. A 1 c ≥ 7%, vervolg naar STAP 3 Bewerkt naar Nathan DM, et al. Diabetologia 2006; 49: 1711– 21
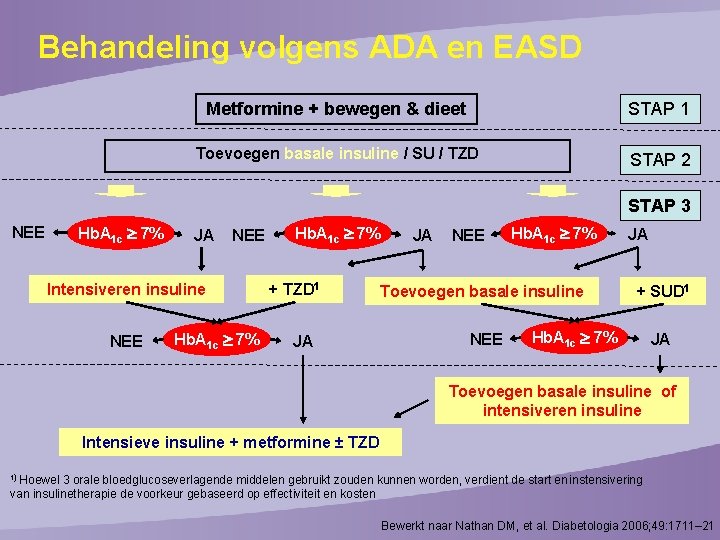
Behandeling volgens ADA en EASD Metformine + bewegen & dieet STAP 1 Toevoegen basale insuline / SU / TZD STAP 2 STAP 3 Hb. A 1 c 7% NEE JA NEE Intensiveren insuline NEE Hb. A 1 c 7% + TZD 1 JA JA NEE Hb. A 1 c 7% Toevoegen basale insuline NEE JA + SUD 1 Hb. A 1 c 7% JA Toevoegen basale insuline of intensiveren insuline Intensieve insuline + metformine ± TZD 1) Hoewel 3 orale bloedglucoseverlagende middelen gebruikt zouden kunnen worden, verdient de start en instensivering van insulinetherapie de voorkeur gebaseerd op effectiviteit en kosten Bewerkt naar Nathan DM, et al. Diabetologia 2006; 49: 1711– 21
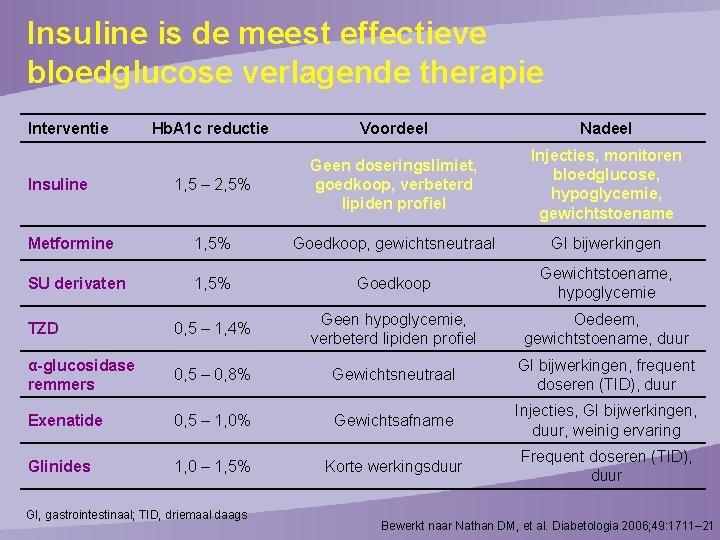
Insuline is de meest effectieve bloedglucose verlagende therapie Interventie Hb. A 1 c reductie Voordeel Nadeel 1, 5 – 2, 5% Geen doseringslimiet, goedkoop, verbeterd lipiden profiel Injecties, monitoren bloedglucose, hypoglycemie, gewichtstoename Metformine 1, 5% Goedkoop, gewichtsneutraal GI bijwerkingen SU derivaten 1, 5% Goedkoop Gewichtstoename, hypoglycemie TZD 0, 5 – 1, 4% Geen hypoglycemie, verbeterd lipiden profiel Oedeem, gewichtstoename, duur α-glucosidase remmers 0, 5 – 0, 8% Gewichtsneutraal GI bijwerkingen, frequent doseren (TID), duur Exenatide 0, 5 – 1, 0% Gewichtsafname Injecties, GI bijwerkingen, duur, weinig ervaring Glinides 1, 0 – 1, 5% Korte werkingsduur Frequent doseren (TID), duur Insuline GI, gastrointestinaal; TID, driemaal daags Bewerkt naar Nathan DM, et al. Diabetologia 2006; 49: 1711– 21
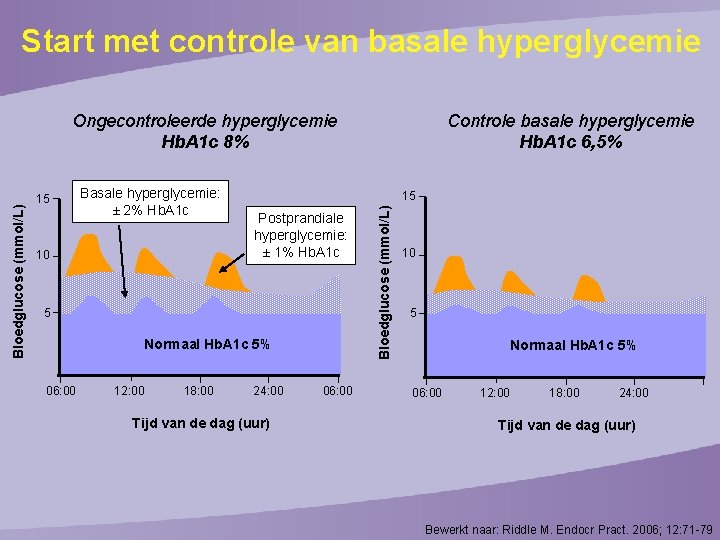
Start met controle van basale hyperglycemie 15 Basale hyperglycemie: ± 2% Hb. A 1 c 10 15 Postprandiale hyperglycemie: ± 1% Hb. A 1 c 5 Normaal Hb. A 1 c 5% 06: 00 12: 00 18: 00 Controle basale hyperglycemie Hb. A 1 c 6, 5% 24: 00 Tijd van de dag (uur) 06: 00 Bloedglucose (mmol/L) Ongecontroleerde hyperglycemie Hb. A 1 c 8% 10 5 Normaal Hb. A 1 c 5% 06: 00 12: 00 18: 00 24: 00 Tijd van de dag (uur) Bewerkt naar: Riddle M. Endocr Pract. 2006; 12: 71 -79
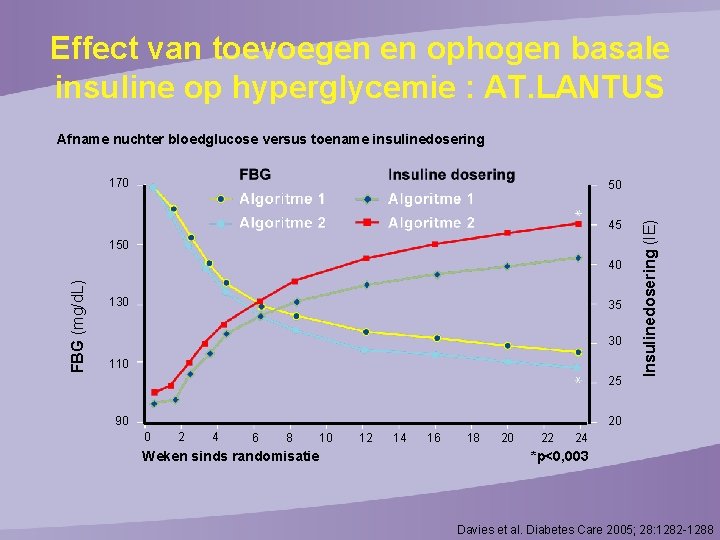
Effect van toevoegen en ophogen basale insuline op hyperglycemie : AT. LANTUS Afname nuchter bloedglucose versus toename insulinedosering 170 45 150 FBG (mg/d. L) 40 130 35 30 110 25 90 Insulinedosering (IE) 50 20 0 2 4 6 8 Weken sinds randomisatie 10 12 14 16 18 20 22 24 *p<0, 003 Davies et al. Diabetes Care 2005; 28: 1282 -1288
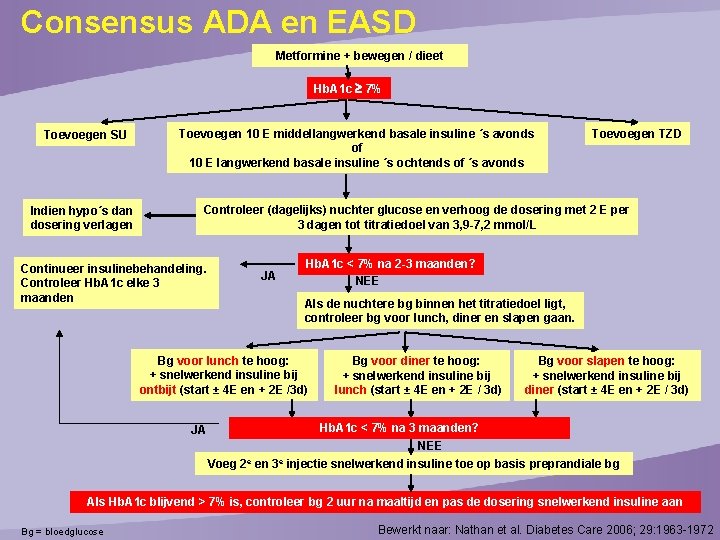
Consensus ADA en EASD Metformine + bewegen / dieet Hb. A 1 c 7% Toevoegen SU Indien hypo´s dan dosering verlagen Toevoegen 10 E middellangwerkend basale insuline ´s avonds of 10 E langwerkend basale insuline ´s ochtends of ´s avonds Toevoegen TZD Controleer (dagelijks) nuchter glucose en verhoog de dosering met 2 E per 3 dagen tot titratiedoel van 3, 9 -7, 2 mmol/L Continueer insulinebehandeling. Controleer Hb. A 1 c elke 3 maanden JA Hb. A 1 c < 7% na 2 -3 maanden? NEE Als de nuchtere bg binnen het titratiedoel ligt, controleer bg voor lunch, diner en slapen gaan. Bg voor lunch te hoog: + snelwerkend insuline bij ontbijt (start ± 4 E en + 2 E /3 d) JA Bg voor diner te hoog: + snelwerkend insuline bij lunch (start ± 4 E en + 2 E / 3 d) Bg voor slapen te hoog: + snelwerkend insuline bij diner (start ± 4 E en + 2 E / 3 d) Hb. A 1 c < 7% na 3 maanden? NEE Voeg 2 e en 3 e injectie snelwerkend insuline toe op basis preprandiale bg Als Hb. A 1 c blijvend > 7% is, controleer bg 2 uur na maaltijd en pas de dosering snelwerkend insuline aan Bg = bloedglucose Bewerkt naar: Nathan et al. Diabetes Care 2006; 29: 1963 -1972
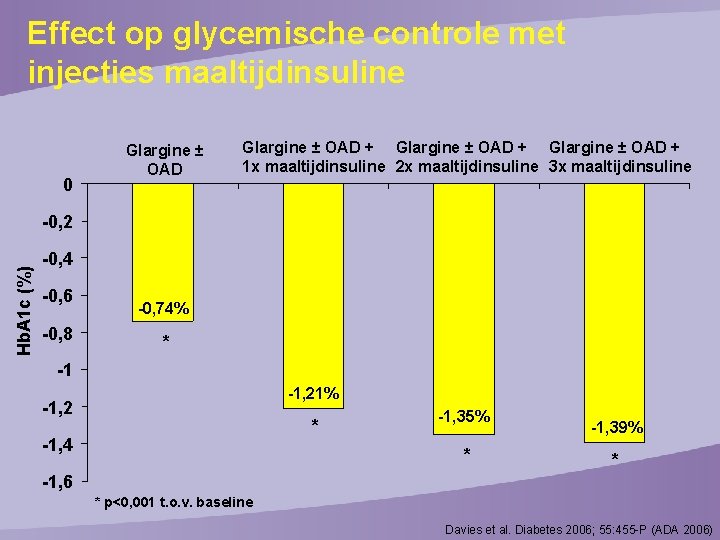
Effect op glycemische controle met injecties maaltijdinsuline 0 Glargine ± OAD + 1 x maaltijdinsuline 2 x maaltijdinsuline 3 x maaltijdinsuline Hb. A 1 c (%) -0, 2 -0, 4 -0, 6 -0, 8 -0, 74% * -1 -1, 21% -1, 2 * -1, 4 -1, 35% * -1, 39% * -1, 6 * p<0, 001 t. o. v. baseline Davies et al. Diabetes 2006; 55: 455 -P (ADA 2006)
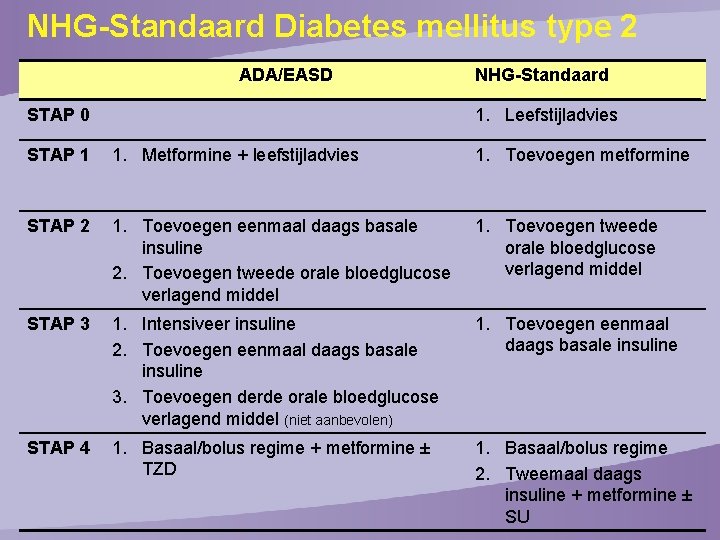
NHG-Standaard Diabetes mellitus type 2 ADA/EASD NHG-Standaard 1. Leefstijladvies STAP 0 STAP 1 1. Metformine + leefstijladvies 1. Toevoegen metformine STAP 2 1. Toevoegen eenmaal daags basale insuline 2. Toevoegen tweede orale bloedglucose verlagend middel 1. Toevoegen tweede orale bloedglucose verlagend middel STAP 3 1. Intensiveer insuline 2. Toevoegen eenmaal daags basale insuline 3. Toevoegen derde orale bloedglucose verlagend middel (niet aanbevolen) 1. Toevoegen eenmaal daags basale insuline STAP 4 1. Basaal/bolus regime + metformine ± TZD 1. Basaal/bolus regime 2. Tweemaal daags insuline + metformine ± SU
- Slides: 23