BBREK HASTALIKLARINDA TIBB BESLENME TEDAVS AKUT BBREK YETMEZL

BÖBREK HASTALIKLARINDA TIBBİ BESLENME TEDAVİSİ

AKUT BÖBREK YETMEZLİĞİ TANIM - Üre, ürik asit, kreatinin gibi nitrojen atıkların birikmesi - Sıvı ve elektrolit dengesinin bozulması - Akut ve geriye dönüşlü olarak böbrek işlevlerinin azalması veya hiç yapılamaması

AKUT BÖBREK YETMEZLİĞİNedenleri • Prerenal • Renal • Postrenal

AKUT BÖBREK YETMEZLİĞİ • Patoloji: Böbrekler büyük ve ödemlidir. Glomerul ve damarlar genellikle normaldir, tubuluslarda harabiyet vardır. • Klinik: ABY klinik olarak 3 evreye ayrılır – Oligo-anürik evre – Poliürik (diüretik) evre – Post diüretik evre

AKUT BÖBREK YETMEZLİĞİ • • • Oligo-anürik evre: idrar miktarı 100 -400 ml arasındadır. İdrar dansitesi 1010 civarındadır. İdrarda lökositler, eritrositler ve çeşitli silendirler bulunur. Proteinüri vardır (~ 3 g/gün) GFR düşüktür (<10 ml/dk).

AKUT BÖBREK YETMEZLİĞİ • Poliürik (diüretik) evre: İdrarın birdenbire artışı (günde 1 litreden fazla, bazen 3 -4 lt) ile başlar. • Glomerül filtrasyon miktarı yavaş yükselir ve hastanın genel durumu gittikçe düzelir. • Ürenin düşmesi yavaştır. • Post diüretik evre: Böbrek fonksiyonları giderek düzelir ve iyileşme ile son bulur.

AKUT BÖBREK YETMEZLİĞİ Tedavi: Etiyolojik faktörler belirlenmeli ve ona göre tedavi edilmelidir (cerrahi girişim – ilaç) Enerji - Katabolizma arttığı için 2000 -3000 kal, en az 35 kkal/gün - Tedavinin akut evresinde sınırlı sıvı ile daha çok enerji - Enerji için böbrek solüt yükünü arttırmadan glikoz polimerleri - Yüksek CHO alımına bağlı ya da periton diyaliz sıvısından glikoz emilimine bağlı oluşan insülin direnci ve hiperglisemi tablosunun denetimi

AKUT BÖBREK YETMEZLİĞİ Protein • GFR veya kan kreatinin ve BUN-üre düzeylerine göre: • GFH < %25 ise sınırlı protein (0. 35 g/ kg) verilir. • GFH>% 25 ise daha fazla protein (0. 75 g/kg) verilir. • Özellikle iyi kaliteli protein (%65’i) olması önemlidir. Yağ / CHO • Yağ %30 • CHO %60 -65

AKUT BÖBREK YETMEZLİĞİ Sıvı • Oligüri veya anüri durumuna göre hastanın günlük alacağı sıvı miktarı hesaplanır. • Anüri; "24 x 0. 5 x vücut ağıtlığı (kg)" • Oligüri "24 ; x 0. 5 x vücut ağıtlığı (kg)+ bir gün önce çıkarılan idrar miktarı"

AKUT BÖBREK YETMEZLİĞİ Potasyum-Fosfor-Sodyum - Na, K, P oligüri ve anüri durumunda sınırlandırılır. Poliüri durumunda sınırlanmaz. - Günlük izlem ve plazma değerine göre gereksinmeler belirlenir. - Tuz ve tuzlu besinler verilmez. - Na 20 -40 m. Eq, 500 -900 mg/gün - K 30 -50 m. Eq (yaklaşık 1150 -1950 mg) - Fosfordan sınırlı diyetlerin fosfor miktarı günlük 700 mg'ı geçmemelidir.

AKUT BÖBREK YETMEZLİĞİ Vitaminler - C vitamini, folik asit, D vitamini, B 6 vitamini, Ca ek verilmelidir. - Bu tedaviler yeterli olmaz ise; DİYALİZ tedavisine geçilir.

KRONİK BÖBREK YETMEZLİĞİ Tanım - Böbreklerin vücut sıvılarının dengesini sürdüremeyecek şekilde, GFR’nın azalması ile karakterize, ilerleyici ve geri dönüşsüz olarak bozulmasıdır. - Nefronların %50’sinden fazlası işlev göremez.

KRONİK BÖBREK YETMEZLİĞİ Nedenleri • Primer böbrek hastalıkları – Glomerulonefritler – Kronik pyelonefrit-Tubulo intertisiyel nefrit – Tbc – Böbrek taşı • Obstrüktif böbrek hastalıkları – Aşağı üriner sistem obstrüksiyonu – Prostat hipertrofisi – Mesane boynu darlığı – Yukarı üriner sistem obstrüksiyonu – Hidronefroz – Retroperitoneal fibrozis

KRONİK BÖBREK YETMEZLİĞİ Nedenleri • Herediter veya konjenital hastalıklar – Polikistik böbrek – Alport sendromu – Herediter nefrit – Renal tübüler asidoz • Sistemik hastalıklar ve nefrotoksinler – Esansiyel hipertansiyon – DM, gut, amiloidoz – Analjezik nefropatisi – Ağır metaller – Myelom

KRONİK BÖBREK YETMEZLİĞİ Fizyopatolojisi • Böbrek yetersizliği oluşumunda nefron kaybına bağlı olarak sürekli GFR’de düşme olur ve böbrekten atılan bazı maddeler birikir. 1. Tam regülasyon: Son döneme kadar bazı maddelerin düzeyleri normal sınırlarda tutulur. Na+, K+, Mg++’un serum değerleri son evreye kadar normaldir. 2. Sınırlı regülasyon: GFR %30’un altına düşene kadar fosfat ve üratların plazma değerleri normaldir, GFR daha azalırsa fosfat yükselir. 3. Regülasyonun hiç olmadığı grup: Üre, kreatinin gibi hiç regüle olmayan maddeler vardır. Plazma düzeyleri GFR’ye bağlıdır. GFR %50 düşerse üre ve kreatinin bir misli artar.

KRONİK BÖBREK YETMEZLİĞİ’NDE Tedavi Yöntemleri • Diyaliz öncesi veya konservatif tedavi • Hemodiyaliz • Periton diyalizi • Transplantasyon GFR <10 ml/dk olduğunda üremik semptomlar konservatif tedavi ile kontrol edilemez.

Diyaliz Öncesi veya Konservatif Tedavi AMAÇ • Böbrek hastalığının ilerlemesini yavaşlatmak • Üremik toksisiteyi azaltmak • İyi bir beslenme dengesini sağlamaktır HEDEFLER • Hastaya uyulması gereken diyet konusunda temel bilgiler verilmelidir • Kısıtlanan veya alınmaması gereken besinlerden çok hangi besinlerin tüketilebileceği üzerine durulup olumlu etki yaratılmalıdır • Hastaya diyeti sonucu elde edilen başarılı sonuçlar bildirilmelidir

KRONİK BÖBREK YETMEZLİĞİ Medikal Tedavi Vit D ve Fosfat Bağlayıcılar • Aktif D vitamin yetersizliğine bağlı gelişen hipokalsemide barsaklardan Ca emilimini arttırmak, renal osteodistrofiyi önlemek için aktif D vit kullanılır. • Sekonder hiperparatiroidizme bağlı serum fosfatı artar ve fosfor bağlayıcı ajanlar kullanılmalıdır. Bikarbonat • Metabolik asidoz bikarbonat veya sitrat ile tedavi edilir.

KRONİK BÖBREK YETMEZLİĞİ Medikal Tedavi Hipertansiyon İlk adım: Tuz kısıtlanır İkinci adım: Diüretik ilaç kullanımı (<GFR 30 ml/dk ise etkisi yoktur) Üçüncü adım: ACE inhibitörleri kullanılması veya kalsiyum kanal blokerleri Anemi • Eritropoetik sitimülasyon tedavisi eritropoetin kullanılır) • Hb’de 1 -2 g/ay yükselme olur (rekombinan human

KRONİK BÖBREK YETMEZLİĞİ Medikal Tedavi Aşılama • Transplantasyon sonrası kullanılan immünosupresiflerin immün sistemini baskılayıcı etkileri olduğundan • Transplantasyon öncesi tüm standart aşılar yapılmış olmalıdır Psikososyal Tedavi • Tedaviye uyumsuzluk • Algılama kabiliyetlerinde azalma • Anksiyete, depresyon, halsizlik durumlarında tedavi şekli değiştirilir (evde diyalize girmesi gibi) • Tekrar eden durumlarda psikiyatrik tedavi desteği sağlanmalıdır

KRONİK BÖBREK YETMEZLİĞİ Beslenme Tedavisi nin ilkeleri • Hastanın beslenme durumunu düzeltmek ve/veya korumak. • Üremik toksisiteyi azaltmak. • Böbrek bozukluğunun ilerleme hızını yavaşlatmak KBY’de beslenme tedavisi bireyseldir. Ancak genel olarak; • Protein yıkımını azaltmak • Dehidratasyon veya aşırı sıvı birikimini önlemek • Asidozisi düzeltmek • Elektrolit dengesini düzeltmek • Kusma ve diyareye bağlı sıvı elektrolit kayıplarını kontrol atma almak • İştahsızlığı önlemek • Hipertansiyon ve kemik ağrılarını önlemek • Sinir sistemi bozukluklarını önlemek, kontrol altına almak • Hastalara moral vererek kendilerini iyi hissetmelerini sağlamak • Mümkün olduğunca geç diyalize başlatmak amaçlanır.

KRONİK BÖBREK YETMEZLİĞİ Beslenme Tedavisi Enerji • Nitrojen dengesinin sürdürülmesi ve doku yıkımının önlenmesi, normal ağırlıklı hastalarda günlük 35 -40 kkal/kg veya 2500 -3000 kkal enerji alımını gerektirir. • Eğer hasta şişmansa en az ~1500 kkkal/gün zayıflama diyeti verilir. Aşırı kısıtlama katabolizmayı arttıracağı için yapılmaz.

KRONİK BÖBREK YETMEZLİĞİ Beslenme Tedavisi Karbonhidrat • Günlük enerjinin %60 -65’i’ CHO’lardan karşılanmalıdır • Nişasta polimerleri, lokum, akide şekeri gibi saf şekerler gerekir

KRONİK BÖBREK YETMEZLİĞİ Beslenme Tedavisi Yağ • Günlük enerjinin %25 -30’unu geçmemelidir • PUFA/doymuş yağ oranı 1 -1. 5 arasında • Balık yağı ek olarak verilebilir • Kolesterolden dengeli diyet verilmelidir • Vücut ağırlığı BKI’e göre dengelenmelidir

KRONİK BÖBREK YETMEZLİĞİ Beslenme Tedavisi Protein • GFR’na göre KBY’de protein gereksinimi GFR (ml/dk/1. 73 m 2) ≥ 55 25 -55 ≤ 25 Protein (g/kg/gün) 0. 8 -1. 0 0. 5 -0. 6 veya 0. 28 + 10 -20 g/gün EAA Ketoasit

KRONİK BÖBREK YETMEZLİĞİ Beslenme Tedavisi Sodyum • Sodyum gereksinimi renal hastalığın etyolojisine, hipertansiyon ve ödemin (1 -2 g/gün, 60 -100 mmol/gün) bulunuşuna ve sıvı kısıtlanmasına göre ayarlanmalıdır. • Ağırlık kaybı, idrar miktarında artış varsa Na 2 -4 g/gün verilir.

KRONİK BÖBREK YETMEZLİĞİ Beslenme Tedavisi Tuzsuz Diyette Alınması Sakıncalı Besinler Tuz ve tuz eklenmiş tüm yiyecekler Salam, sucuk, sosis, pastırma Salamura ve konserveler Turşu Tuzlu bisküvi, cipsler Tuzlu kuruyemişler Hazır salata sosları Et suyu tabletleri Hazır yiyecekler, içeriği bilinmeyen tüm yiyecekler Peynir Zeytin Kabartma tozu

KRONİK BÖBREK YETMEZLİĞİ Beslenme Tedavisi Potasyum • Kanda potasyum arttığında veya anüri, oligüri varsa sınırlanır. Terminal dönemde günde 30 -40 mmol'e (yaklaşık 1500 -1600 mg) kadar veya 0. 6 -0. 7 mmol/kg (yaklaşık 23 -27 mg/kg) olacak şekilde sınırlama yapılabilir. • Yüksek potasyum içeren yiyecek ve içecekler diyetten çıkarılmalıdır • Meyve ve sebze tüketimi kan K+ düzeyine göre ayarlanmalıdır

KRONİK BÖBREK YETMEZLİĞİ Beslenme Tedavisi Fosfor • Günlük fosfor alımı sınırlandırmak için 600 -700 mg/gün verilir. • Kısıtlayıcı diyet tek başına yeterli olmuyorsa yemeklerden önce fosfor bağlayıcı Ca. CO 3 kullanılabilir

KRONİK BÖBREK YETMEZLİĞİ Beslenme Tedavisi Sıvı: Ödem ve dehidratasyon durumuna göre ayarlanır. Terminal döneme kadar hastalar günde 2 -3 litre sıvı alabilirler. Ayrıca çoğu hastada noktüri ve bazen de poliüri görüldüğü için hastanın kaybettiği sıvı karşılanmalıdır. Ancak; • Hastanın kilo alması • Hipertansiyon • Ödemlerinin artması • Kalp yetmezliği • Oligüri ve anüri durumunda günlük sıvı alımı sınırlanır. (1 gün önce çıkardığı+500 cc)

KRONİK BÖBREK YETMEZLİĞİ Beslenme Tedavisi • Demir • Çinko • Kalsiyum • C vitamini, folik asit, B 6 vit • A vitamini • D vitamini • E vitamini

KRONİK BÖBREK YETMEZLİĞİ Beslenme Tedavisi • Posa: Diyet yeterli posa içermelidir.

DİYALİZ • Su ve elektrolitlerin yüksek konsantrasyondan düşük konsantrasyona doğru yarı geçirgen bir zardan geçmesi ilkesine dayanır. Peritoneal kapiller kan ile periton boşluğuna doldurulan diyaliz solüsyonu arasında yarı geçirgen bir membran olan periton aracılığıyla solüt ve sıvı değişimi sağlanmasıdır.

DİYALİZ-AMAÇ • Hastanın genel durumunu düzeltmek • Üre, kreatinin gibi protein metabolizmasının son ürünlerinin kandan uzaklaştırılması • Serum elektrolitlerinin dengede tutulması • Asidozun düzeltilmesi • Vücutta biriken fazla sıvının atılması • Optimal protein ve enerji sağlanarak malnütrisyonun önlenmesi • Hastanın transplantasyona hazırlanmasını sağlamaktır.

Diyaliz 2 şekilde uygulanmaktadır. Peritonel Diyaliz ve Hemodiyaliz ve Periton Diyalizi Arasında Solüt ve Su Transportundaki Farklılıklar • Küçük molekül ağırlıklı üremik toksinler hemodiyaliz ile daha iyi temizlenir • Orta ve büyük molekül ağırlıklı üremik toksinler periton diyalizi ile daha iyi temizlenir • Fazla miktarda sıvının kısa sürede uzaklaştırılmasında hemodiyaliz periton diyalizinden daha etkindir.

Periton Diyalizi Periton diyalizi periton boşluğu ve zarı aracılığıyla gerçekleştirilen bir diyaliz yöntemidir. Amaç, peritoneal kapiller kan ile periton boşluğuna doldurulan diyaliz solüsyonu arasında yarı geçirgen bir membran olan periton aracılığıyla solüt ve sıvı değişimi sağlanmasıdır.
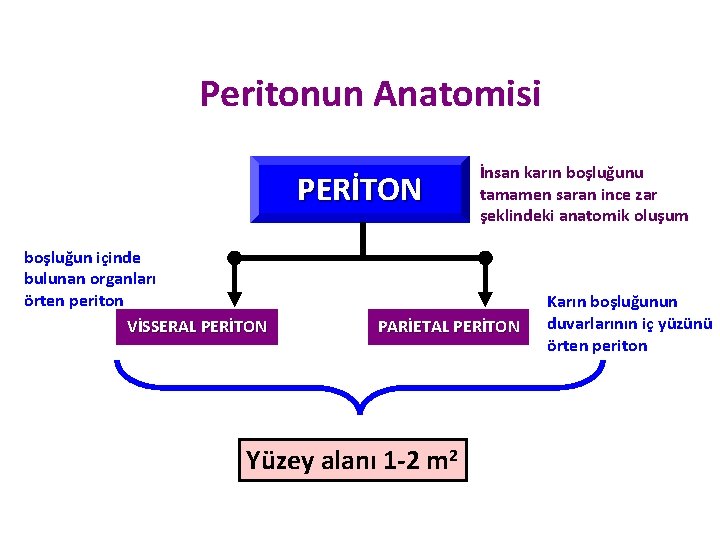
Peritonun Anatomisi PERİTON boşluğun içinde bulunan organları örten periton VİSSERAL PERİTON İnsan karın boşluğunu tamamen saran ince zar şeklindeki anatomik oluşum PARİETAL PERİTON Yüzey alanı 1 -2 m 2 Karın boşluğunun duvarlarının iç yüzünü örten periton

Peritonun Fizyolojisi n Peritonun esas işlevi, karın içi organlarla karın duvarı arasında sarsıntısız bir temas yüzeyi sağlamaktır. n Mezotel tabakasındaki mikrovillusların su yakalama ve yüzeyi yağlama özellikleri sürtünmeyi önler.
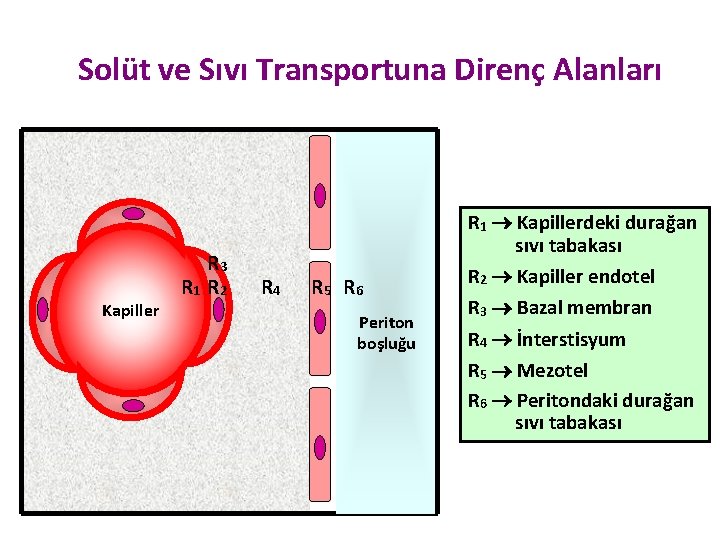
Solüt ve Sıvı Transportuna Direnç Alanları Kapiller R 3 R 1 R 2 R 4 R 5 R 6 Periton boşluğu R 1 Kapillerdeki durağan sıvı tabakası R 2 Kapiller endotel R 3 Bazal membran R 4 İnterstisyum R 5 Mezotel R 6 Peritondaki durağan sıvı tabakası

Periton Diyalizi • Peritonun (karın boşluğunu saran zar) yarı geçirgen bir zar olmasından yararlanılarak gerçekleştirilir • Peritona takılan küçük bir tüp vasıtasıyla karın boşluğuna 1 -2 lt diyaliz sıvısı akıtılır, böylece bu kısım bir bölümü oluştururken periton zarı üzerindeki damarlar içindeki kan diğer bölümü oluşturur. • Diyalizatın periton boşluğunda beklediği dönemde, kanda yüksek konsantrasyonda bulunan üre gibi azotlu maddeler ve diğer üremik toksinler difüzyonla diyalizata geçerler. • Solütlerin difüzyonu, konsantrasyon farkının yüksek olduğu başlangıç döneminde en hızlıdır, diyalizat ve kan arasındaki konsantrasyon farkı azaldıkça difüzyon hızı azalır ve kan ile diyalizat konsantrasyonu eşitlendiğinde difüzyon durur (diyalizat/plazma oranı 1 olduğunda).

Periton Diyalizi • Ultrafiltrasyon, diyalizat içindeki ozmotik maddelerin (sıklıkla glukoz) yarattığı, kan ve diyalizat arasındaki ozmotik fark sayesinde gerçekleşir. • Kan ve diyalizat arasında ozmotik eşitlik sağlanıncaya kadar su kapillerlerdeki kandan periton boşluğuna geçer. • Ozmotik farkın en fazla olduğu erken dönemde ultrafiltrasyon en fazladır, ozmotik fark azaldıkça azalır ve ozmotik eşitlik sağlandığında durur. • Ultrafiltrasyon sonucunda hastaya verilen diyalizattan daha fazla sıvıyı geri almak mümkün olur. • Ozmotik eşitlik sağlandığında bu sıvı dışarı çekilerek yerine temiz sıvı verilir. • Su, Na, K, Ca, Mg, SO 4, üre, kreatinin ve ürik asit peritondan kolayca geçerler.

Periton Diyalizi ü Günde 4 -5 defa karına doldurulan diyaliz sıvısının 4 -8 saat karın içinde beklemesi ile uygulanır. ü Sürekli ultra filtrasyon imkanı olduğu için hücre içi ve dışı sıvıyı en iyi şekilde kontrol eder. ü Gerekli malzeme sadece diyaliz sıvısı içeren torbalar ve karındaki katater ile bağlantıyı sağlayan tüpler olduğundan evde hastanın kendisi veya ebeveynleri de uygulayabilir. ü Son yıllarda geliştirilen “çift torba, Y sistemi” ile peritonit riski minimuma inmiştir.

Periton Diyalizi • Proteinlere karşı periton zarı yarı geçirgendir. • Periton diyalizi ile protein kaybı 5 -15 g kadardır. • Peritonit varsa kayıp artar. Günlük önerilen protein 2 -2. 5 g/kg’a kadar çıkar. • Periton diyalizatları glikoz içerir. Glikozun karın boşluğundan emilmesi ile hastalar yüksek enerji alırlar (diyalizattaki glikozun emilmesi toplam enerjinin %15 -30’u) • Bu nedenle PD hastalarında obezite ve hipertrigliseridemi sık gözlenir. • Periton diyalizinin en önemli kullanım alanı ABY’dir.

Periton Diyalizi • Su, tuz, potasyum HD’ye göre daha serbest kullanılabilir. K+ kaybı varsa yüksek alınmalıdır. • Diyaliz sıvısı karında dolgunluk oluşturacağı için rahat yemek yenemez, sonrasında aşırı şişkinlik olabilir. • Hasta yemeğe başlamadan önce diyalizatını boşaltmalı, yemekten sonraki ilk yarım saat içinde yeni bir değişim yapmalıdır. • Yemeklerden sonra şişkinlikten yakınan hastalar 6 öğünde beslenmelidir.
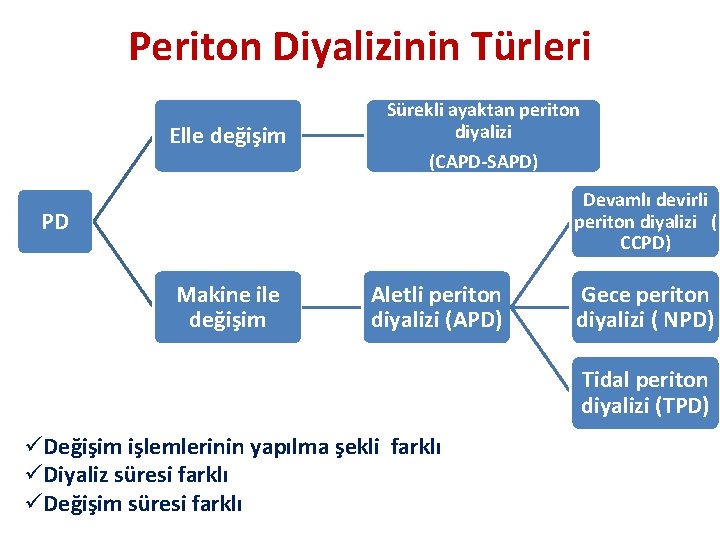
Periton Diyalizinin Türleri Elle değişim Sürekli ayaktan periton diyalizi (CAPD-SAPD) Devamlı devirli periton diyalizi ( CCPD) PD Makine ile değişim Aletli periton diyalizi (APD) Gece periton diyalizi ( NPD) Tidal periton diyalizi (TPD) üDeğişim işlemlerinin yapılma şekli farklı üDiyaliz süresi farklı üDeğişim süresi farklı

Sürekli ayaktan periton diyalizi (SAPD) Continious Ambulatory Peritoneal Dialysis (CAPD) • Hastanın vücut yapısına göre çocuklarda 1000 m. L, yetişkin insanlarda 2000 - 2500 m. L, kadar özel periton diyaliz solüsyonu karın boşluğuna verilir. • Vücuda verilen solüsyon 4 -6 saat kadar karın boşluğunda kaldıktan sonra yeni solüsyonla değiştirilir. • Bu zaman süresince kanda bulunan üre, kreatinin gibi atık maddeler ve vücutta bulunan fazla sıvı, diyaliz solüsyonuna geçer. • Karın boşluğuna diyaliz sıvısının verilmesi ve boşaltılması, yer çekimi ile gerçekleştirilir. • Bu işleme "Diyaliz Torba Değiştirme İşlemi" denir. • Diyaliz işlemi hasta tarafından günde 4 -5 kez yapılır. Bu şekilde uygulanan periton diyalizine SAPD denir.

Aletli Periton Diyalizi (APD) • Cihaz kullanılarak genellikle geceleri yapılır. • Bu tedavi biçiminde, hasta yatmadan önce set ve solüsyon torbalarını periton diyalizi cihazına yerleştirir ve cihazını önerildiği şekilde programlar. • Kişi uyurken gece boyunca (8 -10 saat), cihaz karın boşluğuna PD solüsyonunu verir, bekletir ve boşaltır. • Kişinin durumuna göre tedavide değişiklik yapılabilir. Her iki tedavi şeklide normalde evde yapılır. • İki tedavi türü arasındaki seçim, hastanın alışkanlıkları, yaşam tarzı ile tercihleri ve tıbbi durumuna göre değişir.

APD’nin Avantajları ve Dezavantajları AVANTAJLARI Daha iyi ultrafiltrasyon Daha az karın içi basınç artışına bağlı komplikasyon sıklığı Daha düşük peritonit sıklığı Daha aktif yaşam Daha iyi üre klirensi ? DEZAVANTAJLARI Makine, set ve sıklıkla daha fazla diyalizat gerektirmesi nedeniyle tedavi maliyeti daha fazladır Özellikle Rezidüel renal fonksiyonu olmayan, BKİ’si fazla olan ve düşük peritoneal geçirgenlikli hastalarda klirens hedeflerine ulaşmak güç olabilir Makine alarmları uyku düzenini bozabilir

APD Endikasyonları • Yüksek peritoneal geçirgenlikli hastalar • Ultrafiltrasyon yetersizliği olan hastalar • Karın içi basınç artışına bağlı komplikasyon gelişen hastalar • Çalışan ve okuyan hastalar • Yardımcıya gereksinim duyan hastalar
Periton Diyalizi Kimlere Uygulanabilir • Semptomatik tedavilere yanıt alınamayan – – – – Hipervolemi Asit-baz dengesizlikleri-asidoz, alkoloz Elektrolit-mineral dengesizlikleri-Na, K, Ca, P, ürik asit Akut böbrek yetmezliği Sepsis Metabolik hastalıklar Son dönem böbrek yetmezliği

Periton Diyalizi Hangi Durumlarda Hemodiyalize Tercih Edilir? • • Süt çocuğu ve küçük çocuklarda Vasküler yapısı iyi olmayanlarda Koagülasyon bozuklukları olanlarda Kontrolü güç anemisi olan hastalar Kardiyovasküler stabilite sağlanamayan hastalarda Hemodiyaliz merkezine uzak yaşayanlarda Sosyal etkinliklerini kısıtlamak istemeyen hastalar Aile ve hastanın tercihi

Periton Diyalizi Yapılmaması Gereken Durumlar Göreceli • Abdominal cerrahi • Kolostomi Kesin • Nefrostomi • Fungal veya tuberküloz peritonit • Yetersiz abdominal boşluk • Divertikülit • Peritoneal yapışıklık • Herni • Büyük polikistik böbrek • Respiratuar yetmezlik • Büyük abdominal kitle • Malnütrisyon • Tedavi edilemeyen hidrotoraks • Şiddetli hipertrigliseridemi • Ev diyalizi için uygun olmayan yaşam koşulları • Uygun bakıcının olmaması • 6 ay içinde canlı vericiden böbrek nakli yapılacak olması

Periton Diyalizinin Avantajları • Tedavinin sürekli olması nedeniyle biyokimyasal değerler ve volüm dengesi sabit seyreder. Bu nedenle, volüme bağlı hipertansiyon daha iyi kontrol edilir • Göreceli olarak hastaneden bağımsız kalabilmek - ailenin evde diyaliz yapması ve aylık hastane kontrolu • Aile ve hastanın olağana yakın bir yaşamı sürdürebilmesi • Hastanın doğal çevresinde kalabilmesi • İşe gitme fırsatının olması • Tatillerin daha rahat planlanabilmesi • Rezidüel renal fonksiyonun daha iyi korunması • Aneminin kontrolü daha kolaydır • Orta ve büyük molekül ağırlıklı üremik toksinlere bağlı komplikasyonlar daha az görülür • Hastaya daha serbest bir diyet ve sıvı alımı sunar

Periton Diyalizi Komplikasyonları • Peritonit • Katater çıkış yeri infeksiyonları, kataterin fibrin ile tıkanması • Karın içi basınç artışına bağlı komplikasyonlar – Karın – Bel ağrısı – Fıtık – Gastroözofageal reflü Önlemler – Konstipasyon Diyalizat volümünün azaltılması – İştahsızlık PD’ne geçici olarak ara verilmesi – Diyalizat sızıntısı APD’ye geçilmesi – Abdomanal ödem – Genital ödem – Hidrotoraks

Periton Diyalizi Komplikasyonları • Sıvı dengesi ile ilgili bozukluklar: Ø Fazla ultrafiltrasyona bağlı hipovolemi Ø hipotansiyon Ø Yetersiz ultrafiltrasyon veya fazla tuz-sıvı almaya bağlı hipervolemi Ø hipertansiyon, ödem

Periton Diyalizi Komplikasyonları • Malnütrisyon: SAPD hastaları periton yoluyla yaklaşık olarak günde 9 gram (5 -15 g/gün protein, 1. 7 -2. 3 g/gün aa) protein kaybederler. Peritonit halinde, peritonun geçirgenliği arttığından çok daha fazla protein kaybedilir. Hastanın diyette yeterli protein alması sağlanarak bu komplikasyon giderilebilir. Aynı zamanda potasyum ve vitamin kayıpları da olur. • Obezite-Hiperglisemi-İştahsızlık-Hiperlipidemi: Periton yoluyla fazla miktarda glukoz almaya bağlı olarak hastalarda kilo artışı görülmektedir. (Glukoz absorbsiyonu %40 -70; 50 -200 g/gün) Beş yıl SAPD yapan hastalarda % 20 kadar kilo artışı olmaktadır. • GI komplikasyonlar: Reflü özofajit ve konstipasyon • Karın duvarı ile ilgili komplikasyonlar: Herniler, Skrotal veya labial ödem, Plevral effüzyon, Sırt ağrısı, Periton sklerozu)
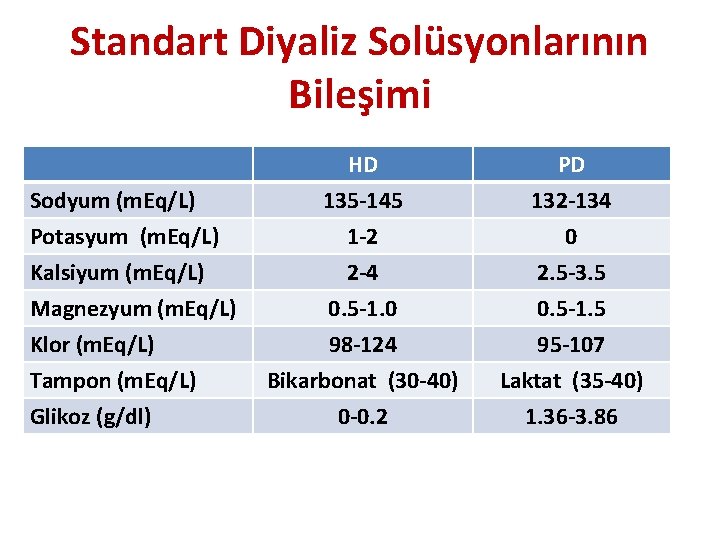
Standart Diyaliz Solüsyonlarının Bileşimi Sodyum (m. Eq/L) Potasyum (m. Eq/L) Kalsiyum (m. Eq/L) Magnezyum (m. Eq/L) Klor (m. Eq/L) Tampon (m. Eq/L) Glikoz (g/dl) HD 135 -145 1 -2 2 -4 PD 132 -134 0 2. 5 -3. 5 0. 5 -1. 0 98 -124 Bikarbonat (30 -40) 0 -0. 2 0. 5 -1. 5 95 -107 Laktat (35 -40) 1. 36 -3. 86

Periton Diyalizi Uygulanan Hastaların Beslenmesi Enerji: Doku yıkımının önlenmesi ve (+) N dengesi için 35 -40 kkal/kg ya da günde 2000 -3000 kkal Şişman ise 25 kkal/kg/gün’dür. Protein: Diyalize giren KBY hastalarının protein gereksinimi girmeyenlerden fazladır. Çünkü diyaliz sırasına az miktarda kayba uğrayan aminoasitler karşılanmalı ve katabolizma önlenmelidir. Hasta ideal ağırlıkta ise 1. 2 -1. 3 g/kg/gün Peritonit (+)-kaşektik ise 1. 4 -1. 5 g/kg/gün Ø Proteinlerin %60 -65’inin biyolojik değeri yüksek olmalıdır.

Periton Diyalizi Uygulanan Hastaların Beslenmesi Karbonhidrat: Diyalizattan emilen glikoz total kalorinin %1530’unu karşıladığı için diyetin CHO %40 -45 Yağ: Enerjinin %25 -30’u yağlardan sağlanmalıdır. Sıvı: Anüri, oligüri, HT varsa kilo alımlarını kontrol etmek için sıvı kısıtlanır (24 x 0. 5+1 gün önceki idrar) Sodyum: Anüri, oligüri, HT varsa kısıtlanır. 1 g Na + 1 g/l idrar formülüne göre hesaplanır. Diyaliz sırasında özellikle hipotansiyonu önlemek için Na’nın fazla verilmesi gerekebilir.

Periton Diyalizi Uygulanan Hastaların Beslenmesi Potasyum: CAPD devamlı diyaliz olduğu için hiperkalemi riski azdır. Bu nedenle hastanın K düzeyine göre ayarlanır. 1 mmol/kg (39 mg/kg) K normal ise ~3 g/gün Fosfor: Periton zarı fosforu iyi süzmediğinden serum fosfor düzeyi artar. Renal osteodistrofi görülme riski çoğalır. Diyet fosforunun %50’si barsaktan emildiği için, fosfat bağlayıcılar kullanılarak serum fosforu kontrol altında tutulur. <1000 mg/gün Kalsiyum: Günde ortalama 1 g verilir.

Periton Diyalizi Uygulanan Hastaların Beslenmesi Vitaminler: Suda eriyen vitaminlerin yetersiz alınması, metabolizmalarının bozulması, diyalizle kaybedilmeleri sonucunda serum ve doku vitaminleri azalır. Eğer hasta iştahsız, enerji alımı kısıtlanmış ise multivitamin desteği yapılmalıdır. Ancak aşırı C vitamini yumuşak doku ve kemikte kalsiyum okzalat birikimi yapan okzalik asit oluşumuna yol açabilir. Posa: Diyaliz drenejanın kötüleşmesine yol açacağından konstipasyonun önlenmesi gerekir. Kepekli ürünler serum fosforunu yükseltmeyecek şekilde ayarlanarak verilmeli, kan K+ düzeyine göre sebze-meyve, ara öğünlerde taneli komposto verilmelidir.

HEMODİYALİZ • Kandaki solütlerin yarı geçirgen bir zardan difüzyonla diyaliz solüsyonuna geçmesini ve ekstrasellüler sıvı yükünün ultrafiltrasyonla azaltılmasını sağlayan bir yöntemdir. • Hastanın kanı vücut dışında yapay böbrek de denilen DİYALİZÖR içinde dolaştırılır. • DİYALİZÖR’ün içi yarı geçirgen bir maddeden yapılmış zarla ikiye ayrılmıştır. Zar binlerce mikroskobik deliği içeren ince bir tabakadır. • Zarın bir tarafında hastanın kanı, diğer tarafında diyaliz sıvısı bulunur. • Kan ve diyaliz sıvısı arasında diffüzyon ve osmoz olaylarına bağlı olarak madde ve su alışverişi olur. • Diyaliz sıvısında Na, K, Ca, Mg, asetat, dekstroz ve Cl bulunur
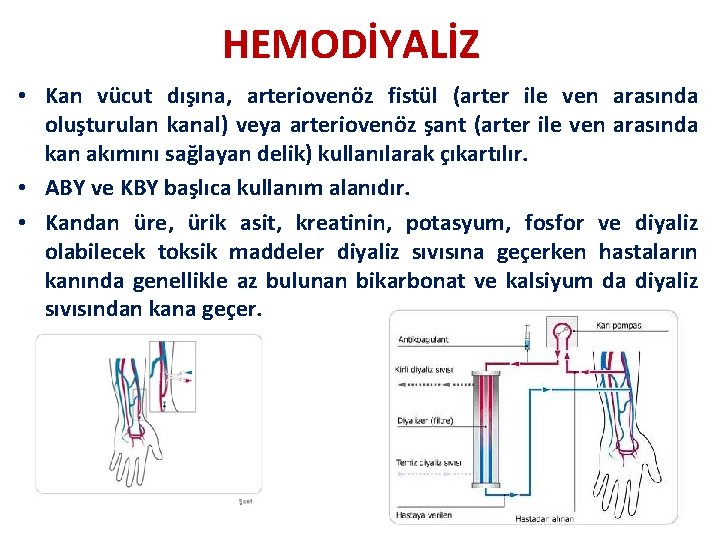
HEMODİYALİZ • Kan vücut dışına, arteriovenöz fistül (arter ile ven arasında oluşturulan kanal) veya arteriovenöz şant (arter ile ven arasında kan akımını sağlayan delik) kullanılarak çıkartılır. • ABY ve KBY başlıca kullanım alanıdır. • Kandan üre, ürik asit, kreatinin, potasyum, fosfor ve diyaliz olabilecek toksik maddeler diyaliz sıvısına geçerken hastaların kanında genellikle az bulunan bikarbonat ve kalsiyum da diyaliz sıvısından kana geçer.

HEMODİYALİZ ü Genel olarak haftada 3 kez 4 -6 saatlik uygulamalar şeklinde program yapılır. ü Diyaliz seansları arasında kilo alımının kuru vücut ağırlığının % 10’undan fazla olması halinde; - kısa vadede akciğer ödemi, hiperkalemi; - uzun vadede hiperparatiroidi ve kardiyovasküler problemler ortaya çıkabilir.

HEMODİYALİZ ü Hemodiyaliz tedavisi esnasında hastaya istediği besinlerin verilmesi (kan bulguları gözönüne alınarak) iştahın artmasına, besinlerin daha iyi tüketilmesine neden olmaktadır. ü HD işleminin sonlandırılmasından 1 -2 saat önce besin verilmesi durdurularak kanın tam olarak üre, ürik asit, kreatinin, K, P gibi toksik maddelerden temizlenmesi sağlanır. ü HD’in başlangıç aşamasında eğer biyokimyasal değerler yüksek ise diyetin KBY’de olduğu gibi kısıtlı verilmesi ve daha sonra da diyetin açılması önerilmektedir.

HEMODİYALİZ-KOMPLİKASYONLARI ü ü ü Hipotansiyon-Hipertansiyon Kas krampları (kuru ağırlığın artmasına bağlı) Kusma Sık görülür Halsizlik Baş ağrısı CHO, yağ, protein metabolizması bozuklukları Her HD seansında 9 -13 g protein kaybı olur. Protein alımı 1. 2 -1. 5 g/kg/gün civarında olmalıdır. Hiperlipidemi varsa diyet kolesterolü 300 mg’ın üzerine çıkmamalıdır. Günlük sıvı alımı 500 cc’nin üzerine çıkmamalıdır. Sodyum alımı 2 -3 g civarında olmalıdır İki diyaliz seansı arasında kilo alımı 1. 5 kg altında tutulmamalıdır (1. 5 -5 kg).

HD’e Giren KBY Olan Hastalarda Beslenme Durumunu Etkileyen Patojenik ve Terapatik Faktörler Anoreksi Steroid tedavisi Osteodistrofi Transferrin kaybı Kronik enfeksiyon Serum valin, tirozinin azalması Metabolit retansiyonu Serum glisinin artması Anemi EAA/non. EAA azalması Serum K, Zn C vit, B 6 vit

HD Hastalarında Malnütrisyon Nedenleri • Besin ögelerinin yetersiz alımı • Na, K, PO 4 gibi besin ögelerinin kısıtlanmasıyla lezzet almada azalma • Artan gereksinim ve artan kayıp – Proteinüri – Transmembran kayıp – Aminoasit kayıpları • Düşük enerji alımı • GIS hastalıkları • Anemi diyette

HD Hastalarında Malnütrisyon Nedenleri Osteodisrofi İlaç tedavisi Membran etkileri Metabolik ve hormonal faktörler sonucu katabolizmadaki artış ve anabolizmadaki azalış • Peritonit-kaşeksi • •

HD Hastalarında PEM’in Etkisi Yara iyileşmesi gecikir Enfeksiyonlara yatkınlık artar Halsizlik ve yorgunluk Rehabilitasyon güçlüğü GFR’de azalma İdrarın yoğunlaştırılmasında azalma (nedeni: protein alımı ve üre yapımının azalması) • İdrarı asitleştirme kapasitesinde azalma olur. • Mortalite artar • • •

Hemodiyalizde Diyet Tedavisi • Sıvı ve elektrolit dengesini düzenleyebilmek • Bulantı, kusma, iştahsızlık, kaşıntı gibi üremik semptomları minimal düzeye indirmek • En uygun beslenme programını sağlamak (klinik ve laboratuvar bulgularına göre) • Uygun diyetin hasta tarafından tam olarak uygulanmasını sağlamak, böylece hasta böbreğin yükünü azaltarak optimal bir beslenme düzenini oluşturmak

HEMODİYALİZ-ENERJİ • Diyaliz hastalarında hücre enerji metabolziması bozuk olduğu için sıklıkla (-) enerji dengesi oluşmaktadır. Ayrıca proteinin enerji için kullanılmasını ve (-) N dengesi oluşumunu önlemek için diyet enerjisi yeterli olmalıdır. Tedavi • Zayıfsa 45 -50 kkal/kg/gün (ideal ağırlık) • Normal ise 35 -40 kkal/kg/gün (ideal ağırlık) • Şişmansa 20 -30 kkal/kg/gün (ideal ağırlık) • BMH 18 -30 yaş= 14. 7 x VA (veya Formüle ağırlık) + 496 31 -60 yaş= 8. 7 x VA + 829

HEMODİYALİZ-KARBONHİDRAT • KBY’de glikoz metabolziması da bozulur. İnsülin direnci gelişebilir. Günlük enerjinin %60 -65’i CHO’lardan sağlanmalı ve kompleks CHO’lar tercih edilmelidir. HEMODİYALİZ-YAĞLAR • Diyaliz tedavisi alan hastalarda TG ve VLDL-C artar, HDL-C azalır • Böbrek hastalarında ölümlerin temel nedeni aterosklerozdur. Tedavi: Diyet • Enerjinin %25 -30’u yağlardan karşılanmalıdır. • Doymuş yağ <%7, MUFA %12 -15, PUFA %7 -8 • Omega-3 ya eklenir (3 -6 g/gün) İlaç

Hemodiyaliz Hastalarına L-Karnitin Eklenmesi • L-karnitin yağ asitlerinin oksidasyonu için önemlidir • HD hastalarında diyaliz sırasındaki kayıplar nedeniyle karnitin eksikliği görülür • Plazma lipitlerinde, kırmızı kan hücre sayımında ve serbest radikallerin metabolizmasında karnitin eklenmesinin etkisini kontrol etmek amacıyla yapılan bir çalışmada tedavi öncesi ve sonrası karnitin değerine bakılmış ve albümin, glutatyon, plazma antioksidan kapasitede artış saptanmıştır. • Hemodiyaliz hastalarında düzenli olarak karnitin eklenmesinin (haftada 3 kez 1. 5 g veya hergün 1 g) lipit ve protein metabolizması, kırmızı hücreleri ve antioksidanlar üzerine olumlu etki yaptığı sonucuna varılmıştır.

HEMODİYALİZ-PROTEİN • Diyaliz tedavisi alan hastalarda protein katabolizması artmıştır. • Her diyaliz seansında 0. 2 -0. 3 g/kg (~6 -8 g) aa kaybı olmaktadır. Tedavi: • 1. 2 g/kg/gün (Normal ağırlıkta) • 1. 4 g/kg/gün (Kaşektik ise) • Verilen proteinin %65’inin biyolojik değeri yüksek olmalıdır

HEMODİYALİZ-MİNERALLER • Sodyum: Hastanın vücut ağırlığı, kan basıncı, çıkarılan idrar miktarı ve ödem oluşuna göre Na miktarı ayarlanır. • Genelde bu bulgulardan birkaçı olduğu için hastalara tuzsuz diyet önerilir. • Anürisi-Oligüri varsa Na alımı 1 -2 g/gün • 1 L’den fazla idrar çıkışı varsa Na alımı 3 -4 g/gün • Diyaliz sırasında hipotansiyon oluştuğu için düşük K’lı, yüksek Na’lu besinler önerilir. • Günlük Na alımı: 1 g/gün + 1 g/lt idrar

HEMODİYALİZ-MİNERALLER • Potasyum: KBY’de K atılamadığı için hiperkalemi (kalp kasılmaları, taşikardi, halsizliğe, ani ölüme yol açabilir) sık görülür. • Eğer belirgin derecede rezidüel idrar miktarı varsa hafif düzeyde K kısıtlaması yeterli olabilir. Yoksa hastada hipokelemi gelişir. • Anürik HD hastalarında ise ani K yükselmelerini önlemek için K sınırlanır. • 1600 -2000 mg/gün veya 40 -70 m. Eq/gün • Günlük toplam K düzeyi göz önünde bulundurularak 1 -2 porsiyon kadar meyve verilebilir.

HEMODİYALİZ-MİNERALLER • Fosfor: Fosforun GI kanaldan emilimini engellemek için fosfor bağlayıcı ajanlar kullanılır. • Bunlar kalsiyum karbonat, kalsiyum asetat, kalsiyum sitrat’dır. • Kalsiyum bileşikleri yemeklerle birlikte bölünmüş dozlar halinde verilmelidir. • Günlük diyetle verilen fosfor miktarı 600 -1000 mg arasında olmalıdır.

HEMODİYALİZ-MİNERALLER • Kalsiyum: Günlük gereksinme 1. 0 -1. 5’dır. • Çinko: 50 mg/gün oral çinko preparatı veya 400 µg/L diyalizatla Zn verilmelidir. Bazı kaynaklara göre 15 mg /gün yeterlidir. • Demir: Protein kısıtlı diyet, antiasit kullanımı gibi nedenlere bağlı olarak demir alımı azalır veya emilimi engellenir. Bu nedenle Fe takviyesi yapılmalıdır.

HEMODİYALİZ-VİTAMİNLER Suda eriyenler • Diyaliz kayıplarına ve kısıtlı diyete bağlı olarak suda eriyen vitamin alımında yetersizlik gözlenir. Suplementasyon yapılabilir. Yağda eriyenler • A ve K vitamini önerilen dozlarda verilir ek gerekmez • E vitamini 15 IU (9. 5 mg α tokoferol) • D vitamini ~0. 25 -0. 75 m. Eq
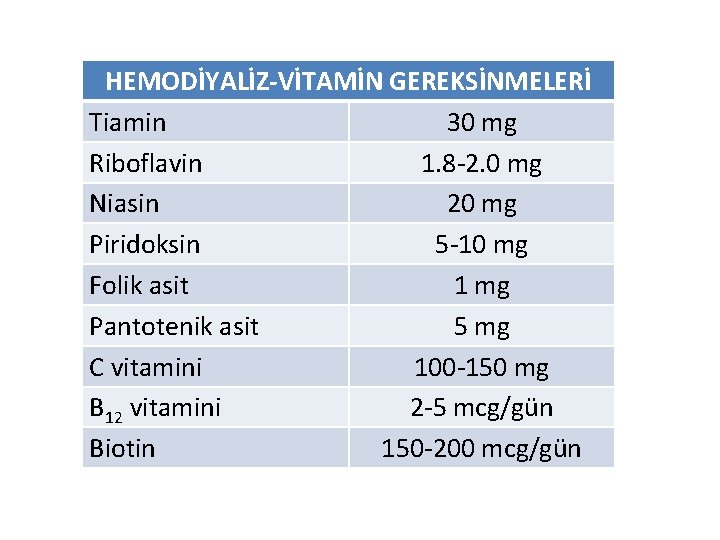
HEMODİYALİZ-VİTAMİN GEREKSİNMELERİ Tiamin 30 mg Riboflavin 1. 8 -2. 0 mg Niasin 20 mg Piridoksin 5 -10 mg Folik asit 1 mg Pantotenik asit 5 mg C vitamini 100 -150 mg B 12 vitamini 2 -5 mcg/gün Biotin 150 -200 mcg/gün

HEMODİYALİZ-SIVI • HD hastalarının sıvı miktarı; periferik ödem, kan basıncı, idrar miktarı ve iki diyaliz seansı arasındaki kilo alımı göz önünde bulundurularak ayarlanır. • Sıvı gereksinimi 750 -1500 ml’dir • Sıvı birikimi; seanslar arası 2 kg, Vücut ağırlığının %3 -5’i kadar • Oligüri-anüri varsa sıvı kısıtlanır • Anüri: 24 x 0. 5 xkg (ideal ağırlık) • Oligüri: 24 x 0. 5 xkg+1 gün önceki idrar (ml) • Hesaplanan miktara göre su ve her türlü sıvı besin ölçülerek verilir.

HEMODİYALİZ Öğün sayısı • Klinik tablo (bulantı-kusma-iştahsızlık. . ) nedeniyle besin alımları az olabilir. Öğün sayısı arttırılmasıdır. Az az sık beslenme Posa • Posadan zengin besinleri az tükettikleri ve aldıkları bazı ilaçlara bağlı olarak konstipasyon sık görülür. • Hergün zeytinyağlı bir sebze yemeği, barsakları çalıştıran meyve kompostoları (kayısı, erik, vb) verilmelidir.

Diyaliz Hastalarında Malnütrisyon Nedenleri GASTROİNTESTİNAL Gastroparezis Malabsorbsiyon Anoreksi DİYALİZ ETMENLERİ Diyalizin yetersiz oluşu Membranlar/diyaliz solüsyonları Aminoasit kayıpları Konstipasyon BİYOKİMYASAL Metabolik asidozis PTH’ın yüksek olması Anemi DİĞER Depresyon, iştahsızlık Düşük sosyo-ekonomik durum Fazla sayıda ilaç kullanımı Eşlik eden hastalıklar Hastaneye sık yatma DM (IR) Yaş

KBY’li Hastalarda Malnütrisyonun Göstergeleri Biyokimyasal Parametreler • Serum albümin konsantrasyonu <4. 0 g/dl • Serum transferrin konsantrasyonu <200 mg/dl • Serum prealbümin konsantrasyonu <30 mg/dl • Plazma ve kas EAA konsantrasyonlarında düşme • Serum kolesterol düzeyinde düşme • Düşük üre ve kreatinin düzeyleri • Düşük prediyaliz K ve P düzeyleri Beslenme Öyküsünün Alınması

KBY’li Hastalarda Malnütrisyonun Göstergeleri Serum Albümin Düzeyinin Düşme Nedenleri • Albümin sentezinde azalma • Protein alımında azalma • Hepatik protein sentezinde azalma • Protein katabolizmasında artma (9 -13 g protein kaybı) • Diyaliz ile oluşan kayıplar

KBY’li Hastalarda Malnütrisyonun Göstergeleri Antropometrik Ölçümler • Vücut ağırlığında sürekli azalma • DKK • ÜOKÇ • Boy uzunluğu • Baş çevresi Vücut Bileşenlerinin Analizi • Biyoelektriksel impedans analizi veya • Dual energy X-ray absorpsiyometri (DEXA) ile kuru vücut ağırlığında azalma

KBY Hastalarında Beslenme Tedavisini İzlenmesi Ayda bir • Hasta, ebeveyn, doktor, diyetisyen işbirliği yapılmalıdır • Üç günlük besin tüketimi alınmalıdır • Enerji açığı varsa enerji arttırma yolları araştırılmalı • Biyokimya (BUN, kreatinin, ürik asit, Ca, P, Na, K, Alb, GFR)

KBY Hastalarında Beslenme Tedavisini İzlenmesi Üç ayda bir • Ağırlık • Boy • BKI • DKK • ÜOKÇ • Serum albümin, transferrin • 24 saatlik idrarda üre, nitrojen atımı (protein alımını gösterir)

KBY Hastalarında Beslenme Tedavisini İzlenmesi Altı ayda bir Ağırlık Boy ü 3 -6 ay aralıklarla ağırlık ve biyokimyasal değişikliklerine göre diyet yeniden düzenlenmelidir.

Proteini Kısıtlı Diyetlerde Bir İnce Dilim Ekmek (25 g) Yerine Geçebilen Yiyecekler Yiyecek Ortalama Ölçü Çiğ Miktar Buğday unu (çorbada) 1 kase 20 Şehriye (çorbada) 1 kase 20 Pirinç (çorbada) 2 kase 30 Tarhana (çorbada)* 1 kase 15 Pirinç (pilav olarak) 5 yemek kaşığı 30 Bulgur (pilav olarak)* 3 yemek kaşığı 20 Makarna 3 yemek kaşığı 20 Kuskus 3 yemek kaşığı 20 Erişte 3 yemek kaşığı 20 İrmik (tatlı içinde) 3 yemek kaşığı 20 *Bu yiyecekler, diyette potasyum sınırlaması varsa önerilmezler. Ayrıca, Patates*fosfordan da zengindir 1 orta boy 100 tarhana
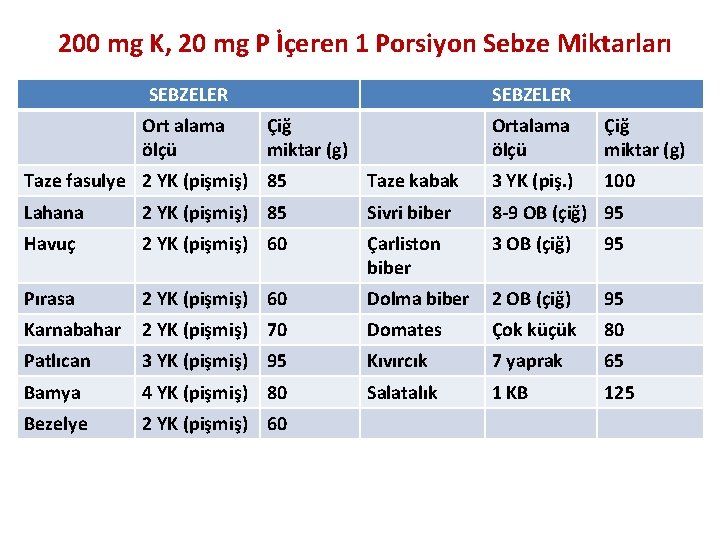
200 mg K, 20 mg P İçeren 1 Porsiyon Sebze Miktarları SEBZELER Ort alama ölçü SEBZELER Çiğ miktar (g) Ortalama ölçü Çiğ miktar (g) 100 Taze fasulye 2 YK (pişmiş) 85 Taze kabak 3 YK (piş. ) Lahana 2 YK (pişmiş) 85 Sivri biber 8 -9 OB (çiğ) 95 Havuç 2 YK (pişmiş) 60 Çarliston biber 3 OB (çiğ) 95 Pırasa 2 YK (pişmiş) 60 Dolma biber 2 OB (çiğ) 95 Karnabahar 2 YK (pişmiş) 70 Domates Çok küçük 80 Patlıcan 3 YK (pişmiş) 95 Kıvırcık 7 yaprak 65 Bamya 4 YK (pişmiş) 80 Salatalık 1 KB 125 Bezelye 2 YK (pişmiş) 60
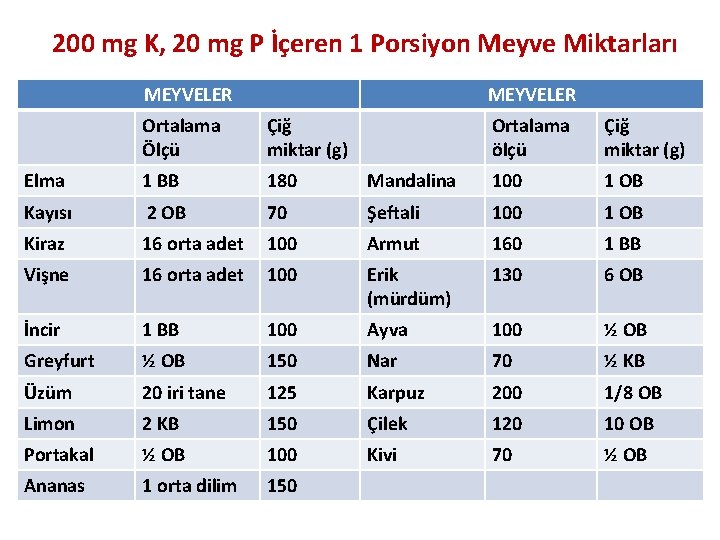
200 mg K, 20 mg P İçeren 1 Porsiyon Meyve Miktarları MEYVELER Ortalama Ölçü Çiğ miktar (g) Ortalama ölçü Çiğ miktar (g) Elma 1 BB 180 Mandalina 100 1 OB Kayısı 2 OB 70 Şeftali 100 1 OB Kiraz 16 orta adet 100 Armut 160 1 BB Vişne 16 orta adet 100 Erik (mürdüm) 130 6 OB İncir 1 BB 100 Ayva 100 ½ OB Greyfurt ½ OB 150 Nar 70 ½ KB Üzüm 20 iri tane 125 Karpuz 200 1/8 OB Limon 2 KB 150 Çilek 120 10 OB Portakal ½ OB 100 Kivi 70 ½ OB Ananas 1 orta dilim 150

Yenilmesi Sakıncalı Besinler Önerilenden fazla süt, yumurta, et, balık ve tavuk Konserve, salamura, sucuk, pastırma, salam, sosis ve zeytin Sakakatatlar (karaciğer, beyin, böbrek, vb) Kuruyemişler (ceviz, fındık, fıstık, badem) Pestil, hurma ve kurutulmuş meyveler Çikolata, kakao ve hazır tatlılar Et suyu ve et suyu tabletleri Meşrubatlar Kurubaklagiller (nohut, mercimek, barbunya, vb) Bulgur, patates, mısır, tarhana Tahin, pekmez, tahin helvası Pancar, bakla, ıspanak, pazı, tatlı kabak, mantar, kereviz, enginar, asma yaprağı • Hazır çorbalar, çeşni, vericiler • Yağlı yiyecekler, kızartmalar-kavurmalar • Tuz ve kabartma tozu eklenmiş besinler • • •

BÖBREK TRANSPLANTASYONU • Böbrek nakli, böbrek fonksiyonları büyük ölçüde bozulan hastalarda canlı veya kadavradan alınan sağlam böbreğin nakledilmesidir. • Transplantasyonun başarılı olabilmesi için nakledilen dokunun, organın alıcınınkine uygunluk göstermesi gerekir. • Dokuların benzemesi olayına histokompatibilite veya HLA (Human Lowcocyte Antigens) denir. Hücre yüzey antijenleriyle belirlenir.

Transplantasyon Sonrası Beslenme • Eğer transplante edilen böbreğin fonksiyonu yeterli değilse diyet sınırlamaları devam edilir. • Yeni böbrek normal fonksiyonuna tam olarak ulaştığında diyet kısıtlamalarına gerek kalmayabilir.

Beslenme Planlanırken Göz Önüne Alınması Gereken Faktörler • • Hastanın kilo takibi Hiperlipidemi Ödem Diyabetes Mellitus Hipertansiyon Bunlar kullanılan ilaç tedavisi sonucu oluşan durumlardır. Diyet proteininin 1. 0 -1. 5 g/kg ve iyi kalite olması sağlanmalıdır.

Kullanılan Bazı İlaçlar Prednisolone (Deltakortil) • Etkisi: Bağışıklık sistemini baskılar. Sürekli alınması gereken bir ilaçtır. İlacın beslenme ilgili 3 yan etkisi vardır. • Tuz ve su tutulumu: Vücutta tuz birikince buna bağlı su tutulması da kan basıncını yükseltir. Bunu önlemek için tuz alımının azaltılması gerekir. Tuzsuz diyet önerilir. • İştahı arttırıcı: İlacın yarattığı açlık yemek yiyerek önlenemez. Aşırı ya da hızlı alınan kilolar böbreğin rezeksiyonu için önemli rol oynar, HT’na neden olur. • Düşük kalorili besinler verilmeli, düzenli egersiz önerilmeli ve ideal ağırlık korunmalıdır.

Şişmanlık Nakledilen Böbreğin ve Diğer Tüm Organların Yükünü Arttırır İştahını açacak sofralar hazırlanmamalı Enerjisi az sebzeler ile açlık bastırılmalı Küçük lokmalar halinde, uzun çiğnenmeli Yemek sırasında bol su içilmeli Şeker ve şekerli besinlerin tüketimi sınırlandırılmalı • Düzenli egzersiz yapılmalı • Haftalık kilo takibi yapılmalıdır • • •

Kullanılan Bazı İlaçlar Prednisolone (Deltakortil) • Kas dokusunu yıkmak: Kaybedilen kas yapısını karşılamak ve Prednisolene’nın kas dokusunu yıkımını önlemek için yeterli miktarda iyi kaliteli protein kaynakları önerilmelidir. Bu Etkiler Prednisolone’nin Dozu Giderek Azaldığı İçin Kaybolacaktır.

Kullanılan Bazı İlaçlar Diüretikler (Frusemide Lasix) • Etkisi: İdrar miktarını arttırır. Vücutta sıvı birikimini azaltır. Ödemin ve yüksek kan basıncının tedavisinde ve önlenmesinde kullanılır. • Yan etkisi: Potasyum azalmasına bağlı halsizlik ve kas kramplarına neden olur. K’dan zengin besinler verilebilir. (kan K düzeyi dikkate alınmalıdır)

Böbrek Transplantasyonunda Beslenme Enerji yeterli olmalı (30 -35 kal/kg) Bol protein (1. 3 -1. 5 g/kg) Yağ-CHO normal düzeyde Ilımlı potasyum sınırlaması (23 mg/kg) Ca, Mg, D vit ve tiamin gerektiği kadar eklenmeli Fosfor alımı kalsiyum alımına uygun olmalı Kortikosteroidler glukoz toleransını azaltırken, sodyum ve sıvı retansiyonuna, kalsiyum emiliminin bozulmasına neden olduğundan beslenme planı buna göre ayarlanmalıdır. • Böbrek fonksiyonları düzeldikten ve steroid tedavisi azaltıldıktan sonra aşırı kilo ve hiperlipidemiyi önlemek için sağlıklı beslenme öneriler yapılmalıdır. • •

Üriner Sistem Taşları Böbrek taşları (nefrolitiazis) üriner sistemin en sık görülen hastalıkları arasındadır. Böbrek taşlarının; • % 80 -85'inin kalsiyum okzalat veya okzalat-kalsiyum fosfat karışık taşları, • % 10'unu magnezyum amonyum fosfat taşları (struviteinfeksiyon), • % 5 -10'unu ürik asit taşları, • %1'ini ise sistin taşları oluşturur. •

Epidemiyolojisi • Türkiye’de Akdeniz, Karadeniz, Güneydoğu Anadolu’da ve kırsal alanlarda sık gözlenmektedir. • Genellikle 20 -50 yaşları arasında görülürken erkeklerde kadınlardan 2 -3 kat daha fazla rastlanmaktadır. • Düşük fiziksel aktiviteli bireylerde de sık gözlenmektedir.

Böbrek taşlarının oluşumu ve büyümesinde 3 temel mekanizma rol oynamaktadır 1. Presitipasyon (çökme)-kristalizasyon teorisi: İdrarda kristal maddelerin aşırı bulunması ve bu maddelerin kristaller halinde çökmesine ve birikerek büyümesine neden olur. 2. Matriks-nüveleşme teorisi: Bazı matriks (hücreler arasında bulunan) maddeler bir çekirdek oluşturarak presitipasyon ile taş oluşumuna neden olurlar. Organik çekirdek muko-proteinkarbonhidrat kompleksinden oluşmuştur. 3. İnhibitör maddelerin yokluğu teorisi: Normalde idrarda bulunan ve kristal oluşumunu engelleyen bazı maddelerin (pirofosfat, sitrat, magnezyum, bazı peptidler, eser elementler) eksikliği veya yokluğunun taş oluşumuna neden olur.

Etiyolojisi Ø Sıcak iklimlerde yaşayanlarda ya da sıcak ortamda çalışanlarda taş oluşumu daha sık gözlenir. Sıcak ortamda idrar miktarının azalması, idrardaki erimiş madde miktarının artması ve kalsiyumun idrarla aşırı atılması buna neden olabilir. • Bu kişiler fazla su içmeli ve idrarın azalmamasına dikkat etmelidirler. İdrar yollarının kronik enfeksiyonları hem idrar p. H'ını değiştirir hem de taşa çekirdek oluşturarak taş oluşumuna zemin hazırlar. • Hiperkalsiüri, okzalat emiliminin arttığı durumlar (Chron’s hastalığında olduğu gibi), Doğumsal ve kalıtımsal enzim hastalıkları (sistinüri ve primer hiperokzalüride olduğu gibi), Gut ve hiperürisemi gibi faktörler de taşlara neden olabilir.

Etiyolojisi Taş Oluşumu Beslenme İlişkisi Yetersiz sıvı tüketimi Hayvansal kaynaklı protein tüketiminin çok fazla olması Şeker tüketiminin fazla olması Alkol alımının fazla olması A vitamini eksikliği (epitel döküntü, mukoza direncinde azalma, idrar yolları mukozasında keratinizasyon, enfeksiyonların artması sonucu taş insidansı artar) • Okzalattan zengin ve fosfordan kısıtlı diyetler, • • •

Taşların Oluşum Nedenleri a) Hiperkalsiürik Durumlar • İdiyopatik hiperkalsiüri • Fazla D vitamini alımı (barsaklardan Ca+2 emilimi artarken aynı zamanda Ca+2 un kemiklerden çekilmesine neden olur ve idrar Ca+2 konsantrasyonu artar), • Uzun süre hareketsizlik (ortopetik ve nörolojik hastalar uzun süre hareketsiz kalınca kemiklerden Ca+2 çekilir ve idrar Ca+2 konsantrasyonu artar), • Paratiroid bezinin aşırı çalışması (kemiklerden Ca+2 çekilir, idrarda Ca+2 artar) • Renal tübüler asidozis (amonyak yapımı bozulduğu için Ca+2 metabolizması da bozulur idrada Ca+2 artar)

Taşların Oluşum Nedenleri a) Hiperkalsiürik Durumlar • Diyetle fazla Ca+2 ve protein alınması (özellikle S’lü aa’ler Ca+2 emilimini arttırır). • Aşırı askorbik asit tüketimi; idrarda kalsiyumun çözünür halde kalmasını sağlamaktadır.

Taşların Oluşum Nedenleri a) Hiperokzalürik durumlar • Diyetle okzalattan zengin yiyeceklerin aşırı miktarda alınması • Organizmada metoksiffuran, etilen glikol gibi okzalata dönüşen maddelerin alınması, • Okzalatın glisine transaminasyonunda kofaktör olan pridoksinin yetersizliği • Primer tip I glikolik asidüri, • Diyetle alınan okzalatın emilimini arttıran iltihabi ince barsak hastalığıdır.

Diyet Tedavisi • Böbrek taşlarının asıl tedavisi, taş cinsinin belirlenmesine ve cinsi belirlenen taşlara neden olan faktörlerin ortadan kaldırılabilmesine bağlıdır. • Diyet tedavisinin temeli ise taşın cinsine göre yapılacak bazı sınırlamalara dayanır. Çok etkin değildir.

Kalsiyum Taşı • Diyetle alınan kalsiyum sınırlandırılır (400 mg/gün). Ancak artık normal düzeyde veriliyor. • ≤ 50 yaş 1000 mg > 50 yaş 1200 mg • İdrarın alkali yükü üriner kalsiyum atımını azaltır. • Bu nedenle diyette idrarı asit yapan et, yumurta, balık, tavuk, tahıllar, kırmızı erik ve mürdüm eriği azaltılmalıdır. • Tek başına diyet idrar p. H'sını değiştiremez, ilaç tedavisine yardımcı olur.

Kalsiyum Okzalat Taşları • Kalsiyum okzalat taşlarında günlük idrar miktarı en az iki litre olacak şekilde hasta bol sıvı almalıdır, yani idrar dilue edilmelidir (sulandırılmalıdır). • Bütün böbrek taşları için bu yararlıdır. Bu yolla kristalloidlerin üriner konsantrasyonunu azaltarak süpersatürasyonu önlemek mümkündür. • Okzalattan ve kalsiyumdan zengin besinler kısıtlanır. • Aşırı C vitamini alındığında idrarla okzalat atımı artabilir. Bu nedenle diyette askorbik asit gereksinim kadar verilir.

Kalsiyum Okzalat Taşları • Okzalattan sınırlı diyetin etkisi bilinmemektedir, ama yine de önlem olarak diyetten okzalattan zengin olan besinler çıkarılmalıdır. • Okzalattan zengin olan besinler; Yağlı tohumlar (fındık, badem, yer fıstığı) Çikolata, kakao Çay, kahve Yeşil yapraklı sebzeler (roka, tere, ebegümeci, maydanoz, dereotu, ıspanak, pazı) – Domates, patates, taze fasulye, pancar, bamya, hindiba – Mısır, kuş üzümü – İncir, kırmızı erik, çilek, böğürtlen, ahududu – – • Ayrıca idrarı alkali yapan diyet önerildiğinden diyette idrarı asit yapan besinler azaltılır.

Düşük Kalsiyumlu Diyet • 200 -300 -400 mg/gün Ca++ içeren diyetle verilir. • İçme suyu veya yemeklerde kullanılacak su distile veya kaynatılıp bekletilmiş su olmalıdır. • Diyetlerde yağ, şeker, bal, reçel (günde 2 tatlı kaşığı), nişasta, tuz, sirke, salça, sütsüz soslar, çay, kahve, ıhlamur serbest olarak kullanılır. • Kalsiyum içeren süt ve türevlerinin sınırlanması fosfat alımını da azaltır. • Bu durum üriner prifosfat atımını azaltır, böylece fosfatın taş oluşumunu önleyici etkisi engellenmiş olur.

Bir ince dilim ekmek yerine geçen besinler* Besin Ortalama Ölçü Pirinç çorba 1. 5 kase Şehriye çorba 1 kase Un çorbası 1 kase Pirinç pilavı 3 YK Bulgur pilavı 2 YK Makarna 2 YK Patates 1 OB Patlamış mısır 1. 5 SB Yaklaşık 5 mg kalsiyum içerir.
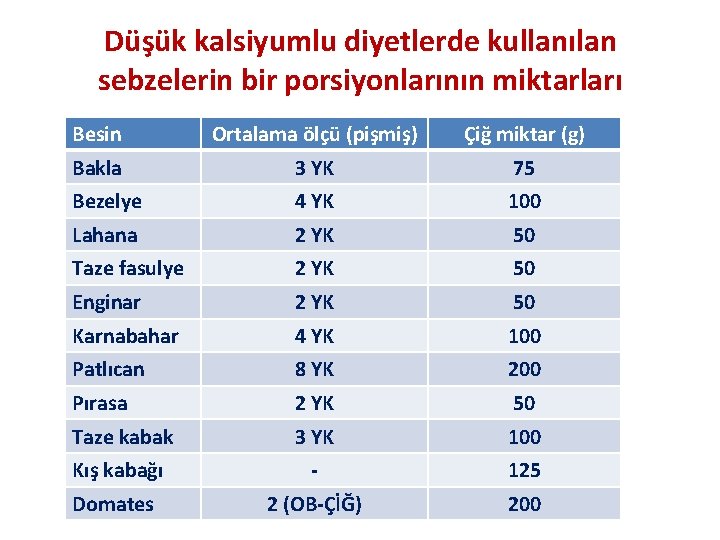
Düşük kalsiyumlu diyetlerde kullanılan sebzelerin bir porsiyonlarının miktarları Besin Ortalama ölçü (pişmiş) Çiğ miktar (g) Bakla 3 YK 75 Bezelye 4 YK 100 Lahana 2 YK 50 Taze fasulye 2 YK 50 Enginar 2 YK 50 Karnabahar 4 YK 100 Patlıcan 8 YK 200 Pırasa 2 YK 50 Taze kabak 3 YK 100 Kış kabağı - 125 Domates 2 (OB-ÇİĞ) 200

Düşük kalsiyumlu diyetlerde kullanılan sebzelerin bir porsiyonlarının miktarları Besin Ortalama ölçü (çiğ) Çiğ miktar (g) 30 OB 300 Havuç 1 KB 75 Salatalık 1 KB 100 Pancar 1 OB 175 Kuru soğan 1 OB 100 Yeşil soğan 2 -3 OB 50 Kereviz 1 KB 75 Kırmızı turp 4 OB 75 4 -5 yaprak 35 Yeşil sivri biber Kıvırcık 1 porsiyon sebze yaklaşık 25 -30 mg kalsiyum içerir. Ayrıca taze mısır serbest olarak tüketilebilir.

Düşük kalsiyumlu diyetlerde kullanılan meyvelerin bir porsiyonlarının miktarları Besin Ortalama ölçü Çiğ miktar (g) Elma 2 OB 300 Kayısı 4 OB 125 Muz 2 OB 250 Kiraz 15 OB 100 Vişne 15 OB 100 Greyfurt ½ BB 125 Üzüm 30 iri boy 200 Limon 1 KB 75 Portakal ½ OB 60 Mandalina 1 KB 60

Düşük kalsiyumlu diyetlerde kullanılan meyvelerin bir porsiyonlarının miktarları Besin Ortalama ölçü Çiğ miktar (g) 6 adet 150 Kavun 1 orta dilim 200 Karpuz 1. 5 orta dilim 300 Şeftali 2 BB 250 Armut 3 OB 300 Mürdüm eriği 10 OB 200 Ayva 1 OB 200 Çilek 10 OB 100 Ananas 1 OB 150 Yeni dünya 1 porsiyon meyve yaklaşık 25 -30 mg kalsiyum içerir. Ayrıca nar serbest olarak tüketilebilir. Kivi ve dut hiç tüketilmemelidir.
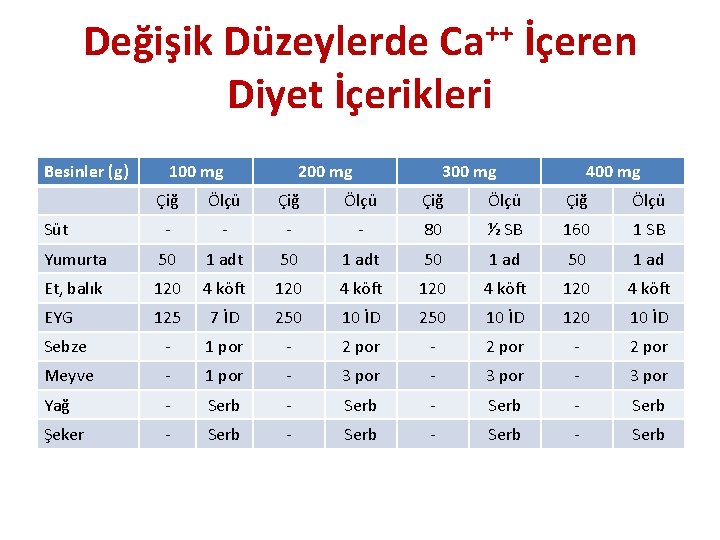
Değişik Düzeylerde Ca++ İçeren Diyet İçerikleri Besinler (g) 100 mg 200 mg 300 mg 400 mg Çiğ Ölçü - - 80 ½ SB 160 1 SB Yumurta 50 1 adt 50 1 ad Et, balık 120 4 köft EYG 125 7 İD 250 10 İD 120 10 İD Sebze - 1 por - 2 por Meyve - 1 por - 3 por Yağ - Serb Şeker - Serb Süt

Düşük Kalsiyum İçeren örnek Menüler • 100 mg kalsiyum içeren menü Kahvaltı • Çay (şekerli) • 1 adet haşlanmış yumurta • 1 TK yağ • 2 TK reçel • 1 İD ekmek Öğle • 3 YK zeytinyağlı kabak • 2 adet ızgara köfte • 4 YK pirinç pilavı • 1 İD ekmek Akşam • 1 kase şehriye çorba • 60 g ızgara tavuk • 2 OB elma • 2 İD ekmek

Düşük Kalsiyum İçeren örnek Menüler • 200 mg kalsiyum içeren menü Kahvaltı • Çay (şekerli) • 1 adet haşlanmış yumurta • 1 TK yağ • 2 TK reçel • 1 BB şeftali • 2 İD ekmek Öğle-Akşam • 4 YK zeytinyağlı bezelye • 2 adet ızgara köfte • 4 YK pirinç pilavı • 20 iri tane üzüm • 2 İD ekmek

Magnezyum Amonyum Fosfat (Struvite) Taşları ve Diyet Tedavisi • Enfeksiyon taşları da denilen struvite taşları daha çok idrar yolları enfeksiyonları sonucu gözlenir. Kadınlarda daha fazla görülür. • Bu taşlar üreaz parçalayan organizmalar ile üriner bölge enfekte olduğu zaman oluşur. Bu organizmalar genellikle Proteus ve Klebsialla'dır. • Oluşan iri taşlar renal pelvise yerleşerek obstrüksiyonlara nden olurlar. • Tedavi, ameliyatla veya ultrasonik olarak taşların yok edilmesini içerir. Ayrıca, uzun süreli antibiyotik tedavisi de uygulanabilir. • Bu tür taşlar için etkili diyet tedavisi yoktur (fosfor azaltılır, idrar asit yapılır).

Ürik Asit Taşları ve Diyet Tedavisi • Gut hastalığında, bazı lenf hastalıklarında ve myeloproliferatif hastalıklarda ürik asidin fazla yapımına bağlı olarak hiperürisemi ve hiperürikozüri sık olarak ürik asit taşları ile beraberdir. • İdrar p. H’sının asit olması taş oluşumuna zemin hazırlar. • İdrar p. H'sının asidik olmasına neden olan durumlar; intestinal bikarbonat kaybına yol açan kronik ishal ile seyreden hastalıklar, ileostomi ve bazı ilaçların alınmasıdır. • Ürik asit taşı olan hastaların % 25'inde gut hastalığı vardır. Aspirin veya probenecid gibi ilaçlar ürik asit atımını artırırlar ve böylece taş formasyonuna zemin hazırlarlar.

Ürik Asit Taşları ve Diyet Tedavisi Tedavi: idrar alkali yapılır Pürinden kısıtlı diyet uygulanır Sakatatlar, sardalya, ançüez en zengin kaynaklardır Etler, balık, kurubaklagil, ıspanak, bezelye orta kaynak, Diğer sebzeler, meyveler, süt, peynir, yumurta, tahıllar ise fakir kaynaktır. • İdrarı alkali yapan diyet önerildiği için süt, sebze, meyve alımı arttırılmalıdır. • Tereyağı, margarin, sıvı yağlar, nişasta, şeker, bal idrarı nötr yaptıkları için her iki diyette de rahatlıkla kullanılırlar. • • •

Sistin Taşları ve Diyet Tedavisi • Çok seyrek görülen bir taştır. • Sistin, elzem amino asitlerden metioninden oluşur. • Genetik olarak sistin; lizin, arginin ve ornitinin renal transport bozukluğu hipersistinüriye ve dolayısıyla sistin taşlarının oluşumuna neden olur. Tedavide; hasta bol sıvı almalıdır, hatta gece bile sıvı almak yararlı olmaktadır (günde 3 -4 litre). • İdrar alkali yapılmalıdır • Methioninden sınırlı diyet önerilir • En zengin kaynaklar etler, • Sonra sırasıyla tahıllar, kurubaklagiller, kuruyemişler, peynir, sebzeler, süt • En fakir kaynak ise meyvelerdir


Başlıca açık cerrahi metodları; - Pyelolitotomi (böbrek taşlarının pelvis renalisten alınması), - Nefrolitotomi (böbrek taşlarının böbrek parankimi açılarak çıkartılması), - Üreterolitotomi (üreterden taş alınması), - Sistolitotomi (mesaneden taş çıkartılması) - Perkütan nefrolitotomi ( böğür bölgesinden yaklaşık 1 cm lik bir kesi ile girilen bir alet ile böbrek taşı çıkarılır) - Üreterorenoskopik litotripsi (idrar yolundan sokulan endoskopik cihaz ile taş kırılır veya basket ile alınır)

Genel Olarak Taş Oluşumunu Önlemek İçin • • • Bol sıvı alınmalı (en az 2 L/gün) İdrar p. H’sı ayarlanmalı Ca++ okzalat-Ca++ fosfat taşları için alkali Struvite taşları için asit Ürat ve sistin taşları için alkali Nötr yapanlar Asit yapanlar Alkali yapanlar Et Mercimek Yağ Yumurta Sebze Çay Peynir Meyve Nişasta Tahıllar Yağlı tohumlar Şeker Süt Erik, armut

Genel Olarak Taş Oluşumunu Önlemek İçin • Bağlayıcı ajanlar kullanılır – Glisin Ca++ Okzalatı bağlar – Na+fitat Ca++’u bağlar – Al++ jelleri PO 4= bağlar • Önerilen beslenme tedavisine uyulmalıdır. Ancak yapılan çalışmalarda diyet tedavilerinin bazı bireylerde yararlı olmadığı izlenmiştir. • Operasyon veya ultrasonla taş kırma

Kronik Böbrek Hastalıklarının Önlenmesi • Tarama, yüksek oranda böbrek riski bulunması ihtimali olan durumlarda öncelikle uygulanmalıdır. Bunlar: Diyabeti veya hipertansiyonu olan hastalar Obez ve sigara içenler > 50 yaş Ailesinde diyabet, hipertansiyon ve böbrek hastalığı olanlar – Diğer türlerde böbrek hastalığı olan kişiler – –

Genel Öneriler Besin Ögeleri Protein Kalsiyum Okzalat Günlük alım önerileri Normal düzeyde (0. 8 -1 g/kg) Normal düzeyde (1000 -1200 mg/gün) Zengin kaynaklar tüketilmemeli Sıvı Pürin C vit D vit B 6 vit Sodyum 2. 5 L ve fazla , Türü önemli (su) Aşırı proteinden kaçınma, pürin kısıtlı < 2 g/gün ek önerilmez > 40 mg/gün < 100 mmol (2. 3 g/gün)

• Koruma amaçlı uygulanan tedavilerin erken dönem böbrek yetmezliği olanlarda da uygulanması gerekmektedir. • Bunlar: – Tansiyon düşürücü ilaçlardan ACE inhibitörü ARB grubu ilaçlar proteinüriyi azaltırken aynı anda GFR’yi olumlu etkiler – Yüksek kan basıncının düşürülmesi (GFR) – Kan glukozu, kan yağları ve aneminin kontrolü – Sigaranın bırakılması – Fiziksel aktivite artışı – Vücut ağrlığının kontrolü

HER YIL MART AYININ İKİNCİ PERŞEMBESİ “DÜNYA BÖBREK GÜNÜ” ÇERÇEVESİNDE ETKİNLİKLER YAPILMAKTADIR
- Slides: 135