Bambang Sigit Riyanto dr Sp PDKP TempatTanggal Lahir

Bambang Sigit Riyanto, dr. , Sp. PDKP Tempat/Tanggal Lahir Email Pekerjaan Jabatan Yogyakarta : Sleman, 3 November 1960 : bambangsigit_r@yahoo. com : KSM/Sub. Bag. Pulmonologi, Bag. Ilmu Penyakit Dalam FK UGM/RSUP Dr. Sardjito, Yogyakarta : Kepala KSM Paru RSUP Dr. Sardjito, Kepala Instalasi Rawat Jalan, RSUP Dr. Sardjito, Yogyakarta Bandung Integrated Respiratory Care IV | 16– 18 September 2016

Panduan Tatalaksana TB, MDR TB dan Laten TB Bambang Sigit Riyanto Divisi Respirologi dan Penyakit Kritis Paru, Departemen Ilmu Penyakit Dalam FK UGM/RSUP DR Sardjito

PENDAHULUAN • Dari Global TB Report WHO 2015 : Indonesia peringkat ke 2 penyumbang kasus TB didunia setelah India, dan negara dengan prevalensi ke 3 terbanyak setelah Afrika selatan dan Kambodia, sehingga penting untuk mendapat perhatian yang serius • Program eliminasi TB global telah dicanangkan dimana pada tahun 2035 ditargetkan tercapai : 1. penurunan kematian berturut-turut pada tahun 2020, 2025, 2030, 2035 sebesar 35%, 75%, 95%, disbanding data tahun 2015. 2. penurunan insidensi berturut-turut pada tahun 2020, 2025, 2030, 2035 sebesar 20%(<85/100. 000), 50%(<55/100. 000), 80%(<20/100. 000), 90%(<10/100. 000). 3. tidak ada kejadian catastrfik pada tahun 2020, 2025, 2030, 2035. Bagaimana target eliminasi TB tersebut dapat dicapai adalah melalui penemuan dan pengobatan yang adekuat sesuai standar internasional. (9)

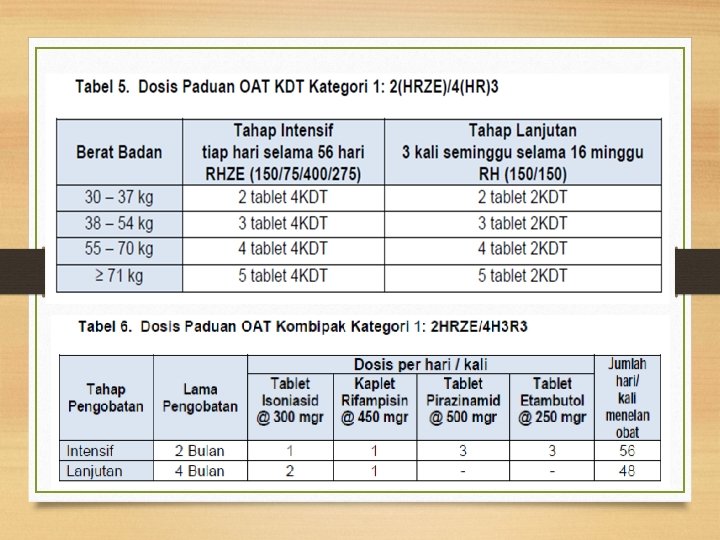
OAT Lini Pertama Kategori-1 : 2(HRZE) / 4(HR) Alternatif 2(HRZE)/4(HR)3 Paduan OAT ini diberikan untuk pasien baru: • Pasien TB paru terkonfirmasi bakteriologis. • Pasien TB paru terdiagnosis klinis • Pasien TB ekstra paru

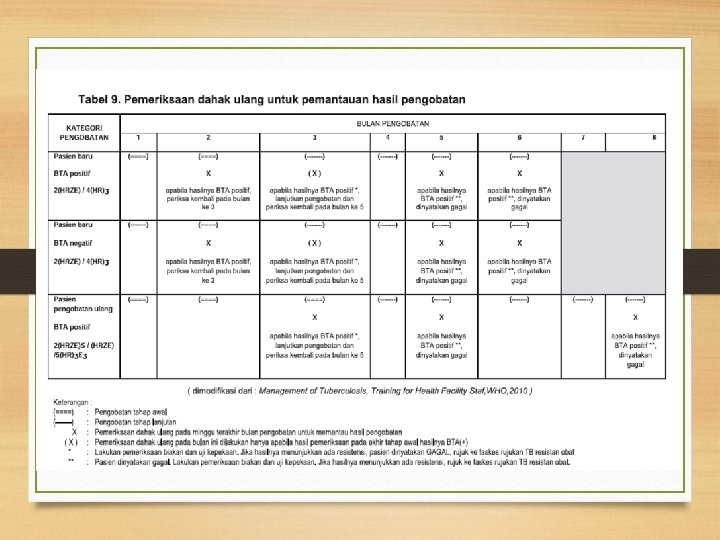
OAT Lini Pertama Kategori-1 : 2(HRZE) / 4(HR) Alternatif 2(HRZE)/4(HR)3 Follow up : sputum BTA akhir bulan ke 2, ke 5, akhir pengobatan Tidak ada obat Sisipan pada gagal konversi pada akhir fase intensif Bila BTA masih positif pada bulan ke 5, dinyatakan gagal dan memulai kategori 2

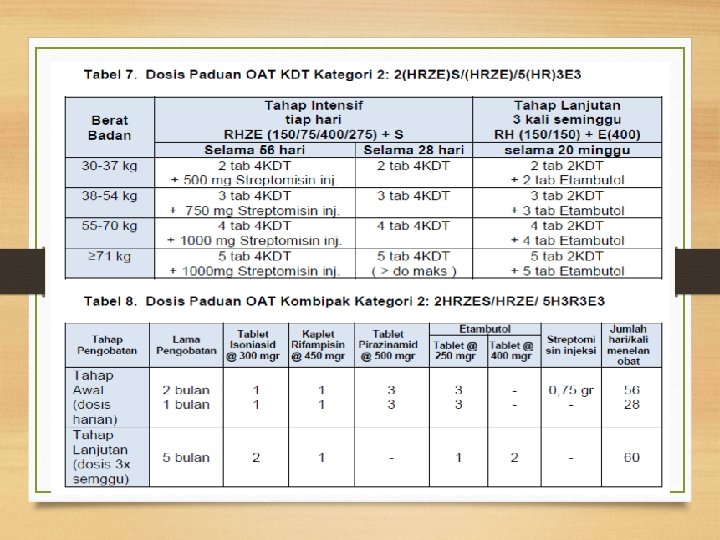
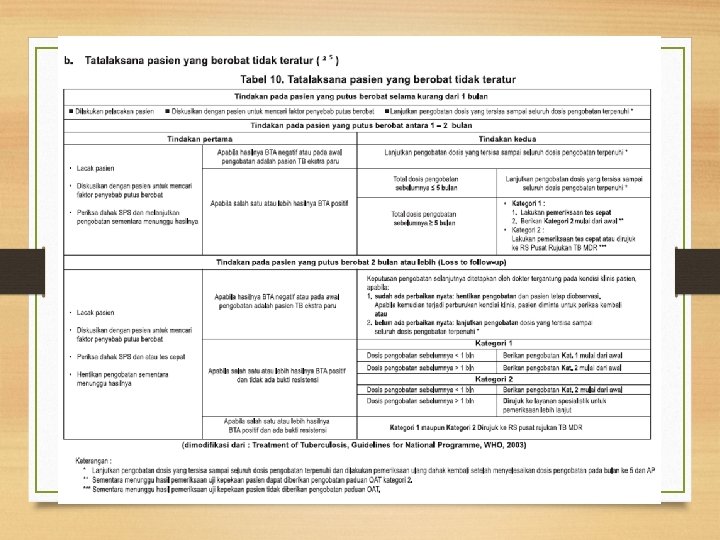
OAT Lini Pertama Kategori -2: 2(HRZE)S / (HRZE) / 5(HR)3 E 3) Paduan OAT ini diberikan untuk pasien BTA positif yang pernah diobati sebelumnya (pengobatan ulang): • Pasien kambuh • Pasien gagal pada pengobatan dengan paduan OAT kategori 1 sebelumnya • Pasien yang diobati kembali setelah putus berobat (lost to follow-up)

Efek Samping OAT
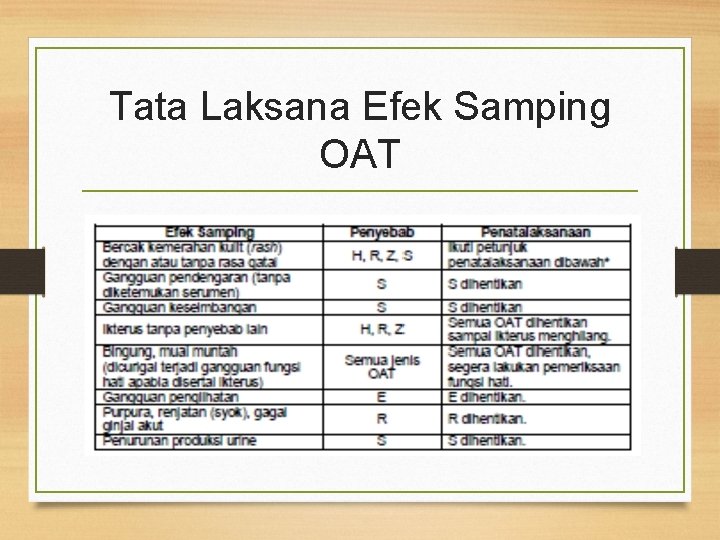
Tata Laksana Efek Samping OAT

Tata Laksana MDR TB • Terapi MDR TB direkomendasikan untuk semua tuberkulosis resisten rifampicin walaupun status resistensi isoniazid belum dikonfirmasi • Clarithromycin dan golongan makrolide lain tidak lagi termasuk dalam regimen MDR TB
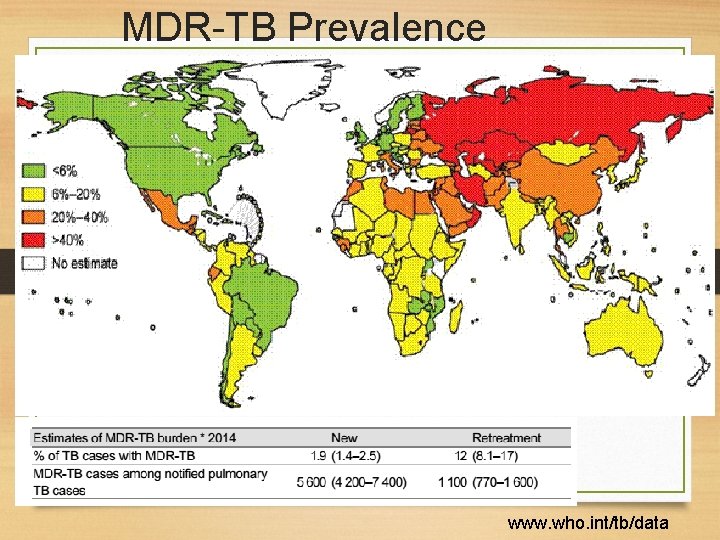
MDR-TB Prevalence www. who. int/tb/data

Regimen TB MDR Pengobatan TB MDR diberikan minimal 20 bulan dimana minimal 6 bulan fase intensif dengan paduan obat pirazinamid, etambutol, kanamisin, levofloksasin, etionamid, sikloserin dan dilanjutkan 18 bulan fase lanjutan dengan paduan obat pirazinamid, etambutol, levofloksasin, etionamid, sikloserin (6 Z-(E)-Kn-Lfx-Eto -Cs/18 Z-(E)-Lfx-Eto-Cs). Etambutol dan pirazinamid dapat diberikan namun tidak termasuk obat paduan standar, bila telah terbukti resisten maka etambutol tidak diberikan.

Regimen Terapi Lebih Pendek Terapi MDR TB selama 9 -12 bulan • Pasien dengan resisten rifampicin atau multidrugresistant TB yang sebelumnya belum pernah diterapi dengan OAT lini kedua dan pada pasien yang tidak resisten terhadap fluorokuinolon serta OAT injeksi lini kedua

Regimen Terapi Lebih Pendek Fase Inisial (4 bulan) • 6 bulan jika tidak konversi • Regimen: Gatifloxacin (atau Moxifloxacin), Kanamycin, Prothionamide, Clofazimine, Isoniazid dosis tinggi, Pyrazinamide, dan Ethambutol Fase Lanjutan (5 bulan) • Regimen: Gatifloxacin (atau Moxifloxacin), Clofazimine, Etambutol, dan Pyrazinamide.

Regimen Terapi Lebih Pendek • 4 -6 Km-Mfx-Pto-Cfz-Z-Hhigh-dose-E / 5 Mfx. Cfz-Z-E • Km=Kanamycin; Mfx=Moxifloxacin; Pto=Prothionamide; Cfz=Clofazimine; Z=Pyrazinamide; Hhigh-dose= high-dose Isoniazid; E=Ethambutol • Exclusion criteria: 2 nd line drug resistance, extrapulmonary disease and pregnancy

Subgroup Considerations • RR-TB tanpa MDR-TB Seluruh pasien baik anak-anak maupun dewasa dengan TB resisten terhadap Rifampicin namun status resistensi Isoniazid belum terkonfirmasi dapat diterapi dengan regimen MDR-TB yang lebih pendek.

Subgroup Considerations • Resistensi tambahan terhadap MDR TB Pada pasien yang terinfeksi dengan strain yang diketahui atau diduga kuat menjadi resisten terhadap satu atau lebih obat pada regimen MDR TB yang diperpendek (misalnya Pirazinamid) dianjurkan untuk tidak menggunakan regimen pendek sampai lebih banyak bukti yang tersedia tentang kinerjanya dalam situasi seperti ini.

Subgroup Considerations • Pasien dengan HIV perlu diberikan pertimbangan yang sama dengan pasien dengan HIV seronegatif untuk terapi dengan regimen MDR-TB yang lebih pendek

Subgroup Considerations • Wanita hamil Kehamilan merupakan kriteria eksklusi pada terapi regimen MDR-TB yang lebih pendek. Dua komponen regimen ini merupakan kontraindikasi pada kehamilan (agen injeksi dan ethionamide (atau prothionamide)). Sehingga pada wanita hamil direkomendasikan untuk menggunakan regimen konvensional yang tidak bersifat teratogenik • Penyakit ekstrapulmoner Belum ada rekomendasi untuk kasus MDR-TB ekstrapulmoner
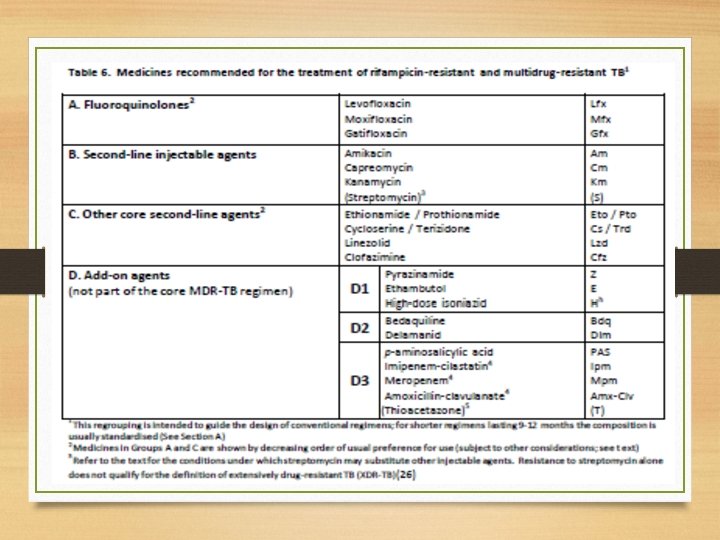

Pilihan Obat • 1 obat dari group A ( quinolon ) • 1 obat dari group B ( injectable ) • Paling tidak 2 obat dari group C ( core second line ) • 1 obat dari group D 1 ( first line yang masih efektif ) • ………. Total 5 obat efektif • Bila tidak memenuhi diambil obat dari D 2 atau D 3

Tidak dapat memakai Regimen Terapi Lebih Pendek • • terapi konvensional TB MDR Intensive phase Duration: Up to 8 months Composition: 4 or more second-line drugs Continuation phase Duration: 12 months or more Composition: 3 or more second-line drugs

Fluorokuinolon • Fluorokuinolon (levofloxacin dosis tinggi, moxifloxacin, dan gatifloxacin) secara signifikan dapat meningkatkan hasil terapi pada pasien dengan resisten Rifampicin dan MDR-TB. Kelompok obat ini merupakan regimen terpenting di dalam terapi MDR TB

Agen Injeksi Lini Kedua • Amikacin, Capreomycin, atau Kanamycin • Streptomycin tidak direkomendasikan namun dapat digunakan jika ada kontraindikasi terhadap ketiga agen • Efek samping: hearing loss dan nefrotoksisitas

Ethionamide dan Prothionamide • Menyebabkan gangguan gastrointestinal • Jika dikombinasikan dengan PAS dapat menyebabkan hipotiroid

Agen Injeksi Lini Kedua • Cycloserine Efek samping neuropsikiatrik • Linezolid Trombositopenia, anemia, neuropati perifer, asidosis laktat, dan neuropati optik

Tatalaksana. TB Pada Kondisi Khusus

TB pada HIV • Semua pasien TB dengan HIV ataupasien TB yang tinggal di lingkungan dengan prevalens HIV tinggi, pengobatan TB fase awal dan fase lanjutan harus diberikan setiap hari (Rekomendasi A) • Untuk pasien yang tidak mungkin diberikan setiap hari, pemberian 3 kali seminggu merupakan alternatif (Rekomendasi B)

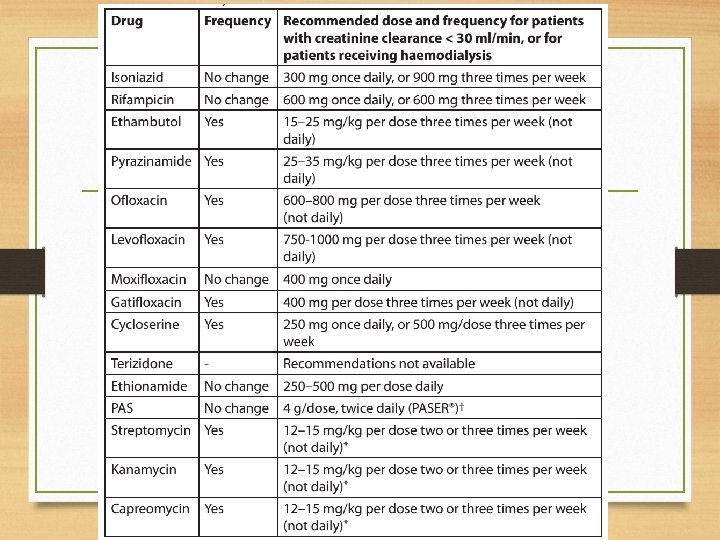
TB pada Gagal Ginjal • Stadium 1 : Klirens kreatinin dan fungsi normal namun terdapat kelainan traktus urinarius seperti ginjal polikistik dan struktur abnormal • Stadium 2 : Klirens kreatinin 60 -90 ml/menit • Stadium 3 : Klirens kreatinin 30 -60 ml/menit • Stadium 4 : Klirens kreatinin 15 -30 ml/menit • Stadium 5 : Klirens kreatinin <15 ml/menit dengan atau tanpa dialisis

TB pada Gagal Ginjal • yang Dosis direkomendasikan untuk pasien dewasa dengan penurunan fungsi ginjal dan untuk pasien dewasa dengan hemodialisis Obat • Perubahan pd Frekuensi? • Dosis & Frekuensi yang disarankan pada pasien dengan klirenskreatinin< 30 ml/mnt atau pada pasien dialysis • Isoniazid Tidak ada perubahan • 300 mg sekalisehari atau • 900 mg 3 x/minggu

TB pada Gagal Ginjal • Rifampin Tidak ada perubahan 600 mg sekalisehari atau 600 mg 3 x/minggu • Perubahan pd Frekuensi? • Dosis & Frekuensi yang disarankan pada pasien dengan klirenskreatinin< 30 ml/mnt atau pada pasien dialysis • Pyrazinamide 25 -35 mg/kg per dosis 3 x/minggu (tidak setiap hari) • Ethambutol 15 -25 mg/kg per dosis 3 x/minggu (tidak setiap hari)

TB pada Penyakit Hati Kronis • Dua obat hepatotoksik - 9 bulan isoniazid + rifampisin + etambutol - 2 bulan isoniazid + rifampisin + etambutol + streptomisin diikuti 6 bulan isoniazid + rifampisin - 6 -9 bulan rifampisin + pirazinamid + etambutol • Satu obat hepatotoksik - 2 bulan isoniazid, etambutol, streptomisin diikuti 10 bulan isoniazid+etambutol • Tanpat obat hepatotoksik - 18 -24 bulan streptomisin, etambutol, fluorokuinolon

TB pada Diabetes Melitus • Paduan OAT pada prinsipnya sama dengan TB tanpa DM, dengan syarat kadar gula darah terkontrol • Apabila kadar gula darah tidak terkontrol, maka lama pengobatan dapat dilanjutkan sampai 9 bulan • Hati-hati dengan penggunaan etambutol, karena efek samping etambutol pada mata; sedangkan pasien DM sering mengalami komplikasi kelainan pada mata • Perlu diperhatikan penggunaan rifampisin karena akan mengurangi efektivitas obat oral antidiabetes (sulfonil urea) sehingga dosisnya perlu ditingkatkan

TB pada Kehamilan • Isoniazid (Kategori Kehamilan A), suppl B 6 50 mg/hari • Rifampisin (Kategori Kehamilan C) , ibu diberi vit K 10 mg/hari, dan bayi setelah lahir • Etambutol (Kategori Kehamilan A) • Pirazinamid (Kategori Kehamilan belum tersedia)…bila tanpa PZA maka OAT 9 bulan RHE • Streptomisin (Kategori Kehamilan belum tersedia) • Fluorokuinolon (Kategori Kehamilan B 3)

MDR-TB Pada Kondisi Khusus

Antituberculosis Drugs
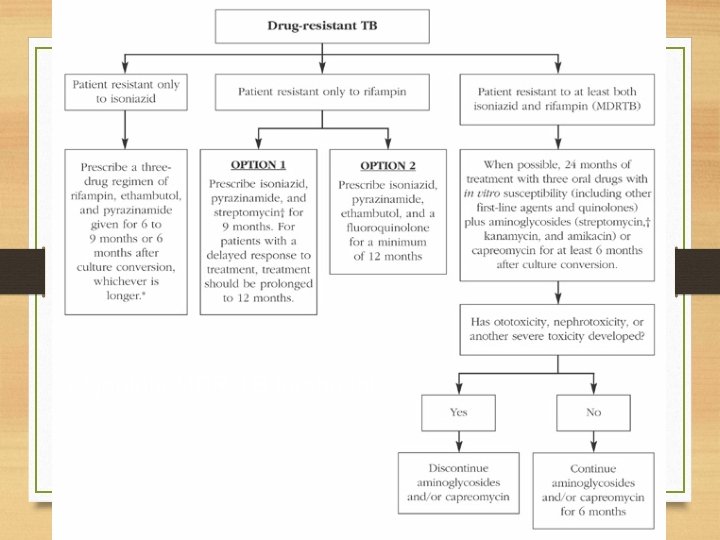
Algorithm MDR-TB treatment

Standardized Category 4 regimen instructions (adult)
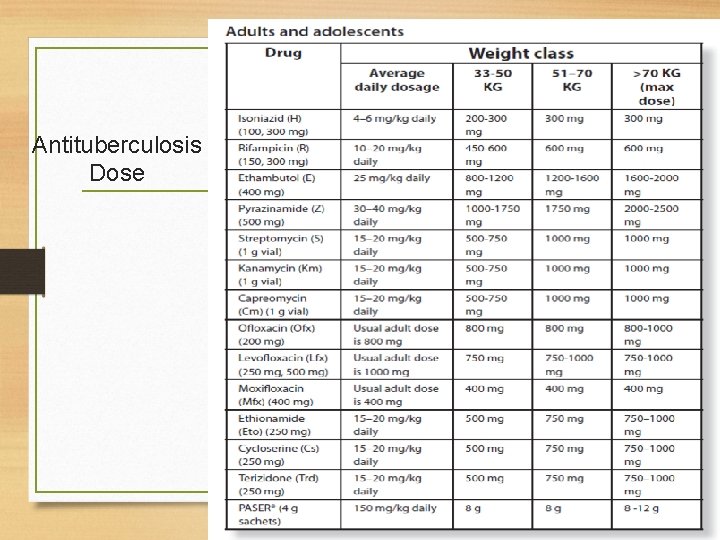
Antituberculosis Dose

MDR-TB treatment in Special Conditions • MDR-TB in HIV patients • MDR-TB in Renal Failure • MDR-TB in Chronic Liver Disease • MDR-TB in Pregnancy • MDR-TB in DM Patients

MDR TB in HIV patients • Antiretroviral Therapy is not an excuse to postpone MDR TB treatment • If patients haven’t started ART yet, start MDR TB regimen fisrt, if tolerated, ART can be initated. • Chosen ART regimen in MDR-TB is AZT-3 TCEFZ. • Continue therapy if patients have started ART.
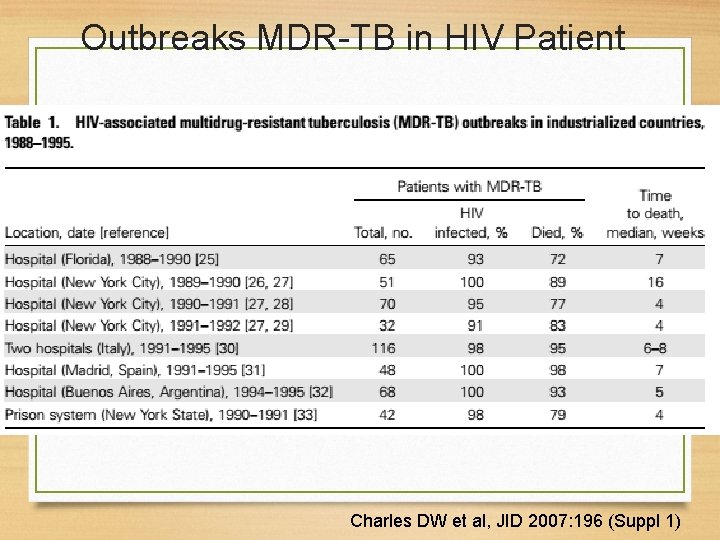
Outbreaks MDR-TB in HIV Patient Charles DW et al, JID 2007: 196 (Suppl 1)
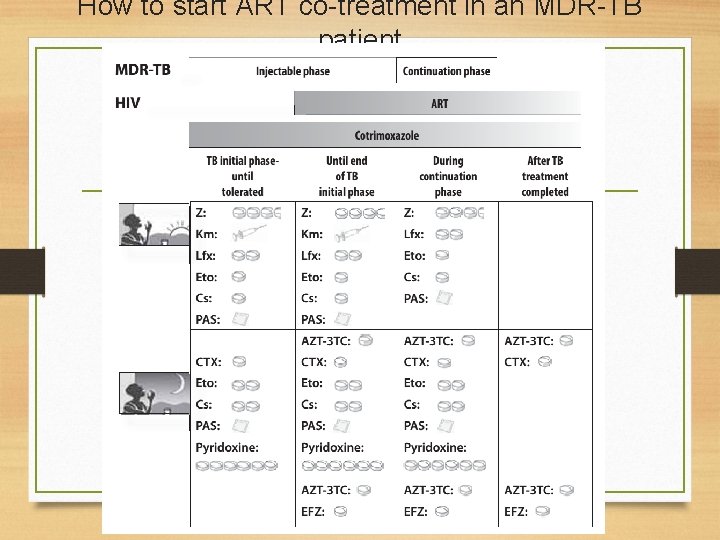
How to start ART co-treatment in an MDR-TB patient

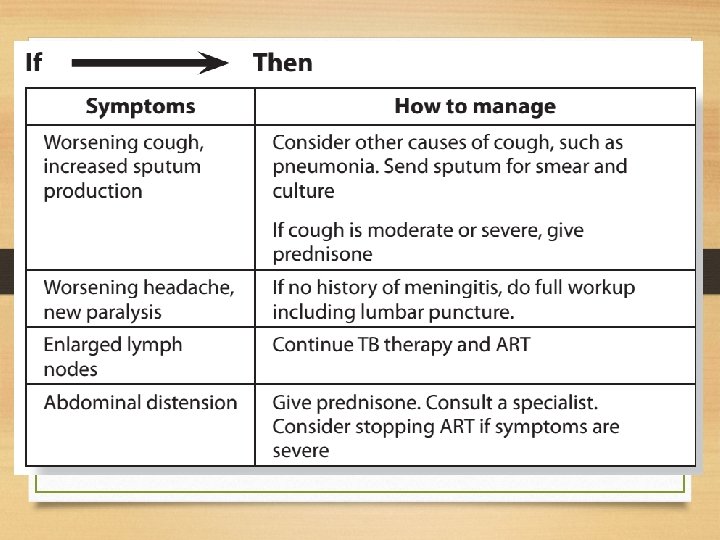
IRIS Management • IRIS, syndrome that occurs when TB symptoms become worse in the first two to eight weeks of ART. • Immune system is starting to work again, and it does not mean that the ART is not working. • If IRIS occurs, use non-steroidal anti-inflammatories such as ibuprofen. • Corticosteroids can be used to suppress IRIS in severe cases. • Give prednisone 0. 5 mg/kg for up to 21 days.

MDR-TB in Liver Disease • Tuberculosis therapy in patients with liver disorder often becomes a problem in treatment as TB drugs are able to produce liver function disturbance • End stage liver disease patients and life-threatening deterioration, do avoid all hepatotoxic drugs and it is recommended to choose Levofloxacin, EMB, Aminoglycocide, and Cycloserine if necessary. • It is needed to be underlined that INH and PZA are the most common anti-tuberculosis drugs that cause hepatotoxicity. • Second-line of anti-tuberculosis drugs have less hepatotoxicity effect (Survival Guideline, 2011)

MDR-TB in Liver Disease • Isoniazid, rifampicin and pyrazinamide associated with hepatotoxicity. • Pyrazinamide is the most hepatotoxic of the three first-line drugs. • Ethionamide, prothionamide and PAS can also be hepatotoxic, although less so than any of the first-line drugs. • Hepatitis occurs rarely with fluoroquinolones. • Hepatotoxic reactions to anti-TB drugs may be more common in these patients and should be anticipated.

MDR-TB in Liver Disease • Patients with chronic liver disease should not receive pyrazinamide. • Patient with TB may have concurrent acute hepatitis that is unrelated to TB or anti-TB treatment; and here clinical judgment becomes necessary. • In some cases, it is possible to defer anti-TB treatment until the acute hepatitis has been resolved. • Viral hepatitis should be treated if medically indicated and treatment can occur during drug-resistant TB treatment.

MDR-TB in Liver Disease Drug Isoniazid (INH) Effects on Liver INH is the most common cause of hepatitis. In person with normal liver function, the hepatotoxic effect is usually reversible when drug administration is stopped when symptoms of liver disorder arises. Liver toxicity increases when it is administered with Rifampicin. Rifampin (RIF) RIF often causes cholestatic icterus and increases liver toxicity effect of INH Pyrazinamide (PZA) PZA causes some hepatotoxicity episodes less often than INH but sometimes in more severe degree and longer period despite of anti-tuberculosis drugs withdrawal. PZA causes the most severe liver disorder. Etionamid Etionamind and Paraaminosalicilate (PAS) also have hepatotoxicity effect PAS Fluoroquinolones Some fluoroquinolone like Ciprofloxaxin and Moxifloxacin are also related to liver damage. Travafloxacin is related to severe liver damage. Etambutol, Aminoglycoside, Cycloserine, Levofloxacin Rarely cause liver damage
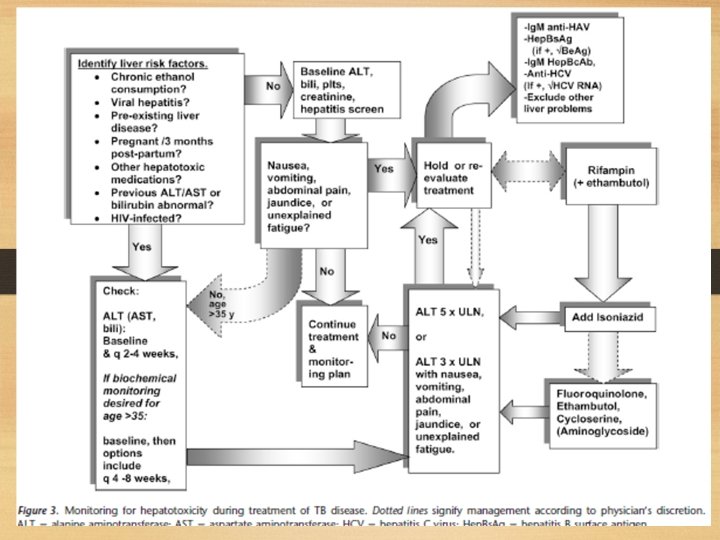

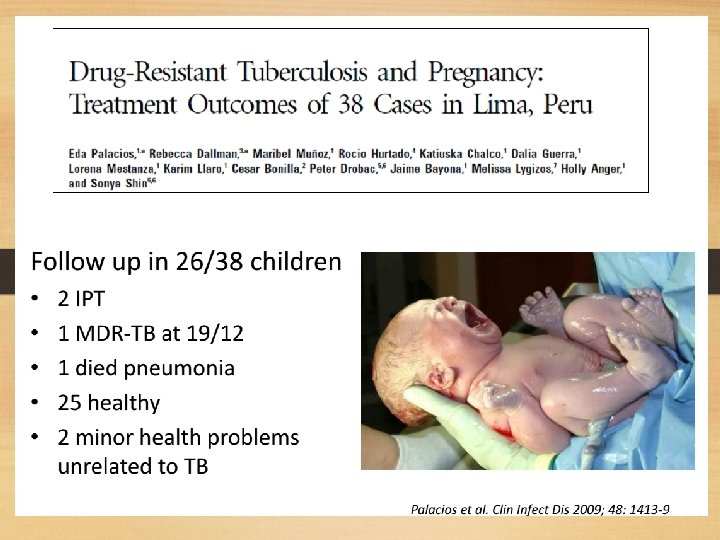
MDR TB in pregnancy • Pregnancy is not a contraindication to treatment MDR TB. • Starting therapy drug resistance in trimesters 2 or as soon as possible if the patient's condition is very bad. • Most majority of teratogenic effects of TB drugs appeared in the first trimester, therapy may be delayed until the second trimester. • Avoid injection drug. • Aminoglycosides not used as a regimen in patients with pregnancy fetal hearing development. • Capreomycin may also have the same risk associated ototoxicity • Ethionamide increase the risk of nausea and vomiting and has teratogenic effects

Management in pregnancy

General principles • Consider Benefits and risks of treatment • Treat with three or four second-line anti-TB drugs plus pyrazinamide • Avoid injectable agents • Avoid ethionamide • Consider termination of pregnancy if the mother’s life is compromised

TB Drugs in Pregnancy Rohilla, et al, Case Report Multidrug-Resistant Tuberculosis during Pregnancy: Two Case Reports and Review of the Literature, Case Reports in Obstetrics and Gynecology Volume 2016, Article ID 1536281,

TB Drugs in Pregnancy • ‘Safe drugs’ • Isoniazid, rifampicin, ethambutol, PZA • Unclear • Fluoroquinolones, cycloserine/terizidone, PAS • Avoid if possible • Injectables, ethionamide/prothionamide

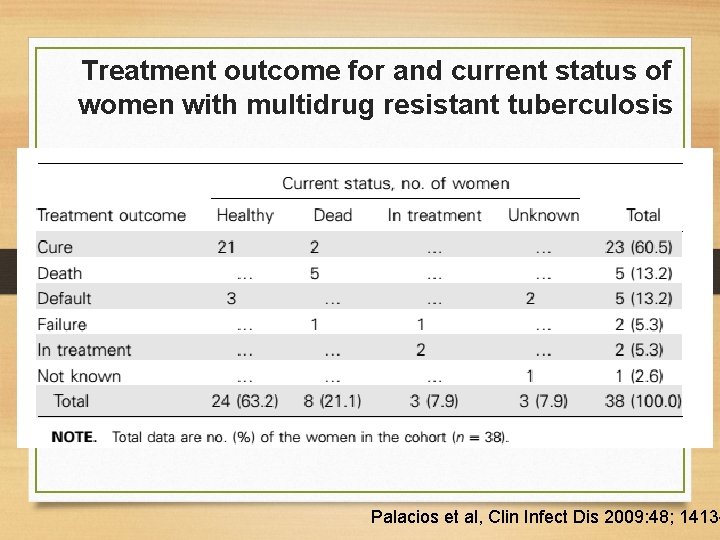
Treatment outcome for and current status of women with multidrug resistant tuberculosis Palacios et al, Clin Infect Dis 2009: 48; 1413 -

Management in pregnancy • Woman being treated for MDR-TB • Avoid pregnancy • Continue the same MDR-TB treatment • Stop MDR-TB treatment when pregnant • Adjust treatment for pregnancy • Terminate pregnancy • Woman is pregnant and diagnosed with MDR-TB • Start normal MDR-TB treatment • Start a pregnancy adjusted MDR-TB treatment • Delay starting treatment • Terminate pregnancy

Clinical Infectious Diseases 2003; 36: 996– 1003

Clinical Infectious Diseases 2003; 36: 996– 1003

Breast feeding • Generally should be encouraged • Most drugs cross in small concentrations • Injectables will not get into the neonate • Give pyridoxine to infant

MDR TB in Renal Insufficiency • Renal insufficiency caused by long standing TB infection itself or previous use of aminoglycosides is not uncommon. • Great care should be taken in the administration of second-line drugs in patients with renal insufficiency • The dosing is based on the patient’s creatinine clearance, which is an estimate of the glomerular filtration rate or renal function.

Influencing factor tuberculosis treatment in renal failure • Drugs pharmacokinetics, especially drugs proportion excreted by the kidneys and their clearance by dialysis These factors may affect the serum levels of drugs therefore their toxicity. • The severity of toxicity anticipated by an escaladation of serum drug levels and the possibility of alternative efficient drugs for the healing of tuberculosis patients. • Coexistence of diverse pathologies with the possibility of an interaction between various drugs that may affect Mimi et al, Tuberculosis and Chronic Renal Failure; Therapy Patterns. Current Health antituberculous therapy. Sciences Journal Vol. 37, No. 2, 2011

MDR TB in Diabetes Mellitus • Diabetic patients with MDR TB have poor prognosis. • Diabetes Mellitus will produce side effects of antituberculosis drugs, especially renal disorder and peripheral neuropathy. • Diabetes must be well managed during MDR TB therapy. • Oral Hypoglycemic Drug is not a contraindication for during MDR TB treatment • Etionamide or Proteinamide might make it more difficult to control insulin dose. • Creatinine and Potassium level must be observed weekly within first month of therapy then at least once a month afterward.
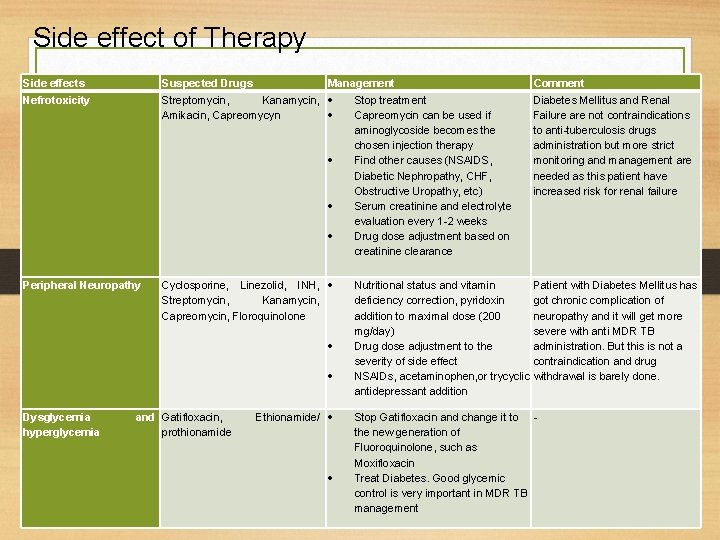
Side effect of Therapy Side effects Suspected Drugs Management Nefrotoxicity Streptomycin, Kanamycin, Amikacin, Capreomycyn Peripheral Neuropathy Cyclosporine, Linezolid, INH, Streptomycin, Kanamycin, Capreomycin, Floroquinolone Dysglycemia hyperglycemia and Gatifloxacin, prothionamide Ethionamide/ Stop treatment Capreomycin can be used if aminoglycoside becomes the chosen injection therapy Find other causes (NSAIDS, Diabetic Nephropathy, CHF, Obstructive Uropathy, etc) Serum creatinine and electrolyte evaluation every 1 -2 weeks Drug dose adjustment based on creatinine clearance Comment Diabetes Mellitus and Renal Failure are not contraindications to anti-tuberculosis drugs administration but more strict monitoring and management are needed as this patient have increased risk for renal failure Nutritional status and vitamin Patient with Diabetes Mellitus has deficiency correction, pyridoxin got chronic complication of addition to maximal dose (200 neuropathy and it will get more mg/day) severe with anti MDR TB Drug dose adjustment to the administration. But this is not a severity of side effect contraindication and drug NSAIDs, acetaminophen, or trycyclic withdrawal is barely done. antidepressant addition Stop Gatifloxacin and change it to the new generation of Fluoroquinolone, such as Moxifloxacin Treat Diabetes. Good glycemic control is very important in MDR TB management

Monitoring in Diabetic Patient with MDR TB Creatinine Serum To identify renal insufficiency or nephropathy due to chronic complication of diabetes or other causes. Routine monitoring is done monthly and can be more strict if renal toxicity is suspected Potassium Serum Prior to treatment and routinely once a month

TB LATEN

TB Laten • Orang dengan risiko tinggi terpapar pasien TB • Orang yang berasal dari daerah endemic TB • Orang yang bekerja di pelayanan kesehatan yang mengobati pasien TB


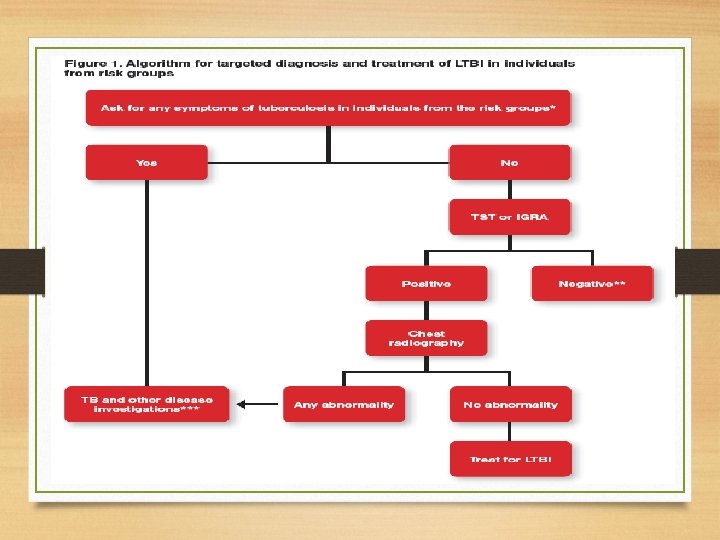


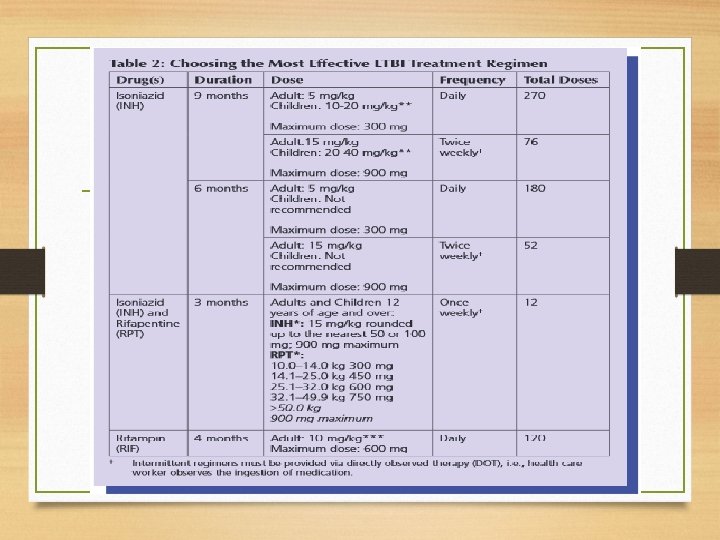
Terapi TB Laten • Isoniazid selama 6 bulan atau • Isoniazid selama 9 bulan atau • Isoniazid selama 3 bulan ditambah rifapentine setiap minggu atau • Isoniazid selama 3 -4 bulan ditambah rifampicin • Rifampicin selama 3 -4 bulan

Program PPINH • Tidak terbukti TB • Sudah mendapatkan ART 2 bulan • Isoniazid selama 6 bulan.

Thank you
- Slides: 81