Bacteriologia bacilos Profa Dra Ana Paula Morais Fernandes

Bacteriologia - bacilos Profa Dra Ana Paula Morais Fernandes

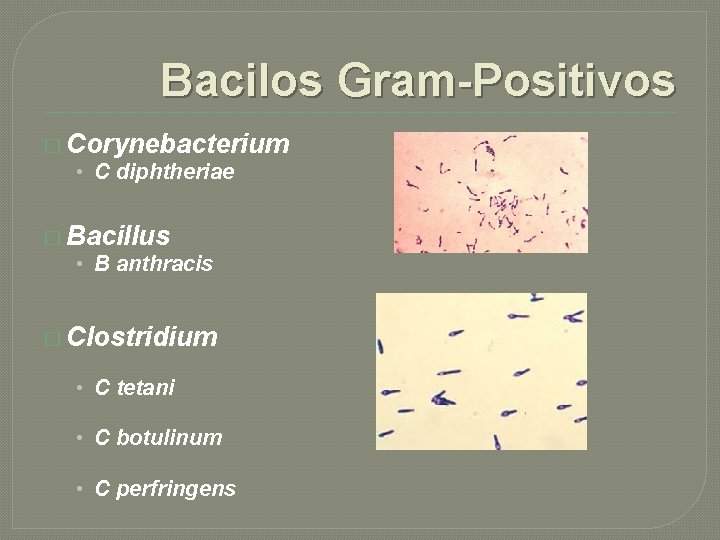
Bacilos Gram-Positivos � Corynebacterium • C diphtheriae � Bacillus • B anthracis � Clostridium • C tetani • C botulinum • C perfringens
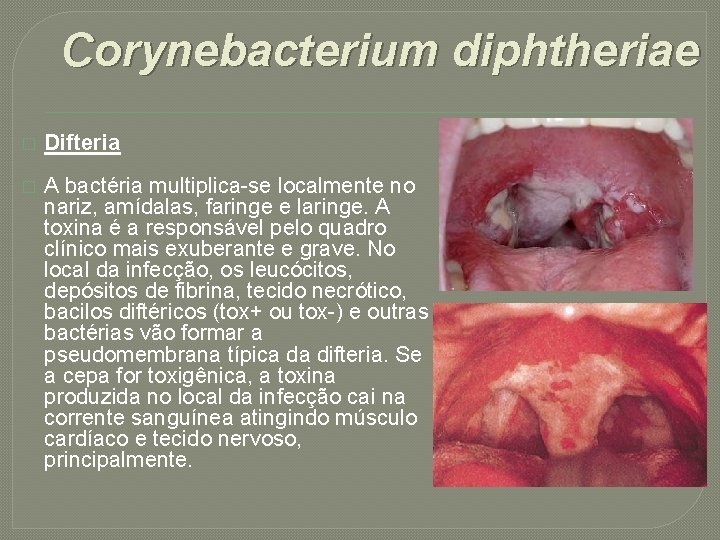
Corynebacterium diphtheriae � Difteria � A bactéria multiplica-se localmente no nariz, amídalas, faringe e laringe. A toxina é a responsável pelo quadro clínico mais exuberante e grave. No local da infecção, os leucócitos, depósitos de fibrina, tecido necrótico, bacilos diftéricos (tox+ ou tox-) e outras bactérias vão formar a pseudomembrana típica da difteria. Se a cepa for toxigênica, a toxina produzida no local da infecção cai na corrente sanguínea atingindo músculo cardíaco e tecido nervoso, principalmente.
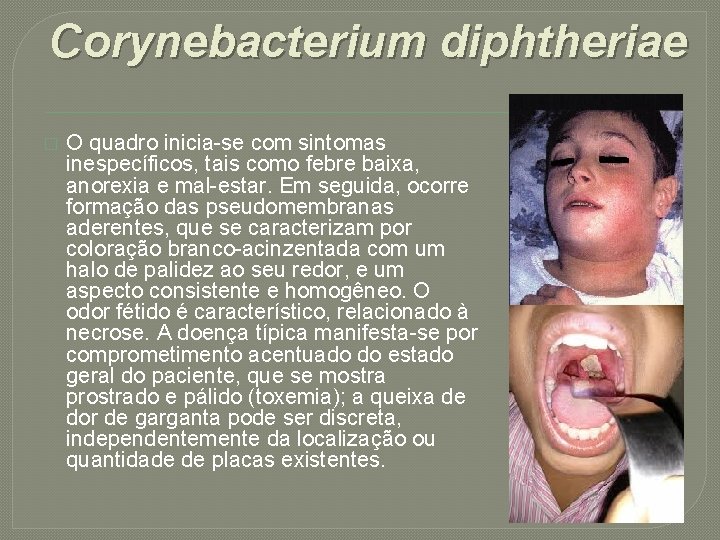
Corynebacterium diphtheriae � O quadro inicia-se com sintomas inespecíficos, tais como febre baixa, anorexia e mal-estar. Em seguida, ocorre formação das pseudomembranas aderentes, que se caracterizam por coloração branco-acinzentada com um halo de palidez ao seu redor, e um aspecto consistente e homogêneo. O odor fétido é característico, relacionado à necrose. A doença típica manifesta-se por comprometimento acentuado do estado geral do paciente, que se mostra prostrado e pálido (toxemia); a queixa de dor de garganta pode ser discreta, independentemente da localização ou quantidade de placas existentes.
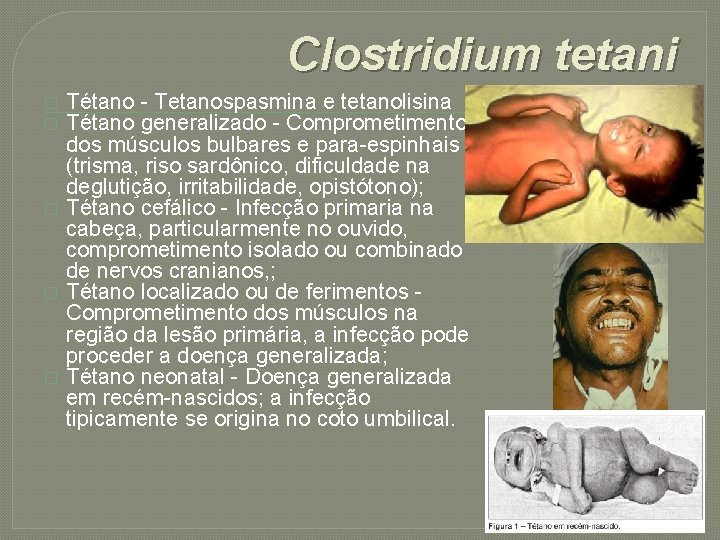
Clostridium tetani � � � Tétano - Tetanospasmina e tetanolisina Tétano generalizado - Comprometimento dos músculos bulbares e para-espinhais (trisma, riso sardônico, dificuldade na deglutição, irritabilidade, opistótono); Tétano cefálico - Infecção primaria na cabeça, particularmente no ouvido, comprometimento isolado ou combinado de nervos cranianos, ; Tétano localizado ou de ferimentos - Comprometimento dos músculos na região da lesão primária, a infecção pode proceder a doença generalizada; Tétano neonatal - Doença generalizada em recém-nascidos; a infecção tipicamente se origina no coto umbilical.
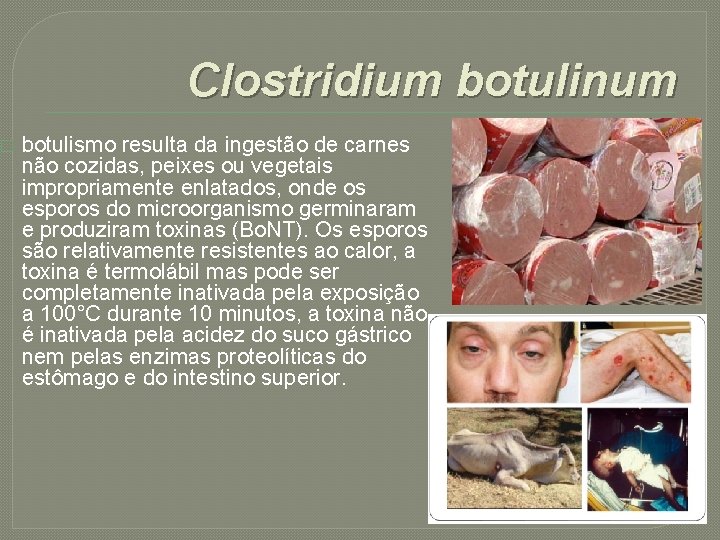
� Clostridium botulinum botulismo resulta da ingestão de carnes não cozidas, peixes ou vegetais impropriamente enlatados, onde os esporos do microorganismo germinaram e produziram toxinas (Bo. NT). Os esporos são relativamente resistentes ao calor, a toxina é termolábil mas pode ser completamente inativada pela exposição a 100°C durante 10 minutos, a toxina não é inativada pela acidez do suco gástrico nem pelas enzimas proteolíticas do estômago e do intestino superior.

Clostridium botulinum � Os sintomas começam de 18 a 96 horas, após a ingestão do alimento contendo toxinas. Visão dupla e incoordenação dos músculos oculares são seguidos de incapacidade de deglutir, dificuldade para falar, sinais de paralisia bulbar e finalmente morte, devido à falha respiratória ou à parada cardíaca. A taxa de mortalidade é alta e varia com o tipo de toxina ingerida, e a tipo A é a mais violenta com a morte de 03 pacientes a cada 04 intoxicado.
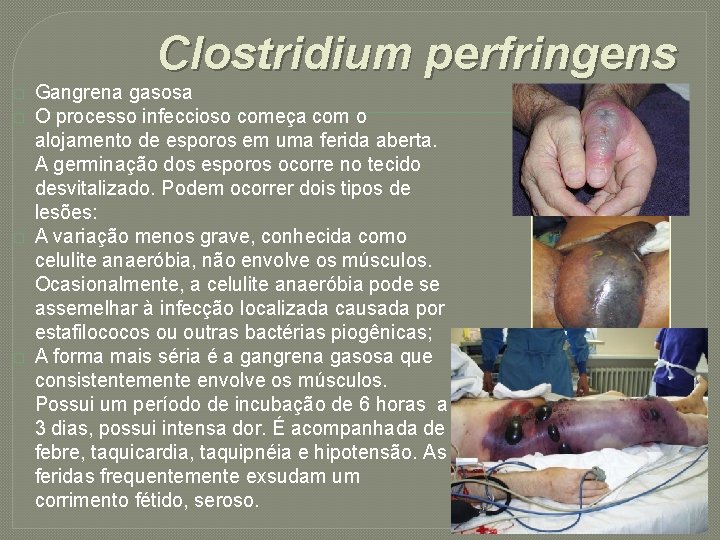
Clostridium perfringens � � Gangrena gasosa O processo infeccioso começa com o alojamento de esporos em uma ferida aberta. A germinação dos esporos ocorre no tecido desvitalizado. Podem ocorrer dois tipos de lesões: A variação menos grave, conhecida como celulite anaeróbia, não envolve os músculos. Ocasionalmente, a celulite anaeróbia pode se assemelhar à infecção localizada causada por estafilococos ou outras bactérias piogênicas; A forma mais séria é a gangrena gasosa que consistentemente envolve os músculos. Possui um período de incubação de 6 horas a 3 dias, possui intensa dor. É acompanhada de febre, taquicardia, taquipnéia e hipotensão. As feridas frequentemente exsudam um corrimento fétido, seroso.

Bacilos Gram-Negativos � Escherichia • E coli � Shigella • S sonnei � Salmonella • S enteritidis � Proteus � Klebsiela � Pseudomonas • P aeruginosa � Helicobacter

Escherichia coli � � � O seu habitat natural é o lúmen intestinal dos seres humanos e de outros animais. A presença da E. coli em água ou comida é indicativa de contaminação com fezes humanas (ou mais raramente de outros animais). A quantidade de E. coli em cada mililitro de água é uma das principais medidas usadas no controle da higiene da água potável, preparados alimentares e água de piscinas. Esta medida é conhecida oficialmente como indice coliforme da água. A estirpe de E. coli que existe normalmente nos intestinos de um determinado individuo é bem conhecida e controlada pelo seu sistema imunitário, e raramente causa problemas exceto quando há debilidade do individuo. A maioria das doenças diarreicas é devida a E. coli vindas de indivíduos diferentes e portanto de estirpe diferente, não reconhecida pelos linfócitos. As intoxicações alimentares em particular são quase sempre devidas a bactérias de estirpes radicalmente diferentes. As E. coli são responsáveis pela grande maioria das intoxicações alimentares entre turistas e viajantes. A prevenção é comer comida totalmente cozida, evitar saladas e beber apenas água mineral ou outras bebidas em recipiente selado.
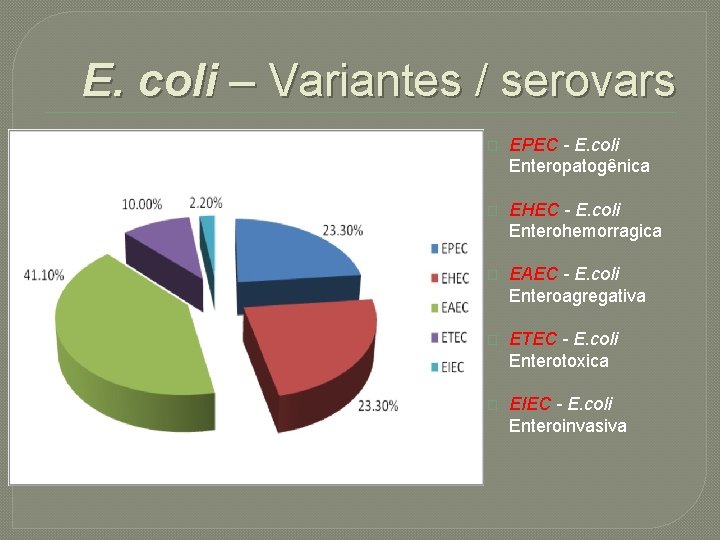
E. coli – Variantes / serovars � EPEC - E. coli Enteropatogênica � EHEC - E. coli Enterohemorragica � EAEC - E. coli Enteroagregativa � ETEC - E. coli Enterotoxica � EIEC - E. coli Enteroinvasiva
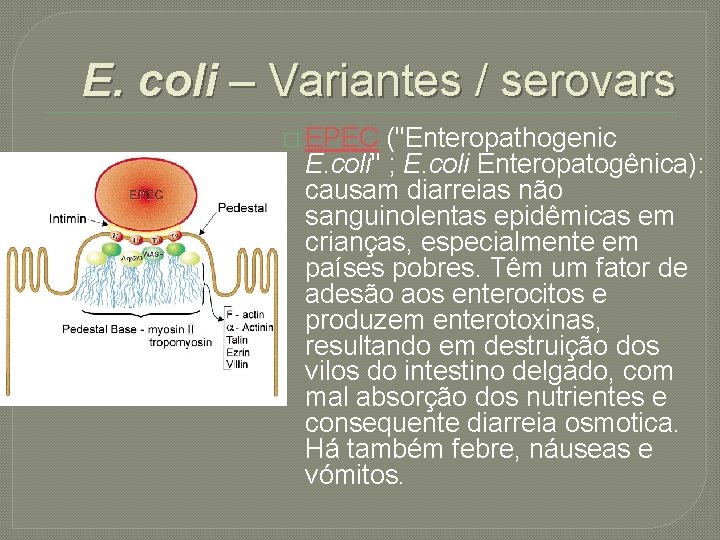
E. coli – Variantes / serovars � EPEC ("Enteropathogenic E. coli" ; E. coli Enteropatogênica): causam diarreias não sanguinolentas epidêmicas em crianças, especialmente em países pobres. Têm um fator de adesão aos enterocitos e produzem enterotoxinas, resultando em destruição dos vilos do intestino delgado, com mal absorção dos nutrientes e consequente diarreia osmotica. Há também febre, náuseas e vómitos.
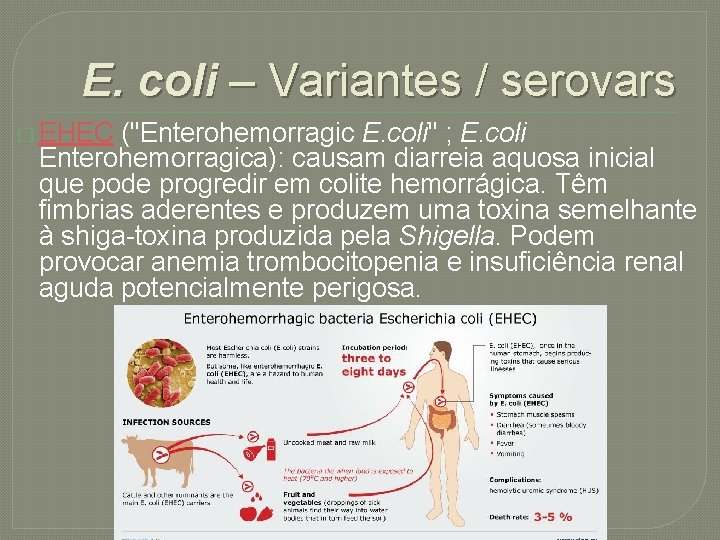
E. coli – Variantes / serovars � EHEC ("Enterohemorragic E. coli" ; E. coli Enterohemorragica): causam diarreia aquosa inicial que pode progredir em colite hemorrágica. Têm fimbrias aderentes e produzem uma toxina semelhante à shiga-toxina produzida pela Shigella. Podem provocar anemia trombocitopenia e insuficiência renal aguda potencialmente perigosa.

E. coli – Variantes / serovars � ETEC ("Enterotoxic E. coli" ; E. coli Enterotoxica): são a causa mais comum de diarreia do turista, sendo ingeridas em grandes números em comida mal cozida ou água contaminada com detritos fecais. Resolve com imunidade durante vários meses, logo o turista normalmente só é apanhado uma vez. Sintomas adicionais são dores violentas abdominais, vómitos, nauseas e febre baixa. Produzem enterotoxinas semelhantes à toxina da cólera. O resultado é diarreia profusa aquosa, tipo água de arroz, sem sangue. A bacteria tem fimbrias que lhe permite aderir fortemente ao epitélio e não ser completamente arrastada pela diarreia volumosa. A doença é perigosa para crianças pequenas devido à desidratação.

E. coli – Variantes / serovars � EAEC ("Enteroaggregative E. coli" ; E. coli Enteroagregativa): Têm fímbrias, produzem toxinas semelhantes às da ETEC, resultando em diarreia aquosa, mucoide ou hemorrágica persistente em crianças. As bactérias têm aparência característica, aglutinando-se umas ás outras em "muros de tijolos".
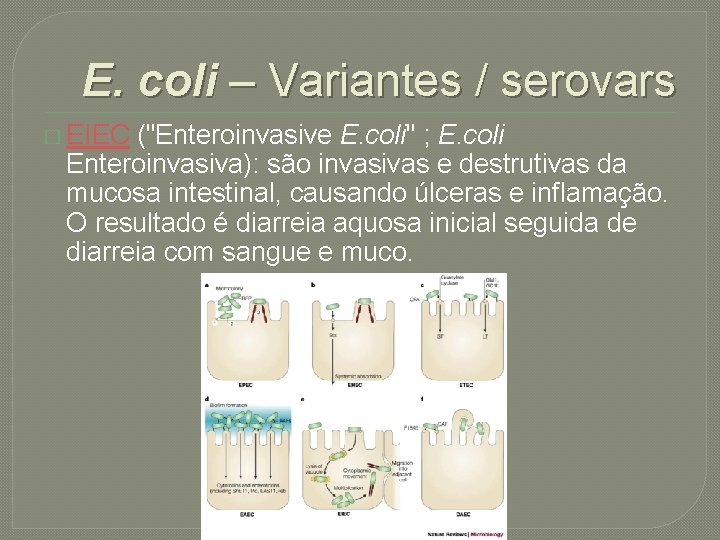
E. coli – Variantes / serovars � EIEC ("Enteroinvasive E. coli" ; E. coli Enteroinvasiva): são invasivas e destrutivas da mucosa intestinal, causando úlceras e inflamação. O resultado é diarreia aquosa inicial seguida de diarreia com sangue e muco.
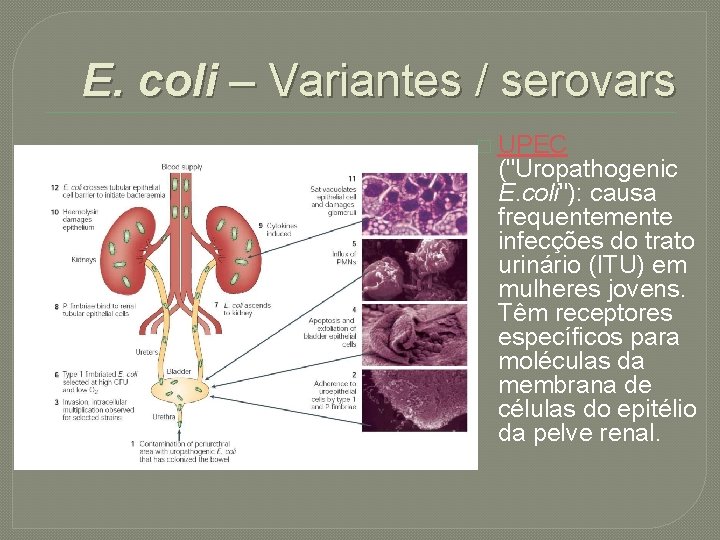
E. coli – Variantes / serovars � UPEC ("Uropathogenic E. coli"): causa frequentemente infecções do trato urinário (ITU) em mulheres jovens. Têm receptores específicos para moléculas da membrana de células do epitélio da pelve renal.
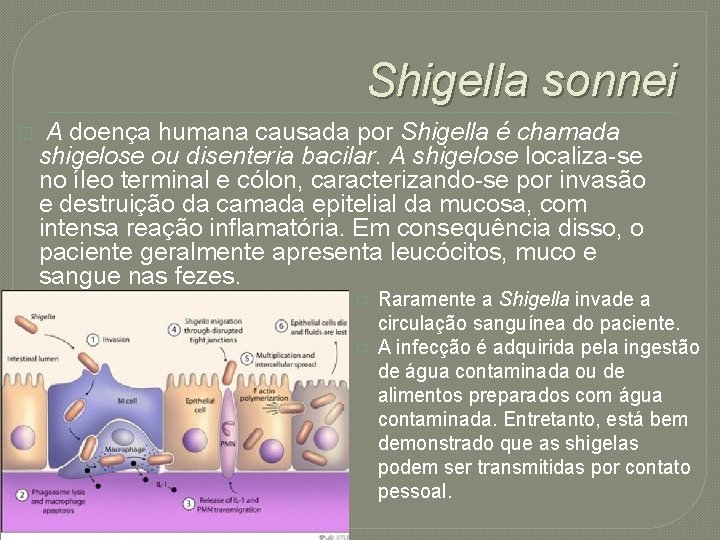
Shigella sonnei � A doença humana causada por Shigella é chamada shigelose ou disenteria bacilar. A shigelose localiza-se no íleo terminal e cólon, caracterizando-se por invasão e destruição da camada epitelial da mucosa, com intensa reação inflamatória. Em consequência disso, o paciente geralmente apresenta leucócitos, muco e sangue nas fezes. � � Raramente a Shigella invade a circulação sanguínea do paciente. A infecção é adquirida pela ingestão de água contaminada ou de alimentos preparados com água contaminada. Entretanto, está bem demonstrado que as shigelas podem ser transmitidas por contato pessoal.
Salmonella � A Salmonella é transmitida ao homem através da ingestão de alimentos contaminados com fezes. Como estas salmonelas são geralmente veículadas por alimentos, a infecção é também denominada intoxicação alimentar. Algumas pessoas são portadoras crônicas, mas assintomáticas da Salmonella, e podem transmiti-la nas fezes, o que dificulta o controle da doença.

Salmonella � � As S typhimurium causam uma gastroenterocolite (diarréia, dor abdominal e febre) que evolui sem complicações e desaparecem dentro de uma semana. Após a recuperação de uma infecção por salmonelas, alguns pacientes permanecem assintomáticos, eliminando as salmonelas por semanas, meses ou anos. Estes portadores contribuem para a disseminação das salmonella principalmente quando se trata de manipuladores de alimentos. As S typhi causam a febre tifoide que é uma infecção sistêmica são febre prolongada, alterações intestinais que vão da constipação à diarreia com sangue, cefaleia (dor de cabeça), falta de apetite, mal-estar, prostração, aumento do fígado e baço, distensão e dores abdominais, náuseas e vômitos. Em alguns casos, aparecem manchas rosadas no tórax e abdômen conhecidas por roseola tífica. Sem tratamento, esses sintomas se agravam e podem surgir complicações graves, como hemorragias abdominais e perfuração do intestino, com risco de o quadro evoluir para septicemia, coma e morte.
Klebsiela pneumoniae � A Klebsiella pneumoniae é encontrada normalmente nos intestinos. É um dos bacilos Gram-negativos que causam pneumonia lobar. � A pneumonia geralmente se localiza nos lobos superiores, acompanhando-se de necrose que pode levar a formação de cavidades. Não raramente, a bactéria é também encontrada em associação com infecções do aparelho urinário, endocardites e vários tipos de infecções pós-cirúrgicas.
Proteus mirabilis � São encontradas regularmente nos intestinos do homem. As infecções causadas por estas bactérias ocorrem principalmente no trato urinário, tais bactérias hidrolisam a uréia formando amônia, a urina de pacientes cronicamente infectados por esta bactéria pode se tornar muito alcalina, o que favorece a formação de cálculos.

Yersinia pestis O sintoma mais conhecido da peste bubônica é uma infecção das glândulas linfáticas as quais se tornam inchadas e dolorosas. São conhecidas como bubões. Depois da transmissão pela mordida de uma pulga infectada, a bactéria Y. pestis se instala em um nódulo linfático inflamado onde começa sua colonização e reprodução. Os sintomas são: • Calafrios • Mal-estar em geral • Febre alta (39°C) • Dores musculares • Bulbões • Convulsões
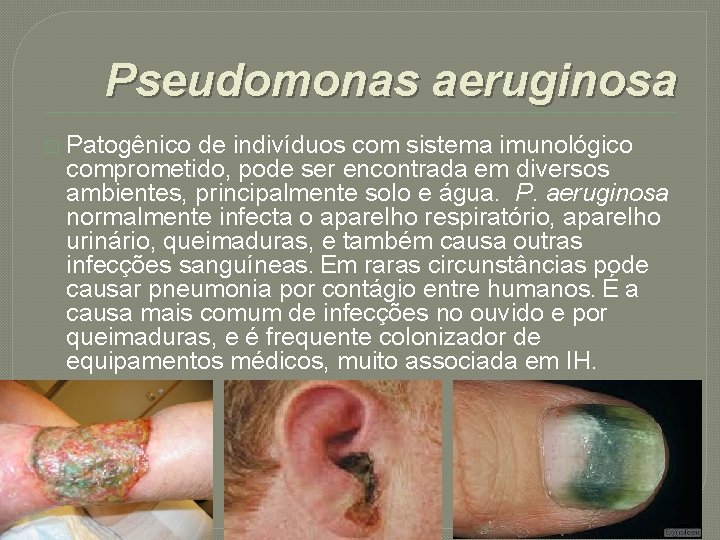
Pseudomonas aeruginosa � Patogênico de indivíduos com sistema imunológico comprometido, pode ser encontrada em diversos ambientes, principalmente solo e água. P. aeruginosa normalmente infecta o aparelho respiratório, aparelho urinário, queimaduras, e também causa outras infecções sanguíneas. Em raras circunstâncias pode causar pneumonia por contágio entre humanos. É a causa mais comum de infecções no ouvido e por queimaduras, e é frequente colonizador de equipamentos médicos, muito associada em IH.

Helicobacter pylori � H. pylori tem sido isolada somente do epitélio gastroduodenal do ser humano. Postula-se que as formas de transmissão poderiam ser três; a primeira delas, via oral-oral, baseia-se no fato de ter sido H. pylori isolado e detectado da placa dental, da saliva e do epitélio bucal. A segunda forma de transmissão é a orogástrica, gastrogástrica ou iatrogênica, decorrente da transferência da bactéria de uma pessoa doente a uma sadia por ineficiente desinfecção do gastroscópio. A terceira forma é a transmissão fecal-oral, a qual se sustenta no fato de ser sido encontrada a bactéria na água, em vegetais, e fezes.

Helicobacter pylori � Patogenia: � Inicia com a lesão gástrica inicial, quando H. pylori coloniza a mucosa gástrica, produz uma lesão destrutiva multifocal do epitélio de superfície. Estas lesões são conhecidas como gastrite crônica ativa ou gastrite superficial, comprometendo somente a lâmina própria da mucosa entre as criptas, sem ultrapassar o colo glandular, porém pode evoluir para a úlcera duodenal, úlcera gástrica ou câncer gástrico.

Mycobacterium • Mycobacterium �M tuberculosis �M leprae

Mycobacterium tuberculosis �Tuberculose - chamada antigamente de "peste cinzenta", e conhecida também em português como tísica pulmonar ou "doença do peito". A tuberculose é considerada uma doença socialmente determinada, pois sua ocorrência está diretamente associada à forma como se organizam os processos de produção e de reprodução social.

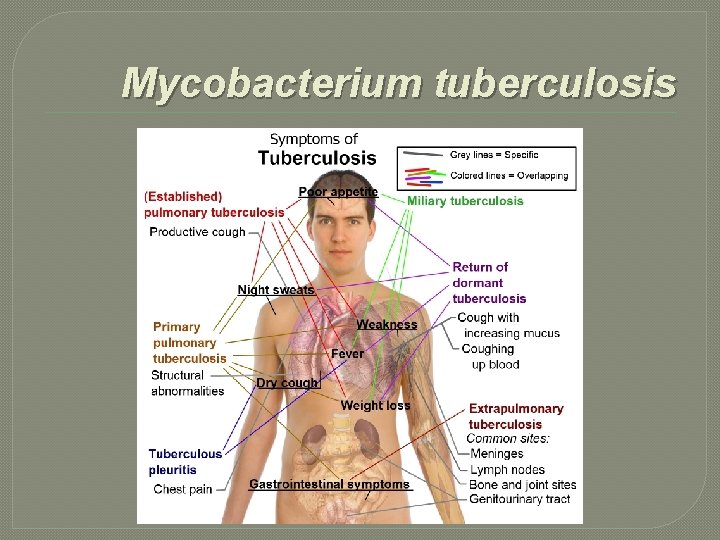
Mycobacterium tuberculosis � A tuberculose pulmonar é a forma mais frequente da doença. Porém, o bacilo da tuberculose pode afetar também outras áreas do nosso organismo, como, por exemplo, laringe, os ossos e as articulações, a pele, os gânglios linfáticos, os intestinos, os rins e o sistema nervoso central. A tuberculose miliar consiste num alastramento da infeção a diversas partes do organismo, por via sanguínea. Este tipo de tuberculose pode atingir as meninges causando infecções graves denominadas de "meningite tuberculosa“.

Mycobacterium tuberculosis � Entre seus sintomas, pode-se mencionar tosse com secreção, febre (mais comumente ao entardecer), sudorese noturna, falta de apetite, emagrecimento, cansaço fácil e dores musculares. Dificuldade na respiração, eliminação de sangue (Hemoptise) e acúmulo de secreção na pleura pulmonar são características em casos mais graves. � A tuberculose se dissemina através de aerossóis no ar que são expelidas quando pessoas com tuberculose infecciosa tossem, espirram - baculíferos. Contatos próximos (pessoas que tem contato frequente) têm alto risco de se infectarem.

Mycobacterium tuberculosis A infecção pelo M. tuberculosis se inicia quando o bacilo atinge os alvéolos pulmonares e pode se espalhar para os nódulos linfáticos e daí, através da corrente sanguínea para tecidos mais distantes onde a doença pode se desenvolver: a parte superior dos pulmões, os rins, o cerebro e os ossos. � A resposta imunológica do organismo mata a maioria dos bacilos, levando à formação de um granuloma. Os "tubérculos", ou nódulos de tuberculose são pequenas lesões que consistem em tecidos mortos de cor acinzentada contendo a bactéria da tuberculose. �

Mycobacterium tuberculosis � Cerca de 10% dos infectados com sistema imunológico normal desenvolverão a doença durante a vida. � Algumas situações aumentam o risco de progressão da tuberculose. Em pessoas infectadas com o HIV ou outras doenças que deprimem o sistema imunológico tem muito mais chances de desenvolverem complicações. Outras situações de risco incluem: o abuso de drogas injetáveis; infecção recente de tuberculose nos últimos 2 anos; diabetes mellitus, terapia prolongada com corticosteróides e outras terapias imuno-supressivas, câncer.
Mycobacterium tuberculosis

Mycobacterium leprae � � � A hanseníase é uma doença de evolução crônica (muito longa) causada pelo Mycobacterium leprae, que acomete principalmente a pele e os nervos das extremidades do corpo. A transmissão se dá de indivíduo para indivíduo, por germes eliminados por gotículas da fala e que são inalados por outras pessoas penetrando o organismo pela mucosa do nariz. Outra possibilidade é o contato direto com a pele através de feridas de doentes. No entanto, é necessário um contato íntimo e prolongado para a contaminação, como a convivência de familiares na mesma residência. O período de incubação varia de 2 a 7 anos e entre os fatores predisponentes estão o baixo nível sócio-econômico, a desnutrição e a superpopulação doméstica.

Mycobacterium leprae � As formas de manifestação da hanseníase dependem da resposta imune do hospedeiro ao bacilo causador da doença. � O início da Hanseníase é insidioso. As lesões afetam os tecidos mais frios: pele, nervos superficiais, nariz, laringe, faringe, olhos e testículos. � Os distúrbios neurológicos manifestam-se em forma de infiltrações e espessamento dos nervos, com consequente anestesia, neurite, parestesia, úlceras, reabsorção óssea e encurtamento dos dedos. � A desfiguração em decorrência da infiltração da pele e do comprometimento dos nervos nos casos não tratados pode ser extrema.

Mycobacterium leprae � Hanseníase indeterminada: forma inicial, evolui espontaneamente para a cura na maioria dos casos e para as outras formas da doença em cerca de 25% dos casos. Geralmente, encontra-se apenas uma lesão, de cor mais clara que a pele normal, com diminuição da sensibilidade. Mais comum em crianças.
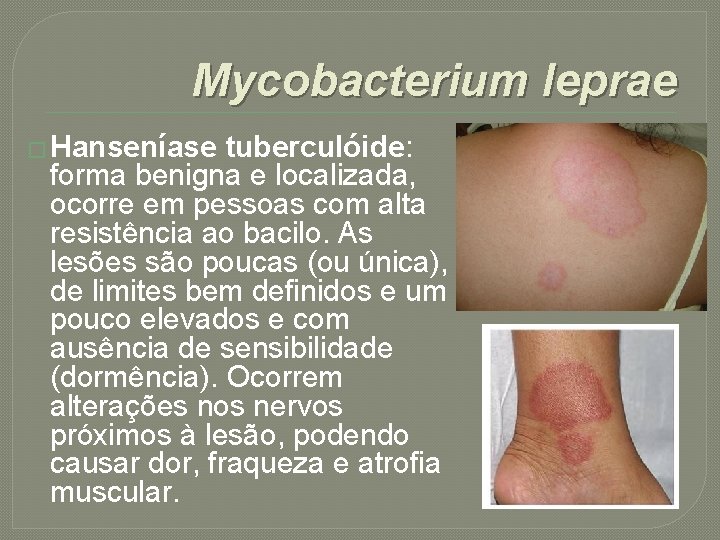
Mycobacterium leprae � Hanseníase tuberculóide: forma benigna e localizada, ocorre em pessoas com alta resistência ao bacilo. As lesões são poucas (ou única), de limites bem definidos e um pouco elevados e com ausência de sensibilidade (dormência). Ocorrem alterações nos nervos próximos à lesão, podendo causar dor, fraqueza e atrofia muscular.
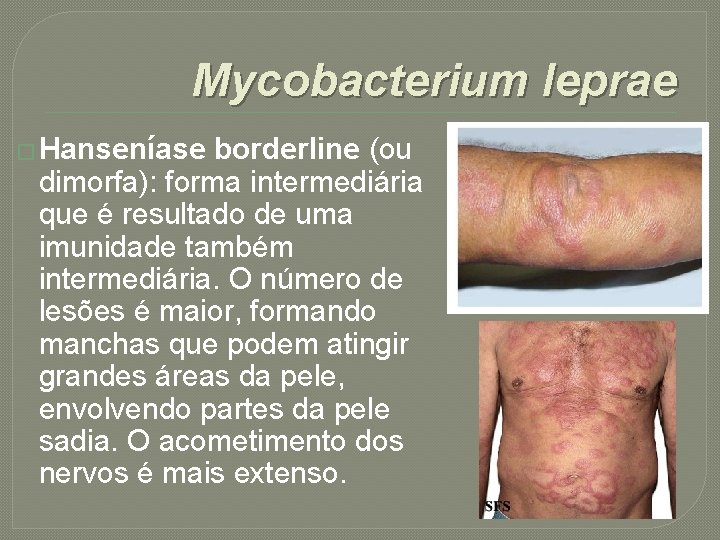
Mycobacterium leprae � Hanseníase borderline (ou dimorfa): forma intermediária que é resultado de uma imunidade também intermediária. O número de lesões é maior, formando manchas que podem atingir grandes áreas da pele, envolvendo partes da pele sadia. O acometimento dos nervos é mais extenso.
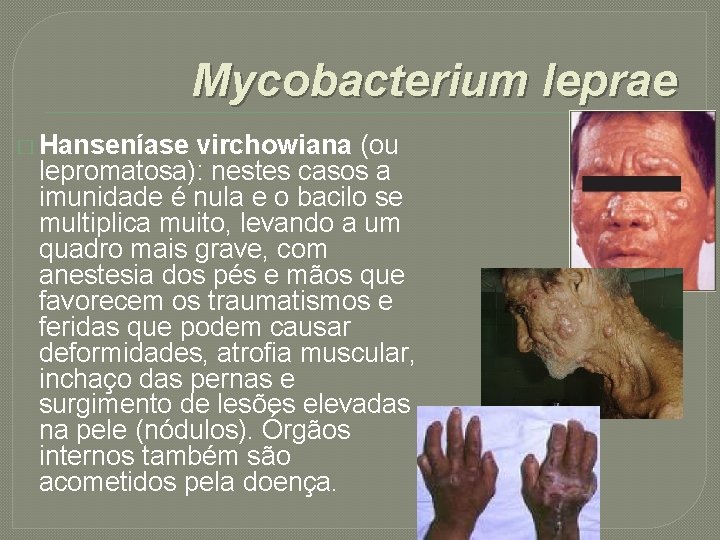
Mycobacterium leprae � Hanseníase virchowiana (ou lepromatosa): nestes casos a imunidade é nula e o bacilo se multiplica muito, levando a um quadro mais grave, com anestesia dos pés e mãos que favorecem os traumatismos e feridas que podem causar deformidades, atrofia muscular, inchaço das pernas e surgimento de lesões elevadas na pele (nódulos). Órgãos internos também são acometidos pela doença.
- Slides: 40