Avansert HLR AHLR Sven Erik Gisvold Anestesiavd St








































- Slides: 45

Avansert HLR - AHLR Sven Erik Gisvold Anestesiavd. St Olavs Hospital 1

Årsaker til Livløshet • Hjertesykdom • Kvelning Drukning Fremmedlegemer • Pusteproblemer Luftveisproblem Lungesykdom • Overdoser • Skader og elektriske støt Coronarsykdom Rytmeforstyrrelser ”Hearts too good to die” Respirasjonsstans 2

Hvordan Konstatere Livløshet ? • Sjekke: Våkenhet Respirasjon Sirkulasjon Snakk til pasienten Klip hardt – smertestimulus, Reaksjon? Respirasjon: Fri luftvei, hodet bakover Haka fram Puster pasienten? Sirkulasjon: Har pasienten puls? Vanskelig punkt ! 3

Skal man kjenne etter puls? • Kontroversielt tema • Puls er vanskelig å kjenne hvis den er svak. • Er man i tvil så har pasienten ikke puls • Helsepersonell skal kunne dette. Tren! 4

Hvis pasienten Puster • Da er det liv i pasienten • Hold Fri Luftvei, hodet lett bakover haka fram • Etter et minutt, legg pas forsiktig i stabilt sideleie Ikke forlat pasienten, ring 113 5

Hvis pasienten er Livløs • Be noen varsle - Ring 113 • Start Basal HLR 30 gode brystkompresjoner, frekvens ca 100/min 2 Innblåsninger Fortsett uten pause til hjelpen kommer Unngå pauser. ( ”Hands off tid”) 6

Bare brystkompresjoner Ingen innblåsninger? • Ved plutselig hjerte-stans • Helt OK å gjøre bare brystkompresjoner de første par minutter. • Olasveengen T et al. Acta Anesthesiol Scand 2008 in press 7

Hvis livløsheten skyldes Pusteproblemer/kvelning/drukning • Start alltid med 5 innblåsninger Før brystkompresjoner Dette gjelder alltid ved livløshet hos barn Det er ikke sikkert hjertet har stoppet helt Innblåsninger alene kan være tilstrekkelig! 8

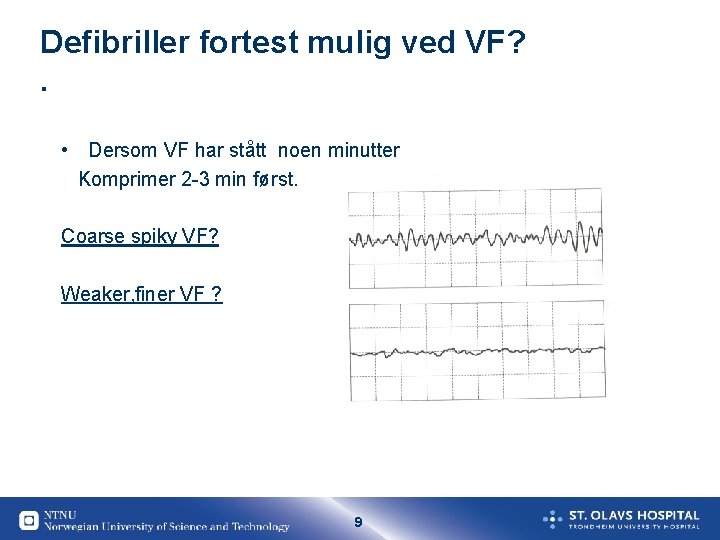
Defibriller fortest mulig ved VF? . • Dersom VF har stått noen minutter Komprimer 2 -3 min først. Coarse spiky VF? Weaker, finer VF ? 9

Kompresjoner før Defibrillering Hvorfor? • Hjertet er surt og hypoxisk • H side av hjertet oppblåst – høye trykk • 3 min kompresjon kan bedre dette • Større sjanse for vellykket defibrillering 10

En typisk 3 -min sløyfe ved AHLR • Hvis VF – evt komprimer 3 min Så defibriller Komprimer 1 min observer rytme og evt puls. Hvis fortsatt VF eller PEA 1 mg Adrenalin fortsett komprimering/innblås etter ytterligere 2 min Defibr hvis VF. 11

3 min sløyfe ved Asystoli/PEA • • • Kompresjon og innblåsning Atropin 3 mg v asystoli Adrenalin 1 mg Etter 3 min vurder raskt rytme og evt fortsett Ved PEA – alltid fortsett med kompresjon Hvis ikke puls kjennes. 12

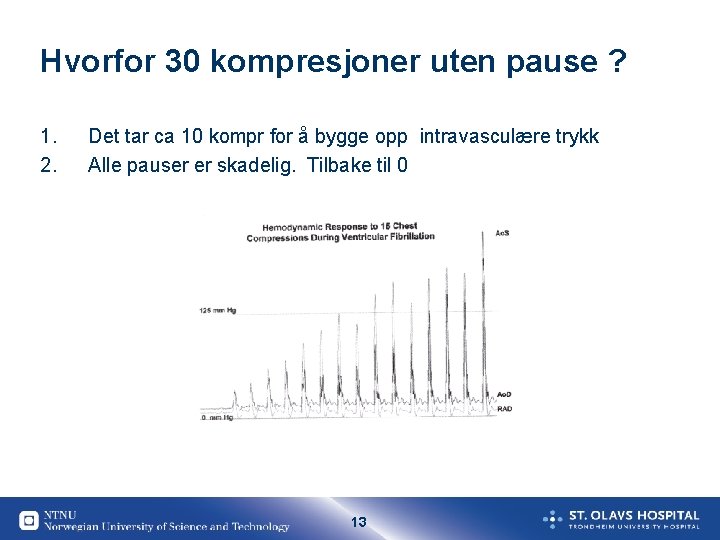
Hvorfor 30 kompresjoner uten pause ? 1. 2. Det tar ca 10 kompr for å bygge opp intravasculære trykk Alle pauser er skadelig. Tilbake til 0 13

AHLR Barn ( < 8 år ) • Alltid start med 5 innblåsninger • Hurtig sjekk av puls • Deretter 15: 2 • Relativt mer vekt på innblåsninger • Sikre luftveien snarest mulig. 14

Medikamenter ved AHLR • • Adrenalin 1 mg iv/2 mg i tuben hvert 3. min Atropin 3 mg (en gang) v Asystoli Amiodarone (Cordarone) etter 2 mislykkede sjokk v VF 300 mg iv, evt gjentatt 150 mg Trombolyse ? ? Buffer (bikarbonat/Tribonat)? ? 15

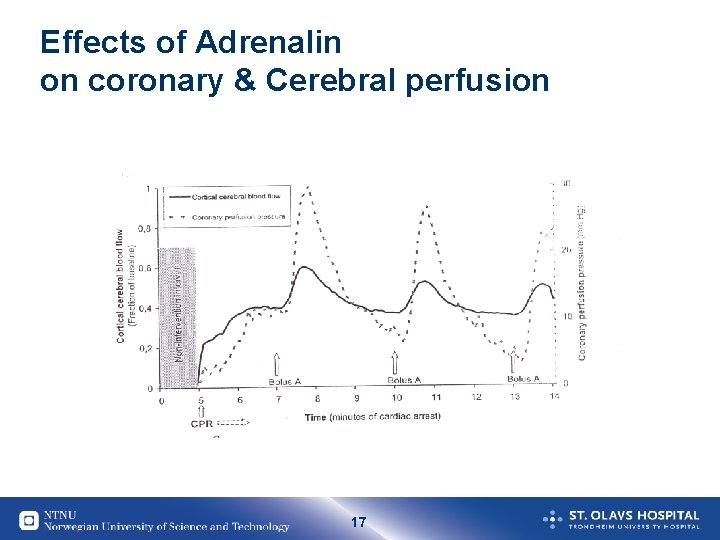
Hvorfor Adrenalin ved HLR ? • Økt perifer motstand Økt trykk i aorta Økt coronar perfusjon Økt cerebral perfusjon • Større sjanse for vellykket resultat ? 16

Effects of Adrenalin on coronary & Cerebral perfusion 17

Buffer ved HLR • Melkesyreacidose pga O 2 mangel • H+ HCO 3 - H 2 CO 3 H 2 O + CO 2 • Forutsetter god sirkulasjon , derfor liten virkning av buffer under pågående HLR 18

Livløshet pga Pusteproblemer • Drukning/Kvelning/overdose • Hjerterytme Tachycardi ( stress) Bradycardi PEA Asystoli (kan ta lang tid!) 19

Forekomst av drukning • 3 -400 pr år i Norge, 100 dødsfall • 50% Alkoholpåvirket Bacchus har tatt flere liv enn Neptun! • Mange er gode svømmere 20

Noen går rett til bunns • Sommerdag – kaldt vann – alkohol Hopper uti – går rett til bunns – borte. Mulig forklaring Vagusreflex - Asystoli Gisping og Inhalasjon av vann 21

Den langsomme død i vannet • Gradvis hypoterm • Nedsatt bevissthet og dømmekraft • Bevisstløs – kraftløs – Drukning Evt hjertestans/VF pga lav temperatur 22

Drukning er kvelning • Tørr drukning - Larynxspasme Flytende i vannet • Våt Drukning - Spasmen løsner Lungene fylles m vann Synker Hjertet kan slå i mange minutter 23

Generelle prinsipper for HLR Pasienten synes livløs Hvis sikker puls – Ventiler Hvis ikke sikker puls - Full HLR Start alltid med innblåsning først ved mistanke om kvelning / drukning som årsak til livløshet 24

Mirakuløse overlevelser etter lang tid i kaldt vann • • Trondheim Lørenskog Bergen Tromsø 1963 1975 1991 2000 25

Recovery from drowning in fresh water • Tone Dahl Kvittingen, anestesiavd • Arne Næss, kir avd Sentralsykehuset i Trondheim BMJ 1963; may 18. pg 1315 -17 26

A cold winter day -10 C Partially frozen river • • 5 year old boy drowned , in water 30 min To hospital after 1 hour – ongoing CPR After 3 h 24 C – ROSC gasping 10 days obeys command 6 weeks speaking 7 weeks return of vision 6 months almost normal 27

28 Adresseavisen 7. mars 1962

Avdelingsoverlege anestesiavd. 29 i Trondheim, Tone Dahl Kvittingen

Survival after 40 min submersion without cerebral sequelae • 5 year old boy - 40 min submersion in ice cold fresh water CPR , correction of acidosis – ROSC Day 2 extubated. The patient immediately started talking intelligently Siebke H, Rod T, Breivik H, Lind B. Lancet 1975, 7. june, 1275 -7 30

Cold water drowning in the North Sea • • • 51 år gammel mann , 40 min i vannet HLR i 2 timer før ankomst Bergen CPB startet etter 190 min HLR Normal temp etter 60 min Extubert neste dag Tilsynelatende helt frisk 31

Resuscitation from accidental hypothermia of 13, 7 C with circulatory arrest • • • 29 year old female swedish doctor 1820 accident, 1900 stopped moving 1939 start CPR, 1956 Intubated 2110 arr. Tromsø , 2155 CPB tp 13, 7 2200 VF, 2215 Pulse, temp 14, 2 After 5 months normal mental function Back to work Gilbert M et al. Lancet 2000; 355: 375 -6 32

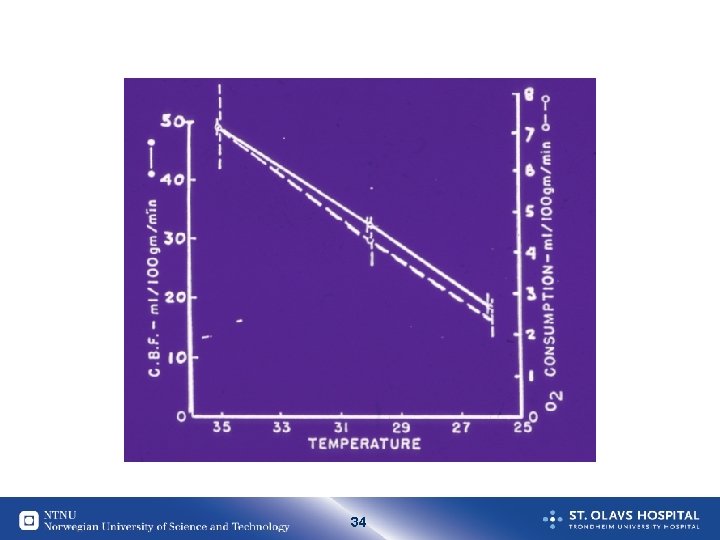
Hvordan er dette mulig? • Nedkjøling av hjernen før hjertet stopper Lungene fylles av kalt vann mens hjertet fortsatt slår • Dykkerefleksen Kroppen settes på ”sparebluss” Bradycardi, sirkulasjon til hjerte og hjerne prioriteres 33

34

Når skal man starte HLR og når bør man la være ? • • Hvis i tvil – start – ring – be om hjelp Høy alder`? Demens? Sykehjem? Cancer? Metastaser ? Langvarig alvorlig sykdom? • Når bør HLR forsøk avsluttes ? oftest en legeavgjørelse Ved Hypotermi: La alltid tvilen komme pas. til gode Start BHLR, fortsett inn til sykehus 35

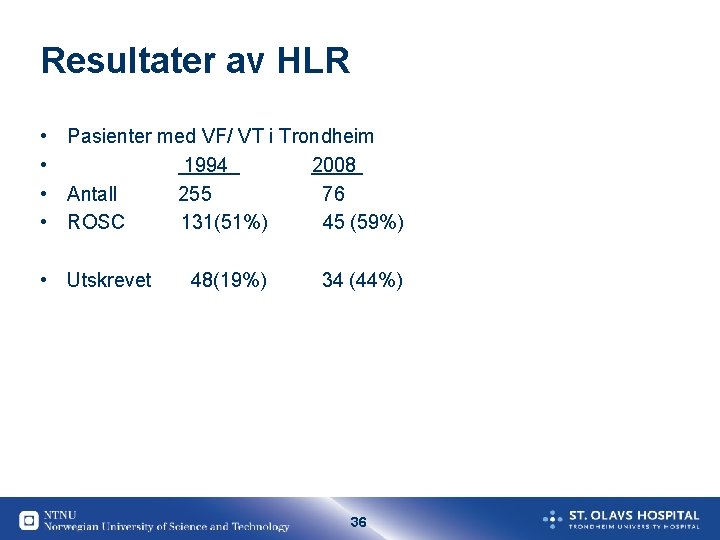
Resultater av HLR • Pasienter med VF/ VT i Trondheim • 1994 2008 • Antall 255 76 • ROSC 131(51%) 45 (59%) • Utskrevet 48(19%) 34 (44%) 36

Fremmedlegeme i halsen ? • • • Evt dunk i ryggen hvis våken Kraftige brystkompresjoner Heimlichs manøver Kan få fremmedlegemet løs Evt Laryngoscop og Magills tang Evt ”Finger sweep” 37

Behandling etter vellykket HLR • • Intensivbehandling i sykehus Sedasjon og respiratorbehandling oxygenering/ventilasjon Optimere blodtrykk Elektrolyttkontroll, se-Natrium Blodsukkerkontroll Evt Hypothermibehandling 32 -33 gr i 24 timer hvis pas ikke våkner. 38

Mulig reversible årsaker til livløshet • • • Hypoxi Hypovolemi Overtrykkspneumothorax Lungeemboli Hyperkalemi Sepsis hos barn 39

Noen Myter om Gjenoppliving Myte 1 Vi redder pas til et pleietrengende liv Feil! > 90% av overleverne klarer seg selv 5 -7% pleietrengende (prisen vi må betale) 40

Myte 2 • Hvis pasienten overlever er livsprognosen dårlig Feil! De lever nesten like lenge som andre I samme alder 41

Myte 3 • Hjertestans rammer bare veldig syke hjerter Feil! Plutselig stans (VF) er ofte et plutselig elektrisk ulykkestilfelle i et ellers friskt hjerte/god hjertemuskel. 42

Fare for Stans ved Hjerteinfarkt • Ca 20 -30% av de som har akutt infarkt dør av akutt stans før de kommer til sykehus • De fleste kan forhindres hvis noen i omgivelsdene behersker HLR og kan varsle 43

Forekomst av stans utenfor sykehus • Cirka 3000 pr år I Norge Plutselig/potensiellt reversibel livløshet (OHCA) minst 3 -500 av disse bør kunne reddes 350 dør av trafikkulykker. 44

Kjeden som redder liv ”The Chain of Survival” • Tidlig varsling - ring 113 AMK • Tidlig start Basal HLR Ikke vent på ekspertene! • Tidlig defibrillering • Riktig oppfølging etter reetablert egensirkulasjon (ROSC) Intensivbehandling, evt nedkjøling www. nrr. org www. erc. edu 45