Atteintes crbrovasculaires et Infection par le VIH M
Atteintes cérébro-vasculaires et Infection par le VIH M. Zuber Unité Neuro-vasculaire, Hôpital Sainte-Anne, Paris

AVC : problème de santé publique n Nombreuses conséquences lourdes n n 1ère cause de handicap acquis chez l’adulte 2ème cause de trouble cognitif 3ème cause de mortalité Mobilisation récente des instances n n Mise en place de filières de prise en charge Développement de structures spécialisées (UNV)
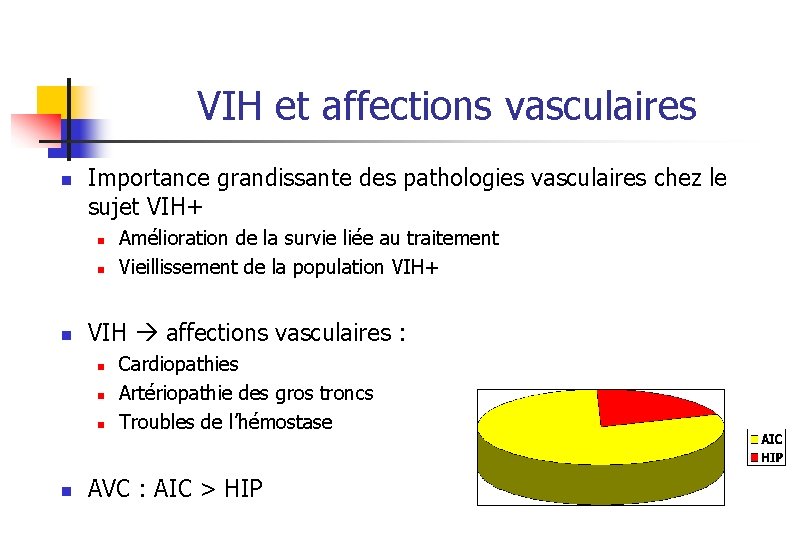
VIH et affections vasculaires n Importance grandissante des pathologies vasculaires chez le sujet VIH+ n n n VIH affections vasculaires : n n Amélioration de la survie liée au traitement Vieillissement de la population VIH+ Cardiopathies Artériopathie des gros troncs Troubles de l’hémostase AVC : AIC > HIP

Lien entre VIH et AVC ? n Etudes autopsiques n n n 6% à 34% d’AVC fréquence d’affections cérébrales associées Etudes cliniques longtemps discordantes n n n Nombreuses études ne mettant pas en évidence de liens Engström. Am J Med, 1989. n 1600 pts SIDA : taux annuel d’AVC = 0, 75% n population ~ 0, 025% Evers, Cerebrovasc Dis, 2003. n 772 pts HIV+ : taux annuel d’AVC = 0, 22% n ~ 5 fois le taux de la population

SIDA : quel risque d’AVC ? Cole et al, Stroke 2004 n Etude prospective en population : n n n Baltimore+Washington, 1988 -1991 ~ 4 millions de personnes 15 -44 ans Définition SIDA : CDC 1987 Incidences AVC isch+hémorr en cas de SIDA : 0, 2% par an Augmentation du risque d’AVC en cas de SIDA : n AVC ischémique 13, 7 (IC 95%: 6, 1 – 30, 8) n AVC hémorragique 25, 5 (IC 95%: 11, 2 – 58, 0) Risques restent élevés si AVC avec autre cause potentielle exclus

AIC et VIH + : mécanismes variés Nécessité d’un bilan précis mais ciblé Cardiologiques : • ECG • ETT • ETO • Holter Biologiques : • Hémostase • Cholestérol • APL, FAN • Sérologies, … Artérielles : • Echo-doppler cervical • ARM • Doppler transcrânien • Angioscanner • Angiographie conventionnelle Autres : • Biopsie musculaire • Biopsie cérébro-méningée • Prélèvement génétique • etc ….

Mécanismes des AIC chez le VIH+ (1) n n Toute cause d’AIC du sujet jeune (dissection artérielle…) Causes cardiaques fréquentes n n Dysfonction cardiaque du VIH+ Variété des causes : n n Endocardites bactériennes, toxoplasmiques et non infectieuses Cardiomyopathie dilatée Thrombus mural Dégénérescence myxoïde des valves

Mécanismes des AIC chez le VIH+ (2) n Etats prothrombotiques : n n n Déficience en protéine S APL Tardivement : hyperviscosité, anémie, CIVD Oestrogènes à fortes doses Toxicomanie IV : n n Héroïne Crack

Mécanismes des AIC chez le VIH+ (3) n Vasculopathies : n Infectieuses : - BK - Syphilis - Toxoplasmose, Cryptococcose, autres mycoses - VZV, CMV, HSV n n n Lymphomes Liées au traitement Liée au VIH : « HIV related CNS vasculopathy » : modifications des artères intracérébrales avec ou sans inflammation : petit calibre / gros calibre

Vasculopathie cérébrale liée au VIH n Hypothèses physiopathologiques : n complexes immuns circulants Gherardi, Arthritis Rheum, 1993 n n dysfonction endothéliale médiée par 1) le virus lui-même Bagarsa, AIDS, 1996 2) une dérégulation des cytokines Zietz, Am J Pathol, 1996 Intérêt du traitement antiviral ?
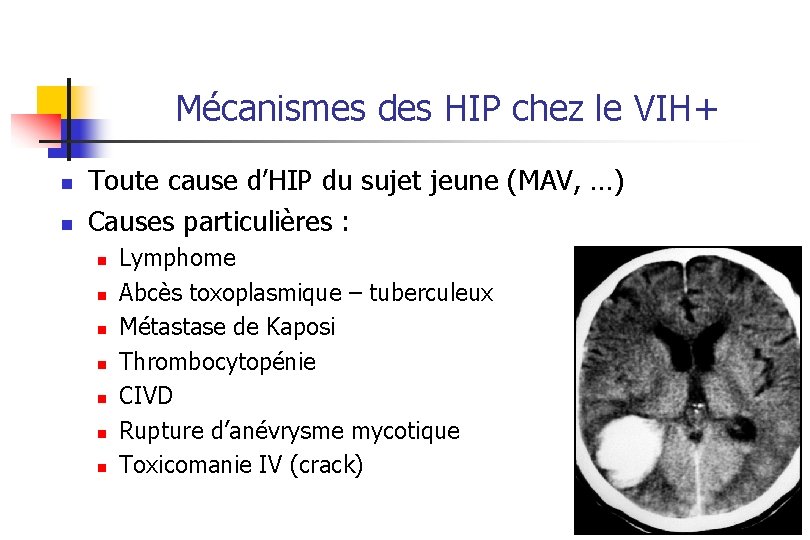
Mécanismes des HIP chez le VIH+ n n Toute cause d’HIP du sujet jeune (MAV, …) Causes particulières : n n n n Lymphome Abcès toxoplasmique – tuberculeux Métastase de Kaposi Thrombocytopénie CIVD Rupture d’anévrysme mycotique Toxicomanie IV (crack)
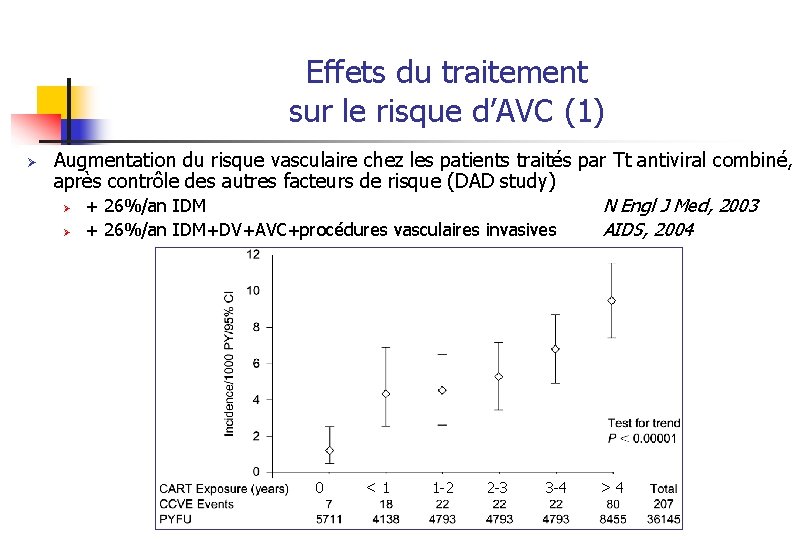
Effets du traitement sur le risque d’AVC (1) Ø Augmentation du risque vasculaire chez les patients traités par Tt antiviral combiné, après contrôle des autres facteurs de risque (DAD study) Ø + 26%/an IDM N Engl J Med, 2003 Ø + 26%/an IDM+DV+AVC+procédures vasculaires invasives AIDS, 2004 0 <1 1 -2 2 -3 3 -4 >4

Effets du traitement sur le risque d’AVC (2) Athérosclérose carotidienne majorée Inhibiteurs des protéases (ritonavir > autres ? ) Nombreuses modifications métaboliques, et notamment : - hypercholestérolémie - hypertriglycéridémie - hyperinsulinémie avec insulinorésistance Effets sur - état pré-athérosclérose (épaisseur intima média) - évolutivité des lésions d’athérosclérose Prévention : surveillance glycémie – lipides (régime, statine)

Prise en charge d’un AVC n En aigu : pas de particularité si VIH+ n n Ne pas négliger les symptômes transitoires (AIT) Hospitalisation d’urgence dans une structure adaptée Prise en charge couplée diagnostique et thérapeutique explorations hémostase – artérielles – cardiaques A distance : n n Réinsertion socio-professionnelle d’un sujet handicapé Multiplicité n n des suivis médicaux et paramédicaux des traitements Risque dépressif Risque de récidives
- Slides: 14