Atresia de Esfago Oesophageal atresia L Spitz Current























- Slides: 31

Atresia de Esôfago Oesophageal atresia L. Spitz Current Paediatrics Volume 11, Issue 4 , Pages 281 -285 , August 2001 Coordenação: Evelyn Mirela www. paulomargotto. com. br Brasília, 8 de outubro de 2012

Sumário: Apesar da taxa de sobrevida média das crianças com Atresia Esofágica (AE) supera 90%, esta condição continua a ser responsável por morbidade significativa: v Consequência das anormalidades congênitas associadas em que as malformações cardíacas (2%) são mais proeminentes!

Sumário: Complicações precoces secundárias ao reparo incluem: v Deiscência Anastomótica; v Estenoses; v Fístula Recorrente; Complicações tardias incluem: v Traqueomalácia causando crises agudas ameaçadoras à vida; v Refluxo Gastroesofágico; v Desordens respiratórias e de motilidade esofagiana.

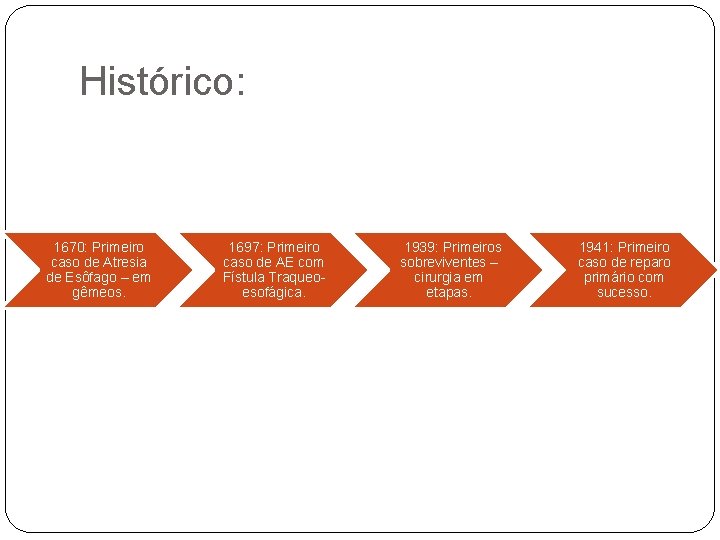
Histórico: 1670: Primeiro caso de Atresia de Esôfago – em gêmeos. 1697: Primeiro caso de AE com Fístula Traqueoesofágica. 1939: Primeiros sobreviventes – cirurgia em etapas. 1941: Primeiro caso de reparo primário com sucesso.

INCIDÊNCIA: 1: 4500 nascidos vivos. Fonte: Setor de cirurgia neonatal: experiência de 3 anos: Francisco A. Trindade. I; Ricardo José Vieira. I; Luciano Gazzoni Machado. I; Marco Aurélio F. Moreira. II; Manoel E. S. Modelli. III; Edison C. M. dos Reis. II; Célio R. Pereira. IV Unidade de Cirurgia Pediátrica do Hospital de Base de Brasilia IResidentes da UCP-HBDF IIPreceptores da UCP-HBDF IIICoordenador do Programa de Residência Médica UCP-HBDF. Responsável pelo Setor de Cirurgia Neonatal IVChefe da Unidade de Cirurgia Pediátrica do HBDF Pediatria (São Paulo) 1999; 21: 95 -102

Diagnóstico: Diagnóstico Pré-Natal: v Presença de Polidrâmnio: indica obstrução intestinal alta (Ex. : AE); v Estômago pequeno/ausente no US pré-natal. A combinação de ambos é em 56% dos casos preditiva de Atresia Esofágica!

Diagnóstico: v É também possível visualizar a distensão do esôfago proximal e ver inchaço e regurgitação. • Uma proporção significativa (44%) dos fetos diagnosticados com AE no pré-natal tem um defeito cromossômico, principalmente Trissomia do 18!

Diagnóstico: Diagnóstico perinatal: v Toda criança com história materna de polidrâmnio deveria ter sonda nasogástrica passada ao nascimento para excluir a possibilidade de AE! v O diagnóstico deve ser suspeitado: ü RN excessivamente salivador; ü Tosse e engasgos; ü Cianose à primeira dieta.

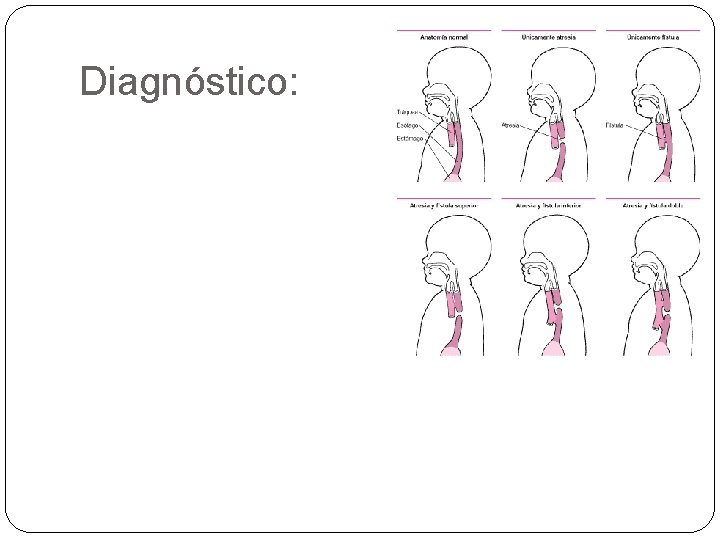
Diagnóstico: v O diagnóstico é confirmado pela falha de progressão de uma sonda nasogástrica de grande calibre (8 – 10) até o estômago: ü O tubo geralmente não progride além de 10 cm a partir do nariz; ü A radiografia abdominal irá revelar a ponta da sonda no tórax superior; ü Ar no trato gastrointestinal indica a presença de fístula!

Diagnóstico:

Anomalias Associadas: O distúrbio precoce na organogênese na AE é responsável pela alta incidência das anomalias associadas (até 50%): v Anomalias Cardíacas: as mais comuns (29%); v A seguir, em ordem decrescente: anomalias gastrointestinais (atresia duodenal e anomalias anorretais), anormalidades genitourinárias e esqueléticas (vertebrais, membros).

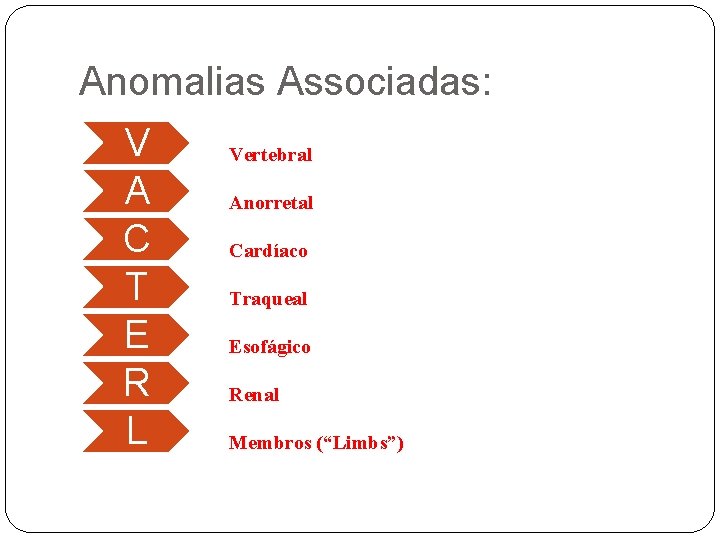
Anomalias Associadas: V A C T E R L Vertebral Anorretal Cardíaco Traqueal Esofágico Renal Membros (“Limbs”)

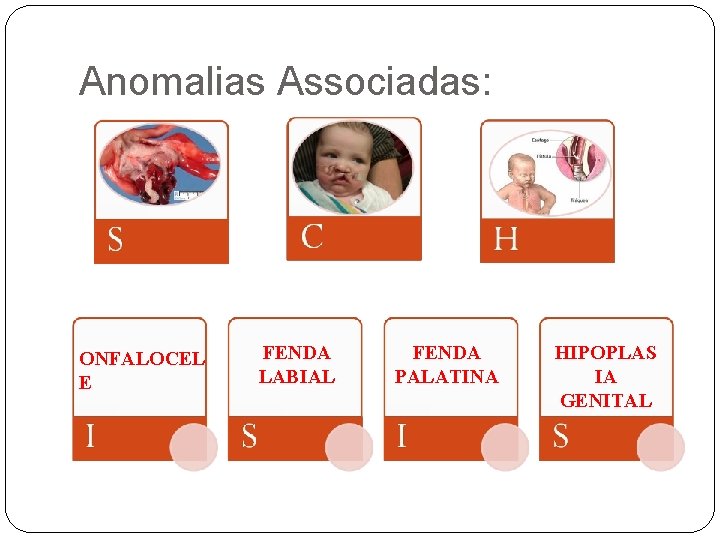
Anomalias Associadas: C Coloboma Coração (“Heart”) H Atresia anal A Retardo de Crescimento R Genitais (hipoplasia) G Orelha (“Ear”) E

Anomalias Associadas: ONFALOCEL E FENDA LABIAL FENDA PALATINA HIPOPLAS IA GENITAL

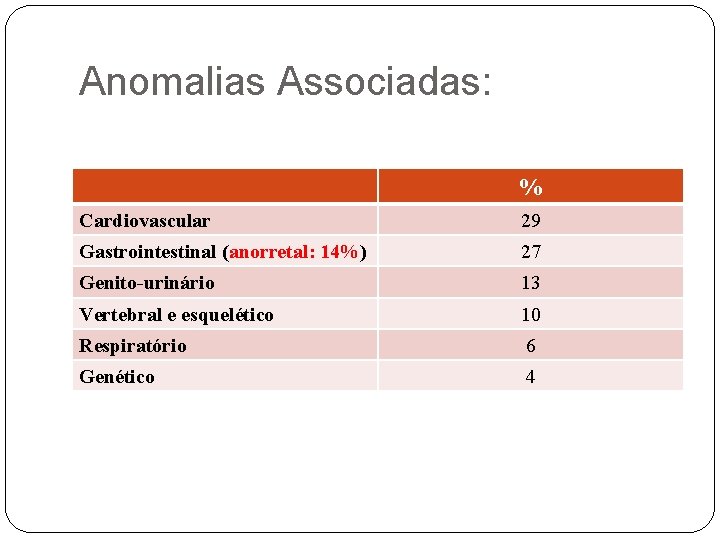
Anomalias Associadas: % Cardiovascular 29 Gastrointestinal (anorretal: 14%) 27 Genito-urinário 13 Vertebral e esquelético 10 Respiratório 6 Genético 4

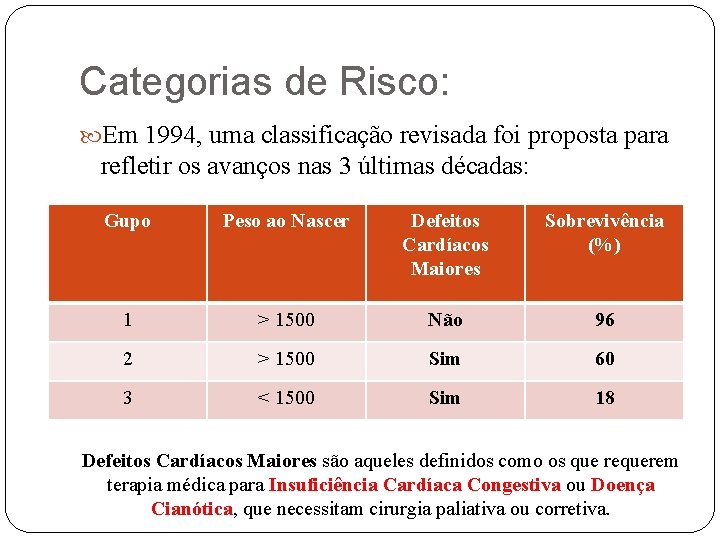
Categorias de Risco: Em 1994, uma classificação revisada foi proposta para refletir os avanços nas 3 últimas décadas: Gupo Peso ao Nascer Defeitos Cardíacos Maiores Sobrevivência (%) 1 > 1500 Não 96 2 > 1500 Sim 60 3 < 1500 Sim 18 Defeitos Cardíacos Maiores são aqueles definidos como os que requerem terapia médica para Insuficiência Cardíaca Congestiva ou Doença Cianótica, que necessitam cirurgia paliativa ou corretiva.

Manejo: O estado cardíaco de todas as crianças com AE devem ser investigados com Ecocardiograma; A criança deve estar estável para a cirurgia – a exceção: criança com dificuldade respiratória severa pode se beneficiar de ligação de fístula distal de emergência; Não se opera crianças com: v Agenesia Renal Bilateral (Síndrome de Potter); v Defeitos Cromossômicos incompatíveis com a vida (trissomia do 18); v Anomalias Cardíacas incorrigíveis.

Manejo: Broncoscopia/esofagoscopia: elucidar a anatomia do defeito e excluir uma fístula traqueoesofágica (FTE) proximal; A cirurgia padrão é a ligação extrapleural da FTE e anastomose término-terminal primária entre o coto esofagiano proximal e o esôfago distal No evento de um “Long Gap”: manejo controverso!

Manejo: Manejo da AE com “Long Gap”é um problema particularmente difícil. A variedade anatômica inclui: ü ü AE isolada sem fístula (13%); AE com fístula proximal. Manejo inicial inclui: ü Endoscopia: excluir fístula proximal; ü Gastrostomia; ü Via de acesso à brecha.

Manejo: Se o gap é menor do que 2 corpos vertebrais: tentar reparo primário; Se o gap é maior do que 2 corpos vertebrais: anastomose primária após 2 – 3 meses, sucção alta, gastrostomia; Se o gap é muito grande (> que 6 - 8 corpos vertebrais): substituição esofagiana. O tamanho da brecha é medido radiologicamente antes da cirurgia!!

Complicações do Pós Operatório: Complicações Precoces: q Deiscência Anastomótica: ü Incomum: 20% dos casos em estudo contrastado; ü Dentro das primeiras 24 – 72 horas; ü Clínica: Desconforto Respiratório Precoce (Pneumotórax hipertensivo); ü Tratamento: exploração cirúrgica e reparo. Rupturas tardias geralmente são menores, curam espontaneamente, mas aumentam o risco de estenose!

Complicações do Pós Operatório: q Estenose Anastomótica: ü Incidência: 40% dos pacientes; ü Clínica: Infecções respiratórias recorrentes; episódios de apnéia/cianose; ü Diagnóstico: esofagograma (posição prona). Confirmar com broncoscopia; ü Tratamento: divisão da fístula e reparo dos defeitos traqueal e esofágico.

Complicações do Pós Operatório: Complicações Tardias: q Traqueomalácia: ü Incidência: 5% dos casos; ü Causa: fraqueza estrutural da parede da traquéia (deficiência de cartilagem) – colapso das VAS durante expiração; ü Clínica: estridor progressivo levando à cianose/apnéia; ü Diagnóstico: radiografia lateral do tórax. Broncoscopia (o melhor): colapso ântero- posterior; ü Tratamento: aortopexia.

Complicações do Pós Operatório: q Refluxo Gastro-Esofágico (RGE): ü Incidência: 40% dos casos (50% requer cirurgia anti-refluxo); ü Clínica: Vômitos; Sintomas Respiratórios (aspiração); Esofagite Péptica (estenose/úlcera); ü Tratamento: Estenose responde à cirurgia.

Complicações do Pós Operatório: q Desordens da Motilidade: ü Ocorre principalmente no esôfago distal; ü Contribui para problemas na deglutição (anos); Obstrução por alimentos sólidos pode ocorrer na ausência de uma estenose anatômica somente por conta da motilidade anormal!

Complicações do Pós Operatório: q Crescimento: ü Tendência dos sobreviventes em permanecer nos percentis mais baixos de peso: Desaparece no adulto e não é estatisticamente significativo!

Resumindo – Pontos Práticos: Estômago pequeno/ausente no US pré-natal podem ser indicativos de atresia esofágica, especialmente associados com polidrâmnio; Anomalias associadas estão presentes em 50% dos casos: defeitos cardíacos são os mais comuns; Fatores de risco para morbidade incluem: muito baixo peso (< 1500 g) e anomalias cardíacas maiores; Complicações precoces incluem: deiscências, estenoses e fístula recorrente; Complicações tardias incluem: traqueomalácia e RGE.




Consultem também (do Livro Assistência ao Recém-Nascido de Risco, 3ª Edição, 2013, no prelo, Editado por Paulo R. Margotto Clicar aqui! Atresia de esôfago Jaisa Maria Magalhães de Moura