Assistncia respiratria imediata ao prtermo extremo VENTILAO MEC











































- Slides: 57

Assistência respiratória imediata ao pré-termo extremo VENTILAÇÃO MEC NICA, VENTILAÇÃO NÃO INVASIVA, CPAP nasal inicial, SURFACTANTE CPAP nasal Paulo R. Margotto Prof. Do Curso de Medicina da Escola Superior de Ciências da Saúde (ESCS)/SES/DF www. paulomargotto. com. br pmargotto@gmail. com ENCONTRO NEONATAL EM FORTALEZA 22 -23/9/2011

Assistência respiratória ao prétermo extremo Morley CJ et al (2008): estudo multicêntrico randomizado (ao nascer) CPAP nasal (307 RN) ou Intubação e Ventilação (303 RN) (RN pré-termo extremo: 25 -28 semanas) -Morte/DBP IGpc de 36 sem: 34% x 37%): OR: 0, 8(0, 58 -1, 12) -Falha do CPAP: 46% ; redução em 50% do uso surf -Complicação: Pneumotórax (9, 1%-CPAP x 3%-Int) Sem diferenças na HIV, Leucomalácia, ECN, PCA, esteróide Estes RN muito prematuros, 25 -26 -27 -28 semanas podem ser tratados com CPAP desde o nascimento

Assistência respiratória ao prétermo extremo Rojas et al Colombian Neonatal Research Network): 2009. IG: 27 -31 sem Intubação-Surfactante-Extubação-CPAP nasal (141 RN) X CPAP nasal (138 RN) Resultados: VM: 26% (tratado) X 39%(controle): p<=0, 05 PTX: 2% (tratado) x 9% (controle): p<-0, 05 Surfac resgate: 12% (tratado) x 26% (controle): p<=0, 05 DBP: SEM DIFERENÇAS Níveis para intubação: Fi. O 2>0, 75, Pa. CO 2>65 mm. Hg e apnéia Considerados muito altos

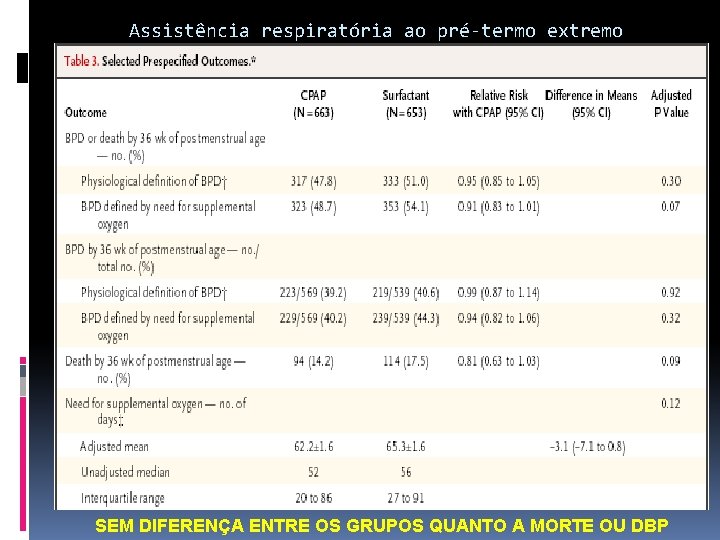
Assistência respiratória ao pré-termo extremo Support Study Group: 2010 (NICHD) CPAP (663 RN) x Surfactante (653 RN): 2010 24 sem a 27 sem 6 dias Randomização antes do nascimento

Assistência respiratória ao pré-termo extremo SEM DIFERENÇA ENTRE OS GRUPOS QUANTO A MORTE OU DBP

Assistência respiratória ao pré-termo extremo Os RN do grupo CPAP sobreviveram mais e necessitaram de menos dias de ventilação Necessitaram menos de corticóides para displasia broncopulmonar

Assistência respiratória ao pré-termo extremo Outros desfechos: -morte intrahospitalar -24 semanas 0 dia e 25 semanas 6 dias de gestação, Menores taxas de morte intrahospitalar no grupo do CPAP: 23, 9% vs 32, 1% (menor risco para o CPAP : 0, 74 ( 0, 57 - 0, 98)- p= 0, 03 -26 semanas a 27 sem 6 dias: sem diferenças -Pneumotórax: sem diferença entre os grupos Support Study Group: 2010 (NICHD)

Assistência respiratória ao pré-termo extremo A estratégia com CPAP resultou: Menor índice de intubação Redução na necessidade de corticóide pós- natal Menor duração da ventilação sem o aumento do risco de desfechos adversos neonatais Permite-se a consideração do uso de CPAP como uma alternativa à rotina de intubação e uso de surfactante em RN pré-termo Support Study Group: 2010 (NICHD)

Assistência respiratória ao pré-termo extremo CURPAP: Sandri et al, 2010 Surfactante profilático ou seletivo precoce combinado com CPAPnasal nos recém-nascidos prematuros extremos: 25 sem a 28 sem 6 dias Estudo multicêntrico, randomizado (antes do parto) Comparar: -a administração de surfactante profilático seguido por n. CPAP (intuba-surfactante-extuba para CPAPnasal) COM -CPAPnasal precoce seguido por surfactante precoce seletivo. REDUZ A NECESSIDADE DE VM NOS PRIMEIROS 5 DIAS?

Intervenção Grupo do surfactante profilático: Intubados para a administração de uma dose de alfa poractant (CUROSURFR) de 200 mg/kg Posição do tubo confirmada pela ausculta Durante a administração de surfactante, crianças foram ventiladas manualmente para facilitar sua distribuição Dentro de 1 hora, se possível, extubados para CPAPn, se drive respiratório estivesse presente VM Falha do CPAPn Ausência de drive respiratório

Intervenção Grupo do CPAPn Estabilizados em CPAP apenas Falha do CPAP nasal, e após radiografia de tórax Início de surfactante precoce seletivo em uma dose de 200 mg/kg. Posteriormente, as crianças foram tratadas como no grupo do surfactante profilático

Assistência respiratória ao pré-termo extremo Indicação de retirada da VM Extubação CPAP (dentro de 1 hora) Bom drive respiratório Fi. O 2 < 0, 4 para manter Sat. O 2 entre 85% e 92% Pressões relativamente baixas do ventilador MAP ( mean airways pressure- pressão média das vias aéreas) < ou igual a 7 e < ou igual a 8 cm H 2 O em ventilação mecânica convencional e ventilação de alta freqüência oscilatória, respectivamente Pa. CO 2 < 65 mm. Hg, p. H > ou igual a 7, 2

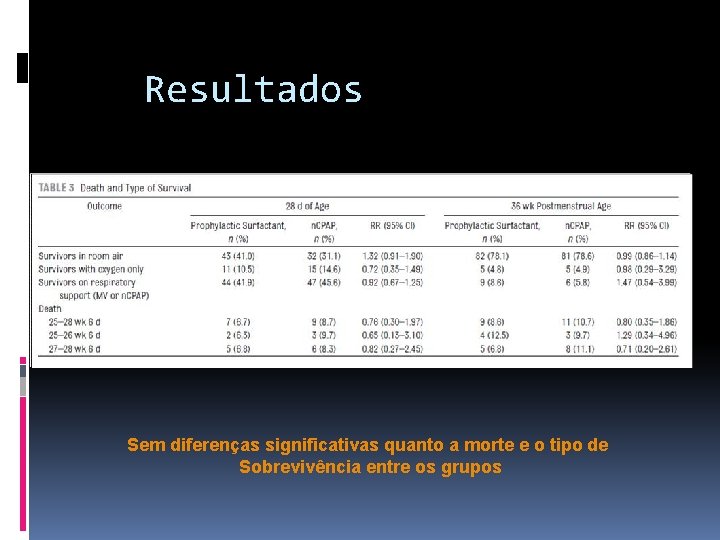
Resultados Sem diferenças significativas quanto a morte e o tipo de Sobrevivência entre os grupos

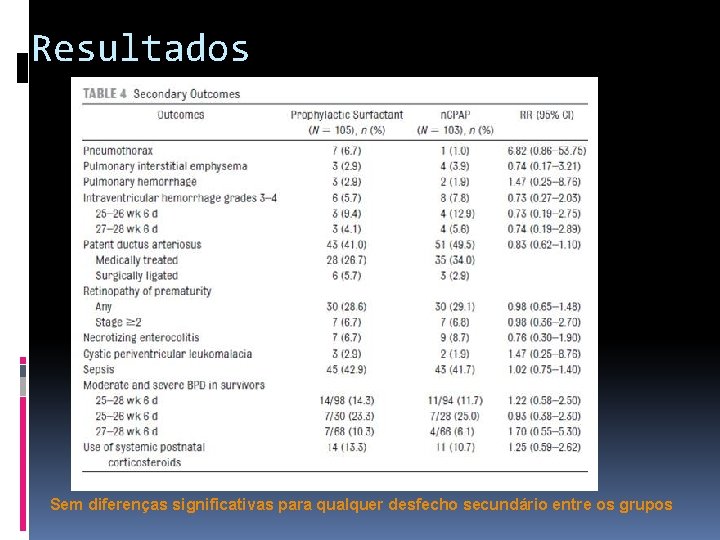
Resultados Sem diferenças significativas para qualquer desfecho secundário entre os grupos

relação à necessidade de VM nos primeiros 5 dias de vida entre os que foram tratados com Portanto! CPAP e surfactante profilático nos primeiros 30 minutos de vida e aqueles que utilizaram surfactante seletivo precocemente Um estudo retrospectivo recente (Booth C et al, 2006) mostrou que a maioria dos RN < 28 semanas de IG que foram inicialmente intubados, receberam surfactante e foram posteriormente colocados em CPAP poderiam ser mantidos em CPAP apenas.

Portanto! Como não houve diferença significativa entre os 2 grupos estudados, os achados do presente estudo sugerem que neonatos entre 25 -28 semanas de IG, respirando espontanemante, podem ser colocados inicialmente em CPAP e receberem surfactante posteriormente apenas em caso de SDR (48, 5%).

Portanto! CURPAP: 48, 5% do grupo CPAPn foram intubados para receber surfactante, mas a VM foi necessária somente em 33%, porque 15, 5% extubados com sucesso, evitando VM nos primeiros 5 dias de vida Assim: aproximadamente 1/3 dos RN intubados para surfactante puderam ser extubados para CPAPn Ensaio COIN: 46% dos RN entre 25 -28 sem randomizados para CPAP ao nascer VM nos primeiros 5 dias de vida

Pneumotórax Estudos prévios reportaram um aumento na incidência de pneumotórax nos tratados com CPAP em comparação àqueles em VM Surfactante profilático ou o uso de surfactante precoce Menor risco de pneumotórax (Stevens TP) Pneumotórax: CURPAP: 3, 8% In. Sur. E 6, 7% CPAP na sala de parto 1% COIN trial: CPAP na Sala de Parto 9, 1%

Conclusões CPAPnasal pode ser iniciado, logo após o nascimento, em neonatos com 25 -28 semanas de IG respirando espontaneamente. Surfactante deve ser administrado uma vez que sinais de SDR desenvolvam-se. Com essa estratégia: >50% dos RN vão necessitar apenas de CPAP; 48, 5% de intubação e surfactante e aproximadamente 1/3 vão necessitar de VM nos 5 primeiros dias de vida

Assistência respiratória ao pré-termo extremo Como ajudar os neonatologistas com este ensaio? Morley CJ (Austrália)-Editorial Iniciar o CPAP ao nascer nos RN pré-termos extremos tem importantes benefícios, mesmo que falhe em alguns e não apresenta sérios efeitos colaterais Prever quais bebês que não responderão ao CPAP e vão necessitar de VM constitui objetivo de futuros estudos N Engl J Med. 2010 May 27; 362(21): 2024 -6. Epub 2010 May 16

Assistência respiratória ao pré-termo extremo Preditores de falha do CPAPn (Fuchs, 2011) (RN de 23 -28 sem; 225 RN) 51% DE FALHA entre 3 -19 hs (mediana: 5, 6 hs) Preditores: Fi. O 2 de 35%-45% Diminui o tempo para o uso do surfactante (intubação seletiva precoce) sem aumento na taxa de intubação em relação a Fio 2 >45% e 60% Em estudo: contagem de corpos lamelares no aspirado gástrico (Verder, 2011)

Assistência respiratória ao pré-termo extremo PNEUMOTÓRAX Estudos prévios reportaram um aumento na incidência de pneumotórax nos tratados com CPAP em comparação àqueles em VM Surfactante profilático ou o uso de surfactante precoce Menor risco de pneumotórax (Stevens TP) Pneumotórax com o CPAPnasal precoce COIN trial: 9, 1% (alta Fio 2 primeiras 12 hs) Rojas et al: 9% SUPPORT trial: 6, 8% CURPAP trial: 3, 8% In. Sur. E 6, 7% CPAP na sala de parto 1%

Assistência respiratória ao pré-termo extremo Hemorragia intraventricular e Ventilação Mecânica A ventilação mecânica está associada com hemorragia intraventricular nos recém-nascidos pré-termos? Hospital Regional da Asa Sul/SES/DF

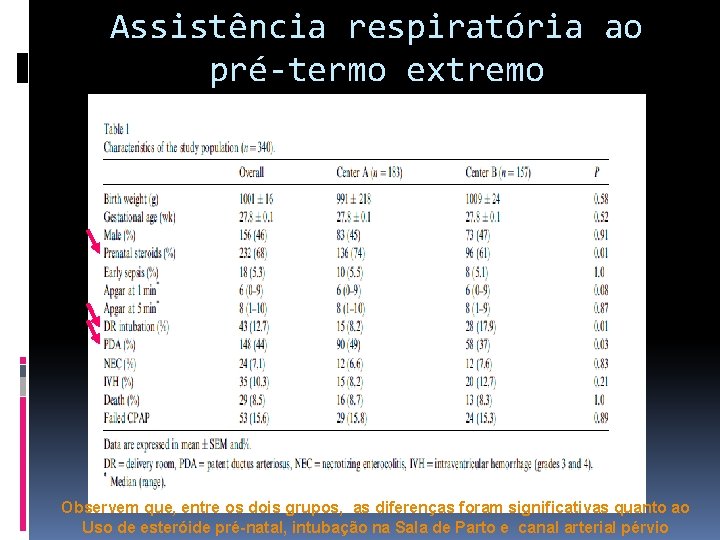
Assistência respiratória ao pré-termo extremo Observem que, entre os dois grupos, as diferenças foram significativas quanto ao Uso de esteróide pré-natal, intubação na Sala de Parto e canal arterial pérvio

Assistência respiratória ao pré-termo extremo O ajuste do odds ratio para HIV severa nos RN de muito baixo peso que recebeu VM na sala de parto foi de 2, 7 (CI: 1, 1 -6, 6 P=0, 03 A associação significativa entre HIV e VM precoce foi independente do Apgar, baixo peso, Pa. CO 2, uso de corticóide prénatal, sepse precoce, canal arterial pérvio Assim, a intubação implica como um fator independente para HIV severa

Assistência respiratória ao pré-termo extremo Pa. CO 2 Lindner et al. em uma triagem prospectiva demonstrou que o aumento da Pa. CO 2 não está associada com HIV nos RN de muito baixo peso que suportaram o CPAP Em outra linha, RN intubados não controlam os níveis de Pa. CO 2, que são ajustados pelos médicos

Assistência respiratória ao pré-termo extremo Mudanças na Sala de Parto CPAP precoce tem mudado a incidência da hemorragia intraventricular Unidade neonatal simples de um hospital aumentou o uso de CPAP de 14% para 70% e houve uma queda na incidência de HIV de 12% para 4% (Aly, 2004) Outro Centro relatou que quando a VM caiu de 84% para 40%, a incidência da HIV caiu de 38% para 16% (Lindner, 199)

Assistência respiratória ao pré-termo extremo Pneumotórax com o CPAPnasal precoce Maior Mortalidade: 43% x 13% (p<0, 01) Possíveis causas Devido aos altos parâmetros usados para a intubação seletiva para receber surfactante (Fio 2>0, 6; Pa. CO 2>60; Apneía) Diferença: 4 hs (CURPAP) X 6, 6 hs (COIN) Maior Fi. O 2 nas primeiras 12 hs Maior níveis de pressão 6 -12 hs antes do pneumotórax Margotto, PR Ratchada, 2011; Bhadia, 2011; Fuchs, 2011

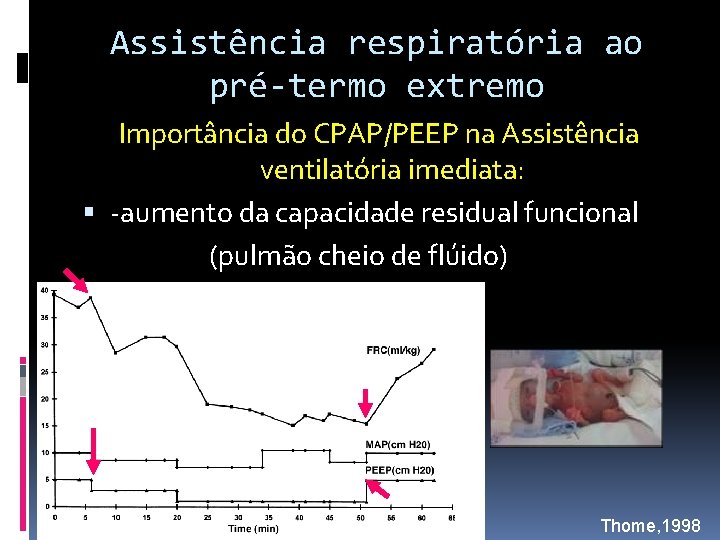
Assistência respiratória ao pré-termo extremo Importância do CPAP/PEEP na Assistência ventilatória imediata: -aumento da capacidade residual funcional (pulmão cheio de flúido) Thome, 1998

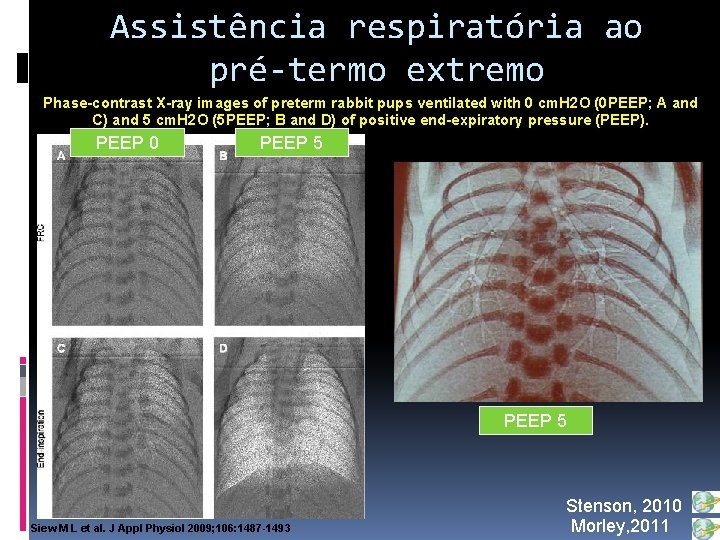
Assistência respiratória ao pré-termo extremo Phase-contrast X-ray images of preterm rabbit pups ventilated with 0 cm. H 2 O (0 PEEP; A and C) and 5 cm. H 2 O (5 PEEP; B and D) of positive end-expiratory pressure (PEEP). PEEP 0 PEEP 5 Siew M L et al. J Appl Physiol 2009; 106: 1487 -1493 Stenson, 2010 Morley, 2011

VNI (“CPAP ciclado”) NIPPV (ventilação nasal com pressão positiva intermitente) Transferência de forma intermitente de um gás sob pressão positiva do respirador para o paciente não intubado A VNI nasal é o acréscimo ao CPAP de insuflações sobrepostas, com pico de pressão definido) pode ser usada de forma sincronizada (SNIPPV) ou não sincronizada diminui o trabalho respiratório aumenta o volume corrente e o volume minuto em comparação ao NCPAP reduz o movimento toracoabdominal assincrônico em comparação com o CPAPnasal Aghai e t al, Moretti et al, Kiciman et al

VNI (“CPAP ciclado”) COMO FUNCIONA A VNI o Mesmos benefícios do CPAP, além fornecer picos de pressão inspiratória a intervalos pré-definidos o Picos de pressão inspiratória volume minuto o Recrutamento de alvéolos distais à VA o CRF trabalho respiratório o Estimula o Reflexo paradoxal de Head forçada inspiração

VNI (“CPAP ciclado”) INDICAÇÕES DA VNI o Aumentar o sucesso pós extubação de RNs <1500 g o Prevenção e tratamento da apnéia da prematuridade o Tratamento da doença da membrana hialina (DMH) •

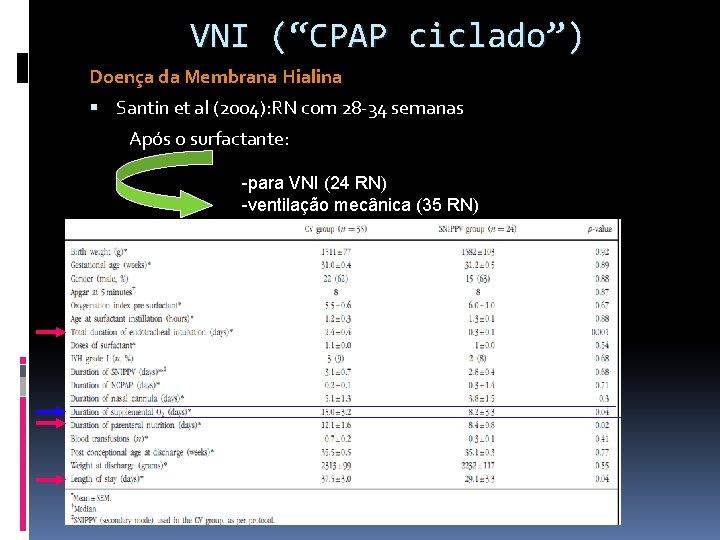
VNI (“CPAP ciclado”) Doença da Membrana Hialina Santin et al (2004): RN com 28 -34 semanas Após o surfactante: -para VNI (24 RN) -ventilação mecânica (35 RN)

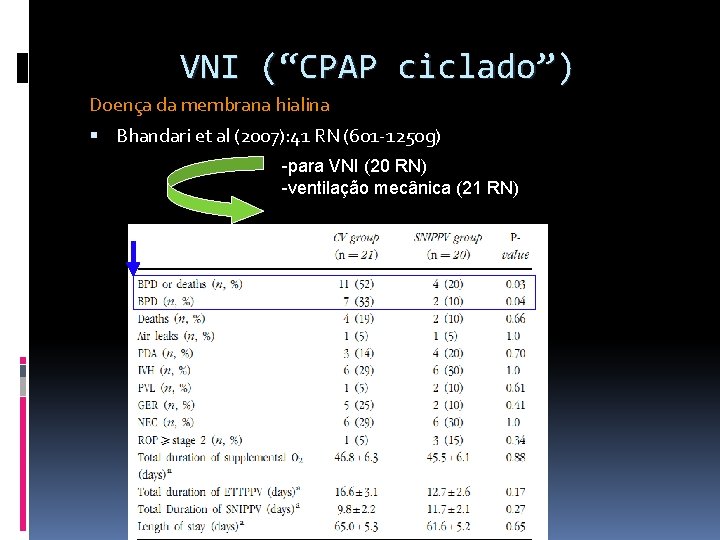
VNI (“CPAP ciclado”) Doença da membrana hialina Bhandari et al (2007): 41 RN (601 -1250 g) -para VNI (20 RN) -ventilação mecânica (21 RN)

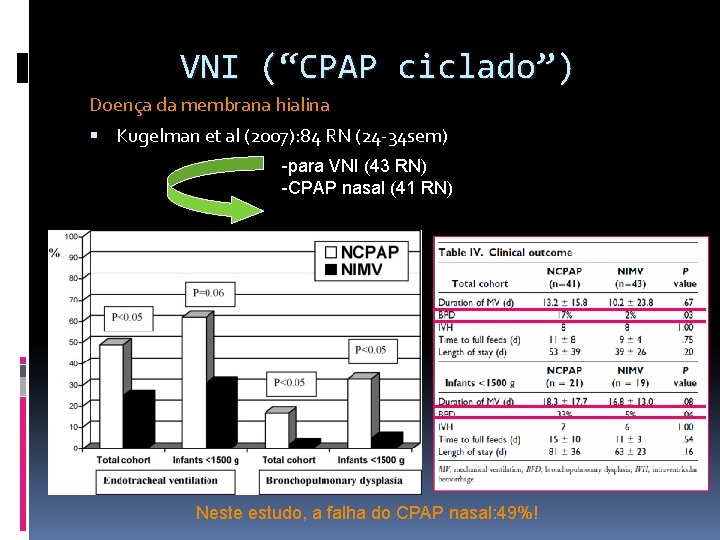
VNI (“CPAP ciclado”) Doença da membrana hialina Kugelman et al (2007): 84 RN (24 -34 sem) -para VNI (43 RN) -CPAP nasal (41 RN) Neste estudo, a falha do CPAP nasal: 49%!

VNI (“CPAP ciclado”) Doença da membrana hialina Kishore et al (2009): 76 RN (28 -34 sem) -para VNI (37 RN) -CPAP nasal (39 RN)

VNI (“CPAP ciclado”) Doença da membrana hialina Meneses J (2011): 200 RN (26 -33 sem) -para VNI (100 RN) -CPAP nasal (10 RN) Por 72 horas

VNI (“CPAP ciclado”) Doença da membrana hialina Meneses J (20117): 200 RN (26 -33 sem O relativo sucesso do NIPPV sobre o NCPAP após 24 horas poderia ser devido a: -Melhor mecânica pulmonar e recrutamento alveolar no grupo submetido à VNPPI -Exclusão dos RN com pior função pulmonar após 24 horas. A taxa geral de displasia broncopulmonar (DBP) foi a mesma em ambos os grupos.

VNI (“CPAP ciclado”) Apnéia da Prematuridade Ryan et al (1989): 20 RN <32 semanas VNI não sincronizada: 10 RN CPAP nasal: 10 RN sem diferenças significativas entre os grupos

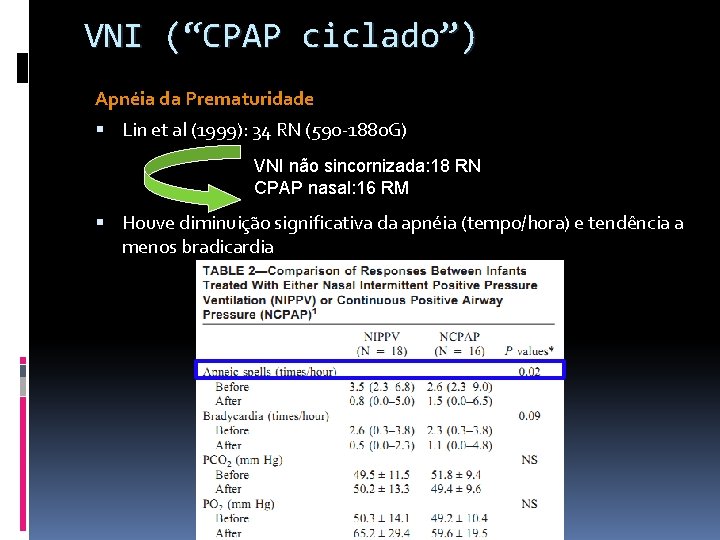
VNI (“CPAP ciclado”) Apnéia da Prematuridade Lin et al (1999): 34 RN (590 -1880 G) VNI não sincornizada: 18 RN CPAP nasal: 16 RM Houve diminuição significativa da apnéia (tempo/hora) e tendência a menos bradicardia

VNI (“CPAP ciclado”) Apnéia da Prematuridade Lemyre B et al (Cochrane, 2000): metanálise (Ryan et al al e Lin et al) VNI não sincronizada: CPAP nasal: 16 RM Sem diferenças significativas Nasal continuous positive airways pressure immediately after extubation for preventing morbidity in preterm infants

VNI (“CPAP ciclado”) Pós-extubação Lemyre B et al (Cochrane, 2000): metanálise de 3 estudos randomizados e não multicêntricos VNI sincronizada CPAP A sincronizada reduz significativamente a taxa de falha respiratória após a extubação ; necessário tratar 3 RN com a VNI para evitar 1 falha de extubação Sem redução significativa na displasia broncopulmonar

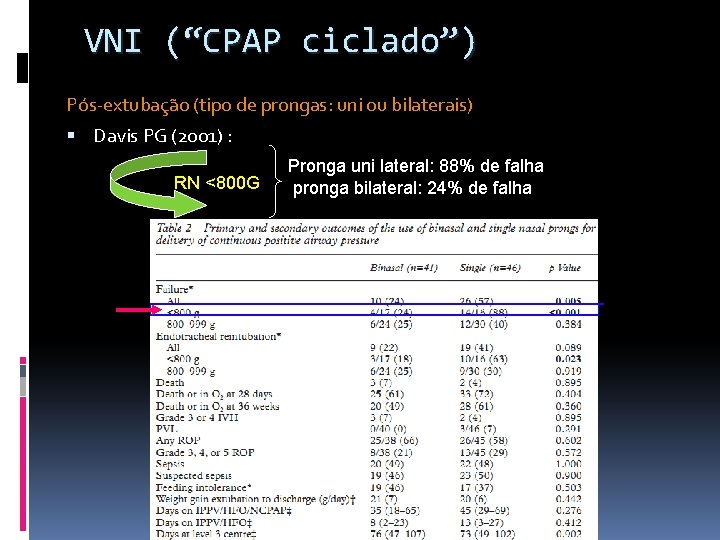
VNI (“CPAP ciclado”) Pós-extubação (tipo de prongas: uni ou bilaterais) Davis PG (2001) : RN <800 G Pronga uni lateral: 88% de falha pronga bilateral: 24% de falha

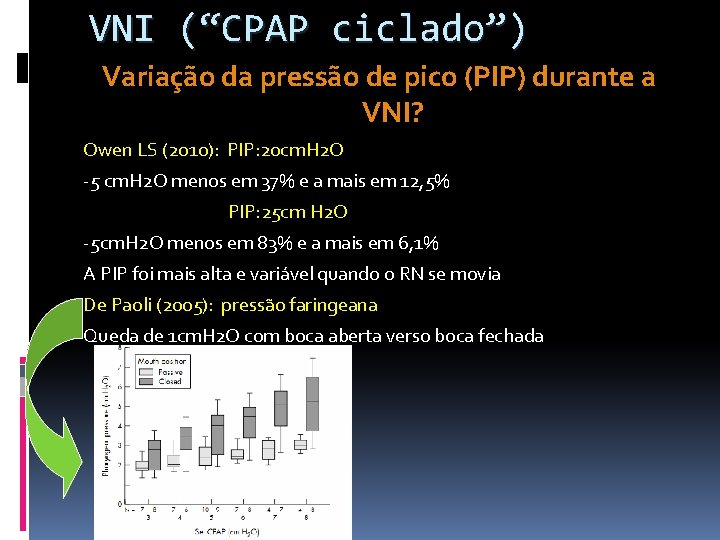
VNI (“CPAP ciclado”) Variação da pressão de pico (PIP) durante a VNI? Owen LS (2010): PIP: 20 cm. H 2 O -5 cm. H 2 O menos em 37% e a mais em 12, 5% PIP: 25 cm H 2 O -5 cm. H 2 O menos em 83% e a mais em 6, 1% A PIP foi mais alta e variável quando o RN se movia De Paoli (2005): pressão faringeana Queda de 1 cm. H 2 O com boca aberta verso boca fechada

VNI (“CPAP ciclado”) PARAMETROS INICIAIS Protocolo do HRAS – (UTIN) PEEP: 5 -6 cm. H 2 O; PI: 2 cm. H 2 O a mais da ventilação convencional (VMC) TI: 0, 4 seg; FR: 20 -25 ipm; Fluxo: 8 -10 L/min; Fi. O 2: a mesma da VMC • Posteriormente, ANALISAR clínica do paciente, gasometria e imagem (RAIO- X)

VNI (“CPAP ciclado”) DESMAME DA VNI • Critérios clínicos se necessário gasométricos e radiográficos • Para evitar o over treatment – se a evolução clinica for muito satisfatória - os RN com 1000 -1500 gramas CPAP - Hood • Nos RNPT Extremos, MMBP ou aqueles que ficaram mais instáveis - 72 horas em VNI - CPAP convencional.

VNI (“CPAP ciclado”) INSUCESSO NA VNI – RETORNO PSRA VENTILAÇÃO MEC NICA • PH<7, 25; Fi. O 2> 60%; PCO 2 > 60 mm. Hg; • Mais de 6 episódios de apnéia que precisem de estimulo táctil OU • Mais de 1 episódio que precise de VPP, em 6 horas e estando em uso de aminofilina • O insucesso na VNI não indica que não possa se tentar de novo posteriormente.

VNI (“CPAP ciclado”) MONTANDO UM SISTEMA DE VNI o Dispositivos necessários: o CPAP nasal e de um ventilador convencional de fluxo contínuo, ciclado a tempo e limitado a pressão (Inter 3, Inter 5, Inter neo, Dixtal ) o CPAP nasal no aparelho de ventilação mecânica, sem usar frasco de selo de água, deve montar de maneira idêntica para fornecer VNI.

VNI (“CPAP ciclado”) MONTANDO UM SISTEMA DE VNI

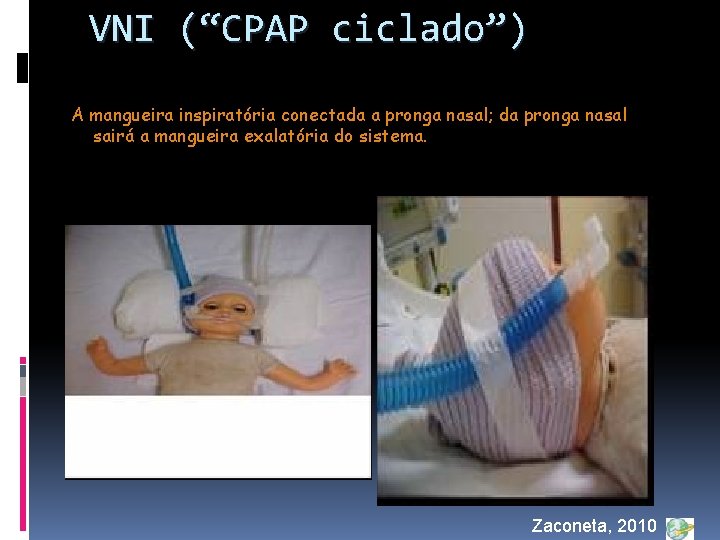
VNI (“CPAP ciclado”) A mangueira inspiratória conectada a pronga nasal; da pronga nasal sairá a mangueira exalatória do sistema. Zaconeta, 2010

VNI (“CPAP ciclado”) o A mangueira exalatória do CPAP - adaptada na entrada da válvula PEEP do VM, exatamente no local onde se adapta o ramo exalatório quando se monta para VM o Mangueira exalatória do CPAP com a entrada da válvula PEEP necessário um adaptador de 22 mm

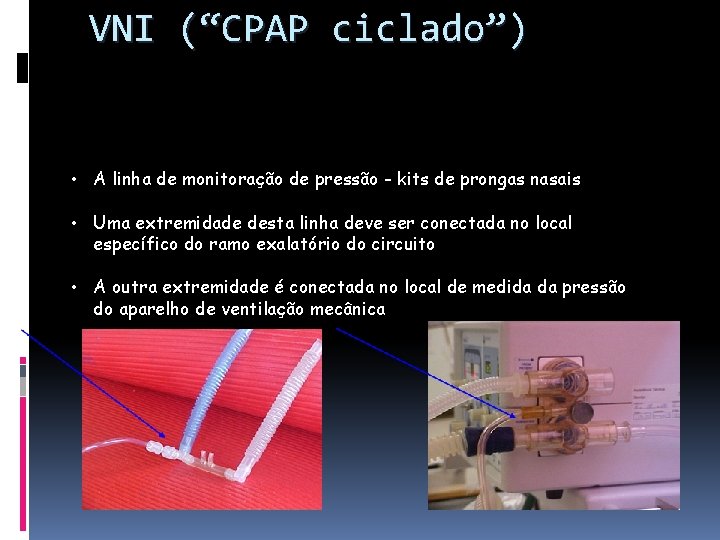
VNI (“CPAP ciclado”) • A linha de monitoração de pressão - kits de prongas nasais • Uma extremidade desta linha deve ser conectada no local específico do ramo exalatório do circuito • A outra extremidade é conectada no local de medida da pressão do aparelho de ventilação mecânica

VNI (“CPAP ciclado”) PONTOS IMPORTANTES o. Os dados da literatura ainda não dão apoio ao uso da VNI como primeira escolha para o suporte respiratório. o. Os estudos que demonstraram melhores resultados foram aqueles que tinham altos níveis de falha do CPAP nasal. o. Na prevenção e/ou tratamento da apnéia da prematuridade também não há evidência para esta prática de rotina. o. Assim, a grande indicação da VNI é para diminuir as taxas de falhas de extubação. o. Metanálise da Cochrane mostra uma diminuição da falha de extubação em 79%, necessitando colocar 3 RN na VNI para evitar uma falha de extubação. Ventilação não invasiva: evidências e dúvidas (XX Congresso Brasileiro de Perinatologia, 22 -24/11/2010, Rio de Janeiro) Autor(es): Guilherme Sant´Anna. Realizado por Paulo R. Margotto

Assistance respiratória ao pré -termo extremo MENSAGENS: 1)Para os recém-nascidos pré-termos extremos (<1000 g ao nascer), quanto à assistência ventilatória imediata, INTUBAR todos, INTUBAR-SURFACTANTE-CPAP nasal todos e CPAP nasal em todos: as evidências mostram que a conduta melhor no momento é iniciar imediatamente ao nascer o CPAP nasal em selo d`água; se o RN apresentar necessidade de O 2 acima de 35%-45%, deverá ser intubado e receber o surfactante. Estes achados permite-nos considerar o uso inicial do CPAP para estes RN como um alternativa à rotina de intubação e surfactante

Assistência respiratória ao pré-termo extremo 2) Ventilação não invasiva precoce A melhor forma de fazê-lo é através de cânulas binasais. usar a VNI na extubação, principalmente para os RN com peso abaixo de 1500 g. Assim, a grande indicação da VNI é para diminuir as taxas de falhas de extubação

OBRIGADO!