Askep post TAVI Budi Santoso Pendahuluan TAVI merupakan

Askep post TAVI Budi Santoso

Pendahuluan • TAVI merupakan terapi pilihan pada pasien dengan Aortic • • • Stenosis yang tidak dapat dioperasi atau risiko tinggi jika dilakukan operasi jantung terbuka. TAVI mrpkn tindakan invasif, intervensi non bedah, umumnya menggunakan akses femoral (Trans Femoral). Akses lain yang bisa digunakan subclavia, Direct aortic Access, Trans Apical Access dan Trans Carotid Access. Ukuran Sheath 18 -24 Fr risiko tinggi komplikasi pada akses vaskular. Komplikasi yg mungkin ada post TAVI : kerusakan pembuluh darah, perdarahan, transfusi, komplikasi vaskular & kematian. Screening pasien pre TAVI untuk meminimalkan risiko komplikasi

Pengkajian Post TAVI • Hand over dg TS Cath lab • Riwayat pasien selama tindakan • Subyektif : ü Keluhan pasien saat datang : nyeri lokasi puncture, nyeri punggung, kesemutan, hilang rasa di area distal puncture, kedinginan dll • Obyektif : ü Monitor hemodinamik ü Inspeksi area puncture (tanda” hematoma, perdarahan, kebiruan area distal puncture) ü Palpasi : pulsasi arteri perifer. ü Kolaborasi dengan dokter : echocardiografi post TAVI, doppler vascular jika diperlukan.

Komplikasi • Vaskular Akses : ü Ruptur area aortoventricular junction ballon aortic valvuloplasty ü Iskemik Mesenterika 24 jam post TAVI, mgkn krn emboli distal lepas trombus ü Iliofemoral access Limb : ü Diseksi : occlusive & non occlusive ü Perdarahan sheath besar, aff sheath, penggunaan heparin, arteriotomy closure ? ? ü Hematoma : pseudoaneurisme ? ü Pulsasi area distal puncture distal embolization • Katup aorta : Paravalvular leakage valve sizing & positioning methods. • Acute Kidney Injury : penggunaan kontras selama tindakan, usia tua mencetuskan penurunan GFR, potensial ateroembolism • Myocardial Infarction • Stroke

Monitoring Komplikasi Myocardial Infarction ü Keluhan khas angina ü EKG : ST elevasi, new LBBB ü Peningkatan nilai biomarker jantung Stroke ü Global & fokal deficit neurologis, perubahan kesadaran, hemiparese, hemiplegia, aphasia dll Bleeding ü Perubahan nilai Hb ü Hematoma & perdarahan area pucture Acute Kidney Injury ü Perubahan nilai creatinine ≥ 150% dr data awal

Pengkajian adanya komplikasi Evaluasi TEE & echocardiografi ü selama dan setelah tindakan : evaluasi posisi katup yg baru dipasang, gradien tekanan, paravalvular leakage. ü Kerusakan katup mitral ü Stunned Myocardium pemakaian TPM yg lama. Monitor EKG evaluasi adanya aritmia selama & pasca tindakan. ü Stand by TPM, perawatan pasien dengan TPM (Evaluasi urtin treshold output, treshold sensing & rate). ü Evaluasi perubahan EKG (ST elevasi, T inverted, LBBB). Chest X ray evaluasi adanya effusi pleura

Pengkajian adanya komplikasi (Lanjutan …) Laboratorium ü RFT : ureum, creatinin, e. GFR ü Hematologi : Hb, Ht evaluasi adanya perdarahan Doppler Vaskular ü Evaluasi perfusi perifer : pseudoaneurisme, hematoma atau perdarahan. Status neurologis pasien. ü Risiko stroke 2, 5 -6, 7% (PARTNER Trial Cohort). ü Evaluasi adanya gangguan neurologis pasien (Motorik, sensorik, kesadaran dll). Risiko CAD pd TAVI. ü Ostium koroner tertutup stenting atau daun katup ü Embolisasi yang menyumbat arteri koroner
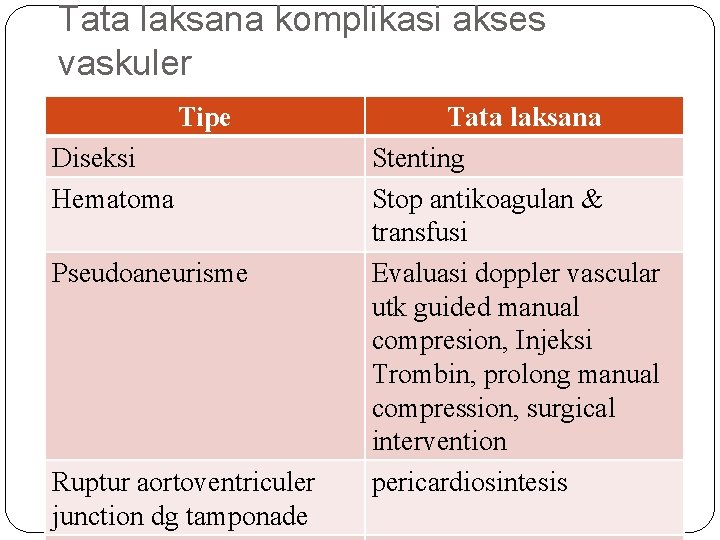
Tata laksana komplikasi akses vaskuler Tipe Diseksi Hematoma Pseudoaneurisme Ruptur aortoventriculer junction dg tamponade Tata laksana Stenting Stop antikoagulan & transfusi Evaluasi doppler vascular utk guided manual compresion, Injeksi Trombin, prolong manual compression, surgical intervention pericardiosintesis

Diagnosa Keperawatan Nyeri akut Risiko penurunan curah jantung Risiko perdarahan Risiko inefektif perfusi renal Risiko inefektif perfusi perifer Risiko infeksi

NOC Nyeri akut ü Nyeri terkontrol ü Respon fisiologis dalam batas normal Risiko penurunan curah jantung ü Curah jantung adekuat Risiko perdarahan ü Perdarahan minimal ü Status sirkulasi adekuat Risiko inefektif perfusi perifer ü Perfusi perifer adekuat Risiko infeksi ü Tidak terjadi infeksi

NIC Kaji keluhan pasien. Monitoring hemodinamik pasien Imobilisasi ekstremitas area puncture fiksasi ekstremitas ? Hindari pengukuran tanda vital di distal puncture. Monitoring pulsasi area puncture & distal puncture Monitor adanya perdarahan, hematoma, penurunan sensasi / keluhan nyeri area puncture & distalnya Monitor intake output pasien produksi urine cukup tiap jam. Kolaborasi dengan dokter untuk pemberian anti nyeri, cairan & nutrisi Kolaborasi dengan dokter : echocardiografi post TAVI, doppler vascular jika diperlukan. Kolaborasi untuk pemeriksaan laboratorium : Hb, Ht, Fungsi

NIC (Lanjut … ) Tatalaksana pencegahan gangguan ginjal akut ü Minimal penggunaan kontras (4 -6 cc/kg. BB) ü Rehidrasi sebelum dan setelah tindakan jika toleran & tidak ada heart failure ü Renal protective agents kolaborasi dengan dokter. ü Cegah hipotensi selama & sesudah tindakan. ü Evaluasi rutin fungsi ginjal (RFT) ü Rencanakan HD / CRRT jika terjadi gangguan ginjal / riwayat gangguan ginjal. Hati-hati saat pencabutan sheath cateter, gunakan tekanan manual atau mekanik utk memastikan tekanan yg adekuat

Evaluasi Pasien (perhatian khusus) Monitor ketat hemodinamik pasien. Monitor adanya efek residual anastesi. Evaluasi adanya perdarahan, hematoma, perubahan sensasi rasa di distal puncture & keluhan lainnya. ü Fatal, major & minor bleeding Pastikan rasa nyaman terpenuhi (nyeri terkontrol, posisi pasien dll) Pastikan urine cukup ü 900 cc/6 jam pertama paska tindakan ü Selanjutnya 0, 5 – 1 cc/kg. BB/jam. Kaji kebutuhan CV line, kateter urine, IV cath, segera lepas sesegera mungkin

Edukasi di ICVCU Orientasikan pasien setelah sampai ICVCU (tempat, waktu & perawat) Jelaskan tentang hal yang harus dilakukan pasien selama dirawat di ICVCU. ü Rencana perawatan. ü Mobilisasi. ü Nutrisi & cairan. Anjurkan pasien untuk segera melaporkan kepada perawat jika ada keluhan (nyeri pada lokasi sheath, terasa ada rembesan darah, kesemutan di kaki dll) Jelaskan pada pasien & keluarga tentang risiko perdarahan akibat penggunaan antiplatelet anti trombotik selama dirawat & paska rawat Libatkan kaluarga dalam perawatan pasien

Perencanaan Pasien Pulang Edukasi sejak awal di poliklinik & masuk rawat tentang Aortic Stenosis, TAVI & perawatannya. Lama rawat rata-rata 10 -15 hari Edukasi paska tindakan. ü Imobilisasi paska tindakan. ü Risiko perdarahan & transfusi darah jika perlu. ü Risiko komplikasi tindakan ü Hasil yang diharapkan & kemungkinan yang terjadi. Rehabilitasi medic & fisioterapi paska tindakan Perawatan pasien di rumah

Edukasi pasien pulang Kontrol sesuai jadwal yang ditentukan. Segera ke RS jika ada keluhan. Edukasi pasien dan keluarga adanya risiko perdarahan akibat penggunaan antiplatelet / antitrombotic. Anjurkan pasien segera hubungi dokter yg merawat atau layanan kesehatan terdekat jika terjadi perdarahan dan stop obat antiplatelet. Saran AHA : gunakan antibiotik propilaksis jika melakukan prosedur tindakan gigi. Aktifitas Nutrisi

Aktifitas pasien Jangan angkat beban lebih dari 10 pounds minimal 5 hari setelah pulang rawat. Aktifitas sesuai kemampuan fungsional jantung. Latihan fisik jalan kaki ü Jalan 2 -5 menit, istirahat 2 -5 menit. Ulangi sesuai kemampuan ü Bertahap tambahkan aktifitas dan kurangi waktu istirahat ü Sitting & standing exercise Minum obat teratur, monitor efek samping obat Diit rendah garam, tinggi serat Pencegahan infeksi

Saran Diperlukan seleksi pasien pre TAVI Keberhasilan tatalaksana TAVI merupakan kerja tim. Edukasi & orientasi pasien sebelum tindakan tentang tindakan, apa yang akan terjadi & apa yang dapat dilakukan pasien. Keluarga sebagai partner kesembuhan pasien

Terima kasih
- Slides: 19