Asfixia perinatal Hospital de Clnicas Servicio de Neonatologa












- Slides: 22

Asfixia perinatal Hospital de Clínicas Servicio de Neonatología Dra. Susana Fiardi

Asfixia = “ sin pulso” Definición: alteración (disminución o cese) del flujo sanguíneo y entrega de oxigeno a órganos y tejidos independientemente del nivel o contenido de oxigeno en sangre l Fisiopatología: – hipoxemia – hipercapnia – acidosis metabólica l Etiología: – 20% antes de inicio T. P. – 70% durante T. P. y expulsivo – 10% durante periodo neonatal l

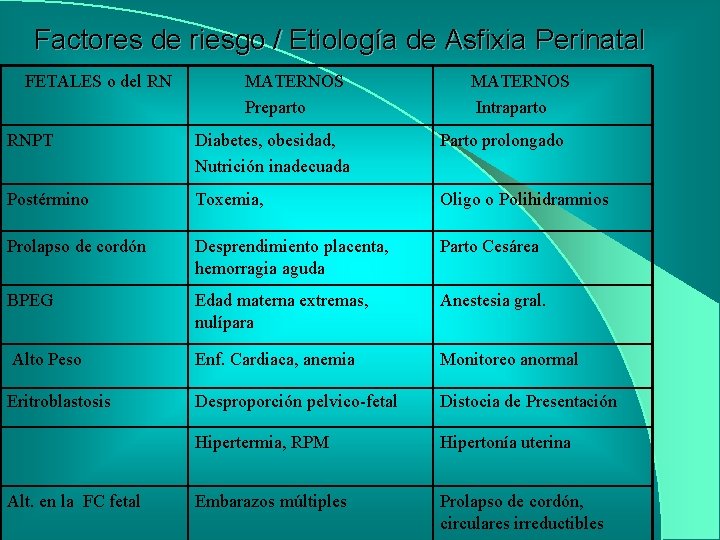
Factores de riesgo / Etiología de Asfixia Perinatal FETALES o del RN MATERNOS Preparto MATERNOS Intraparto RNPT Diabetes, obesidad, Nutrición inadecuada Parto prolongado Postérmino Toxemia, Oligo o Polihidramnios Prolapso de cordón Desprendimiento placenta, hemorragia aguda Parto Cesárea BPEG Edad materna extremas, nulípara Anestesia gral. Alto Peso Enf. Cardiaca, anemia Monitoreo anormal Eritroblastosis Desproporción pelvico-fetal Distocia de Presentación Hipertermia, RPM Hipertonía uterina Embarazos múltiples Prolapso de cordón, circulares irreductibles Alt. en la FC fetal

Fisiopatología l Mecanismos de producción – Interrupción del FSV. Ej: compresión del cordón durante T. P. – Alteración del intercambio a través de la placenta. Ej: desprendimiento de placenta, placenta previa sangrante – Inadecuada perfusión de cara placentaria materna. Ej: hipotensión materna severa – Fracaso expansión pulmonar al nacer y/o incremento flujo pulmonar. Ej. : obstrucción de vía aérea, excesiva cantidad de liquido en pulmones, esfuerzos respiratorios débiles

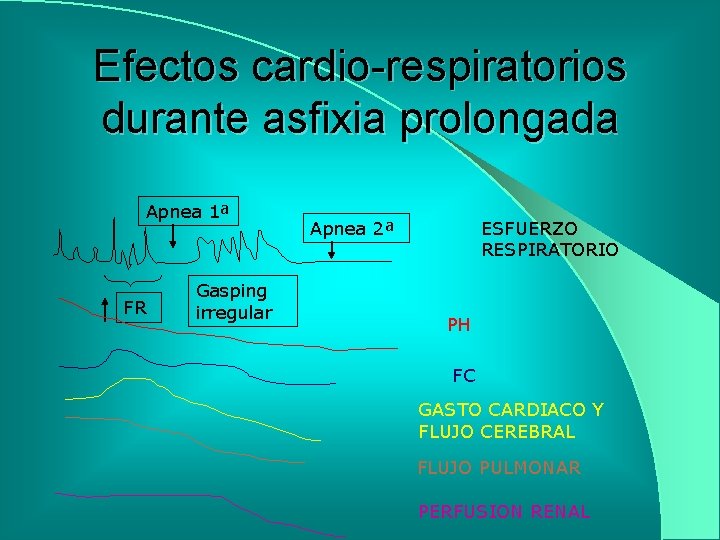
Efectos cardio-respiratorios durante asfixia prolongada Apnea 1ª FR Gasping irregular Apnea 2ª ESFUERZO RESPIRATORIO PH FC GASTO CARDIACO Y FLUJO CEREBRAL FLUJO PULMONAR PERFUSION RENAL

Cambios adaptativos l Cardiocirculatorios: – flujo sanguíneo (intestino, pulmones, riñones, músculo esquelético, piel) – flujo sanguíneo (cerebro, corazón, glandulas adrenales, placenta) l Metabolicos: – glucólisis anaeróbica- consumo de glucosa- prod. energía- ac. Láctico tisular – secreción ACTH – HAD. - catecolamina- transaminasas - E. cerebrales y cardiacas- calcitonina- urea- creatinina – glucosa- calcio

Manifestaciones clínicas l SNC: – Hipoxia Vasodilatación cerebral – Hipercarbia FVC -g. anaer. Ac. lactico ph intracer. Daño cerebral 1º ATP l Falla bomba Na -K l Alt. meb. celular- Na- Ca-agua I. C. Edema citotóxico l Lib. Aa. excitatorios ( glutamato, radicales libres, N. O. , Ca intracelular) l Daño cerebral 2º l Reperfusion cerebral Aa. Excitatorios apoptosis

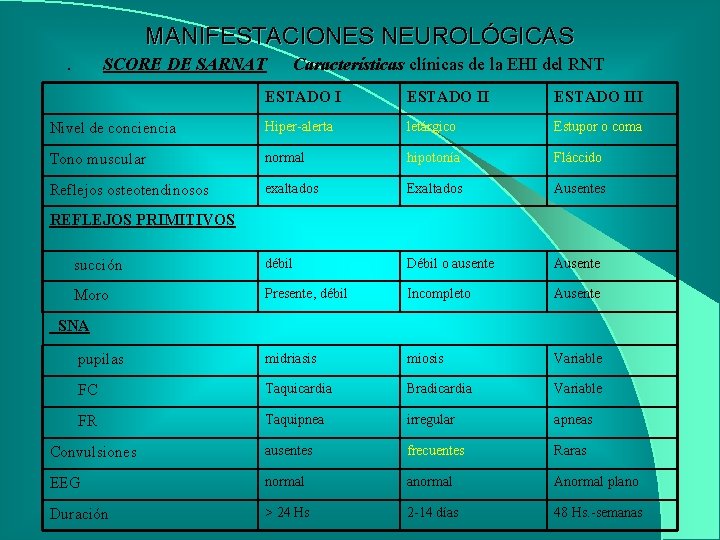
MANIFESTACIONES NEUROLÓGICAS. SCORE DE SARNAT Características clínicas de la EHI del RNT ESTADO III Nivel de conciencia Hiper-alerta letárgico Estupor o coma Tono muscular normal hipotonía Fláccido Reflejos osteotendinosos exaltados Exaltados Ausentes succión débil Débil o ausente Ausente Moro Presente, débil Incompleto Ausente pupilas midriasis miosis Variable FC Taquicardia Bradicardia Variable FR Taquipnea irregular apneas Convulsiones ausentes frecuentes Raras EEG normal anormal Anormal plano Duración > 24 Hs 2 -14 días 48 Hs. -semanas REFLEJOS PRIMITIVOS SNA

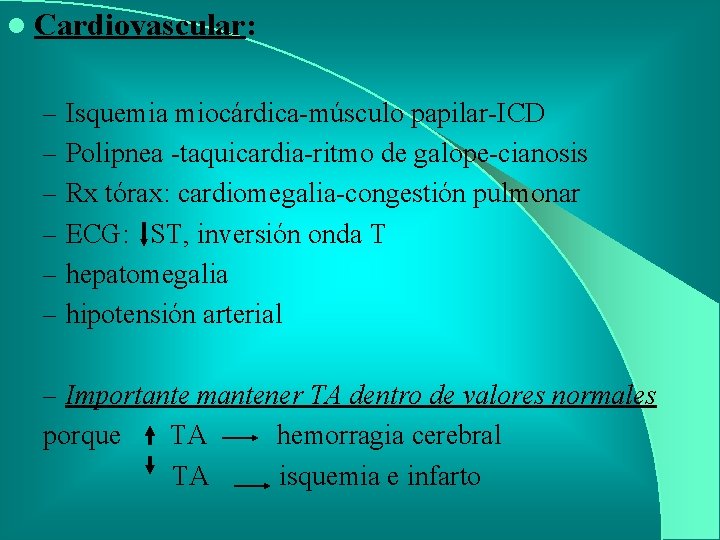
l Cardiovascular: – Isquemia miocárdica-músculo papilar-ICD – Polipnea -taquicardia-ritmo de galope-cianosis – Rx tórax: cardiomegalia-congestión pulmonar – ECG: ST, inversión onda T – hepatomegalia – hipotensión arterial – Importante mantener TA dentro de valores normales porque TA TA hemorragia cerebral isquemia e infarto

l Sistema respiratorio: – Hipoxemia – Acidosis l Riñón vasoconstricción vascular pulmonar. RVP , cortocircuito D-I, HPP-RN SALAM y vías urinarias – perfusión renal-NTA oliguria, uremia, hipertensión, IRA l S. – Digestivo transito intestinal, ulceras de stress, necrosis intestinal, NEC

l S. hematológico – Leucopenia- leucocitosis- trombocitopenia– Daño endotelio capilar l S. – consumo p. de la coag. CID. hepático: Transaminasas- Gamag. t. - amonio l Metabólico: – Hipoxia y/o Isquemia tisular acidosis metabólica (ph <7 en arteria umbilical, según AAP) – Aumento consumo glucosa (x glucólisis anaeróbica = hipoglucemia) – Aumento sec. calcitonina = Hipocalcemia

Diagnostico l Según AAP: Cuatro criterios: – Acidemia metabólica o mixta profunda (ph<7)en una muestra de sangre arterial de cordón umbilical – persistencia de una puntuación de Apgar de 0 a 3 por mas de 5 minutos – secuelas neurológicas neonatales (convulsiones, hipotonía, encefalopatía hipóxico-isquémica) – disfunción de múltiples sistemas ( cardiovascular, pulmonar, renal, gastrointestinal, hematológico)

Tratamiento l Reanimación – 10% asistencia – 1% medidas avanzadas l Anticipación Programación ante imprevisto Planificación l En todo centro asistencial: l l l Organización Capacitación Anticipación Evaluación periódica en sala de partos Demora, error y/u omisión en 1º minutos de vida=muerte o discapacidad severa y permanente

Tratamiento l Planificación: 1. Valoración de RN 2. Pasos básicos de reanimación 3. Medicación l Principios de reanimación exitosa: 1. Personal entrenado y coordinado 2. Equipamiento 3. Evaluación de cada aspecto del paciente

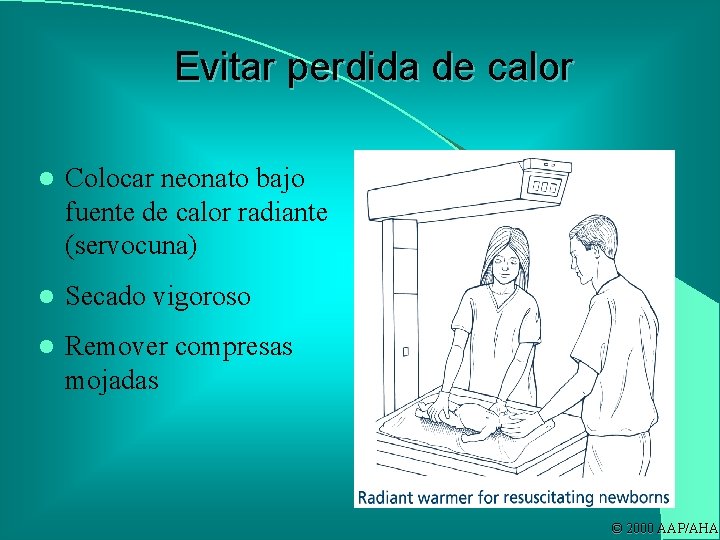
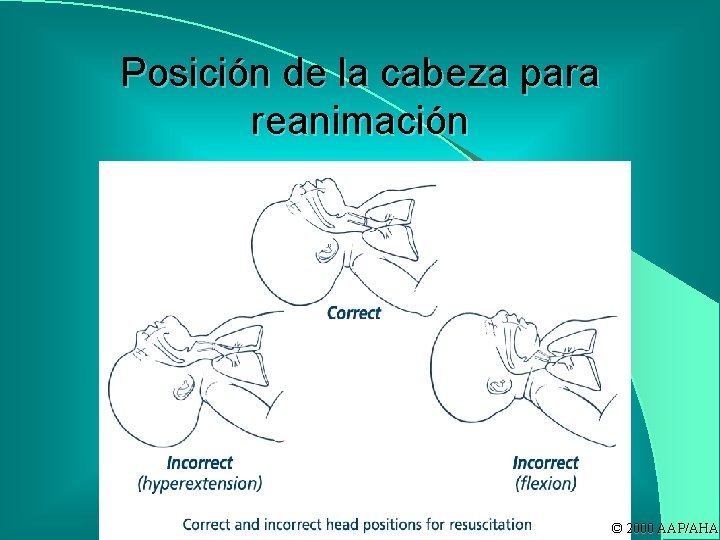
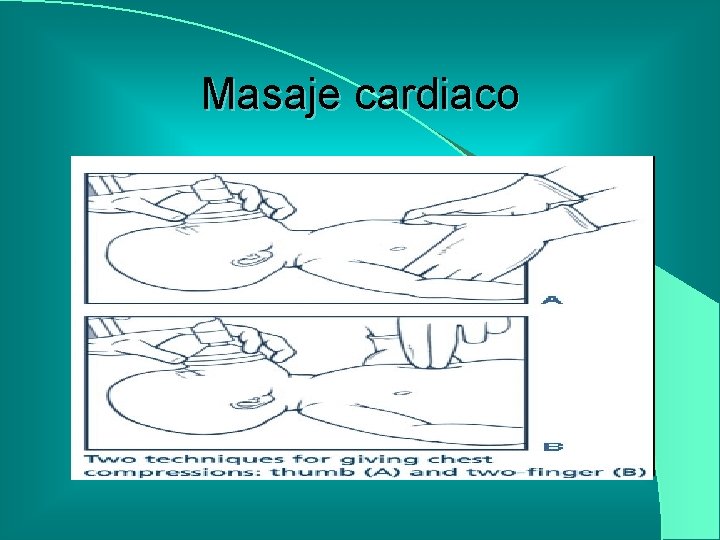
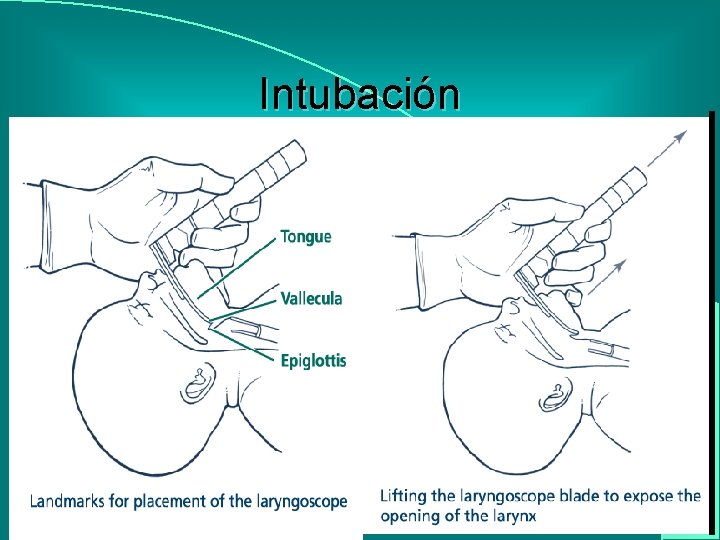
Pasos básicos de la reanimación l Prevenir perdida de calor l Verificar posición del RN l l l l Liberar vía aérea Promover estimulación táctil y evitar perdida de calor Reposicionar cabeza del RN Evaluar signos vitales (FR, FC, color) Ventilar con bolsa y mascara Masaje cardiaco Intubación endotraqueal Medicación

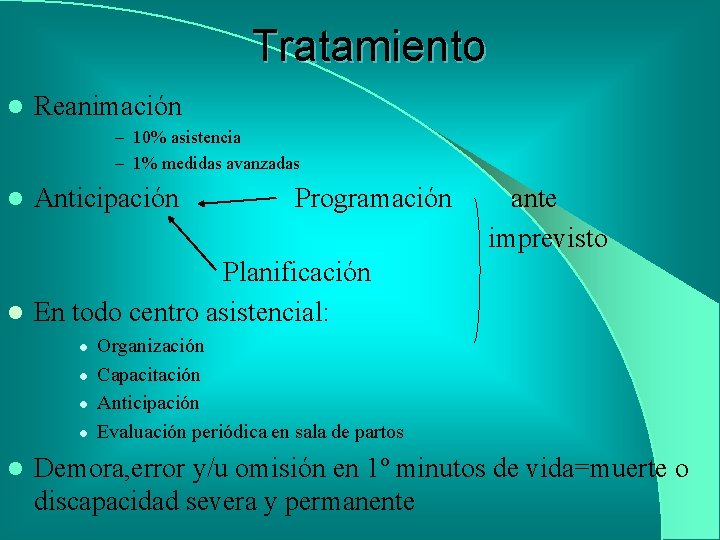
Evitar perdida de calor l Colocar neonato bajo fuente de calor radiante (servocuna) l Secado vigoroso l Remover compresas mojadas © 2000 AAP/AHA

Posición de la cabeza para reanimación © 2000 AAP/AHA

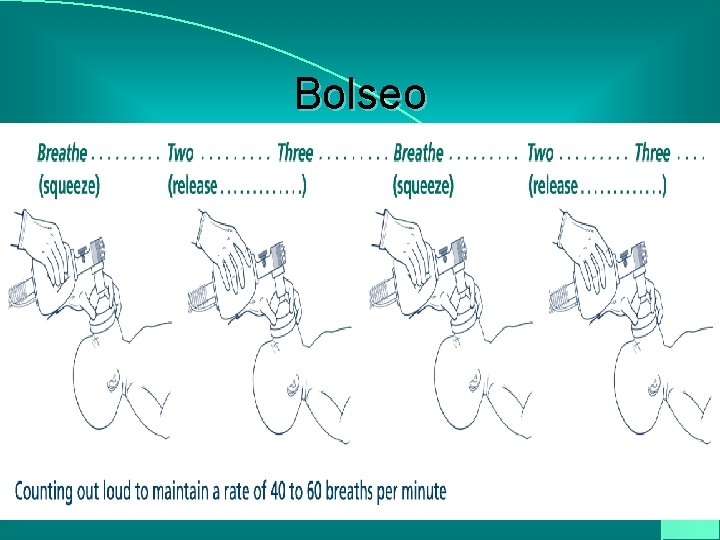
Bolseo

Masaje cardiaco

Intubación

TRATAMIENTO General: 1. Mantener la función cardiorrespiratoria en rangos normales mediante O 2 y/o Ventilación Mecánica. 2. Mantener la presión arterial mediante drogas vaso activas para favorecer la perfusión cerebral. 3. Corregir la acidosis metabólica e hipoglucemia. 4. Corregir la hipovolemia y/o anemia. 5. Uso de anticonvulsivantes. Especifico ( son terapias experimentales) 1. Hipotermia general y selectiva del cráneo 2. Removedores de radicales libres ( Allopurinol) 3. Bloqueadores del calcio. 4. Antagonistas de aminoácidos excitatorios (glutamina)

Pronostico: ”Difícil de predecir”. Factores de mal pronostico l Grado y duración de EHI. l Convulsiones precoces y prolongadas. l Insuficiencia cardio-respiratoria. l EEG y Eco cerebral anormales. l Examen neurológico anormal en el momento del alta. l Secuelas: – Parálisis cerebral – Retardo psicomotor