ARTERIOPATA PERIFRICA Elizabet Mndez Eirn MIR III Cardiologa
ARTERIOPATÍA PERIFÉRICA Elizabet Méndez Eirín MIR III Cardiología
ÍNDICE • • • Definición. Epidemiología. Etiología. Factores de riesgo. Fisiopatología. Clínica. Diagnóstico. Tratamiento invasivo y no invasivo. Pronóstico.
DEFINICIÓN ENFERMEDAD ARTERIAL PERIFÉRICA Síndromes causados por la alteración de la estructura y función de las arterias que irrigan el cerebro, los órganos viscerales y las extremidades. ACC/AHA 2005 Practice Guidelines for the Management of Patients With Peripheral Arterial Disease. Circulation 2006; 113; e 463 -e 465

EPIDEMIOLOGÍA PREVALENCIA ü 16% de población europea mayor de 55 años. ü 27 millones de personas afectadas: § 10. 5 millones sintomáticos § 16. 5 millones asintomáticos Heartdiseaseandstrokestatistics-2004 update. Dallas, TX. American Heart. Association, 2003 Hisch. AT, Criqui MH. Treat-Jacobson D, et al. Peripheral arterial diseasedetectionandtreatment in primarycare. JAMA 2001; 286: 1317 -24
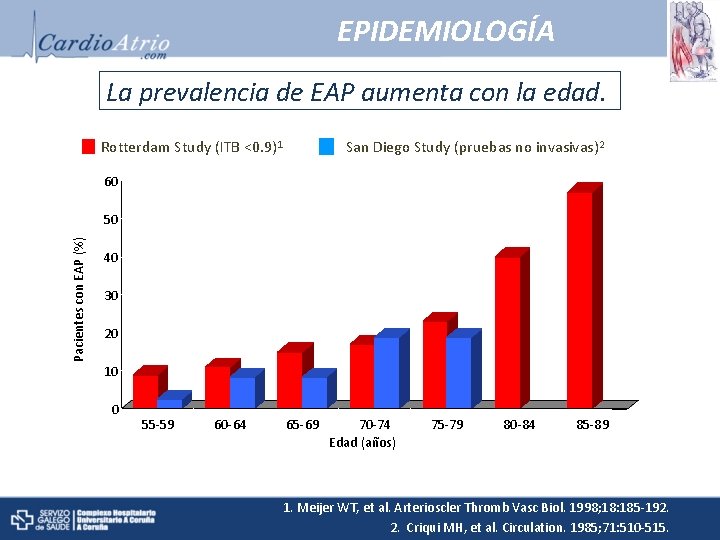
EPIDEMIOLOGÍA La prevalencia de EAP aumenta con la edad. Rotterdam Study (ITB <0. 9)1 San Diego Study (pruebas no invasivas)2 60 Pacientes con EAP (%) 50 40 30 20 10 0 55 -59 60 -64 65 -69 70 -74 Edad (años) 75 -79 80 -84 85 -89 1. Meijer WT, et al. Arterioscler Thromb Vasc Biol. 1998; 18: 185 -192. 2. Criqui MH, et al. Circulation. 1985; 71: 510 -515.
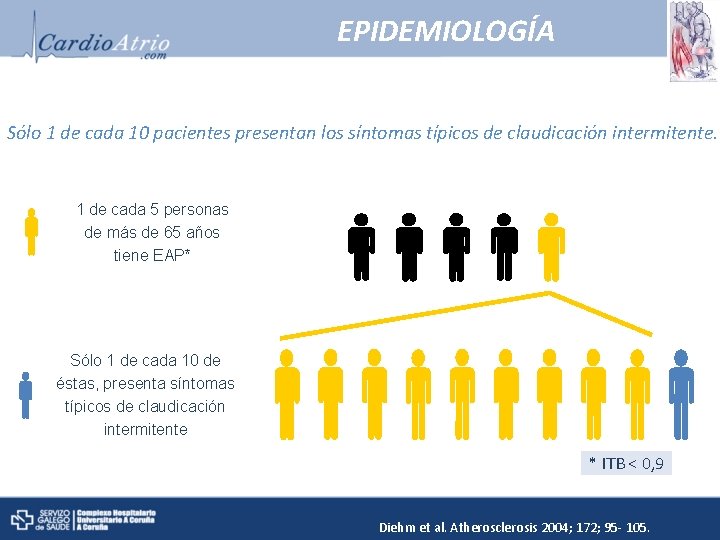
EPIDEMIOLOGÍA Sólo 1 de cada 10 pacientes presentan los síntomas típicos de claudicación intermitente. 1 de cada 5 personas de más de 65 años tiene EAP* Sólo 1 de cada 10 de éstas, presenta síntomas típicos de claudicación intermitente * ITB < 0, 9 Diehm et al. Atherosclerosis 2004; 172; 95 - 105.
ETIOLOGÍA • ATEROSCLEROSIS. • Otras: - Tromboembolismo. - Arteritis. - Atrapamiento arterial. - Etc.
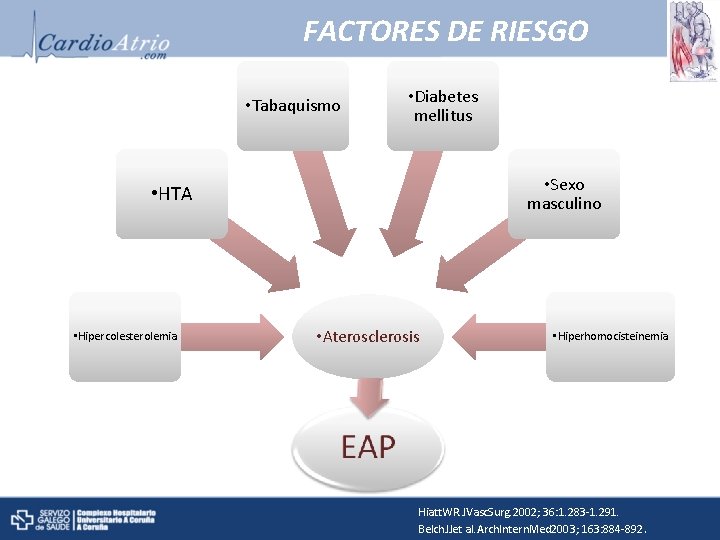
FACTORES DE RIESGO • Tabaquismo • Diabetes mellitus • Sexo masculino • HTA • Hipercolesterolemia • Aterosclerosis • Hiperhomocisteinemia Hiatt. WR. JVasc. Surg. 2002; 36: 1. 283 -1. 291. Belch. JJet al. Arch. Intern. Med 2003; 163: 884 -892.
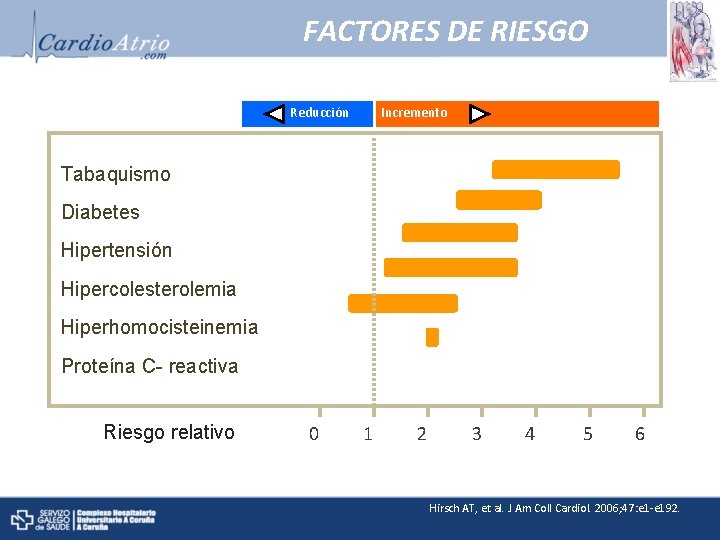
FACTORES DE RIESGO Reducción Incremento Tabaquismo Diabetes Hipertensión Hipercolesterolemia Hiperhomocisteinemia Proteína C- reactiva Riesgo relativo 0 1 2 3 4 5 6 Hirsch AT, et al. J Am Coll Cardiol. 2006; 47: e 1 -e 192.
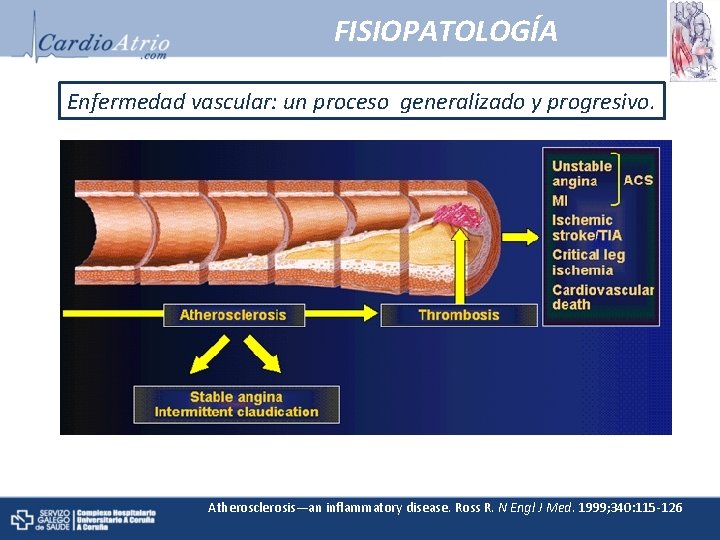
FISIOPATOLOGÍA Enfermedad vascular: un proceso generalizado y progresivo. Atherosclerosis—an inflammatory disease. Ross R. N Engl J Med. 1999; 340: 115 -126
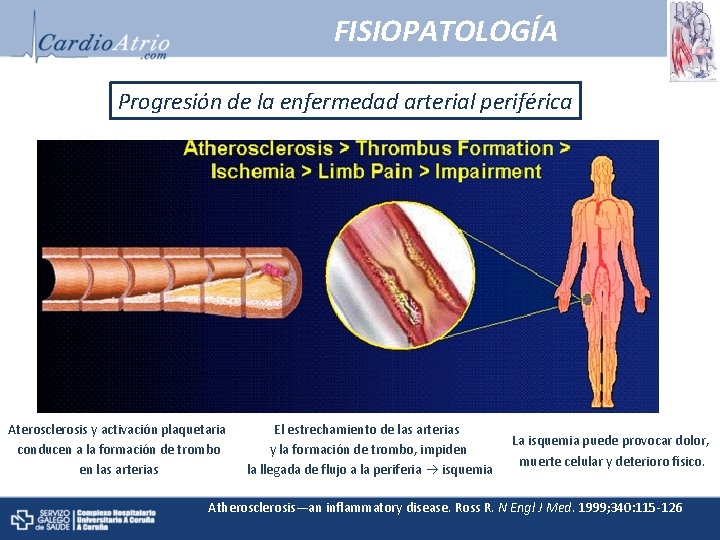
FISIOPATOLOGÍA Progresión de la enfermedad arterial periférica Aterosclerosis y activación plaquetaria conducen a la formación de trombo en las arterias El estrechamiento de las arterias y la formación de trombo, impiden la llegada de flujo a la periferia isquemia La isquemia puede provocar dolor, muerte celular y deterioro físico. Atherosclerosis—an inflammatory disease. Ross R. N Engl J Med. 1999; 340: 115 -126
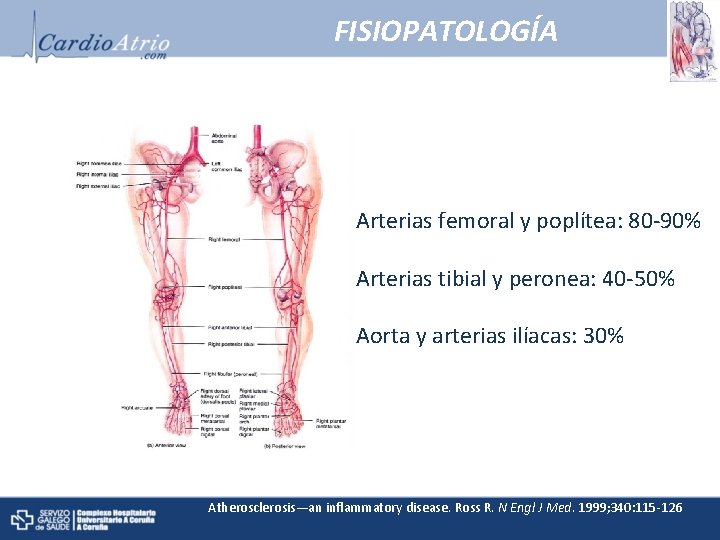
FISIOPATOLOGÍA Arterias femoral y poplítea: 80 -90% Arterias tibial y peronea: 40 -50% Aorta y arterias ilíacas: 30% Atherosclerosis—an inflammatory disease. Ross R. N Engl J Med. 1999; 340: 115 -126

FISIOPATOLOGÍA ¿ Por qué se produce la claudicación intermitente? • Aterosclerosis arterial periférica: Durante el ejercicio, aumenta la demanda de oxígeno Los músculos utilizan el metabolismo anaerobio Se forma ácido láctico y otros metabolito Dolor en MMII • Ácido láctico y otros metabolitos se eliminan en reposo. Am J Cardiol 2001; 87 (suppl): 3 D-13 D
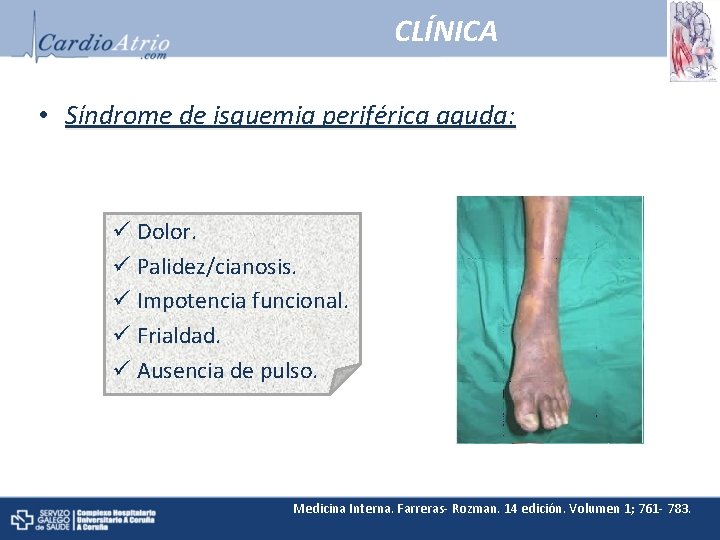
CLÍNICA • Síndrome de isquemia periférica aguda: ü Dolor. ü Palidez/cianosis. ü Impotencia funcional. ü Frialdad. ü Ausencia de pulso. Medicina Interna. Farreras- Rozman. 14 edición. Volumen 1; 761 - 783.
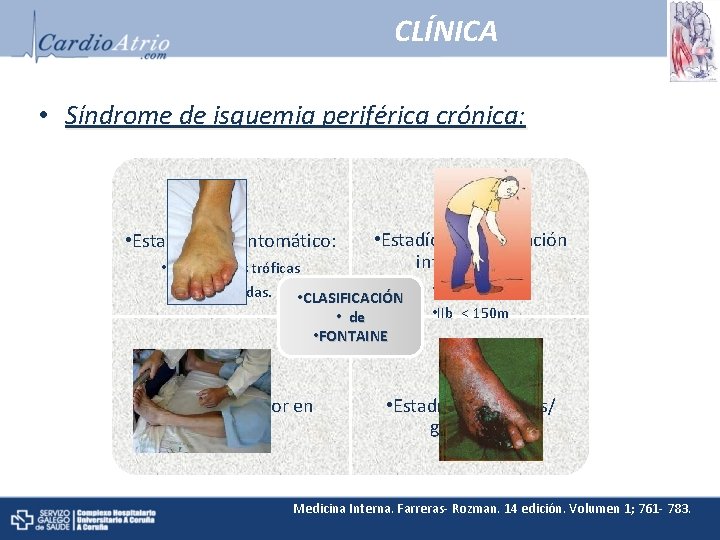
CLÍNICA • Síndrome de isquemia periférica crónica: • Estadío I ó asintomático: • Estadío II: Claudicación intermitente. • Alteraciones tróficas • moderadas. • CLASIFICACIÓN • de • FONTAINE • Estadío III: Dolor en reposo • IIa > 150 m • IIb < 150 m • Estadío IV: Úlceras/ gangrena. Medicina Interna. Farreras- Rozman. 14 edición. Volumen 1; 761 - 783.

DIAGNÓSTICO • Historia clínica y exploración física • Técnicas diagnósticas • • • Índice tobillo- brazo. Índice dedo- brazo. Examen de presión segmentario. Pletismografía o registro de volúmenes de pulso. Ultrasonidos: Doppler- color. Test de ejercicio. Resonancia magnética. TAC. Arteriografía. ACC/AHA 2005 Practice Guidelines for the Management of Patients With Peripheral Arterial Disease. Circulation 2006; 113; e 463 -e 465

DIAGNÓSTICO Historia clínica y exploración física Pacientes con riesgo de EAP: § Edad < 50 años con diabetes y otro factor de riesgo de aterosclerosis. § Edad de 50 a 69 años y antecedentes de tabaquismo o diabetes. § Edad ≥ 70 años. § Síntomas con el esfuerzo (sugerente de claudicación) o dolor isquémico en reposo. § Examen del pulso anormal. § Enfermedad aterosclerótica coronaria, carotídea o renal. ACC/AHA 2005 Practice Guidelines for the Management of Patients With Peripheral Arterial Disease. Circulation 2006; 113; e 463 -e 465

DIAGNÓSTICO • TÉCNICAS DIAGNÓSTICAS • • • Índice tobillo- brazo. Índice dedo- brazo. Examen de presión segmentario. Pletismografía o registro de volúmenes de pulso. Ultrasonidos: Doppler- color. Test de ejercicio. Resonancia magnética. TAC. Arteriografía. ACC/AHA 2005 Practice Guidelines for the Management of Patients With Peripheral Arterial Disease. Circulation 2006; 113; e 463 -e 465
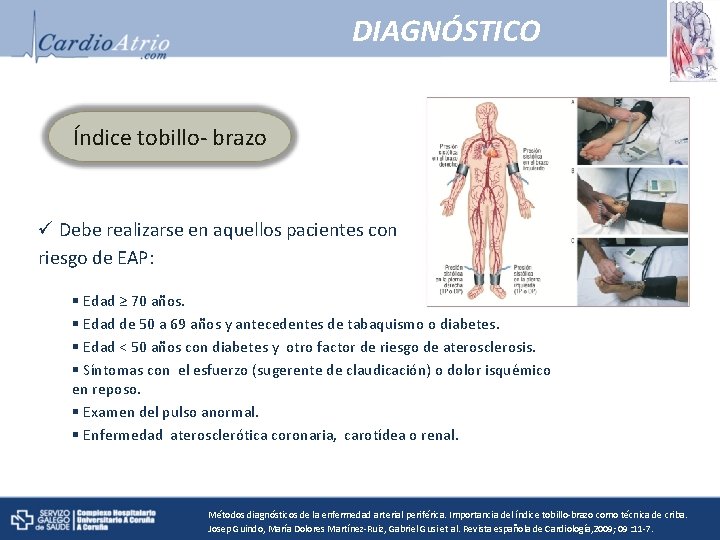
DIAGNÓSTICO Índice tobillo- brazo ü Debe realizarse en aquellos pacientes con riesgo de EAP: § Edad ≥ 70 años. § Edad de 50 a 69 años y antecedentes de tabaquismo o diabetes. § Edad < 50 años con diabetes y otro factor de riesgo de aterosclerosis. § Síntomas con el esfuerzo (sugerente de claudicación) o dolor isquémico en reposo. § Examen del pulso anormal. § Enfermedad aterosclerótica coronaria, carotídea o renal. Métodos diagnósticos de la enfermedad arterial periférica. Importancia del índice tobillo-brazo como técnica de criba. Josep Guindo, María Dolores Martínez-Ruiz, Gabriel Gusi et al. Revista española de Cardiología, 2009; 09 : 11 -7.
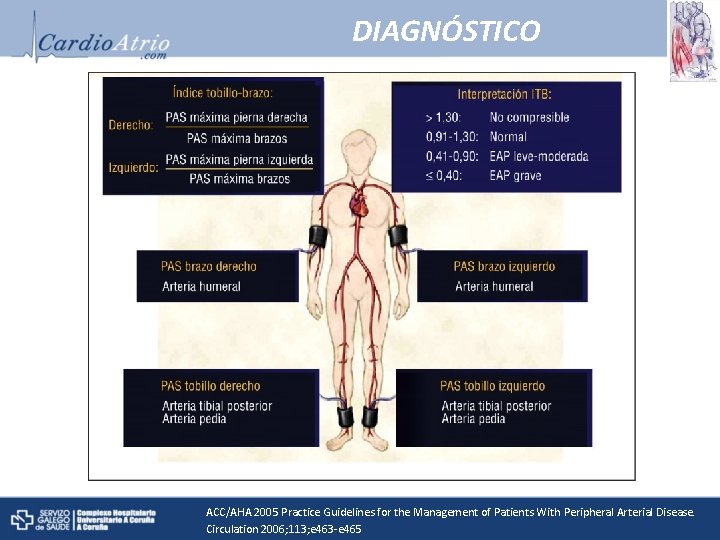
DIAGNÓSTICO ACC/AHA 2005 Practice Guidelines for the Management of Patients With Peripheral Arterial Disease. Circulation 2006; 113; e 463 -e 465

DIAGNÓSTICO Índice tobillo- brazo LIMITACIONES • Calcificaciones arteriales = difíciles de comprimir. • Pacientes con estenosis proximal iliaca moderada. • Pacientes con estenosis grave pero con circulación colateral. • Alteraciones congénitas de la arteria pedia ( 4 -32%). ACC/AHA 2005 Practice Guidelines for the Management of Patients With Peripheral Arterial Disease. Circulation 2006; 113; e 463 -e 465

DIAGNÓSTICO Índice dedo- brazo ü Se calcula dividiendo la presión del dedo del pie entre la mayor de las dos presiones braquiales. ü Método exacto cuando los valores del ITB son no compresibles. ü Valores ≤ 0, 7 diagnóstico de EAP. ACC/AHA 2005 Practice Guidelines for the Management of Patients With Peripheral Arterial Disease. Circulation 2006; 113; e 463 -e 465
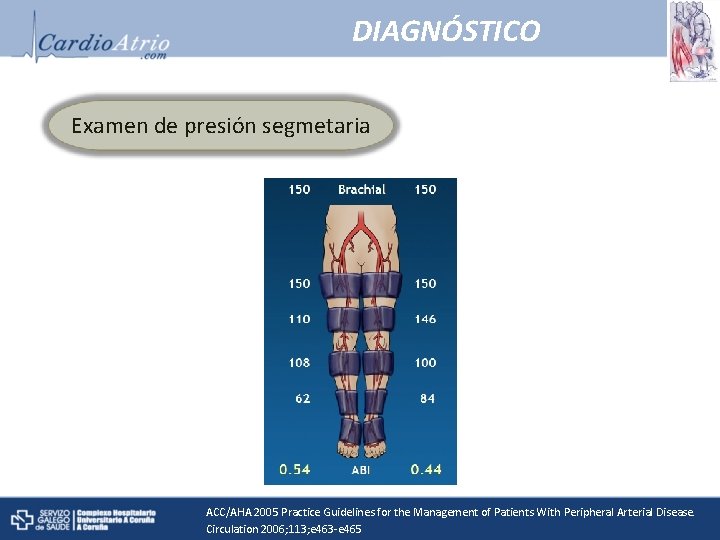
DIAGNÓSTICO Examen de presión segmetaria ACC/AHA 2005 Practice Guidelines for the Management of Patients With Peripheral Arterial Disease. Circulation 2006; 113; e 463 -e 465
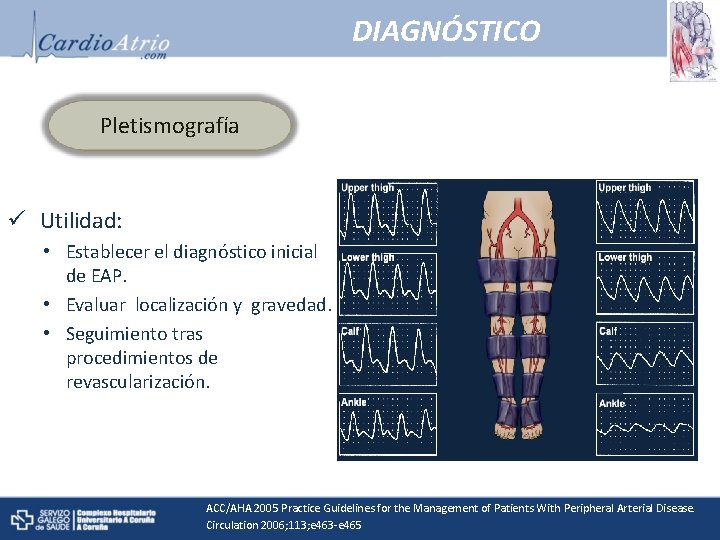
DIAGNÓSTICO Pletismografía ü Utilidad: • Establecer el diagnóstico inicial de EAP. • Evaluar localización y gravedad. • Seguimiento tras procedimientos de revascularización. ACC/AHA 2005 Practice Guidelines for the Management of Patients With Peripheral Arterial Disease. Circulation 2006; 113; e 463 -e 465
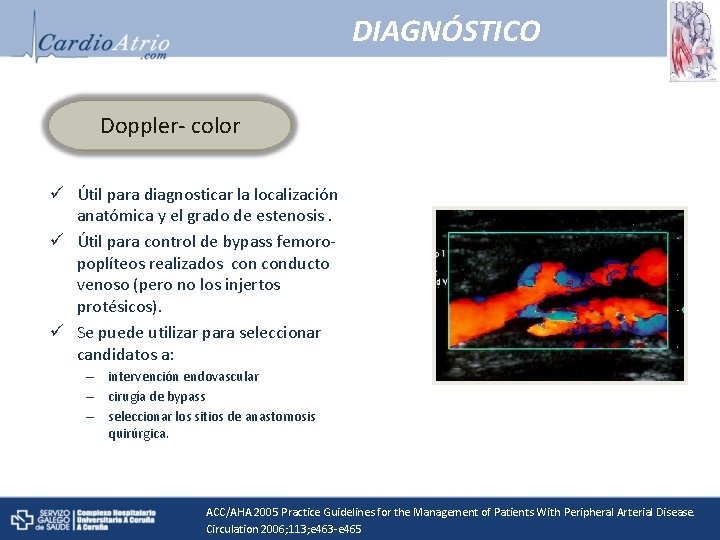
DIAGNÓSTICO Doppler- color ü Útil para diagnosticar la localización anatómica y el grado de estenosis. ü Útil para control de bypass femoropoplíteos realizados conducto venoso (pero no los injertos protésicos). ü Se puede utilizar para seleccionar candidatos a: – intervención endovascular – cirugía de bypass – seleccionar los sitios de anastomosis quirúrgica. ACC/AHA 2005 Practice Guidelines for the Management of Patients With Peripheral Arterial Disease. Circulation 2006; 113; e 463 -e 465

DIAGNÓSTICO Test de ejercicio ü Confirma el diagnóstico de EAP. ü Evalúa la gravedad funcional de la claudicación. ü Desenmascara EAP cuando el ITB en reposo es normal. ü Permite diferenciar claudicación intermitente vs pseudoclaudicación. ACC/AHA 2005 Practice Guidelines for the Management of Patients With Peripheral Arterial Disease. Circulation 2006; 113; e 463 -e 465
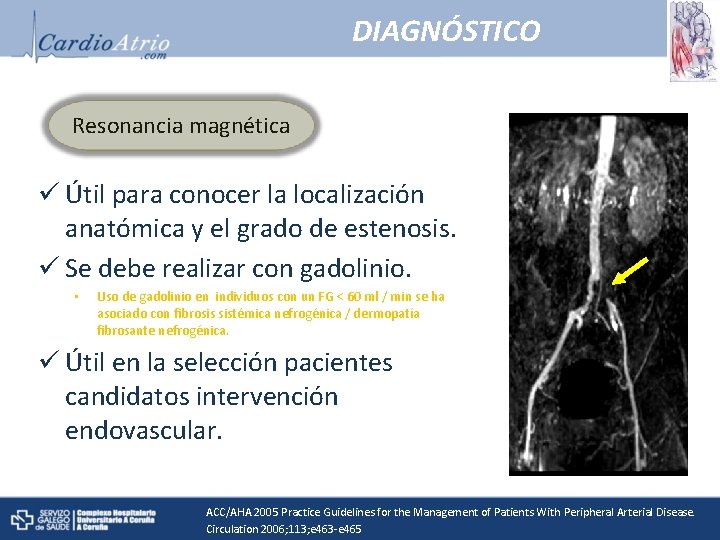
DIAGNÓSTICO Resonancia magnética ü Útil para conocer la localización anatómica y el grado de estenosis. ü Se debe realizar con gadolinio. • Uso de gadolinio en individuos con un FG < 60 ml / min se ha asociado con fibrosis sistémica nefrogénica / dermopatía fibrosante nefrogénica. ü Útil en la selección pacientes candidatos intervención endovascular. ACC/AHA 2005 Practice Guidelines for the Management of Patients With Peripheral Arterial Disease. Circulation 2006; 113; e 463 -e 465

DIAGNÓSTICO Angio- TAC ü Útil para conocer la localización anatómica y presencia de estenosis significativas. ü Pacientes contraindicaciones para RM. ü Se utiliza contraste yodado. ü Radiación ionizante. ACC/AHA 2005 Practice Guidelines for the Management of Patients With Peripheral Arterial Disease. Circulation 2006; 113; e 463 -e 465

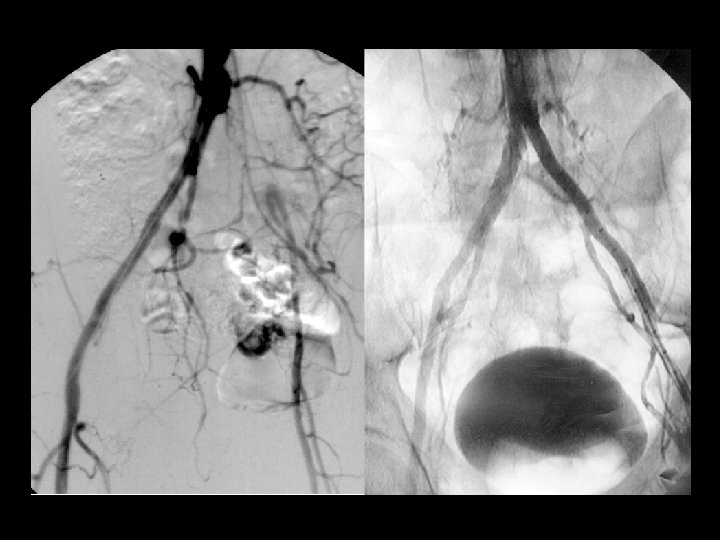
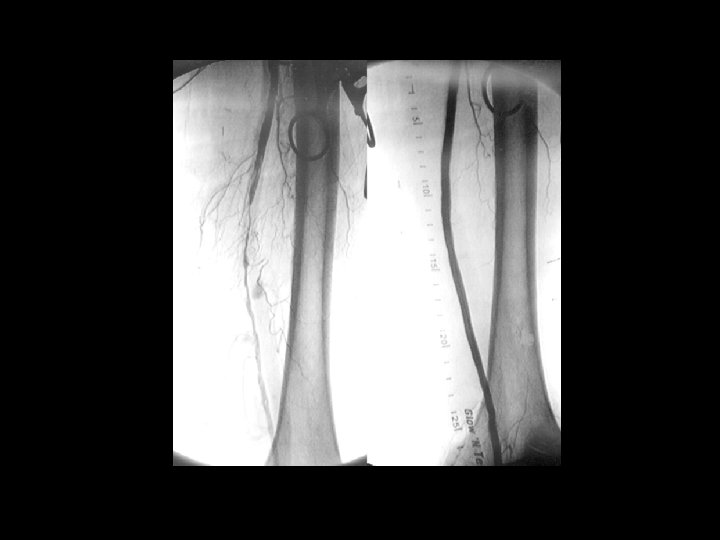
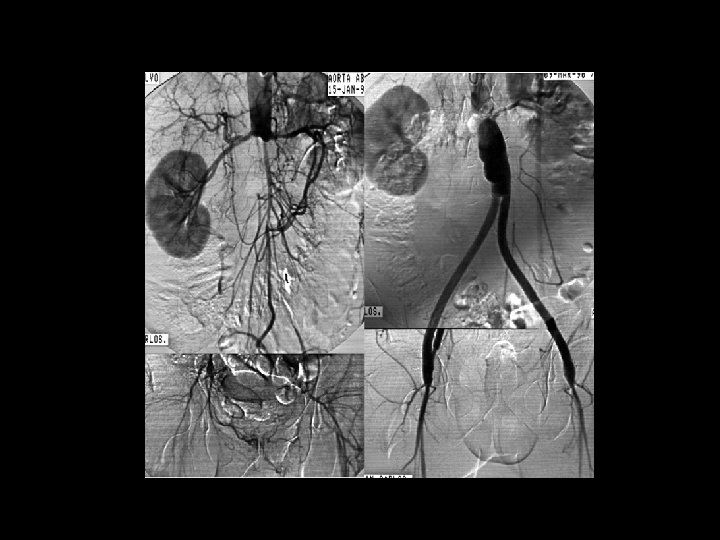
DIAGNÓSTICO Arteriografía ü üDebe Proporciona realizarse información una evaluación detallada anatómica sobre la completa anatomía dearterial los territorios y se recomienda afectados, antes paradelarealizar evaluación cualquier de losintervención pacientes con (percutánea EAP cuandoo se quirúrgica) plantea lacon angiografía o una revascularización. combinación de la angiografía y técnicas no invasivas. ACC/AHA 2005 Practice Guidelines for the Management of Patients With Peripheral Arterial Disease. Circulation 2006; 113; e 463 -e 465

TRATAMIENTO OBJETIVOS • Aliviar los síntomas y mejorar la capacidad para caminar. • Mejorar la calidad de vida. • Reducir la mortalidad total, así como la morbi- mortalidad cardíaca y cerebrovascular. ACC/AHA 2005 Practice Guidelines for the Management of Patients With Peripheral Arterial Disease. Circulation 2006; 113; e 463 -e 465

TRATAMIENTO REDUCCIÓN DE FACTORES DE RIESGO • • Abandono de tabaco. Presión arterial: TA < 140/90 ó TA < 130/80 (si DM o IR). Lípidos: LDLc < 100 mg/dl. Diabetes: Hb. A 1 c < 7%. ACC/AHA 2005 Practice Guidelines for the Management of Patients With Peripheral Arterial Disease. Circulation 2006; 113; e 463 -e 465
TRATAMIENTO

TRATAMIENTO TERAPIA ANTIPLAQUETARIA • Indicado para reducir el riesgo de IAM, ictus o muerte vascular. • Aspirina: dosis diarias de 75 a 325 mg. • Clopidogrel: dosis diaria 75 mg. ACC/AHA 2005 Practice Guidelines for the Management of Patients With Peripheral Arterial Disease. Circulation 2006; 113; e 463 -e 465

TRATAMIENTO DE LA CLAUDICACIÓN • • Ejercicio físico y rehabilitación. Cilostazol: 100 mg/ 12 horas. Pentoxifilina: 400 mg/ 8 horas. Revascularización. • Falta de respuesta a ejercicio/ tto médico. • Incapacidad importante. • Ausencia de otra enfermedad que limite el ejercicio. • Pronóstico. • Morfología de la lesión. ACC/AHA 2005 Practice Guidelines for the Management of Patients With Peripheral Arterial Disease. Circulation 2006; 113; e 463 -e 465
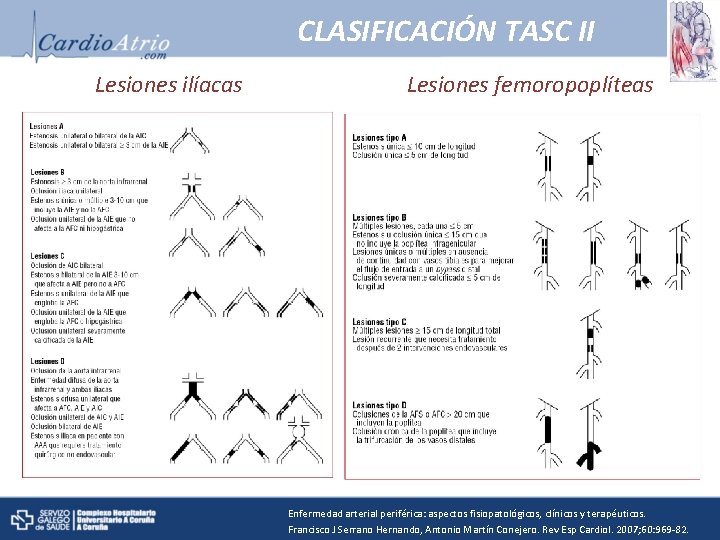
CLASIFICACIÓN TASC II Lesiones ilíacas Lesiones femoropoplíteas Enfermedad arterial periférica: aspectos fisiopatológicos, clínicos y terapéuticos. Francisco J Serrano Hernando, Antonio Martín Conejero. Rev Esp Cardiol. 2007; 60: 969 -82.

TRATAMIENTO TERAPIA ENDOVASCULAR • Incapacidad importante secundaria a la claudicación cuando existe una probabilidad razonable de que los síntomas van a mejorar con la intervención y … a. Respuesta inadecuada a ejercicio o tratamiento farmacológico. b. Relación riesgo- beneficio favorable. ACC/AHA 2005 Practice Guidelines for the Management of Patients With Peripheral Arterial Disease. Circulation 2006; 113; e 463 -e 465
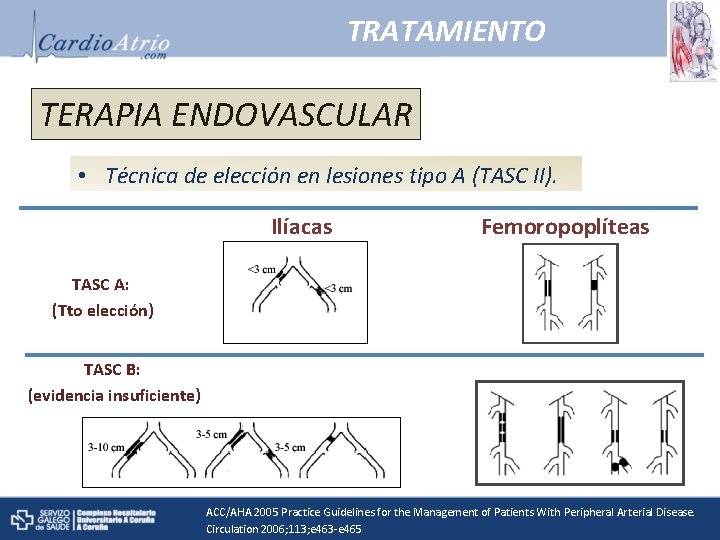
TRATAMIENTO TERAPIA ENDOVASCULAR • Técnica de elección en lesiones tipo A (TASC II). Ilíacas Femoropoplíteas TASC A: (Tto elección) TASC B: (evidencia insuficiente) ACC/AHA 2005 Practice Guidelines for the Management of Patients With Peripheral Arterial Disease. Circulation 2006; 113; e 463 -e 465
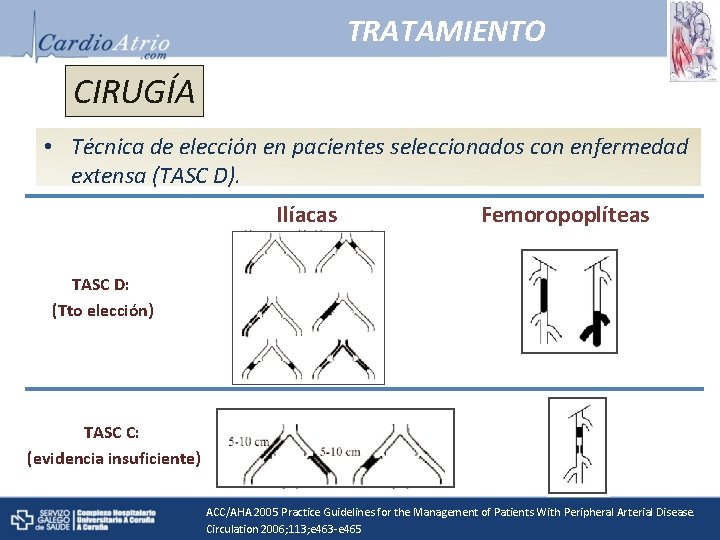
TRATAMIENTO CIRUGÍA • Técnica de elección en pacientes seleccionados con enfermedad extensa (TASC D). Ilíacas Femoropoplíteas TASC D: (Tto elección) TASC C: (evidencia insuficiente) ACC/AHA 2005 Practice Guidelines for the Management of Patients With Peripheral Arterial Disease. Circulation 2006; 113; e 463 -e 465

TRATAMIENTO • Enfermedad oclusiva Aorto- ilíaca CIRUGÍA • Bypass aorto- bifemoral: enfermedad aorto ilíaca bilateral, sintomática y hemodinámicamente significativa. No candidato a tto endovascular. • Endarterectomía ilíaca y bypass aortoilíaco o iliofemoral: enfermedad unilateral. • Enfermedad infrainguinal Vena safena autóloga. o Injertos sintéticos : arteria poplítea (trayecto • Bypass poplíteo: debajo de rodilla). • Bypass fémorotibial. o ACC/AHA 2005 Practice Guidelines for the Management of Patients With Peripheral Arterial Disease. Circulation 2006; 113; e 463 -e 465
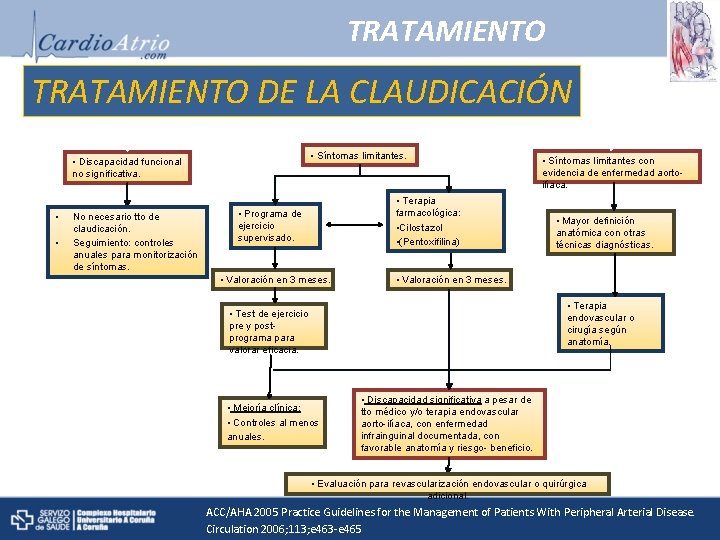
TRATAMIENTO DE LA CLAUDICACIÓN • Síntomas limitantes. • Discapacidad funcional no significativa. • • No necesario tto de claudicación. Seguimiento: controles anuales para monitorización de síntomas. • Terapia farmacológica: • Cilostazol • (Pentoxifilina) • Programa de ejercicio supervisado. • Valoración en 3 meses. • Síntomas limitantes con evidencia de enfermedad aortoilíaca. • Mayor definición anatómica con otras técnicas diagnósticas. • Valoración en 3 meses. • Terapia endovascular o cirugía según anatomía. • Test de ejercicio pre y postprograma para valorar eficacia. • Mejoría clínica: • Controles al menos anuales. • Discapacidad significativa a pesar de tto médico y/o terapia endovascular aorto-ilíaca, con enfermedad infrainguinal documentada, con favorable anatomía y riesgo- beneficio. • Evaluación para revascularización endovascular o quirúrgica adicional. ACC/AHA 2005 Practice Guidelines for the Management of Patients With Peripheral Arterial Disease. Circulation 2006; 113; e 463 -e 465

TRATAMIENTO DE LA ISQUEMIA CRÍTICA • ENDOVASCULAR. ٭ Tener en cuenta la presentación clínica, comorbilidad y anatomía arterial. • TROMBOLISIS: isquemia aguda de < 14 días de evolución. ٭ Pueden usarse dispositivos de trobectomía como terapia complementaria, cuando la isquemia aguda es secundaria a oclusión arterial periférica. • CIRUGÍA. ACC/AHA 2005 Practice Guidelines for the Management of Patients With Peripheral Arterial Disease. Circulation 2006; 113; e 463 -e 465
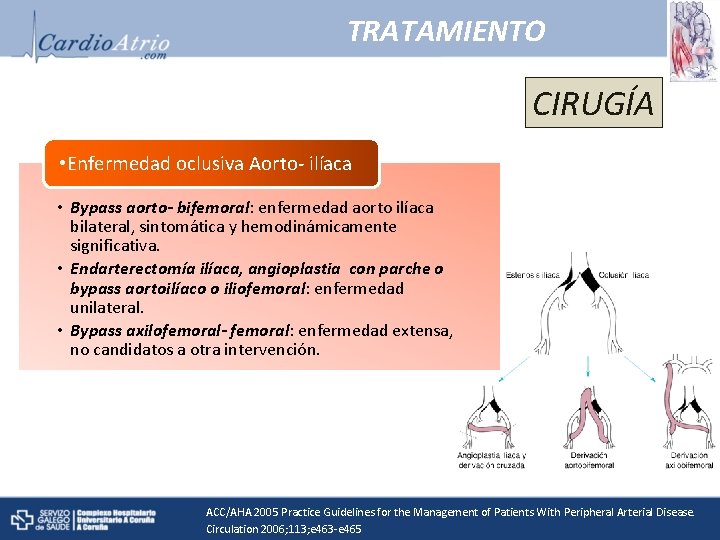
TRATAMIENTO CIRUGÍA • Enfermedad oclusiva Aorto- ilíaca • Bypass aorto- bifemoral: enfermedad aorto ilíaca bilateral, sintomática y hemodinámicamente significativa. • Endarterectomía ilíaca, angioplastia con parche o bypass aortoilíaco o iliofemoral: enfermedad unilateral. • Bypass axilofemoral- femoral: enfermedad extensa, no candidatos a otra intervención. ACC/AHA 2005 Practice Guidelines for the Management of Patients With Peripheral Arterial Disease. Circulation 2006; 113; e 463 -e 465
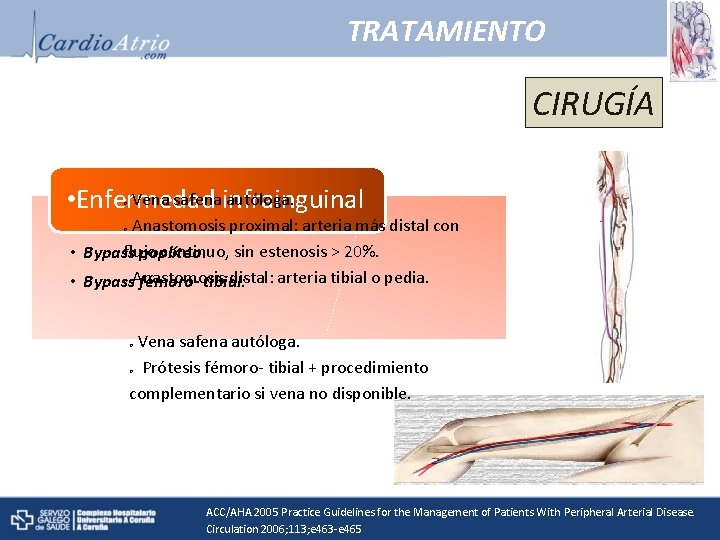
TRATAMIENTO CIRUGÍA Vena safenainfrainguinal autóloga. • Enfermedad o Anastomosis proximal: arteria más distal con flujo continuo, sin estenosis > 20%. • Bypass poplíteo: o Anastomosis distal: arteria tibial o pedia. • Bypass fémoro- tibial: o Vena safena autóloga. o Prótesis fémoro- tibial + procedimiento complementario si vena no disponible. o ACC/AHA 2005 Practice Guidelines for the Management of Patients With Peripheral Arterial Disease. Circulation 2006; 113; e 463 -e 465
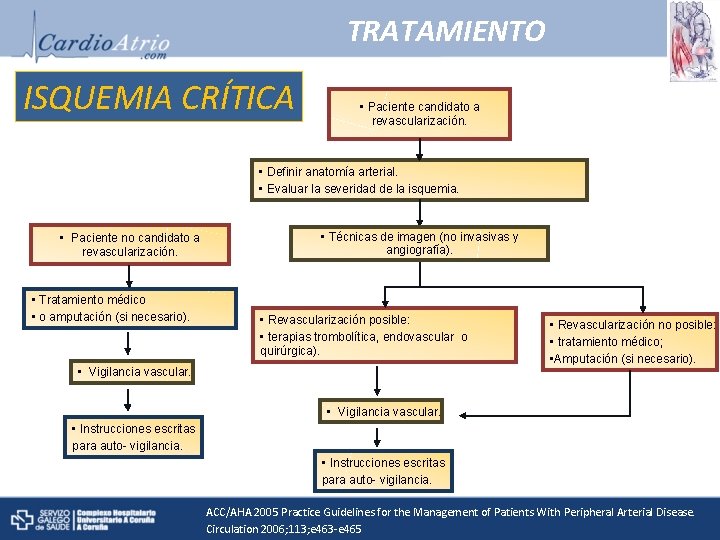
TRATAMIENTO ISQUEMIA CRÍTICA • Paciente candidato a revascularización. • Definir anatomía arterial. • Evaluar la severidad de la isquemia. • Paciente no candidato a revascularización. • Tratamiento médico • o amputación (si necesario). • Técnicas de imagen (no invasivas y angiografía). • Revascularización posible: • terapias trombolítica, endovascular o quirúrgica). • Vigilancia vascular. • Revascularización no posible: • tratamiento médico; • Amputación (si necesario). • Vigilancia vascular. • Instrucciones escritas para auto- vigilancia. ACC/AHA 2005 Practice Guidelines for the Management of Patients With Peripheral Arterial Disease. Circulation 2006; 113; e 463 -e 465
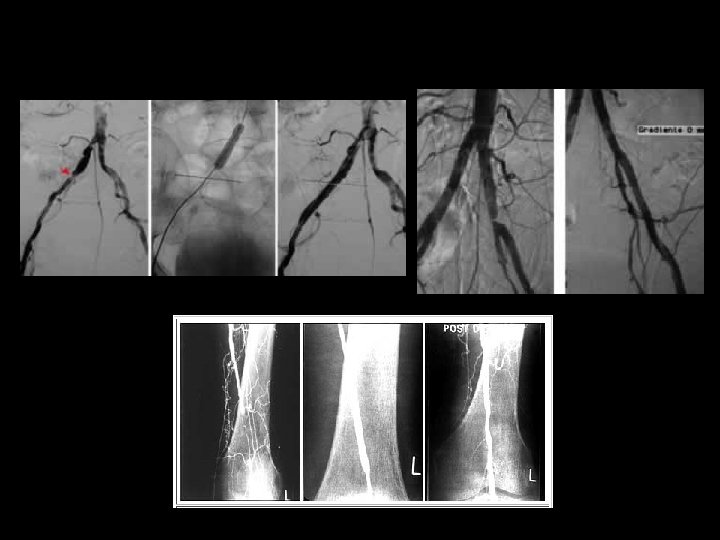
PRONÓSTICO Historia natural de la EAP aterosclerótica en MMII ACC/AHA 2005 Practice Guidelines for the Management of Patients With Peripheral Arterial Disease. Circulation 2006; 113; e 463 -e 465
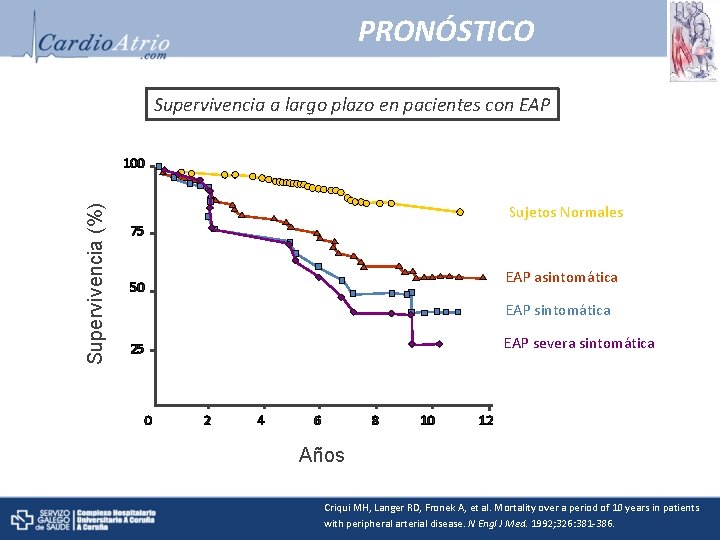
PRONÓSTICO Supervivencia a largo plazo en pacientes con EAP Supervivencia (%) 100 Sujetos Normales 75 EAP asintomática 50 EAP sintomática EAP severa sintomática 25 0 2 4 6 8 10 12 Años Criqui MH, Langer RD, Fronek A, et al. Mortality over a period of 10 years in patients with peripheral arterial disease. N Engl J Med. 1992; 326: 381 -386.
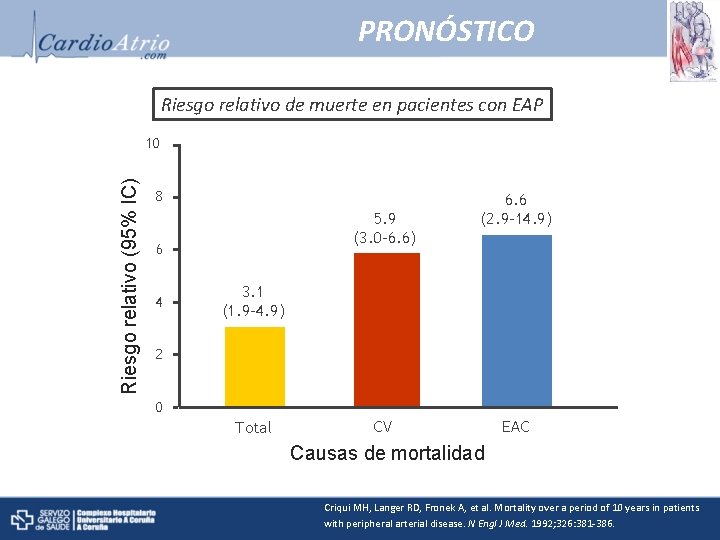
PRONÓSTICO Riesgo relativo de muerte en pacientes con EAP Riesgo relativo (95% IC) 10 8 5. 9 (3. 0– 6. 6) 6 4 6. 6 (2. 9– 14. 9) 3. 1 (1. 9– 4. 9) 2 0 Total CV EAC Causas de mortalidad Criqui MH, Langer RD, Fronek A, et al. Mortality over a period of 10 years in patients with peripheral arterial disease. N Engl J Med. 1992; 326: 381 -386.

GRACIAS POR VUESTRA ATENCIÓN
- Slides: 52