Areosolterapia in Bronchiolite Dr ssa Antonella Lavagetto Pediatra

Areosolterapia in Bronchiolite Dr. ssa Antonella Lavagetto Pediatra
E’ ancora un problema rilevante?

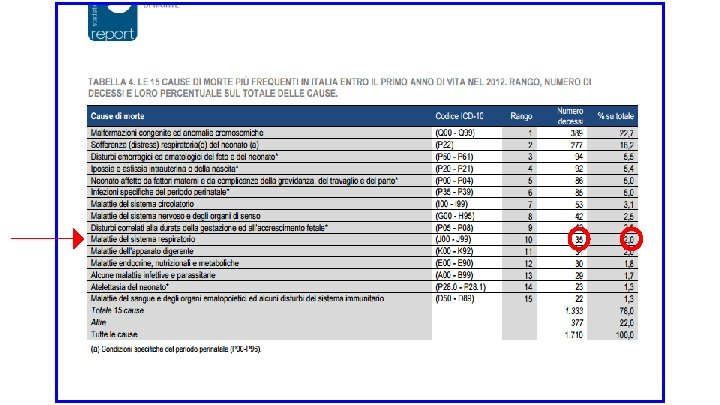
Bronchiolite La più frequente infezione delle basse vie aeree nel lattante Causa principale di ospedalizzazione (picco a due mesi) % ricovero in UTI 30 - 40 % degli affetti andranno incontro a wheezing ricorrente negli anni successivi Mortalità relativamente elevata anche nei paesi Industrializzati
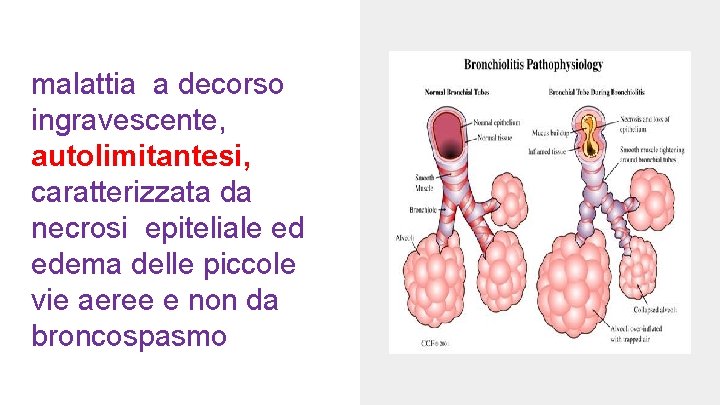
malattia a decorso ingravescente, autolimitantesi, caratterizzata da necrosi epiteliale ed edema delle piccole vie aeree e non da broncospasmo

Non solo Virus Respiratorio sinciziale (VRS ) 70%. . . RNA virus a singola elica trasmissione mediante secrezioni infette sopravvive fino a 7 ore sugli oggetti e sulle mani presente nell’aria fino a 8 m. dal paziente Incubazione 3 -5 giorni Contagiosità fino a 10 giorni dall’inizio dei sintomi

ma anche…. Coronavirus V. Influenzale A e B Metapneumovirus Bocavirus 6% 6% 3% 3% Anche in co-infezione 15 -20% Adenovirus, rhinovirus, parainfluenzale, mycoplasma (>9 mesi - rara) Clin Infect Microbiol 2008; 14 (7): 677684.
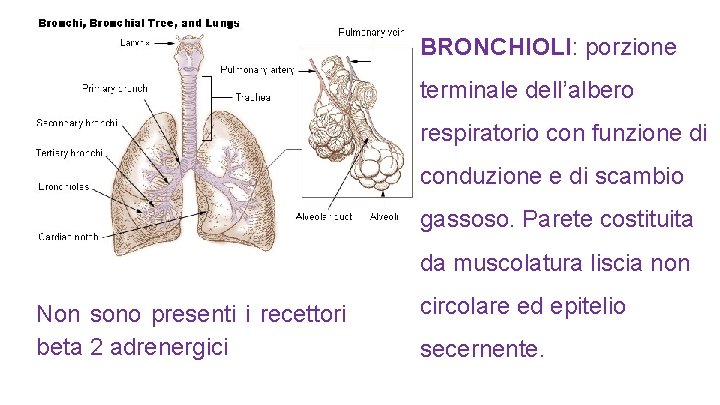
BRONCHIOLI: porzione terminale dell’albero respiratorio con funzione di conduzione e di scambio gassoso. Parete costituita da muscolatura liscia non Non sono presenti i recettori beta 2 adrenergici circolare ed epitelio secernente.
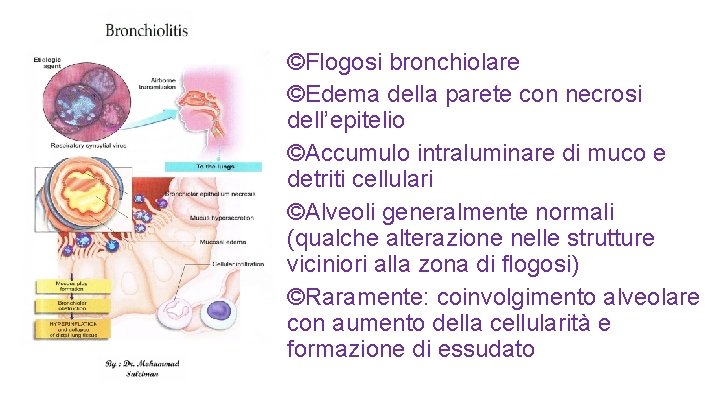
©Flogosi bronchiolare ©Edema della parete con necrosi dell’epitelio ©Accumulo intraluminare di muco e detriti cellulari ©Alveoli generalmente normali (qualche alterazione nelle strutture viciniori alla zona di flogosi) ©Raramente: coinvolgimento alveolare con aumento della cellularità e formazione di essudato
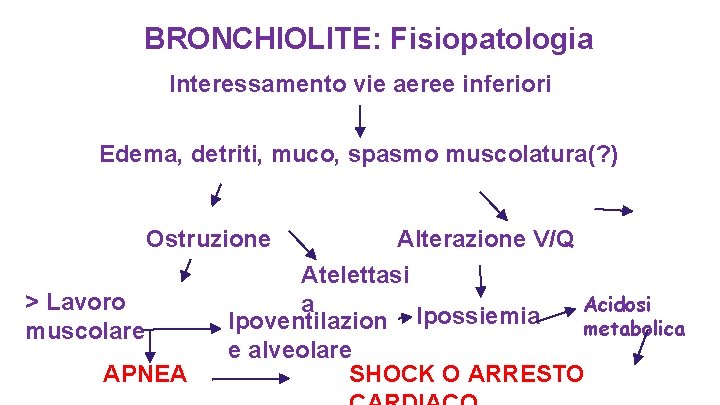
BRONCHIOLITE: Fisiopatologia Interessamento vie aeree inferiori Edema, detriti, muco, spasmo muscolatura(? ) Ostruzione > Lavoro muscolare APNEA Alterazione V/Q Atelettasi Acidosi a Ipossiemia Ipoventilazion metabolica e alveolare SHOCK O ARRESTO

Gestione del bambino con Bronchiolite

Linee guida AAP 2014 Consensus italiano 2014

The AAP guidelines define bronchiolitis as a viral upper respiratory infection prodrome followed by respiratory effort and wheezing in children youngher than 2 years of age Acute bronchiolitis is the leading cause of lower respiratory tract infection and hospitalization in children less than 1 year of age worldwide Inter-society consensus document on treatment and prevention of bronchiolitis in newborns and infants Ital J Pediatr. 2014 Oct 24; 40: 65. doi: 10. 1186/1824 -7288 -40 -65
Diagnosi clinica!!!!

Clinica • • • rinorrea o sintomi respiratori alte vie (primo episodio) apnee in assenza di sintomi respiratori concomitante quadro infezione alte vie a un fratellino periodo epidemico successivo interessamento delle basse vie
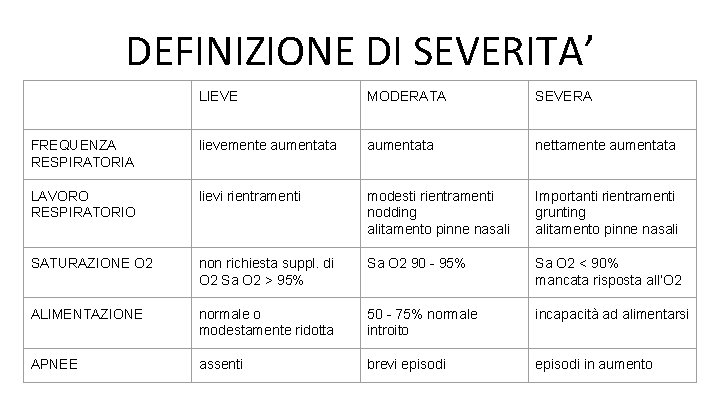
DEFINIZIONE DI SEVERITA’ LIEVE MODERATA SEVERA FREQUENZA RESPIRATORIA lievemente aumentata nettamente aumentata LAVORO RESPIRATORIO lievi rientramenti modesti rientramenti nodding alitamento pinne nasali Importanti rientramenti grunting alitamento pinne nasali SATURAZIONE O 2 non richiesta suppl. di O 2 Sa O 2 > 95% Sa O 2 90 - 95% Sa O 2 < 90% mancata risposta all’O 2 ALIMENTAZIONE normale o modestamente ridotta 50 - 75% normale introito incapacità ad alimentarsi APNEE assenti brevi episodi in aumento
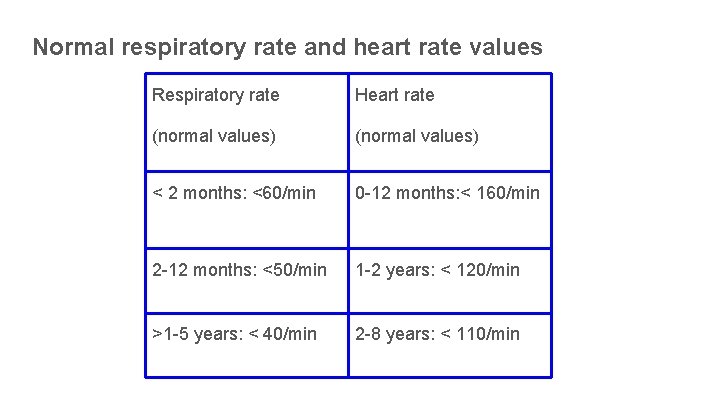
Normal respiratory rate and heart rate values Respiratory rate Heart rate (normal values) < 2 months: <60/min 0 -12 months: < 160/min 2 -12 months: <50/min 1 -2 years: < 120/min >1 -5 years: < 40/min 2 -8 years: < 110/min

Criteri di gravità (possibile ospedalizzazione) Sa. O 2 persistentemente inferiore a 90 -92% distress respiratorio - apnea disidratazione quadro di bronchiolite moderato-severo FATTORI DI RISCHIO: Prematurità Cardiopatie Broncodisplasia Pneumopatie croniche ( FC ) Immunodeficit (congeniti, acquisiti) Malattie metaboliche/neurologiche gravi , Età < 6 - 12 settimane, scarsa compliance familiare, distanza dal Pronto Soccorso

Esami ematochimici: no (scarsa predittività, coinfezione VRS/batteri attorno all’ 1%) Consenso unanime su inutilità di esami a conferma diagnosi Rx torace: no ( non in grado di discriminare tra attelettasia e addensamento. Aumenta probabile di tx antibiotica non motivata)

AAP: no, non cambia la gestione del bambino esami virologici LG Italiane: sì, consentono di escludere forme batteriche indicazioni epidemiologiche

Gestione della bronchiolite Cardini del trattamento: O 2 idratazione/ alimentazione (ev sondino nasogastrico)

Somministrazione O 2 se Sat O 2 stabilmente < 90% Meglio canula nasale alla maschera o alti flussi Sospedere quando Sat. O 2 attorno a 93%, buona idratazione e alimentazione

Somministrazione O 2 la rilevazione della Sat. O 2 va fatta con cura ● pulsiossimetro pediatrico con sonda pediatrica ● aspirazione nasale prima della misurazione ● evitare misurazione se arti in movimento, vasocostrizione o ipotermia

Norme ambientali: Prevenzione l lavaggio accurato mani, oggetti e superfici evitare esposizione a fumo evitare luoghi chiusi affollati evitare contatti con bambini con raffreddore I familiari affetti da flogosi alte vie aeree dovrebbero portare mascherina (!) Vaccinazione antifluenzale del gruppo famigliare e dei caregiver Prevenzione farmacologica: Palivizumab nei soggetti a rischio

O 2 TERAPIA L’obiettivo fondamentale è il mantenimento dell’ossigenazione tissutale In corso di O 2 terapia bisogna sempre conoscere la Fi. O 2 somministrata Fi. O 2 = frazione inspiratoria di ossigeno

O 2 TERAPIA Sistemi di somministrazione di ossigeno: Cannula nasale: 1 -6 lt/min (max Fi. O 2 45%) Maschera: 5 -10 lt/min (max Fi. O 2 55%) Maschera con valvola e reservoir: 5 -10 lt/min (max Fi. O 2 100%) HFNC: 2 - 10 lt/min (max Fi O 2 100%)
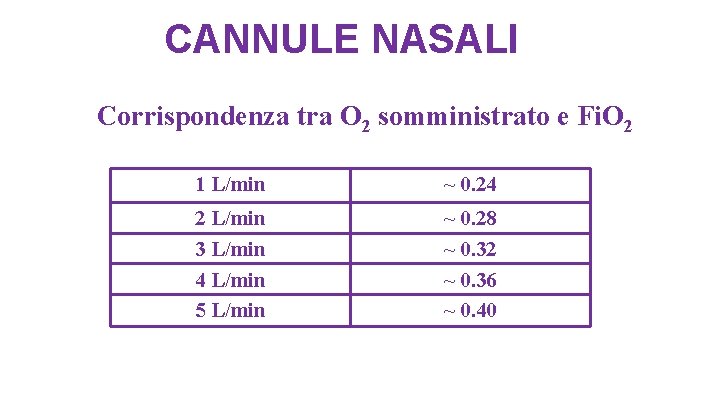
CANNULE NASALI Corrispondenza tra O 2 somministrato e Fi. O 2 1 L/min ~ 0. 24 2 L/min 3 L/min 4 L/min 5 L/min ~ 0. 28 ~ 0. 32 ~ 0. 36 ~ 0. 40
High-Flow Nasal Cannulae

High-Flow Nasal Cannulae ● Washout dello spazio morto nasofaringeo ● Riduzione delle resistenze alte vie aeree --> riduzione del lavoro respiratorio ● Effetto PEEP --> miglioramento del rapporto V/P grazie al graduale reclutamento di aree polmonari distelectasiche Idratazione delle vie respiratorie e facilitazione della clearance mucociliare ● Idratazione delle vie respiratorie e facilitazione della clearance mucociliare

AAP: No uso a domicilio, no uso in pronto soccorso. Può essere usata nei bambini ricoverati Soluzione salina 3% (Ipertonica) 4 ml ogni 2 ore nelle prime 6 -8 ore Alto profilo di sicurezza Riduce viscosità del muco per rottura legami ionici Riduce edema mucosa LG italiane: Uso approvato i qualunque setting per dimostrata efficacia e sicurezza. (Ralston S, Hill V, Martinez M: Nebulized hypertonic saline without bronchodilatators for children with bronchiolitis. Pediatrics 2010, 126)

J Pediatr Pharmacol Ther. 2016 Jan-Feb; 21(1): 7– 26. Hypertonic Saline for the Treatment of Bronchiolitis in Infants and Young Children: A Critical Review of the Literature Baron J 1, El-Chaar G 2 We reviewed all published clinical trials mentioned in the 2014 AAP guidelines, as well as additional trials published since the guidelines, and critically evaluated each trial to determine efficacy, safety, and expectations of hypertonic saline inhalation therapy 2682 infants - 22 clinical trials We agree with the AAP guidelines regarding the recommendation to use nebulized hypertonic saline for infants hospitalized with bronchiolitis, with the expectation of reducing bronchiolitis scores and length of stay when it is expected to last more than 72 hours. However, we also believe there might be an advantage for hypertonic saline in reducing admission rates from the emergency department, based on close examination of the results of recent trials. This review also highlights important gaps in the available literature that need to be addressed in order to define the role of inhaled hypertonic saline therapy.

Pediatrics. 2015; 136(4): 687 -701 Nebulized Hypertonic Saline for Acute Bronchiolitis: A Systematic Review Zhang L, Mendoza-Sassi RA, Klassen TP, et al. Efficacia e la sicurezza della soluzione ipertonica nel trattamento della bronchiolite: revisione sistematica. 24 studi 3209 bambini di cui 1706 trattati Revisione sistematica con metanalisi mostra un beneficio statisticamente significativo nell’utilizzo della nebulizzazione salina al 3% sulla riduzione del tempo di permanenza in ospedale di bambini < 2 aa ricoverati per bronchiolite acuta. La revisione dimostra inoltre che l’utilizzo dell’ HS può ridurre del 20% il rischio di ospedalizzazione dei pazienti trattati a domicilio rispetto all’uso di una soluzione salina fisiologica allo 0, 9%.

AAP: Non trattare. Raccomandazione forte. Adrenalina per nebulizzazione 0, 1 -0, 25 mg/kg ogni 4 ore > efficacia rispetto salbutamolo perchè riduce edema Previsto tentativo nei casi gravi. Non efficacia dimostrata sulla riduzione del tempo di ricovero e sul miglioramento clinico LG italiane: riduzione del numero dei ricoveri a 24 ore dalla valutazione in PS. Efficace se utilizzata nelle fasi iniziali No efficacia sulla riduzione tempi di ricovero (Hartling et al. , 2011 a; Hartling et al. , 2011 b; Ralston, 2012).

Medico e Bambino 1, 17 -21, 1997 INDICATIONS AND ROUTES OF ADMINISTRATION OF ADRENALINE: WHAT’S NEW GIORGIO LONGO, FULVIO BRADASCHIA Bronchiolite. . . Ma negli ultimi anni sono stati pubblicati almeno quattro lavori che hanno documentato il chiaro effetto terapeutico dell’A somministrata per via aerosolica con nebulizzatore. Il dosaggio utilizzato nelle diverse esperienze è molto variabile; si va da un minimo di 0, 25 mg/kg a un massimo di 1 mg/kg (sic!). La nostra seppur piccola esperienza personale è stata fatta con il dosaggio più basso (l fiala di adrenalina ogni 4 kg di peso, diluita in soluzione fisiologica per ottenere almeno 3 ml di volume). I risultati che abbiamo avuto modo di osservare sono stati molto buoni e facilmente misurabili sia clinicamente (immediato miglioramento della dispnea e dell’agitazione) che con la saturazione di ossigeno. L’effetto del farmaco è di breve durata, e pertanto nelle fasi più critiche la nebulizzazione deve essere ripetuta ogni due ore. Seguendo il miglioramento della condizione respiratoria, la distanza tra le somministrazioni viene progressivamente aumentata.

Quaderni acp 2004; 11(5): 218 -220 Utilizzare l’adrenalina nella bronchiolite? Marina Col*, Silvia Malguzzi*, Cesare Ghitti*, Antonio Clavenna** Conclusioni: I risultati dello studio preso in esame sono coerenti con quanto emerge dalle revisioni sistematiche della letteratura: non ci sono trattamenti farmacologici per la bronchiolite la cui efficacia sia adeguatamente documentata.

f a s t e r e h y p a
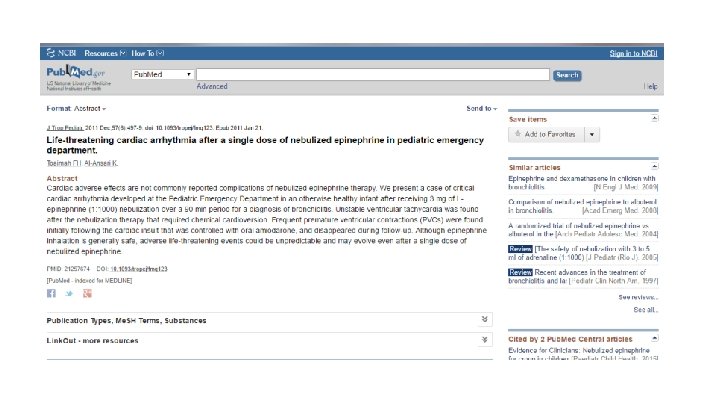

22 Gennaio 2010: il Working group pediatrico dell’AIFA ha sdoganato 29 farmaci off-label, tra cui l’Adrenalina, il cui uso topico viene autorizzato per il trattamento della Bronchiolite grave http: //www. agenziafarmaco. it/allegati/lista_farmaci_gen 2010. pdf

AAP: Non trattare. Salbutamolo e beta 2 -agonisti Salbutamolo: 0, 15 mg/Kg/dose (4 - 6 gtt ogni 10 Kg peso corporeo) Ipratropio bromuro: 125 mg/dose Raccomandazione forte/ Non efficacia dimostrata LG italiane: Non efficacia. Si’ a tentativo terapeutico soprattutto in bambini con familiarità per asma. Sospendere se inefficacia

AAP: Non trattare. Steroidi per nebulizzazione o sistemici Raccomandazione forte/ Non efficacia dimostrata LG italiane: trattare Non

AAP: non indicati, se non forte sospetto di coinfezione batterica (rara) ANTIBIOTICI LG italiane: Non indicati, se non forte sospetto di coinfezione batterica. L’effetto antinfiammatorio dei macrolidi non appare sufficientemente dimostrato

AAP e LG italiane: Ribavarina Fisioterapia respiratoria Non trattare Raccomandazione forte/ Non efficacia dimostrata

Ruolo del Pediatra di famiglia Prevenzione - Informazione Diagnosi precoce Avvio terapia precoce con nebulizzazione ipertonica 3% , adrenalina (? ) vista la dimostrata maggior efficacia del trattamento nel ridurre la percentuale di ricovero se iniziata entro le 48 ore Monitoraggio clinico con invio alla comparsa dei segni di peggioramento clinico

La gestione antica ma allo stesso tempo moderna della bronchiolite richiede un protocollo semplice e adeguato di comportamento, fatto di osservazione da parte del pediatra di famiglia e di minimi interventi da parte dell’ospedale, valutando step by stepl’evoluzione della sintomatologia. Si deve porre la massima attenzione ai lattanti che tendono ad avere una gravità iniziale o un peggioramento nel corso della malattia, tale da richiedere un intervento di supporto ventilatorio prevedendo il ricorso alla somministrazione (precoce) dell’ossigeno ad alto flusso che rappresenta l’unica novità nell’approccio al problema. NEW BRONCHIOLITIS GUIDELINES (Medico e Bambino 2015; 34: 369 -375)

Utile progetti comuni di integrazione ospedaleterritorio

zi e ra G !
- Slides: 47