Aproximacin clnica y teraputica del acn en la





















- Slides: 46

Aproximación clínica y terapéutica del acné en la edad pediátrica Noelia Hernández Noviembre 2013

• ¿Qué le interesa de mi comunicación al Pediatra/MAP? – Fisiopatología ¿A qué se debe? – Formas clínicas del acné (0 -14 años) – Tratamiento • Acné leve-moderado • Acné moderado severo • Efectos secundarios

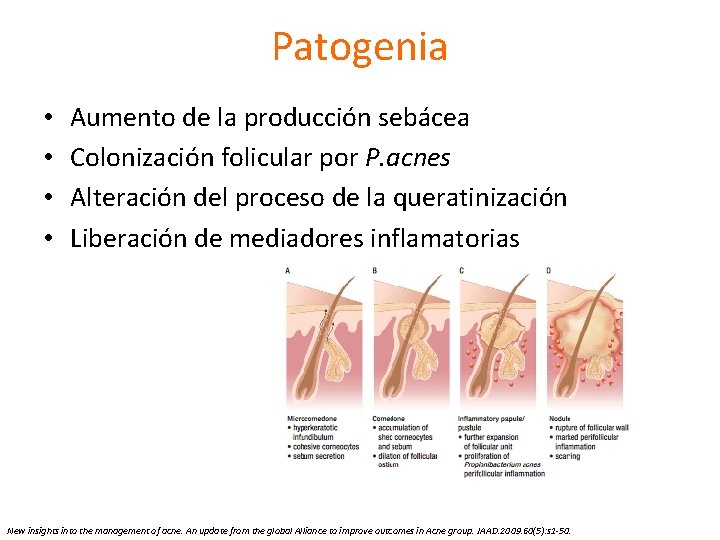
Patogenia • • Aumento de la producción sebácea Colonización folicular por P. acnes Alteración del proceso de la queratinización Liberación de mediadores inflamatorias New insights into the management of acne. An update from the global Alliance to improve outcomes in Acne group. JAAD. 2009. 60(5): s 1 -50.

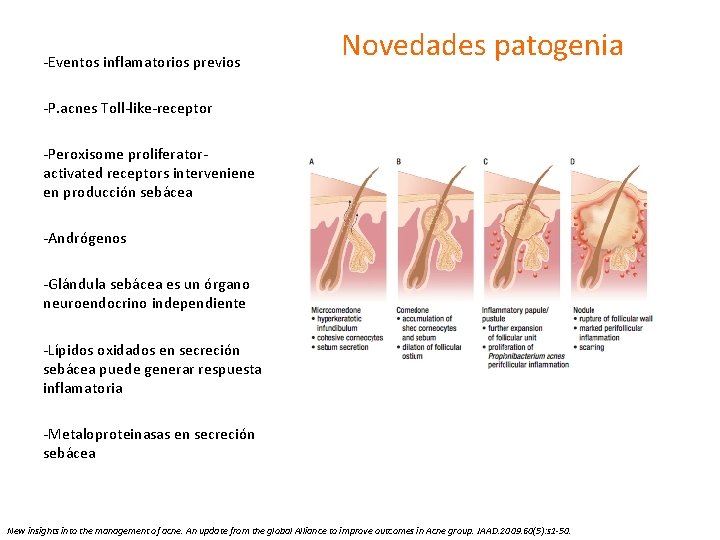
-Eventos inflamatorios previos Novedades patogenia -P. acnes Toll-like-receptor -Peroxisome proliferatoractivated receptors interveniene en producción sebácea -Andrógenos -Glándula sebácea es un órgano neuroendocrino independiente -Lípidos oxidados en secreción sebácea puede generar respuesta inflamatoria -Metaloproteinasas en secreción sebácea New insights into the management of acne. An update from the global Alliance to improve outcomes in Acne group. JAAD. 2009. 60(5): s 1 -50.

Acné en edad pediátrica Neonatal (0 - ≤ 6 semanas) Infantil (6 semanas - ≤ 1 año) Mid-childhood (1 - <7 años) Prepuberal (≥ 7 - ≤ 12 años y/o menarquia en niñas) • Adolescente (≥ 12 - ≤ 19 y/o después de menarquia en niñas) • • Eviedence-based recomenndation for the Diagnosis and Treatment of Pediatric Acne. Pediatrics. May. 2013; 131: S 3.

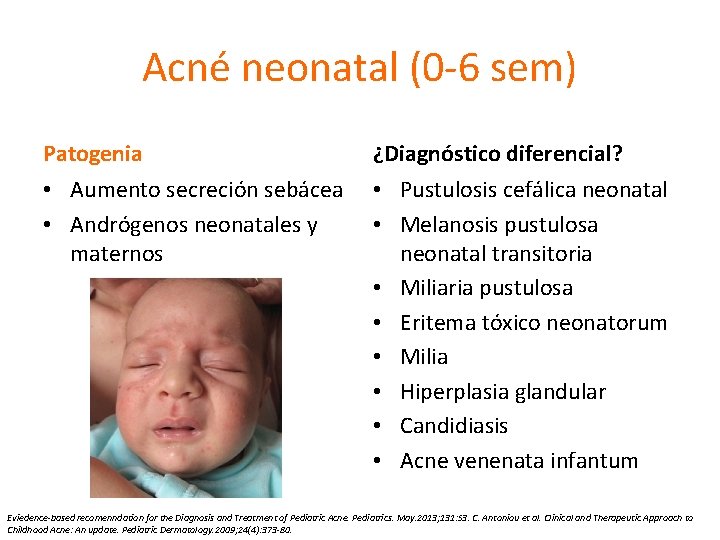
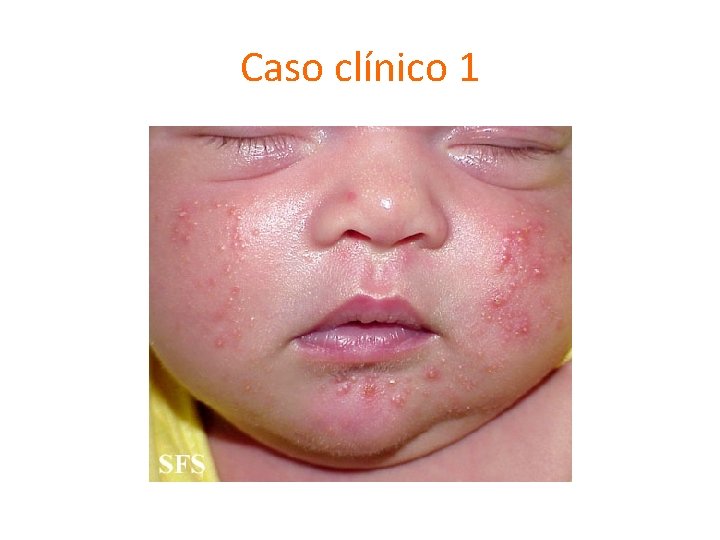
Acné neonatal (0 -6 sem) Patogenia ¿Diagnóstico diferencial? • Aumento secreción sebácea • Andrógenos neonatales y maternos • Pustulosis cefálica neonatal • Melanosis pustulosa neonatal transitoria • Miliaria pustulosa • Eritema tóxico neonatorum • Milia • Hiperplasia glandular • Candidiasis • Acne venenata infantum Eviedence-based recomenndation for the Diagnosis and Treatment of Pediatric Acne. Pediatrics. May. 2013; 131: S 3. C. Antoniou et al. Clinical and Therapeutic Approach to Childhood Acne: An update. Pediatric Dermatology. 2009; 24(4): 373 -80.

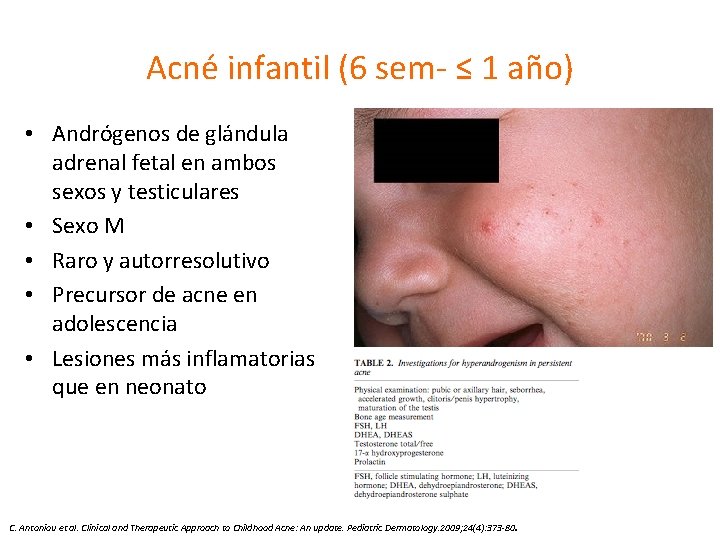
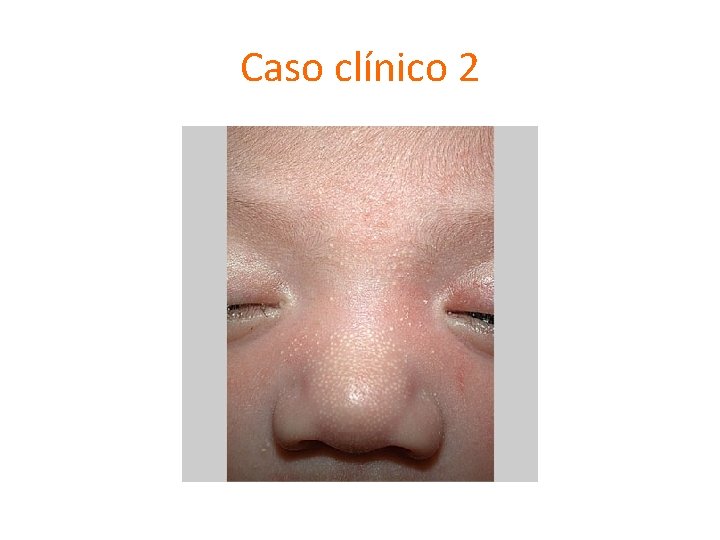
Acné infantil (6 sem- ≤ 1 año) • Andrógenos de glándula adrenal fetal en ambos sexos y testiculares • Sexo M • Raro y autorresolutivo • Precursor de acne en adolescencia • Lesiones más inflamatorias que en neonato . C. Antoniou et al. Clinical and Therapeutic Approach to Childhood Acne: An update. Pediatric Dermatology. 2009; 24(4): 373 -80

Acné infantil (6 sem- ≤ 1 año) • Tratamiento – Retinoides tópicos (ácido retinoico, adapaleno), peróxido de benzoilo, atb tópicos (eritromicina) – Eritromicina oral (125 -250 mg. Repartida en dosis) – CT intralesionales o ct tópicos si acné grave – Isotretinoína (0, 2 -2 mg/kg/día) repartida en dosis con comida o leche. (4 -14 meses). . C. Antoniou et al. Clinical and Therapeutic Approach to Childhood Acne: An update. Pediatric Dermatology. 2009; 24(4): 373 -80

Acné infancia media (mid-childhood) (1 - <7 años) • Muy raro • Si existiera, en este caso sí se debería descartar Hiperandrogenismo • Hiperandrogenismo • Sd Cushing • Hiperplasia suprarrenal congénita • Adrenarquia prematura • Tumores adrenales y suprarrenales • Pubertad precoz . C. Antoniou et al. Clinical and Therapeutic Approach to Childhood Acne: An update. Pediatric Dermatology. 2009; 24(4): 373 -80

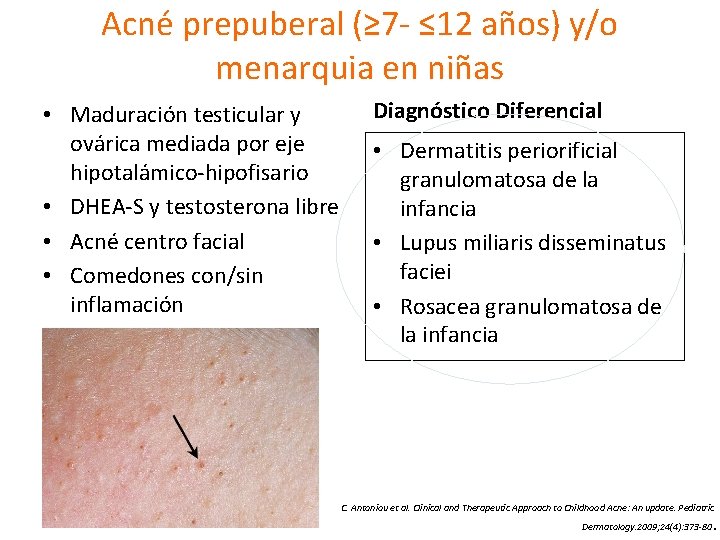
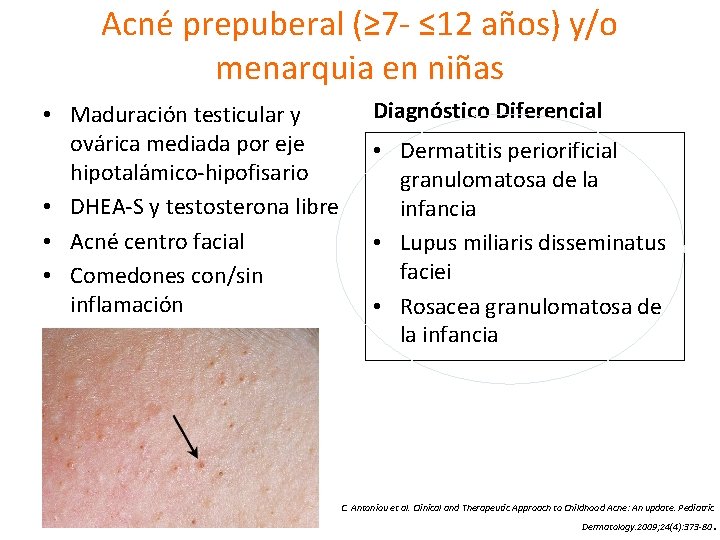
Acné prepuberal (≥ 7 - ≤ 12 años) y/o menarquia en niñas • Maduración testicular y ovárica mediada por eje hipotalámico-hipofisario • DHEA-S y testosterona libre • Acné centro facial • Comedones con/sin inflamación Diagnóstico Diferencial • Dermatitis periorificial granulomatosa de la infancia • Lupus miliaris disseminatus faciei • Rosacea granulomatosa de la infancia C. Antoniou et al. Clinical and Therapeutic Approach to Childhood Acne: An update. Pediatric Dermatology. 2009; 24(4): 373 -80 .

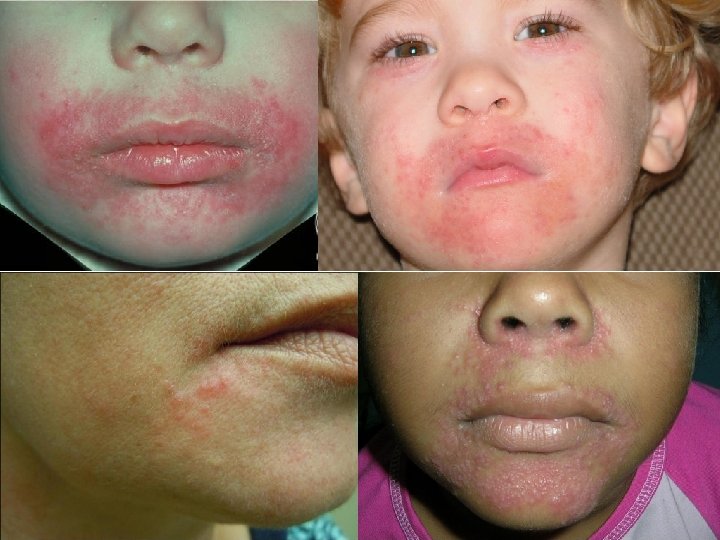
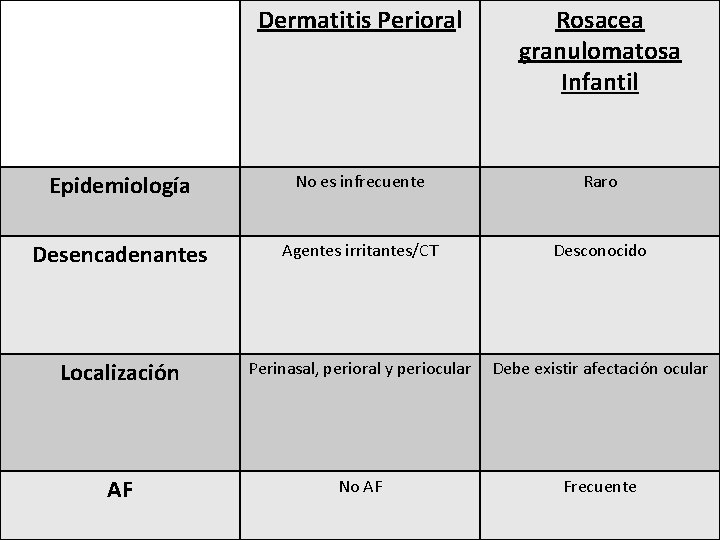
Dermatitis Perioral Niños y adultos Causa desconocida. Irritantes (ct tópicos, inhalados) “Forma de rosacea”. AP indistinguible Pronóstico es bueno. Autorresolutivo. A veces años Respuesta al tto depende de severidad, extensión y duración • Tratamiento • • • – – – Metronidazol 1 -2 veces/día Ct tópicos si componente eccematoso (Cuidado!!!) Inmunomoduladores Tetraciclinas, eritromicina v. o Isotretinoína (0, 7 mg/kg/día) Perioral Dermatitis. Chapter 4. 4. Textbook of Pediatric Dermatology. Second Edition.


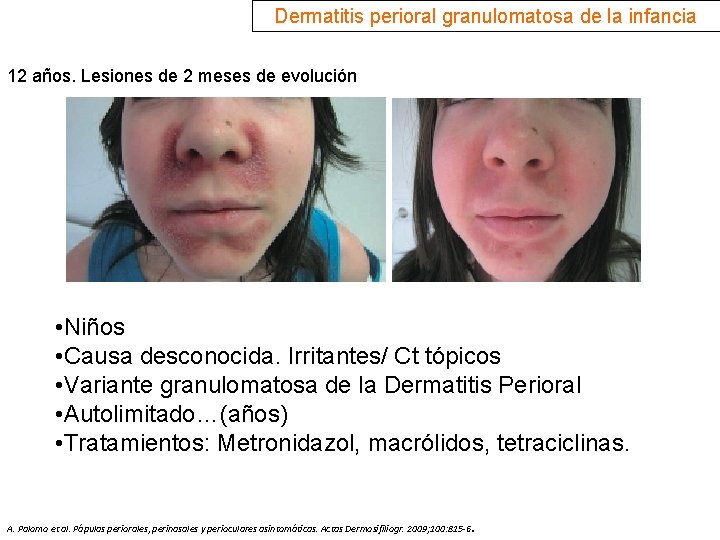
Dermatitis perioral granulomatosa de la infancia 12 años. Lesiones de 2 meses de evolución • Niños • Causa desconocida. Irritantes/ Ct tópicos • Variante granulomatosa de la Dermatitis Perioral • Autolimitado…(años) • Tratamientos: Metronidazol, macrólidos, tetraciclinas. . A. Palomo et al. Pápulas periorales, perinasales y perioculares asintomáticas. Actas Dermosifiliogr. 2009; 100: 815 -6

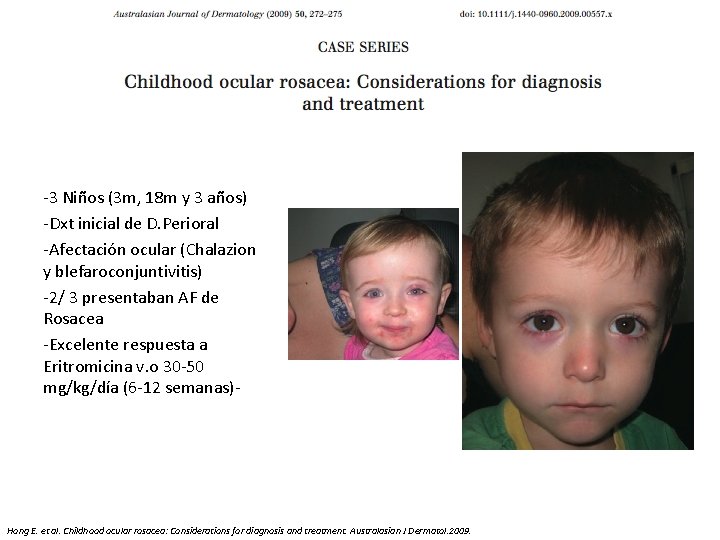
-3 Niños (3 m, 18 m y 3 años) -Dxt inicial de D. Perioral -Afectación ocular (Chalazion y blefaroconjuntivitis) -2/ 3 presentaban AF de Rosacea -Excelente respuesta a Eritromicina v. o 30 -50 mg/kg/día (6 -12 semanas)- Hong E. et al. Childhood ocular rosacea: Considerations for diagnosis and treatment. Australasian J Dermatol. 2009.

Dermatitis Perioral Rosacea granulomatosa Infantil Epidemiología No es infrecuente Raro Desencadenantes Agentes irritantes/CT Desconocido Localización Perinasal, perioral y periocular Debe existir afectación ocular AF No AF Frecuente

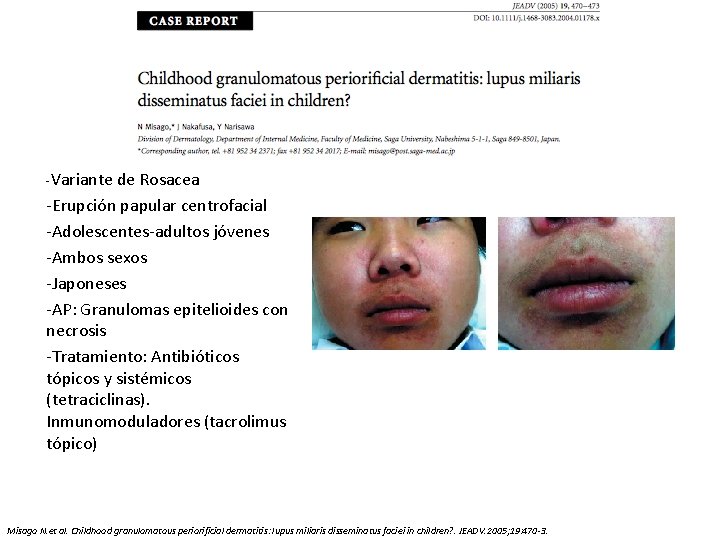
-Variante de Rosacea -Erupción papular centrofacial -Adolescentes-adultos jóvenes -Ambos sexos -Japoneses -AP: Granulomas epitelioides con necrosis -Tratamiento: Antibióticos tópicos y sistémicos (tetraciclinas). Inmunomoduladores (tacrolimus tópico) Misago N. et al. Childhood granulomatous periorificial dermatitis: lupus miliaris disseminatus faciei in children? . JEADV. 2005; 19: 470 -3.

Acné prepuberal (≥ 7 - ≤ 12 años) y/o menarquia en niñas • Maduración testicular y ovárica mediada por eje hipotalámico-hipofisario • DHEA-S y testosterona libre • Acné centro facial • Comedones con/sin inflamación Diagnóstico Diferencial • Dermatitis periorificial granulomatosa de la infancia • Lupus miliaris disseminatus faciei • Rosacea granulomatosa de la infancia C. Antoniou et al. Clinical and Therapeutic Approach to Childhood Acne: An update. Pediatric Dermatology. 2009; 24(4): 373 -80 .

Acné prepuberal (≥ 7 - ≤ 12 años) y/o menarquia en niñas • Tratamiento – Retinoides tópicos (ácido retinoico, adapaleno), peróxido de benzoilo, atb tópicos – Eritromicina oral, tetraciclinas (>8 años) – Isotretinoína oral (>12 años) – ACO, antiandrógenos – Espironolactona (efecto antiandrógeno) . C. Antoniou et al. Clinical and Therapeutic Approach to Childhood Acne: An update. Pediatric Dermatology. 2009; 24(4): 373 -80

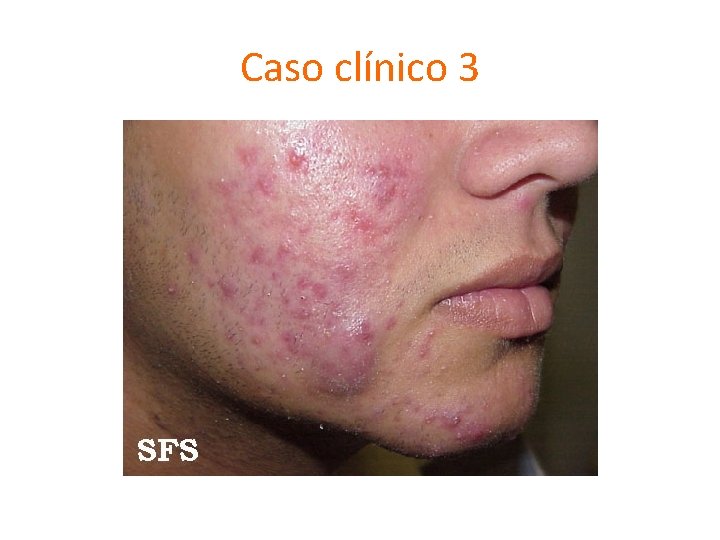
Acné Adolescente (≥ 12 - ≤ 19 y/o después de la menarquia en niñas) • Epidemiología – 85% de la población joven – Varones más frecuente – Baja incidencia en Asiáticos y Africanos – Predisposición familiar en acné nóduloquístico – Empeora en otoño e invierno • Factores predisponentes – Acne mecánica (manipulación), influyen hábitos alimentarios? , estrés emocional. Fitzpatrick´s. Color Atlas and Sinopsis of Clinical Dermatology. Sixth Edition.

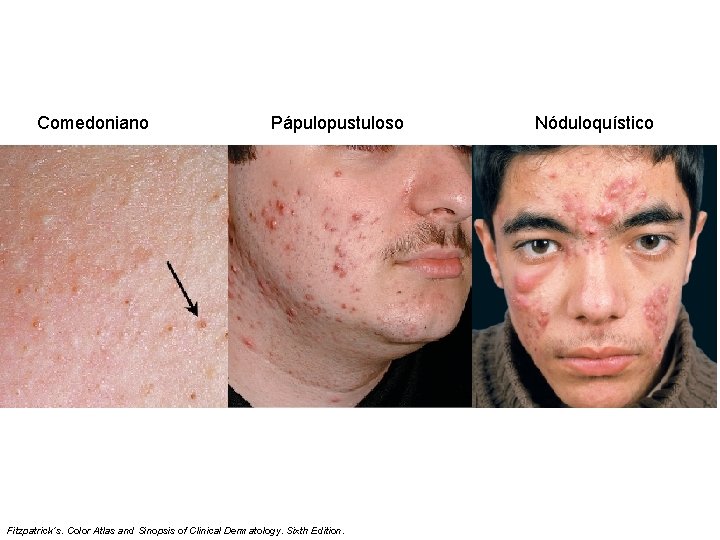
Manifestaciones clínicas acné vulgar. Definición • Comedoniano • Pápulopustuloso • Nóduloquístico • Variantes Perioral Dermatitis. Chapter 4. 4. Textbook of Pediatric Dermatology. Second Edition. • Severidad – Leve – Moderado – Grave

Comedoniano Pápulopustuloso Fitzpatrick´s. Color Atlas and Sinopsis of Clinical Dermatology. Sixth Edition. Nóduloquístico

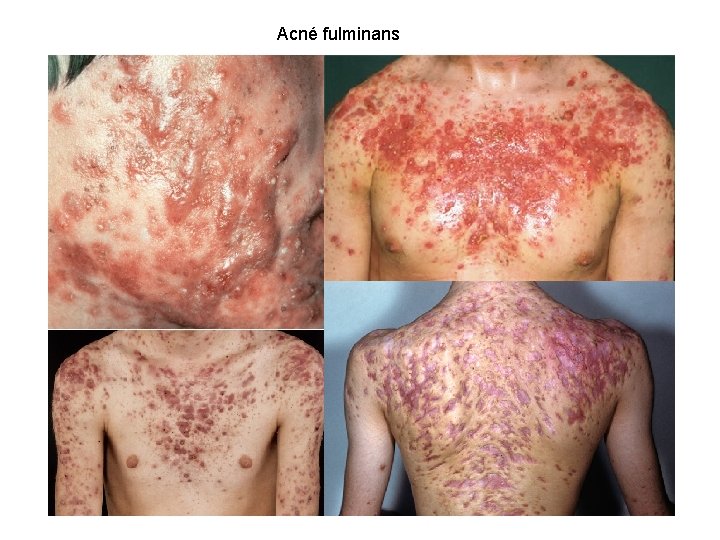
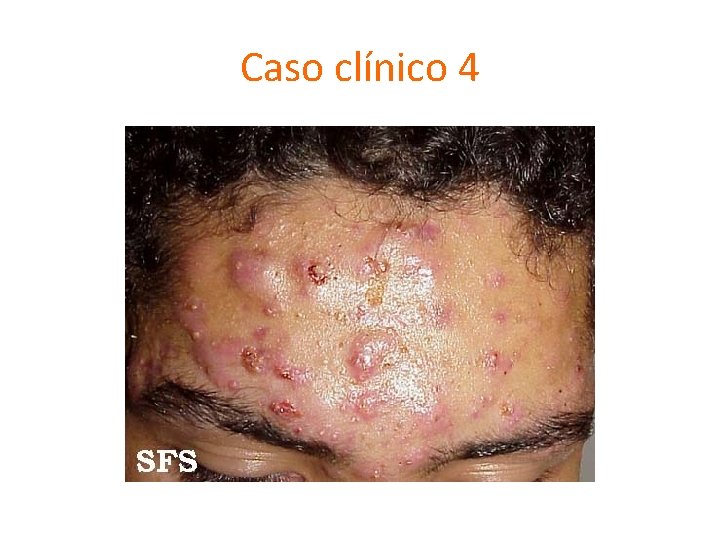
Perioral Dermatitis. Chapter 4. 4. Textbook of Pediatric Dermatology. Second Edition. Acné variantes • Drug-induced acne – (CT, fenitoína, fenobarbital, isoniacida, rifampicina, dactinomicina) • Pomade acne – Productos pelo Afro-caribeños comedogénicos • Cosmetic acne • Acné excoriado • Acné fulminans – Agudo. Fiebre, MEG, artralgias, leucocitosis, EN, hepatoesplenomegalia. Ingreso • Hiperandrogenismo • Sd de Apert – Fusión epifisaria precoz, talla baja, retraso mental, acrocefalia • Foliculitis Gram negativos • Acné conglobata – Acné nóduloquístico severo. Raro en niños

Acné fulminans

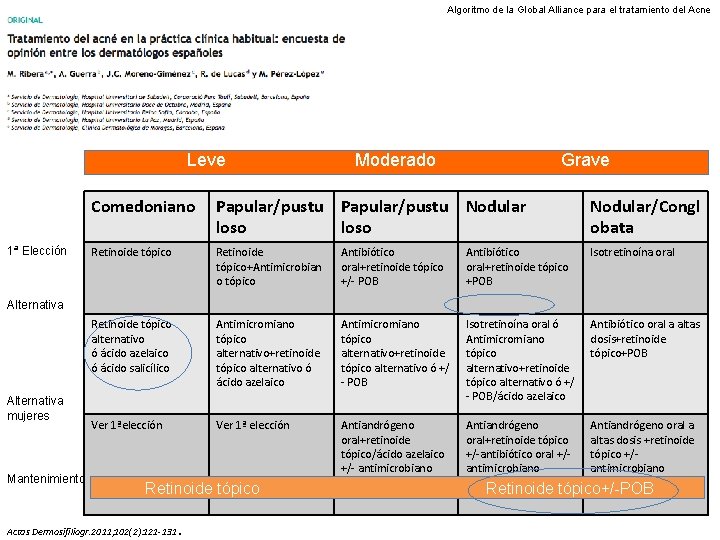
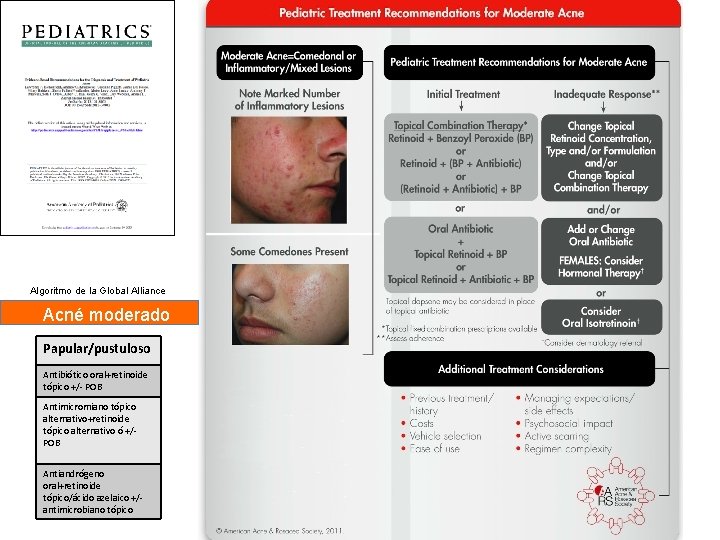
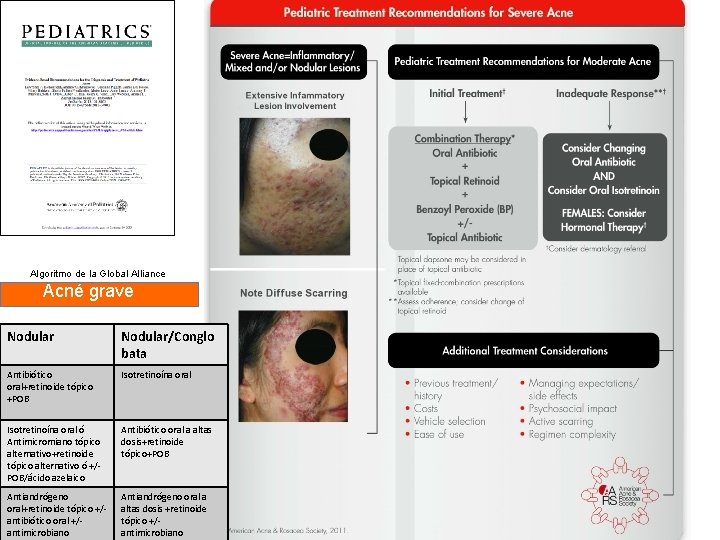
Algoritmo de la Global Alliance para el tratamiento del Acne Leve 1ª Elección Moderado Grave Comedoniano Papular/pustu Nodular loso Nodular/Congl obata Retinoide tópico+Antimicrobian o tópico Antibiótico oral+retinoide tópico +/- POB Antibiótico oral+retinoide tópico +POB Isotretinoína oral Retinoide tópico alternativo ó ácido azelaico ó ácido salicílico Antimicromiano tópico alternativo+retinoide tópico alternativo ó ácido azelaico Antimicromiano tópico alternativo+retinoide tópico alternativo ó +/ - POB Isotretinoína oral ó Antimicromiano tópico alternativo+retinoide tópico alternativo ó +/ - POB/ácido azelaico Antibiótico oral a altas dosis+retinoide tópico+POB Ver 1ªelección Ver 1ª elección Antiandrógeno oral+retinoide tópico/ácido azelaico +/- antimicrobiano tópico Antiandrógeno oral+retinoide tópico +/-antibiótico oral +/antimicrobiano alternativo Antiandrógeno oral a altas dosis +retinoide tópico +/antimicrobiano alternativo Alternativa mujeres Mantenimiento Retinoide tópico Actas Dermosifiliogr. 2011; 102(2): 121 -131 . Retinoide tópico+/-POB

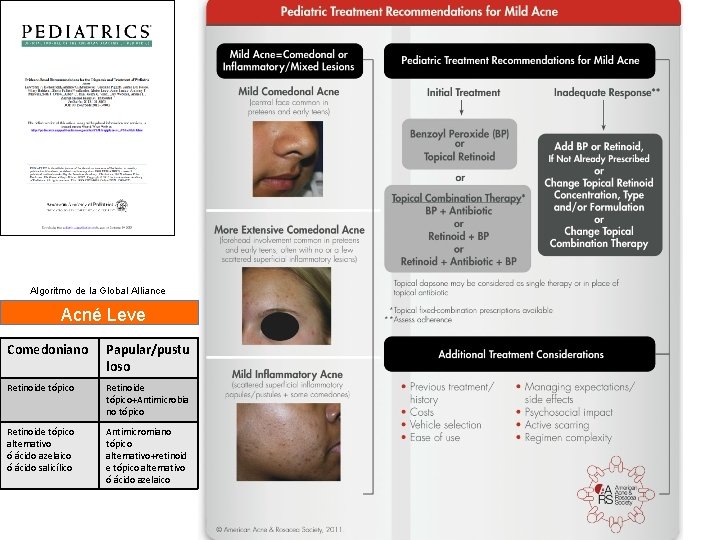
Algoritmo de la Global Alliance Acné Leve Comedoniano Papular/pustu loso Retinoide tópico+Antimicrobia no tópico Retinoide tópico alternativo ó ácido azelaico ó ácido salicílico Antimicromiano tópico alternativo+retinoid e tópico alternativo ó ácido azelaico

Algoritmo de la Global Alliance Acné moderado Papular/pustuloso Antibiótico oral+retinoide tópico +/- POB Antimicromiano tópico alternativo+retinoide tópico alternativo ó +/POB Antiandrógeno oral+retinoide tópico/ácido azelaico +/antimicrobiano tópico

Algoritmo de la Global Alliance Acné grave Nodular/Conglo bata Antibiótico oral+retinoide tópico +POB Isotretinoína oral ó Antimicromiano tópico alternativo+retinoide tópico alternativo ó +/POB/ácido azelaico Antibiótico oral a altas dosis+retinoide tópico+POB Antiandrógeno oral+retinoide tópico +/antibiótico oral +/antimicrobiano Antiandrógeno oral a altas dosis +retinoide tópico +/antimicrobiano

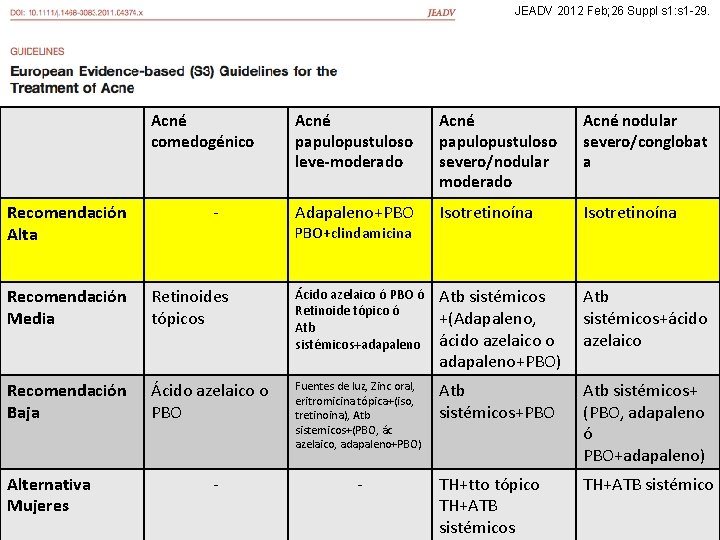
JEADV 2012 Feb; 26 Suppl s 1: s 1 -29. Acné comedogénico Recomendación Alta - Acné papulopustuloso leve-moderado Acné papulopustuloso severo/nodular moderado Acné nodular severo/conglobat a Adapaleno+PBO Isotretinoína PBO+clindamicina Recomendación Media Retinoides tópicos Ácido azelaico ó PBO ó Retinoide tópico ó Atb sistémicos+adapaleno Atb sistémicos +(Adapaleno, ácido azelaico o adapaleno+PBO) Atb sistémicos+ácido azelaico Recomendación Baja Ácido azelaico o PBO Fuentes de luz, Zinc oral, eritromicina tópica+(iso, tretinoina), Atb sistemicos+(PBO, ác azelaico, adapaleno+PBO) Atb sistémicos+PBO Atb sistémicos+ (PBO, adapaleno ó PBO+adapaleno) TH+tto tópico TH+ATB sistémicos TH+ATB sistémico Alternativa Mujeres - -

Profundizando en la terapéutica • Jabones limpiadores – 2 veces al día – Aumentan PH (interesa alcalino) – Evitar usar jabones antibacterianos – Evitar uso de tónicos faciales Eviedence-based recomenndation for the Diagnosis and Treatment of Pediatric Acne. Pediatrics. May. 2013; 131: S 3.

Profundizando en la terapéutica • POB (Peróxido de benzoilo) – Antimicrobiano – Penetra en estrato corneo y entra en unidad pilosebacea donde reside el P. acnes – Comedolítico y antiinflamatorio – Monoterapia o en combinación con retinoides o atb tópicos – Reduce resistencias de P. acnes cuando se usa con atb orales o tópicos – Mancha la ropa, usar de inicio bajas concentraciones, fotoprotección Eviedence-based recomenndation for the Diagnosis and Treatment of Pediatric Acne. Pediatrics. May. 2013; 131: S 3.

Profundizando en la terapéutica • Retinoides tópicos (ácido retinoico, adapaleno, tazaroteno) – Anticomedogénico, comedolítico y antiinflamatorio – En monoterapia o en combinación – Terapia de mantenimiento – Niños y adolescente – Puede irritar! Eviedence-based recomenndation for the Diagnosis and Treatment of Pediatric Acne. Pediatrics. May. 2013; 131: S 3.

Profundizando en la terapéutica • Antibióticos/antimicrobianos – Reducen la colonización de P. acnes y tienen efecto antiinflamatorio – Tópicos • Clindamicina y eritromicina • Si monoterapia varias semanas-tiempo prolongado – Añadir POB o productos ya combinados – “POB washout” Eviedence-based recomenndation for the Diagnosis and Treatment of Pediatric Acne. Pediatrics. May. 2013; 131: S 3.

Eviedence-based recomenndation for the Diagnosis and Treatment of Pediatric Acne. Pediatrics. May. 2013; 131: S 3. New insights into the management of acne. An update from the global Alliance to improve outcomes in Acne group. JAAD. 2009. 60(5): s 1 -50. Profundizando en la terapéutica • Antibióticos orales – Niños > 8 años. Tetraciclinas (doxiciclina y minociclina) – Niños < 8 años o alergia a tetraciclinas: Eritromicina, azitromicina, TMT-SMX – Tiempo limite: No más de 3 -4 meses. – Tetraciclinas: Fotoproteccion, precaución esofagitis

Profundizando en la terapéutica • Antibióticos orales – Doxiciclina: 50 -100 mg/día – Eritromicina: 250 -500 mg/día – Tetraciclinas: 500 mg/día – Minociclina: 50 -100 mg/día – TMT-SMX: 160 -800 mg/día *Si retratamiento usar mismo atb Eviedence-based recomenndation for the Diagnosis and Treatment of Pediatric Acne. Pediatrics. May. 2013; 131: S 3.

Profundizando en la terapéutica • Isotretinoína oral – Inhibe la actividad de la glándula sebacea – Dosis utilizadas • 0, 5 mg/kg/día 4 semanas • 1 mg/kg/día – Dosis total (inicio de tratamiento) • 120 mg/kg • Efectos secundarios Eviedence-based recomenndation for the Diagnosis and Treatment of Pediatric Acne. Pediatrics. May. 2013; 131: S 3.

Isotretinoína oral • Efectos secundarios – – – Queilitis, xerosis, prurito y eccema Teratogénico Fotosensibilidad HTA intracraneal benigna (No usar con tetraciclinas) Síntomas GI • Nauseas, esofagitis, EII, elevación de perfil lipídico y hepático – Cambios estado de ánimo – Mialgias • Elevación de CPK – Trastornos óseos • Cambios mineralización sin riesgo de Fx, Cierre prematuro epifisario Eviedence-based recomenndation for the Diagnosis and Treatment of Pediatric Acne. Pediatrics. May. 2013; 131: S 3.

Profundizando en la terapéutica • Terapia hormonal – Segunda línea de acné moderado-severo combinado con tto – Valorar riesgo-beneficio • Densidad mineral ósea • Antecedentes familiares de eventos trombóticos • Tabaco Eviedence-based recomenndation for the Diagnosis and Treatment of Pediatric Acne. Pediatrics. May. 2013; 131: S 3.

• Mujer joven con Hª detallada puede iniciar tto • Requisitos (<35 años/>35 años) – Ver si contraindicaciones (TEP, tabaco, IAM, ACV, Ca de mama, HTA…) – Exploración mamaria/citología • Empezar con dosis bajas de estrógenos (50μg) • Evaluar a los 3 -6 meses de comienzo • No límite de uso de tiempo de ACO (salvo contraindicación)

¿Y lo último? New insights into the management of acne. An update from the global Alliance to improve outcomes in Acne group. JAAD. 2009. 60(5): s 1 -50.

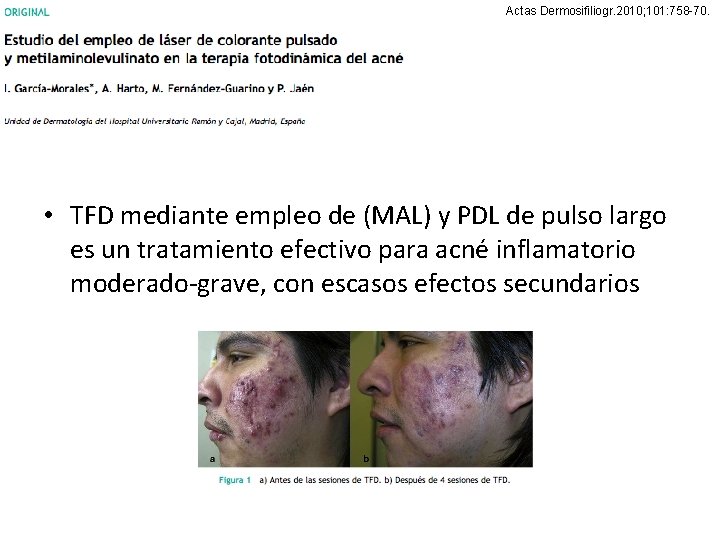
Actas Dermosifiliogr. 2010; 101: 758 -70. • TFD mediante empleo de (MAL) y PDL de pulso largo es un tratamiento efectivo para acné inflamatorio moderado-grave, con escasos efectos secundarios

Caso clínico 1

Caso clínico 2

Caso clínico 3

Caso clínico 4

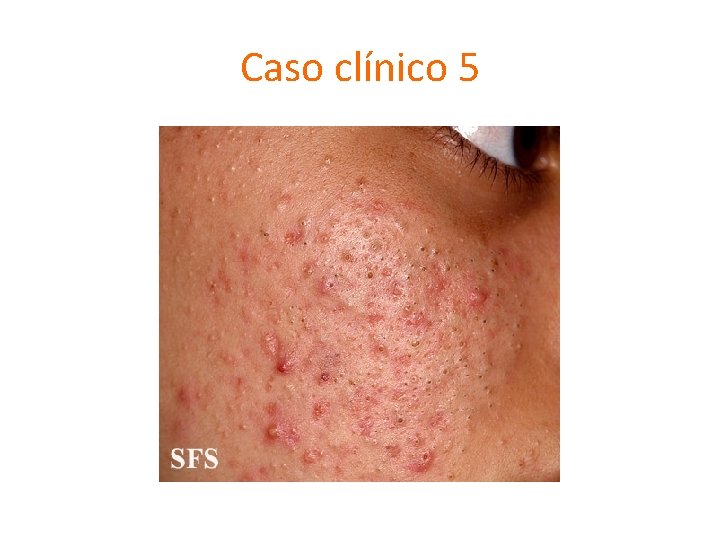
Caso clínico 5
