APPAREIL RESPIRATOIRE Release by Med Torrents com 1
APPAREIL RESPIRATOIRE Release by Med. Torrents. com

1. PARTICULARITÉS SÉMIOLOGIQUES CHEZ L’ENFANT Fréquence respiratoire: • Nouveau-né 40 -50 respirations/’ • Nourrisson 25 -30 respirations/’ • > 2 -3 ans 18 -20 respirations/’ Type de respiration: • Nouveau-né: • - respiration abdominale - par voie nasale - rythme souvent irrégulier

2. ARRET RESPIRATOIRE Aspect clinique – Deux situations ont la signification de l’arrêt respiratoire: 1. Absence totale et prolongée de la ventilation (apnée), donc STOP RESPIRATOIRE 2. Existence des mouvements respiratoires INEFFICACES • bradypnée extrême (inefficace) • succession anarchique des gasps L’aspect du patient est très grave: • pâle ou cyanotique • inconscient • inerte � Une crise convulsivante anoxique y peut s’associer

* Chez le nouveau-né, 2 aspects doivent être soulignés, pour éviter les confusions: - les mouvements respiratoires normaux sont presque invisibles - chez le prématuré, il y a des pauses respiratoires fréquentes (arythmie respiratoire du prématuré) - Le bilan étiologique est une nécessité immédiate. - Quoi faire? * Premièrement, vérifier s’il y a un arrêt concomitant de la circulation, par la palpation du pouls au niveau d’une grande artère (carotide, humérale ou fémorale). S’il y a un arrêt de la circulation ou une bradycardie agonique, il faut traiter tous les deux désordres très vite.

* Il faut, d’urgence, assurer une ventilation efficace: • si possible, très rapidement – désobstruction des voies aériennes supérieures; • en absence d’autre possibilité – respiration bouche-à-bouche; • dans la mesure du possible, ventilation sur masque, de l’oxygène pur et évacuation gastrique (pour éviter l’aspiration) * Si après ces mesures, la situation respiratoire n’est pas rétablie suffisamment � intubation oro-trachéale, pour permettre: - l’aspiration bronchique - la ventilation sur tube * Dans chaque étape de cette réanimation, c’est nécessaire de vérifier l’efficacité des gestes ou des mesures faites.

C’est très important d’obtenir: • l’expansion régulière et symétrique des 2 hémi-thorax; • une récoloration rapide des lèvres; • un rythme cardiaque satisfaisant En cas d’effet douteux, il peut s’agir: • d’une erreur technique qui doit être corrigée immédiatement • d’une étiologie qui nécessite elle-même un geste thérapeutique complémentaire (obstruction des voies aériennes, pneumothorax) Au cours de la reanimation, il faut faire toujours: • une radiographie thoracique; • un examen des gaz sanguins: Pa. CO 2 (VN 37 ± 2 mm. Hg), Pa. O 2 (VN 95 + 4 mm. Hg), Sat. O 2 (VN > 90% - sang capillaire).

ETIOLOGIE • Très souvent, l’arrêt respiratoire représente le dernier moment d’une détresse respiratoire • S’il représente le signe inaugural (donc, le premier signe de maladie), l’arrêt respiratoire peut avoir un des cinq groupes de causes suivantes: 1. Origine accidentelle ou traumatique: noyade, électrocution, contusion cérébrale, intoxication oxycarboné, aspiration du corps étranger, reflux gastro-oesophagien. 2. Bronchopneumopathie aiguë infectieuse avant 6 mois et surtout, avant 3 mois, de nature virale ou coquelucheuse. 3. Altération métabolique hypocalcémie etc…. sévère: hypoglycémie,

4. Intoxication avec un produit dépresseur du centre respiratoire 5. Atteinte aiguë du SNC: - souvent une crise convulsivante, clinique ou seulement électrique, constituant la cause directe de l’accident respiratoire; - avant d’ étiqueter les convulsions comme “fébriles’, il faut exclure: * une méningite; * un hématome sous-dural; * un syndrome d’hypertension intracrânienne

3. SYNDROME ASPHYXIQUE (IRA) Détresse vitale respiratoire, l’ASPHYXIE représente l’association d’une hypoxémie avec une hypercapnie, traduisant l’existence d’une HYPOVENTILATION ALVEOLAIRE GLOBALE. Les symptômes sont l’expression: 1. de l’anoxie: - cyanose 2. De l’hypercapnie: • sueurs excessives, surtout au front • tachycardie; • hypertension artérielle. Ici, on ajoute leurs conséquences neurologiques: • excitabilité anormale du patient; • alternance des phases d’agitation et de somnolence • coma de différents degrés.

Quoi faire ? � Dans tous les cas – un examen clinique rapide, mais complet. ®Dans la mesure du possible (et en fonction de l’ état du patient), on fait: * une radiographie de thorax, en place (éventuellement une radio du larynx, de profile); * un examen des gaz sanguins: - Pa. O 2 < 50 mm. Hg sous O 2 thérapie maximale; - Pa. CO 2 > 60 mm. Hg; sont des données habituelles et très sévères

Traitement d’urgence ®Parfois, le geste salvateur est d’enlever un obstacle des voies aériennes, d’ évacuer un pneumothorax suffocant. � Si ces mesures sont inefficaces, il faut toujours pratiquer: 1. Intubation trachéale qui doit être faite seulement après oxygénothérapie et vidange gastrique; attention! - elle est très dangereuse, à cause du risque d’arrêt circulatoire 2. Aspiration bronchique attentif. 3. Ventilation artificielle, attention! – ne pas hyperventiler au début (risque de collapsus ventilateur, le plus souvent transitoire).

Symptômes qui traduisent L’EPUISEMENT RESPIRATOIRE d’un malade déjà traité : 1. Rythme respiratoire de moins en moins régulier. 2. Ralentissement de la fréquence respiratoire. 3. Diminution des signes de lutte respiratoire, remplacés par des “gasps” ou des secousses de la tête 4. Diminution de la toux, avec accumulation progressive des sécrétions dans les voies respiratoires 5. Pâleur, de plus en plus exprimée.

6. Cyanose qui, chez le patient oxygéné, peut être remplacée par une érythrose � phénomène faussement rassurant 7. Aggravation des anomalies radiologiques 8. Examen répété des gaz sanguins: Ø élévation progressive de la Pa. CO 2 Øsouvent, apparition concomitante d’une acidose métabolique Ce malade doit être transféré dans une unité de réanimation; la décision de ventilation artificielle pendant le transport est prise par le médecin initialement responsable de l’état de l’enfant, le transporteur et le service d’accueil

Causes de l’insuffisance respiratoire aiguë 6 mecanismes principaux peuvent aboutir à l’asphyxie (IRA): 1. Anomalie de commande (souffrance du centre respiratoire) 2. Paralysie des muscles respiratoires, intercostaux et du diaphragme 3. Obstruction des voies aériennes supérieures 4. Souffrance pariétale de la cavité thoracique. 5. Epanchement gazeux ou liquide intrathoracique important: - pneumothorax - pleurésie 6. Pathologie broncho-pulmonaire.

Ces différents mécanismes peuvent être responsables d’une dyspnée, dont les principales étiologies seront discutées LAISSER UN ENFANT “S’ASPHYXIER” EST UN CAS DE NON-ASSISTANCE D’UNE PERSONNE EN DANGER. Donc, l’insuffisance respiratoire est: -PENUMOGENE -EXTRAPULMONAIRE (blocage périphérique intoxications) dans les

4. CYANOSE ASPECTS CLINIQUES Cyanose, coloration anormalement bleutée des téguments, doit toujours être appréciée au niveau des extrémités: ongles et surtout, lèvres, mais aussi nez, oreilles et langue. Elle est produite par un taux d’hémoglobine réduite supérieur à 5 g/100 ml de sang capillaire dans la zone cyanosée Mais, une cyanose: Ø� Peut manquer chez un patient hypoxémique, qui est anémique; Ø� Peut exister chez un patient polyglobulique, qui n’a aucun trouble d’hématose
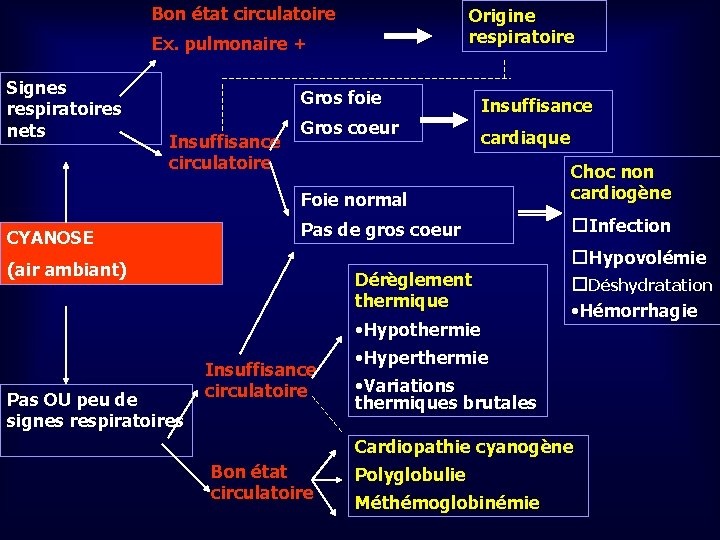
Bon état circulatoire Origine respiratoire Ex. pulmonaire + Signes respiratoires nets Gros foie Insuffisance circulatoire CYANOSE Gros coeur Insuffisance cardiaque Foie normal Choc non cardiogène Pas de gros coeur �Infection �Hypovolémie (air ambiant) Dérèglement thermique • Hypothermie Pas OU peu de signes respiratoires Insuffisance circulatoire �Déshydratation • Hémorrhagie • Hyperthermie • Variations thermiques brutales Cardiopathie cyanogène Bon état circulatoire Polyglobulie Méthémoglobinémie
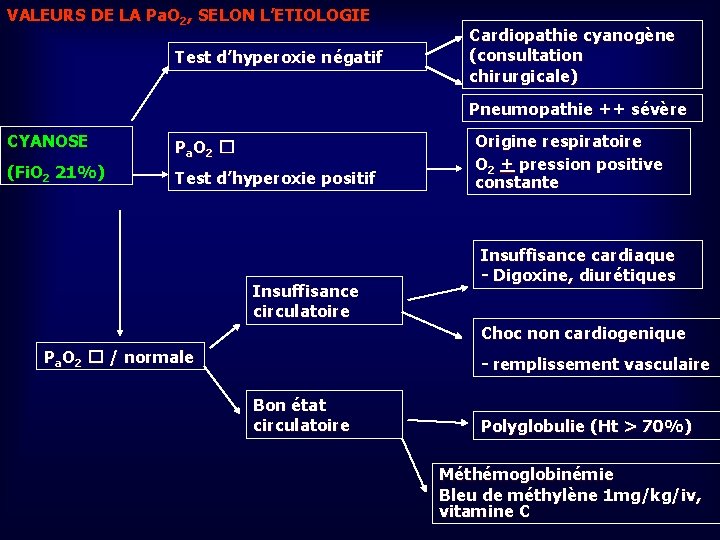
VALEURS DE LA Pa. O 2, SELON L’ETIOLOGIE Test d’hyperoxie négatif Cardiopathie cyanogène (consultation chirurgicale) Pneumopathie ++ sévère CYANOSE P a O 2 � (Fi. O 2 21%) Test d’hyperoxie positif Insuffisance circulatoire Origine respiratoire O 2 + pression positive constante Insuffisance cardiaque - Digoxine, diurétiques Choc non cardiogenique Pa. O 2 � / normale - remplissement vasculaire Bon état circulatoire Polyglobulie (Ht > 70%) Méthémoglobinémie Bleu de méthylène 1 mg/kg/iv, vitamine C

ETIOLOGIE L’enquête étiologique d’une cyanose est toujours urgente. Il faut faire 2 démarches: 1) Seule, l’étude clinique peut être difficile. Il doit vérifier l’existence/ou non: Ød’une dyspnée et des signes d’insuffisance respiratoire; Ø des symptômes d’une insuffisance cardiocirculatoire

2) Détermination de la Pa. O 2 – élément très utile: Ødans l’air ambiant (si possible, sans être dangereux pour le patient); Øen hyperoxie – respiration pendant 20’ dans une atmosphère avec Fi. O 2 de 100% Pendant la période néo-natale, il y a fréquemment: ØUne cyanose localisée aux membres inférieurs, après naissance par le siège; ØUne cyanose localisée à l’extrémité céphalique, après circulaire du cordon

5. DYSPNEE La respiration d’un sujet peut être anormale, par: 1. Fréquence 2. Rythme: périodique, irrégulier, même anarchique Cheyne-Stokes respiration Kussmaul Biot 3. Amplitude: exagérée ou diminuée 4. Existence des signes de lutte ventilatoire • battement des ailes du nez • effort inspiratoire (tirage) exagéré ou • effort expiratoire exagéré

Globalement, la ventilation alvéolaire peut être: Ø augmentée = hyperpnée Ø diminuée = oligopnée Ø normale (Pa. CO 2: 35 -40 mm. Hg) Il y a 3 grands TYPES DE DYSPNÉE: 1. Dyspnée obstructive: bradypnée avec d’importants signes de lutte, surtout tirage sous-sternal marqué; chez le nourrisson, le rythme respiratoire est, en fait, souvent accéléré. 2. “Détresse respiratoire”: tachypnée avec signes de lutte plus/moins importants, en rapport avec: - maladie broncho-pulmonaire - anomalie de la cavité thoracique - une “inondation” bronchique.

3. Dyspnée “sans matière”: modification du rythme ou de l’amplitude, sans signes de lutte. L’examen cardio-pulmonaire est normal, n’existant aucune modification respiratoire ou circulatoire de l’hématose. Ce type de dyspnée a une origine centrale ou métabolique (acidose métabolique) ETIOLOGIE: 1. Dyspnée obstructive (bradypnée): - Inspiratoire avec tirage et cornage = dyspnée laryngée - Expiratoire avec sibilants = dyspnée bronchique (crise d’asthme) - Aux deux temps respiratoires = origine trachéale - Avec syndrome de pénétration = corps étranger

2. Détresse respiratoire (tachypnée) • Gros foie, stase veineuse, cardiomegalie, tachycardie (insuffisance cardiaque) ØPouls fémoral absent = coarctation de l’aorte ØTachycardie extrême = tachycardie supraventriculaire ØSouffle systolique + poumons encombrés = shunt gauchedroite ØContexte infectieux = myocardite aiguë

• Pas d’insuffisance cardiaque (ou elle apparaît après). Examen pleuro-pulmonaire positif: ØRâles expiratoires diffus ØThorax détendu = Bronchiolite Signes unilatéraux (rarement bilatéraux) ØAspect toxique ØMatité à la base ØSignes en foyer = Staphylococcie pleuro-pulmonaire = Pneumonie ØOpacité radiologique localisée ØHypersonorité pulmonaire = Pneumothorax

• Examen cardio-pulmonaire négatif (seulement “encombrement ” des voies aériennes): ØSignes neurologiques associés = paralysie respiratoire ØSignes osseux = déformations thoraciques

3. Dyspnée “sans matière” (pas de signe de lutte) • Hyperpnée ØCollapsus + Pâleur conjonctivale=anémie aigue, hémorragie interne ØHyperthermie + Signes infectieux = septicémie, infection sévère ØDéshydratation + Diarrhée = gastroentérite ØPolyurie, hyperglycémie, cétose = diabète ØAcidose � Intoxication � maladie métabolique rare ØTroubles de la conscience • Oligopnée Traumatisme crânien ØSignes neurologiques Origine Etat de mal convulsif ØIntoxication centrale Maladie du SNC ØAsphyxie, épuisement respiratoire terminal

6. DIAGNOSTIC DIFFERENTIEL DE L’HEMOPTYSIE (HEMORRAGIE PULMONAIRE) I. Souffrance cardio-vasculaire: • Insuffisance cardiaque; • Syndrome d’Eisenmenger (shunt bidirectionnel + maladie pulmonaire vasculaire obstructive); • Fistule artério-veineuse (sdr. d’Osler-Weber-Rendu); • Embolie pulmonaire. II. Souffrance pulmonaire: • • • Syndrome de détresse respiratoire; Kystes bronchogéniques; Hémosidérose (maladie immune liée au macrophage alvéolaire);

• Pneumonie - bactérienne - mycobactérienne - champignons - parasites • Mucoviscidose • Trachéobronchite; • Bronchiectasie; • Abcès;

• Tumeurs Ø adénome Øcarcinoïde Øhémangiome Ømétastases • Corps étranger retenu • Contusion – traumatisme.

III. Maladies immunes • Purpura Henoch-Schönlein; • Syndrome Heiner (hémosiderose pulmonaire primitive avec hypersensibilisation aux protéines du lait de vache) ; • Syndrome Goodpasture; • LES; • Aspergillose allergique bronchopulmonaire. IV. Autres maladies • Hyper-ammoniemie; • Ictère nucléaire; • Hémorragie intracrânienne (chez les prématurés).

7. CAUSES DU WHEEZING (SIFFLEMENT) CHEZ L’ENFANT I. Aigu 1. Maladie réactive des voies aériennes - Asthme bronchique; - Asthme induit par l’effort; - Réactions d’hypersensibilité. 2. Oedème bronchique: - Infections; - “Inhalation” de gaz irritants; - Elevation de la pression veineuse pulmonaire.

3. Hypersécrétion bronchique: - Infections; - “Inhalation” de gaz irritants; - Médicaments cholinergiques 4. Aspiration: - Corps étranger; - Reflux gastro-oesophagien

II. Chronique (récurrent) Ø Maladie réactive des voies aériennes; ØRéactions d’hypersensibilité, aspergillose allergique; Ø“Collapsus” dynamique des voies aériennes: - bronchomalacie - trachéomalacie - adduction des cordes vocales Ø Compression des voies aériennes par une “masse” ou des vaisseaux: - anomalies vasculaires; - dilatation de l’artère pulmonaire; - kyste bronchique ou pulmonaire; - adénopathies ou tumeurs. ØAspiration - corps étranger; - reflux gastro-oesophagien; - fistule trachéo-oesophagienne.

ØHypersécrétion bronchique ou inefficacité des sécrétions: - bronchite, bronchiectasies; - mucoviscidose; - sdr. des cils immobiles. ØLésions extrinsèques: - tumeurs endobronchiques; - tissu de granulation endobronchique; - sténose; - bronchiolite “oblitérante”; - séquelles de la dysplasie broncho-pulmonaire. • Insuffisance cardiaque congestive

8. DIAGNOSTIC DE L’OBSTRUCTION DES VOIES AERIENNES SUPERIEURES EN FONCTION DE L’AGE NOUVEAU-NE ØAspiration du “corps étranger” - méconium - liquide amniotique ØSténose congénitale sous-glottique ØAtrésie choanale ØMicrognatie (ex. sdr. Pierre-Robin) ØMacroglosie (sdr. Down, hypothyroïdie etc. ) ØLaringospasme (intubation, aspiration, transitoire) ØParésie des cordes vocales ØSténose, trachéomalacie, “atrésie” trachéale

NOURRISSON • Laringomalacie • Sténose sous-glottique: - congénitale - après intubation - Hémangiome - Tumeur cervicale (kyste dermoïde, tératome) - Papillomatose du larynx - Anomalies vasculaires

AUTRES AGES ØCroup viral ØCroup spasmodique ØEpiglottite ØAspiration du corps étranger ØTrachéite bactérienne ØPapillomatose du larynx ØAbcès rétro-pharyngé ØDiphtérie ØInhalation des gaz toxiques ØAngio-oedème ØAnaphylaxie ØTraumatisme (fracture trachéale ou laryngé) ØAngine de Ludwig

*CLINIQUE: - La dyspnée obstructive reflète une ventilation difficile, avec effort (quel qu’il soit l’âge), pour lutter contre un obstacle. - Une bradypnée s’installe, avec mise en jeu des muscles respiratoires accesseurs. -En fonction du siège de l’obstacle, il y a les particularités suivantes: a) obstacle laryngé: - bradypnée inspiratoire, avec cornage et tirage - la voix et les pleurs peuvent être/ou non - rauques, en fonction de l’atteinte/ou non - des cordes vocales -toux: rauque ou aboyante/sans particularité b) obstacle supra-laryngé: - bradypnée inspiratoire, avec tirage - voix conservée, mais éteinte (rhinolalie) - associe des difficultés de la déglutition

c) obstacle trachéal - dyspnée en 2 temps de la respiration (augmentée pendant l’alimentation) -toux sèche -cornage d) obstacle bronchique -bradypnée expiratoire, avec sibilants Exemples (pathologie fréquente après 6 mois): Corps étranger des voies aériennes Laryngites dyspnéisantes

1. Aspiration du corps étranger (CE) dans les voies aériennes *types: haricot, grain de maïs, petits pois, noisette, cacahuètes, coquille de noix, petit jouet en plastique – boule de collier) *fréquence: 600 cas en France/an *selon son volume, sa forme et sa consistance, le CE peut: - Etre expulsé immédiatement - Provoquer une asphyxie aigue engageant immédiatement le pronostic vital - Etre inhalé et se bloquer dans le larynx, la trachée ou dans une bronche: plus il descend bas, mieux il est toléré * Le diagnostic – se pose dans des conditions très différentes, selon qu’il est envisagé précocement ou à distance de l’accident initial

a. PRECOCEMENT *Clinique: SYNDROME DE PENETRATION Ø accès de suffocation dramatique, BRUTAL ET DIURNE, pendant un repas ou une phase du jeu, SANS fièvre, ni cortège infectieux, avec agitation et cyanose Ødyspnée sévère Øtoux sèche incessante, explosive et quinteuse, parfois avec hémoptysie ØEx. ob: -normal ou signes d’insuffisance respiratoire -asymétrie du MV ou de la percussion (hypersonorité - mécanisme de soupape, quand il est enclavé ou matité avec absence du MV, quand l’obstruction bronchique est totale) - ! Si le CE est mobile dans la trachée, la dyspnée est intermittente, déclenchée par les changements de position, et variable d’un accès à l’autre – tantôt inspiratoire, tantôt expiratoire ou en 2 temps! Risque d’enclavement sousglottique!

*Paraclinique - Radiographie: - CE opaque (en 1/3 cas) - perturbation de ventilation: atélectasie ou emphysème pulmonaire, voir mediastinal ou pneumothorax *Conduite: * hospitalisation d’urgence pour endoscopie et extraction du corps étranger – nécessaire, car, souvent, après cet épisode dramatique, la symptomatologie peut disparaître (FAUSSE ACALMIE) et tout revenir au normal - HHC 10 mg/kg ou Dexamethasone 0, 5 -1 mg/kg (oedème périlésionnel)

Øsi urgence vitale immédiate, différentes manoeuvres doivent être tentées: -extraction au doigt d’un corps étranger pharyngo-laryngé (attention – ne pas pousser plus loin); -des chocs dans le dos, l’enfant étant couché sur les genoux de l’opérateur -manoeuvre de Heimlich -trachéotomie TOUJOURS, il faut donner des antibiotiques, quand le CE est aspiré depuis quelque temps! Surtout, quand l’enfant a subi une trachéostomie, l’antibiothérapie s’impose (staphylocoque, pyocyanique)

b. TARDIF (TABLEAUX TROMPEURS) Ø-Récidive de la dyspnée brutale (transitoire) Ø-Toux chronique, isolée, parfois avec des signes bronchiques à l’auscultation Ø-Tableau asthmatiforme, avec wheezing (résistant au traitement) Ø-Broncho-pneumopathie infectieuse traînante/récidivante dans le même territoire Ø-Abcès du poumon Ø-Pleurésie purulente Ø-Emphysème sous-cutané cervico-thoracique ou médiastinal (plus rarement pneumothorax)

2. Laryngites dyspneisantes 2. 1. Laryngite striduleuse (spasmodique) -enfant enrhumé (IACRS), ayant la voix et la toux rauques - accès de grande dyspnée laryngée, véritable suffocation aiguë, traduisant un spasme en fermeture du larynx ou l’accumulation des sécrétions pseudomembraneuses (fréquemment pendant la nuit) -les secousses de toux sont suivies d’une apnée avec cyanose -tout rentre dans l’ordre en quelques minutes ± recommencer quelques heures plus tard, sans qu’entre accès il y ait des symptômes importants -traitement: -rassurer les parents -humidifier l’atmosphère (vapeurs chaudes de thé de camomille) -Phénobarbital (5 -8 -max 10 mg/kg/j, à plusieurs prises) -±HHC 10 mg/kg/dose ou par jour

2. 2. Laryngite supra-glottique (épiglottite aigue) -étiologie bactérienne (Haemophilus influenzae) -âge: 2 -6 ans -clinique: *début brutal, avec fièvre (39 -40ºC), état toxique *dyspnée intense, � par le décubitus dorsal (caractère postural; parfois, l’enfant a conscience de l’aggravation de ses troubles en décubitus dorsal et il cherche à toute force de rester assis, plus/moins penché en avant) *voix conservée (ou étouffée), toux pas rauque *associe une dysphagie (stase et encombrement salivaire, l’enfant bave) *±adénopathies cervicales sensibles -ob: examen prudent de la cavité buccale (sans abaisse langue) -paraclinique: -Rgr du larynx - profil: � volume de l’épiglotte (masse arrondie derrière la base de la langue) - hémoculture

-traitement: - transport en position demi-assise à l’hôpital - en ATI (pour faire, si besoin, une trachéotomie ou une IOT) - rétablissement de la perméabilité des voies aériennes - antibiothérapie: céphalosporine de 3 e génération: Cefotaxime, Ceftriaxone, Ceftazidime, parfois avec Aminosides; ou Augmentin -oxygénothérapie -parfois, à cause de l’œdème inflammatoire – HHC.

2. 3. Laryngite œdémateuse sous-glottique la forme la plus fréquente (95 cas pour 5 épiglottites) -age: 6 mois-7 -8 ans -clinique: *début progressif, souvent vespéral ou nocturne, au cours/au décours d’une rhino-pharyngite *fièvre modérée (38º-38, 5ºC) *toux et voix rauque, bradypnée inspiratoire, cornage, tirage sus-sternal *pas de dysphagie et de caractère postural -traitement: *humidification de l’air ambiant *Soludecadron (Dexamethasone) ou Celestene (Betamethasone) 0, 5 -1 mg/kg, ou HHC 10 mg/kg/d (� 100 mg/kg/j, si besoin – trachéotomie blanche) *Oxygénothérapie *±antibiothérapie de protection

9. INFLAMMATION DU SYSTEME BRONCHIQUE - La classification anatomopathologique des inflammations bronchiques est en fonction des caractères de l’infiltration inflammatoire, de l’aspect des sécrétions et de l’exsudat bronchique, mais aussi des conséquences tissulaires de cette inflammation, surtout dans les formes récidivantes, chroniques. - L’augmentation de la sécrétion bronchique et ses modifications qualitatives (dyscrinie) ne constituent qu’une des caractéristiques des bronchites. Classification en fonction des critères anatomopathologiques et cliniques: bronchite et bronchiolite, chacune pouvant être aiguë et chronique

1) Bronchite aiguë -l’inflammation peut toucher l’ensemble du tractus respiratoire (extension bronchique d’une inflammation ORL) ou seulement les bronches, de façon primitive. -la fréquence élevée chez les petits enfants s’explique par la défense immunitaire insuffisamment développée (le déficit en Ig A sécréteurs favorise le caractère récidivant). -étiologie – tous les facteurs qui agissent sur les mécanismes de défense de la muqueuse bronchique, qui perturbent l’activité ciliaire et la sécrétion bronchique déterminent une perturbation d’épuration muco-ciliaire, favorisant l’invasion virale ou l’implantation bactérienne: - facteurs thermiques - facteurs chimiques (pollution, fumée) - facteurs infectieux - association.
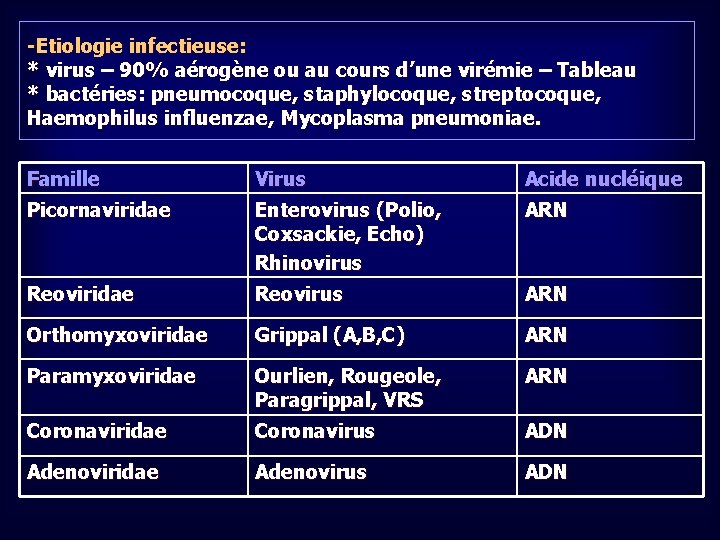
-Etiologie infectieuse: * virus – 90% aérogène ou au cours d’une virémie – Tableau * bactéries: pneumocoque, staphylocoque, streptocoque, Haemophilus influenzae, Mycoplasma pneumoniae. Famille Virus Acide nucléique Picornaviridae Enterovirus (Polio, Coxsackie, Echo) Rhinovirus ARN Reoviridae Reovirus ARN Orthomyxoviridae Grippal (A, B, C) ARN Paramyxoviridae Ourlien, Rougeole, Paragrippal, VRS ARN Coronaviridae Coronavirus ADN Adenoviridae Adenovirus ADN

-Classification en fonction de l’agression des agents étiologiques: *bronchite catarrhale (exsudat séreux minime, puis sécrétions réduites et visqueuses, finalement muco-purulentes) *bronchite fibrineuse, pseudomembraneuse *bronchite nécrosante, ulcéreuse -Diagnostic: *clinique: - toux – signe constant, sèche au début, puis productive, avec expectoration (muqueuse ou purulente – si surinfection); souvent émétisante (à différencier d’une coqueluche) -douleurs rétrosternales ou thoraciques parfois - fièvre - inconstante – modérée -ex. ob - négatif au début (souvent, après 2 -3 -jours – montre des râles ronflants, surtout postéro-inférieurs) Pas de parallélisme entre signes de l’auscultation et gravité!

*paraclinique: *ex. hématologiques, bactériologiques, virologiques *Pas de radiographie -Evolution: durée de 5 -6 j (sans atteinte du poumon), mais la toux et l’expectoration peuvent persister 1 -2 semaines, même sans une cause favorisante (sinusite, amygdalite, adenoïdite, lésions bronchiques préexistantes, allergie, maladie systémique anergisante). ***si immunité � � atteinte parenchymateuse -Traitement: symptomatiques ***Antibiothérapie – seulement dans les infections bactériennes !kinethérapie!

2) Bronchiolite aiguë -âge: < 2 ans (surtout < 6 mois) -étiologie (voir ci-dessus): VRS – 50%, virus paragrippal 1 et 3, adénovirus 3, 7, 21 -clinique: * début par une rhinite/rhino-pharyngite - fréquemment * toux répétitive, souvent caractère quinteux, pseudocoquelucheux *polypnée, avec signe de lutte respiratoire ± cyanose *fièvre modérée *état général conservé (différence d’une infection bactérienne basse) *auscultation – MV normal, diminué ou accentué, râles sibilants (associés au wheezing – cliniquement - dans la forme asthmatiforme/spastique) et sous-crépitants (dans la forme œdémateuse)

3) Bronchites récidivantes du petit enfant -Le plus souvent, origine infectieuse -Age préférentiel: 6 mois-4 ans, posant 2 types de problèmes: - Trouver la cause - Choisir le traitement. -L’importance de l’anamnèse : ØPréciser les antécédents: - détresse respiratoire néonatale; - bronchodysplasie; - cardiopathie congénitale; - retard psychomoteur (EIS).

Ø Allergies: Ø familiales: asthme, eczéma, urticaire, rhinite; Ø personnelles: eczéma, intolérance aux protéines du lait de vache. Ø Evaluation des conditions de vie: § climat; § tabagisme passif; § habitat (humidité des murs); § pollution de l’air. ØPréciser l’âge et la date du début du premier épisode de bronchite, éventuellement, s’il est lié à la collectivité.

ØChercher les signes évocateurs du reflux gastro-oesophagien: § vomissements; § toux nocturne; § accès douloureux abdominaux. ØPréciser les aspects cliniques des premiers épisodes de bronchite: § association d’un épisode infectieux; § détresse respiratoire avec des râles sibilants; § infection ORL: rhino-pharyngite, adenoïdite, otite aiguë. ØEtablir la fréquence réelle des épisodes: nombre/mois ou s’ils prédominent pendant l’hiver. ØPréciser la durée et la réponse au traitement.

- L’examen clinique - complet, en insistant sur: Øl’effet éventuel des bronchites sur le développement staturopondéral Øétat broncho-pulmonaire Øétat ORL - Après, il faut faire un diagnostic différentiel ou établir les facteurs favorisants, qui déterminent le caractère récidivant des bronchites: Ø- toux chronique nocturne, associée aux vomissements, régurgitations, douleurs abdominales (possible reflux gastrooesophagien) � Ba passage, endoscopie, p. H-métrie oesophagienne Ø- toux chronique nocturne, associée à une céphalée (éventuellement) - possible sinusite chronique chez l’enfant plus grand � Rgr de face des sinus

Øtoux chronique nocturne + ancien syndrome de pénétration et perturbation de ventilation (radiologique) � suspicion de corps étranger aspiré; Øtoux chronique nocturne, surtout associée aux otites aiguës récidivantes ou faciès adénoïdien (possibles végétations adénoïdes); Øtoux chronique spastique, aux antécédents d’urticaire ou eczéma (suspect allergie) � dosage des Ig. E, de même que s’il y a des signes d’IDPLV; Øtoux chronique associée à une hypotrophie pondérale ± diarrhée chronique � possible mucoviscidose � test de la sueur (Cl > 60 m. Eq/l);

Ø toux matinale, humide, associée, chez le grand enfant, à une expectoration, avec des épisodes répétés de pneumonie � suspect bronchiectasie � nécessite bronchographie Ø autres possibilités: déficits immunitaires � dosage des Ig G, A, M et le déficit en α 1 -anti-tripsine, maladie avec expression clinique vers l’âge de 10 ans; Ø il faut effectuer l’IDR à la tuberculine.

-Traitement: 1. Traitement de l’épisode bronchitique Ø Traitement symptomatique de la toux, selon son caractère: - Mucolitiques (N-acetyl-cysteine); - Phénobarbital; - Codéine (> 2 ans); - Antihistaminiques (parfois). Ø Traitement avec chimiothérapiques/antibiotiques - doit être individualisé chez chaque enfant, en liaison avec l’atteinte ORL et l’étiologie bactérienne: - Biseptol; - Amoxicilline/Augmentin; - Erythromicine ou d’autres macrolides – Clarithromycine, Rovamycine - Cefaclor.

2. Traitement de la cause Ø ORL: Ø adénoïdectomie à 3 semaines après la poussée (d’au moins); Øtraitement de la sinusite; Øextraction d’un corps étranger. ØTraitement des états allergiques ØTraitement du reflux gastro-oesophagien: Metoclopramid, Gaviscon (éventuellement) ØTraitement des déficits immunitaires: Øgammaglobulines (sans abus); Øvaccins antibactériens; Øinterdire, pou les cas graves, la collectivité. Ø Cure hélio-marine Ø Vitamines (A, C, D)

10. PNEUMONIES DU NOURRISSON ET DE L’ENFANT - Etiologie - Causes communes des pneumonies, par tranche d’âge: (d’après E. Bherman et R. Kliegman – 1990) Age Bactéries Virus Autres agents Nouveau- n. Streptocoque gr. n. Cytomégalovirus né B n. Herpès virus n. Bactéries Gram négatives n. Mycoplasma 4 -16 n. Staphylocoque semaines doré n. H. influenzae n. Pneumocoque n. CMV n. Chlamydia n. Virus syncytial respiratoire (VRS) trachomatis n. Ureaplasma urealyticum � 5 ans n. Pneumocoque n. VRS n. Mycoplasma n. Staph. doré n. Klebsiella n. Adenovirus n. Virus grippal A, B n. Pneumocoque n. Virus grippal A, B > 5 ans hominis n. Ureaplasma urealyticum pneumoniae n. Mycoplasma pneumoniae n. Chlamydia pneumoniae n. Legionella pneumophila

Chez l’enfant avec dysfonction du système immunitaire (incluant le VIH et la malnutrition), il y a des infections pulmonaires aux opportunistes, bactéries Gram négatives entériques, anaérobies, Cytomégalovirus, Pneumocystis jiroveci et d’autres champignons. - Physiopathologie: Dpdv physiopathologique, il y a les types suivants de pneumopathies aiguës chez le nourrisson: 1. Pneumopathies avec perturbation d’origine obstructive: - Broncho-alvéolite obstructive diffuse de type “œdémateux” - Bronchiolo-constriction

2. Pneumopathies avec perturbation ventilatoire d’origine restrictive: ØStaphylococcie pleuro-pulmonaire et d’autres pneumonies + pleurésies parapneumoniques. - Cette staphylococcie, dans sa forme complète, avec pleurésie purulente et pneumothorax produit une perturbation ventilatoire restrictive par limiter l’inflation et la déflation des poumons, où s’ajoutent les perturbations de diffusion alvéolo - capillaire des gaz.

3. Pneumopathies avec perturbations de diffusion (perméabilité) alvéolo - capillaire (blocs alvéolo -capillaires): ØSyndrome de membranes hyalines chez le nouveau-né ØMiliaire tuberculeuse ØPseudo-miliaires – dans l’hémosidérose pulmonaire idiopathique ØCertaines pneumonies interstitielles 4. Pneumopathies avec perturbations mixtes de ventilation et diffusion alvéolo - capillaires

11. DIAGNOSTIC D’UNE MALADIE BRONCHO-PULMONAIRE D’ORIGINE INFECTIEUSE - Le diagnostic est facile, quand les signes respiratoires sont au premier plan: 1. Douleurs localisées au thorax: élancement chez le grand enfant, toux, encombrement des voies aériennes. 2. Signes de détresse: Ø Battements des ailes du nez chez le nourrisson Ø Tirage inspiratoire et/ou expiratoire Ø Tachypnée ou bradypnée 3. Examen clinique: Ø Syndrome alvéolaire en foyer Ø Syndrome bronchiolaire plus/moins diffus Ø Syndrome pleural: gazeux ou liquidien

- Le diagnostic peut être plus DIFFICILE, quand les symptômes respiratoires ne sont pas au premier plan, ils devant être cherchés. Ainsi, on peut dépister: Ø Douleurs abdominales ou syndrome méningé, au début d’une pneumonie franche lobaire Ø Symptômes de souffrance pluriviscerale, incluant la souffrance pulmonaire aiguë qui doit être cherchée, surtout chez les malades avec déficit immunitaire, broncho-pneumopathie chronique ou dans les cardiopathies avec shunt G-D.

-La souffrance pulmonaire dans l’état infectieux sévère avec conséquences pluriviscerales doit, du reste, être cherchée toujours. Ce fait peut orienter l’étiologie: Ø foyer systématisé pulmonaire et méningite au pneumocoque; Ømiliaire et méningite TBC Øépiglottite et pneumonie à bacille de Pfeiffer Ølaryngite sous-glottique et pneumonie à Myxovirus

- Diagnostic différentiel: Øcorps étranger aspiré (qui peut, du reste, déterminer une suppuration pulmonaire) Øinsuffisance cardiaque: la palpation basse du bord inférieur du foie au cours d’une distension pulmonaire chez le nourrisson ne signifie pas de hépatomégalie, comme signe d’insuffisance cardiaque; à l’inverse, c’est très dangereux de ne pas reconnaître une insuffisance cardiaque aiguë vraie, dont le diagnostic est suggéré par une vraie hépatomégalie, tachycardie et, parfois, rythme de galop, cardiomégalie (radiologique). ØLa radiographie aide beaucoup au diagnostic et surtout, à déterminer l’extension des lésions (en A-P et/ou de profil): anomalies du parenchyme, épanchement pleural etc. . .

Si les lésions sont diffuses, certaines particularités peuvent être suggestives pour leur origine: bronchiolaire, alvéolaire ou interstitielle: ØHypertransparence, distension thoracique, respectivement pulmonaire et opacités linéaires au long des trajets bronchiques suggèrent une topographie bronchique ou bronchiolaire. ØTransparence diminuée + opacités micro-, macronodulaires bilatérales suggèrent une topographie alvéolaire. ØOpacités linéaires disséminées, à partir des hiles montrent une topographie interstitielle.

Après le premier examen clinique (et radiologique ± des gaz sanguins), c’est important de différencier les affections respiratoires bien tolérées de celles qui mettent en jeu le pronostic vital: Ø* détresse respiratoire grave Ø* risque d’apnée etc. nécessitant un traitement d’urgence.

CRITERES DE GRAVITE: • cliniques; • radiologiques; • gazeux. ØCritères cliniques: Ø encombrement majeur avec sécrétions Ø œdème pulmonaire Ø syndrome asphyxique Ø épuisement du patient (diminution des pleurs, de la toux, du murmure vésiculaire; troubles de la conscience � coma, parfois convulsions, à cause de l’œdème cérébral aigu).
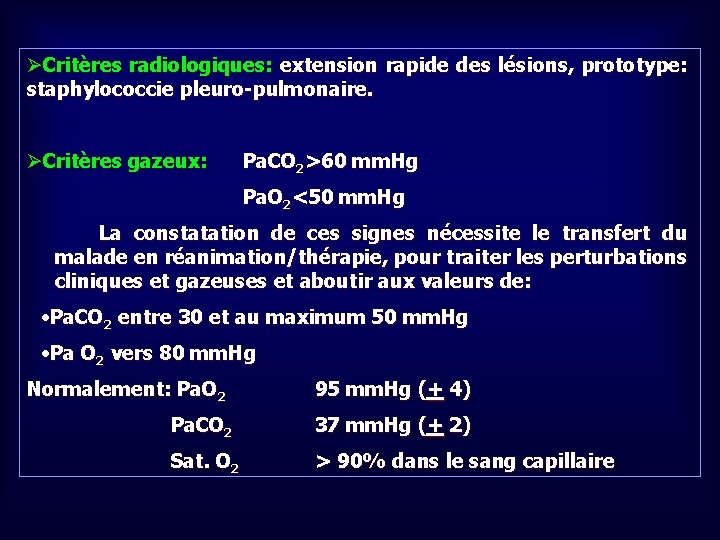
ØCritères radiologiques: extension rapide des lésions, prototype: staphylococcie pleuro-pulmonaire. ØCritères gazeux: Pa. CO 2>60 mm. Hg Pa. O 2<50 mm. Hg La constatation de ces signes nécessite le transfert du malade en réanimation/thérapie, pour traiter les perturbations cliniques et gazeuses et aboutir aux valeurs de: • Pa. CO 2 entre 30 et au maximum 50 mm. Hg • Pa O 2 vers 80 mm. Hg Normalement: Pa. O 2 95 mm. Hg (+ 4) Pa. CO 2 37 mm. Hg (+ 2) Sat. O 2 > 90% dans le sang capillaire

12. BRONCHOPNEUMONIES Sont rares dans les pays à haut niveau socioéconomique, mais sont encore responsables dans le monde (chez nous, aussi) d’un nombre important de décès chez l’enfant de moins de 4 ans (surtout le nourrisson). Les bronchopneumonies sont bien définies dpdv anatomopathologique et sont caractérisées par la multiplicité et la bilatéralité des foyers parenchymateux (disséminés), donc alvéolite en petits foyers, disséminés et radiologiquement – micro- et macroopacités disséminées, parfois confluentes, flou dessinées, parfois abcédées. L’état général est, en général, grave (état toxique, parfois toxico-septique) avec insuffisance cardiaque!!

ETIOLOGIE - variée: ØPneumocoque; ØHaemophilus; ØStaphylocoque doré; ØKlebsiella, autres bacilles Gram négatifs. ØIl s’agit, le plus souvent, d’une surinfection bactérienne d’une broncho-pneumopathie virale, essentiellement rougeole, mais aussi d’autres. ØSurtout les bronchiolites virales des premiers mois de la vie, qui ont une évolution grave, doivent nous faire penser à une surinfection à Haemophilus. ØLa mortalité reste élevée (choc infectieux, asphyxie) et les complications sévères (suppurations intra-parenchymateuses, pleurésies, abcès cérébraux, septicémies).

13. PNEUMONIES 1) PNEUMONIE A PNEUMOCOQUE -Il s’agit de la pneumonie franche lobaire (ou pseudo-lobaire) aiguë par alvéolite fibrino-leucocytaire, le plus fréquemment étant donnée (> 50% de cas) par les sérotypes 6, 19, 23 du pneumocoque. -La maladie pneumococcique a une fréquence très élevée et une grande sévérité chez les patients avec: Ødrépanocytose; Øasplénie; Ømaladie de Hodgkin; Øsyndrome néphrotique; Ødéficit immunitaire, surtout humoral; Ødéficit en complément; Øinsuffisance cardiaque congestive.

Aspects cliniques et diagnostiques: Il s’agit d’une maladie qui apparaît chez les enfants, surtout après 3 ans, mais, plus rarement, peut apparaître chez le nourrisson aussi. - Période de début: Le début peut être brutal, en plein état de santé, marqué par une élévation thermique brusque, à 39 -40�C, avec: Ø tachycardie; Ø frisson; Ø suggérant une souffrance de l’appareil respiratoire: - élancement; - toux; - dyspnée avec polypnée.

Ø En fait, un tel début, si caractéristique, est très rare chez l’enfant. Ø Souvent, le début est avec une rhino-pharyngite ou otite, chez un enfant sous-febrile depuis plusieurs jours, puis avec des signes trompeurs, pouvant simuler 2 tableaux cliniques: 1. Une atteinte digestive, pseudo-appendiculaire: Ø douleurs abdominales; Ø vomissements; Ø tachycardie. La palpation attentive et prolongée (avec patience) de l’abdomen permet de constater l’absence de la douleur provoquée et de la défense dans la fosse iliaque droite et le toucher rectal est douteux!!

2. Une atteinte neurologique pseudo- méningée: Le début peut être marqué par des: Øconvulsions; Øcéphalée, associée aux vomissements; Øétat d’agitation ou, au contraire, apathie; Øsignes cliniques d’irritation méningée qui imposent, parfois, la ponction lombaire (montre un lcrnormal, sauf les formes extrêmement rares de septicémie, associant une méningite à pneumocoque) ØAinsi, face à une fièvre élevée, au début brutal, isolée ou associant des signes digestifs ou méningés, il faut penser à une pneumonie pneumococcique et cher les signes qui peuvent être présents du début:

Ø faciès avec congestion unilatérale (joue homolatérale); Ølangue saburrale Øvésicules d’herpès. Les signes fonctionnels sont le plus souvent – discrets: Ø légère toux, sèche; Ørythme respiratoire plus fréquent, signes pouvant suggérer un foyer pulmonaire. L’examen physique du thorax ne montre souvent rien à ce stade, de même que, parfois, pendant toute la maladie. Seul l’examen radiologique permet le diagnostic, montrant une opacité lobaire ou segmentaire, mais ces signes peuvent être tardifs. Il existe une hyperleucocytose associée à une neutrophilie nette.

ØL’hémoculture est positive chez 30% des patients, démontrant plutôt une bactériémie, qu’une septicémie. ØLa sécrétion pharyngée ou “gastrique”, prises avant de commencer le traitement, montrent, parfois, le pneumocoque. ØLe fibrinogène et la VS sont élevés. Ø Les antigènes solubles sont présents dans le sang ou l’urine. - Période suivante: La symptomatologie générale et fonctionnelle est variable, selon que le traitement est commencé/pas.

Les signes physiques et radiologiques, peu influencés par le traitement, caractérisent la maladie à ce stade: ØSyndrome de condensation pulmonaire localisé, avec matité ou submatité localisées, souffle tubaire ou absence du murmure vésiculaire, avec des râles crépitants à la fin de l’inspiration ou après toux. ØParfois, on perçoit un foyer à topographie limitée, avec diminution du frémissement pectoral dans une région et toux. Signes radiologiques: ØAu début: opacité légèrement dense. ØPendant la période floride: opacité dense, homogène, systématisée, occupant le territoire d’un lobe ou d’un segment de lobe. ØLe diagnostic topographique exact nécessite 2 clichés: de face et de profil.

Evolution: Sans traitement: ØFièvre élevée, en plateau, d’environ 40ºC, avec de petites remissions matinales ØLa tachycardie, l’oligurie et l’état de léthargie complètent le tableau qui tient 4 -10 j, après lequel la CRISE apparaît, avec diminution de la fièvre et polyurie. Encore 2 -3 j, l’enfant reste abattu, fatigue. ØParfois, la crise thermique se produit en 2 -3 temps, après une période d’oscillations thermiques. ØLes signes physiques, qui ne sont pas nets qu’en 2 -3 j, disparaissent rapidement. ØLes signes radiologiques disparaissent plus ou moins rapidement, habituellement le foyer s’estompant en 4 j.

Sous traitement: Les signes fonctionnels et généraux disparaissent en 24 -48 h, mais la “crise urinaire”, l’évolution locale du foyer pneumonique, tant clinique, que radiologique, est similaire à la situation sans traitement. Complications: Sous antibiothérapie (Pénicilline, Ampicilline ou Erythromycine), de 8 -10 j, elles sont exceptionnelles: Øotite; Øpleurésies para- et métapneumoniques, de la grande cavité ou enkystées; Øatélectasie; Øbulles d’emphysème (mais, pas comme dans la staphylococcie pulmonaire)

2) STAFILOCOCCIE PLEURO-PULMONAIRE Le diagnostic est suggéré par certaines données de L’ANAMNESE: ØAinsi, la maladie est plus fréquente chez les enfants des collectivités, avec IACRS staphylococciques. Ø Il y a fréquemment un abcès du sein de la mère, un orgelet chez la mère/l’enfant, mais surtout une infection cutanée staphylococcique concomitante ou en antécédents personnels. ØAlors, l’infection pulmonaire peut être acquise: - par voie aérienne, respiratoire - par voie hématogène

L’association d’un syndrome toxique sévère, SANS DESHYDRATATION, avec météorisme abdominal et sans troubles digestives majeures, doit attirer l’attention sur la pathologie respiratoire: Øtoux sèche; Øpolypnée; Øsurtout matité à une des bases du thorax; Øparfois des râles crépitants en foyer.

La radiographie du thorax peut montrer au début une image de pneumonie aiguë interstitielle, mais, le plus souvent, les signes sont unilatéraux: Øsyndrome pleural, avec un thorax entièrement opaque ou avec une ligne marginale nette, donc avec une limite nette et poussée du médiastin vers la partie opposée. Øsyndrome parenchymateux, traduit radiologiquement par l’opacité caractérisant la condensation insuffisamment systématisée et la présence précoce des nombreuses bulles. Le pronostic immédiat est en fonction du degré de l’infection et du risque de l’apparition d’un pneumothorax suffocant. C’est pour cela qu’il faut faire, pendant les premiers 3 j de la maladie, des radios thoraciques 2 fois/j, à cause d’une évolution rapide des lésions pulmonaires et pleurales, même sous antibiothérapie.

Eléments de gravité: Øretard de l’initiation du traitement antibiotique et de drainage de l’épanchement pleural, jusqu’à l’aspiration continue dans les collections abondantes, anciennes, avec du pus dense et/ou pneumothorax suffocant Øprématurité; Ømalnutrition; Øbas âge; Øleuco-neutropénie.

Tableaux cliniques particuliers: Ø Forme suraiguë, avec signes toxiques et choc-collapsus, qui peuvent précéder les signes respiratoires. Les lésions sont massives, avec extension rapide à un poumon entier, parfois, aux 2 poumons, le pronostic étant grave. Ø Pneumopathie bulleuse abcédée extensive type Debréfréquente; il y a souvent un niveau de liquide; exceptionnellement, les bulles doivent être drainées (volume énorme, responsable d’insuffisance respiratoire aigue) Ø Forme suffocante, avec pneumothorax au début, parfois bilatéral. Ø Pleurésie purulente grave.

3) PNEUMONIE A HAEMOPHILUS INFLUENZAE Ø Le tableau clinique est de gravité variable, associant une fièvre de 38 -40�C, polypnée, toux fréquente, éventuellement des signes de lutte. ØL’examen objectif montre: des râles dans un ou deux champs pulmonaires, en général sous-crépitants et crépitants, exceptionnellement isolés dans un foyer unique, dans ce cas nécessitant un diagnostic différentiel avec une pneumonie pneumococcique. ØUne pathologie ORL, dans le sens d’une otite, est assez fréquente. ØLa pneumonie à H. I. peut compliquer une épiglottite ou peut évoluer dans le cadre d’une septicémie.

Radiographie pulmonaire: Montre une atteinte uni- ou bilatérale, en foyer ou foyers inhomogènes, associés, des fois, à un syndrome interstitiel. Une ligne bordante pleurale N’EST PAS RARE, nécessitant une différenciation d’une staphylococcie. Comme dans les autres étiologies bactériennes, il y a une leucocytose avec neutrophilie. Au moindre signe de suspicion d’une souffrance du SNC, il faut faire une PONCTION LOMBAIRE, pour le diagnostic de MENINGITE A H. I. Le diagnostic est confirmé par hémoculture ou culture du liquide pleural, ou dépistage des ANTIGENES SOLUBLES (dans l’urine concentrée et/ou sang).

4) AUTRES ETIOLOGIES BACTERIENNES DES PNEUMONIES Ø* KLEBSIELLA � souvent avec localisation dans le lobe supérieur droit. !! ATENTION � pendant les derniers années – des formes suppurées! Ø* PSEUDOMONAS AERUGINOSA � souvent avec des suppurations pleuro-pulmonaires, avec des nécroses étendues � Diagnostic différentiel avec une staphylococcie pleuropulmonaire

5)PNEUMONIE ATYPIQUE A MYCOPLASMA PNEUMONIAE - âge: enfant d’âge scolaire - Eléments cliniques d’orientation: ØDébut progressif. Toux sèche, douleurs thoraciques; atteinte concomitante des voies respiratoires supérieures et des conjonctives; parfois, éruption: macules, bulles ØSignes à l’auscultation – discrets ØEvolution traînante: 2 -4 semaines.

- Aspects radiologiques. Les signes radiologiques sont souvent importants, bilatéraux et variés: ØOpacités pulmonaires inhomogènes ØOpacités nodulaires ØOpacités segmentaires à prédominance basale ØElargissement des hiles, parfois avec adénopathie hilaire ØRéaction pleurale - Eléments biologiques du diagnostic: ØPrésence d’agglutinines froides ØTest de Coombs – positif ØSyndrome inflammatoire ØDiagnostic sérologique - possible.

6) PNEUMONIE D’ORIGINE VIRALE Etiologie : - VSR - virus paragrippal - virus grippal - Adenovirus Clinique: *Symptômes de maladie virale *Signes fonctionnels !! *Syndrome physique pauvre, sauf les cas évoluant avec bronchiolite aiguë ou insuffisance cardiaque congestive. Radiographie pulmonaire Traitement: - Symptomatique; - Traitement de l’insuffisance respiratoire - Antiviraux: ex. Ribavirine

7) PNEUMONIE A PNEUMOCYSTIS CARINII -Apparaît surtout chez: ØLes enfants dystrophiques – malnutris ØNourrisson de bas âge, avec système immunologique déprimé ØNourrisson avec hospitalisations longues/plusieurs ØNourrissons des collectivités d’enfants ØNourrissons avec antibiothérapie excessive en antécédents. Il s’agit, en fait, d’une pneumonie interstitielle plasmocytaire Période d’incubation = 3 semaines

Ø Dyspnée avec tachypnée – progressivement installée, étant de plus en plus accentuée, aboutissant, finalement, à une grande insuffisance respiratoire, avec toux quinteuse et sécrétion respiratoire aérée abondante. ØL’examen radiologique suggère une condensation exsudative leucocytaire, associée aux opacités diffuses partant des hiles, avec caractère interstitiel, avec respect relatif des champs pulmonaires périphériques, surtout basaux. Des fois, l’aspect voilé est en “vitre mate”. Dans les stades plus avanc és, on peut voir: - Hyperinflation basale - Hyperinflation rétrosternale – parfois discrète - Pneumothorax

Ø Concernant l’étiologie, il y a des difficultés réelles d’isoler l’agent. Avant de faire la ponction pulmonaire préconisée par BORI, il faut faire, d’au moins, un des procédés suivants: 1. Chercher le PJ dans les crachats, dans le frottis de la sécrétion pharyngée, mais surtout dans l’aspirât pharyngé, après coloration de Gram-Weigert. 2. Réaction de fixation du complément (RFC) (Reisebauer, Moritsch), positive en 95%. Le niveau maximun est atteint après 1 mois de l’apparition des symptômes; mais, la réaction peut être positive 8 j avant l’apparition des symptômes. Ø Ponction pulmonaire – indiquée dans tous les cas ayant cette suspicion et n’ayant pas le diagnostic confirmé par les autres méthodes.

ØModifications histologiques: Ø épaississement des parois inter-alvéolaires, par une infiltration interstitielle à cellules lymphoïdes et plasmocytes (d’ou le nom de la maladie) Øexsudat écumeux dans la lumière alvéolaire, avec aspect d’alvéolite aréolaire “en rayon de miel”, caractéristique. PJ peut être mis en évidence de l’exsudat écumeux par de différentes méthodes de coloration. Les modifications histopathologiques plaident, en fait, pour le caractère MIXTE – ALVEOLAIRE ET INTERSTITIEL DE CE TYPE DE PNEUMONIE.

Traitement spécifique: ØLOMIDINE – 3 -4 mg/kg/j, i. m. , 10 – au maximum 15 j; toxique hépatique ØFANSIDAR – thérapie qui permet la guérison des 2/3 de cas ØAvant, on utilisait l’Atebrine (Mepacrin). Ø Certains recommandent l’association Gentamicine + Biseptol. ATTENTION! Dans la plupart de cas, il y a aussi une surinfection bactérienne, à staphylocoque doré, bacille pyocyanique, pneumocoque, bacille Koch, dont il faut tenir compte pour le traitement.

8) PNEUMONIES RECIDIVANTES ET CHRONIQUES Classification: 1. Pneumonies récidivantes et chroniques infectieuses; les facteurs suivants sont responsables de l’évolution traînante, récidivante ou chronique d’une pneumonie: A. BACTERIES, produisant des formes de maladie: • alvéolaire • interstitielle • mixte • suppurative Ø Pneumonie à Klebsiella pneumoniae (B. Friedländer) Ø Pneumonie à Haemophilus influenzae Ø Pneumonie à Actinomyces thermophiles (bactérie, à partir de 1980) Ø Pneumonie tuberculeuse

B. VIRUS • Pneumonie aux cellules géantes (multifactorielle ? ) • HIV (!) • Virus persistants (impliquent l’intervention du facteur immunologique, avec le temps) C. PNEUMONIE à MYCOPLASMA PNEUMONIAE (pneumonie atypique primitive; pneumonie atypique avec leucopénie) D. PNEUMONIES PARASITAIRES • Kyste hydatique pulmonaire • Ascaridose pulmonaire et d’autres parasites E. MYCOSES RESPIRATOIRES - Pneumocystis jiroveci F. PNEUMONIE A CHLAMYDIA PSITTACI

2. Pneumonies (pneumopathies) récidivantes et chroniques non-infectieuses: A. Malformations congénitales 1. Kystes aériens congénitaux; malformation adénomatoïde congénitale, forme particulaire de maladie kystique du nouveau-né et nourrisson. (Diagnostic différentiel: forme particulaire de maladie kystique acquise: “poumon en rayon de miel” dans la sarcoïdose, bérylliose, asbestose etc. ) 2. Autres malformations congénitales mineures ou majeures, vasculaires inclues (Ex: LYMPHANGIECTASIE PULMONAIRE CONGENITALE)

B. Syndrome de Wilson-Mikity: perturbation de maturation du tissu pulmonaire. C. Bronchiectasie - congénitale - acquise D. Syndrome de cils dyskinétiques (immobiles) E. Manifestations pulmonaires des maladies métaboliques: Ølipidoses primitives (ex. m. Gaucher, m. Niemann-Pick) Øamylose Øcalcinoses Øhémosidéroses

F. Maladies broncho-pulmonaires génétiques: 1. Emphysèmes purs héréditaires ØMaladie de Marfan ØDéficit en � 1 -anti-trypsine 2. Manifestations thoraciques des phacomatoses • Maladie de Recklinghausen • Sclérose tubéreuse de Bourneville 3. Déficits immunitaires génétiques ØAgammaglobulinémie de Bruton ØDéficits immunitaires mixtes ØSyndrome ataxie-telangectasie ØSyndrome de Wiskott-Aldrich ØGranulomatose septique chronique 4. Mucoviscidose

G. Maladies pulmonaires immunologiques (maladie inflammatoire pulmonaire alvéolo-interstitielle)

H. Syndrome de Job I. Fibroses pulmonaires (SYNDROMES) (angiofibromatose, sclérose élastosique, leiomyomatose, fibroadénomatose…):

1. Fibrose interstitielle diffuse idiopathique ou alvéolite fibrosante diffuse (syndrome de Hamman-Rich) = histologie typique pour le type III de réponse immunitaire. 2. Fibroses secondaires à/au cours des: I. Pneumopathies interstitielles diffuses, qui peuvent conduire a FID: Ø- agressions par gaz toxiques: nitrates, chlorates, bromates, O 2 pur prolongé. Ø- agressions par vapeurs de métaux lourds: tungstène, oxyde d’aluminium, cadmium Ø- agressions par béryllium Ø- agressions - microbiennes, incluant la fibrose posttuberculose; Actinomyces thermophiles; virales; mycosiques

Ø- agressions iatrogènes par inhalation (ex. utilisation prolongée de la poudre d’ hypophyse par voie nasale) ou par voie parentérale (busulfan, bleomicine) Ø- fibrose du poumon irradié ØII. Etiologies anatomiques, biologiques ou génétiques identifiables, même si leur cause reste inconnue: Øcollagénoses (sclérodermie, LES, angéite d’hypersensibilisation) Ømaladie rhumatoïde Øsarcoïdose Øhistiocytose Ødysplasies familiales (maladie de Recklinghausen, sclérose tubéreuse de Bourneville)

J. Microlithiase pulmonaire K. Pneumopathie interstitielle desquamative de Liebow. L. Dysplasie bronchopulmonaire - Après le poumon de choc - Après la maladie de membranes hyalines M. Syndrome de détresse respiratoire de type adulte - Après inhalation des fumées toxiques -Aspiration massive -Condition systémique- ex. choc N. Vasculopathie hypertensive

14. TRAITEMENT DES BRONCHOPNEUMOPATHIES AIGUES AVEC IRA I. TRAITEMENT DE L’IRA Ø Augmentation de la concentration de l’O 2 dans le sang; Ø Amélioration de la ventilation; Ø Correction des perturbations acido-basiques. 1. Perméabilisation des voies respiratoires – par aspiration mécanique des sécrétions des voies aériennes supérieures, mais aussi par d’autres procédées, parmi lesquels: * thérapie inhalatrice par aérosols, utilisant des appareils au principe du pulvérisateur, qui génèrent des particules au diamètre supérieur a 3 � et qui arrivent dans la trachée et les bronches principales et des appareils aux ultrasons, qui réalisent des petites particules (1 -3 �), homogènes et denses, pénétrant jusqu’aux bronchioles.

Sous aérosols, on peut utiliser les médicaments suivants: Ø* N-acetyl-L-cysteine Ø* �-chymotrypsine Ø* bicarbonate de sodium 2% Ø* bronchodilatateurs: - isoproterenol - adrénaline * drainage postural - fait par la mise du thorax dans des différentes positions, en fonction du lobe ou des segments qui nécessitent le drainage, utilisant des différents procédés de kinethérapie: percussion légère avec la main au niveau du thorax ou avec un vibrateur mécanique, éventuellement manoeuvres de compression, le médecin appuyant concomitant avec les expirations du malade, la région de projection du lobe qui doit être drainée.

Ø aspiration de la cavité pleurale Ødans l’insuffisance respiratoire par obstacle supra-trachéal ou dans les conditions oùles sécrétions abondantes inondent l’arbre trachéo-bronchique, l’intubation trachéale ou la trachéostomie sont nécessaires. Ødans les conditions où ces méthodes d’amélioration de la ventilation sont inefficaces et si le malade soumis à l’oxygénothérapie à 100% O 2, à la Pa. O 2 < 50 mm. Hg et la Pa. CO 2 > 60 mm. Hg, il faut discuter la nécessite d’une ventilation artificielle. Cette méthode a comme but de remplacer ou améliorer la fonction des muscles respiratoires. Il y a 3 types des appareils de ventilation: - de volume: volume constant, pression variable - manométriques: pression constante, volume variable - avec temps et débit constants et pression variable

En fonction de l’existence de la respiration spontanée et de l’appareil utilisé, la ventilation artificielle peut être: Øassistée – le malade a un modèle personnel de ventilation et l’appareil “complète” ou assiste l’inspiration ou les 2 temps respiratoires. Øcontrôlée – le malade est en apnée et c’est le ventilateur qui effectue les 2 phases de la respiration.

ATENTION: au cours de la ventilation artificielle ou après son arrêt, des complications peuvent apparaître: • pneumothorax; • pneumorrhagies; • atélectasie; • insuffisance cardiaque hypodiastolique; • convulsions par alcalose. C’est pourquoi la sélection des cas pour cette manoeuvre doit être très prudente, n’étant pas un procédé de routine. En fait, la perméabilisation des voies respiratoires et l’oxygénothérapie correctement appliqués conduisent à l’utilisation relativement rare de la ventilation artificielle.

2. L’oxygénothérapie détermine l’augmentation de la fraction de l’ O 2 dissoute dans le sang. Le moment quand l’O 2 est indiqué est établi par des critères cliniques et paracliniques. La présence de la cyanose impose toujours une O 2 thérapie, mais ce critère n’est pas suffisamment précis, elle manquant chez les patients avec insuffisance respiratoire, mais avec ANEMIE. Le critère le plus exact, mais pas toujours accessible, est la valeur de la Pa. O 2. ! Si la Pa. O 2 baisse < 50 mm. Hg, l’oxygénothérapie est absolument nécessaire. L’oxygène doit être échauffé et humecté, pour éviter l’apparition des sécrétions denses, adhérentes.

Ø L’oxygène peut être administré par isolète, incubateur, tente, masque, canule nasale ou par l’appareil de ventilation artificielle. ØLa concentration de l’O 2 dans l’air inspiré par le malade doit être suffisamment élevée, pour que l’oxygénothérapie soit efficace, sans dépasser certaines limites ou l’O 2 puisse devenir toxique. ØLa concentration optimale de l’O 2 dans l’air inspiré est établie en fonction de l’effet de l’oxygène sur la cyanose ou la Pa. O 2. L’effet de l’O 2 sur la cyanose représente la modalité utilisée par les services ne disposant pas de la possibilité de mesurer la Pa. O 2. Ø Pratiquement, le débit de l’O 2 est progressivement augmenté, jusqu’à la disparition de la cyanose. A partir de ce moment, le débit est majoré avec 25% par rapport à la valeur à laquelle la cyanose est disparue. Celui-ci représente le débit de la concentration optimale.

La méthode qui permet de déterminer plus exactement la concentration optimale de l’O 2 est de mesurer la Pa. O 2 pour tout la période quand l’O 2 est administré. ØEn fonction de la valeur de la Pa. O 2, le débit d’ O 2 administré au malade est réglé de telle manière que la Pa. O 2 soit maintenue entre 60 -100 mm Hg, ne dépassant jamais 150 mm Hg, valeurs où l’O 2 peut devenir toxique. ØEn général, le débit efficace de l’O 2 est de 4 -12 l/’. ØEn fonction des nécessités, l’oxygénothérapie est pratiquée de façon: - continue; - discontinue.

ACCIDENTS DE L’ OXYGENOTHERAPIE: Ø fibroplasie rétrolentale et cécité chez les prématurés; Øatélectasie; Ødépression du centre respiratoire; Øconvulsions; Ølésions pulmonaires de type: - exsudatif - prolifératif - nécrotique

3. Analeptiques respiratoires -utilisés surtout quand il y a l’inhibition du centre respiratoire. -ne pas utilisés de routine et seulement après le rétablissement de la perméabilité des voies aériennes supérieures et oxygénothérapie correctement administrés. ØMICORENE 10 mg/kg/j; ØCAFEINE 20 mg/kg/dose, suivie d’une dose de 5 mg/kg, si besoin, à condition qu’il n’y ait pas un syndrome convulsif concomitant.

4. Correction des perturbations acido-basiques de l’insuffisance respiratoire aiguë est nécessaire seulement si le p. H est modifié. Les modifications qui peuvent apparaître sont très variées: Ø acidose respiratoire; Ø acidose métabolique; Ø alcalose respiratoire; Ø acidose mixte. Ø Ces modifications imposent l’individualisation du traitement de correction, en fonction des paramètres acido-basiques (rééquilibration dirigée).

L’équilibration standard n’est pas recommandable, étant parfois risquante, à cause des possibilités de développement des perturbations acido-basiques iatrogènes. Ø Quand même, chez les malades avec insuffisance respiratoire où, dans l’évolution, s’installent: le choc, le stop respiratoire ou cardiaque (et chez lesquels l’acidose hypoxique est toujours présente), il faut administrer: THAM ou BICARBONATE DE SODIUM (ce dernier étant contre-indiqué dans l’ acidose respiratoire décompensée ou partiellement compensée, par rétention des bases et dans l’insuffisance cardiaque simultanée).

II. TRAITEMENT ANTI-INFECTIEUX Ø Est commencé après le prélèvement des produits biologiques, avec Pénicilline G: 200. 000 U/kg/j, en 3 -4 doses, étant un bactéricide avec action dans la phase de multiplication logarithmique des germes (phase L). ØSi l’évolution n’est pas favorable et le labo a précisé l’étiologie, on préfère l’utilisation des antibiotiques en fonction de l’antibiogramme.

Ø Dans les états graves, toxiques, il faut donner de l’ hémisuccinate d’hydrocortisone 10 mg/kg/j, des transfusions de sang et de plasma, avec effet antitoxique, mais aussi avec apport des gammaglobulines, d’anticorps. ØLe foie doit être protégé par des perfusions à glucose + Aspatofort, le foie souffrant dans les bronchopneumopathies avec insuffisance respiratoire, tant à cause du manque d’O 2, qu’à cause de l’action des endotoxines. III. TRAITEMENT DE L’INSUFFISANCE CARDIAQUE IV. TRAITEMENT DE L’INSUFFISANCE CIRCULATOIRE

V. CORRECTION DE L’OEDEME CEREBRAL Ø Mannitol 10% 1 -2 g/kg/j Ø Furosémide 1 -2 mg/kg/j Ø Mg. SO 4 0, 4 ml/kg/j VI. TRAITEMENT SYMPTOMATIQUE ØFièvre: Paracetamol 40 -60 mg/kg/j : 2 -4 Ibuprofene 20 mg/kg/j : 3 -4 Algocalmin – i. r. , per os ou iv ØConvulsions: Phénobarbital 5 -10 mg/kg/j (attention, dépression du centre respiratoire) Diazépam 1 -2 mg/kg/j
- Slides: 127