Apparato riproduttivo femminile Lapparato riproduttivo femminile formato dagli










- Slides: 21

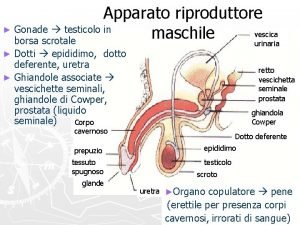
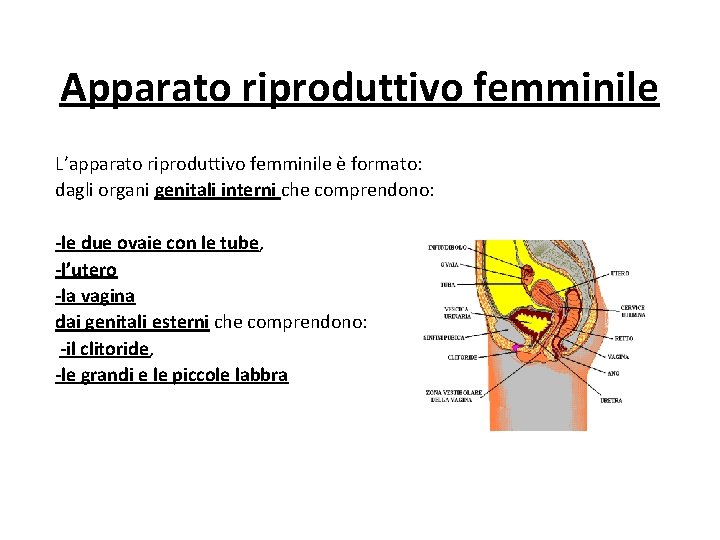
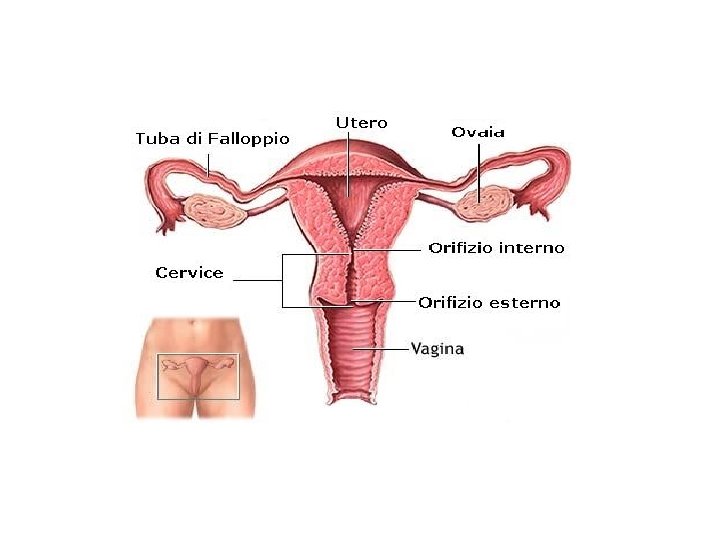
Apparato riproduttivo femminile L’apparato riproduttivo femminile è formato: dagli organi genitali interni che comprendono: -le due ovaie con le tube, -l’utero -la vagina dai genitali esterni che comprendono: -il clitoride, -le grandi e le piccole labbra


Gli organi genitali restano in fase di quiescenza fino alla pubertà. Con l’inizio della sintesi degli ormoni gonadotropici, da parte dell’ipofisi, si attuano molte modificazioni che si manifestano con il menarca o mestruazione (attorno ai 10/13 anni) Il ciclo mestruale si ripete ogni 28 giorni per tutto il periodo riproduttivo, tranne che durante una gravidanza. Ad un certo punto della vita (intorno ai 50 anni), i cicli mestruali diventano irregolari fino a cessare completamente, e la donna entra in una fase detta di menopausa.

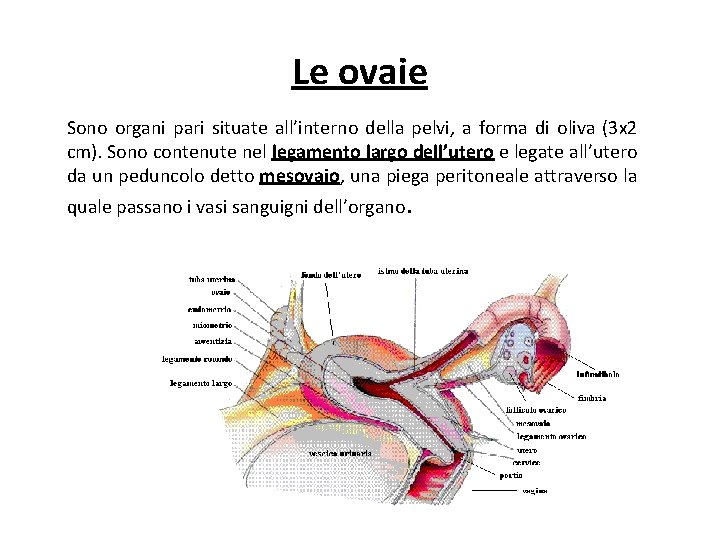
Le ovaie Sono organi pari situate all’interno della pelvi, a forma di oliva (3 x 2 cm). Sono contenute nel legamento largo dell’utero e legate all’utero da un peduncolo detto mesovaio, una piega peritoneale attraverso la quale passano i vasi sanguigni dell’organo.

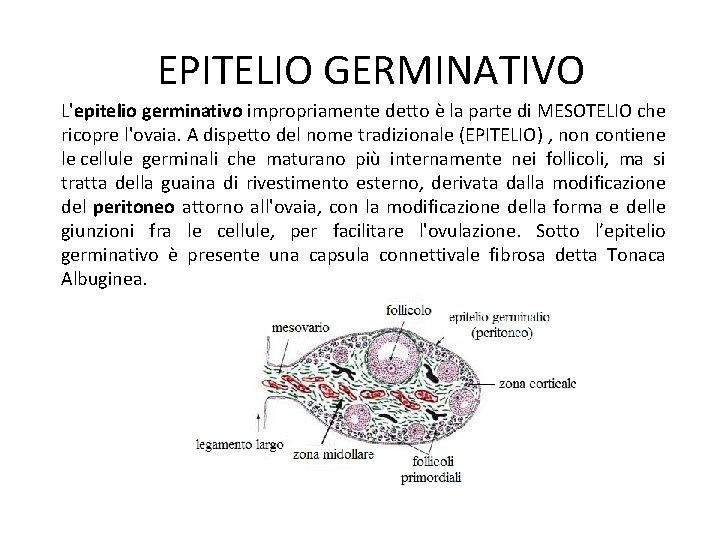
EPITELIO GERMINATIVO L'epitelio germinativo impropriamente detto è la parte di MESOTELIO che ricopre l'ovaia. A dispetto del nome tradizionale (EPITELIO) , non contiene le cellule germinali che maturano più internamente nei follicoli, ma si tratta della guaina di rivestimento esterno, derivata dalla modificazione del peritoneo attorno all'ovaia, con la modificazione della forma e delle giunzioni fra le cellule, per facilitare l'ovulazione. Sotto l’epitelio germinativo è presente una capsula connettivale fibrosa detta Tonaca Albuginea.

E’ possibile riconoscere una zona corticale ricca di cellule e una zona midollare, formata da tessuto connettivale lasso molto vascolarizzato da vasi provenienti dalle arterie ovariche.

Zona corticale La corticale è caratterizzata dalla presenza dei follicoli ovarici contenenti gli ovociti. Dopo un mese di vita embrionale nel sacco vitellino entodermico possono identificarsi le cellule germinali primordiali o protogoni. Questi migrano verso le gonadi in via di sviluppo e si differenziano in ovogoni o oogoni. La zona corticale è formata da: lo stroma (tessuto connettivo di supporto) cellule stromali (simili a fiboblasti) follicoli ovarici

oogoni Gli oogoni si dividono svariate volte per mitosi mentre migrano sulle creste genitali diventando 3 -4 milioni. Colonizzano la corteccia dell’ovaia e continuano a dividersi per mitosi fino al 5° mese di vita fetale. Molti oogoni vanno perduti per degenerazione, con un processo detto di atresia.

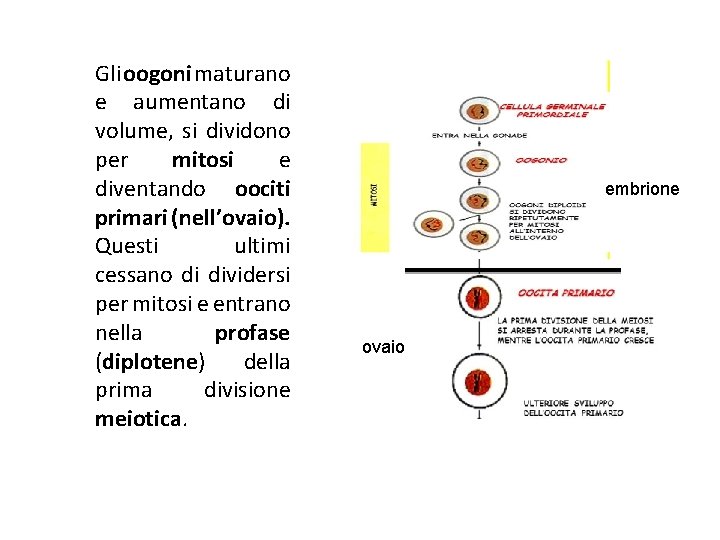
Gli oogoni maturano e aumentano di volume, si dividono per mitosi e diventando oociti primari (nell’ovaio). Questi ultimi cessano di dividersi per mitosi e entrano nella profase (diplotene) della prima divisione meiotica. embrione ovaio

La divisione quindi si blocca e riprenderà all’ovulazione. Sarà il fattore LH a sbloccare la meiosi I che completandosi darà gli oociti secondari e il primo globulo polare (poco prima dell'ovulazione).

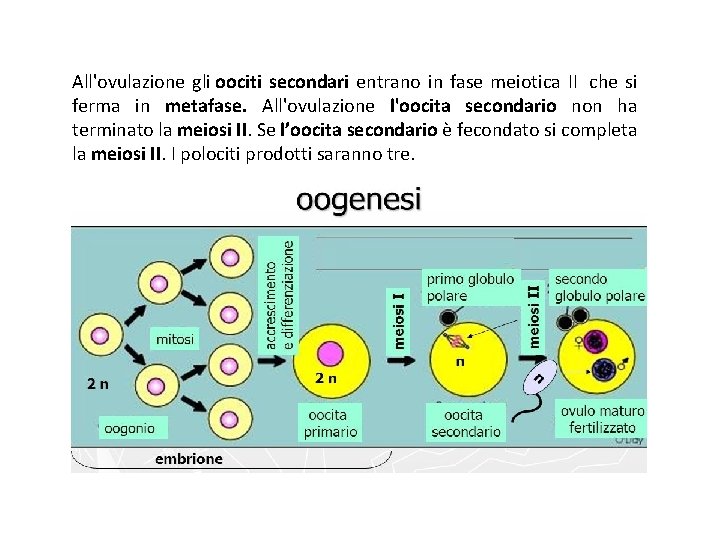
All'ovulazione gli oociti secondari entrano in fase meiotica II che si ferma in metafase. All'ovulazione l'oocita secondario non ha terminato la meiosi II. Se l’oocita secondario è fecondato si completa la meiosi II. I polociti prodotti saranno tre.

Nell’ovaio quindi, non ci sono più oogoni alla nascita, poiché questi sono tutti trasformati in oociti primari prima della nascita o nei primi giorni di vita. Infatti, in una bambina alla nascita è presente un numero fisso di oociti primari (circa 400. 000 - circa 200. 000 per ovaio) che non si dividono ma andranno riducendosi per atresia. Quindi, alla comparsa delle mestruazioni una donna possiede circa 400. 000 follicoli, ma le ovulazioni utilizzeranno circa 450 oociti e i rimanenti andranno perduti.

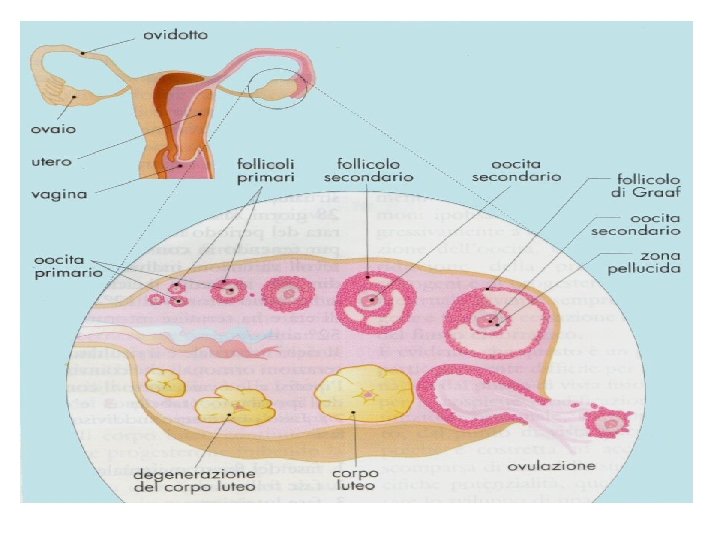
follicoli ovarici I follicoli ovarici sono circondati dallo stroma e sono costituiti da: un oocita primario da cellule follicolari (disposte attorno all’oocita)

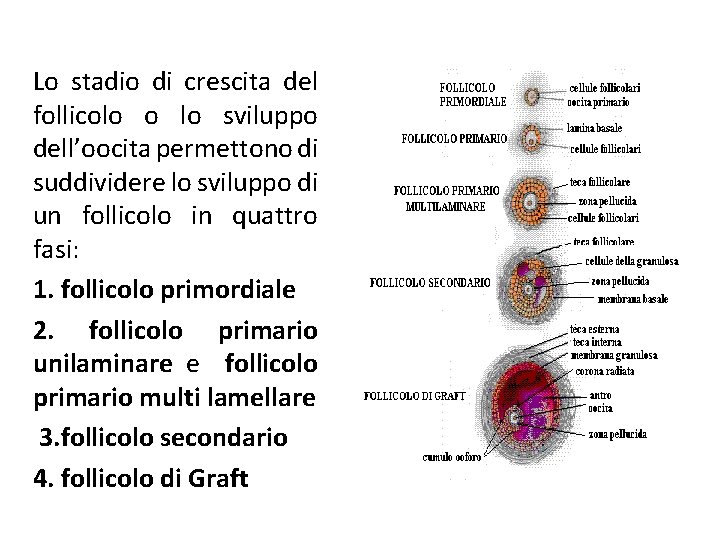
Lo stadio di crescita del follicolo o lo sviluppo dell’oocita permettono di suddividere lo sviluppo di un follicolo in quattro fasi: 1. follicolo primordiale 2. follicolo primario unilaminare e follicolo primario multi lamellare 3. follicolo secondario 4. follicolo di Graft

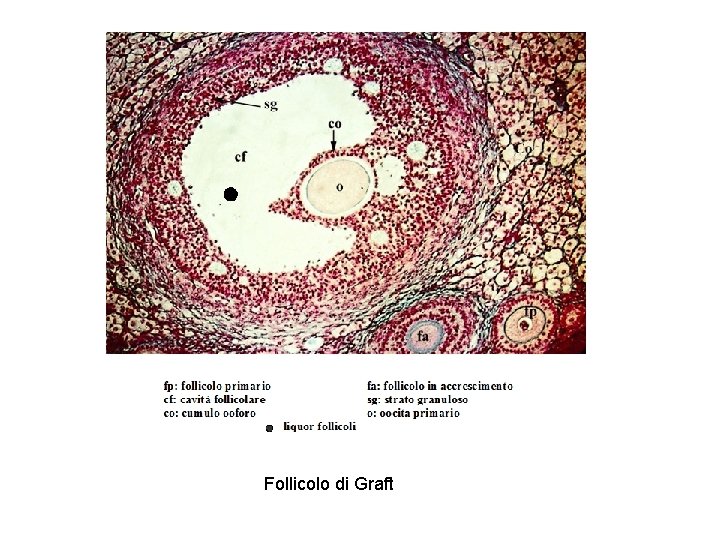
Follicolo di Graft



Epitelio germinativo Follicoli primordiali Follicolo primario Follicolo secondario

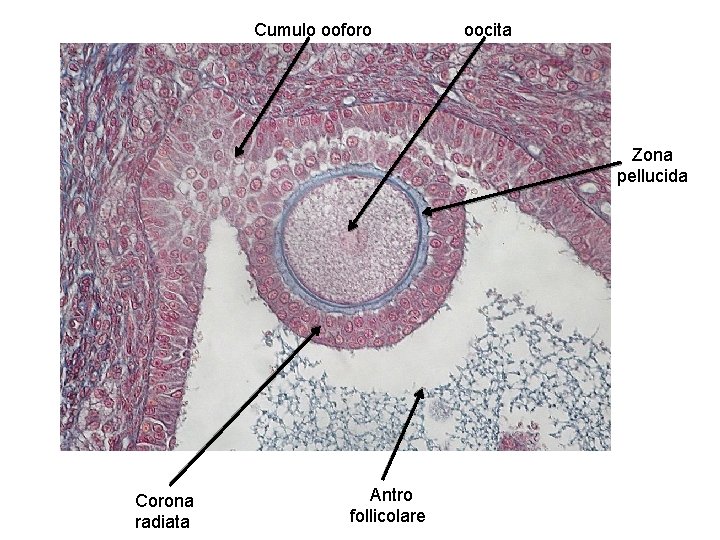
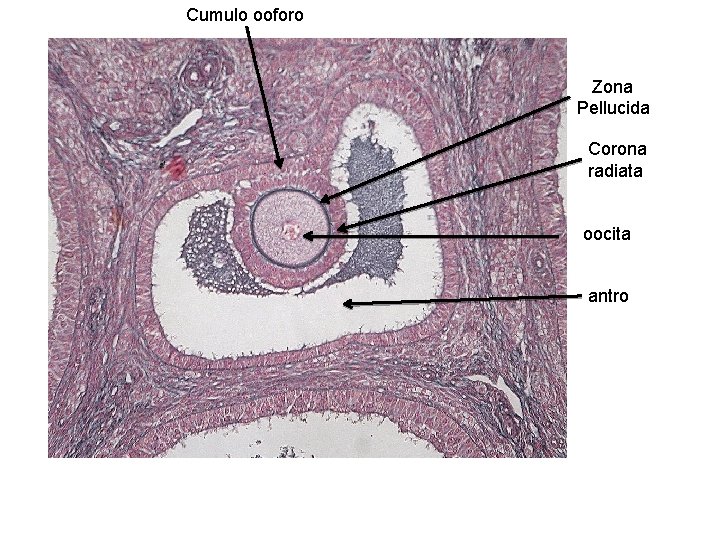
Cumulo ooforo oocita Zona pellucida Corona radiata Antro follicolare

Cumulo ooforo Zona Pellucida Corona radiata oocita antro

 Apparato riproduttivo femminile
Apparato riproduttivo femminile Apparato riproduttore femminile
Apparato riproduttore femminile Neurulazione
Neurulazione Apparato riproduttore femminile
Apparato riproduttore femminile Segregazione alternata
Segregazione alternata Mga uri ng dula sa panahon ng kastila.
Mga uri ng dula sa panahon ng kastila. Gli affluenti del po
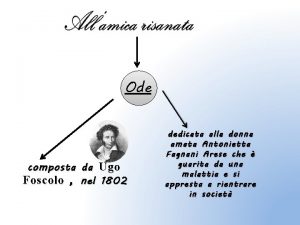
Gli affluenti del po Nato nel 1785
Nato nel 1785 Ugo foscolo treccani
Ugo foscolo treccani Ascolta il tuo cuore esso conosce tutte le cose
Ascolta il tuo cuore esso conosce tutte le cose Vitamine mappa concettuale
Vitamine mappa concettuale Moltiplicazione controcorrente zanichelli
Moltiplicazione controcorrente zanichelli Apparato escretore
Apparato escretore Apparato tegumentario zanichelli
Apparato tegumentario zanichelli Epitelio olfativo
Epitelio olfativo Apparato iobranchiale
Apparato iobranchiale Apparato escretore
Apparato escretore Secondamento
Secondamento Apparato locomotore mappa concettuale
Apparato locomotore mappa concettuale L apparato respiratorio
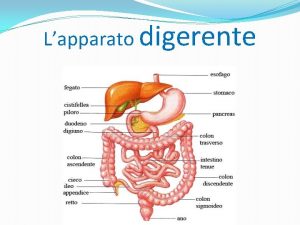
L apparato respiratorio Alimenti di facile digestione
Alimenti di facile digestione Apparato sperimentale effetto fotoelettrico
Apparato sperimentale effetto fotoelettrico